Неалкогольная жировая болезнь печени (жировой гепатоз): симптомы, диагностика и лечение
Неалкогольная жировая болезнь печени или НАЖБП (аналогичные названия стеатоз, жировая гепатодистрофия, гепатостеатоз) может быть как самостоятельным заболеванием, так и синдромом, обусловленным жировыми дистрофическими процессами в печеночных клетках. Как самостоятельная болезнь, гепатостеатоз был выделен в 20 веке в 1960-е годы благодаря внедрению в рабочую практику пункционной биопсии. Заболевание характеризуется патологическим вне- и/или внутриклеточным отложением капель жира. Морфологическим критерием выступает содержание триглицеридов в печеночной ткани свыше 10% сухого веса.
НАЖБП — специфическое заболевание, характеризующееся патофизиологическим накоплением жиров (триглицеридов) в структуре гепатоцитов, в результате чего нарушаются обменные процессы и происходят структурные изменения паренхимы.
Эпидемиология
На текущий момент стеатоз является глобальной проблемой не только в гастроэнтерологической области, но и в интегральной медицине. Данная патология является самой распространенной среди всех поражений печени. По статистическим данным, в России гепатозу подвержены 37% всех жителей, наиболее часто встречается у женщин среднего возраста, в мире диагностируется у каждого 4 человека.
Этиология
Причины, вызывающие НАЖБП, многофакторны и полиэтиологичны. Различают первичную и вторичную патологию.
Среди основных причин рассматривают:
- ожирение;
- гиперлипидемия;
- эндокринологические патологии, а именно сахарный диабет (непосредственно II типа).
Развитию вторичного стеатоза способствуют такие факторы, как:
- длительный прием медикаментозных препаратов с гепатотоксическим потенциалом: нестероидные противовоспалительные средства, метотрексат, глюкокортикостероиды, тетрациклин, амиодарон и др;
- синдром мальабсорбции, который развивается при расширенной резекции тонкого кишечника, наложении илеоеюнального анастомоза или стомы, гастропластики при ожирении и других оперативных вмешательствах ЖКТ;
- быстрое похудание;
- вегетарианство с некорректным употреблением углеводов;
- длительное парентеральное питание с дисбалансом углеводов и жиров;
- хронические патпроцесы ЖКТ, сопровождающиеся нарушением всасывания;
- абеталипопротеинемия;
- синдром бактериального обсеменения кишечника;
- липодистрофия конечностей;
- радиационное облучение.
Поскольку жировой гепатоз многофакторная патология, причинами ее возникновения могут быть следующие факторы риска:
- женский пол;
- устойчивая гипертензия;
- тромбоцитопения;
- некомпенсированный сахарный диабет первого типа.
Также болезнь может спровоцировать наличие некоторых генетических заболеваний, к примеру, болезнь Вильсона-Коновалова, патология Вебера-Крисчена и др.
Вне зависимости от первопричины болезни при гепатостеатозе присутствует инсулинорезистентность.

Патогенез
Патогенетический процесс жирового гепатоза изучен недостаточно. Клинически принято считать, что патология предшествует развитию неалкогольной жировой болезни печени. Развитие заболевания — собственно накопление липидов, может быть следствием:
- Повышенного поступления в печеночную ткань свободных жирных кислот.
- Резкого уменьшения скорости b-окисления кислот в печеночных митохондриях.
- Увеличения синтеза жирных кислот в гепатомитохондриях.
Вместе с этим, процесс выведения жира из печени затрудняется из-за сниженного синтеза липопротеинов и ликвидации триглицеридов в их составе.
Далее формируется стеатогепатит, сопровождающийся воспалительно-некротическими печеночными изменениями. Это условный «первый толчок». Роль «второго толчка» связана с приемом некоторых групп медикаментов, которые являются источником радикалов, стимулирующих окислительный стресс и выработку медиаторов воспаления. В итоге нарушается микроциркуляция и обменные процессы, закупориваются протоки печени, развиваются дегенеративные изменения ткани.
Клинические симптомы
Заболевание на начальной стадии протекает бессимптомно. Первые признаки появляются только после перехода патпроцесса в выраженный фиброз. На данном этапе отмечаются такие симптомы, как:
- значимый дискомфорт в правом подреберье;
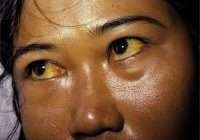
- желтушность кожи и склер;
- увеличение печени и селезенки;
- сосудистые звездочки, симптом «печеночных» ладошек;
- дисфункция ЖКТ: регулярная тошнота, эпизоды рвоты и диареи, метеоризм;
- непереносимость острой и жирной пищи;
- астеновегетативный синдром: беспричинная усталость, нестабильность эмоционального фона, нарушения сна и пр.
Когда развивается диффузное поражение органа, к общим симптомам присоединяются тяжелые выраженные проявления:
- разлитые геморрагии;
- стабильная лихорадка;
- гипотензия;
- периодическая потеря сознания;
- нарушение зрительной функции;
- асцит.
При развитии таких симптомов показана экстренная госпитализация.
Классификация и стадии развития
В российской клинической практике используется рабочая классификация по системе Брюнта, подразделяющая гепатоз в зависимости от степени, активности воспаления, степени фиброза.
По степени стеатоза:
- 0 степень: патпроцесс начался, в паренхиме присутствуют жировые соединения микроскопического размера, но диагностировать заболевание невозможно, поскольку отсутствуют какие-либо симптомы, УЗИ-картина без изменений структуры, биохимический анализ крови в пределах физиологической нормы;
- 1 степень: характеризуется малыми размерами жировых очагов, стеатоз до 33%, скопления перерожденных гепатоцитов определяются визуально на УЗИ, клинические симптомы отсутствуют;
- 2 степень: жировому перерождению подвержены 33–66% гепатоцитов, инфильтрационные очаги многочисленные и отличаются многообразием размеров, также выявляются включения липидов внутри нормальных гепатоцитов. На УЗИ визуализируется неоднородная паренхима, ее размеры увеличены;
- 3 степень: подавляющее большинство клеток замещены липидами. Печень увеличена, наблюдается выраженная дисфункция, инфильтраты объемные и многочисленные, характер кистозный. Клинические проявления ярко выражены.
По степени неалкогольного стеатогепатита:
- I степень: характерный стеатоз 1–2 степени, присутствует лобулярное воспаление в стадии рассеивания или минимальной инфильтрации, незначительная баллонная дистрофия, портальное воспаление отсутствует или незначительное;
- II степень: стеатоз любой выраженности, среднее портальное и лобулярное воспаление, незначительный персинусоидный фиброз;
- III степень: панцинарный стеатоз, активная баллонная дистрофия, активное лобулярное и портальное воспаление.
По течению фиброза:
- 1 степень: очаговый или распространенный фиброз;
- 2 степень: перипортальный;
- 3 степень: мостовидный;
- 4 степень: цирроз печени.
Также выделяют острый и хронический процесс течения гепатоза. Острый развивается стремительно. Ведущим признаком выступает интоксикация, вызванная резким снижением функциональных способностей органа. Клетки печени быстро гибнут, провоцируя иктеричность кожи, гипертермию и рвоту. Лечение острой формы стационарное.
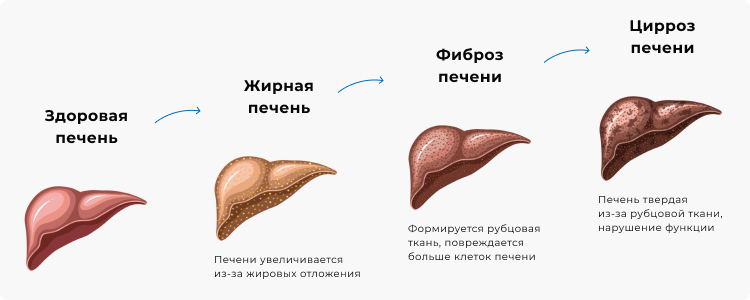
Основные этапы развития стеатоза печени.
Возможные осложнения патологии
Жировой гепатоз опасен такими осложнениями, как:
- цирроз печени;
- массивные внутренние кровотечения;
- гепатоцеллюлярная карцинома;
- печеночная недостаточность;
- печеночная пре- и кома;
- хронический гепатит.
Все состояния являются жизнеугрожающими, поэтому требуют госпитализации, в большинстве случаев — реанимационного лечения.
Диагностика
Основные диагностические методы направлены на исключение других патологических состояний печени и проводятся в несколько этапов.
Консультативный прием
На приеме врач тщательно собирает анамнез с обязательным вниманием к вопросу употребления алкоголя, поскольку тактика лечения алкогольного и жирового гепатозов различается. Оценивается режим питания пациента и его физическая активность, выясняется вопрос о приеме медикаментозных препаратов, выслушиваются жалобы. Во время осмотра особое внимание уделяется кожным покровам и слизистым оболочкам, где оценивается цвет и наличие высыпаний, определяются размеры печени и селезенки. После осмотра решается вопрос о дальнейшем обследовании.


Лабораторная диагностика
С учетом этиологии заболевания и имеющихся проявлений, назначают следующие исследования:
- анализы крови: кроме клинического минимума и коагулограммы, определяется наличие специфических антител к возбудителям вирусных гепатитов, краснухи, цитомегаловирусу, выявляются маркеры аутоиммунного печеночного повреждения, исследуются гормоны щитовидной железы;
- копрограмма;
- анализ мочи.
При подозрении на наследственные заболевания проводят генетическое тестирование.
Инструментальная диагностика
Основными и наиболее информативными являются следующие обследования:
- УЗИ брюшной полости: дает возможность выявить характерные признаки жирового гепатоза;
- методы визуализации и функциональной оценки: высокоинформативным методом, позволяющим выявить даже небольшие структурные изменения паренхимы, является МРТ печени. Для определения очагового стеатоза назначают КТ или радионуклидное сканирование.
Из инвазивных методов проводят биопсию печени с морфо-гистологическим изучением биоптата. Также диагностическая программа включает 13С-метацетиновый дыхательный тест, целью которого является оценка детоксикационной печеночной функции.
Диагноз жирового гепатоза выставляется по гистологической картине, данных сопутствующих исследований и при отсутствии факта злоупотребления алкоголем.
Врач проводит УЗИ брюшной полости для диагностика гепатостеатоза.
Лечение
Основным направлением в лечении жирового гепатоза выступает снижение или ликвидация ключевого патогенетического фактора.
Медикаментозная терапия
Основными направлениями являются:
- гиполипидемическая терапия: назначаются липотропные препараты, ликвидирующие жировую инфильтрацию (фолиевая и липоевая кислоты), витамины группы В, эссенциальные фосфолипиды;
- гепатопротектекция: применяются гепатопротекторы для нормализации функциональных способностей печени (урсодезоксихолевая кислота, бетаин, токоферол, таурин и др. Активно проводятся исследования эффективности приема пентоксифиллина в комплексе с блокаторами рецепторов ангиотензина);
- снижение инсулинорезистентности: используются тиазолидиндионы и бигуаниды.
В каждой конкретной ситуации препараты назначаются индивидуально, тщательно подбирается их дозировка и длительность приема. В приоритете препараты последних поколений, обладающих наибольшей эффективностью, пролонгированностью и наименьшими побочными действиями.
Диетотерапия
В ряде случаев именно диета выступает ключевым методом терапии. Лечебное питание предусматривает резкое ограничение животных жиров, а также жирной и острой пищи. Показано потребление белка не менее 100–110 гр/сутки, необходимо адекватное поступление витаминов, микроэлементов. Рекомендуется употреблять фрукты и овощи, обогащенные клетчаткой, в приоритете блюда, приготовленные на пару. Оптимальной для гепатоза является диета №5.
Также рекомендована дозированная физическая нагрузка.

Реабилитация
Реабилитационный процесс требует серьезного подхода и времени. Программа разрабатывается для каждого пациента индивидуально и включает в себя коррекцию рациона и образа жизнедеятельности, направленную на борьбу с избыточной массой. Действия медицинских работников нацелены на максимально возможное повышение качества жизни, а также предотвращение осложнений и прогрессирования заболевания.
Прогноз и профилактика
Профилактические мероприятия заключаются в ведении здорового образа с необходимыми физическими нагрузками, сбалансированное питание и отказ от алкоголя.
Крайне важно следить за своим весом, ИМТ должен быть в пределах 18,5–25. Пациентам с сахарным диабетом важно четко следовать врачебным инструкциям по контролю заболевания, внимательно следить за уровнем сахара и своевременно принимать препараты.
При своевременно начатом лечении прогноз для жизни благоприятный, трудоспособность, как правило, не нарушена, при развитии осложнении существует риск летального исхода.
Заключение
С учетом высокой распространенности жирового гепатоза, активно разрабатываются новые диагностические методы и лечебная тактика. Немедикаментозными методами лечения являются сбалансированная низкокалорийная диета с оптимальным количеством полинасыщенных жиров, а с целью снижения веса — дозированные физнагрузки. Среди лекарственных препаратов лидирующие позиции занимают инсулиновые сенситайзеры, гепатопротекторы и гиполипидемические препараты. При соблюдении всех рекомендаций прогноз относительно благоприятный. В подавляющем большинстве случаев для восстановления здоровья вполне достаточно ликвидировать причины заболевания.
Жировой гепатоз: симптомы и лечение при поражении печени

Жировой гепатоз – это первичное или вторичное патологическое состояние, характеризующееся избыточным отложением жира в печеночных тканях. Наиболее часто такая патология бывает ассоциирована с алкогольным поражением гепатоцитов. Несколько реже она диагностируется у людей, не злоупотребляющих алкоголем. При своевременном обнаружении болезни и устранении ее первопричины жировой гепатоз чаще всего имеет благоприятный прогноз. В противном же случае существует риск развития цирроза печени. В этой статье мы поговорим о признаках жирового гепатоза и методах лечения.

Суперфуды в косметике: сочные коктейли для здоровья кожи и волос
Как проявляется жировой гепатоз?

Основная сложность в своевременной диагностике жирового гепатоза заключается в том, что данная болезнь в подавляющем большинстве случаев имеет бессимптомное течение. При этом какая-либо специфическая симптоматика может отсутствовать даже при значительных патологических изменениях в печени.
К возможным симптомам этой патологии, прежде всего, относятся дискомфорт и ноющая болезненность в области правого подреберья. Пациент с таким диагнозом может указывать на повышенную слабость, снижение аппетита.
При пальпации обнаруживается увеличение печени в размерах. В некоторых случаях определяется слабо выраженная болезненность. Иногда клиническая картина дополняется диспепсическими расстройствами, представленными приступами тошноты и рвоты, проблемами со стулом.
В отдельных случаях наблюдается незначительное желтушное окрашивание кожных покровов и видимых слизистых оболочек. При значительном поражении печени может присоединяться периодически проявляющийся геморрагический синдром.
Подводя итог, стоит еще раз заметить, что жировой гепатоз в подавляющем большинстве случаев никак себя не проявляет и обнаруживается случайно при проведении ультразвукового обследования.
Методы лечения жирового гепатоза

Первоочередным направлением в лечении жирового гепатоза является диетотерапия. Пациенту рекомендуется ограничить потребление животных жиров, обеспечить поступление в организм достаточного количества белка, витаминов и необходимых макро- и микроэлементов. В том случае, если имеется избыточная масса тела, диета подразумевает под собой уменьшение суточного количества потребляемых калорий, отказ от легкоусваиваемых углеводов.
Для борьбы с жировой инфильтрацией печени также назначаются липотропные препараты, способствующие нормализации обмена липидов и холестерина в организме. Такие пациентам показан прием гепатопротекторов, например, урсодезоксихолиевой кислоты.
В 2012 году ученые из Ижевской государственной медицинской академии опубликовали работу, по результатам которой было доказано, что урсодезоксихолиевая кислота обладает гепатопротективным и гиполипидемическим эффектом.
В связи с тем, что значительная часть пациентов, у которых был диагностирован жировой гепатоз, имеют в анамнезе инсулиннезависимый сахарный диабет, а непосредственно сама резистентность к инсулину является одним из главных патогенетических факторов жировой инфильтрации печени, могут назначаться гипогликемические средства.
Фосфоглив® при жировом гепатозе

Жировой гепатоз печени (стеатоз) – это первичный или вторичный патологический синдром, занимающий ведущую позицию в общей структуре гепатопатологий. Основной причиной развития данного состояния является нарушение обмена веществ, приводящее к избыточному скоплению липидов и последующему перерождению клеток печеночной паренхимы.
Механизм развития жирового гепатоза печени
В основе патогенетических механизмов жирового гепатоза лежат:
- периферическая инсулинорезистентность – нарушение в системе передачи сигналов, возникающих после активации инсулинового рецептора;
- снижение уровня гормона жировой ткани;
- усиленное накопление жиров;
- нарушение окисления свободных жирных кислот.
Характерной особенностью патологического состояния является повышение количества триглицеридов более чем на 10 % от общей сухой массы печени. Из-за этого при гепатозе происходит отложение жировых капель в гепатоцитах, развитие «ожирения» печеночных клеток, их последующая гибель и замещение фиброзной соединительной тканью.
Жир в клетках печени может накапливаться по нескольким причинам:
- из-за избыточного поступления свободных жирных кислот вместе с пищей;
- чрезмерного образования и связывания свободных жирных кислот в тонком кишечнике;
- снижения окислительных процессов в гепатоцитах;
- уменьшения синтеза липопротеинов в печени;
- наличия функциональной недостаточности, обусловленной заболеванием органа.
На сегодняшний день распространенность стеатоза в общей популяции достигает 40 %.
Степени гепатоза
В зависимости от количества и места накопления жира принято выделять 4 степени жирового гепатоза печени:
- 0 ст. – скопление мелких капель жира на поверхности отдельных групп гепатоцитов;
- Iст. – появление патологических очагов печеночных клеток, покрытых средними и крупными жировыми каплями;
- IIст. – печеночная инфильтрация, проникновение и накопление жира внутрь гепатоцитов;
- IIIст. – диффузное крупнокапельное поражение печени с одновременным внеклеточным скоплением жира и формированием кистозных новообразований.
Причины жирового гепатоза
К основным причинам развития жирового гепатоза печени относят:
- абдоминальное ожирение (объем талии, превышающий 80 см у женщин и 94 см у мужчин);
- сахарный диабет 2-го типа;
- метаболические нарушения, возникающие на фоне тиреотоксикоза, микседемы, синдрома Иценко − Кушинга;
- хроническую алкогольную интоксикацию;
- резкую потерю массы тела более чем на 10 %;
- бактериальные, вирусные, паразитарные инфекции;
- нерациональное питание;
- гиперлипидемию (существенное повышение уровня липидов в крови);
- обходной кишечный анастомоз;
- генетические аномалии развития печени;
- наследственный дефицит ферментов, участвующих в расщеплении липидов;
- нерациональный прием гепатотоксичных препаратов (например, азатиоприн, азитромицин, амфетамин и др.);
- гиподинамию;
- нарушение всасываемости в ЖКТ;
- высокое артериальное давление;
- длительное парентеральное питание (введение питательных веществ в венозную систему);
- дисбиоз кишечника (неправильное соотношение кишечной микрофлоры);
- тяжелые хронические патологии, приводящие к истощению организма;
- операции на пищеварительном тракте.
Клинические признаки гепатоза
Основные симптомы заболевания
На ранней стадии заболевания симптомы жирового гепатоза печени практически не наблюдаются. Это объясняется способностью гепатоцитов к активной регенерации. Однако по мере накопления жира клетки печени перестают справляться со своей функцией. У пациентов появляются следующие симптомы:
- дискомфорт или тянущие боли в правом подреберье и в подложечной области (следствие нарушения работы желчевыводящих путей);
- горечь во рту;
- утренняя тошнота;
- изжога;
- отрыжка;
- общая слабость.
Диагностика
Диагностика жирового гепатоза включает в себя сбор анамнеза, оценку самочувствия и физикального статуса пациента, а также лабораторные и инструментальные методы обследования печени.
Лабораторные методы исследования:
- биохимический анализ крови – определение уровня общего, прямого и непрямого билирубина, АлТ, АсТ, γ-ГТП, холестерина, щелочной фосфатазы, креатинина, глюкозы, белковых фракций;
- коагулограмма – исследование свертываемости крови;
- общеклинический анализ крови и мочи;
- фибротест – определение биомаркеров фиброза;
- специфические маркеры вирусных гепатитов;
- гистологическое исследование тканей печени.
Инструментальные диагностические методики:
- УЗИ органов брюшной полости;
- компьютерная и магнитно-резонансная томографии;
- фибросканирование;
- пункционная биопсия.
Лечение жирового гепатоза печени
В связи с наличием большого разнообразия причин, обуславливающих развитие патологического процесса, лечение жирового гепатоза считается достаточно сложной задачей, требующей грамотного комплексного подхода. Обязательными условиями успешной терапии являются:
- отказ от спиртных напитков;
- исключение приема некоторых медикаментозных препаратов;
- оптимизация физической активности;
- соблюдение рационального режима труда и отдыха.
Диета
Пациентам с повышенной массой тела рекомендуется диетическое питание, направленное на нормализацию жирового и холестеринового обмена. В соответствии с принципом диеты № 5 в суточный рацион больного гепатозом должны входить:
- белки (110 г);
- углеводы (300 г);
- жиры (80 г);
- соль (до 10 г);
- жидкость (1,5–2 л).
Блюда готовятся на пару, запекаются или отвариваются и подаются только в теплом виде. Прием горячей, холодной, острой и жареной пищи запрещен. Питание должно быть дробным – 5–6 раз в день.
В список продуктов, рекомендованных при лечении гепатоза печени, входят:
- нежирное мясо (говядина, молодая баранина, кролик, курица, говяжий язык);
- нежирные сорта рыбы;
- овощные и молочные супы;
- несдобная выпечка;
- черствый ржаной и пшеничный хлеб;
- яйца (не более 1 в день, всмятку или в виде запеченного омлета);
- нежирные кисломолочные продукты;
- крупы, макаронные изделия;
- овощи (в сыром, отварном или тушеном виде);
- фрукты (сырые, вареные, запеченные, в виде компотов);
- жиры (растительные рафинированные масла, натуральное сливочное масло);
- сладости (мед, мармелад, пастила, варенье, конфеты без шоколада).
Запрещенные продукты при гепатозе:
- бульоны (мясные, грибные, рыбные);
- кислые щи;
- свежий хлеб, сдоба;
- жирные сорта мяса, субпродукты;
- жирная, жареная, соленая, копченая рыба, рыбные консервы;
- сливки, сметана, ряженка, сыр, творог и молоко с высоким содержанием жира;
- бобовые;
- зеленый лук, шпинат, редька, грибы, чеснок, маринованные овощи;
- мороженое, кондитерские изделия с кремом, шоколад;
- кулинарные жиры, сало;
- черный кофе, какао.
Лечение жирового гепатоза печени при помощи здоровой диеты требует строгого соблюдения принципов сбалансированного питания. Оптимальная потеря веса – не более 1 кг за неделю. В случае резкого снижения массы тела возможно развитие стеатоза, способного повлечь за собой воспаление, усиление активности фиброгенеза и увеличение скорости развития фиброза.
Медикаментозная терапия
Медикаментозное лечение жирового гепатоза печени проводится в 2 этапа.
- Устранение этиологического фактора. Если причиной заболевания печени стали инфекционные агенты (вирусы гепатитов, бактерии, патогенные грибки или простейшие), обычно назначается этиотропная (противовирусная, антибактериальная, противогрибковая или антипротозойная) терапия. В остальных случаях пациентам может назначаться патогенетическое лечение жирового гепатоза, направленное на коррекцию нарушенных функций печени. Больным, у которых была выявлена резистентность к инсулину, после консультации со специалистом назначается прием тиазолидиндионовых препаратов, при ожирении проводится гиполипидемическая терапия, для стимуляции желчеобразования и желчеотделения назначаются желчегонные средства (холеретики).
Симптоматическое лечение гепатоза печени предусматривает использование противовоспалительных средств, пищеварительных ферментов, витаминов, препаратов антифиброзного действия и пробиотиков, нормализующих микрофлору кишечника.
- Восстановление функций и структуры клеток печени. Вторым этапом лечения гепатоза является гепатопротективная терапия. Гепатопротекторы – это группа лекарственных средств, которые восстанавливают целостность клеточных мембран гепатоцитов и защищают печень от различных повреждающих факторов.
Фосфоглив* при лечении жирового гепатоза
Фосфоглив* – современный гепатопротектор, нашедший широкое применение в гастроэнтерологии и гепатологии. Этот препарат патогенетического действия обладает восстанавливающими, противовоспалительными и антифиброзными свойствами и может использоваться для лечения гепатоза. В состав гепатопротектора входят два активных компонента: эссенциальные фосфолипиды и глицирризиновая кислота.
Эссенциальные фосфолипиды способствуют:
- восстановлению липидного состава клеточной мембраны.
Глицирризиновая кислота:
- подавляет развивающиеся на фоне жирового гепатоза реакции оксидативного стресса;
- снижает выраженность воспаления;
- замедляет фибропластические процессы.
Применение Фосоглива* в комплексном лечении гепатоза способствует:
- нормализации функции печени в более короткие сроки;
- улучшению общего состояния пациента;
- снижению риска развития фиброза и цирроза.
Препарат обладает благоприятным профилем безопасности и имеет доказательства клинической эффективности. Для достижения максимального действия при лечении гепатоза печени Фосфоглив* следует принимать курсами согласно инструкции по применению.
Источник https://ventri.clinic/service/gepatologiya/zhirovoy-gepatoz/
Источник https://medaboutme.ru/articles/zhirovoy_gepatoz_simptomy_i_lechenie_pri_porazhenii_pecheni/
Источник https://www.phosphogliv.ru/spravochnik-zabolevanij/gepatoz.html