История болезни хронический гепатит с умеренной активности
В статье представлен клинический случай пациента с диагнозом «цирроз печени, класс В по Чайлд — Пью» в исходе хронического гепатита С, пролеченного препаратами интерферона и рибавирина в течение 18 мес. На фоне противовирусной терапии РНК вируса гепатита С стала отрицательной через 8 нед. и оставалась стойко отрицательной на протяжении 2-х лет. В последующем на фоне стресса, через 3 мес. после окончания лечения возник рецидив хронического гепатита С с умеренной биохимической и вирусологической активностью. Через 6 мес. после рецидива при ультразвуковом исследовании был заподозрен рак печени, было получено гистологическое подтверждение. Через несколько месяцев у пациента развилось кровотечение из варикозно расширенных вен пищевода (ВРВП), а еще через 1 мес. возникло повторное кровотечение из ВРВП. Пациент наблюдался и лечился в реанимационном отделении. Появились асцит, двусторонняя пневмония, лихорадка, лейкоцитоз. Состояние больного прогрессивно ухудшалось, и при нарастающем психомоторном возбуждении, прогрессирующей дыхательной и сердечно-сосудистой недостаточности была зафиксирована биологическая смерть.
Имело место расхождение диагнозов, категория II. Причиной летального исхода стала гнойная интоксикация в результате перфорации язв пищевода, гнойного медиастинита с эмпиемой плевры слева.
Ключевые слова: хронический гепатит С, цирроз печени, гепатоцеллюлярная карцинома.
V.V. Makashova 1,2 , H.G. Omarova 1 , O.N. Hohlova 1 , T.N. Lukashenko 3
1 Central Research Institute of Epidemiology, Moscow
2 Clinical Hospital for the Infectious Diseases, Moscow
3 Outpatient Clinic № 5, Moscow
The article presents a clinical case of a patient with a diagnosis of liver cirrhosis of Child-Pugh class B in the outcome of chronic hepatitis C, treated with interferon and ribavirin for 18 months. In the course of antiviral therapy, RNA of the hepatitis C virus became negative after 8 weeks and remained steadily negative for 2 years. Subsequently, on the background of stress, 3 months after the end of treatment, a relapse of chronic hepatitis C appeared with moderate biochemical and virological activity. 6 months after the relapse, a liver cancer was suspected during an ultrasound examination and histological confirmation was obtained. After a few months, hemorrhage from esophageal varicose veins dilatation (EVVD) occurred in the patient, and after another 1 month, there was repeated hemorrhage from EVVD. The patient was monitored and treated in the intensive care department. Ascites, bilateral pneumonia, fever, leukocytosis appeared. The patient’s condition progressively worsened and with increasing psychomotor agitation, progressive respiratory and cardiovascular insufficiency, biological death was recorded.
There was a divergence of diagnoses, category II. The cause of the fatal outcome was purulent intoxication, as a result of ulcers perforation of the esophagus, purulent mediastinitis with pleural empyema on the left.
Key words: chronic hepatitis C, cirrhosis, hepatocellular carcinoma.
For citation: Makashova V.V., Omarova H.G., Hohlova O.N., Lukashenko T.N. Chronic hepatitis C virus with the outcome of cirrhosis and hepatocellular carcinoma (clinical observation) // RMJ. Medical Review. 2018. № 8(II). P. 92–96.
В статье представлен клинический случай пациента с диагнозом «цирроз печени, класс В по Чайлд — Пью» в исходе хронического гепатита С с развитием гепатоцеллюлярной карциномы
Актуальность
Вирусные гепатиты до настоящего времени остаются одной из самых актуальных проблем мирового здравоохранения, занимая 7-е место среди причин летальности от всех заболеваний. По последним оценкам ВОЗ, число больных хроническим гепатитом С (ХГС) в мире в 2015 г. составило 71 млн (1% населения Земли) [1].
ВОЗ назвала гепатит «вирусной бомбой замедленного действия», тем самым привлекая внимание к огромным человеческим, социальным и экономическим затратам, связанным с этим заболеванием [2].
Более 350 тыс. человек умирают ежегодно от болезней, связанных с гепатитом С. В России средний уровень обнаружения антител к вирусу гепатита С в популяции колеблется от 0,3% до 0,7% и увеличивается с возрастом, достигая максимума среди лиц старше 40 лет — 2,5–4% [3].
Значимость проблемы ХГС определяется не только самой болезнью, но и увеличением риска формирования отдаленных неблагоприятных последствий — цирроза печени (ЦП) и гепатоцеллюлярной карциномы (ГЦК). Вирусные ЦП (в исходе хронических гепатитов В, С, В+D) составляют от 10% до 23,5% всех ЦП. В США вирусный гепатит С в качестве причины ЦП вышел на 1-е место и является причиной формирования ЦП в 26% случаев. В последние годы структура вирусных ЦП изменилась в сторону увеличения доли ЦП до 30,3% в исходе ХГС. В России в этиологической структуре ЦП (кроме алкогольного) вирусные гепатиты В и С составляют 73,3%, из которых ХГС — 58,2% [4].
Согласно результатам метаанализа, через 20 лет после инфицирования ЦП формируется в среднем у 16% больных [5]. Вероятность развития ЦП значительно выше у пациентов, коинфицированных вирусом иммунодефицита человека, вирусом гепатита В или употребляющих алкоголь [6, 7]. При этом установлено, что употребление алкоголя при сочетанном инфицировании вирусами гепатита B и С у женщин приводит к более быстрому развитию ЦП по сравнению с мужчинами [8].
По данным EASL, ГЦК, составляющая 70–90% случаев первичного рака печени, стоит на 5-м месте среди причин рака в Европе: 1–13 новых случаев и 1–10 смертей на 100 тыс. жителей в год [3]. ГЦК после возникновения ЦП, связанного с инфицированием вирусным гепатитом С (HCV), развивается со скоростью до 8% в год (в среднем 1–4%) [9]. Кроме этого, ГЦК может возникать на ранних стадиях фиброза или даже без него [10].
В связи с вышеизложенным представляется интересным и крайне поучительным наблюдение из клинической практики.
Клиническое наблюдение
Пациент Т., 1948 г. р., 22.01.2009 г. обратился в поликлинику к инфекционисту в связи с лейкопенией (до 3,2×10 9 /л), тромбоцитопенией (60–120×10 9 ). Со слов пациента, антитела к HCV впервые выявлены в 1998 г. Не обследовался, не лечился. Впервые обследовался в поликлинике ФСБ № 5 в 2009 г., выявлена РНК HCV+, 1в генотип, вирусная нагрузка — 1,3×10 6 коп/мл.
Жалобы на периодически возникающую слабость и утомляемость.
Перенесенные заболевания: 1972 г. — аппендэктомия, 1992 г. — острый вирусный гепатит А, 1995 г. — оперирован по поводу синдрома Меллори — Вейса. В это же время были гемотрансфузии. 1996 г. — грыжесечение, 1997 г. — повторное грыжесечение, 2004 г. — язвенная болезнь 12-перстной кишки, 2005 г. — правостороннее воспаление легких, хронический бронхит, 2007 г. — повторная пневмония, 2007 г. — сильное кровотечение при удалении зубов, гипертоническая болезнь, сахарный диабет 2-го типа.
Аллергоанамнез — не отягощен.
Наследственность: у отца — цирроз печени алкогольного генеза, у матери — инсульт, у брата — хронический вирусный гепатит В.
Вредные привычки: не курит, алкоголь употреблял часто, но немного (со слов), крепкие напитки (виски, коньяк).
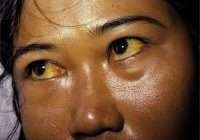
Объективно при осмотре: сосудистые звездочки в области грудной клетки, умеренная пальмарная эритема, иктеричность склер. Печень пальпаторно и перкуторно увеличена — выступает на 4–5 см ниже реберной дуги, селезенка не пальпируется.
Рост — 173 см, вес — 80 кг.
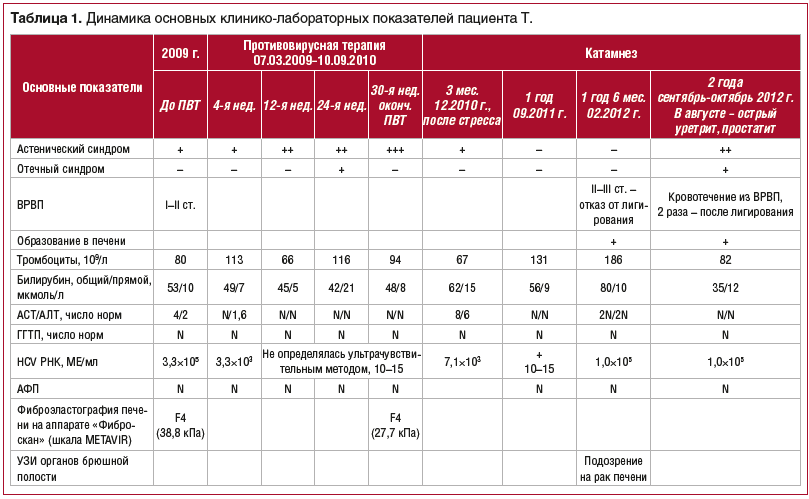
Динамика основных показателей общего и биохимического анализов крови, данные ПЦР-диагностики представлены в таблице 1.
02.02.2009 г. проведено ультразвуковое исследование (УЗИ), выявлены диффузные изменения в печени, увеличение левой доли печени (8,4 см, норма — до 7,0 см), хронический бескаменный холецистит, желчный пузырь деформирован с перегибом в теле; умеренное увеличение селезенки (13,8×6,9 см), киста правой почки.
11.03.2009 г. Фиброэластография печени: F4 по шкале METAVIR (кПа — 38,8).
Эзофагогастродуоденоскопия (ЭГДС) 20.03.2009 г. — варикозно расширенные вены пищевода (ВРВП) 1–2 ст., эрозивный бульбит.
С 07.03.2009 г. по 10.09.2010 г. проводилось противовирусное лечение препаратами интерферон альфа-2b 1 млн через день и рибавирин 800 мг/сут (по весу); постоянно получал урсодезоксихолевую кислоту 750 мг/сут.
Через 8 нед. противовирусной терапии РНК HCV не определялась (менее 500 МЕ/мл), аланинаминотрансфераза (АЛТ) и аспартатаминотрансфераза (ACT) — в норме, билирубин общий — до 42 мкм/л.
Через 6 мес. после начала противовирусной терапии состояние ухудшилось, в связи с чем был госпитализирован в ГБУЗ ИКБ № 2 ДЗМ, где находился с 08.09.2009 г. по 27.09.2009 г. Впервые выявлен асцит, по данным УЗИ увеличены печень (15 см — правая доля), селезенка (143×67 мм), Vena portae — 15 мм, селезеночная вена — 10 мм. Проведено лечение: альбумин 100 мл № 3, адеметионин, мочегонные препараты (спиронолактон, фуросемид), пропранолол 20 мг. Самочувствие и состояние значительно улучшились. В последующий период наблюдения асцит не отмечался.
Через 1,5 года стандартной противовирусной терапии (интерферон короткого действия и рибавирин) пациент жалоб не предъявлял, достигнута положительная динамика по данным УЗИ, фиброэластографии печени (эластичность печени снизилась с 38,8 до 27,7 кПа), печеночные трансаминазы и количество тромбоцитов нормализовались. РНК HCV стойко не определялась.
У пациента через 2 мес. после окончания противовирусной терапии был стресс, а через 3 мес. однократно была обнаружена РНК HCV (7,1×10 3 МЕ/мл) от 02.12.2010 г., повысилась активность ферментов (8 N).
Назначен гепатопротектор (расторопши пятнистой плодов экстракт 140 мг/сут). Через 1 мес. активность трансаминаз стала нормальной, РНК HCV не определялась ультрачувствительным методом в течение 1 года 3 мес. В марте 2012 г. при повышении активности ферментов в 2,5 раза вновь была обнаружена РНК вируса гепатита С — 1,0×10 5 МЕ/мл.
Были проанализированы показатели иммунного статуса в динамике — на фоне противовирусного лечения при декомпенсации ЦП, при окончании противовирусной терапии и в катамнезе. Выявлено, что на фоне противовирусной терапии в период декомпенсации ЦП отмечалось увеличение Т-хелперной активности при снижении цитотоксических Т-лимфоцитов, при этом иммунорегуляторный индекс оставался выше нормы. Одновременно отмечалось снижение показателей В-лимфоцитов, натуральных киллеров (NK-клеток) и TNK-клеток (Т-клетки с функциями NK-клеток), что говорит о нарушении не только гуморального, но и клеточного звена иммунного ответа и может свидетельствовать о формировании иммунодефицита. На фоне длительной противовирусной терапии пациент был обследован повторно через 1 год 3 мес. Обнаружено, что показатели всех субпопуляций Т-лимфоцитов нормализовались. Кроме этого, отмечалось выраженное увеличение показателей В-лимфоцитов (до 30%) и антител класса IgG (увеличены в 2 раза по сравнению с показателями после 6-месячного лечения). Однако клеточное (NK-клетки) звено иммунитета оставалось несостоятельным. Показатели катамнестического третьего иммунологического статуса не отличались от таковых при предыдущем исследовании. Такое медленное восстановление иммунной системы можно объяснить вновь обнаруженной репликацией HCV и ухудшением биохимических показателей.
Планировался курс повторной противовирусной терапии ХГС.
Однако 28.02.2011 г. возникла клиническая картина кровотечения из ВРВП (на фоне астенических явлений: резкое снижение уровня гемоглобина — до 92 г/л, эритроцитов — до 3,6×10 12 /л). Пациент отказался от консультации и госпитализации в отделение портальной гипертензии, необходимой для склерозирования ВРВП.
При ЭГДС от 04.03.2011 г. — ВРВП 2–3 ст., на момент осмотра — без признаков состоявшегося кровотечения или картины нестабильного местного гемостаза. Поверхностный гастродуоденит, очаговый эрозивный гастрит выходного отдела без геморрагического компонента.
Пациент постоянно получал урсодезоксихолевую кислоту 750 мг, карведилол 125 мг.
На УЗИ от 10.04.2012 г. (предыдущее — от 06.09.2011 г.)
впервые выявлено образование в правой доле печени до 3 см, смешанной эхогенности, с нечеткими контурами.
13.04.2012 г. Компьютерная томография (КТ): при и после в/в болюсного контрастирования: в артериальную фазу контрастирования на границе 7–8 сегмента и в 6 сегменте печени определяются 3 округлой формы зоны активного и равномерного накопления контрастного препарата: 1,2×0,9 см, 1,9×1,7 см и 0,8×0,7 см соответственно. Заключение: основное заболевание — ЦП в исходе ХГС. КТ-признаки 3 образований правой доли печени на фоне жирового гепатоза (дифференцировать между узлами регенерации и бластоматозным процессом); умеренно выраженная портальная гипертензия (спленомегалия, умеренное расширение воротной вены (1,4 см), вен желудка и селезенки), аномалия развития почек (подковообразная почка), псевдокисты поджелудочной железы.
24.04.2012 г. Магнитно-резонансная томография органов брюшной полости. Контрастное усиление: гадобутрол. Заключение: косвенные признаки ЦП, портальная гипертензия, спленомегалия. Зоны измененного MP-сигнала в правой доле печени, вероятно, узлы-регенераты. Образование тела поджелудочной железы, вероятно, серозная цистаденома.
В период обследования пациент жалоб не предъявлял, осмотр — без динамики.
Для исключения бластоматозных образований печени на фоне ЦП в исходе ХГС (стадия репликации вируса) и решения вопроса о возможности продолжения противовирусной терапии пациент был направлен на биопсию печени.
С 23.05.2012 г. по 28.05.2012 г. находился в хирургическом отделении ГКБ им. С.П. Боткина для проведения биопсии образования печени под УЗ-наведением.
Макроскопическое описание материала от 24.05.2012 г.:
дифференциальный диагноз между гепатоцеллюлярной аденомой и высокодифференцированным гепатоцеллюлярным раком (ГЦР). Микроскопическое описание материала от 07.06.2012 г.: фрагмент ткани печени с признаками цирротической трансформации и микроскопическая фрагментированная частица, крайне подозрительная по высокодифференцированной ГЦК с очагами некроза (проконсультировано профессором Г.А. Франком).
Для определения тактики дальнейшего ведения пациент направлен на консультацию в НИИ скорой помощи им. Склифосовского.
В июле пациент уехал в отпуск, в Крым. 18.07.2012 г. отметил подъем температуры до 39 °С, озноб, боли и увеличение правого яичка, рези и боли при мочеиспускании, кровь в конце акта мочеиспускания. Обратился к урологу. Диагноз: острый уретрит, острый простатит. Получал амоксициллин и клавулановую кислоту в течение 5 дней. Состояние улучшилось — уменьшились боли при мочеиспускании и отек яичка.
При возвращении госпитализирован в урологическое отделение ЦВКГ, где находился с 14.08.2012 г. по 31.08.2012 г. с диагнозом «острый простатит, уретрит». В урологическом отделении было кровотечение из ВРВП, остановленное консервативно. После выписки кровотечение из ВРВП повторилось. Был повторно госпитализирован в хирургическое отделение ЦКВГ, где находился с 31.08.2012 г. по 17.09.2012 г. В отделении состояние стабильное, проводилась консервативная терапия: гемостатики (этамзилат, менадиона натрия бисульфит), октреотид, противоязвенная терапия, гепатопротекторы, препараты железа. Рецидива кровотечения не отмечалось. Состояние улучшилось, стул — без признаков мелены, сохранялась анемия, уровень гемоглобина — в пределах 83–92 г/л.
Больной выписан на амбулаторное наблюдение с диагнозом «ЦП, класс В по Чайлд — Пью в исходе ХГС. Портальная гипертензия: ВРВП 4 ст., гепатомегалия. Подозрение на ГЦК в 5 сегменте печени. Состоявшееся кровотечение из ВРВП от 31.08.2012 г. Хроническая анемия смешанного генеза. Гастропатия. Доброкачественная гиперплазия предстательной железы. Аномалия развития верхних мочевых путей: подковообразная почка, без нарушения уродинамики ВМП».
В начале октября 2012 г. в ГКБ № 57 проведено эндоскопическое лигирование вен пищевода по поводу ВРВП.
12.10.2012 г. у больного появилась клиническая картина желудочно-кишечного кровотечения, в связи с чем в экстренном порядке был госпитализирован в ЦКВГ ФСБ РФ.
При поступлении — состояние средней тяжести. Кожные покровы бледные, сухие, теплые. Тошноты, рвоты нет. Температура — 36,5 °С. В сознании, адекватен, ориентирован в пространстве и времени. ЧСС — 90 уд/мин. АД — 120/70 мм рт. ст. ЧДД — 17/мин. Дыхание проводится во все отделы. Язык влажный, обложен белым налетом. Живот мягкий, не вздут, не увеличен, симметричный, участвует в акте дыхания. При пальпации — безболезненный во всех отделах. Перистальтика ослаблена. Дизурии нет. Газы отходят.
Вечером этого же дня пациент отметил рвоту кровью, установлен зонд Блэкмора. В связи с тяжестью состояния больной был переведен в реанимационное отделение. Проводилась инфузионная, спазмолитическая, гемостатическая, антисекреторная терапия. После стабилизации состояния больной переведен в хирургическое отделение. Зонд Блэкмора удален. Состояние пациента оставалось стабильным. Но 19.10.2012 г. появились боли в животе. Проведено УЗИ органов брюшной полости, отмечалось расширение общего печеночного протока, панкреатического протока. При рентгенографии органов брюшной полости патологии не выявлено. На фоне проводимой инфузионно-спазмолитической терапии боли в животе были купированы. Однако 21.10.2012 г. у пациента возник рецидив кровотечения из ВРВП. Переведен повторно в реанимационное отделение, установлен зонд Блэкмора. При динамическом УЗИ органов брюшной полости выявлено большое количество свободной жидкости. Выполнена КТ органов брюшной полости: Заключение: асцит, киста поджелудочной железы, гемангиома 4 сегмента правой доли печени. Двусторонний гидроторакс. Нижнедолевая пневмония. Инфильтрации парапанкреатической клетчатки поджелудочной железы не выявлено. Отмечалось большое количество свободной жидкости в брюшной полости.
В анализе крови — лейкоцитоз до 27×10 9 /л. Для исключения острого панкреатита с ферментативным перитонитом, воспалительных заболеваний органов брюшной полости, пареза кишечника 23.10.2012 г. проведена диагностическая лапароскопия. Интраоперационно выявлен асцит. Другой патологии не выявлено. Выполнены санация и дренирование брюшной полости. На фоне проводимого лечения у пациента отмечались эпизоды рецидива кровотечения из ВРВП. Проводились плазмо- и гемотрансфузии. Несмотря на последующую интенсивную терапию, направленную на коррекцию волемических нарушений, состояние больного прогрессивно ухудшалось. Отмечались психомоторное возбуждение, прогрессирующая дыхательная недостаточность, гипотония. 26.10.2012 г. в 18:30 пациент переведен на ИВЛ, к лечению добавлены вазопрессоры. На фоне прогрессирующей сердечно-сосудистой недостаточности в 19:00 зафиксирована асистолия. Начаты реанимационные мероприятия в полном объеме, интенсивная терапия. Все мероприятия в течение 45 мин были неэффек-
тивны. В 19:45 зафиксирована биологическая смерть.
В отделении причиной смерти указана острая сердечно-сосудистая недостаточность, развившаяся на фоне прогрессирующей полиорганной, сердечно-сосудистой недостаточности.
Основной диагноз: ЦП, класс С по Чайлд — Пью.
Осложнение основного диагноза: портальная гипертензия: ВРВП 4 ст., гепатомегалия. Состоявшееся кровотечение из варикозно расширенных вен пищевода от 12.10.2012 г., 21.10.2012 г., 25.10.2012 г. Постгеморрагическая анемия тяжелой степени. Гастропатия. Асцит. Печеночная недостаточность.
Сопутствующие заболевания: двусторонняя нижнедолевая пневмония. Двусторонний гидроторакс. ИБС: атеросклеротический кардиосклероз, гипертоническая болезнь 2 ст. Язвенная болезнь 12-перстной кишки. Киста поджелудочной железы. Гемангиома 4 сегмента печени.
Патологоанатомический диагноз (после гистологического исследования).
Основное комбинированное заболевание:
Мелкоузловой ЦП.
Операция диагностической лапароскопии 23.10.2012 г.
по поводу подозрения на острый панкреатит с санацией и дренированием брюшной полости.
Фоновые заболевания:
Сахарный диабет (по клиническим данным).
ХГС (по клиническим данным).
Осложнения: варикозное изменение вен пищевода. Эрозивно-язвенный эзофагит нижней трети пищевода с перфорацией в ткани заднего средостения. Гнойный
медиастинит заднего средостения. Эмпиема плевры слева — 3,3 л гнойного экссудата (по данным посмертного бактериологического исследования от 31.10.2012 г.). — Klebsiella pneumoniae, Enterococcus faecalis, Staphylococcus epidermidis. Ателектаз левого легкого. Правосторонний гидроторакс — 0,5 л. Мелкоочаговая бронхопневмония в нижней доле правого легкого. Малокровие оболочек головного мозга и внутренних органов. Асцит (0,4 л). Гепато- и спленомегалия (1375 и 355 г). Мелкоочаговые инфаркты в печени и предстательной железе. Отек правого легкого. Отек головного мозга. Паренхиматозная дистрофия миокарда, почек.
Сопутствующие заболевания: атеросклероз аорты (IV стадия, 3 степень). Мелкоочаговый кардиосклероз миокарда стенок левого желудочка, атеросклероз венечных артерий (IV стадия, 3 степень). Гипертоническая болезнь: эксцентрическая гипертрофия миокарда, стенок левого желудочка (стенка левого желудочка — 1,3 см, масса сердца — 395 г), артерио-артериоло-нефросклероз. Мелкоузловая гиперплазия коркового слоя надпочечников. Железистый тип нодозной гиперплазии предстательной железы. Киста поджелудочной железы. Сахарный диабет 2-го типа (по клиническим данным). Давние операции: аппендэктомия (1972 г.), верхнесрединная лапаротомия (по поводу синдрома Меллори — Вейса, 1995 г.).
Таким образом, при аутопсийном исследовании подтвердился диагноз ЦП и обнаружены: гнойный медиастинит, левосторонняя эмпиема плевры, развившиеся в исходе эрозивно-язвенного эзофагита на фоне сахарного диабета.
Непосредственной причиной смерти больного явилась гнойная интоксикация.
Сличение диагнозов: расхождение диагнозов. Категория II. Причина субъективная — не учтена роль сахарного диабета в развитии гнойных осложнений. Не диагностированы смертельные осложнения: перфорация язв пищевода, гнойный медиастинит с эмпиемой плевры слева. Эндоскопическое исследование проводилось однократно в день поступления, рентгенологически не выявлены тяжелые гнойно-деструктивные изменения в левой плевральной полости и заднем средостении. Причина объективная — тяжесть состояния больного.
Заключение
Подводя итог всей истории болезни пациента Т., 63 лет, можно констатировать, что имел место ЦП, класс В по Чайлд — Пью в исходе ХГС, пролеченного препаратами интерферона и рибавирина в течение 18 мес. На фоне противовирусной терапии РНК HCV стала отрицательной через 8 нед. и оставалась стойко отрицательной на протяжении 2 лет. В последующем на фоне стресса — через 3 мес. после окончания лечения возник рецидив ХГС с умеренной биохимической и вирусологической активностью. С февраля по май 2012 г. проводилось обследование по поводу подозрения на рак печени. Было получено гистологическое подтверждение в институте им. Герцена — развитие ГЦК в 5–6 сегментах печени. В августе 2012 г., после поездки в Крым у больного возникли острый простатит, уретрит, по поводу чего получал антибактериальную терапию. В конце августа — кровотечение из ВРВП с последующим их лигированием в ГКБ № 57. Повторное кровотечение из ВРВП возникло в октябре с дальнейшей госпитализацией в ЦКВГ, где дважды повторилось, несмотря на проводимую терапию. Пациент наблюдался и лечился в реанимационном отделении. Появились асцит, двусторонняя пневмония, лихорадка, лейкоцитоз. Для исключения острого панкреатита была выполнена диагностическая лапароскопия, при которой патологии выявлено не было. Состояние больного прогрессивно ухудшалось, и при нарастающем психомоторном возбуждении, прогрессирующей дыхательной и сердечно-сосудистой недостаточности 26.10.2012 г. была зафиксирована биологическая смерть.
Имело место расхождение диагнозов, категория II.
Проанализировав историю болезни, считаем справедливым заметить, что пациент по записи в истории болезни поступил в состоянии средней тяжести. Скорее всего, тяжесть состояния была недооценена: не учитывался длительный анамнез заболевания, повторные кровотечения из ВРВП, наличие ГЦР. В госпитале не было проведено лигирование вен пищевода, и мы считаем, что больного в первые же дни после поступления необходимо было переводить в специализированное отделение для проведения этой манипуляции и, возможно, пересадки печени.
Трудно оценить адекватность терапии, т. к. в посмертном эпикризе не указано лечение.
В клиническом посмертном эпикризе даже нет упоминания о наличии ГЦР, только упомянута гемангиома 4 сегмента печени, несмотря на то, что пациент предоставил все выписки предыдущих исследований.
При патологоанатомическом вскрытии отсутствуют данные о послойном исследовании ткани печени и наличии ГЦР, а также гистологическом исследовании на наличие опухоли.
Очень важно и крайне необходимо обсуждать все эти вопросы для исключения дальнейших ошибок в ведении и лечении таких сложных пациентов.
Список литературы Свернуть Развернуть
1. Global hepatitis report, 2017: World Health Organization. (Электронный ресурс). URL: http://www.who.int/hepatitis/publications/global-hepatitis-report2017/en (дата обращения: 15.04.2017).
2. Csete J., Elliott R., Fisher B. Viral Time Bomb: Health and Human Rights Challenges in Adressing Hepatitis C in Canada. Toronto: Canadian HIV/AIDS Legal Network, Centre for Additions Research of BC and Centre for Applied Research in Mental Health and Addiction. (Электронный ресурс). URL: http://www.aidslaw.ca/site/wp-content/uploads/2013/11/ViralTime Bomb-ENG.PDF (дата обращения: 15.04.2017).
3. Гепатит С. Информационные бюллетени № 164 и № 204. ВОЗ, 2013 [Gepatit С. Informatsionnyye byulleteni № 164 i № 204. VOZ, 2013 (in Russian)]. (Электронный ресурс). URL: http://www.who.int/mediacentre/factsheets/fs164/ru/;http://www.euro.who.int/__data/assets/pdf_file/0. (дата обращения: 15.04.2017).
4. Хазанов А.И., Плющин С.В., Васильев А.П. и др. Алкогольные и вирусные циррозы печени у стационарных больных (1996–2005 гг.): распространенность и исходы // Рос. журн. гастроэнтерол., гепатол., колопроктол. 2007. Т. 17. № 2. С. 19–27 [Khazanov A.I., Plyusnin S.V., Vasil’yev A.P. i dr. Alkogol’nye i virusnye tsirrozy pecheni u statsionarnykh bol’nykh (1996–2005 gg.): rasprostranennost’ i iskhody. // Rossiyskiy zhurnal gastroenterologii, gepatologii, koloproktologii. 2007. Т. 17. № 2. S. 19–27 (in Russian)].
5. Thein H., Yi Q., Dore G.J., Krahn M.D. Estimation of stage-specific fibrosis progression rates in chronic hepatitis C virus infection: a meta-analysis and meta-regression // Hepatology. 2008. Vol. 48. P. 418–431.
6. Pol S., Haour G., Fontaine H. et al. The negative impact of HBV/HCV coinfection on cirrhosis and its consequences // Aliment Pharmacol Ther. 2017. Vol. 46. P. 1054–1060.
7. Sulkowski M.S., Mehta S.H., Torbenson M.S. et al. Rapid fibrosis progression among HIV/hepatitis C virus-co-infected adults // AIDS. 2007. Vol. 21(16). P. 2209–2216.
8. Stroffolini T., Sagnelli E., Andriulli A. et al. Sex difference in the interaction of alcohol intake, hepatitis B virus, and hepatitis C virus on the risk of cirrhosis // PLoS One. 2017. Vol. 12. P. 185–190.
9. El-Serag H.B. Epidemiology of viral hepatitis and hepatocellular carcinoma // Gastroenterology. 2012. Vol. 14(2). P. 1264–1273.
10. Mittal S., El-Serag H.B., Sada Y.H. et al. Hepatocellular Carcinoma in the Absence of Cirrhosis in United States Veterans is Associated With Nonalcoholic Fatty Liver Disease // Clin Gastroenterol Hepatol. 2016. Vol. 14. P. 124–131.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
НР-ассоциированные болезни ЖКТ

Что собой представляют недуги желудочно-кишечного тракта? Современная медицина выделяет целый комплекс постоянных или периодических признаков, которые нельзя отнести к биохимическим изменениям или каким-либо нарушениям органического характера.
История болезни: хронический гепатит с ассоциированным циррозом печени
Основным симптомом патологий ЖКТ является болевой синдром в области живота. Самыми распространенными недугами являются: язвы, гастриты, дуоденит, панкреатит, холецистит,гепатит, колит и т.д.
Каждое в отдельности заболевание имеет свои особенные признаки и требует индивидуального лечения. Так, например, история болезни: хронический гепатит с ассоциированным циррозом печени прослеживается часто. Как утверждает практика 20% всех больных гепатитом С имеют проблемы с печенью. Скорость формирования цирроза может быть разной, все зависит от индивидуальных особенностей каждого человека в отдельности.

Суперфуды в косметике: сочные коктейли для здоровья кожи и волос
История болезни: хронический НР-ассоциированный гастрит (педиатрия)
Поверхностное воспаление стенки желудка называют гастритом. Страдают такой патологией почти половина всего взрослого населения планеты. Выделяют хронический гастрит и острый. Острая проблема появляется вследствие раздражителей – из-за бактерий, механических повреждений, на фоне приема лекарств или из-за обжигающего вещества.
В свою очередь хронический НР-ассоциированный гастрит в педиатрии – это постоянный воспалительный процесс на слизистой части желудка. Патология может наблюдаться на разной глубине.
Хеликобактер, ассоциированный с язвенной болезнью
Человеческое тело наполняют разнообразные микроорганизмы. Можно выделить три основных вида таких «обитателей». Сразу стоит упомянуть безвредных «помощников», которые во всем помогают человеку, а также нейтральных «личностей», которые ни вред, ни пользу не приносят.
Но существует и третий подвид микроорганизмов – это скрытые паразиты, которые отравляют организм изнутри и вызывают различные недуги.
Схема лечения язвенной болезни, не ассоциированной с хеликобактер
Хеликобактер – это спиралевидная грамотрицательная бактерия, поражающая желудок и двенадцатиперстную кишку. Язвенная болезнь желудка часто появляется на фоне заражения вышеупомянутой инфекцией, но так бывает не всегда. Провоцирующими факторами также выступают: вредные привычки, неправильное питание, повышенная нервозность и т.д.
Хеликобактер, ассоциированный с язвенной болезнью, проявляется явно. Диагностируют такую проблему при помощи лабораторных и микробиологических исследований. Схема лечения язвенной болезни, не ассоциированной с хеликобактер, составляется только врачом.
Хронический гепатит неуточненный (K73.9)
Хронический гепатит неуточненный (синдром хронического гепатита, криптогенный хронический гепатит) — группа воспалительных болезней печени, вызываемых различными причинами, характеризующаяся различной степенью выраженности гепатоцеллюлярного некроза и воспаления с преобладанием лимфоцитов в инфильтрате Инфильтрат — участок ткани, характеризующийся скоплением обычно не свойственных ему клеточных элементов, увеличенным объемом и повышенной плотностью.
.
Примечание
Из данной подрубрики исключены все хронические гепатиты с выявленной этиологией, а именно:
— В15-В19 Вирусные гепатиты
— B25.1+ Цитомегаловирусный гепатит (K77.0*)
— B58.1+ Токсоплазмозный гепатит (K77.0*)
— B94.2 Отдаленные последствия вирусного гепатита
— K70.1 Алкогольный гепатит
— K71-. Токсическое поражение печени
— K75.2 Неспецифический реактивный гепатит
— K75.3 Гранулематозный гепатит, не классифицированный в других рубриках
— O98.4 Вирусный гепатит, осложняющий беременность, деторождение или послеродовой период
— P35.3 Врожденный вирусный гепатит
— Z22.5 Носительство возбудителя вирусного гепатита
— K75.9 Воспалительная болезнь печени неуточненная
— K76.9 Болезнь печени неуточненная
— K77.0* Поражения печени при инфекционных и паразитарных болезнях, классифицированных в других рубриках
— K77.8* Поражение печени при других болезнях, классифицированных в других рубриках
— R94.5 Отклонения от нормы, выявленные при исследовании функции печени
— T86.4 Отмирание и отторжение трансплантата печени
— K76.0 Жировая дегенерация печени, не классифицированная в других рубриках
— R93.2 Отклонения от нормы, выявленные при получении диагностического изображения в ходе исследования печени и желчных протоков
Период протекания
Минимальный период протекания (дней): 180
Максимальный период протекания (дней): не указан

Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 5500 KZT / 27 BYN — 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
I. Классификация по МКБ-10
— K73.0 Хронический персистирующий гепатит, не классифицированный в других рубриках;
— K73.1 Хронический лобулярный гепатит, не классифицированный в других рубриках;
— K73.2 Хронический активный гепатит, не классифицированный в других рубриках;
— K73.8 Другие хронические гепатиты, не классифицированные в других рубриках;
— K73.9 Хронический гепатит неуточненный.
II. Принципы классификации, выдержки (Лос-Анджелес, 1994)
1. По степени активности (морфологические критерии):
— минимальная;
— низкая;
— умеренная;
— высокая.
2. По стадии заболевания (морфологические критерии):
— фиброз отсутствует;
— слабый;
— умеренный;
— тяжелый;
— цирроз.
Активность и стадию воспалительного процесса (кроме цирроза) определяют только на основании гистологического исследования. При предварительном диагнозе, в случае отсутствия гистологии, возможно предварительное (оценочное) определение по уровню АЛТ.
Определение степени активности по уровню АЛТ:
1. Низкая активность — увеличение АЛТ менее 3 норм.
2. Умеренная — от 3 до 10 норм.
3. Выраженная — больше 10 норм.
Степень активности криптогенного гепатита в этих случаях может быть также описана как минимальная, слабо- и умеренно выраженная, выраженная.
III. Для определения степени активности также используются гистологический индекс активности Кнодела.
Компоненты индекса:
— перипортальный некроз с наличием мостовидных некрозов или без них (0-10 баллов);
— внутридольковая дегенерация и фокальный некроз (0-4 балла);
— портальный некроз (0-4 балла);
— фиброз (0-4 балла).
Первые три компонента отражают степень активности, четвертый компонент — стадию процесса.
Гистологический индекс активности считается путем суммирования первых трех компонентов.
Различают четыре степени активности:
1. Минимальная степень активности — 1-3 балла.
2. Низкая — 4-8 баллов.
3. Умеренная — 9-12 баллов.
4. Выраженная — 13-18 баллов.
IV. Хронические гепатиты различают по стадии (шкала METAVIR):
— 0 — фиброз отсутствует;
— 1 — слабовыраженный перипортальный фиброз
— 2 — умеренный фиброз с порто-портальными септами;
— 3 — выраженный фиброз с порто-центральными септами;
— 4 — цирроз печени.
Ранее по морфологии выделяли два вида хронического гепатита:
1. Хронический персистирующий гепатит — когда инфильтрация была только в портальных зонах.
2. Хронический активный (агрессивный) гепатит — когда инфильтрация заходила на дольки.
Потом эти термины были заменены степенью активности. Эта же классификация используется и в МКБ-10. Минимальная активность соответствует персистирующему гепатиту, умеренная и высокая активность — активному.
Примечание. Определение стадии активности и морфологических особенностей позволяет более точно кодировать криптогенный гепатит в соответствующих подрубриках рубрики K73 «Хронический гепатит, не классифицированный в других рубриках».
Этиология и патогенез
Поскольку хронический гепатит является неуточненным, этиология заболевания не указана или не определяется.
Морфологическое определение: хронический гепатит — диффузное воспалительно-дистрофическое поражение печени, характеризующееся лимфоплазмоцитарной инфильтрацией портальных полей, гиперплазией купферовских клеток, умеренным фиброзом в сочетании с дистрофией печеночных клеток при сохранении нормальной дольковой структуры печени.
Эпидемиология
Возраст: преимущественно у взрослых
Признак распространенности: Редко
Истинная распространенность или значительно варьирует или неизвестна.
По мере совершенствования методов диагностики становится очевидным, что криптогенный хронический гепатит прерогатива в основном взрослых пациентов. У детей, как правило, хронический гепатит удается верифицировать как вирусный и/или аутоиммунный.
В одном исследовании указывается на небольшое преобладание мужчин зрелого возраста среди пациентов с этим диагнозом.
Факторы и группы риска
Факторы и группы риска для хронического гепатита не определены. Безусловно важную роль играют:
— генетически детерминированные изменения метаболической активности гепатоцитов;
— аутоиммунные заболевания и другие нарушения иммунного ответа;
— вирусные инфекции;
— токсические повреждения.
Клиническая картина
Клинические критерии диагностики
слабость; дискомфорт в животе; снижение массы тела; тошнота; отрыжка; боли в правом подреберье; лихорадка; желтуха; телеангиоэктазиии; вздутие живота; гепатомегалия
Cимптомы, течение
Клиническая картина хронического гепатита многообразна. Заболевание может иметь различное течение — от субклинических форм с минимальными лабораторными изменениями до симптомокомплекса обострения (острого гепатита).
Диагностика
Диагноз хронического криптогенного гепатита является диагнозом исключения.
Пункционная или более безопасная трансюгулярная биопсия с гистологическим исследованием позволяет верифицировать диагноз хронического гепатита, определить его активность и стадию.
Лабораторная диагностика
К лабораторным синдромам при хроническом гепатите относятся синдромы цитолиза, печеночноклеточной недостаточности, иммуновоспалительный синдром и синдром холестаза.
Синдром цитолиза — основной показатель активности воспалительного процесса в печени, маркерами которого являются повышение активности АЛТ, АСТ, ГГТП, глутаматдегидрогеназы, ЛДГ и ее изоферментов ЛДГ4 и ЛДГ5.
Синдром печеночно-клеточной недостаточности характеризуется нарушением синтетической и обезвреживающей функции печени.
Нарушение синтетической функции печени отражается снижением содержания альбуминов, протромбина, проконвертина и других факторов свертывания крови, холестерина, фосфолипидов, липопротеидов.
В связи с диспротеинемией нарушается устойчивость коллоидной системы крови, на оценке которой основаны осадочные или флоккуляционные пробы. В СНГ получили распространение тимоловая и сулемовая пробы.
Резкое снижение протромбина и проконвертина (на 40% и более) свидетельствует о выраженной печеночно-клеточной недостаточности, угрозе печеночной прекомы и комы.
Оценку обезвреживающей функции печени проводят с помощью нагрузочных проб: бромсульфалеиновой, антипириновой и других проб, а также определения аммиака и фенолов в сыворотке крови. О нарушении детоксикационной функции печени свидетельствуют задержка бромсульфалеина в плазме, снижение клиренса антипирина, повышение концентрации аммиака и фенолов.
Иммуновоспалительный синдром характеризуется прежде всего изменениями лабораторных данных:
— гипергаммаглобулинемия;
— изменение осадочных проб;
— повышение содержания иммуноглобулинов;
— появление антител к ДНК, гладкомышечным клеткам, митохондриям;
— нарушения клеточного иммунитета.
Синдром холестаза:
— кожный зуд, потемнение мочи, ахоличный стул;
— повышение концентрации в крови компонентов желчи — холестерина, билирубина, фосфолипидов, желчных кислот и ферментов — маркеров холестаза (ЩФ, 5-нуклеотидазы, ГГТП.
При превышении уровня ЩФ/ АЛТ>3, следует подумать об исключении других причин выраженного холестаза.
Анализы мочи и кала: при холестазе в моче может определяться билирубин при отсутствии уробилина в моче и стеркобилина в кале.
Дифференциальный диагноз
Дифференциальный диагноз хронического гепатита неуточненного проводится со следующими заболеваниями:
I. Поражения печени, этиология которых определена:
1. Алкоголизм. Имеет значение прямое токсическое действие алкоголя при стойкой ежедневной алкоголизации, образование в гепатитах алкогольного гиалина, на который развивается иммунный ответ.
2. Вирусная инфекция. В 70% случаев, доказана хронизация воспаления, вызванного вирусами гепатита В, С, дельта и их сочетанием. Если через 3 месяца после перенесенного острого гепатита у больного находят маркер гепатита австралийский антиген (HBs), вероятность развития хронического гепатита достигает 80%. В случае гепатита А хронизации практически не наблюдается.
3. Токсические (в том числе — лекарственные) повреждения:
— отравление грибами;
— отравления препаратами, нарушающими метаболизм гепатоцита (противотуберкулезные, психотропные, таблетированные контрацептивы, парацетамол, противоаритмические, сульфаниламиды, антибиотики — эритромицин, тетрациклины);
— производственные интоксикации трихлористым углеродом, продуктами перегонки нефти, тяжелыми металлами.
6. Аутоиммунные, при которых нет четкой связи с токсическим поражением и вирусом, но диагностируются симптомы иммунного воспаления.
II. Уточненные морфологически и лабораторно формы хронического гепатита внутри рубрики «Хронический гепатит, не классифицированный в других рубриках» — K73.
1. Хронический активный гепатит, не классифицированный в других рубриках (K73.2).
Хронический активный гепатит (ХАГ) — длительно текущий воспалительный процесс с некрозом и дистрофией гепатоцитов.
Для ХАГ свойственен полиморфизм клинических проявлений — от скудных до значительных, с потерей трудоспособности, лихорадкой и появлением печеночных знаков — “звездочек” на плечевом поясе, пальмарной эритемы.
Печень остается безболезненной, увеличена в размере и выступает из-под края реберной дуги на 2-3 см и более, край ее несколько заостренный. У большинства больных удается пальпировать селезенку.
Патоморфологические характеристики ХАГ, приводящие к нарушению дольковой архитектоники печени:
— разрушение ограничительной пластинки гепатоцитов;
— лимфоидно-клеточной пролиферация;
— портальный и перипортальный фиброз;
— ступенчатые некрозы.
Морфологическое исследование биоптатов печени необходимо для подтверждения клинического диагноза ХАГ и проведения дифференциальной диагностики с другими поражениями, в первую очередь, с хроническим персистирующим гепатитом и циррозом.
Диагностические ошибки при морфологическом исследовании могут быть возникать при биопсии малоповрежденного участка печени или при ее проведении в период ремиссии.
Результаты биохимического исследования крови больных ХАГ свидетельствуют о нарушении различных функций печени:
— белково-синтетической — гипоальбуминемия и гиперглобулинемия;
— регуляции пигментного обмена — гипербилирубинемия (приблизительно у каждого четвертого больного);
— ферментативной — 5-10-кратное повышение уровня АЛТ и АСТ.
Формы ХАГ по характеру течения:
— с умеренной активностью процесса;
— с высокой активностью процесса (агрессивный гепатит).
Клинические проявления активности процесса: повышение температуры, артралгия , выраженные печеночные знаки.
ХАГ протекает с периодами обострении и ремиссий. Основными причинами обострении могут быть: суперинфекция гепатотропными вирусами; другие инфекционные заболевания; алкоголизм; прием высоких доз лекарств; химические отравления, оказывающие неблагоприятное воздействие на печень, и т.д. Считается, что приблизительно у 40% больных ХАГ с умеренной активностью процесса могут быть зарегистрированы спонтанные ремиссии, связанные с естественным течением заболевания. В настоящее время общепринятым считается положение, что практически у всех больных ХАГ прогрессирует в цирроз. Вместе с тем, описаны случаи благоприятного течения ХАГ со стабилизацией процесса и его переходом в хронический персистирующий гепатит.
2. Хронический лобулярный гепатит, не классифицированный в других рубриках (K73.1).
Хронический лобулярный гепатит — форма хронического гепатита, соответствующая незавершенному острому гепатиту.
Основной морфологический признак — преимущественное развитие воспалительной инфильтрации внутри дольки печени при длительном повышении уровня трансаминаз.
Выздоровление регистрируется у 5-30% больных, у остальных наблюдается переход в хронический активный гепатит или хронический персистирующий гепатит.
Понятие «хронический лобулярный гепатит» имеет место, когда патологический процесс сохраняется более 6 месяцев. Современная классификация хронических гепатитов обозначает его как хронический гепатит с минимальной морфологической и лабораторной активностью процесса.
3. Хронический персистирующий гепатит, не классифицированный в других рубриках (K73.0).
Хронический персистирующий гепатит (ХПГ) — длительно текущий (более 6 месяцев) доброкачественный диффузный воспалительный процесс с сохранением структуры дольки печени.
Типично отсутствие ярко выраженных клинических признаков заболевания. Лишь около 30% больных отмечают общее недомогание и слабость. Печень несколько увеличена ( на 1-2 см). Печеночные “знаки” отсутствуют.
Патоморфологические характеристики ХПГ: мононуклеарные, в основном лимфоцитарные, инфильтраты портальных трактов с умеренными дистрофическими изменениями и слабо выраженным некрозом гепатоцитов (или его отсутствием). Слабо выраженные морфологические изменения могут сохраняться в течение нескольких лет.
Биохимическое исследование крови больных ХПГ (изменения свидетельствует о нарушении функции печени, но менее выражены чем при ХАГ):
— АЛТ и АСТ повышены в 2-3 раза;
— билирубин несколько повышен (около 1/4 больных ХПГ);
— возможно незначительное повышение уровня ГГТП и ЛДГ;
— другие биохимические показатели остаются в пределах нормы.
Современная классификация хронических гепатитов обозначает ХПГ как хронический гепатит с минимальной активностью процесса или слабовыраженный.
Источник https://www.rmj.ru/articles/infektsionnye_bolezni/Hronicheskiy_virusnyy_gepatit_S_s_ishodom_v_cirroz_i_gepatocellyulyarnuyu_karcinomu_klinicheskoe_nablyudenie/
Источник https://medaboutme.ru/articles/nr_assotsiirovannye_bolezni_zhkt/
Источник https://diseases.medelement.com/disease/%D1%85%D1%80%D0%BE%D0%BD%D0%B8%D1%87%D0%B5%D1%81%D0%BA%D0%B8%D0%B9-%D0%B3%D0%B5%D0%BF%D0%B0%D1%82%D0%B8%D1%82-%D0%BD%D0%B5%D1%83%D1%82%D0%BE%D1%87%D0%BD%D0%B5%D0%BD%D0%BD%D1%8B%D0%B9-k73-9/4810