Жировой гепатоз, неалкогольная жировая болезнь печени (НАЖБП) — симптомы и лечение
Что такое жировой гепатоз, неалкогольная жировая болезнь печени (НАЖБП)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Васильева Романа Владимировича, гастроэнтеролога со стажем в 16 лет.
Над статьей доктора Васильева Романа Владимировича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
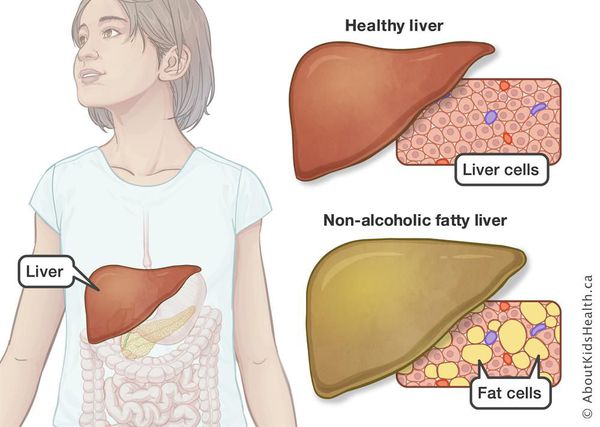
Неалкогольная жировая болезнь печени / НАЖБП (стеатоз печении или жировой гепатоз, неалкогольный стеатогепатит) — это неинфекционное структурное заболевание печени, характеризующееся изменением ткани паренхимы печени вследствие заполнения клеток печени (гепатоцитов) жиром (стеатоз печени), которое развивается из-за нарушения структуры мембран гепатоцитов, замедления и нарушения обменных и окислительных процессов внутри клетки печени.
Все эти изменения неуклонно приводят к:
- разрушению клеток печени (неалкогольный стеатогепатит);
- накоплению жировой и формированию фиброзной ткани, что вызывает уже необратимые, структурные (морфологические) изменения паренхимы печени;
- изменению биохимического состава крови;
- развитию метаболического синдрома (гипертоническая болезнь, ожирение, сахарный диабет);
- в конечном итоге, циррозу.
Метаболический синдром — широко распространённое состояние, характеризующееся снижением биологического действия инсулина (инсулинорезистентность), нарушением углеводного обмена (сахарный диабет II типа), ожирением центрального типа с дисбалансом фракций жира (липопротеинов плазмы и триглицеридов) и артериальной гипертензией. [2] [3] [4]
В большинстве случаев НАЖБП развивается после 30 лет. [7]
Факторами риска данного заболевания являются:
- малоподвижный образ жизни (гиподинамия);
- неправильное питание, переедание;
- длительный приём лекарственных препаратов;
- избыточная масса тела и висцеральное ожирение;
- вредные привычки.
Основными причинам развития НАЖБП являются: [11]
- гормональные нарушения;
- нарушение жирового обмена (дисбаланс липопротеидов плазмы);
- нарушение углеводного обмена (сахарный диабет);
- артериальная гипертензия;
- ночная гипоксемия (синдром обструктивного апноэ сна).
При наличии гипертонической болезни, ожирения, сахарного диабета, регулярном приёме лекарств или в случае присутствия двух состояний из вышеперечисленных вероятность наличия НАЖБП достигает 90 %. [3]
Ожирение определяется по формуле вычисления индекса массы тела (ИМТ): ИМТ = вес (кг) : (рост (м)) 2 . Если человек, например, весит 90 кг, а его рост — 167 см, то его ИМТ = 90 : (1,67х1,67) = 32,3. Этот результат говорит об ожирении I степени.
- 16 и менее — выраженный дефицит массы;
- 16-17,9 — недостаточная масса тела;
- 18-24,9 — нормальный вес;
- 25-29,9 — избыточная масса тела (предожирение);
- 30-34,9 — ожирение I степени;
- 35-39,9 — ожирение II степени;
- 40 и более — ожирение III степени (морбидное).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
У большинства больных данное заболевание на ранних стадиях протекает бессимптомно — в этом и заключается большая опасность.
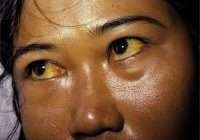
У 50-75% больных могут появляться симптомы общей (хронической) усталости, снижение работоспособности, недомогание, слабость, тяжесть в области правого подреберья, набор веса, длительное повышение температуры тела без всякой причины, красные точки на коже в области груди и живота. Печень часто увеличена. Возникают расстройства пищеварения, повышенное газообразование, кожный зуд, редко — желтуха, «печёночные знаки».
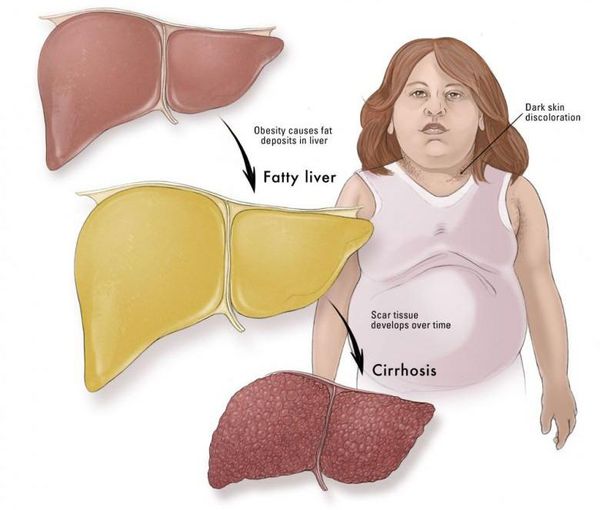
Часто НАЖБП сопутствуют заболевания желчного пузыря: хронический холецистит, желчнокаменная болезнь. Реже, в запущенных случаях, возникают признаки портальной гипертензии: увеличение селезёнки, варикозное расширение вен пищевода и асцит (скопление жидкости в брюшной полости). Как правило, данные симптомы наблюдаются на стадии цирроза печени. [7]
Патогенез жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
К накоплению холестерина, а именно липидов (жироподобных органических соединений) в печени, приводят, прежде всего, следующие факторы:
- избыточное поступление свободных жирных кислот (FFA) в печень;
- усиленный синтез свободных жирных кислот печени;
- пониженный уровень бета-окисления свободных жирных кислот;
- снижение синтеза или секреции липопротеинов очень высокой плотности. [7]
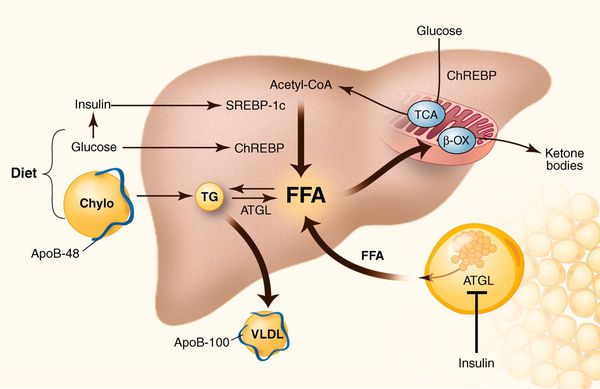
У пациентов с ожирением в ткани печени повышенно содержание свободных жирных кислот, что и может быть причиной нарушения функций печени, так как жирные кислоты химически активны и могут привести к повреждению биологических мембран гепатоцитов, образуя в них ворота для поступления в клетку эндогенного жира, в частности липидов (преимущественно низкой и очень низкой плотности), а транспортом является сложный эфир — триглицерид. [2]
Таким образом, гепатоциты заполняться жиром, и клетка становиться функционально неактивной, раздувается и увеличивается в размерах. При поражении более миллиона клеток макроскопически печень увеличивается в размерах, в участках жировой инфильтрации ткань печени становиться плотнее, и данные участки печени не выполняют своих функций либо выполняют их с существенными дефектами.
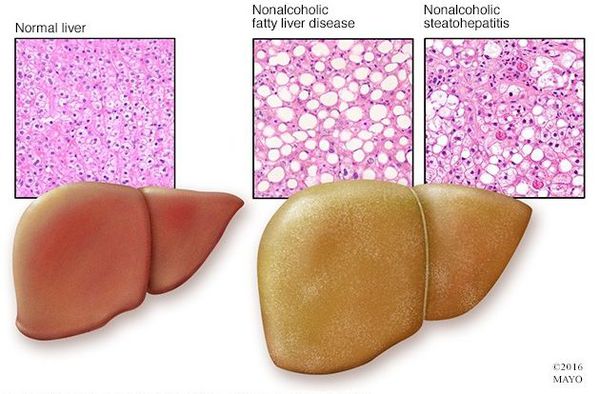
Перекисное окисление липидов в печени приводит к синтезу токсичных промежуточных продуктов, которые могут запускать процесс апоптоза (запрограммированной гибели) клетки, что может вызывать воспалительные процессы в печени и сформировать фиброз. [2]
Также важное патогенетическое значение в формировании НАЖБП имеет индукция цитохрома P-450 2E1 (CYP2E1), который может индуцироваться как кетонами, так и диетой с высоким содержанием жиров и низким содержанием углеводов. [7] CYP2E1 генерирует токсические свободные радикалы, приводящие к повреждению печени и последующему фиброзу.
Кроме того, патогенетическое значение в формировании НАЖБП имеет эндотоксин-опосредованное повреждение, которое, в свою очередь, усиливает выработку провоспалительных цитокинов (ФНО-α, ИЛ-6 и ИЛ-8), приводящих к нарушению целостности мембран гепатоцитов и даже к их некрозу [9] , а также к развитию воспалительной клеточной инфильтрации как в портальных трактах, так и в дольках печени, что приводит к стеатогепатиту.
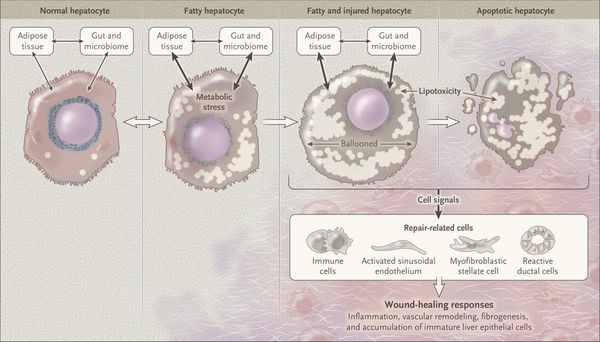
Продукты перекисного окисления липидов, некрозы гепатоцитов, ФНО и ИЛ-6 активируют стеллатные (Ito) клетки, вызывающие повреждение гепатоцитов и формирование фиброзных изменений.
Классификация и стадии развития жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
В настоящий момент общепринятой классификации НАЖБП не существует, однако ряд авторов выделяет стадии течения заболевания и степени неалкогольного стеатогепатита (НАСГ).
Оценка стеатоза печени и гистологической активности НАЖБП по системе E.M. Brunt: [9] [10] [11]
- I степень (мягкий НАСГ) — стеатоз крупнокапельный, не более 33-66% поражённых гепацитов;
- II степень (умеренный НАСГ) — крупно- и мелкокапельный, от 33% до 66% поражённых гепацитов;
- III степень (тяжелый НАСГ) — крупно- и мелкокапельный, больше 60% поражённых гепацитов.
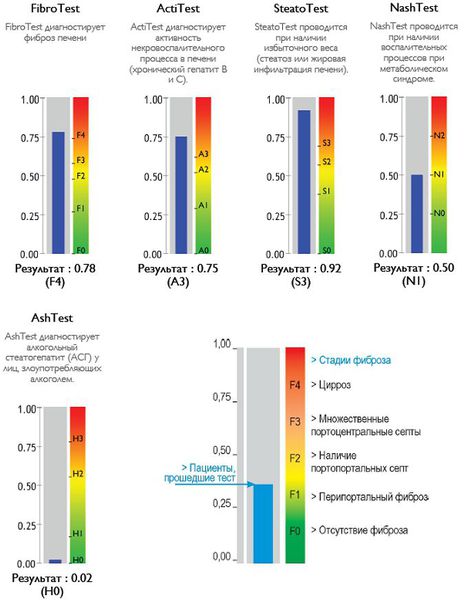
Также можно условно разделить степени стеатоза, фиброза и некроза по результату теста ФиброМакс — степени выраженности жировой инфильтрации:
- S1 (до 33% жировой инфильтрации);
- S2 ( 33-60% жировой инфильтрации)
- S3 (более 60% жировой инфильтрации)
- F1,F2, F3, цирроз.
Осложнения жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
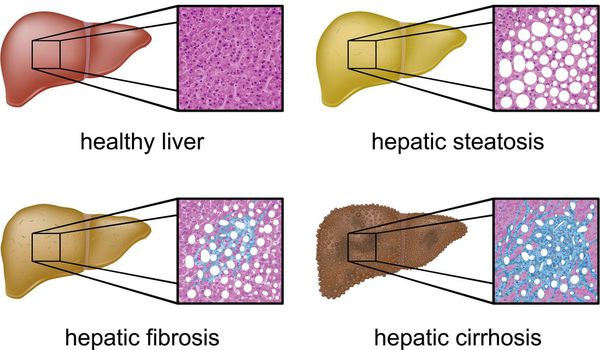
Наиболее частые осложнения НАЖБП — это гепатит, замещение нормальной паренхиматозной ткани печени фиброзной — функционально нерабочей тканью с формированием в конечном итоге цирроза печени.
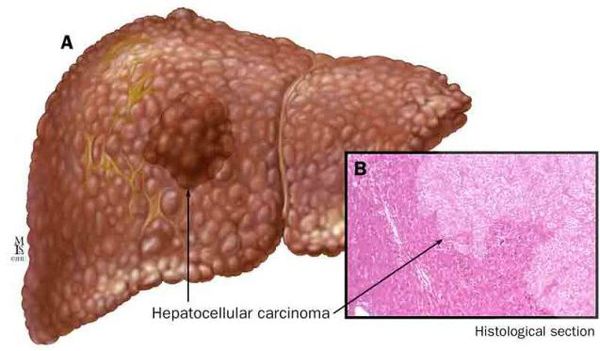
К более редкому осложнению, но всё же встречающемуся, можно отнести рак печени — гепатоцеллюлярную карциному. [9] Чаще всего она встречается на этапе цирроза печени и, как правило, ассоциируется с вирусными гепатитами.
Диагностика жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
В диагностике НАЖБП используются лабораторные и инструментальные методы исследования.
В первую очередь оценивается состояние печени на предмет воспалительных изменений, инфекционных, аутоиммунных и генетических заболеваний (в том числе болезней накопления) с помощью общеклинических, биохимических и специальных тестов. [7]
Далее проводится оценка выполняемых печенью функций (метаболическая/обменная, пищеварительная, детоксикационная) по способности выработки определённых белков, характеристикам жиров и углеводов. Детоксикационная функция печени оценивается преимущественно при помощи С13-метацетинового теста и некоторых биохимических тестов.
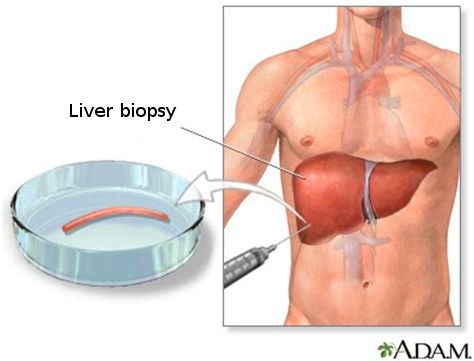
Кода первые два этапа завершены, исследуется структурное состояние печени при помощи УЗИ [4] , МСКТ, МРТ и эластометрии (FibroScan), при необходимости исследуется морфологическое состояние — биопсия печени. [3]
С помощью эластометрии исследуется эластичность мягких тканей. Злокачественные опухоли отличаются от доброкачетсвенных повышенной плотностью, неэластичностью, они с трудом поддаются компрессии. На мониторе FibroScan более плотные ткани окрашены в голубой и синий цвет, жировая ткань — жёлто-красный, а соединительная ткань — зелёный. Высокая специфичность метода позволяет избежать необоснованных биопсий.
После проведённой диагностики, устанавливается окончательный диагноз и проводится соответствующее лечение.
Лечение жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
С учётом механизма развития заболевания разработаны схемы курсового лечения НАЖБП, направленные на восстановление структуры клеточных мембран, обменных и окислительных процессов внутри клеток печени на молекулярном уровне, очистку печени от внутриклеточного и висцерального жира, который затрудняет её работу.
В процессе лечения производится:
- коррекция углеводного, жирового (липидного) обмена веществ;
- нормализация процессов окисления в клетке;
- влияние на основные факторы риска;
- снижение массы тела;
- улучшение структуры печени на обратимых стадиях.
После лечения наступает заметное улучшение дезинтоксикационной (защитной), пищеварительной и метаболической функции печени, пациенты теряют в весе, улучшается общее самочувствие, повышается умственная и физическая работоспособность.
Курсовые программы лечения занимают от трёх до шести месяцев и подбираются в зависимости от степени выраженности метаболических нарушений. К ним относятся:
- программа «Лайт»;
- программа «Медиум»;
- программа «Премиум»;
- индивидуальная программа лечения — разрабатывается на основании сопутствующих заболеваний, текущего состояния пациента и необходимой интенсивности лечения.
Программы включают в себя предварительное обследование, постановку диагноза и медикаментозное лечение, которое состоит из двух этапов:
- инфузионная терапия с пролонгацией приёма препаратов внутрь, подбор диеты и физической активности;
- сдача контрольных анализов и оценка результатов.
Прогноз. Профилактика
На ранних стадиях заболевания прогноз благоприятный.
Профилактика НАЖБП предполагает правильное питание, активный образ жизни и регулярную календарную диспансеризацию.
К правильному питанию можно отнести включение в свой рацион питания омега-3 полиненасыщенных жирных кислот, коротких углеводов, ограничение потребления приправ, очень жирной и жаренной пищи. Разнообразие рациона питания также является ключевым моментом полноценного питания. Показано потребление продуктов, богатых растительной клетчаткой.
Для активного образа жизни достаточно ходить пешком от 8 000 до 15 000 шагов в сутки и уделять три часа в неделю физическим упражнениям.
В отношении календарной диспансеризации следует ежегодно выполнять УЗИ органов брюшной полости и оценивать уровень своих печёночных ферментов (АЛТ, АСТ, общий билирубин), особенно при приёме каких-либо лекарственных препаратов на постоянной основе.
Фосфоглив® при жировом гепатозе

Жировой гепатоз печени (стеатоз) – это первичный или вторичный патологический синдром, занимающий ведущую позицию в общей структуре гепатопатологий. Основной причиной развития данного состояния является нарушение обмена веществ, приводящее к избыточному скоплению липидов и последующему перерождению клеток печеночной паренхимы.
Механизм развития жирового гепатоза печени
В основе патогенетических механизмов жирового гепатоза лежат:
- периферическая инсулинорезистентность – нарушение в системе передачи сигналов, возникающих после активации инсулинового рецептора;
- снижение уровня гормона жировой ткани;
- усиленное накопление жиров;
- нарушение окисления свободных жирных кислот.
Характерной особенностью патологического состояния является повышение количества триглицеридов более чем на 10 % от общей сухой массы печени. Из-за этого при гепатозе происходит отложение жировых капель в гепатоцитах, развитие «ожирения» печеночных клеток, их последующая гибель и замещение фиброзной соединительной тканью.
Жир в клетках печени может накапливаться по нескольким причинам:
- из-за избыточного поступления свободных жирных кислот вместе с пищей;
- чрезмерного образования и связывания свободных жирных кислот в тонком кишечнике;
- снижения окислительных процессов в гепатоцитах;
- уменьшения синтеза липопротеинов в печени;
- наличия функциональной недостаточности, обусловленной заболеванием органа.
На сегодняшний день распространенность стеатоза в общей популяции достигает 40 %.
Степени гепатоза
В зависимости от количества и места накопления жира принято выделять 4 степени жирового гепатоза печени:
- 0 ст. – скопление мелких капель жира на поверхности отдельных групп гепатоцитов;
- Iст. – появление патологических очагов печеночных клеток, покрытых средними и крупными жировыми каплями;
- IIст. – печеночная инфильтрация, проникновение и накопление жира внутрь гепатоцитов;
- IIIст. – диффузное крупнокапельное поражение печени с одновременным внеклеточным скоплением жира и формированием кистозных новообразований.
Причины жирового гепатоза
К основным причинам развития жирового гепатоза печени относят:
- абдоминальное ожирение (объем талии, превышающий 80 см у женщин и 94 см у мужчин);
- сахарный диабет 2-го типа;
- метаболические нарушения, возникающие на фоне тиреотоксикоза, микседемы, синдрома Иценко − Кушинга;
- хроническую алкогольную интоксикацию;
- резкую потерю массы тела более чем на 10 %;
- бактериальные, вирусные, паразитарные инфекции;
- нерациональное питание;
- гиперлипидемию (существенное повышение уровня липидов в крови);
- обходной кишечный анастомоз;
- генетические аномалии развития печени;
- наследственный дефицит ферментов, участвующих в расщеплении липидов;
- нерациональный прием гепатотоксичных препаратов (например, азатиоприн, азитромицин, амфетамин и др.);
- гиподинамию;
- нарушение всасываемости в ЖКТ;
- высокое артериальное давление;
- длительное парентеральное питание (введение питательных веществ в венозную систему);
- дисбиоз кишечника (неправильное соотношение кишечной микрофлоры);
- тяжелые хронические патологии, приводящие к истощению организма;
- операции на пищеварительном тракте.
Клинические признаки гепатоза
Основные симптомы заболевания
На ранней стадии заболевания симптомы жирового гепатоза печени практически не наблюдаются. Это объясняется способностью гепатоцитов к активной регенерации. Однако по мере накопления жира клетки печени перестают справляться со своей функцией. У пациентов появляются следующие симптомы:
- дискомфорт или тянущие боли в правом подреберье и в подложечной области (следствие нарушения работы желчевыводящих путей);
- горечь во рту;
- утренняя тошнота;
- изжога;
- отрыжка;
- общая слабость.
Диагностика
Диагностика жирового гепатоза включает в себя сбор анамнеза, оценку самочувствия и физикального статуса пациента, а также лабораторные и инструментальные методы обследования печени.
Лабораторные методы исследования:
- биохимический анализ крови – определение уровня общего, прямого и непрямого билирубина, АлТ, АсТ, γ-ГТП, холестерина, щелочной фосфатазы, креатинина, глюкозы, белковых фракций;
- коагулограмма – исследование свертываемости крови;
- общеклинический анализ крови и мочи;
- фибротест – определение биомаркеров фиброза;
- специфические маркеры вирусных гепатитов;
- гистологическое исследование тканей печени.
Инструментальные диагностические методики:
- УЗИ органов брюшной полости;
- компьютерная и магнитно-резонансная томографии;
- фибросканирование;
- пункционная биопсия.
Лечение жирового гепатоза печени
В связи с наличием большого разнообразия причин, обуславливающих развитие патологического процесса, лечение жирового гепатоза считается достаточно сложной задачей, требующей грамотного комплексного подхода. Обязательными условиями успешной терапии являются:
- отказ от спиртных напитков;
- исключение приема некоторых медикаментозных препаратов;
- оптимизация физической активности;
- соблюдение рационального режима труда и отдыха.
Диета
Пациентам с повышенной массой тела рекомендуется диетическое питание, направленное на нормализацию жирового и холестеринового обмена. В соответствии с принципом диеты № 5 в суточный рацион больного гепатозом должны входить:
- белки (110 г);
- углеводы (300 г);
- жиры (80 г);
- соль (до 10 г);
- жидкость (1,5–2 л).
Блюда готовятся на пару, запекаются или отвариваются и подаются только в теплом виде. Прием горячей, холодной, острой и жареной пищи запрещен. Питание должно быть дробным – 5–6 раз в день.
В список продуктов, рекомендованных при лечении гепатоза печени, входят:
- нежирное мясо (говядина, молодая баранина, кролик, курица, говяжий язык);
- нежирные сорта рыбы;
- овощные и молочные супы;
- несдобная выпечка;
- черствый ржаной и пшеничный хлеб;
- яйца (не более 1 в день, всмятку или в виде запеченного омлета);
- нежирные кисломолочные продукты;
- крупы, макаронные изделия;
- овощи (в сыром, отварном или тушеном виде);
- фрукты (сырые, вареные, запеченные, в виде компотов);
- жиры (растительные рафинированные масла, натуральное сливочное масло);
- сладости (мед, мармелад, пастила, варенье, конфеты без шоколада).
Запрещенные продукты при гепатозе:
- бульоны (мясные, грибные, рыбные);
- кислые щи;
- свежий хлеб, сдоба;
- жирные сорта мяса, субпродукты;
- жирная, жареная, соленая, копченая рыба, рыбные консервы;
- сливки, сметана, ряженка, сыр, творог и молоко с высоким содержанием жира;
- бобовые;
- зеленый лук, шпинат, редька, грибы, чеснок, маринованные овощи;
- мороженое, кондитерские изделия с кремом, шоколад;
- кулинарные жиры, сало;
- черный кофе, какао.
Лечение жирового гепатоза печени при помощи здоровой диеты требует строгого соблюдения принципов сбалансированного питания. Оптимальная потеря веса – не более 1 кг за неделю. В случае резкого снижения массы тела возможно развитие стеатоза, способного повлечь за собой воспаление, усиление активности фиброгенеза и увеличение скорости развития фиброза.
Медикаментозная терапия
Медикаментозное лечение жирового гепатоза печени проводится в 2 этапа.
- Устранение этиологического фактора. Если причиной заболевания печени стали инфекционные агенты (вирусы гепатитов, бактерии, патогенные грибки или простейшие), обычно назначается этиотропная (противовирусная, антибактериальная, противогрибковая или антипротозойная) терапия. В остальных случаях пациентам может назначаться патогенетическое лечение жирового гепатоза, направленное на коррекцию нарушенных функций печени. Больным, у которых была выявлена резистентность к инсулину, после консультации со специалистом назначается прием тиазолидиндионовых препаратов, при ожирении проводится гиполипидемическая терапия, для стимуляции желчеобразования и желчеотделения назначаются желчегонные средства (холеретики).
Симптоматическое лечение гепатоза печени предусматривает использование противовоспалительных средств, пищеварительных ферментов, витаминов, препаратов антифиброзного действия и пробиотиков, нормализующих микрофлору кишечника.
- Восстановление функций и структуры клеток печени. Вторым этапом лечения гепатоза является гепатопротективная терапия. Гепатопротекторы – это группа лекарственных средств, которые восстанавливают целостность клеточных мембран гепатоцитов и защищают печень от различных повреждающих факторов.
Фосфоглив* при лечении жирового гепатоза
Фосфоглив* – современный гепатопротектор, нашедший широкое применение в гастроэнтерологии и гепатологии. Этот препарат патогенетического действия обладает восстанавливающими, противовоспалительными и антифиброзными свойствами и может использоваться для лечения гепатоза. В состав гепатопротектора входят два активных компонента: эссенциальные фосфолипиды и глицирризиновая кислота.
Эссенциальные фосфолипиды способствуют:
- восстановлению липидного состава клеточной мембраны.
Глицирризиновая кислота:
- подавляет развивающиеся на фоне жирового гепатоза реакции оксидативного стресса;
- снижает выраженность воспаления;
- замедляет фибропластические процессы.
Применение Фосоглива* в комплексном лечении гепатоза способствует:
- нормализации функции печени в более короткие сроки;
- улучшению общего состояния пациента;
- снижению риска развития фиброза и цирроза.
Препарат обладает благоприятным профилем безопасности и имеет доказательства клинической эффективности. Для достижения максимального действия при лечении гепатоза печени Фосфоглив* следует принимать курсами согласно инструкции по применению.
Ожирение печени: как лечить и питаться?
При выявлении жирового гепатоза печени, терапия медикаментами становится одной из главных способов устранения патологии. Основной целью лечебного воздействия является ликвидация причины либо провоцирующего фактора, соблюдение правильного образа жизни и полезного питания.

Основные принципы лечения
Терапевтические методы при ожирении печени лекарствами нацелены на снижение неблагоприятного влияния ядовитых веществ и нагрузки. Главной функцией органа считается очистка от токсинов. Каждую минуту через печень проходит около 1,5 л крови. Она уничтожает яды и нейтрализует патогены.
Для восстановления работы печени используется комплексный подход. При ожирении необходимо ступенчатое понижение веса. Устранить лишние килограммы получится с помощью специально разработанной программы. В рацион включить низкокалорийную продукцию с малым гликемическим индексом. Кроме диеты рекомендована лечебная физкультура.
К лечебным действиям относят:

При определении диагноза — ожирения печени, медикаментозное и эффективное лечение осуществляется лишь после назначения специалиста. Народные рецепты используются в комплексе с фармацевтическими средствами. Болезнь печени возникает в равной степени как у мужчин, так и у женщин и требует незамедлительных соответствующих действий.

Группы медикаментов для лечения ожирения
После проведения лабораторных анализов, а также КТ, МРТ, УЗИ устанавливается точный диагноз. Лечение подбирается индивидуально для каждого пациента. Легкая форма гепатоза не требует приема таблеток.
Цель терапии: нивелирование некротических участков, снятие воспаления, повышение процесса распада липидов в паренхиматозных тканях. Прописывая лекарства или капельницы, медики следуют и иным правилам — возобновление работы печени, обмена веществ, уничтожение отложений жира в остальных внутренних органах. Чтобы очистить поджелудочную железу и печень потребуются:
- препараты, состоящие из желчных кислот;
- гормональные средства;a
- гепатопротекторы;
- дезинтоксикационные медикаменты;
- аналоги фолиевой кислоты;
- бигуаниды, статины;
- таблетки для устранения ожирения;
- сульфаминокислотные.
Какие именно лекарства принимать будет зависеть от степени заболевания, симптоматики и результатов обследования.
Желчегонные препараты
Фармацевтические средства данной группы создают желчегонное воздействие, снимают воспаление, предотвращают накопление липидных соединений в органе. В их составе находится урсодезоксихолевая кислота. Результат выражен угнетением синтеза холестерина и нормализацией секреции желчи. Действенные желчегонные медикаменты:
- Урсофальк — оказывает иммуномодулирующий, цитопротективный, холеретический результат. Считается главным средством в лечении поражения печени токсическими веществами. Для терапии понадобится 1 таб./60 кг массы тела.





Не менее эффективны также Урсодез, Хенофальк и прочие. Однако, препараты разрешены не всем, возможны негативные явления (расстройство стула, дерматологическая сыпь). При сложных печеночных недугах может произойти декомпенсация цирроза. Ограничения к использованию: острые воспаления кишечника, период беременности.
Гепатопротекторные средства
Вылечить жировой гепатоз можно с помощью препаратов гепатопротекторного воздействия. Показаны эссенциальные фосфолипиды, обладающие структурными веществами печеночных клеток. Наиболее эффективные лекарства:
- Фосфоглив — нормализует клеточные структуры, проявляет антиоксидантный результат, заглушает репродукцию вирусов, регулирует жировой обмен. Принимать необходимо по 2 капсулы трижды в сутки в течение 3-6 мес.



Также можно принимать Эссенциале Н, Гепагард, Фосфонциале, Антралив, Гепатомакс, Фосфоглив Форте. Употребляют эссенциальные фосфолипиды исключительно во время приема пищи. Если выявлен стеатоз печени, медикаменты блокируют разрушение клеточных мембран. В момент нехватки подобных веществ гепатоциты утрачивают способность к возобновлению.
Аминокислотные лекарства
В комплексное лечение входят средства с аминокислотами. Они принимают участие в синтезе фосфолипидов, оберегают гепатоциты от смерти, оказывают желчегонный эффект.
Известные действенные препараты:
- Гептрал — адеметионин основное вещество, оберегает и возобновляет гепатоциты. Лекарство имеет выраженную антидепрессивную деятельность. Таблетки глотают целиком, не разжевывая. Негативным действием бывает боль в эпигастрии.




Лекарства способствуют очищению печени, восстанавливают активность гепатоцитов, улучшают отток желчи, уменьшают уровень холестерина, обезболивают.
Средства для дезинтоксикации
Терапевтические действия в устранении ожирения включают в себя очищение печени от ядовитых веществ. Медикаменты налаживают функционирование клеток органа — гепатоцитов. Врач может назначить следующее:
- Холосас — сироп из шиповника, содержит огромное количество витамина С. Очищает печень от токсинов. Доза: 1 ч. л. трижды в сутки за 30 мин. до еды.
- Овесол — в основе пищевой добавки находится овес. Применяется для очистки, не допускает застоя желчи. По 2 таб. следует выпивать утром и вечером.
- Энтеросгель — составляющий компонент полиметилсилоксана полигидрат. Поправляет показатели мочи, крови, адсорбирует токсины, продукты распада. Энтеросгель рекомендован в профилактических целях ишемической патологии сердца, атеросклероза.

Также отлично зарекомендовали себя в терапии жирового гепатоза Активированный уголь, Тиосульфат натрия, Полифепан, Энтегнин, Атоксил и др. Для повышения устранения ядовитых веществ и предупреждения дисбактериоза больным прописывают очистительные клизмы с наличием лактулозы (Дуфалак, Нормазе).
Лекарства для лечения ожирения
Избавиться от ожирения помогут фармацевтические препараты, снижающие массу тела человека. Они уменьшают ощущение голода, налаживают обмен липидов, задерживают усвояемость калорий. Их назначают, когда иные способы (физические нагрузки, диетическое питание) не оказали должного результата. Наиболее популярными считаются:
- Орлистат — понижает поглощаемость жира, удерживая фермент липазу.


Прежде чем применять медикаменты, подавляющие аппетит, следует проконсультироваться с врачом. Препараты токсичны и недопустимы при артериальной гипертонии, неврологических состояниях, расстройствах функции щитовидной железы, глаукоме, в период кормления грудью и беременности.
Другие средства для лечения печени
По показаниям пациентов назначают гиполипидемические лекарства (Пробукол, Билигнин). Они соединяют жирные кислоты, уменьшают уровень холестерина. В качестве антиоксиданта применяют витамины Е, С.
Для улучшения самочувствия человека подбираются подходящие медикаменты, корректирующие работу печени, снимающие симптоматику патологии и факторы появления стеатогепатоза.
При разладе липидного обмена понадобится:
- Лецитин — эффективен при жировой дегенерации органа, хронических воспалениях, гиперлипидемии.
- Пантетин — усиливает окисление жирных кислот, предупреждает образование атеросклероза.
- Карсил — отличный гепатопротектор, созданный из расторопши.

Устранить жировой гепатоз печени помогут ферменты (Фестал, Дигестал, Панзинорм Форте). В их состав входят вещества желчи, гемицеллюлаза, панкреатин. Необходимы для нормализации системы пищеварения, расстроенного жировыми скоплениями. Используют препараты для печени во время еды или после.
Для предотвращения и лечения жирового гепатоза следует 2 раза в год пропивать витаминные комплексы (Компливит, Биомакс). Рекомендуется восполнять организм никотиновой кислотой, витамином Е, В2, селеном, бетаином.

На основе целебных растений
При заболевании печени медики советуют использовать растительные средства. Совсем необязательно готовить составы самостоятельно в домашних условиях, качественные сборы можно приобрести в аптеке.
Лекарственные растения налаживают состояния желчных каналов, усиливают отток ферментов, тормозят скопление жира печеночными тканями.
В лечении ожирения помогут растительные гепатопротекторы:
- Песчаный бессмертник — фламин устраняет застой желчи, воспаление. Дозировка составляет 2 ст. л. свежеприготовленного отвара трижды в сутки за 25 мин. до еды.
- Володушка золотистая — оказывает антиоксидантное, антибактериальное, противовоспалительное, иммуномодулирующее действие. Способ приема: 70 мл средства 3 раза в день.
- Шиповниковый настой можно приготовить самостоятельно. Понадобится 50 г плодов, залить 500 мл кипяченой воды, настаивать на протяжении 10 ч. в затемненном месте. Употреблять по 200 мл трижды в сутки. Терапевтический курс — 3 мес.

У растительных гепатопротекторов много противопоказаний. Потому важно получить разрешение эндокринолога и уточнить, какие травы применять. Готовые медикаменты, в которых имеются растительные вытяжки: Тыквеол, Галстена, Карсил, Гепабене, Пепонен.
Диета при ожирении
После установления жирового гепатоза главным в лечении все-таки остается правильное питание. Рекомендована диета №5.
Таблица с недопустимой и рекомендуемой продукцией:
| Разрешенные продукты | Запрещенные продукты |
| Нежирные сорта мяса, рыбы | Жирное молоко, сыр, сливки |
| Кисломолочные изделия | Майонез, маринады, приправы |
| Морепродукты | Хлеб, сдоба |
| Овощи: тыква, морковь, кабачки | Спиртные напитки |
| Фрукты: яблоки, персики, апельсины | Сладости, газировка |
| Фруктовые морсы | Колбасы, копчености |
| Каши: овсяная, гречневая, кукурузная | Кофе, крепкий чай |
Важна термическая обработка, блюда желательно есть запеченные, отварные, тушеные. На протяжении дня не забывать про питьевой режим, в день нужно выпивать не менее 2 л жидкости. Не кушать острые, жареные, жирные блюда.

Чем грозит ожирение органа?
При постановке диагноза необходимо сразу же приступать к лечению жирового гепатоза и соблюдению вышеуказанных правил. Если не лечить болезнь, злоупотреблять вредными привычками, не вести правильный образ жизни и переедать, то патология преобразуется в фиброз, после чего в цирроз. Способно произойти уплотнение печени с рубцеванием нормальных клеток, образование печеночной недостаточности, онкология. Последствия у 30% пациентов с ожирением — формирование гепатита. Заболевания печени приводит к снижению иммунитета, расстройству гормонального фона, отравлению организма.
Если специалист диагностировал жировой гепатоз необходимо делать все возможное для его устранения. Подойти комплексно к лечению, использовать назначенные медикаментозные средства, соблюдать диету, производить физкультуру. Для полноценного возобновления печени понадобится несколько месяцев усиленной терапии.
Источник https://probolezny.ru/zhirovoy-gepatoz-nealkogolnaya-zhirovaya-bolezn-pecheni/
Источник https://www.phosphogliv.ru/spravochnik-zabolevanij/gepatoz.html
Источник https://karpov-clinic.ru/articles/gastroenterologiya/848-ozhirenie-pecheni-kak-lechit-i-pitatsya.html