Гепатит C
Хронический вирусный гепатит С – хроническое заболевание печени, продолжающаяся более 6 месяцев, в основе которого лежит инфицирование и поражение печени вирусом гепатита С, вызывающее воспалительные и некротические изменения печеночной ткани различной степени выраженности.
Вирус гепатита С (ВГС) является РНК-содержащим вирусом, обладает высокой генетической вариабельностью. В результате образуется большое число различных генотипов и субтипов, которые отличаются друг от друга иной последовательностью нуклеотидов. Изучено семь генотипов вируса гепатита С, нумеруемые от 1-го до 7-го, и большое количество субтипов. В Российской Федерации (РФ) распространены по убывающей частоте генотипы 1, 3, 2 Среди субтипов чаще встречается 1в, чем 1а, что аналогично европейской популяции, а также – За. Генотипы 4 – 6 практически не встречаются в популяции пациентов РФ. Для клинической практики достаточно разграничивать 5 субтипов ВГС: 1а, 1в, 2в, 2а, 3а, что имеет большое значение для прогноза эффективности терапии.

Суперфуды в косметике: сочные коктейли для здоровья кожи и волос
Симптомы
Источником инфекции являются лица, инфицированные вирусом гепатита С, в том числе находящиеся в инкубационном периоде. Основное эпидемиологическое значение имеют невыявленные лица с бессимптомным течением острого или хронического гепатита. Поскольку инкубационный период инфекции довольно продолжительный (от 2-х недель до полугода), то часто время и способ инфицирования определить не представляется возможным.
Гепатит С называют «ласковым убийцей»: его начало очень редко сопровождается повышением температуры желтухой и другими клиническими проявлениями гепатитов.
Основные предъявляемые жалобы: гриппоподобные симптомы; боль в суставах; немотивированная усталость; зуд; нарушение сна и аппетита; тошнота; депрессия.
При объективном исследовании: выявляется нерезко выраженное увеличение печени с уплотнением ее консистенции. Увеличение селезенки чаще всего определяется только при ультразвуковом исследовании. В стадии декомпенсации функции печени при осмотре отмечается асцит, переферические отеки, желтуха, телеангиоэктазии, гинекомастия, кровоподтеки.
Хронический гепатит С характеризуется наличием вирусемии при полном или почти полном отсутствии клинической симптоматики. Скрытая инфекция может протекать годами. В течение этого периода инфицированные лица в своем большинстве считают себя здоровыми, единственной жалобой является незначительная тяжесть в правом подреберье, которая возникает при нарушении режима питания и физических нагрузках. Хронический гепатит С может сопровождаться такими неспецифическими симптомами, как катаральный синдром/ОРЗ, боль в суставах, усталость, депрессия, тошнота, нарушение аппетита.
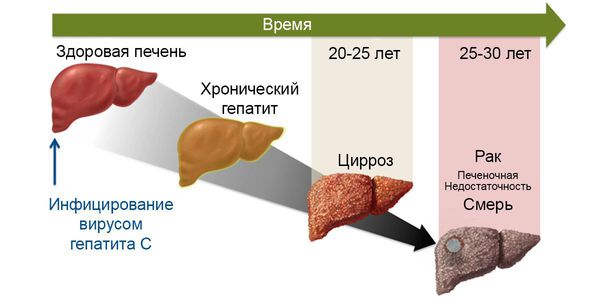
Главная опасность хронического гепатита состоит в том, что в течение 10-20 лет он приводит к развитию цирроза и рака печени.
Формы
Гепатит С подразделяется:
1 – слабовыраженный фиброз;
2 – умеренный фиброз;
3 – выраженный фиброз;
4 – цирроз печени.
По генотипу вируса:
- Генотип 1, Генотип 1а, Генотип 1 b
- Генотип 2
- Генотип 3
- Генотип 4
- Генотип 5
- Генотип 6
Причины
Причина заболевания — инфицирование вирусом гепатита С. Основным фактором передачи возбудителя является кровь или ее компоненты, в меньшей степени – другие биологические жидкости человека (сперма, вагинальный секрет, слезная жидкость, слюна и др.). Чаще вирус передается через кровь (переливание зараженной крови, инъекция нестерильным шприцем — отсюда высока распространенность заболевания среди наркоманов) или половым путем.
Вероятность передачи инфекции от женщины, инфицированной вирусом гепатита С, новорожденному ребенку низкая и зависит от уровня вирусной нагрузки – вероятность инфицирования новорожденного значительно возрастает при высоких концентрациях вируса в сыворотке крови матери. Передача вируса гепатита С от инфицированной матери ребенку возможна во время беременности и родов (риск 1 – 5%). Случаев передачи вируса от матери ребенку при грудном вскармливании не описано.
В последнее время распространился путь передачи вируса при нанесении татуировок.
Методы диагностики
Диагностируется гепатит C как правило случайно: при проведении анализа крови на гепатиты перед операциями и профосмотрах. Отмечается небольшое повышение АСТ, АЛТ, иногда билирубина в крови. Маркером гепатита С является наличие в крови специфических антител (анти-HCV). В качестве дополнительного диагностического метода используется УЗИ печени. Для определения тактики лечения необходимо также проведение полимеразной цепной реакции (ПЦР) с целью выявления наличия в крови активного вируса гепатита С, а также биопсии печени — с целью определения активности воспалительного процесса и степени фиброза.
Диагноз хронического вирусного гепатита С выставляется на основании наличия клинических признаков, жалоб, анамнестических данных и осмотра пациента. Диагноз обязательно подтверждается лабораторными методами исследования и инструментальными методами.
Из данных анамнеза можно выяснить: наличие вирусоносительства у родственников, половых партнеров. Возможно были медицинские вмешательства (переливание крови, проведение эндоскопии, инфицирование через медицинский инструментарий), парантеральное (инъекции) употребление наркотиков, сомнительные половые контакты, пирсинг, нанесение татуировки. Возможна передача вируса ребенку от инфицированной матери. В диагностике гепатита С следует учитывать возможность длительно периода инкубации (до 20 недель). При этом острая фаза может протекать в латентной форме и безжелтушной форме. В более половине случаев вирусоносительство выявляется спустя полгода и довольно часто случайно.
Активность трансаминаз может быть, как постоянно высокая, так и в пределах референсных значений. В некоторых случаях отмечается периодическое повышение АЛТ, что в определенной мере свидетельствует о волнообразном течении инфекции. В крови при хроническом вирусном гепатите Собнаруживаются антитела — анти-HCVcore, анти-HCVns, и выявляется РНК вируса гепатита С. Нормальный уровень активности печеночных ферментов не свидетельствует об отсутствии изменений в печени, а пациенты не могут рассматриваться как «здоровые носители». В 30-50% случаев у них может быть диагностирован цирроз печени.
В клиническом анализа крови косвенные признаки хронической вирусной инфекции. В цирротической стадии отмечается снижение количества тромбоцитов, анемия.
Маркером гепатита С является наличие в крови специфических антител (анти-HCV). Антитела класса IgM к вирусу гепатита С (Anti-HCV IgM) обычно вырабатываться через 4-6 недель после инфицирования. Их концентрация уменьшается через 6 месяцев и может вновь повышаться при реактивации инфекции. Они могут длительно циркулировать в кровяном русле и выявляются при хроническом гепатите С. Антитела класса IgG начинают циркулировать в крови через 12 недель после инфицирования и обнаруживаются в течение всей болезни и после выздоровления. Наличие иммуноглобулинов класса IgG будет свидетельствовать о перенесенной инфекции, однако не исключено и носительство. В качестве дополнительного диагностического метода используется УЗИ печени. Для определения вирусоносительства и выбора тактики лечения необходимо также проведение полимеразной цепной реакции (ПЦР) с целью выявления наличия в крови РНК вируса гепатита С. В настоящее время возможно типирование 7 типов вируса гепатита С. Течение болезни и лечение зависят от наличия того или иного генотипа. В РФ чаще выявляются являются 1b и 3a субтипы. Инфекция, вызванная вирусом с генотипами 1 и 4, считается неблагоприятной в отношении прогноза и эффективности лечения. Методом ПЦР проводят исследование для идентификации генотипа вируса гепатита С. Биопсия печени выполняется обычно при хронической форме болезни с целью определения активности воспалительного процесса и наличия цирроза. В последние годы доказана эффективность исследования полиморфизма гена ИЛ28В в качестве предиктора достижения устойчивого вирусологического ответа как при использовании двойной терапии пегилированным интерфероном/рибавирином (ПЭГ-ИФН/РБВ), так и при проведении тройной терапии с включением ингибиторов протеазы у пациентов с 1-м генотипом ВГС.
Дифференциальная диагностика гепатита С проводится с другими вирусными гепатитами. В отличие от других гепатитов гепатит С течет со скудной клинической картиной и чаще склонен к переходу в хроническую форму.
Основные используемые лабораторные исследования:
- Антитела суммарные к антигенам вируса гепатита C (Anti-HCV-total).
- Антитела к вирусу гепатита С, IgG (иммуноблот).
- Вирус гепатита С (Hepatitis C Virus), качественное определение антител класса IgМ.
- ПЦР РНК Вирус гепатита С в крови (качественное и количественное определение).
- ПЦР РНК генотипирование вируса гепатита С (определение генотипа — типы 1а, 1b, 2, 3a, 4, 5, 6).
- Клинический анализ крови (лимфоцитоз, ускоренная СОЭ, признаки анемии/эритроцитопения, признаки гиперспленизма при циррозе – лейкоцитопения и тромбоцитопения).
- Биохимический анализ крови
- АЛТ и АСТ – небольшое повышение.
- Билирубин – обычно нормальное содержание, но возможно умеренное повышение.
- Щелочная фосфатаза – повышение при остром гепатите и в норме при хроническом;
- Белок, альбумин – снижение.
- Протромбиновый индекс (ПТИ) – снижение.
Дополнительные используемые лабораторные исследования:
- Интерлейкин 28 бета — IL28B, генотипирование (полиморфизм в гене IL28B: rs12979860, полиморфизм в гене IL28B: rs809991,полиморфизм в гене IL28B: rs8099917); 9. Anti-HCV-core, NS3, NS4, NS5 (антитела класса G к антигенам core, NS3, NS4, NS5 вируса гепатита С).
- ФиброМетр V в неинвазивной оценке стадий фиброза печени.
- ФиброТест в неинвазивной оценке стадий фиброза печени
- Альфа-фетопротеин – диагностика гепатоцеллюлярного рака.
- ПЦР РНК Вирус гепатита С (биоптат печени).
Основные инструментальные диагностические исследования:
- Всем пациента показано ультразвуковое исследование органов брюшной полости и забрюшинного пространства (печень, селезенка).
- Компьютерная томография органов брюшной полости
- Магнитно-резонансая томография брюшной полости.
- Эластография.
- Фиброгастродуоденоскопия.
Лечение
Лечение гепатита C назначает врач-инфекционист. При наличии повышения АСТ или АЛТ в крови, выявлении активного вируса в крови и признаков воспаления в печени по результатам биопсии, применяется комбинированная терапия препаратами интерферона. В зависимости от типа вируса лечение требуется проводить от 4 месяцев до 1,5 лет. Лечение проводится под постоянным контролем различных биохимических показателей. Критерием излечения является полная нормализация уровня АСТ и АЛТ и отсутствие вируса в крови в течение 6 месяцев после прекращения терапии. Эффективность лечения стандартными интерферонами составляет около 50%. Эффективность лечения новейшими препаратами из группы ингибиторов протеаз повысилась до 90-95%.
Осложнения
При длительном течении вирусного гепатита С возможно развитие цирроза и рака печени.
Профилактика
Профилактики гепатита С не существует из-за высокой изменчивости вируса. К методам неспецифической профилактики относят использование одноразового медицинского инструментария, контроль над переливаемой кровью, защищённый секс, отказ от употребления наркотиков, соблюдение правил гигиены при пирсинге и нанесении татуировок.
Какие вопросы следует задать врачу
Насколько заразен гепатит С?
Каков риск для будущего ребенка, если у беременной есть гепатит С?
Можно ли заразиться гепатитом С, используя общую бритву?
Переносят ли гепатит C комары?
Советы пациенту
Вирус гепатита Cустойчив во внешней среде и передается через контакт с кровью и биологическими жидкостями больного. Необходимо использовать только индивидуальные средства личной гигиены. Беременным необходимо обследоваться и сдать анализы крови на гепатит С в I и III триместрах беременности.
Гепатит С — симптомы и лечение
Что такое гепатит С? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 15 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Вирусный гепатит С — острое или хроническое инфекционное заболевание, вызываемое различными типами вируса гепатита С, которые поражают в основном гепатоциты (клетки печени) и вызывают развитие воспалительного процесса в печени. При сочетании ряда факторов, образа жизни и отсутствии адекватного лечения вирусы гепатита С приводят к цирротической перестройке ткани и раку печени (гепатоцеллюлярной карциноме).
Краткое содержание статьи — в видео:
Этиологический агент — вирус гепатита С (ВГС). Вирус был впервые выделен американскими учёными в 1989 году.
Таксономическая структура:
- царство — вирусы
- семейство — Flaviviridae
- род — Hepacivirus
- вид — вирус гепатита С (hepatitis C virus, HCV) — 7 генотипов и 67 подтипов
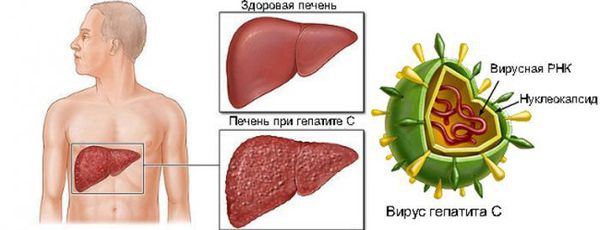
Этиологические и морфологические свойства вируса
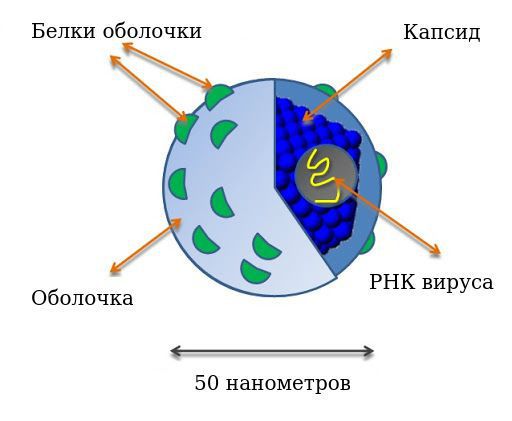
Диаметр вириона (вирусной частицы) — 50 нанометров. Имеет внешнюю белково-липидную оболочку. Оболочка вирусной частицы образуется в том числе за счёт взаимодействия вируса с липопротеидами низкой плотности хозяина, что позволяет ему ускользать из под иммунной атаки и проникать в клетки.
Генетическая структура представляет собой линейную однонитевую молекулу рибонуклеиновой кислоты (РНК), её размер примерно 9400 нуклеотидов. В ней выделяют следующие зоны: шифрующие структурные (Е1 и Е2 белки) и неструктурные (функциональные) белки — NS2, NS3, NS4A, NS4B, NS5A, NS5B, отвечающие за различные функции в жизни вируса. Структурные белки определяют прямой цитопатический эффект (повреждение клеток), полиморфизм (многообразие) вируса, участвуют в эффекте проникновения и выхода из клетки. Неструктурные белки участвуют в процессе развития и размножения вируса, определяют развитие резистентности (устойчивости) к интерферонам (NS5A). Встраивания вирусной РНК в геном клеток человека не замечено.
Вирус неоднороден (есть его различные подвиды — генотипы). Это обусловлено тем, что скорость его репликации огромна (за сутки 10 11 -10 12 ) и в результате возникает большое число ошибок — вирус быстро мутирует. Такие мутации позволяют вирусу ускользать от иммунного ответа человека и длительно находиться в организме, а также сопротивляться воздействию лекарственных препаратов. Основной резервуар вируса — это клетки печени, однако он способен размножаться и в клетках иммунной системы (макрофагах, моноцитах и др.).
В целом вирус малоустойчив в окружающей среде. Под воздействием хлороформа, спирта, хлоргексидина и других дезинфицирующих средств погибает практически мгновенно, инактивируется при температуре 100 °С за 2 минуты, при температуре 60 °С за 30 минут. При комнатной температуре живёт не более четырёх суток, под действием ультрафиолета погибает за 30 минут. В плазме, эритроцитарной массе и др. может сохраняться до года. На культурах клеток не культивируется, не имеет гемагглютинирующей (склеивающей эритроциты) и гемолитической (разрушающей эритроциты) активности [2] [8] [10] [11] .
Передача вируса гепатита С
Передача вируса осуществляется только через кровь. Инфицирующая доза в несколько десятков раз больше, чем при гепатите В, т. е. для заражения нужны видимые следы крови. А вот пути заражения бывают различны:
- употребление наркотиков;
- медицинские манипуляции (в том числе пирсинг, тату и др.);
- половой путь (незащищённый половой контакт, в среднем около 1,5 % в гетеросексуальной семье);
- от матери к ребёнку в родах;
- бытовой путь (использование общих бритв, ножниц, зубных щёток).
При поцелуях, рукопожатиях, через посуду, сухие пятна крови на одежде, через воду, при кашле, чихании, потении, сидении рядом, по воздуху и т. д. гепатит С не передаётся. Заразиться через грудное молоко также нельзя, но заражение возможно при попадании крови матери на повреждённые губы ребёнка. Есть незначительный риск при попадании инфицированной крови в глаза, однако это единичные случаи. Заразиться при переливании крови практически невозможно, т. к. кров ь на гепатит С тестируют методом ПЦР (полимеразной цепной реакции) с высокой чувствительностью.
Нет никаких научных оснований ограничивать выбор профессии, работы и круг общения людей с гепатитом С — передача осуществляется только через кровь, поэтому ограничений в работе (например учителем, врачом, няней), контактах с родственниками и т. п. быть не должно.
Территориальное распределение
Гепатит С распространен во всем мире. Наиболее часто он встречается в Регионе ВОЗ Восточного Средиземноморья и Европейском регионе ВОЗ, где в 2015 г. распространенность HCV, по оценкам, составила соответственно 2,3% и 1,5%. Общее количество больных вирусным гепатитом С в мире не менее 150 млн, в Российской Федерации — неизвестно (по некоторым данным ориентировочное количество больных — не менее 2 млн человек). По состоянию на 2016 год в США было заражено не менее 2,4 млн человек (по другим данным — не менее 4 млн). По самым скромным подсчётам в этой стране в 2018 году от гепатита С умерли не менее 15 тыс. человек. В РФ превалирующее распространение имеют генотипы 1b и За, но частота их выявления может значительно колебаться в зависимости от региона [4] [7] [9] .
В настоящее время вирусный гепатит С распространяется в общей популяции, т. е. заболеванию подвержены люди всех возрастов и социальных слоёв, однако наибольший риск имеют следующие категории:
- потребители инъекционных наркотиков;
- ВИЧ-инфицированные;
- пациенты отделений гемодиализа;
- лица, подвергшиеся трансплантации органов (в настоящее время менее значимо);
- медработники;
- дети, рождённые от матерей с гепатитом С;
- маргинальные слои общества, работники секс-индустрии.
После перенесённого острого вирусного гепатита С примерно 30 % людей самоизлечиваются, т. е. полностью избавляются от вируса, в остальных случаях формируется хронический гепатит. Предикторы (прогностические параметры) самоизлечения — желтуха, высокий уровень АЛТ, молодой возраст, женский пол, 1 генотип вируса, наличие гепатита В с HbsAg (антигеном вируса гепатита В). У каждого 5-25 человека из 100 в течение 10-20 лет от момента инфицирования при хронизации развивается цирроз печени и у них имеется 1-4 % годовой вероятности развития рака печени.
Провоцирующие факторы развития цирроза печени:
- мужской пол;
- возраст более 50 лет;
- злоупотребление алкоголем;
- коинфекция ВИЧ, гепатита В или стеатогепатита;
- иммуносупрессивная терапия.
Гепатитом С можно заразиться после выздоровления от предыдущего случая (даже тем же генотипом), можно заразиться другим генотипом, даже если человек уже имеет гепатит С какого-либо генотипа (суперинфекция). В этом случае наблюдается борьба между генотипами за доминирование. Побеждает, как правило, какой-то один, а другой может сохраняться на минимальных степенях репликации. При этом существует риск ошибки при определении генотипа.
Иммуногенность вируса слабая, т. е. антитела, которые должны вырабатываться в ответ на заражение, появляются медленно (не ранее чем через 3 недели от заражения) и не обладают явным вируснейтрализующим действием [2] [4] [8] [9] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы гепатита С
Скрытый (инкубационный) период гепатита С может составлять от 2 недель до 6 месяцев. В это время может не быть никаких признаков заражения и развивающегося заболевания. Однако коварство гепатита С в том, что даже по прошествии этого времени может не возникнуть никаких явных симптомов и проявлений (большинство больных вообще не имеет симптомов или их нельзя связать с гепатитом). Даже если симптомы и возникают, то зачастую они настолько незначительны, что человек абсолютно не придаёт им значения и не обращается за медицинской помощью до развития осложнений. Чаще всего информация о болезни появляется после прохождения рутинных исследований для операции или донорства крови.
Симптомы вирусного гепатита С в остром и хроническом периоде:
- снижение или отсутствие аппетита;
- общая слабость, ухудшение самочувствия, повышенная утомляемость, депрессия (один из основных симптомов);
- тошнота;
- тяжесть и дискомфорт в правом подреберье;
- боли в животе, небольшое расстройство пищеварения;
- боли в суставах;
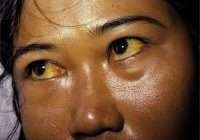
- в редких случаях — пожелтение склер глаз, кожи, потемнение мочи или осветление кала.
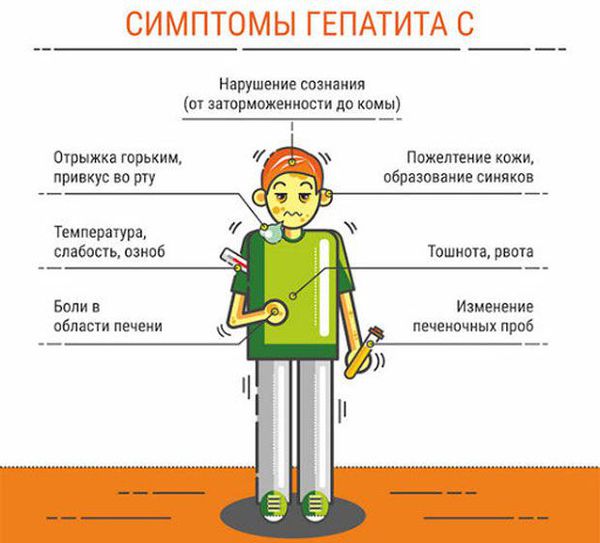
Повышение температуры отмечается редко. Возможен различный характер течения хронического заболевания, в большинстве случаев на протяжении десятков лет больной испытывает незначительную усталость, периодический дискомфорт в правом подреберье, иногда связанный с погрешностями в диете. Примечательно, что чёткого продолжительного периода ухудшения самочувствия обычно нет. Лишь на завершающей стадии заболевания (через несколько десятков лет) человек испытывает резкое ухудшение самочувствия, нарастание отёков, в том числе у него наблюдается накопление жидкости в брюшной полости (асцит), повышенная кровоточивость, похудание, желтуха. Зачастую толчком к этому служит принятие алкоголя на праздники в значительных дозах. В этом коварство вирусного гепатита С — мнимый период благополучия даже при высокоактивном инфекционном процессе («ласковый убийца», как длительное время его называли).
Гепатит С у беременных
Каких-либо значимых различий в течении вирусного гепатита С при беременности нет, как правило, происходит даже минимизация клинических и лабораторных изменений. Риск заражения ребёнка имеется лишь в родах, причём чем выше количество вируса в мл крови (вирусная нагрузка), тем выше риск. Выбор способа родоразрешения может влиять на риск передачи вируса при высокой вирусной нагрузке (свыше 8 х 10^5 МЕ/мл): при естественных родах риск до 8 %, при плановом кесаревом сечении — до 1 % (некоторые исследователи не подтверждают это). При коинфекции ВИЧ у матери риск передачи значительно возрастает — до 15 %.
Гепатит С у детей
После рождения от матерей с гепатитом С у 100 % детей выявляются материнские антитела к вирусу до 18 месяцев в максимальном исчислении (это нормально). Если заражения не произошло, в течение этого срока антитела исчезают и у ребёнка больше не будет никаких следов контакта. Если происходит заражение, то уже через 1-2 месяца в крови будет выявляться вирусная РНК в ПЦР исследовании (требует повторения даже при первичном отрицательном результате). Как правило, течение гепатита у детей малоактивное и не приводит к выраженным изменениям печени и самочувствия до момента возможного современного лечения и выражается только периодическим повышением АЛТ/АСТ [2] [3] [8] [9] .
Патогенез гепатита С
Проникая в организм, вирус гепатита С не оставляет никаких следов в месте внедрения. С током крови он быстро попадает в клетки печени, где оказывает неярко выраженное прямое разрушающее действие на клетки-мишени и в большей степени вызывает иммуноопосредованное поражение клеток на фоне репликации вируса. При использовании одного из исследований — ультрачувствительного ПЦР (полимеразной цепной реакции) — РНК вируса в крови может обнаруживаться уже через 2 недели от момента заражения. Значений, которые выявляются всеми тест-системами, как правило, вирусная нагрузка достигает через 1,5 месяца после заражения.
Нарушается баланс продукции цитокинов (белков, которые оказывают комплексное регулирующее влияние на воспаление и иммунитет):
- усиливается выработка интерлейкинов IL-4 и IL-10 (сигнальных веществ, которые вырабатываются клетками иммунной системы и служат для регуляции активности других клеток);
- снижается образование интерферонов IL-2 (белков с противовирусной и иммуномодулирующей активностью);
- подавляется активация СD4+ лимфоцитов (клеток, которые отражают работу иммунной системы).
Возможность нахождения и размножения вируса в клетках иммунной и нервной систем делает его недоступным для иммунного контроля. Главенствующая частота перехода вирусного гепатита С в хроническую форму (около 70 %) обусловлена не только различными особенностями самого вируса, но и обязательным участием (или вернее неадекватным участием) иммунной системы:
- наличием внепечёночного размножения вируса (главным образом в моноцитарной системе);
- наличием множества генотипов с подтипами и частыми мутациями (перестановками составляющих генома вируса);
- запуском иммунопатологических реакций, которые участвуют и во внепечёночных поражениях при гепатите С, в том числе в клетках эндотелия сосудов головного мозга;
- низкой иммуногенностью вируса;
- участием в патогенезе процессов перекисного окисления липидов.
После заражения и малосимптомного протекания острой фазы заболевания при отсутствии самоизлечения (около 30 %) наступает хронизация инфекции — длительный латентный период (до 10-30 лет, иногда более длительно). В течение этого периода человек ведёт обычный образ жизни, не испытывает никаких явных признаков заболевания, а появляющееся чувство усталости вполне логично списывает на интенсивный современный ритм жизни.
Длительность латентного периода зависит от свойств вируса, его реактивности, развития иммунопатологических реакций иммунной системы, образа жизни человека и других факторов. Однако рано или поздно наступает переломный момент в системе взаимодействия патогенного микроорганизма и восприимчивого человеческого макроорганизма. Несмотря на широкие регенераторные возможности печени происходит нарушение её восстановительных сил. Вследствие постоянного некупируемого воспалительного процесса активная функциональная ткань печени замещается жировой и далее соединительной тканью (рубцовой). При этом нарушается нормальное функционирование органа и по механизму обратной связи происходит прогрессирующее ухудшение работы печени и жизнедеятельности организма в целом [2] [4] [10] [11] .
Классификация и стадии развития гепатита С
Острый вирусный гепатит С
Периоды:
- Инкубационный период — от 3 недель до 4-6 месяцев. Полное отсутствие симптоматики.
- Преджелтушный (продромальный) период — от 4 суток до 3 недель. Симптомы малозаметны, может быть депрессивное настроение, слабость, дискомфорт в животе, неустойчивый стул.
- Период паренхиматозного гепатита (желтушный) — от 1 до 3 недель. Бывает редко, чаще отмечается незначительное желтушное окрашивание склер в совокупности с предыдущими признаками.
- Период выздоровления (реконвалесценции) или переход в малоактивное хроническое течение — от 3 до 6 месяцев.
По (МКБ-10): B17.1 Острый гепатит С.
По клинической форме:
- Манифестная:
- желтушная (типичная);
- безжелтушная.
- Бессимптомная:
- субклиническая (симптомы выражены очень слабо);
- инаппарантная (симптомов нет, возможны лишь лабораторные изменения).
По степени тяжести:
- Лёгкая — незначительная интоксикация до 5 дней, отсутствие или незначительная желтушность до 7 дней, отсутствие лихорадки, нормальные или незначительно увеличенные размеры печени, общий билирубин до 85-100 мкмоль/л, протромбиновый индекс (ПТИ) до 80 %, АЛТ до 500 ед/л.
- Средней тяжести — умеренная интоксикация до 7 дней, умеренная желтушность до 10 дней, субфебрилитет (повышение температуры тела в пределах от 37,1 до 38,0 °С) в начальном периоде до 5 дней, увеличение печени до 4 см, общий билирубин 100-170 мкмоль/л, ПТИ 80-60 %, АЛТ до 1000 ед/л.
- Тяжёлая — резко выраженная интоксикация 15 и более дней, интенсивная желтушность кожи 3 недели и более, фебрильная температура весь начальный и период разгара болезни, тахикардия, увеличение печени на 6 см и резкое её уменьшение в размерах на фоне прогресса болезни, общий билирубин от 170 мкмоль/л, ПТИ менее 60 %, АЛТ более 1000 ед/л.
По длительности течения:
- острый гепатит С (циклический — до 3 месяцев, острый затяжной — 3-6 месяцев);
- хронический гепатит С — продолжительностью более 6 месяцев.
Классификации хронических форм не разработаны, могут применяться различные составляющие на основании выраженности цитолитического синдрома, уровня повышения печёночных ферментов, морфологических изменений печени, наличию осложнений и др. [2] [10] [11] .
Осложнения гепатита С
В остром периоде гепатита С возможно развитие «печёночной комы» — резкого выраженного угнетения функции печени вследствие массивной гибели печёночных клеток и накопления в организме токсичных продуктов обмена различных веществ. Это состояние характеризуется заторможенностью, потерей сознания, нарушением витальных (жизненно важных) функций. Однако встречаемость данного осложнения крайне низкая.
В хронической фазе болезни (или, по мнению части исследователей, конечной фазе заболевания) наиболее частым осложнением является развитие цирроза печени — замещения функционального долькового строения печёночной ткани грубым соединительнотканным образованием, что приводит к неадекватному функционированию органа. Определённое время печень способна выполнять функцию даже на стадии цирроза, но со временем при воздействии вируса наступает декомпенсация работы. Это состояние характеризуется нарушением кровотока в печени, повышением давления в системе воротной вены, расширением вен пищевода и желудка, увеличением селезёночной вены. Прогрессивно снижается уровень выработки белков, факторов свёртывания крови, фильтрационная способность. Появляются отёки, асцит (скопление жидкости в брюшной полости), кровотечения различной интенсивности, ухудшается общее состояние, интеллектуально-мнестические характеристики. В конечном итоге возможен летальный исход из-за массивного кровотечения и полиорганной недостаточности.
Не менее значимое осложнение хронической фазы гепатита С — развитие гепатоцеллюлярной карциномы (опухолевое перерождение). Согласно основной гипотезе, злокачественное перерождение возникает в результате повышенного распада клеток печени и последующего их восстановления, что приводит к повышенному числу мутаций. На ранних стадиях принципиальных отличий от течения хронического гепатита нет, в запущенных случаях возникает стремительное ухудшение состояния, нарастание асцита, желтухи, неспецифических желудочно-кишечных симптомов, потери веса, анорексии.
У 10-15 % больных с хроническим вирусным гепатитом С возможно развитие аутоиммунных заболеваний, наиболее частыми из которых являются аутоиммунный гепатит (АИГ) и криоглобулинемия. АИГ — это иммуноопосредованное поражение печени. Внешне оно мало отличается от проявлений гепатитов другой этиологии, но зачастую имеет более агрессивное течение и поддаётся терапии только длительными курсами иммуносупрессивных препаратов. Криоглобулинемия — накопление в малых и средних кровеносных сосудах специфических белков, которые вызывают затруднение в них тока крови и приводят к специфическим проявлениям.
Также определена связь гепатита С с развитием сахарного диабета, неходжкинской лимфомы и кожной порфирии Тарда [2] [8] [9] [10] .
Диагностика гепатита С
Вариантов первичного выявления вируса и заболевания множество, однако чаще всего гепатит С выявляется в ходе планового обследования при сопутствующем заболевании (операции или госпитализации). Как правило, обнаруживают повышенный уровень АЛТ или антитела к гепатиту С (HCVAb). Это служит поводом для направления такого пациента к врачу-инфекционисту для углублённого обследования.
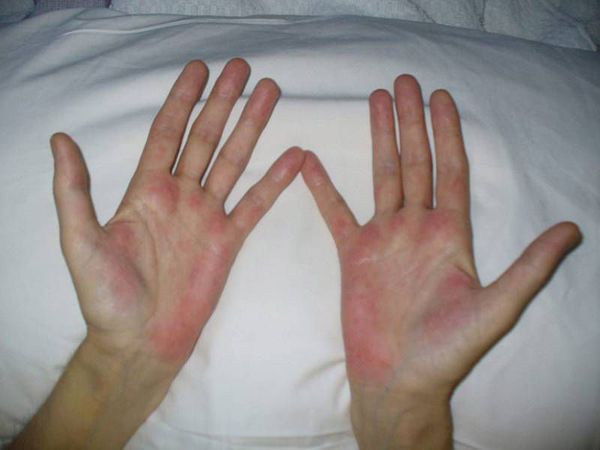
На приёме врач-инфекционист (гепатолог) осматривает пациента, в части случаев (в различных сочетаниях) выявляет характерное изменение цвета ладоней (печёночные ладони), увеличение размеров печени. В продвинутых случаях заболевания врач отмечает расширение вен области передней брюшной стенки («голова медузы»), отёчность (в том числе асцит как причина увеличения размеров живота), сосудистые звездочки и др.
Прохождение тестирования на гепатит С
При лабораторном обследовании в первую очередь должно быть назначено исследование на АЛТ, РНК вируса методом ПЦР качественно с чувствительностью 15-60 МЕ и антитела к вирусу гепатита С суммарные. При отрицательном результате ПЦР и положительном анализе на антитела диагноз гепатита С не подтверждается. Согласно действующему в РФ законодательству, такой человек должен быть поставлен на учёт к инфекционисту на срок 2 года с обязательным обследованием методом ПЦР раз в 6 месяцев. При отрицательном результате наблюдение прекращается с диагнозом паст-инфекция гепатита С (выздоровление). При положительном результате ПЦР происходит подтверждение диагноза — острый или хронический вирусный гепатит С — и назначается дополнительное обследование в целях уточнения текущего состояния. Необходимо помнить, что выявление суммарных антител в иммуноферментном анализе (ИФА) говорит лишь о прошлой встрече с инфекцией и не даёт практически никакой информации о наличии заболевания в текущий момент. Антитела могут сохраняться пожизненно.
Обязательно должны быть назначены следующие исследования:
- Развернутый клинический анализ крови + СОЭ (скорость оседания эритроцитов). Для гепатита С характерны: лейкопения (снижение количества лейкоцитов), лимфо- и моноцитоз (увеличение числа лимфоцитов и моноцитов), уменьшение СОЭ, тромбоцитопения (снижение количества тромбоцитов);
- Биохимический анализ крови:
- аланинаминотрансферраза (АЛТ) — возможен нормальный уровень или периодическое повышение;
- аспартатаминотрансферраза (АСТ) — норма или повышение;
- гамма-глутамилтранспептидаза (ГГТ) — норма или повышение;
- щелочная фосфатаза (ЩФ) — повышение при ухудшении процесса;
- общий билирубин — норма или повышение;
- общий белок — снижение при нарушении функции печени;
- протеинограмма — повышение гамма-глобулинов;
- протромбиновый индекс (ПТИ) — снижение при прогрессировании процесса;
- креатинин, амилаза, сахар.
- Онкомаркеры. Альфафетопротеин — повышение при прогрессировании процесса и развитии рака печени.
- Общий анализ мочи — появление уробилина, белка.
- УЗИ органов брюшной полости — возможно увеличение размеров печени и селезёнки, изменение структуры печени, размера внутренних сосудов.
- ФГДС — исследование пищевода, желудка и двенадцатиперстной кишки. Выявляется расширение вен пищевода при развитии портальной гипертензии — осложнение цирроза печени.
- Фиброскан — метод оценки фиброза печени, который позволяет определить тяжесть заболевания без биопсии (F0 – отсутствие фиброза, F4 — цирроз).
- ПЦР на гепатите С — качественный и при необходимости количественный тест.
- Генотипирование — определение генотипа вируса гепатита С.
- Мутации лекарственной резистентности NS3, NS5A и NS5B регионов генома вируса гепатита С (при неудаче в лечении препаратами прямого действия или высоком риске такой неудачи до лечения).
- Анализы на маркеры сопутствующих вирусных гепатитов (HbsAg, HbcorAb total, anti-Hbs).
- Анализ на ВИЧ.
При необходимости список исследований может расширяться. Стоит подчеркнуть, что грамотное назначение обследования и его интерпретация возможны исключительно врачом-инфекционистом (гепатологом). Врач назначит лишь необходимое, тем самым поможет пациенту сэкономить деньги, даст грамотную оценку полученных данных, что чрезвычайно важно в планировании дальнейшего лечения и его исхода [2] [5] [6] [9] [12] .
Дифференциальная диагностика
- Вирусные и невирусные гепатиты другой этиологии. Связаны с путешествиями, любыми повреждениями кожи и слизистых, употреблением заражённых пищи и воды. Отличаются выраженностью симптоматики. Для уточнения диагноза проводятся специфические серологические тесты ИФА и ПЦР.
- Токсическое поражение печени. Связано с недавним значительным употреблением алкоголя или токсинов. Проводятся специфические серологические тесты ИФА и ПЦР, выявляется чрезмерное повышение ГГТ (фермент, маркер поражения печени).
- Паразитарные заболевания печени (например описторхоз, эхинококкоз). Связаны с проживанием в эндемичном регионе, употреблением плохо приготовленной рыбы, контактом с собаками. Характеризуются выраженной эозинофилией (увеличением уровня эозинофилов) периферической крови. Проводятся специфические серологические тесты, выявление яиц паразитов, инструментальные исследования.
- Первичный или метастатический рак печени. Изучаются данные анамнеза о сопутствующих заболеваниях, учитываются результаты инструментальной и лабораторной диагностики [2][4][10][11] .
Надо ли проверяться на гепатит С здоровому человеку
Регулярное обследование на гепатит С при отсутствии симптомов следует проводить медработникам, пациентам отделений гемодиализа, частым посетителям стоматолога, больным хроническими заболеваниями с частыми парентеральными вмешательствами (внутривенно, подкожно и внутримышечно) и лицам, часто меняющим половых партнёров.
Лечение гепатита С
Основу любого лечебного воздействия составляет правильно подобранная диета. В отношении вируса гепатита С этот метод как никогда актуален, однако он зачастую игнорируется как пациентами, так и самими врачами.
Диета при гепатите С
Самое главное условие — полный отказ от алкоголя. Ничто так не вредит печени, как алкоголь. Именно он может стать тем фактором, который запускает цепь патологических реакций и переводит гепатит из вялотекущего процесса в высокоактивный, ускоряя наступление цирротической стадии гепатита. В отношении других продуктов питания и напитков следует соблюдать золотую середину: питание должно быть разнообразным, всего должно быть в меру, без злоупотреблений «тяжёлой» пищей (ограничение жирного, жареного, солёного, копчёного) с учётом отсутствия или наличия сопутствующих заболеваний.
Большое значение имеет поддержание разумной физической активности и контроль веса (индекс массы тела не должен превышать 25 кг/м 2 ).
Какие врачи лечат гепатит С
Лечением гепатита С занимаются врачи-инфекционисты.
Медикаментозная терапия Гепатита С
Медикаментозное лечение гепатита С зависит от фазы развития заболевания, индивидуальных особенностей и возможностей организма. В остром периоде широко применяется инфузионная терапия (введение растворов) с привлечением различных дезинтоксикационных (очищение организма от вредных веществ) и питательных лечебных растворов.
Роль специфической противовирусной терапии острого гепатита С окончательно не решена и возможна лишь в индивидуальном порядке, например при угрозе хронизации или при фульминантном течении болезни (тяжёлом варианте воспалительно-некротического поражения печени). При невозможности радикального лечения гепатита С в хронической фазе вполне приемлема поддерживающая терапия так называемой группой гепатопротекторов (фосфолипиды, аминокислоты, антиоксиданты и др.). Данные средства не имеют чётко доказанной эффективности, однако широко применяются на практике и в некоторых случаях способны несколько задержать прогрессирование заболевания. Хороший эффект даёт нормализация функции ЖКТ и улучшение микрофлоры кишечника.
Попытки воздействия на вирус предпринимались с момента его открытия. Вначале это было изолированное применение препаратов интерферона короткого действия, затем комбинации интерферона короткого действия и рибавирина (препарата общевирусного действия). Их сменила комбинация интерферона пролонгированного действия и рибавирина.
К концу интерфероновой эпохи были достигнуты значительные успехи в процессе лечения и избавления человеческого организма от вируса гепатита С. Однако терапия была длительной, процент излечения достигал не более 70 % в среднем по генотипам, и курс лечения имел серьёзные побочные эффекты, иногда приводя к последствиям намного серьёзнее, чем сам гепатит С. Это обстоятельство дало толчок к разработке принципиально новых лекарственных средств, характеризующихся прямым противовирусным действием, сочетающих высокую эффективность (до 99 %), высокий профиль безопасности (минимальные побочные эффекты), простоту и удобство дозирования и небольшую длительность (2-3 месяца). В основу механизма действия легло подавление ключевых этапов размножения вируса, в первую очередь протеазы и полимеразы вируса гепатита С. Проведённые испытания препаратов показали высокие результаты, и, начиная с 2013 года, данная группа последних эффективных разработок с успехом применяется во всём мире. В некоторых странах одобрено лечение детей современными препаратами начиная с 3 лет (в зависимости от генотипа) с соответствующими взрослым показателями успеха.
Можно ли вылечить гепатит С полностью
В 2016 году Всемирная организация здравоохранения (ВОЗ) объявила гепатит С полностью излечимым заболеванием.
На 2020 год в мире доступны следующие виды и комбинации лекарственных препаратов прямого противовирусного действия для лечения гепатита С:
- Софосбувир.
- Даклатасвир.
- Элбасвир и Гразопревир.
- Глекапревир и Пибрентасвир.
- Ледипасвир и Софосбувир.
- Омбитасвир / Паритапревир / Ритонавир.
- Омбитасвир / Паритапревир / Питонавир / Дасабувир.
- Симепревир.
- Софосбувир и Велпатасвир.
- Софосбувир / Велпатасвир / Воксилапревир (комбинация не зарегистрирована в РФ).
Как лечить гепатит С в домашних условиях
Назначение противовирусной терапии должно осуществляться врачом, хорошо ориентирующимся в множестве применяемых для терапии гепатита С лекарств, после изучения всех составляющих процесса, возможных противопоказаний, взаимодействий с уже принимаемыми препаратами, особенностей диеты и образа жизни [1] [5] [8] [9] . Гепатит С — тяжёлое инфекционное заболевание, которое может привести к циррозу и раку печени, поэтому самолечение опасно для жизни.
Схемы лечения гепатита С в России
В России на сегодняшний день для лечения гепатита С используется преимущественно устаревшее лечение интерферонами (чаще бесплатно или со скидкой), в редких случаях — препаратами прямого противовирусного действия (чаще платно со скидкой).
Прогноз. Профилактика
Если лечение гепатита начать до того, как разовьётся цирроз печени, то прогноз будет благоприятным: как правило, наступает полное излечение. При запущенных стадиях (цирроз и рак печени) прогноз зависит от множества факторов, обычно при начальном циррозе больные при должном лечении могут жить дальше без каких-либо серьёзных проблем со здоровьем, при декомпенсированном процессе прогноз неблагоприятный.
Прогноз при отсутствии лечения гепатита С
В среднем без лечения при отсутствии пагубных привычек и здоровом образе жизни в течение 20 лет примерно у 10-20 % больных разовьются цирроз и рак печени, при регулярном злоупотреблении алкоголем, наркотиками и токсинами (в том числе лекарствами) доля таких тяжёлых осложнений составит до 30-40%.
Из-за повышенной мутационной способности вируса существует ряд технических сложностей в создании вакцины — на данный момент её не существует (ведутся разработки). Поэтому меры профилактики распространения вируса гепатита С направлены на разрывы механизмов и путей передачи вируса, санитарное информирование и обучение населения.
Первичная профилактика
- Предупреждение возможности заражения в медицинских учреждениях:
- гигиена и обработка рук, инструментария, использование перчаток;
- тестирование донорской крови, плазмы и компонентов;
- тестирование донорских органов;
- надлежащее проведение медицинских инъекций;
- обучение медицинского персонала;
- обследование доноров, беременных, госпитализированных.
- Предупреждение полового пути заражения
- обучение правильному и своевременному использованию презервативов;
- тестирование перед вступлением в брак.
- Выдача стерильного инструментария потребителям инъекционных наркотиков (не во всех странах).
Вторичная профилактика
- Проведение противовирусной терапии (в идеале при выявлении заболевания, т. к. это предупреждает дальнейшее распространение инфекции).
- Матерям с гепатитом С (если он не был пролечен до беременности) следует внимательно следить за состоянием целостности кожи сосков и рта ребёнка, при наличии повреждений необходимо прекращать грудное вскармливание на время до их заживления [2][7][9][12] .
Что делать, если член семьи болен гепатитом С
Самое важное, что следует сделать, чтобы предотвратить заражение вирусом — это избегать контакта с кровью инфицированного человека. Кровь может быть заразной, даже если она сухая. Надевайте перчатки, если вам нужно прикасаться к использованным бинтам. После контакта с кровью тщательно вымойте руки, даже если вы были в перчатках.
Некоторые предметы личной гигиены могут иногда содержать небольшое количество крови. Не следует совместно использовать зубную щётку, бритву или маникюрные ножницы.
Деятельность ВОЗ
В мае 2016 г. Всемирная ассамблея здравоохранения приняла первую «Глобальную стратегию сектора здравоохранения по вирусному гепатиту на 2016–2021 гг. Главной целью стратегии является снижение к 2030 г. числа новых случаев инфицирования вирусным гепатитом на 90 % и смертности от вирусного гепатита на 65 %. Для реализации этой стратегии ВОЗ занимается повышением осведомлённости о заболевании и его профилактике и расширяет охват услугами по скринингу, оказанию помощи и лечению гепатита С [13] .
Какую опасность кроет в себе гепатит С?

Гепатит С — это заболевание печени, вызываемое вирусом. Заражение происходит преимущественно через кровь. Большинство болеющих людей — это лица, употребляющие наркотики внутривенно.
Заболевание опасно как для самого пациента, так и для окружающих. Примерно в 80% случаев болезнь переходит в хроническую стадию, в результате которой развивается цирроз или рак печени.
К счастью, сегодня болезнь успешно лечиться современными препаратами, правда стоимость такого лечения очень высока. Бесплатно получать препараты могут не более 2% пациентов, остальные вынуждены приобретать их за свой счет или попросту не лечиться.
Опасность болезни

Статистика развития болезни
Заболевание недаром называется «ласковым убийцей». Оно долго протекает бессимптомно, многие пациенты годами живут с ним и не знают о своей беде.
Когда появляются первые симптомы, то в печени уже происходят необратимые изменения, повышается риск летального исхода. Больные умирают от цирроза печени, гепатокарциномы, перитонита, сепсиса.
Болеющий человек представляет опасность для окружающих, если они вступают с ним в половой контакт или пользуются одними средствами гигиены. Зараженный не может быть донором. В бытовых условиях, если не происходит контактирование с кровью больного, человек не опасен.
О заболевании
Возбудителем болезни выступает вирус гепатита, который поражает печень. Он встраивается в геном клеток, вызывая их перерождение. В мире болеют почти 145 миллионов человек, причем у 90% из них хроническая форма.
Вирус довольно неустойчив во внешней среде, погибает при нагревании и воздействии ультрафиолета. Поэтому передача происходит при непосредственном контакте с кровью больного.
Возбудитель имеет тенденцию к мутированию, он производит множество геномов. Поэтому до сих пор не изобретена прививка. Лечение проводят противовирусными препаратами.
Пути передачи

Средства личной гигиены должны быть индивидуальными
Основной путь передачи инфекции — парентеральный, то есть через кровь. Заразиться можно при переливании крови больного, при использовании одного и того же шприца, медицинских инструментов.
В группе риска находятся наркоманы, люди, посещающие тату салоны, стоматологические кабинеты. Также есть вероятность передачи через средства гигиены: бритву, зубную щетку.
Половой путь передачи также возможен, если на слизистых имеются раны или порезы. Однако, в сперме и влагалищном секрете концентрация вирусов достаточно низкая. От матери к ребенку инфекция может попасть во время родов, если у женщины острая стадия болезни или она одновременно ВИЧ-инфицирована.
В быту опасность заражения очень мала. Гепатит С не передается через рукопожатия, посуду, бытовые предметы. Однако такие предметы личной гигиены, как зубная щетка, бритва и т.п., могут быть с частичками крови и носить опасность.
Смотрите видео о путях передачи:
Патология при беременности
Все беременные обязательно проходят анализ на гепатит С. При положительном результате женщина нуждается в особом наблюдении, так как у нее повышен риск выкидыша или замершей беременности.
Типичные осложнения гепатита во время беременности случаются очень редко, поэтому женщина имеет все шансы выносить и родить здорового ребенка.
Инфицирование малыша в процессе родов происходит примерно в 5% случаев, при этом не имеет значение способ родоразрешения. Выбор вида родов зависит от состояния матери. Врачи должны максимально уменьшить контакт младенца с кровью матери. Ребенку в обязательном порядке проводят обследование.
Лечение беременной необходимо, если у будущей мамы началось обострение или значительно ухудшилась функция печени. Назначают препараты, которые не вредят будущему ребенку: анаферон, урсодезоксихолиевая кислота. В остальных случаях терапию откладывают до родов.
Факторы риска

Медперсонал, который работает непосредственно с кровью, также в зоне риска
От заражения инфекцией не застрахован никто. Примерно у 30% больных не удается выяснить источник вируса. Однако, в группу риска входят следующие категории граждан:
- Наркоманы.
- Ведущие беспорядочную половую жизнь.
- ВИЧ-инфицированные.
- Болеющие гепатитом В.
- Люди, которым проводилось переливание крови.
- Подвергшиеся хирургическим манипуляциям.
- Посещающие салоны красоты, стоматологические клиники.
Первые симптомы
С момента попадания инфекции в кровь до первых клинических признаков проходит от 10 дней до нескольких месяцев. Острый период протекает без желтушных проявлений, напоминает ОРВИ. Первые симптомы острой стадии:
- Слабость.
- Головные и суставные боли.
- Подъем температуры.
- Понижение аппетита.
Эти проявления не воспринимаются больными всерьез, поэтому инфекция переходит в хроническую стадию. На этом этапе у пациентов возникают следующие симптомы:
- Тяжесть в правом боку.
- Быстрая утомляемость.
- Нарушение пищеварения.
- Субфебрильная температура.
В целом, клиническая картина смазана, желтуха возникает очень редко. Симптомы одинаковы как для мужчин, так и для женщин.
Генотипы

Именно из-за способности к мутации до сих пор не могут изобрести вакцину от гепатита С
Сегодня медицине известно всего 8 генотипов вируса, которые имеют 100 подтипов. Наиболее распространенным является генотип 1В. Он встречается у пациентов, заразившихся через кровь, устойчив к традиционной терапии, после лечения часто дает рецидивы. Осложнением является гепатокарцинома.
Самым прогностически благоприятным является 2 тип. Он хорошо откликается на терапию, редко дает осложнения и рецидивы. Типы 3в и 3д характерны для молодых людей, быстро прогрессируют, дают осложнения в виде цирроза, рака и гепатоза.
В лечении необходимо использовать комплекс препаратов, так как генотипы быстро формируют резистентность к лекарствам. Нередко у человека диагностируется сразу несколько генотипов, которые быстро мутируют.
Когда лечение затруднительно
По статистике, труднее всего вылечить гепатит С в следующих случаях:
- Возраст пациента старше 40 лет.
- Человек болеет продолжительное время.
- Присутствует генотип 1В.
- Концентрация микроорганизмов очень высокая.
- Одновременное ВИЧ-инфицирование человека.
- Носительство гепатитов В и Д.
- Наличие осложнений (цирроз, рак, гепатоз).
Почему терапия проводится под врачебным контролем

Самолечение приведет к развитию резистентности к препаратам, что значительно снижает шансы на выздоровление
Прием лекарств от гепатита должен обязательно проходить под врачебным контролем. Самолечение приведет к развитию резистентности к препаратам, что значительно снижает шансы на выздоровление.
Также необходим регулярный контроль состояния печени, чтобы не пропустить появление печеночной недостаточности. На протяжение всего курса проводятся анализы крови на уровень ферментов, количество вирусов. При необходимости назначают гепатопротекторные лекарства, чтобы предупредить цирроз.
Продолжительность жизни
Продолжительность жизни с гепатитом С зависит от множества факторов:
- Возраста пациента.
- Пола человека. У мужчин цирроз появляется в несколько раз чаще, чем у женщин.
- Продолжительности болезни.
- Генотипа вируса.
- Наличия сопутствующих заболеваний органов ЖКТ.
- Присутствия ВИЧ.
- Общего состояния здоровья человека.
Некоторые люди живут до 20 лет с хронической формой, при этом у них не возникает никаких осложнений. Другие не доживают и пяти лет.
Осложнения и опасность гепатита С для больного

Гепатит С может привести к серьезным последствиям для печени
Наиболее частыми последствиями инфекции являются цирроз (28%) и гепатокарцинома (24%). Пациенты умирают не от самого вируса, а от тех последствий, которые он вызывает:
- .
- Печеночная недостаточность.
- Печеночная энцефалопатия. . .
- Изучить признаки и основные причины развития жировой и алкогольной дистрофии печени можно по этой ссылке
- Чтобы узнать, что такое жировая инфильтрация печени, перейдите сюда https://pe4en.net/zabolevaniya-pecheni/vtorichnye/nakopleniya/podrobno-pro-zhirovuyu-infiltratsiyu-pecheni.html типа — что это такое и как проходит лечение заболевания?
Также вероятны и внепеченочные осложнения: васкулит, опухоль почек, нефрит, панкреонекроз.
Прогноз
До недавнего времени болезнь считалась неизлечимой. Сегодня медицина научилась справляться с недугом. При адекватной терапии процент излечиваемости достигает 90. Однако, необходимо длительное применение препаратов (от 15 до 70 недель), постоянный контроль методом ПЦР.
Ежегодно государство несет большие потери от распространения вируса. Они связаны не только с прямыми затратами на препараты, но и с оплатой нетрудоспособности, инвалидности.
Однако, лишь 2-3% людей имеют возможность лечиться бесплатно, остальным приходится приобретать лекарства самостоятельно. Курс лечения обходится примерно в 800-900 тысяч рублей. Не каждому это по карману, этим обусловлен большой процент летальных исходов.
Поскольку до сих пор не разработали вакцину, единственной профилактикой является осторожность. Необходимо использовать одноразовый медицинский инструмент, барьерные средства контрацепции, личные предметы гигиены.
На государственном уровне ведется контроль за соблюдением санитарных норм в медицинских учреждениях, косметологических клиниках.
Пройдите тест на состояние вашей печени
Заключение
Гепатит С — опасное заболевание, которое протекает почти бессимптомно, но вызывает серьезные проблемы здоровья. Передача вируса происходит через кровь, бытовой путь практически исключен.
Микроорганизмы быстро мутируют, поэтому невозможно разработать вакцину, защищающую от всех генотипов. Лечение проводят иммуномодулирующими и противовирусными препаратами.
Результат зависит от многих условий, но в большинстве случаев прогноз благоприятный. Минусом терапии можно назвать только ее высокую стоимость.
Профилактика заболевания осуществляется на государственном уровне, но каждый человек должен самостоятельно отвечать за свое здоровье.
Смотрите видео о мифах и заблуждениях:
Светлана Владимировна принимает пациентов с заболеваниями печени и ЖКТ различной степени тяжести. Благодаря ее знаниями в диетологии, на основании диагностики проводит полный комплекс терапии внутрибрюшных органов. Другие авторы
Источник https://medaboutme.ru/zdorove/spravochnik/bolezni/ostryy_gepatit_c/
Источник https://probolezny.ru/gepatit-c/
Источник https://pe4en.net/zabolevaniya-pecheni/ostrye-protsessy/gepatit/opasnost-gepatita-c.html