Цереброваскулярная болезнь
Цереброваскулярная болезнь характеризуется поражением сосудов головного мозга, в результате которого нарушается снабжение клеток головного мозга кислородом, начинается кислородное голодание, нарушаются функции мозга.
Лечением заболевания занимаются неврологические клиники и центры, в том числе клиника неврологии Юсуповской больницы. Как начинается цереброваскулярная болезнь, что это, подробнее расскажет врач-невропатолог на консультативном приеме.
Классификация
Цереброваскулярная болезнь классифицируется по длительности проявлений и степени выраженности. В классификации острых состояний при цереброваскулярной болезни неуточненной встречается инсульт, природа возникновения которого неясна. Цереброваскулярная болезнь, неуточненный инсульт в Международной классификации болезней находится под кодом 164 в классе заболеваний системы кровообращения.
ЦВБ, согласно МКБ, отражено под кодами 165 – 167; 167.2; 167.3; 167.4; 167.8. Отдельно выделена сосудистая деменция F01.2; F 01.1; F 01.3. В рубрике 169 указаны неврологические синдромы, которые развиваются как последствие ЦВБ.
Прогноз цереброваскулярного заболевания зависит от образа жизни больного, отношения к собственному здоровью, ответственного подхода к лечению заболевания, тяжести течения болезни. Больной должен отказаться от вредных привычек, рационально питаться, следить за весом, избегать стрессов, заниматься спортом, своевременно лечить возникающие нарушения в системе кровообращения.
Лечение заболевания проходит с помощью комплексной терапии, которая включает следующие группы препаратов:
- антисклеротические препараты;
- антигипертензионные препараты;
- гипогликемические препараты;
- метаболики;
- антигипоксанты;
- антиоксиданты;
- спазмолитики;
- антикоагулянты;
- ноотропные средства;
- сосудорасширяющие средства.
В запущенных случаях болезнь протекает тяжело, медикаментозное лечение не показывает высокой эффективности. В этом случае врач-невролог принимает решение о проведении хирургического лечения. Во время операции хирург удаляет в сосудах тромбы, атеросклеротические бляшки, сужающие просвет сосуда. Может быть проведено стентирование, эндартерэктомия, баллонная ангиопластика, экстра-интракраниальный анастомоз. Такие хирургические вмешательства проводят при непроходимости сосудов, сильном сужении сосуда, для удаления атеросклеротических бляшек и восстановления проходимости сосудов.
Симптомы и лечение, причины развития
Цереброваскулярная болезнь (ЦВБ) на ранних стадиях развития характеризуется нарушением сна у больного (бессонницей, внезапным пробуждением среди ночи и невозможностью заснуть после пробуждения), быстрой утомляемостью, низкой работоспособностью, снижением памяти, суетливостью, рассеянностью, нарушением мышления. Состояние больного ухудшается с течением заболевания. Появляется сильная головная боль, головокружения, шум в ушах, онемение и слабость в конечностях, нарушение зрения и слуха, больной страдает депрессией, может развиться деменция. Все эти симптомы указывают на нарушение мозгового кровообращения.
Причинами развития заболевания становятся различные факторы:
- инсульт – нередко становится причиной развития цереброваскулярного заболевания;
- атеросклероз сосудов мозга – наиболее частая причина развития ЦВБ;
- хронический стресс;
- курение;
- алкоголизм;
- лишний вес;
- сахарный диабет;
- патология строения сосудов;
- заболевания кровеносной системы;
- гипертония;
- опухоли;
- инфекционные заболевания;
- антифосфолипидный синдром;
- травма.
Лечение ЦВБ зависит от причины, вызвавшей нарушение, тяжести течения заболевания. В некоторых случаях основным методом лечения становится хирургическая операция.
Причиной развития цереброваскулярной болезни становятся воспалительные процессы в сосудах головного мозга, поражающие артерии, вены. Наиболее частой причиной заболевания является атеросклероз сосудов мозга. Лечение заболевания начинают с устранения факторов повышенного риска:
повышенный холестерин крови
Медикаментозная терапия, диета помогают восстановить эластичность сосудов, улучшить кровообращение мозга, снижается риск развития цереброваскулярной болезни.

Оставьте заявку и наши врачи ответят на все ваши вопросы!
Внутричерепная гипертензия
Цереброваскулярная болезнь считается собирательным термином, под которым скрываются различные заболевания, приводящие к нарушению мозгового кровообращения. Такие заболевания могут протекать как в острой, так и в хронической форме, относятся к классу цереброваскулярных расстройств.
Внутричерепная гипертензия характеризуется аномально высоким внутричерепным давлением. Хроническая внутричерепная гипертензия чаще всего относится к идиопатической форме заболевания, причина развития нарушения остается неясной. Внутричерепная гипертензия встречается часто, нередко у людей с неврологическими заболеваниями.
Внутричерепная гипертензия приводит к нарушению мозгового кровообращения, провоцирует формирование вторичной мозговой ишемии. Цереброваскулярные заболевания становятся причиной, которая приводит к развитию внутричерепной гипертензии. Повышение внутричерепного давления может привести к коме, нарушению чувствительности, расстройству речи и другим тяжелым нарушениям. Внутричерепная гипертензия – это тяжелое осложнение заболеваний головного мозга.
Дисциркуляторная энцефалопатия
Дисциркуляторная энцефалопатия характеризуется диффузным или очаговым поражением сосудов головного мозга. Заболевание приводит к нарушению памяти, мышления, внимания, тяжелым осложнением заболевания становится развитие деменции – слабоумия.
Течение заболевания сопровождается различными симптомами:
- нарушение двигательной активности;
- расстройство функций мозжечка;
- аффективные расстройства;
- резкие колебания артериального давления;
- головокружения;
- нарушение жевания и глотания пищи, другие псевдобульбарные расстройства;
- на поздней стадии заболевания у больных наблюдается недержание кала и мочи.
Причиной заболевания становятся атеросклероз сосудов мозга, гипертоническая болезнь, различные нарушения, приводящие к поражению сосудистой системы, заболевания крови и другие причины.





Статистика
Инсульты, которые являются причиной развития ЦВБ, ежегодно приводят к смерти огромного количества людей, 40% перенесших инсульт умирают или становятся инвалидами. Своевременное обращение к врачу неврологу при появлении симптомов неблагополучия, здоровый образ жизни, рациональное питание снижают риск развития цереброваскулярной болезни.
В неврологической клинике Юсуповской больницы оказывают помощь людям с заболеваниями сосудов головного мозга. В больнице можно пройти лечение цереброваскулярного заболевания, реабилитацию после болезни. Большое внимание врачи уделяют профилактике развития сосудистых заболеваний мозга, в больнице разработаны программы для восстановления функций мозга больного после тяжелого инсульта, проводится лечение деменции, хронической цереброваскулярной болезни. Во время консультации врач объяснит, что такое цереброваскулярная болезнь у человека, как в больнице проводится медикаментозное лечение цереброваскулярной болезни головного мозга, хирургическое лечение цереброваскулярной болезни. История болезни больного будет сохраняться на современном носителе, по окончанию лечения больной получит полное описание своего лечения в клинике. Записаться на консультацию к врачу можно по телефону Юсуповской больницы.
Заболевания сосудов головного мозга

По статистике, более 75% населения предрасположено к сосудистым заболеваниям. Проблема заключается в том, что такие болезни долгое время протекают латентно, не вызывают четкой клинической картины. Поговорим о том, чем лечить сосуды головного мозга, какими методами и препаратами.
Какие есть заболевания сосудов головного мозга
Болезни ЦНС могут существенно повлиять на работоспособность, привести к инвалидности, а в 10-20% случаев — к смерти.
- Ишемия. Развиваясь долгое время, может стать причиной ишемического инсульта. Ряд пациентов до конца не восстанавливаются, не исключен летальный исход.
- Аневризмы. Диагностируются в 3 раза реже, чем хроническая ишемия, но по степени опасности не уступают инсульту.
- Геморрагический инсульт с кровоизлиянием.
- Гематомы вследствие травматического повреждения.
- Аномалии соединительной ткани.
- Дисциркуляторная энцефалопатия (микроинсульты).
Существуют и менее распространенные заболевания, которые невозможно распознать самостоятельно. Практически каждый взрослый человек входит в группу риска либо по причине наследственного фактора, либо из-за особенностей образа жизни и приобретенных заболеваний.
Причины заболевания сосудов головного мозга
В подавляющем большинстве случаев причиной болезни становится отложение бляшек на стенках сосудов. Необходимо понимать, что отложение холестерина начинается с раннего возраста и происходит всю жизнь. Тем не менее вопрос исследования крови на наличие холестерина многие пациенты обходят стороной. Другая распространенная причина — АГ. Наблюдается поражение сосудов и при сахарном диабете.

- Токсическое поражение ЦНС, включая дородовый период.
- Сгущение крови.
- Постоянный выброс адреналина и других гормонов стресса.
- Высокое количество ЛПНП.
- Истончение стенок из-за высокого давления в сосудах.
- Разрушение клеток из-за воздействия этанола.
- Низкая физическая активность, отсутствие нагрузки на сосуды.
- Табакокурение.
- Лишний вес.
Сосуды могут страдать в силу совершенно разных причин. На какие-то факторы можно повлиять (например, отказаться от вредных привычек), другие факторы немодифицируемые (такие как наследственность).
Признаки
Как уже отмечалось, по симптомам установить сосудистые нарушения сложно. Такие критические состоянии как инсульт или разрыв аневризмы вызывают более явную симптоматику с головной болью и потерей сознания. Но все же попытаться распознать патологию стоит хотя бы для того, чтобы иметь возможность вовремя обратиться за медицинской помощью.
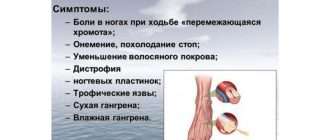
Симптомы хронического ухудшения кровоснабжения мозга:
- Усталость, наступающая через короткий период.
- Частое подташнивание.
- Агрессивность.
- Внезапная потеря веса.
- Снижение концентрации.
- Депрессивные состояния.
- Нарушения сна.
- Нарушение внимания, рассеянность, забывчивость.
- Звон в ушах.
- Нарушение дикции.
- Слабость в руках.
- Боль в шейном отделе.
- Судорожный синдром.
- Головокружения.
- Головные боли.
На фоне длительного ухудшения кровоснабжения развивается ишемический инсульт. Опасность этого состояния в том, что до 80% пациентов не могут вернуться к тому образу жизни, который вели до инфаркта мозга. Из-за нарушений кровоснабжения некоторые важные функции могут быть утрачены, человек становится зависимым от окружающих, не может работать, полноценно обслуживать себя.
- Постепенное нарастание симптомов.
- Нарушение сердечного ритма.
- Перекашивание лица.
- Нечеткая речь, как при сильном опьянении.
- Нарушение четкости зрения.
- Нарушение тонуса мышц, из-за чего больной не может поднять руки синхронно.
- Часто — отсутствие головных болей.
- Резкое начало.
- Реакция на свет.
- Тошнота.
- Сильная головная боль.
- Болезненность глаз.
- Повышение кровяного давления.

Мозг — это не тот орган, который нужно лечить самостоятельно. При возникновении проблем запишитесь к терапевту или профильному специалисту.
Кто лечит сосуды головного мозга, какой врач
При обнаружении тревожащих симптомов запишитесь на прием к неврологу. Врач назначит лечение после комплексной диагностики, которая может включать следующие процедуры:
- Лабораторные анализы.
- Компьютерная томография.
- ЭКГ и ЭХО-КГ (для обнаружения взаимосвязи между ССЗ и заболеваниями сосудов мозга).
- КТ-ангиография — исследование сосудов с введением контрастного вещества.
- МРТ.
- Ультразвуковая диагностика мозговых, шейных сосудов.
Как лечить сосуды головного мозга, в каждом конкретном случае врачи определяют индивидуально с учетом диагноза, тяжести случая, сопутствующих заболеваний у пациента.
Какие препараты лечат сосуды головного мозга
При сосудистых нарушениях недопустимо самолечение. Нельзя самостоятельно подбирать не только лекарства, но и биологически активные добавки: неверная терапия может нанести вред.
Какие препараты может назначить невролог:
- Нейропротекторы. Улучшают работу мозга, защищают от повреждающего воздействия, способны предотвратить гибель клеток.
- Антикоагулянты. Применяются для разжижения крови и борьбы с тромбами.
- Глюкокортикоиды. Используются для улучшения показателей гемодинамики, улучшают венозный отток, нормализуют гормональный фон.
- Антиагрегаты. Препятствуют тромбообразованию.
- Антиоксиданты. Ингибируют окислители.
Чаще всего назначают комбинированную терапию с контролем показателей крови дважды в месяц. Больные на антикоагулянтной терапии должны сообщать лечащему врачу о любых эпизодах кровотечений. При двигательных нарушениях назначают упражнения, при провалах в памяти — препараты для ускорения обменных процессов, при депрессии — психотерапию.

- Гинкго билоба. Утверждается, что экстракт эффективен при повышении артериального давления, избавляет от шума в ушах, помогает быстрее восстановиться после инсульта, помогает при когнитивных нарушениях, но доказательств эффективности не представлено. Следует учитывать, что добавка повышает риск кровотечения, поэтому запрещена при геморрагическом инсульте. Может вызвать проблемы с ЖКТ, учащение сердцебиения, тошноту. При одновременном применении антитромбоцитарных препаратов и БАДа последний влияет на применяемые дозировки.
- Аралия. При передозировке вызывает кровоточивость, обморок, нарушение дыхания.
- Женьшень. Не применяется при кровоточивости, лихорадке, депривации сна, противопоказан пациентам с СД.
Таким образом, препараты с недоказанной эффективностью вообще не рекомендуется применять при любых заболеваниях, в особенности, когда дело касается ЦНС. Лучше сразу же начать лечение с помощью лекарств с доказанным действием, чем исправлять ущерб, нанесенный фитопрепаратами.
Профилактика и хирургия
Далеко не каждое состояние можно спрогнозировать, но для снижения рисков сосудистых заболеваний следует ограничить потребление соли, вредных жиров, необходимо постепенно снижать вес, принимать витамины по назначению, больше двигаться.
При блокировке сосуда более чем на 70% встает вопрос о применении хирургических эндоваскулярных методик. Пациентам может быть назначена ангиопластика и стентирование, во время которой просвет сосуда расширяется, а пораженные стенки поддерживаются специальной конструкцией — стентом. Если методика при конкретном врачебном случае неэффективна, прибегают к реконструкции сосудистого русла при помощи шунтирования.
При подозрении на болезни сосудов запишитесь на консультацию и обследование в Чеховский сосудистый центр в Московской области. Мы внимательно подходим к каждой проблеме, подбираем эффективные стратегии лечения и по показаниям назначаем операцию. Вы можете обратиться к нам круглосуточно в любой день недели.
Нарушение мозгового кровообращения — симптомы и лечение
Что такое нарушение мозгового кровообращения? Причины возникновения, диагностику и методы лечения разберем в статье доктора Богдановой Инны Сергеевны, невролога со стажем в 29 лет.
Над статьей доктора Богдановой Инны Сергеевны работали литературный редактор Юлия Липовская , научный редактор Сергей Макаров и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Нарушение мозгового кровообращения ( Сerebrovascular accident ) — это состояние, при котором в головной мозг или его часть поступает меньше крови, что может привести к необратимым повреждениям его тканей.
Нарушение мозгового кровообращения (НМК) может наблюдаться при огромном количестве болезней и синдромов: в новой Международной классификации болезней 11-го пересмотра (МКБ-11) их более 50 [5] . Согласно этой классификации, правильно выделять следующие группы:
- острые НМК (ОНМК);
- НМК без острого цереброваскулярного синдрома (т. е. без ярких симптомов нарушения кровотока в мозге);
- отдалённые последствия острых цереброваскулярных болезней [5] .
Однако условно НМК можно разделить на острые и хронические:
- Острые — вызывают резкий очаговый неврологический дефицит в виде слабости руки и ноги с одной стороны тела, невнятности речи, нарушения координации и др. К ОНМК относятся: — временное нарушение кровотока, при котором все симптомы исчезают в течение 24 часов; (инфаркт мозга) — ОНМК, при котором нейроны погибают из-за недостаточного поступления крови по питающей артерии;
- геморрагический инсульт — ОНМК с гибелью нейронов, вызванное кровоизлиянием в ткани, под оболочки или в желудочки мозга;
- венозный инсульт — нарушение кровотока из-за закупорки вены .
- Хронические — не вызывают очагового неврологического дефицита и проявляются нарушением высших мозговых функций (памяти, интеллекта и др.), поведения, настроения и походки. Одним из наиболее частых патологических состояний среди хронических НМК является болезнь мелких сосудов (БМС). Этим термином описывают синдромы, которые связаны с повреждением мелких сосудов головного мозга: артериол, капилляров и венул [8] .
Нужно уточнить, что термина «хронические НМК» в МКБ-11 нет, но он применяется в нашей стране как наиболее понятный и общепринятый. Хронические НМК входят в раздел «НМК без острого цереброваскулярного синдрома».
Причины острых нарушений мозгового кровообращения
Движение крови по артериям и венам нарушается в результате их закупорки, разрыва или спазма.
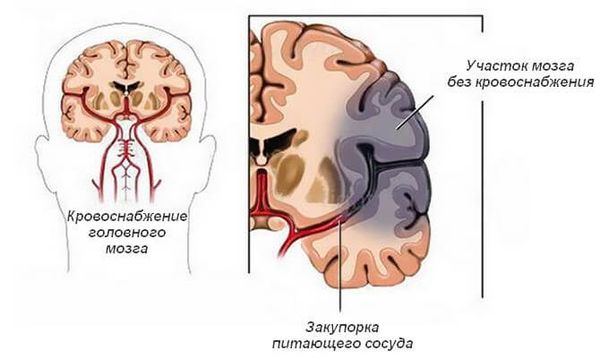
Закупорка. Сосуды могут перекрываться тромбом (кровяным сгустком) или эмболом (оторвавшимся тромбом). Тромбы образуются в сердце, например при фибрилляции предсердий и инфаркте миокарда, и в сосудах (при атеросклерозе , воспалённой стенке сосуда, повышении свёртываемости крови). Закупорка сосуда вызывает ишемический инсульт.
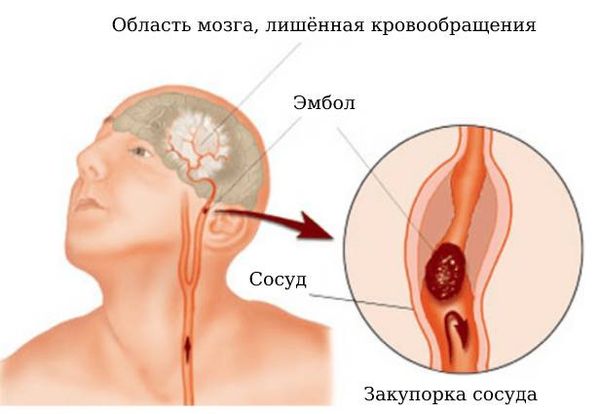
Разрыв. Сосуд может разорваться, если его стенка стала тонкой и внутри сосуда повысилось давление. Стенка может истончаться постепенно в течение многих лет на фоне повышенного давления в сосуде, но иногда истончение бывает врождённым. В этом случае образуются аневризмы , артериовенозные мальформации или каверномы, именно они разрываются чаще всего. Разрыв сосуда приводит к геморрагическому инсульту.
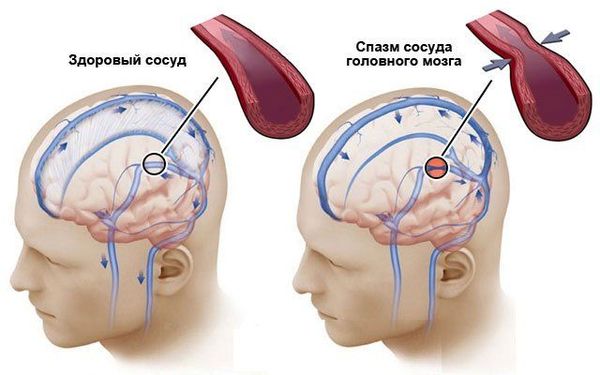
Спазм сосуда. Э то обратимое сокращение гладкомышечных клеток сосудистой стенки. К ак патологический процесс спазм происходит при многих заболеваниях и состояниях, но лишь два из них вызывают неврологический дефицит и требуют лечения в стационаре:
- синдром обратимой церебральной вазоконстрикции, который может возникнуть при употреблении наркотиков, эклампсии, преэклампсии и других состояниях;
- вторичный вазоспазм на фоне субарахноидального кровоизлияния (САК), т. е. кровотечение в полость между паутинной и мягкой мозговыми оболочками.
При других состояниях, например при стрессе, неврологический дефицит не формируется. Бесполезно снимать такой спазм вазоактивными (сосудистыми) препаратами, которые расширяют сосуды. Намного эффективнее, используя современные знания патогенеза стресса, воздействовать на сам стресс.
Причины болезни малых сосудов
БМС развивается из-за поражения мелких сосудов в результате атеросклероза, амилоидной ангиопатии, генетических патологий, воспаления, иммунных заболеваний и венозного коллагеноза [25] . Установлено, что повреждение мелких сосудов играет важную роль в развитии некоторых наследственных заболеваний, таких как синдромы CADASIL и MELAS, болезнь Фабри и др. [1] [7] [10]
Факторы риска нарушений мозгового кровообращения
- атеросклероз; ;
- сахарный диабет; ;
- гиподинамия, в том числе сидячий образ жизни ; ;
- заболевания сердца (например, фибрилляция предсердий и инфаркт миокарда).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы нарушения мозгового кровообращения
Симптомы НМК зависят от области мозга, где пострадал кровоток, характера нарушения (разрыв, закупорка или спазм), длительности дефицита кровоснабжения, общего состояния организма и головного мозга.
Симптомы ОНМК
При ишемическом инсульте внезапно развивается неврологический дефицит, или очаговые неврологические симптомы:
- слабеет рука и нога одной половины тела, лицо может стать асимметричным, например опускается уголок рта;
- иногда снижается или пропадает чувствительность одной половины тела и лица;
- нарушается координация руки и ноги одной стороны тела, бывает сложно глотать, речь может стать невнятной;
- выпадает одна половина поля зрения, в глазах двоится.
Обширные инфаркты мозга из-за эмболии крупной артерии мозга могут протекать с головной болью и потерей сознания.
Если нарушение кровообращения затронуло структуры ствола мозга и мозжечок, то вместе с неврологическим дефицитом может появиться системное головокружение (ощущение вращения), тошнота, рвота и шаткость походки.
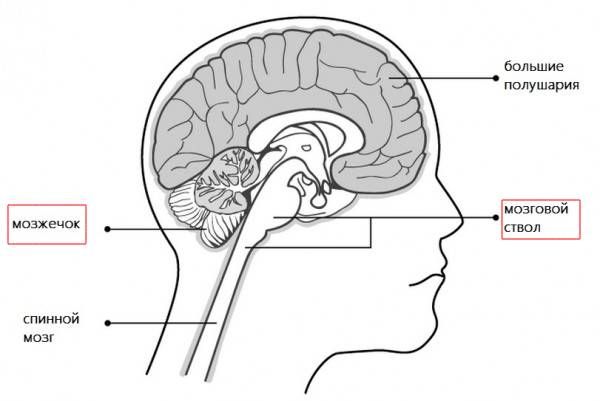
Геморрагический инсульт из-за САК сопровождается внезапной чрезвычайно сильной громоподобной головной болью, тошнотой, рвотой, судорожными приступами, утратой сознания без очаговых неврологических симптомов.
Если на фоне САК возникает вторичный вазоспазм, появляются очаговые неврологические симптомы.
Некоторые НМК сначала протекают бессимптомно, например при сужении или закупорке внутричерепной или внечерепной артерии, аневризме или мальформации [5] .
Аневризмы и мальформации без разрыва стенки сосуда сопровождаются симптомами, только если они объёмные и давят на мозг. Проявления будут зависеть от того, на какую область мозга они давят. Возможные симптомы: асимметрия лица и сухожильных рефлексов, нарушение чувствительности, могут появляться непроизвольные однотипные повторяющиеся движения половины лица, руки и ноги одной стороны тела и др.
Симптомы БМС
Человек может перенести НМК мелкой артерии и не заметить этого. Но иногда БМС проявляется лакунарным инсультом, при котором возникают:
- моторный, сенсорный или атаксический гемипарез, т. е. слабость, снижение чувствительности или неловкость конечностей одной стороны тела;
- сочетание синдрома «неловкой руки» и дизартрии (невнятности речи);
- псевдобульбарный синдром: нарушение глотания, внятности речи, насильственный смех или плач [3][7] .
Эти симптомы нельзя игнорировать, даже если кажется, что они незначительны. Лучше обратиться к специалисту, ведь чем раньше установлен диагноз, тем эффективнее лечение.
Когда имеющееся сосудистое заболевание, будь то артериальная гипертензия, атеросклероз или другое, протекает без острых сосудистых эпизодов, со временем оно начнёт проявляться снижением когнитивных (познавательных) функций: ухудшится восприятие, внимание, кратковременная память, обучение, планирование и контроль за выполнением спланированного, владение речью и принятие решений. Иногда нарушается равновесие, из-за этого увеличивается риск падения, особенно у пожилых людей. Могут наблюдаться психопатологические синдромы, такие как астения , апатия и депрессия [2] [3] [7] [10] [12] .
Всегда ли НМК — причина головных болей, головокружения и других симптомов?
Есть мнение, что НМК является причиной многих симптомов: головной боли, головокружения, шума в ушах , обмороков , предобморочных состояний и даже панических атак . Исходя из этого, можно предположить, что при любом из этих симптомов помогут сосудистые препараты , но это не так . Иногда такие проявления действительно связаны с НМК, но в то же время есть много других причин, которые их вызывают.
Например, головная боль ( мигрень , кластерная цефалгия и др.) чаще всего связана с врождёнными особенностями болевых и противоболевых систем мозга. Головные боли, возникающие при инсульте, внутримозговом кровоизлиянии, спазме, расслоении или воспалении стенок мозговых артерий, тромбозе вен или синусов мозга, встречаются значительно реже [18] . Они возникают на фоне имеющегося заболевания сосудов и сопровождаются другими неврологическими симптомами, например слабостью руки и ноги одной половины тела.
То же самое касается головокружения, чаще всего встречается доброкачественное пароксизмальное позиционное головокружение (ДППГ), причиной которого являются выпавшие в полукружные каналы отолиты, а не НМК [17] . Сосудистые препараты в этих случаях будут бесполезны , не нужно их принимать, не посоветовавшись с врачом. Точную причину недомогания может определить только доктор в ходе комплексного обследования.
Патогенез нарушения мозгового кровообращения
Как защищён мозг снаружи и изнутри
Снаружи мозг защищён костями черепа, а внутри защита более сложная. С каждым ударом сердца в артерии выбрасывается 70–170 мл крови со скоростью 50 см/с [6] . Эта волна способна достичь мозг за полсекунды и разрушить его силой гидродинамического удара. Однако этого не происходит.
Давление гасится за счёт эластичности стенок аорты и отходящих от неё артерий. Также давление ослабляется благодаря дихотомическому делению сосудов, питающих головной мозг: один сосуд делится на два, причём суммарный диаметр этих сосудов больше, чем диаметр артерии, из которой они исходят.
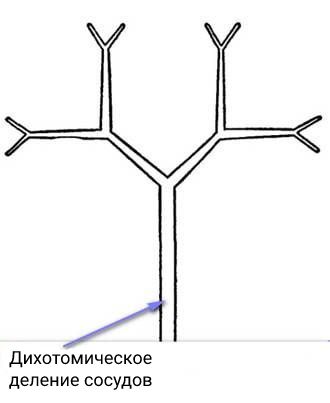
В основании мозга артерии с помощью перемычек образуют кольцо (иногда незамкнутое), которое также способно снижать удар крови о стенки сосудов.
Мозговое кровообращение регулируется за счёт эластичности мелких артерий и артериол мозга: при сокращении гладкомышечных клеток сосуды сужаются, при расслаблении — расширяются. Эти сосуды называют резистивными, потому что их сопротивление крови, притекающей в фазу систолы (сокращения желудочков сердца), обеспечивает относительно монотонный непрерывный кровоток в капиллярах [13] .
Механизмы сокращения и расслабления гладкомышечных клеток в стенках сосудов запускаются благодаря специальным рецепторам, которые реагируют на изменения концентрации кислорода, углекислого газа и других веществ. Таким образом мозг кровоснабжается в соответствии с его потребностями в кислороде, глюкозе и других питательных веществах, а также в удалении токсичных продуктов жизнедеятельности клеток [13] .
Важным звеном, которое помогает сохранить адекватное кровоснабжение, является текучесть крови . Она поддерживается постоянством состава крови (соотношением клеточной и жидкой частей) и работой клеток внутренней оболочки сосудов (эндотелия). Клетки эндотелия препятствуют свёртыванию крови при контакте со стенками сосудов и обеспечивают нормальный кровоток [13] .
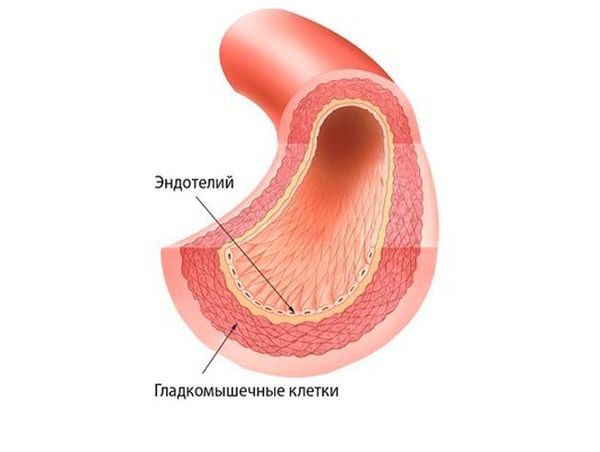
НМК возникают при нестабильной работе сердца, снижении эластичности сосудистой стенки, при нарушении работы резистивных сосудов, рецепторов сосудов и дисфункции эндотелия. Эти изменения возникают при разных болезнях, поэтому круг заболеваний, приводящих к нарушению мозгового к ровообращения, насчитывает несколько десятков [5] .
Механизм развития ОНМК
ОНМК делят на ишемические, геморрагические и венозные.
Ишемический инсульт
Ишемия (недостаток кровоснабжения) возникает после того, как внезапно прекращается поступление крови по артерии, например из-за закупорки эмболом.
Участок нарушенного кровообращения делится на несколько зон:
- Ядро инсульта — это зона, где клетки мозга погибают, она формируется в центре участка ишемии в течение 5 минут после прекращения кровотока. Если кровоток восстанавливается в течение этих 5 минут, то ядро инсульта не формируется, работа нервных клеток полностью восстанавливается. Обычно пациенты не обращают внимания на такие эпизоды, их относят к транзиторным ишемическим атакам.
- Зона ишемической полутени (зона пенумбры) — область вокруг ядра инсульта, где клетки мозга прекращают работать из-за недостатка кислорода и питательных веществ, но сохраняют свою целостность и жизнеспособность. В таком состоянии клетки могут прожить 3 – 6 часов. Если за это время кровоток восстанавливается, клетки в этой зоне возобновляют свою работу и неврологические нарушения исчезают. Если кровотока нет больше 6 часов, клетки погибают. Поэтому при подозрении на инсульт нужно обращаться за помощью как можно раньше, в этих случаях работает принцип «время — мозг».
- Зона отёка мозговой ткани — область, которая формируется за зоной пенумбры при обширных инсультах. Она образуется из-за запуска местных воспалительных реакций с участием иммунных клеток. В дальнейшем в этой зоне нарушается работа гематоэнцефалического барьера, который защищает мозг от проникновения токсичных компонентов плазмы, клеток крови и патогенов. В результате повреждаются ткани мозга. При значительном отёке поражённая область мозга увеличивается и начинает сдавливать здоровые структуры мозга, что приводит к их повреждению. Такой инсульт называют злокачественным, это тяжёлое угрожающее жизни состояние [15] .
По результатам КТ, из-за нарушения работы гематоэнцефалического барьера в 10 – 43 % случаев в зону ишемии проникают эритроциты, формируя точечные или крупные кровоизлияния (гематомы) [21] . В некоторых случаях ранние мелкие точечные кровоизлияния указывают на восстановление кровоснабжения в зоне ишемической полутени, что повышает жизнеспособность нейронов очага инсульта. Однако в большинстве случаев появление кровоизлияний считают осложнением ишемического инсульта, ухудшающим его течение и прогноз [21] .
Геморрагический инсульт
В основе геморрагического инсульта лежит разрыв сосуда с излитием крови в ткань мозга, под его оболочки или в желудочки. Чаще излившаяся кровь формирует гематому, реже пропитывает ткань мозга. В результате кровоизлияния нарастает внутричерепной объём, из-за этого структуры мозга смещаются и сдавливаются, иногда перекрываются пути циркуляции спинномозговой жидкости. При этом нарушается сознание, зрачковые рефлексы, регуляция дыхания и работа сердца, возникают очаговые симптомы, например повышаются сухожильные рефлексы одной стороны тела.
Если излившаяся кровь затрагивает твёрдую мозговую оболочка (например, при САК), появляется необычайно сильная головная боль с тошнотой, рвотой и непереносимостью света и звуков. Это объясняется тем, что в этой оболочке много болевых рецепторов [14] .
Венозный инсульт
Это нарушение оттока крови из мозга из-за тромба в вене или синусах ( своеобразных венозных сосудах , расположенных между листками твёрдой мозговой оболочки ). Этот вид инсульта встречается значительно реже. Из-за закупорки дренирующего сосуда кровь накапливается, повышается давление сначала в нём, затем в капиллярах выше по току крови. Повышенное давление нарушает проницаемость гематоэнцефалического барьера, ткань мозга пропитывается жидкой частью крови (плазмой) и отекает. Если давление в закупоренной вене продолжает повышаться, мелкие сосуды (капилляры и венулы) могут разорваться и привести к кровоизлиянию [15] .
Механизм развития БМС
Особенность БМС в том, что долгое время она протекает без острых симптомов, сопровождаясь только нарушением памяти, головокружением , головной болью или другими неспецифическими симптомами, но постепенно приводит к нарушению интеллекта и необратимому изменению личности.
Пока механизм развития БМС остаётся неясным [2] [3] [7] [10] [12] .
Известно, что для БМС мозга характерны следующие процессы: закупорка артериолы, развитие лакунарного инфаркта, воспалительное пропитывание стенки сосуда, разрушение эндотелия, образование микротромбов и микрокровоизлияний и гибель нейронов. Но точная последовательность этих событий не установлена [2] [3] [7] [10] [12] .
Классификация и стадии развития нарушения мозгового кровообращения
Как уже было отмечено, группа нарушений мозгового кровообращения в МКБ-11 насчитывает более 50 заболеваний и синдромов [5] . У одного пациента может быть несколько из них одновременно или один может сменяться другим. Например, у пациента была выявлена неразорвавшаяся аневризма , затем произошло субарахноидальное кровоизлияние , осложнившееся вторичным вазоспазмом с формированием инфаркта в бассейне средней мозговой артерии. В результате лечения остаётся минимальный неврологический дефицит в виде слабости мышц одной половины тела, а затем на фоне развития артериальной гипертензии и атеросклероза в пожилом возрасте человек стал часто падать из-за возникших проблем с равновесием, появилась астения и нарушение интеллекта . Все перечисленные состояния относятся к нарушениям мозгового кровообращения, но имеют разные механизмы развития и разные способы лечения и профилактики.
Поскольку закупорка, эмболия, разрыв и спазм определённой артерии у разных людей приводит к развитию одних и тех же симптомов, для удобства выделяют синдромы (комплексы симптомов) по артерии: синдром передней, средней или задней мозговой артерии. По имеющимся симптомам можно сориентироваться, какая именно артерия пострадала. Например, синдром средней мозговой артерии проявляется слабостью руки, ноги, опущением угла рта на противоположной стороне тела.
Классификация инсультов в глубинных отделах мозга:
- инсульт ствола мозга;
- мозжечковый инсульт;
- несколько форм лакунарного инсульта: чисто двигательный, чисто чувствительный или сенсомоторный инсульт, синдром дизартрии с неловкостью руки, синдром атактического гемипареза и т. д. [5][23]
Классификация БМС :
- артериолосклероз (развивается при артериальной гипертензии, сахарном диабете, коллагенозах);
- церебральная амилоидная ангиопатия;
- воспалительные и аутоиммунные БМС (например, системные и инфекционные васкулиты);
- другие дегенеративные БМС (пострадиационная ангиопатия, неамилоидная дегенерация микрососудов);
- врождённые или наследственные БМС (болезнь Фабри, CADASIL, CARASIL);
- венозный коллагеноз [8] .
Осложнения нарушения мозгового кровообращения
Осложнения ОНМК
Осложнения ОНМК можно разделить на несколько групп:
- связанные с повреждением мозга: отёк, дислокация (смещение) мозга, геморрагическая трансформация (вторичное кровоизлияние в зоне инфаркта мозга), судорожный приступ, прогрессирование инсульта, вторичный вазоспазм при САК с формированием очага инсульта;
- связанные с очагом инсульта: нарушение глотания, параличи, шаткость, падения, нарушение речи и др.;
- связанные с обеднением всех видов активности и ощущений (депривация): астения, тревожность, депрессия, пролежни, психомоторное возбуждение (может быть вследствие вторичной инфекции, лихорадки, колебаний давления);
- связанные с общей реакцией организма на поражение головного мозга: пневмония, мочевая инфекция, лихорадка, сепсис, тромбоз глубоких вен, инфаркт миокарда, тромбоэмболия лёгочной артерии, нарушение сердечного ритма и др.;
- связанные с отдалёнными последствиями инсульта, например депрессия, эпилепсия, деменция[14][15] .
Осложнения БМС
ОНМК . Болезнь малых сосудов часто развивается на фоне какого-либо сосудистого заболевания, поэтому всегда есть риск повреждения или закупорки крупных артерий, что грозит инсультом с повреждением более обширного участка мозга. Из-за слабости мышц руки и ноги с одной стороны тела нарушается регуляция ходьбы, походка становится шаткой. Нарушения равновесия, координации и ходьбы становятся причиной частых падений, у пациентов с остеопорозом они нередко приводят к переломам. Если развился паралич, т. е. рука и нога с одной стороны вообще не работают, человек не может ходить. Из-за снижения двигательной активности могут развиваться инфекции мочевого пузыря, лёгких, также возрастает риск формирования пролежней.
Сосудистая деменция. Поражение мелких сосудов мозга со временем приводит к значительной потере мозговой ткани, что нарушает работу мозга в целом и приводит к развитию деменции. В результате нарушаются высшие мозговые функции ( восприятие, внимание, узнавание, память, интеллект, речь и др.) , человек перестаёт вести себя самостоятельно и нуждается в постоянной помощи, уходе.
Также при сосудистой деменции может нарушаться поведение, иногда возникают галлюцинации и неверные суждения, причём переубедить человека невозможно. Это ещё больше затрудняет жизнь пациента и его близких.
Снижение памяти приводит к тому, что человек забывает принимать необходимые препараты, а иногда даже есть и пить. Это ухудшает течение сопутствующих заболеваний и приводит запорам, обезвоживанию и кахексии [15] [17] [24] .
В целом человеку становится всё сложнее обслуживать себя и заниматься привычными делами. Всё это в результате грозит физической или ментальной инвалидностью.
Диагностика нарушения мозгового кровообращения
Диагностика направлена на подтверждение НМК и поиски его причин.
Диагностика ОНМК
При подозрении на ОНМК обязательно проводится КТ головного мозга. Исследование позволяет понять, что стало причиной ОНМК: кровоизлияние или закупорка артерии. Т. е. с помощью КТ можно определить геморрагический инсульт или ишемический. От этого зависит тактика лечения: если причиной стала закупорка артерии тромбом, при наличии показаний можно ввести препарат, который его растворит, или удалить этот тромб зондом, введённым через артерию.
В дальнейшем могут потребоваться системы постоянного контроля работы сердца и лёгких, внутричерепного давления, состава крови и др.
В некоторых случаях, если нужно уточнить причины инсульта и выбрать метод лечения, выполняется МРТ головного мозга, МР- или КТ- ангиография артерий головного мозга и шеи с контрастом или без него, а также перфузионная КТ или МРТ.
Чтобы установить причину инсульта, проводятся УЗИ сосудов и сердца, оцениваются биохимические показатели обмена веществ, работы печени, почек, эндокринной системы и свёртывающей системы крови.
Дифференциальная диагностика ОНМК
ОНМК следует отличать от психогенных двигательных расстройств, эпилептических приступов (после которых слабеет рука и нога с одной стороны тела), приступами снижения уровня глюкозы у больных сахарным диабетом, мигрени с аурой, вестибулярной и гемиплегической мигрени, гипертензионной энцефалопатии, абцесса головного мозга, кровоизлияния в опухоль головного мозга, конверсионного расстройства. Также необходимо определить тип инсульта: ишемический или геморрагический.
Диагностика БМС
Анамнез
Диагностика начинается со сбора анамнеза (истории) жизни и болезни. Нужно рассказать врачу:
- О наличии инсультов у кровных родственников, особенно в относительно молодом возрасте (до 40 – 65 лет), мигрени.
- О наличии сосудистых факторов риска: курения, артериальной гипертензии, атеросклероза, сахарного диабета, гиподинамии, дислипидемии и др.
- Если речь о пожилом пациенте, родственники должны рассказать, трудно ли больному усваивать новую информацию, не пропали ли прежние интересы, бывает ли апатия, неустойчивость при ходьбе, падения, недержание мочи. Последний симптом менее информативен при диагностике, но крайне важен при планировании лечения. Без других перечисленных симптомов нарушение мочеиспускания более характерно для других заболеваний.
Осмотр
При клиническом обследовании врач обратит внимание на следующие признаки:
- ангиокератомы на коже, так как они могут указывать на наследственные причины НМК, например болезнь Фабри;
![Ангиокератомы на коже [29]](https://probolezny.ru/media/bolezny/narushenie-mozgovogo-krovoobrasheniya/angiokeratomy-na-kozhe-29_s.jpeg)
- признаки текущего сердечно-сосудистого заболевания: неритмичный пульс, повышенное артериальное давление, снижение пульсации артерий конечностей, нарушение питания кожи кистей и стоп (сухость, шелушение, истончение, бледность, пигментация, утолщение верхнего слоя), шум на артериях шеи.
В неврологическом статусе врач будет выявлять:
- лакунарные сосудистые синдромы: слабость, снижение чувствительности или неловкость руки и ноги одной стороны тела, невнятность речи из-за неловкости языка.
- нейрокогнитивные нарушения: снижение памяти, рассеянность внимания, трудности планирования и контроля выполнения запланированного, нарушение конструктивно-пространственных функций и др.
- симптомы астении, апатии и депрессии.
Инструментальная диагностика
Когда БМС выделили в отдельную форму НМК, при разработке критериев диагностики на первом месте оказались нейрорадиологические признаки. Поэтому в диагностике заболеваний этой группы невозможно обойтись без МРТ головного мозга. КТ менее информативно и проводится только при невозможности выполнения МРТ.
Характерными признаками являются участки гиперинтенсивности белого вещества, микроинфаркты, микрокровоизлияния, поверхностный сидероз (отложение метаболитов железа в ткани мозга), расширение периваскулярных пространств (вокруг сосудов мозга), атрофия участков мозга и лакуны.
Лакуны — это полости диаметром 3–15 мм, которые образуются в мозге после гибели нейронов в результате острого внезапного нарушения кровотока в мелкой артерии мозга [26] [28] .
![Лакуна на МРТ [27]](https://probolezny.ru/media/bolezny/narushenie-mozgovogo-krovoobrasheniya/lakuna-na-mrt-27_s.jpeg)
При выявлении МР-признаков БМС потребуются исследования, направленные на диагностику сосудистого заболевания: УЗИ артерий, сердца, холтеровское мониторирование и др. [12]
Лабораторная диагностика
Роль лабораторных тестов в диагностике БМС до конца не определена. Но могут быть полезны маркеры, которые косвенно указывают на происходящие в организме процессы. К таким маркерам относят:
- неспецифические воспалительные показатели (провоспалительные цитокины, β-амилоидные пептиды, С-реактивный белок) — они могут указывать на воспалительное пропитывание стенки сосуда;
- показатели эндотелиальной дисфункции (простациклин, тромбомодулин CD141, витамины группы В) — с их помощью можно судить о разрушении эндотелия, образовании микротромбов и микрокровоизлияний;
- нейрональные и глиальные биомаркеры — отражают гибель нейронов [7] .
Дифференциальная диагностика
При развитии симптомов БМС в молодом возрасте нужно исключить болезни, которые проявляются похожими симптомами, например рассеянный склероз. У пациентов старшего возраста дифференциальная диагностика проводится между разными заболеваниями из группы БМС.
Лечение нарушения мозгового кровообращения
Лечение ОНМК
В зависимости от причины ОНМК лечение будет разным:
- при ишемическом инсульте — растворение или удаление тромба;
- при разорвавшейся аневризме или артериовенозной мальформации — оперативное лечение для остановки кровотечения (клипирование, эмболизация и др.);
- при кровоизлиянии — удаление сгустков крови;
- при САК — профилактика вторичного вазоспазма;
- при угрозе смещения мозга из-за нарастающего отёка — декомпрессивная краниотомия, направленная на снижение внутричерепного давления.
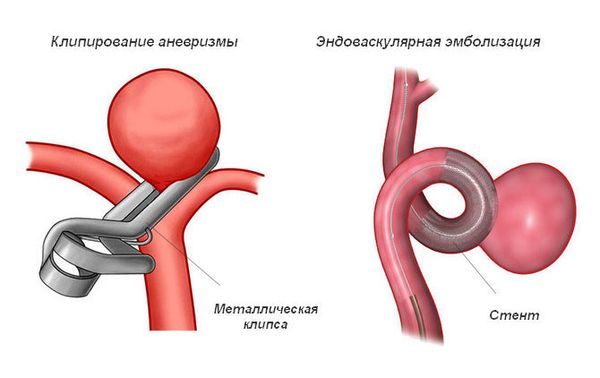
Кроме этого, лечение ОНМК подразумевает проведение базисной терапии, направленной на восстановление и поддержание работы всего организма. Такая терапия подразумевает:
- нормализацию артериального давления и работы сердца;
- поддержание оптимального состава крови;
- купирование боли, судорог и лихорадки;
- профилактику тромбоза глубоких вен, инфекций, пролежней, отёка мозга и т. д.
Лечение БМС
В лечении БМС важное место занимает адекватный контроль заболеваний, приводящих к повреждению сосудистой стенки. Поэтому не обойтись без лечения сахарного диабета, артериальной гипертензии, васкулита, коллагеноза и т. д.
К доказанным методам лечения БМС относятся все меры первичной профилактики инсульта:
- отказ от курения;
- оптимальный уровень физической активности, который определяется после консультации врача;
- достижение и поддержание целевых показателей артериального давления и уровня жиров;
- при наличии показаний (например, при фибрилляции предсердий) — постоянный приём непрямых антикоагулянтов [3][7][10][12] .
Вазоактивные (сосудистые) препараты
Считается, что вазоактивные вещества улучшают кровоснабжение головного мозга за счёт расширения мелких сосудов. Таких веществ очень много , среди них Винпоцетин, Циннаризин, Флунаризин, Дротаверин, Нафтидрофурил, Цилостазол, Никтотинамид, Ницерголин, Пентоксифиллин, Бенциклан, Нимодипин, Кофеин , Теобромин , Теофиллин , Эуфиллин , Натрия нитропруссид , Эналаприл , Периндоприл и др. [9]
Однако пока нет чётких данных об эффективности сосудистых препаратов при БМС. Некоторые не применяются из-за побочных эффектов (Натрия нитропруссид), другие из-за того, что нет доказательств их эффективности (Кофеин, Теобромин, Теофиллин) [9] .
Эффективность препаратов этой группы бесспорна лишь при определённых патологиях. Например, Нимодипин используется в профилактике и лечении вторичного вазоспазма у больных с САК, а ингибиторы ангиотензин-превращающего фермента (Эналаприл, Периндоприл и др.) — в лечении артериальной гипертензии [9] .
Доказана эффективность Цилостазола во вторичной профилактике лакунарного инсульта среди жителей азиатско-тихоокеанского региона [11] . Но среди европейского населения он не применяется из-за различий в биохимических процессах у представителей разных рас.
Все перечисленные методы при диагностированной БМС должны применяться на постоянной основе, поскольку заболевание хроническое. Приём препарата в течение 1–2 месяцев не будет эффективным, так как факторы, нарушающие мозговой кровоток, чаще всего действуют непрерывно на протяжении оставшейся жизни, а время двигательной активности или действия препарата на организм ограничивается несколькими часами .
Прогноз. Профилактика
ОНМК — это тяжёлое угрожающее жизни состояние, которое требует экстренной госпитализации в специализированное сосудистое отделение. В момент его развития невозможно достоверно определить, исчезнут ли все симптомы в течение 24 часов или разовьётся грубый неврологический синдром, после которого человек станет инвалидом. Поэтому всех пациентов с подозрением на ОНМК госпитализируют минимум на трое суток для уточнения диагноза и лечения.
Хронические НМК, в том числе БМС, могут привести к деменции или к повторным инсультам. Поэтому также требуют внимания врача и готовности пациента день за днём всю жизнь соблюдать рекомендации.
Активная профилактика и своевременное лечение способны замедлить течение БМС. При своевременном обращении за медицинской помощью и небольшом объёме повреждения головного мозга в результате НМК прогноз более благоприятный.
Профилактика НМК
Профилактика ОНМК может быть:
- первичной — проводится до возникновения болезни, чтобы её предотвратить;
- вторичной — проводится после возникновения болезни, чтобы снизить темп прогрессирования и предотвратить повторные ОНМК.
Согласно исследованиям, наибольшее влияние на развитие НМК оказывает наследственность, уровень образования и бытовые и социальные условия жизни в молодом и среднем возрасте.
Коррекция других факторов риска (отказ от курения, лечение атеросклероза, контроль артериального давления при гипертонии и уровня глюкозы при сахарном диабете) помогает в профилактике ОНМК и необходим на любом этапе. В профилактике БМС эти меры менее эффективны, но выполнять их всё-таки стоит [10] .
При сосудистых заболеваниях (артериальной гипертензии, атеросклерозе, сахарном диабете) необходимо регулярно оценивать умственные способности с помощью специальных тестов: МиниКог, МоСа, батарея тестов для оценки лобной дисфункции, 6CIT, SAGE, 5 слов, 10 слов, тест рисования часов, тест 12 картинок и др. Сравнивая результаты с возрастными нормами и темпами нормального старения мозга, можно понять, есть ли признаки нарушения высших мозговых функций, которые могут указывать на деменцию из-за НМК.
В ходе диагностики эти данные тоже ценны, так как позволяют врачу оценить, насколько эффективно проводимое лечение. Ведь цель терапии — не только увеличить продолжительность жизни, но и улучшить её качество, которое сильно зависит от ясности ума и осознанности.
Источник https://yusupovs.com/articles/rehab/tserebrovaskulyarnaya-bolezn/
Источник https://chekhovsc.ru/blog/lechenie-sosudov-golovnogo-mozga
Источник https://probolezny.ru/narushenie-mozgovogo-krovoobrasheniya/