Причины, симптомы, диагностика и методы лечения атеросклероза

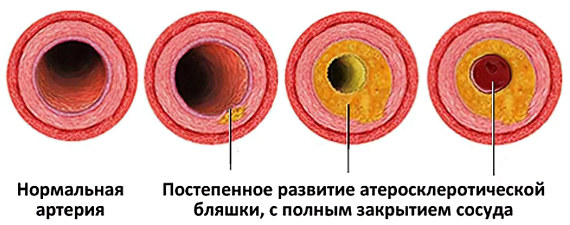
Атеросклероз — это хроническое заболевание кровеносных сосудов, при котором на их внутренней стенке откладываются «плохой» холестерин и другие ЛПНП в форме налётов и бляшек, а сами стенки уплотняются и теряют эластичность. Сосуды постепенно становятся твёрдыми из-за оседания жиров и извести на стенках, лишаются упругости и, как следствие, сужаются, что снижет доступ крови к органам. В конце концов, сосуд может полностью закрыться. А когда этому сопутствует нарушение свёртываемости крови, то появляется склонность к тромбозам и возникают ишемические повреждения органов.
Атеросклероз считается одним из самых опасных заболеваний, которое ведёт к смерти. Распознается атеросклероз, чаще всего, когда уже появляются проблемы с кровоснабжением сердца, конечностей и мозга, т. е. заболевание диагностируют на последних стадиях. Атеросклероз является одной из основных причин развития сердечнососудистых заболеваний: ишемической болезни сердца и инфаркта миокарда.
Процент людей с атеросклерозом повышается в зависимости от их возраста, т. е. эта болезнь характерна для пожилых людей. Поэтому врачи называют её старческой болезнью, но с каждым годом она молодеет, что связано с современным образом жизни.
[Видео] Доктор Евдокименко — истинные причины бляшек на стенках сосудов, меры профилактики:
Симптомы атеросклероза
Атеросклероз — заболевание системное, поэтому обычно затрагивает все крупные кровеносные магистрали организма. Из этого следует, что проявления также многообразны. Страдают, как правило, сердце, головной мозг, конечности (чаще всего, нижние). Симптоматика специфична, однако далеко не всегда проявляется достаточно ярко, чтобы однозначно диагностировать атеросклероз.

Симптоматика зависит от того, какой орган страдает от недостатка кровообращения в большей степени. В любой форме атеросклероза выделяют два симптоматических периода. В доклинический период процесс только начинается, поэтому какие-либо специфические проявления отсутствуют. Существенные проблемы с кровоснабжением и функционированием органов начинаются, когда просвет артерии закрывается более чем на 1/2.
Симптомы поражения сосудов сердца
Боль в сердце встречается с частотой 75%. Атеросклероз поражает коронарные сосуды и снижает приток кислорода и питательных веществ к миокарду. Сердце — один из наиболее чувствительных к изменению интенсивности питания органов. По этому показателю оно уступает разве что головному мозгу. Однако симптоматика развивается сразу же, важно верно интерпретировать ощущения пациента.
Нарушение нормального кровоснабжения сердца проявляется стенокардическим синдромом.
Сердечные симптомы возникают периодически и включают в себя:
Боль в области грудной клетки. Давящая, тупая, ноющая или жгучая (что характерно для ишемического процесса). Болевые ощущения иррадиируют в лопатку, левое предплечье, кисть или пальцы (по всей протяженности кровеносной системы);
Ощущение давления на грудную клетку (будто положили на грудь тяжёлый груз);
Болевые ощущения при дыхании (и на вдохе, и на выдохе);
Стенокардия, как характерный для атеросклероза синдром, проявляется приступообразно. Приступы сопровождаются нестабильностью уровня артериального давления.
Несколько реже при атеросклерозе коронарных сосудов проявляются следующие симптомы:
Боль в области нижней челюсти, уха, шеи с левой стороны (иррадиация, однако в обратном направлении);
Боль в области спины;
Ощущение слабости в конечностях;
Чувство холода, повышенная потливость и озноб («мурашки»);
Тахикардия или брадикардия (нарушение ритма работы сердца);
Спутанность сознания вплоть до полной его потери на короткий промежуток времени.
Интенсивность и частота симптомов зависит напрямую от степени напряжённости организма (стресс, переедание, злоупотребление психоактивными веществами и т.д.).
[Видео] Учебные фильмы Eureka (Эврика) — что такое атеросклеротическая бляшка и тромб, как они образуются?
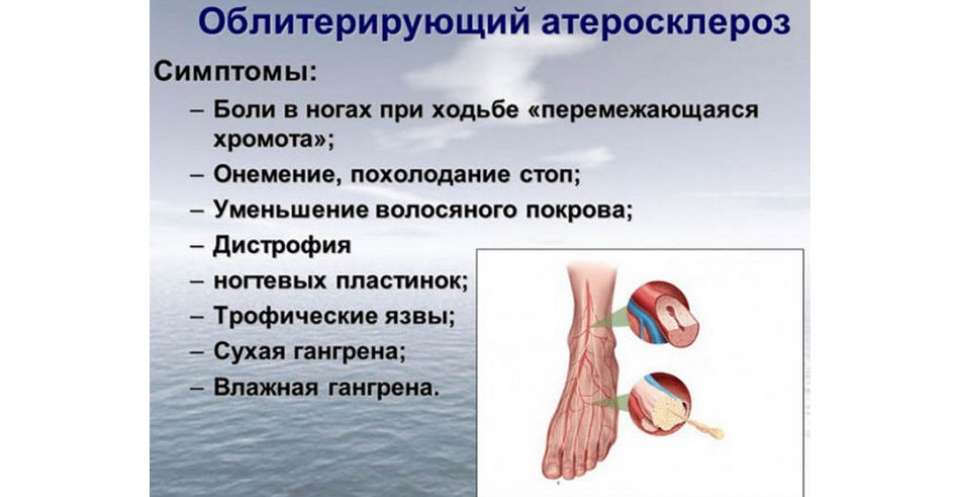
Симптомы поражения сосудов верхних и нижних конечностей
Ощущение холода (зябкости) в руках или ногах;
Ощущение, что по рукам или ногам бегают «мурашки», как после длительного пребывания в одном и том же неудобном положении («затекания»);
Бледность кожных покровов: кожа принимает мертвенно-бледный цвет и отчётливо виден сосудистый рисунок (кожа мраморного цвета).
На поздних стадиях атеросклероза сосудов конечностей наступают более тяжёлые проявления:
Дегенерация тканей, получающих недостаточное количество необходимых веществ (истончение жирового слоя, безвозвратное выпадение волосяного покрова);
Боли в области конечностей. В случае с поражением артерий ног наблюдается так называемая «перемежающаяся хромота». Боли локализуются в области бедер, ягодиц и икр и носят приступообразный характер, в результате чего больной начинает хромать;
Образование на ногах ран (трофических язв, связанных с недостатком питания тканей);
Покраснение пальцев на ногах или руках, развитие стойких отеков;
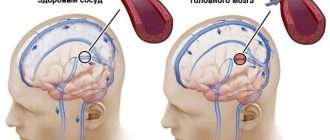
Симптомы поражения сосудов головного мозга
К нарушениям питания он наиболее восприимчив, однако первичные симптомы характерны не только для атеросклероза. Так, проблемы с мозговым кровообращением наблюдаются при остеохондрозе, вертебробазилярной недостаточности и т.д.
Проявляются симптомы постепенно, по нарастающей:
Цефалгия (или головная боль неуточненного характера). Охватывает всю голову без возможности определить точную локализацию. Имеет распирающий или давящий характер;
Проблемы со сном. Человек страдает от бессонницы, либо наоборот, его постоянно клонит ко сну. Во время сна часто возникают тяжёлые или кошмарные сновидения (что связано с активностью мозга и диффузными изменениями из-за недостатка кровообращения);
Ухудшение характера человека (изменения в личности);
Нервозность, высокая возбудимость, повышенная тревожность;
Вялость и утомляемость;
Нарушения основных функций организма: дыхания, речи, питания. Человек может говорить невнятно, часто давится пищей и т.д.;
Нарушения координации движений, проблемы с самостоятельными передвижениями и ориентированием в пространстве (из-за поражения мозжечка).
Причины атеросклероза
Причинами развития атеросклероза являются высокое артериальное давление, курение, сахарный диабет, повышенный уровень холестерина в крови. Но основная причина атеросклероза заключается в нарушении холестеринового обмена. Формирование атеросклероза – это естественный процесс, который начинается примерно с 10–15 лет. С возрастом он может замедляться, а может и ускоряться.
Выделяют следующие факторы риска развития атеросклероза:
Пол. Мужчины более подвержены развитию атеросклероза, чем женщины. Первые признаки этой патологии могут проявляться уже с 45 лет, а то и раньше, у женщин – с 55 лет. Возможно, это связано с более активным участием эстрогенов в обмене холестерина и липопротеидов низкой и очень низкой плотности;
Возраст. Это естественный фактор риска. С возрастом атеросклеротические проявления усугубляются;
Наследственность. Безусловно, это одна из причин появления атеросклероза. Атеросклероз – многопричинное заболевание. Поэтому уровень гормонального фона, наследственная дислипопротеидемия (нарушение липидного профиля плазмы), активность иммунной системы играют важные роли в ускорении или замедлении развития атеросклероза;
Вредные привычки. Курение – яд для организма. Эта привычка является ещё одной причиной развития атеросклероза. Хотите иметь здоровые сосуды – бросайте курить! Что же касается алкоголя, то здесь имеется интересная зависимость: употребление небольших доз алкоголя – около 50 г водки, 100 г вина или 0,5 л пива ежедневно являются прекрасной профилактикой атеросклероза. Правда, такая же доза способствует и развитию цирроза печени. Так что одно лечим – другое калечим. А вот большие дозы алкоголя ускоряют развитие атеросклероза;
Лишний вес. Этот фактор повышает вероятность возникновения атеросклероза. Ожирение может привести к сахарному диабету, а эта патология является прямой дорогой к атеросклерозу;
Неправильное питание. Жирная, вредная еда является основным фактором риска. Приём пищи – очень важный физиологический процесс в нашей жизни. От того, насколько полезны употребляемые продукты, будет зависеть наше дальнейшее здоровье. Мало кто знает, что ни одна диета, кроме лечебных и сбалансированных рационов, не одобрена всемирным советом гигиены питания. Питаться нужно рационально и адекватно своим потребностям и энергетическим затратам.
Средняя продолжительность жизни японцев составляет 90 лет, а россиян – около 60. Почему такая разница? Ответ прост: посмотрите, чем питаются японцы и другие восточные народы. В их меню входят различные зерновые культуры, овощи, травы, бобы и свежая рыба. Ежедневно рынок в Токио наполняется морепродуктами, которые содержат ценные жирные кислоты. Зачем лечить заболевание, если проще его не допустить? Начинайте правильно питаться с раннего возраста, чтобы в старости самому себе сказать за это спасибо.
Видео: образование атеросклеротической бляшки
Виды атеросклероза
В зависимости от локализации холестериновых бляшек, различают следующие виды атеросклероза:
Коронарный — поражаются сосуды сердца, и все сосуды, находящиеся поблизости.
Церебральный — означает поражение сосудов головного мозга.
Брахиоцефальный — означает поражение сонной, позвоночной или подключичной артерии;
Облетирирующий — поражение артерий нижних конечностей.
Почечный — поражение сосудов печени.
Мезентериальный — поражение сосудов кишечника.
Формы могут проявляться самостоятельно, но чаще делают это системно.
Уровень холестерина и атеросклероз
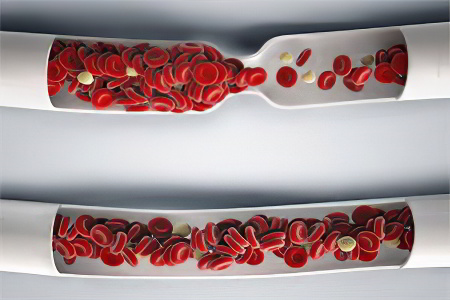
Холестерин представляет собой особое химическое соединение, по своей природе — жирный спирт. Доказана роль холестерина в синтезе клеточных структур и органоидов (холестерин, как известно, участвует в формировании клеточных мембран). Однако повышение уровня вещества в крови напрямую повышает риск развития атеросклеротической патологии и иных заболеваний сердечнососудистой системы, поскольку свидетельствует о начавшихся нарушениях липидного и липопротеидного обмена в организме.
Предотвратить развитие этого грозного заболевания возможно лишь отказавшись от вредных привычек и поддерживая концентрацию жирного спирта в крови на одном и том же нормальном уровне постоянно. Однако холестерин атерогенен только в избытке.
Нормальное его содержание необходимо не только для исполнения структурной функции, но также:
Для нормального пищеварения. С участием жирного спирта в печени синтезируются пищеварительные соки, необходимые для переработки жиросодержащих соединений;
Для стабильного синтеза половых гормонов и гормонов поджелудочной железы.
В кровеносное русло холестерин поступает несколькими способами:
Синтезируется печенью. Печень вырабатывает больше всего холестерина. Обычно более активная его выработка связана с дефицитом соединения и невозможностью восполнить его холестерином из продуктов питания. При нарушениях функции печени также возможны перебои и проблемы с регулированием уровня вещества в крови;
Поступает с употребляемыми в пищу продуктами. Такой холестерин составляет не более 25%. Холестерин содержится в продуктах, имеющих в своём составе животные жиры. Наибольшая его концентрация отмечается в яичных желтках, субпродуктах (мозгах, печени, почках) креветках, маргарине, беконе. Содержащийся в них холестерин поступает в кровь в свободном состоянии и только затем переносится хиломикронами в печень, где в зависимости от функциональных особенностей организма и обычного рациона превращается в липопротеидные комплексы двух типов: «хорошие» (или ЛПВП) и «плохие» (ЛПНП). Первые очищают стенки сосудов от наслоений жира, а вторые их образуют.
Помимо того, что холестерин активно синтезируется и используется организмом, он также активно выводится за его пределы. Больше всего соединения выходит естественным способом через пищеварительный тракт. Чуть меньшее количество выводится посредством отмирания (слущивания) верхних слоёв кожи и кишечных слизистых.
Повышенный уровень холестерина в крови пропорционально повышает риск развития атеросклероза – такую фразу можно часто услышать, но так ли это на самом деле? Исследования из журнала «Neurology». Норма холестерина в крови — ещё далеко не гарантия и не страховка от формирования патологии по иным причинам.
[Видео] Доктора Евдокименко объясняет, почему не нужно снижать холестерин:
Атеросклероз напрямую связан с наличием сопутствующих заболеваний (гипертоническая болезнь, ожирение, нейроэндокринная форма гипоталамического синдрома, сахарный диабет, зависимость от психоактивных веществ и т.д.). Они выступают равнозначными факторами риска развития болезни.
Так или иначе, но холестерин играет в развитии атеросклероза одну из ключевых ролей. Чтобы снизить риск, необходимо придерживаться гипохолестериновой диеты и поддерживать концентрацию вещества на примерно одном и том же нормальном уровне.
Атеросклероз и сахарный диабет
Холестерин активно участвует в синтезе пищеварительных соков и гормонов поджелудочной железы, и, несмотря на то, что он не является причиной диабета, всё же существенно влияет на течение заболевания.
Сахарный диабет считают фактором повышенного риска развития атеросклероза сосудов (более чем вполовину возрастает вероятность развития). Также атеросклероз сосудов увеличивает тяжесть течения диабета. При наличии сахарного диабета заболеваемость атеросклерозом устанавливается на равных границах и у мужчин, и у женщин (хотя без диабета чаще болеют мужчины).
Сахарный диабет, в свою очередь, серьёзно осложняет течение атеросклероза:
Атеросклероз может сформироваться и в молодом возрасте, если есть сахарный диабет. Хотя обычно болезнь развивается после 45-50 лет;
Велика вероятность возникновения аневризм;
Сосуды не только закупориваются, но и становятся крайне хрупкими, в связи с чем растёт вероятность инсультов;
Процесс приобретает системный характер, одинаково тяжело поражая и сердце, и мозг, и конечности.
Атеросклероз начинается и при диабете первого, и при диабете второго типа. Диабет сопряжен с нарушением пищеварения и липидного обмена, это обуславливает остановку нормального метаболизма. Стенки сосудов приобретают чрезмерно повышенную проницаемость для жирных фракций, в связи с чем в кровеносное русло проникает куда больше «плохого холестерина». Он образует на стенках крупных артерий отложения жиров, постепенно закрывающих просветы магистрали.
С течением времени наслоение жира инкапсулируется соединительной тканью и кристаллизуется под воздействием кальциевых отложений. Вся эта структура приобретает «каменистость» и просвет артерии закрывается ещё больше. Сосуд становится ломким и утрачивает свою проводящую функцию. Итогом становится нарушение кровообращения в поражённом участке, нарастающая ишемия, разрыв сосуда и некроз тканей.
Пациенты, больные сахарным диабетом, в 4 раза чаще параллельно страдают заболеваниями сердечнососудистой системы, такими, как гипертония, ишемическая болезнь сердца и стенокардия. Кроме того, при атеросклерозе у диабетиков почти в семь раз вырастает вероятность стремительного развития некроза (гангрены) нижних конечностей. Эти факторы необходимо учитывать при лечении.
Чем опасен атеросклероз? Стадии развития

Согласно данным статистики, атеросклероз — самое распространённое заболевание сердечнососудистой системы и главная причина смерти подавляющего большинства больных по всему миру. Атеросклероз вариативен, и, несмотря на то, что суть заболевания заключается в сужении или закупорке сосудов, он существенно влияет на весь организм. Недостаток кровообращения затрагивает сердце, головной мозг, органы брюшной полости, нижние и верхние (редко) конечности. Нарушения тока крови в артериях сказывается и на более мелких кровеносных сосудах, вызывая вторичную ишемию.
Атеросклероз — полиэтиологическое заболевание. До конца конкретные причины неизвестны, однако известно, что в основе механизма лежит нарушение липидного обмена. Эта дисфункция является спусковым крючком для начала опасного недуга.
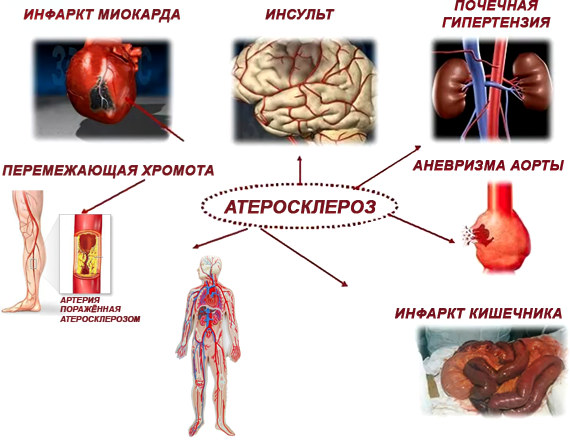
В развитии патологии выделяют несколько этапов:
Этап формирования пятен жиров (или липидных пятен). На этом этапе никаких специфических симптомов не наблюдается, и пациент не подозревает о наличии атеросклероза. Суть этапа заключается в диффузных изменениях стенок артерий (молекулы липопротеидных комплексов проникают в структуру артериальной стенки и образуют тонкий слой). Внешне эти изменения выглядят как желтовато-бурые полосы по длине поражённого участка сосуда. Поражается не вся ткань кровеносной магистрали, а лишь отдельные сегменты. Процесс развивается достаточно быстро. Ускоряют его уже существующие сердечнососудистые патологии, сахарный диабет и ожирение;
Этап становления липидного наслоения. Ткань под полосами липидных полос воспаляется. Организм таким образом пытается бороться с мнимым нарушителем. Формируется длительный очаг хронического воспаления. Постоянное воспаление приводит к разложению липидного слоя и прорастанию ткани. В результате жировое скопление инкапсулируется и возвышается над стенкой артерии;
Стадия развития осложнений. Это последняя стадия в формировании атеросклероза. На этом этапе развиваются осложнения, а симптомы проявляются наиболее ярко. Существует два основных варианта осложнений: разрыв инкапсулированного жирового отложения (бляшки), что влечёт за собой выброс большого количества крови, и тромбообразование. Тромбы вместе с продуктами бляшки застревают в просвете сосуда, окончательно его закупоривая. В такой ситуации возможно развитие инсульта. Если тромбы закупоривают крупные артерии, дающие необходимое питание конечностям, вероятнее всего наступит некроз тканей и гангрена.
Срок и стремительность развития атеросклероза предсказать довольно сложно. Речь может идти о годах или считанных месяцах. Всё зависит от особенностей метаболизма, скорости обмена веществ, наличия предрасположенности к атеросклерозу и заболеваний, повышающих риск его развития, и многих других факторов.
Диагностика атеросклероза
Диагностировать запущенный атеросклероз сравнительно легко. Совсем иное дело — уточнить локализацию процесса и точно определить очаг поражения. Для этого необходимо проделать немало работы. С такой сложной задачей может справиться только опытный врач.
Диагностические мероприятия включают в себя:
Первичный осмотр больного с применением специальных функциональных проб;
Лабораторные анализы и инструментальные исследования. Благодаря им можно установить сам факт наличия заболевания, определить этап и локализацию процесса, оценить общее состояние организма пациента.
Сбор анамнеза
Первичный анализ состояния пациента начинается с его опроса на предмет жалоб и наследственности.
Во-первых, при этой патологии в анамнезе будет как минимум три специфическим симптома, ко всему прочему с большой долей вероятности налицо будут признаки (а может и подтверждённый диагноз) заболевания-провокатора атеросклероза.
Перенесённый ранее инфаркт миокарда или инсульт;
Стенокардический синдром, ИБС;
Такая диагностика не даёт полной картины, однако позволяет в общих чертах определить состояние организма и составить план диагностических мероприятий.
Кроме того, важно установить наличие факторов риска развития атеросклероза: сахарного диабета, гипертонии, употребления психоактивных веществ, ожирения.
Первичный осмотр
Помимо функциональных проб, направленных на оценку кровоснабжения конечностей, опытный врач обращает пристальное внимание на следующие факторы:
Исчезновение волосяного покрова на ногах или руках;
Внезапное снижение массы тела пациента;
Шумы в сердце, повышение давления, нарушения сердечного ритма;
Гиперфункция потовых и сальных желёз;
Постоянное развитие отёков при отсутствии заболеваний почек.
Лабораторные и инструментальные методы
Сдача венозной крови для оценки таких показателей, как коэффициент атерогенности, общий холестерин;
Рентгенологическое исследование и ангиография. Рентген позволяет оценить состояние аорты, поскольку бляшки хорошо видны на снимках. Ангиография заключается во введении в кровеносное русло специального контрастного вещества и дальнейшего наблюдения за кровотоком;
УЗИ. Позволяет оценить скорость кровотока в той или иной части артерии. Благодаря этому методу можно выявить малейшее отклонение и определить степень недостаточности кровоснабжения.
Существуют и иные способы диагностики. Конкретные методы определяет врач, исходя из клинической картины.
Лечение атеросклероза
Как правило, в 80% случаев медикаментозной терапии достаточно для устранения причины атеросклероза и его пагубных последствий. Лечение специальными препаратами комбинируется с назначением диеты и оптимального режима физической активности.
Медицинские средства (лекарства, витамины, медикаменты) упоминаются в ознакомительных целях. Мы не рекомендуем их использовать без назначений врача. Рекомендуем к прочтению: «Почему нельзя принимать медицинские препараты без назначения врача?».
Препараты для лечения атеросклероза
Среди лекарств от атеросклероза можно выделить препараты нескольких групп:
Статины. Наиболее популярные препараты группы статинов до сих пор применяются. Их действие заключается в угнетении функции печени по выработке холестерина. Параллельно со статинами больным атеросклерозом назначаются лекарства для поддержания деятельности сердца и органов пищеварения (поскольку статины самым негативным образом влияют на них). На современном этапе развитии медицины солидные учёные и практики ставят под сомнение не только эффективность статинов, но и сам факт роли холестерина в развитии атеросклероза, считая опасность этого вещества необоснованно завышенной. Подробнее о статинах;
ЖК-секвестранты. Существенно угнетают функцию синтеза желчных кислот печенью. В связи с этим органу приходится активнее расходовать холестерин, чтобы обеспечить нормальное и стабильное пищеварение. При длительном применении возможны нарушения со стороны пищеварительной системы. Назначаются на начальной стадии болезни или в целях профилактики патологии;
Фибраты. Разрушают нейтральные жирные структуры — триглицериды. Достаточно эффективны в борьбе с атеросклерозом, но категорически противопоказаны лицам, имеющим проблемы с печенью. На фоне приёма фибратов уровень нейтральных жиров уменьшается на 20-55%, холестерина 10-25%, ЛПНП 10-35%, а концентрация ЛПВП увеличивается на 10-30%. Подробнее о фибратах;
Препараты никотиновой кислоты (витамин В3). Несмотря на то что с холестерином они не борются, оказывают сосудорасширяющий и спазмолитический эффект. Ниацин на 10-15% снижет уровень холестерина, 5-25% ЛПНП, 20-35% — триглицеридов, на 15-35% повышает содержание ЛПВП. Применяются в комплексе с другими лекарственными препаратами и составляют важную часть медикаментозной терапии (по теме: продукты-рекордсмены по содержанию витамина В3). Однако, из-за частых побочных эффектов ниацин применяется в лечении атеросклероза редко. Лечебная дозировка составляет 1000-6000 мг, что в 50-300 раз больше обычной суточной нормы.
Омега-3. Это наиболее безопасное средство из всех лекарств от атеросклероза. Она может использоваться как альтернатива фибратам или дополнение к статинам. (подробнее: польза омега-3 +ТОП-продуктов рекордсменов);
Эзетимиб-СЗ (эзетрол) — это ингибитор абсорбции холестерина, он угнетает активность специфического белка-переносчика, без которого пищевой холестерин не может всосаться в кишечнике. Уменьшает содержание холестерина низкой плотности на 18%.
Кумабы (эволокумаб и алирокумаб) — антитела к ферменту, который регулирует скорость поглощения холестерина, содержащегося в крови, клетками печени. Если простыми словами, то организм начинает быстрее расщеплять плохой холестерин;
Тромболитическая терапия. При атеросклерозе риск тромбообразование возрастает, поэтому не редко выписывают антитромбические препараты. К ним относятся: Фибринолизин, Стрептокиназа, Урокиназа и другие. Подробнее о антикоагулянтах, список препаратов
Консервативная терапия включает в себя также и физиолечение. Такой способ показан лицам, имеющим атеросклероз конечностей.
Лучшие растительные средства
Инфламинат. В состав препарата входит трёхцветная фиалка, календула и чёрная бузина. Все растительные компоненты отличаются выраженными противовоспалительными свойствами. Средство оказывает выраженное антиатеросклеротическое действие. Приём инфламинта в течение двух лет сокращает атеросклеротический прогресс в сонных артериях на 45% [1] .
Наттокиназа – это энзим, который рассасывает тромбы. В исследовании 2017 года учавствовало 82 пациента. Они принимали наттокиназу в течение 26 недель, и по завершению этого времени атеросклеротические бляшки уменьшились в первой группе на 36,6%, во второй на 11,5% [2] . Хорошо сочетается с сеппептазой.
Ревайтл Чесночные Жемчужины. Это жевательные «конфеты», содержащие аллицин (экстракт чеснока). Доказано, что аллицин снижает ЛПНП и повышает ЛПВП.
Тыквенное масло. Снижает уровень холестерина, предотвращает тромбообразование, способствует выделению желчи.
Рависол. Это настойка, которая изготовлена из лекарственных растений, которые доказали свою эффективность при атеросклерозе в ходе многочисленных исследований. В её состав входит омела белая, хвощ полевой, софора японская, плоды боярышника, цветы красного клевера, плоды каштана, трава барвинка. Снижает уровень плохого холестерина, улучшает кровообращение в сердце, мозге, рассасывает тромбы.
Полезные добавки при атеросклерозе
Магний. Способен расслабить мускулатуру, сбалансировать количество минералов в организме. Результаты исследований установили, что снижение магния вызывает нарушение функций эндотелия, что провоцирует развитие атеросклероза [3] .
Бета-ситостерин — препарат, созданный на основе растительного стерола. Действующее вещество угнетает кишечное всасывание холестерина, снижает цифры «плохого» холестерина в крови. Рекордсменом по содержанию бета- ситостерина считают кунжут — в 100 г семян обнаружено 210 г активного компонента. Несмотря на высокую концентрацию кунжутные семечки не обеспечивают организм бета-ситостерином в полной мере. Бета-ситостерин подавляет усвоение бета-каротина и витамина Е. В зависимости от показаний рекомендованная доза может варьировать от 800 мг до 6 г в сутки. Объём делят на три приёма и принимать за 30 минут до еды.
Коэнзим Q10 (CoQ10). Множественные наблюдения показали, что Коэнзим Q10 оказывает антиоксидантное действие. Испытуемые, которым предлагали препараты CoQ10 в первые три дня после сердечного приступа, отмечали снижение болевых ощущений в груди. Постоянный приём CoQ10 значительно сокращает вероятность повторного сердечного приступа. Случаи смерти от заболеваний сердца у таких пациентов отмечались реже, чем у тех, кто не принимал добавки.
Селен. Медицинские исследования доказали, что люди, которым предлагают от 100 до 200 мкг селена в сутки, меньше подвержены сердечно-сосудистым заболеваниям.
Хирургическое лечение
В современной медицинской практике получили развитие три основных метода хирургического лечения атеросклероза.
Шунтирование. Суть шунтирования заключается в подшивании поражённого сосуда к здоровому, благодаря чему формируется новая кровеносная магистраль, и кровоснабжение тканей постепенно восстанавливается;
Эндартерэктомия. Используется для удаления налёта в сонных артериях (шее) или периферических артериях;
Сосудистое протезирование. Современные материалы позволяют полностью заменить поражённый сосуд и восстановить функции кровоснабжения.
Ангиопластика. Суть метода заключается во введение через бедренную артерию специализированного катетера, который под контролем камеры продвигается по кровеносному руслу врачом-эндоскопистом до поражённого участка. После этого производятся необходимые манипуляции по очистке или расширению сосуда.
Атерэктомия. Процедура по удалению налёта из артерий. Для этого использут лазерный катетер или хирургическую вращающуюся бритву.
Таким образом, атеросклероз — крайне противоречивое и сложное заболевание, которое, однако, требует максимального внимания, поскольку способно повлечь опасные для жизни и здоровья последствия. Симптоматика болезни достаточно выражена, и при должном уровне подготовки врач без проблем установит диагноз, а также определит локализацию процесса и назначит грамотное и эффективное лечение. В этом врачу помогает широкий арсенал средств и способов диагностики атеросклероза даже на ранних этапах. Конкретную стратегию обследования специалист установит сам, исходя из их целесообразности и степени уверенности в поставленном диагнозе.
Лечение атеросклероза на современном этапе развития медицины не представляет больших сложностей. В подавляющем большинстве случаев удаётся обойтись «малой кровью». Если консервативные методы лечения должной эффективности не оказывают, прибегают к хирургическому вмешательству.
Правильная и грамотная диагностика в совокупности с эффективным курсом лечения — залог благоприятного исхода.
Лучшая диета
Самой лучшей диетой при атеросклерозе является средиземноморская диета, которая сосредоточена на цельнозерновых, свежих фруктах и овощах, рыбе, оливковом масле и умеренном ежедневном потреблении вина. Средиземноморская диета не с низким содержанием жиров. Вместо этого в нём мало насыщенных жиров, но много мононенасыщенных жиров. Это полезно для сердца. В долгосрочном исследовании с участием 423 человек, перенёсших сердечный приступ, у тех, кто придерживался средиземноморской диеты, риск повторных сердечных заболеваний был на 50-70% ниже, чем у людей, которые не получали специальных диетических рекомендаций.
ТОП-8 самых полезных продуктов при атеросклерозе

Чтобы сохранить здоровое состояние артерий, следует ввести в рацион лучшие продукты, обладающие лечебным действием:
Спаржа. Прекрасный растительный продукт, который способствует очищению артерий. Активные вещества растительной клетчатки обладают гипотензивным действием, подавляют тромбообразование, которое вызывает тяжёлые последствия. Действие спаржи распространяется на вены и артерии, где подавляет признаки воспаления. Продукт стимулирует продуцирование собственного антиоксиданта — глутатиона, который способен уменьшить воспалительные проявления, предотвратить окислительные реакции, вызывающие стеноз и закупоривание просвета артерий. Альфа-линолевая и фолиевая кислоты, которые обнаружены в спарже, предупреждают развитие атеросклеротических признаков.
Авокадо. Плоды авокадо в большом количестве содержат витамин Е, способный подавлять окислительные процессы с участием холестерина. Калий — обладает гипотензивными свойствами. В целом употребление авокадо способствует росту «хорошего» холестерина и выведению «плохого», что помогает очистить артерии от липидных отложений.
Цельнозерновые. В цельном зерне много растворимых растительных волокон, которые способны связывать ЛПНП и естественным путём выводить их из организма.
Брокколи. Капуста брокколи насыщена витамином К, который защищает артерии от кальцификации и закупорки. Продукт угнетает окислительные процессы. Растительная клетчатка, которая содержится в брокколи, снижает артериальное давление, нормализует тонус сосудистых стенок. Выраженный тонус приводит к разрыву артериальной стенки. В составе брокколи присутствует сульфорафан, стимулирующий метаболизм белка в организме. Совокупное действие активных веществ способствует предупреждению формирования атеросклеротических бляшек в артериальных просветах.
Гранат. Плоды граната содержат эллаговую кислоту, которая оказывает противовоспалительное действие, облегчает выведение холестерина. Есть даже очень интересное исследование, когда люди в течение года каждый день принимали гранатовый сок или плацебо. В группе плацебо толщина интима (внутренний слой сосудов) выросла на 9%, в то время, как в контрольной группе она уменьшилась на 30% [4] .
Оливковое масло. Одно из самых ценных растительных масел. Продукт богат незаменимыми кислотами, которые регулируют баланс «хорошего» и «плохого» холестерина. Идеально для заправки салатов и приготовления блюд.
Кофе. Один из наиболее любимых утренних напитков. Длительный медицинский эксперимент показал, что всего три чашки кофе в день способны снизить вероятность появления атеросклероза и тромбоза артерий [5] .
Чай с бергамотом. Бергамот обладает теми же свойствами, что и статины. Напиток понижает уровень холестерина, сохраняя здоровье артерий [6] .
Профилактика атеросклероза
Прежде всего, это отказ от курения, регуляция веса, определённые ограничения в еде, повышение физической активности:
Для поддержания организма и профилактики атеросклероза следует есть продукты с пониженным содержанием соли и холестерина. Употреблять в пищу злаки, овощи, например: морковь, баклажаны, лук порей, чеснок, варёную рыбу, йогурты, подсолнечное масло и, конечно же, любые ягоды и фрукты. В большом количестве ешьте растения красно-рыжих цветов – например, боярышник, рябину, землянику, калину, пижму и т. д.;
Регулирование массы тела при атеросклерозе является необходимой мерой, так как ожирение вызывает сосудистые осложнения и характеризуется нарушением липидного обмена. Для снижения веса рекомендуются низкокалорийные диеты с оптимальным содержанием жира и физическая активность;
Физическую активность следует повышать с учётом общего состояния здоровья и возраста. Начать её можно с наиболее безопасного и доступного вида физической активности – ходьбы. Занятия должны быть не менее трёх-четырёх раз в неделю по 35–40 минут.
[Видео] Кардиохирург БОКЕРИЯ, директор научно-практического центра им. А.Н. Бакулева, д.м.н., академик РАН и РАМН, рассказывает, что такое атеросклероз и кому он грозит?
Атеросклероз сосудов нижних конечностей — симптомы и лечение
Что такое атеросклероз сосудов нижних конечностей? Причины возникновения, диагностику и методы лечения разберем в статье доктора Мурасова Тимура Мансафовича, сосудистого хирурга со стажем в 9 лет.
Над статьей доктора Мурасова Тимура Мансафовича работали литературный редактор Юлия Липовская , научный редактор Елена Карченова и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Атеросклероз артерий нижних конечностей (peripheral arterial disease) — это заболевание, при котором в артериях таза и ног образуются атеросклеротические бляшки. Чаще всего поражаются стенки артерий крупного и среднего размера. Это самая распространённая болезнь среди заболеваний артерий нижних конечностей (ЗАНК).
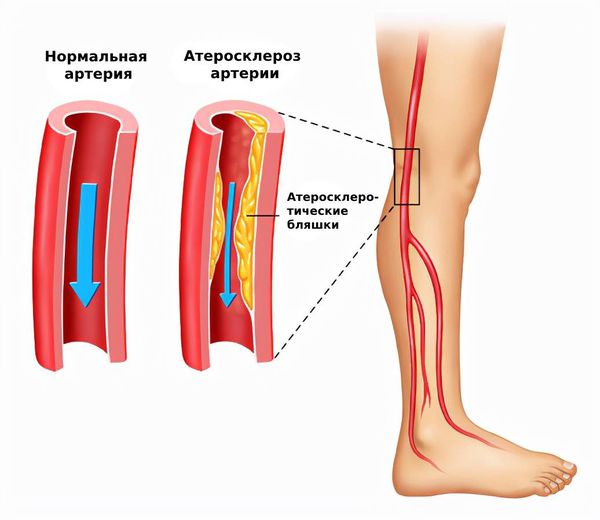
При атеросклерозе ног просвет артерий постепенно перекрывается бляшками и возникает синдром хронической ишемии нижних конечностей, при которой тканям ног не хватает кислорода и питательных веществ. В финальной стадии ишемии развивается гангрена конечности [1] .
Основным симптомом атеросклероза артерий ног является перемежающаяся хромота: из-за недостатка кровоснабжения тканей у пациента при ходьбе возникает сильная мышечная боль в ногах, которая не даёт идти дальше.
Атеросклероз впервые был описан в 1904 году немецким патологом Маршаном Феликсом. Термин был сложен из двух греческих слов: «атеро» — кашица и «склерозис» — затвердевание.
В 1948 году началось самое известное исследование в области атеросклероза и сосудов, которое назвали Фрамингемским. В исследовании участвовали почти все жители города Фрамингем в штате Массачусетс. Организаторы изучали и записывали, какие у жителей были вредные привычки, диета, какие лекарства они принимали, отслеживали результаты анализов крови и других исследований. Наблюдение продолжается и сейчас, только уже на четвёртом поколении населения города.
Факторы риска атеросклероза артерий нижних конечностей
- Пол. Атеросклероз артерий ног, как с перемежающейся хромотой, так и бессимптомный, у мужчин встречается чаще, чем у женщин. Соотношение примерно 2:1. На поздних стадиях атеросклероза, в том числе при критической ишемии ног, это соотношение может увеличиться до 3:1 и более [1][4] . Это связано с тем, что у мужчин больше факторов риска: они чаще курят и употребляют алкоголь, меньше следят за диетой и др.
- Возраст. Чем старше человек, тем выше риск развития атеросклероза артерий ног. В ходе Фрамингемского исследования выяснилось, что распространённость перемежающейся хромоты среди людей около 40 лет она составляла примерно 3 %, в возрасте 60 лет — 6 % [1][4] . Курение повышает риск развития атеросклероза артерий нижних конечностей в 2–6 раз, вероятность перемежающейся хромоты увеличивается в 3–10 раз по сравнению с некурящими людьми [1][4][21] . Табачный дым повреждает сосуды, увеличивает вязкость крови и вероятность тромбоза. При длительном употреблении табака увеличивается артериальное давление и снижается уровень «хорошего холестерина» — ЛПВП. Среди пациентов, попадающих в отделение сосудистой хирургии с атеросклерозом артерий ног, от 40 до 80 % курильщиков.
- Сахарный диабет. По данным Фрамингемского исследования, сахарный диабет увеличивает риск перемежающейся хромоты у мужчин в 3,5 раза, у женщин — в 8,6 раз. При сахарном диабете ранний и поздний послеоперационный период протекает сложнее, а отдалённые результаты реконструктивных операций на артериях ног при атеросклерозе хуже [3] .
- Нарушение липидного обмена. Подразумевается повышения общего холестерина и его составляющих, в частности снижение «хорошего холестерина» (ЛПВП), повышение «плохого холестерина» (ЛПНП) и триглицеридов . Например, при увеличении общего холестерина в крови на 10 мг/дл вероятность развития атеросклероза периферических артерий увеличивается на 5–10 % [2][7] . (повышение артериального давления). Увеличивает риск появления перемежающейся хромоты в 2,5 раза у мужчин и в 4 раза у женщин [4] . Согласно исследованиям, чем выше уровень систолического артериального давления, тем больше случаев ампутации нижних конечностей и летальных исходов, связанных с атеросклерозом артерий ног [14][15] .
- Повышенный уровень гомоцистеина в крови. При высоком уровне гомоцистеин повреждает внутреннюю оболочку артерий. Если его концентрация натощак превышает 12,1 мкмоль/л, риск развития атеросклероза артерий ног повышается в два раза, независимо от наличия других факторов риска. Известно, что у 30–40 % пациентов с атеросклерозом артерий ног гомоцистеин повышен [4][16] . Чаще всего это связано с дефицитом витаминов группы В.
- Повышенный уровень С-реактивного белка (СРБ). Он повышается при любом воспалении или повреждении тканей как ответная реакция. В исследовании Physicians’ HealthStudy было доказано, что уровень СРБ был выше у пациентов, которым в последующем ставили диагноз «атеросклероз артерий нижний конечностей» [22] .
- Повышенная вязкость крови и гиперкоагуляционные состояния. Было замечено, что у пациентов с атеросклерозом артерий ног был повышен уровень фибриногена, что увеличивает риск развития тромбоза в сосудах. Уровень гематокрита, фибриногена и вязкость крови могут повышаться от любых воспалений, обострений хронических заболеваний, кровопотерь, несбалансированного питания, приёма некоторых препаратов и др.
- Повышение маркеров воспаления. Повышенные показатели маркеров воспаления, включая интерлейкин-6, ICAM-1, асимметричный диметиларгинин, b-2 макроглобулин и цистатин C являются новыми факторами риска. Их влияние на развитие атеросклероза артерий ног активно изучается [4] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы атеросклероза сосудов нижних конечностей
Бессимптомное течение
Атеросклероз может протекать без симптомов в течение всей жизни. Такие пациенты, как правило, не страдают от перемежающейся хромоты и других клинических признаков артериальной недостаточности конечностей. Однако отсутствие симптомов может быть связано с тем, что некоторые пациенты мало ходят пешком. В этом случае могут появиться жалобы не на ограничение ходьбы, а на различные неприятные ощущения в ногах: тяжесть, чувство сдавливания, ноющие и тянущие боли, покалывания и др.
Симптомное течение
Основным симптомом атеоросклероза артерий ног является перемежающаяся хромота. При этом синдроме появляется боль в мышцах ног, чаще всего в области икр, но иногда и в ягодичной области, бёдрах и стопах. Атеросклероз на уровне аорты и подвздошных артерий проявляется болевыми ощущениями в ягодицах, бёдрах и икрах. Для атеросклероза бедренных и подколенных артерии характерна боль в икрах. При поражении берцовых артерий болят икроножные мышцы и стопы, в стопах нарушается чувствительность [7] [9] .
К дополнительным симптомам можно отнести посинение или побледнение стоп, зябкость и похолодание в ногах, длительно незаживающие раны, гангрены (омертвение) пальцев и участков стоп. Если поражена аорта и подвздошные артерии, дополнительным симптомом у мужчин может быть снижение потенции .
При декомпенсации ишемии нижних конечностей, когда организм уже не может поддерживать нормальное кровоснабжение ног, боль в ногах возникает даже в покое. Если мышечная боль возникает ночью, пациенты часто опускают ноги с кровати. Это помогает ненадолго облегчить боль, но из-за сниженного кровоснабжения в ногах нарушается венозный отток и возникает отёк и гиперемия (покраснение) стопы. Если ноги не свешивать, то отёка не будет.
Патогенез атеросклероза сосудов нижних конечностей
Пусковым моментом в развитии атеросклероза является повреждение стенки артерии каким-либо фактором: табачным дымом, гомоцистеином, кусочками ЛПНП и др. Повреждённый участок сосуда воспаляется, и в этом месте возникают благоприятные условия для роста атеросклеротической бляшки.
Даже при атеросклерозе сосудов кровоснабжение ног до определённого момента остаётся нормальным, так как кровь поступает в конечности в обход поражённых артерий по коллатеральным (боковым) сосудам. Но со временем возникает декомпенсация, крови поступает всё меньше и тканям не хватает кислорода и питательных веществ для нормальной работы.
В воспалённой атеросклеротической бляшке находится тканевой тромбопластин (фактор свёртывания крови III). При разрыве бляшки большое количество тромбопластина попадает в кровоток, что провоцирует свёртывание крови в повреждённом сосуде. Итогом этого процесса становится образование тромба (сгустка крови) [9] .
Тромб закрывает просвет сосуда, из-за этого нарушается кровоснабжение тканей, которые питал сосуд. К тканям поступает меньше кислорода и питательных веществ, что нарушает их работу. В зависимости от размеров поражённой артерии появляются признаки артериальной недостаточности различной стадии.
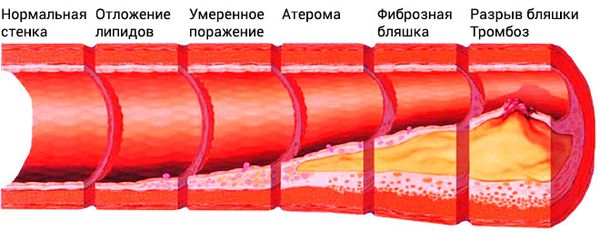
Классификация и стадии развития атеросклероза сосудов нижних конечностей
При диагностике и лечении атеросклероза российские врачи чаще всего пользуются классификацией Фонтейна — Покровского.
Осложнения атеросклероза сосудов нижних конечностей
Каких-либо специфичных осложнений нет. Основным осложнением можно назвать то, что ишемия нижних конечностей, как правило, постоянно прогрессирует. Скорость прогрессирования зависит от образа жизни, количества факторов риска, соблюдения рекомендаций. Ишемия может в течение нескольких лет дойти до гангрены, а может всю жизнь оставаться примерно на одном уровне.
При III и IV стадии заболевания часто используется термин «критическая ишемия нижних конечностей» (КИНК). При КИНК из-за снижения локального кровоснабжения тканей возникают боли в ногах в покое и/или появляются трофические расстройства (язвы или некроз). Если в течение 6 месяцев не лечить эти состояния или лечить неправильно, есть риск развития гангрены. Если не лечить гангрену, продукты распада тканей конечности будут всасываться в организм, что может привести к развитию хронической болезни почек и летальному исходу [6] [7] [17] .
Диагностика атеросклероза сосудов нижних конечностей
Сбор жалоб и анамнеза
На приёме врач (сосудистый или общий хирург) подробно расспрашивает пациента: что и как беспокоит, как давно, какие новые симптомы появлялись и через какое время , были ли подобные случаи у бабушки, дедушки или родителей.
Не все пациенты с атеросклерозом артерий ног ощущают именно боли в конечностях, характер жалоб может немного отличаться. Чтобы не забыть рассказать врачу обо всех жалобах и правильно их сформулировать, можно заранее записать их на бумаге или в смартфоне.
Осмотр
При осмотре врач в первую очередь определяет пульсацию артерий ног. При атеросклерозе артерий нижних конечностей пульс в паху, подколенной ямке или на берцовых артериях слабый или его нет совсем.
Также врач обращает внимание на состояние кожи, наличие язв, участков некроза, волосяной покров конечностей, состояние ногтей, чувствительность и температуру поверхности кожи, состояние мышц. Чтобы уточнить диагноз, иногда проводится аускультация — врач «слушает» пульсацию над областью артерий при помощи фонендоскопа.
Лабораторная диагностика
Лабораторные исследования проводятся, чтобы оценить общее состояние организма:
- Общий анализ крови и анализ на ультрачувствительный С-реактивный белок (СРБ) — позволяют выявить воспаление в организме. На воспалительный процесс указывает повышенный уровень лейкоцитов и СРБ.
- Анализ на липидный спектр, гомоцистеин и глюкозу крови — помогает оценить риск прогрессирования болезни. Высокие показатели ухудшают прогноз.
- Анализ на гликированный ( гликозилированный ) гемоглобин — показывает средний уровень глюкозы за предыдущие три месяца, что облегчает диагностику начальных проявлений сахарного диабета.
- Анализ на креатинин — позволяет оценить степень нагрузки на почки при некрозе конечности. При распаде тканей креатинин повышается, что может нарушить работу почек.
Инструментальная диагностика
При подозрении на патологию артерий ног, чтобы подтвердить диагноз, проводятся инструментальные исследования.
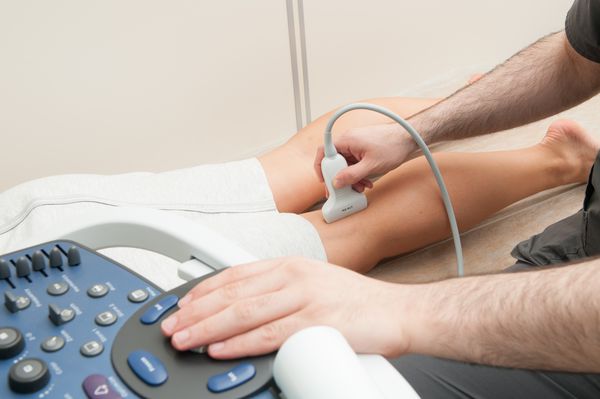
Ультразвуковое дуплексное сканирование (УЗДС). При подозрении на атеросклероз артерий ног УЗДС выполняется в первую очередь. Этот метод позволяет обследовать артерии, выявить стенозы (сужения) и окклюзии (закупорки) артерий. Также с помощью УЗДС можно оценить работоспособность шунтов после операции.
Исследование проводит врач ультразвуковой диагностики, интерпретацией обычно занимаются общие или сосудистые хирурги.
Лодыжечно-плечевой индекс (ЛПИ). Это доступный метод исследования, его проводят и в амбулаторных условиях, и в стационаре. В течение 10 минут пациент лежит на кушетке, обычной манжетой ему измеряют систолическое артериальное давление на обеих плечевых артериях, обеих артериях тыла стопы и на задней большеберцовой артерии [18] .
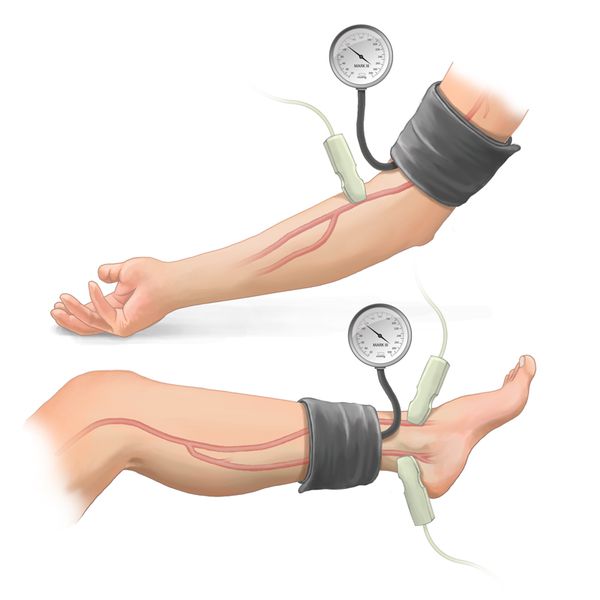
Тест с нагрузочной ходьбой (тредмил-тест). Один из самых доступных и недорогих методов инструментальной диагностики, который помогает оценить функции нижних конечностей. Однако в практике он применяется нечасто.
С помощью тредмил-теста определяют максимальную дистанцию безболевой ходьбы. Если лодыжечно-плечевой индекс падает после упражнения более чем на 20 %, это указывает на атеросклероз артерий ног.
КТ-ангиография. Информативный, современный метод диагностики. Часто выполняется в амбулаторных условиях. Пациенту внутривенно вводят контрастное вещество, чаще всего йодсодержащее. Томограф делает снимки, на которых чётко видно артерии и места сужения. Исследование в среднем длится от 15 минут до часа. После окончания рекомендуется пить больше жидкости.
Нужно учитывать, что при КТ-ангиографии пациент получает радиоактивное облучение, которое соответствует примерно пятилетнему естественному фоновому облучению.
Магнитно-резонансная томография (МРТ). Метод основан на излучении радиоволн и магнита, радиоактивного облучения пациент не получает. Может проводиться амбулаторно. Исследование длится от получаса до часа. Методика проведения такая же, как при КТ-ангиографии: пациенту внутривенно вводится препарат (для контраста используются вещества, не содержащие йод) и делаются снимки. Противопоказанием к процедуре является наличие металлоконструкций в организме. Все съёмные металлические предметы перед исследованием нужно оставить за пределами кабинета.
Ангиография. Через прокол в артерии в области запястья или в паховой области вводится катетер — тонкая полая трубочка, через которую вводят контрастное вещество. При помощи проволочного направителя катетер внутри артерии доводится до интересующей области. Манипуляция проводится под местной анестезией, длится от 20 минут до нескольких часов. Обычно в области прокола артерии делается давящая повязка на 24 часа.
Ангиография сосудов выполняется с той же целью, что и КТ-ангиография артерий нижних конечностей. Основным преимуществом является возможность в ходе исследования сразу выполнить операцию — балонную ангиопластику сосуда. Ангиография выполняется только в стационаре.
Дифференциальная диагностика
Атеросклероз артерий нижних конечностей нужно отличать от таких заболеваний:
- нейропатий: остеохондроза, нейропатий отдельных нервов и др.; а (болезни Такаясу);
- облитерирующего эндартериита/тромбангиита (болезни Бюргера);
- болезни Рейно;
- синдрома «мёртвого пальца» (болезни Рейля);
- эритромелалгии (болезни Митчелла);
- рожистого воспаления кожи, флегмоны, синдрома диабетической стопы, артритов;
- различных посттравматических окклюзий и спазмов артерий нижних конечностей;
- болезни Барре — Массона;
- тромбированных аневризм артерий нижних конечностей;
- в случаях язв атеросклероз артерий ног дифференцируют с варикозной болезнью, нейротрофическими поражениями конечности и др. [19]
Исключить или подтвердить диагноз помогают названные лабораторные и инструментальные исследования. Также могут использоваться дополнительные методы: электронейромиография, посев с язвы на микрофлору, холодовые пробы, анализы крови и др.
Лечение атеросклероза сосудов нижних конечностей
Лечение атеросклероза артерий нижних конечностей может быть консервативным (терапевтическим) и хирургическим (оперативным).
Консервативное лечение
Цели консервативного лечения — устранить симптомы атеросклероза и снизить риск прогрессирования заболевания. Лечение должно включать лекарственную терапию, немедикаментозные средства лечения и профилактики патологии сосудов [10] .
1. Немедикаментозное лечение
При атеросклерозе артерий ног пациентам нужно изменить свой образ жизни, чтобы не допустить осложнений и прогрессирования болезни:
- Бережно обращаться с кожей ног: ежедневно мыть ноги, избегать царапин, порезов и других повреждений кожи. При атеросклерозе, особенно на фоне сахарного диабета, малейшая царапина может привести к трофической язве.
- Ходить пешком не менее трёх раз в неделю, а лучше ежедневно. При правильных нагрузках тренировочная ходьба улучшает эффективность лечения. Рекомендованная продолжительность тренировочной ходьбы — от получаса до 45 минут, но можно увеличивать нагрузку.
- Отказаться от курения.
- Избегать длительного переохлаждения ног и др.
2. Медикаментозное лечение
Липидоснижающая терапия. У всех пациентов с заболеваниями артерий ног уровень «плохого холестерина» не должен превышать 1,8 ммоль/л (70 мг/дл) [11] [12] . Чтобы снизить холестерин, назначаются статины (Розувастатин, Аторвастатин и др.) и фибраты [4] [20] .
Антигипертензивная терапия. По данным действующих европейских рекомендаций, в ходе лечения нужно добиться, чтобы артериальное давление не превышало 140/90 мм рт. ст. Снизить давление помогают ингибиторы ангиотензинпревращающего фермента (ИАПФ), диуретики, антагонисты кальция, блокаторы рецепторов к ангиотензину (БРА) II поколения.
Антиагреганты и антикоагулянты. Эти препараты предназначены для профилактики тромбоза, но они различаются по механизму действия. Антикоагулянты подавляют активность белков, участвующих в свёртывании крови. Антиагреганты не дают тромбоцитам собираться в сгустки.
Если нет противопоказаний, антиагреганты нужно принимать всем пациентам с симптомным атеросклерозом артерий ног и всем пациентам после операции по реваскуляризации конечности. Чаще всего используется Ацетилсалициловая кислота, иногда Клопидогрел.
Если есть дополнительные факторы (сопутствующий венозный тромбоз, нарушения ритма сердца, аллергия на антиагреганты и др.), врач может назначить антикоагулянты.
В случае недавно перенесённой операции по реваскуляризации конечности антикоагулянты и антиагрегантны могут применяться вместе.
Терапия перемежающейся хромоты. При перемежающейся хромоте применяются препараты, способные расширить мелкие артерии, наиболее эффективные из них:
- Для парентерального введения (инъекции/капельницы/уколы): Пентоксифиллин, Актовегин (депротеинизированный гемодериват крови телят), Вессел Дуэ Ф (Сулодексид), крайне редко назначается никотиновая кислота и простагландины ( Алпростадил или Илопрост ).
- Для перорального применения (в форме таблеток): Цилостазол, Сулодексид, Пентоксифиллин и др.
Терапия гипергомоцистеинемии. Назначаются препараты фолиевой кислоты и кобаламин (B12). В исследованиях была доказана эффективность приёма фолиевой кислоты в дозах от 0,5 до 5,0 мг и кобаламина в дозировке 0,5 мг в сутки [1] [4] . Перед назначением этих препаратов нужно проверить их уровень в крови и исключить противопоказания, так как эти вещества оказывают значительный биостимулирующий (и даже онкогенный) эффект.
Терапия болевого синдрома. Применяются нестероидные противовоспалительные препараты (НПВС): Кетопрофен, Анальгин и др. Для лечения и очищения язв могут использовать антимикробные мази и порошки.
Препараты стимуляторы репарации тканей. Эти препараты стимулируют рост мелких сосудов, но по поводу такого лечения нет единого мнения среди врачей. Кто-то категорически против из-за побочных эффектов, кто-то использует. В Национальных рекомендациях по диагностике и лечению заболеваний артерий нижних конечностей этот метод не указан. Эффективность и результаты лечения сильно различаются в зависимости от клиники и врача, который проводит лечение.
3. Физиолечение
При атеросклерозе артерий ног может применяться электрофорез с Новокаином, дарсонвализация, гипербарическая оксигенация и др. [5] Физиотерапия всегда используется как дополнительный метод лечения. Она упоминается в книгах и применяется на практике, но научных исследований по эффективности именно этих методов в сосудистой хирургии нет.
Осложнения, ассоциированные с терапией симптомного атеросклероза артерий нижних конечностей:
- Болезни желудка, связанные с приёмом НПВС, вплоть до язв.
- Психические нарушения на фоне постоянного болевого синдрома: депрессивные состояния, неврозы и др.
- Обострение болезней печени и почек (гепатитов, цирроза, нефрита, сморщенной почки и др.), связанные с неправильным применением лекарственных препаратов. Нужно учитывать, что лекарства всасываются в организме не полностью и выходят через печень или почки. Из-за чрезмерной нагрузки на эти болезни могут обостриться [1][4] .
Хирургическое лечение
Так как причиной ишемии является сужение или закупорка просвета артерий атеросклеротическими бляшками, оптимальнее всего провести хирургическое лечение.
У большинства пациентов с заболеваниями артерий ног возможно провести реконструктивные операции артерий. Такие операции направлены на восстановление анатомии или функции нижних конечностей.
Возможные реконструктивные операции:
1. Открытые операции:
- Тромбэндартерэктомии — удаление тромбов и бляшек из просвета сосудов.
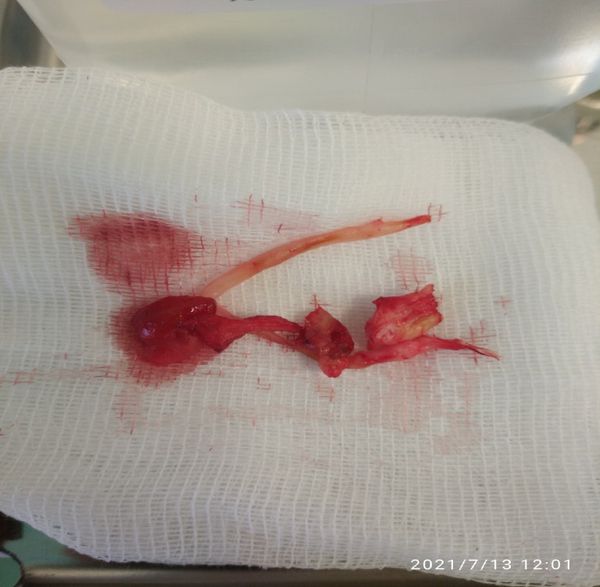
Удалённые атеросклеротические бляшки
- Протезирование артерии — замена сосуда искусственным протезом либо собственной веной пациента.
- Профундопластика — п ластика глубокой бедренной артерии, при которой из неё удаляют бляшки, после чего диаметр просвета артерии расширяют при помощи заплат .
- Артериализация венозного русла — операция, при которой кровоток из артерии пускают в вену.
- Шунтирующие операции — наложение мостика между здоровыми участками сосуда в обход закрытого участка артерии. Например, при перекрёстном бедренно-бедренном (подвздошно-бедренном) шунтировании соединяют артерии двух нижних конечностей и нога кровоснабжается за счёт другой ноги. Также бывает аорто-бедренное шунтирование, бедренно-подколенное, бедренно-берцовое, подмышечно-бедренное и др.
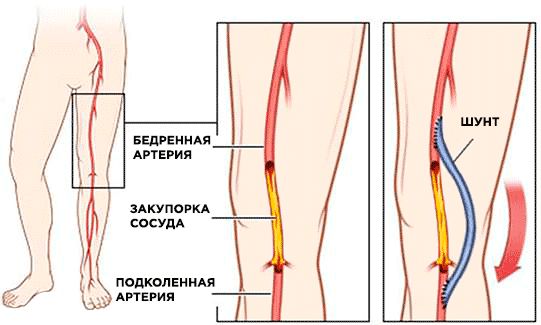
2. Эндоваскулярные процедуры — восстановление сосудов без разрезов:
- Транслюминальная баллонная ангиопластика — в артерию вводят тонкую трубку с маленьким баллоном, который позволит расширить русло сосуда.
- Стентирование — в просвет сосуда помещают упругий металлический каркас, расширяющий просвет артерии.
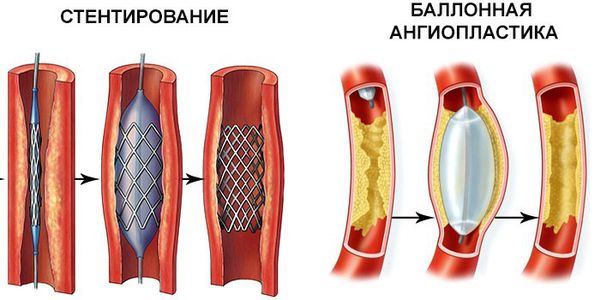
3. Гибридные операции — сочетание открытых и эндоваскулярных методов лечения. Проводятся при сложном, многоуровневом поражении артерий.
Неклассические методы восстановления и улучшения кровотока
- Симпатэктомия — удаление симпатических нервных узлов.
- Операция Рота — выполнение дырочек на кости, чтобы мелкие сосуды прорастали из костного мозга в окружающие ткани.
- Аутодермопластика — пластика трофических язв, чтобы ускорить их заживление при неэффективности консервативного лечения.
- Ампутация — отсечение участка ноги при его необратимом поражении. Какую часть придётся удалить, зависит от уровня поражения.
Эти методы используются редко.
Реабилитация после операции
Стандартный послеоперационный период длится от 4 до 10 суток. После этого периода пациента отпускают на амбулаторное наблюдение и лечение у хирурга по месту жительства.
В зависимости от характера операции рекомендации по реабилитации могут отличаться: например, при протезировании или шунтировании врач может рекомендовать не передавливать область протеза или шунта другой ногой. Также даются рекомендации по ходьбе (какие нагрузки возможны), образу жизни, питанию и другим факторам. При стандартном течении заболевания через 10 дней после операции можно включать обычные физические нагрузки и постепенно снижать ограничения. Каких-то специфических реабилитационных мероприятий не требуется.
Прогноз. Профилактика
По мнению большинства сосудистых хирургов, эффективность лечения в основном зависит от приверженности пациента к терапии. Если пациент осознаёт своё заболевание и его последствия, соблюдает рекомендации и периодически наблюдается у сосудистого хирурга, прогноз более оптимистичный.
Прогноз также напрямую зависит от степени поражения артерий ног на момент лечения и сопутствующих патологий [11] [17] .
Профилактика атеросклероза артерий нижних конечностей
Чтобы предотвратить развитие атеросклероза артерий ног, нужно избегать факторов риска:
Основные болезни сосудов на ногах. Симптомы и лечение
Согласно данным медицинской статистики, современные люди из-за напряженного темпа жизни, ухудшения экологической ситуации, отсутствия качественного питания и еще по целому ряду причин все чаще сталкиваются с разладами здоровья, среди которых патологии ССС занимают одно из лидирующих мест.

Проблемы ССС на ногах связанные с неправильной работой вен, артерий и капилляров в большинстве своем имеют наследственную подоплеку. Под действием провоцирующих факторов происходит активизация генов и у человека начинают появляться неприятные симптомы, которые если не предпринимать никаких действий могут перерасти в серьезные хронические патологии.
О том какие основные болезни угрожают ногам и как не допустить их появления пойдет речь в данной статье.
Самые частые патологии

Обратите внимание на представленную таблицу с наиболее часто встречающимися сосудистыми поражениями НК. Более подробно о них материал будет изложен по ходу статьи.
Таблица. Распространенные сосудистые поражения ног:






Атеросклероз

Атеросклероз характерен не только для сосудов НК, но и для артерий всего организма. Его наличие приводит к более серьезным патологиям, поэтому лечение даже на ранних стадиях крайне важно. Болезнь появляется из-за неправильного липидного обмена в организме, поэтому от нее часто страдают любители жирной пищи животного происхождения в которой содержится большое количество холестерина.
Он начинает обильно откладываться на сосудистых стенках, сокращая их просвет. В результате осложняется циркуляция крови, могут образовываться застои и сгустки, не исключена полная закупорка сосудов.
Обратите внимание. Холестерин неизменный спутник жиров животного происхождения, в растительных маслах он полностью отсутствует. Однако это не значит, что нужно полностью отказываться от употребления, например, сала. Суточная потребность взрослого человека в животных жирах равна примерно 30 граммам поскольку они являются важными компонентами цитоплазматических мембран.
Главная опасность атеросклероза в том, что при его прогрессировании может развиться сердечная ишемия, инфаркт миокарда или инсульт головного мозга. Болезнь ног имеет характерную симптоматику, поэтому нет ничего сложного в идентификации патологии. Обязательно дочитайте до конца эту статью, чтобы узнать все про болезни сосудов на ногах.
К основным признакам атеросклероза относятся:
- Боль, локализированная в икрах при ходьбе;
- Болевой синдром наиболее четко выражен во время дополнительных физических нагрузках настолько, что во время ходьбы человек прихрамывает;
- При сильном поражении в тканях ног развивается гипоксия, кожа иссушается, что может в сильно запущенных случаях закончиться сухой гангреной.
Это заболевание наиболее характерно для лиц предпенсионного возраста. Коварность атеросклероза кроется в том, что кровеносные сосуды на ногах закупориваются очень медленно, а начальные его стадии протекают латентно, практически не давая о себе знать.
Больной может даже не подозревать о наличии патологий в ногах, поэтому диагнозы раннего атеросклероза чаще всего выносятся при прохождении профилактического медицинского осмотра.
Эндартериит

Эндартериит, воспаление внутреннего слоя артерий поражает НК преимущественно мужчин молодого и среднего возраста, много курящих. Полный механизм развития патологии не ясен.
Считается, что основную роль играют аутоиммунные реакции, ведущие к поражению внутреннего эндотелия, из-за которого они начинают покрываться соединительной тканью. Она, разрастаясь, впоследствии закрывает весь просвет артерии. Вначале кровеносные сосуды НК человека подвергаются гипоксии тканей, а затем развивается гангрена из-за полного прекращения циркуляции крови.
Симптомами эндартериита являются:
- ноги периодически немеют и в них возникает чувство холода;
- усиливается потливость НК;
- появляется эффект бегающих мурашек;
- кожные покровы ног иссушаются и бледнеют;
- ногти становятся ломкими и приобретают синеватый оттенок;
- больному трудно длительно пребывать на ногах и ходить;
- ноги опухают и на них начинают появляться трофические язвы.
Данное заболевание довольно опасно. Лечение его возможно исключительно на ранних стадиях, в запущенном состоянии терапия не приносит успеха и пораженные участки ампутируют.
Варикоз ног

ВРВ нижних конечностей, как показано на фото, это довольно распространённое заболевание. По статистике им больше болеют женщины, но и для мужской половины патологию нельзя назвать редкой. Варикоз развивается медленно.
Факторами развития служат наследственная предрасположенность и венозная недостаточность, которая так же является врожденным признаком. К вторичным провоцирующим причинам болезни относят любые условия, вызывающие повышение давления в венах НК: лишний вес, травмы, большие физические нагрузки, беременность и другие.
В результате венозные клапаны в сосудах нижних конечностей человека начинают работать неправильно, возникает рефлюкс, который усиливает внутривенное давление, что ведет к их деформации. Клинические формы патологии различимы невооруженным глазом в виде сосудистых звездочек и вздутых вен извитой формы.
Симптоматика, указывающая на наличие варикозного расширения вен:
- на ногах становятся видны небольшие уплотнения, а затем и крупные деформированные вены;
- ноги болят и быстро устают;
- появляется чувство жжения;
- в икрах в вечерние или ночные часы возможно возникновение судорог;
- появляется отечность ног и т. д.
Варикоз на ногах опасно тем, что есть вероятность образования сгустков крови и тромбов, которые могут отрываться и мигрировать по кровеносной системе.
Непроходимость

Данная патология характерна для лиц старше 45 лет. Суть заболевания в деформации сосудистых стенок. Как правило, оно проявляется вторично, как следствие прогрессирования иных патологий, например, тромбоза или эмболии. Постоянное передавливание или травмирование артерии также является причиной, обуславливающей эту болезнь.
Опознать сосудистую окклюзию возможно по следующим причинам:
- сужение в результате спазма как больных, так и здоровых сосудов;
- в ногах возникают сильные и резкие болевые ощущения.
Обратите внимание. Непроходимость сосудов — это очень серьезное заболевание, поэтому не стоить медлить с визитом к врачу.
Эффективность лечения в данном случае будет зависеть уровня развития патологического процесса – чем раньше будет выявлены признаки непроходимости сосудов, тем обнадеживающим будет прогноз.
Закупорка глубоких вен

Само название болезни характеризует те патологические процессы, происходящее в венозной системе ног, которое может быть формой запущенного варикоза. Характерная особенность состоит в образовании тромбов, представляющие серьезную опасность для здоровья. Заболевание не является распространенным и диагностируется редко.
К основным симптомам относят:
- в зоне поражения на больной ноге возникают припухлости и отечность;
- в месте воспаления регистрируется повышение температуры;
- наличие болевого синдрома;
- артериальное сокращение.
Болезнь вызывает развитие гипоксии и может закончится полным прекращением циркуляции крови, поэтому больного должен осмотреть врач, и назначить уколы для сосудов на ногах.
Тромбоз

Возникновение тромбов обусловлено преимущественно застойными процессами, поэтому тромбоз частый спутник ВРВ и нередко появляется как сопутствующее осложнение.
Диагностировать данное заболевание не сложно по следующим симптомам:
- покраснение кожного покрова в воспаленной зоне;
- по ходу сосуда инфильтрат;
- наличие четко выраженного болевого синдрома.
Тромбоз может влиять на изменение циркуляции крови и представлять опасность для функционирования сердца.
Общие симптомы
Сосудистые болезни ног имеют как частные, так и общие симптомы, что несколько осложняет постановку максимально точного диагноза. Поэтому этим должен заниматься флеболог – квалифицированный врач, специализирующийся на поражении вен и артерий.
Перечислим основные признаки, которые станут четким сигналом для обращения за профессиональной помощью:
- Большинство заболеваний в начальных стадиях отмечаются возникновением хорошо различимых визуально сосудистых звездочек, что свидетельствует о происходящих патологических процессах;
- Застойные процессы провоцируют возникновение отеков как на обеих ногах, так и сугубо в районе мест протекания воспалительного процесса, причем это никак не связано с питьем или питанием;
- В тканях развивается гипоксия. Это приводит к видимому изменению внешних покровов ног из-за недостатка питательных веществ и кислородного голодания;
- При прогрессировании болезни больной испытывает трудности в передвижении;
- Боли в ночное время усиливаются, могут появляться судороги. Спит больной плохо, постоянно ищет оптимальную позу для более комфортного отдыха;
- На нарушения работы системы кровообращения указывают онемения ног, появления жжения и иного дискомфорта. Такие симптомы говорят о том, что в конечности поступает недостаточное количество крови.
Для того чтобы более подробно разобраться в нюансах симптоматики и диагностики советуем посмотреть видео в этой статье, где специалисты дают полезные и профессиональные консультации. Опасность заболеваний сосудистой системы НК заключается не только в ухудшении состояния. Они могут спровоцировать возникновение более серьезных патологий, угрожающих жизни или делающих человека инвалидом.
Причины появления болезней

Привести к появлению сосудистых заболеваний ног могут факторы, которые перечислены ниже:
- Особенности генома. Все указанные болезни передаются по наследству, а это значит, что если у близких родственников есть проблемы с венами ног, то вы находитесь в группе риска.
- Гормональные изменения. Эта причина наиболее выражена у слабого пола и проявляется во время вынашивания ребенка и менопаузы. Организм не успевает адаптироваться к стремительным преобразованиям гормонального фона поэтому начинают проявляться подобные патологии.
- Ведение статического образа жизни. Недостаток движения провоцирует образования застойных процессов в сосудах, что ведет к появлению других патологий.
- Лишний вес. Чем больше весит человек, тем больше оказывается давление на артерии и вены НК.
- Лекарственная терапия в качестве побочных эффектов может приводить к патологиям венозной системы. Особенно это относится к гормональным препаратам.
- Вредные привычки. Курение ослабляет стенки сосудов, а алкоголь способен расширять и сужать артерии, влиять на циркуляцию крови и ритмику сердца.
- Старение. С возрастом уменьшается концентрация структурных белков, сосуды истончаются и происходит еще целый ряд изменений деструктивного характера, что не может не провоцировать возникновение патологических процессов в венах и артериях.
Помните. Только врач может правильно поставить диагноз и подобрать соответствующее лечение. Но лучше предупредить болезнь, чем заниматься ее лечением. Для этого часто бывает нужно лишь вести здоровый способ жизни.
Методы диагностики

Для диагностирования сосудистых поражений НК используют как физикальные методики, так и современные высокотехнологичные способы лабораторной диагностики, позволяющие выявлять заболевание на самых ранних стадиях.
К основным методам определения патологии относят:
- устная беседа с врачом в результате которой выясняются все нюансы анамнеза;
- пальпация больного участка;
- биохимические анализы крови и мочи указывающие на состояние основных физиологических процессов; позволяет выявить изменения из морфологии и анатомии даже на самых ранних этапах;
- допплерография определяет и измеряет наличие рефлюкса крови в венах;
- МТР – пожалуй самый точный лабораторный анализ показывающий даже незначительные изменения, не определяемые иными способами диагностики.
Современная медицина обладает всем необходимым спектром диагностических процедур и методик, позволяющих быстро и безболезненно провести обследование сосудов ног, выявить болезнь и поставить точный диагноз.
Основные методы лечения
Чем раньше будет назначена терапия, тем больше шансов быстрее облегчить состояние пациента. Не стоит заниматься лечением самостоятельно, хотя в сети и есть достаточное количество рецептов лечения всех болезней. Обязательно проконсультируйтесь с лечащим врачом. Как правило, лечение проходит комплексно потому, что это оказывает наиболее лучший результат.
Перечислим наиболее распространенные виды терапии сосудистых патологий ног:
- соблюдение диет;
- медикаментозные препараты;
- применение местных средств;
- использование компрессионного белья;
- оперативное вмешательство;
- лечебная гимнастика;
- фитотерапия, гомеопатия и народная медицина.

Правильное питание значительно ускорит процессы выздоровления. При сосудистых заболеваниях следует отказаться от тяжелой для желудка пищи: жареной, жирной, острой и соленой. Животные жиры следует заменить растительным маслом. Полезна белковая кисломолочная продукция и пища богатая витаминами и клетчаткой. Приветствуются морепродукты, фрукты и овощи. От вредных привычек стоит оказаться.
Очень важно вести здоровый образ жизни. Полезны легкие виды спорта, плаванье, лечебная гимнастика и фитнесс. Желательно больше двигаться и ходить пешком, что способствует усилению кровообращения в нижних конечностях. Запрещаются тяжелый физический труд, длительная работа с тяжелыми предметами.
Основные группы лекарственных препаратов, которые назначаются для лечения пациентов, указаны в таблице 2.
Таблица 2. Препараты, используемые при ВРВ:



Важно. К каждому лекарственному средству приложена инструкция, которую обязательно нужно внимательно изучить перед применением препарата. Это поможет избежать негативных побочных эффектов и осложнений.
Использование народной медицины не может обеспечить полного излечения, поэтому ее целесообразно применять в комплексе с другими методами лечения. Однако лечение травами и гомеопатическими средствами способно значительно облегчить состояние больного, а цена такой терапии значительно ниже всех других методов лечения.
К оперативному лечению прибегают в запушенных случаях или, когда больного мучают сильные боли, но это самый быстрый и верный способ лечения сосудистых патологий.
Методы профилактики

Поскольку рассматриваемая группа сосудистых патологий обуславливается преимущественно генетическими особенностями, то даже соблюдение всех профилактических мер не гарантирует того, что вы не заболеете. Но если придерживаться некоторых правил недуг может наступить значительно позже или не проявится совсем.
Для этого следует дозировать физическую нагрузку, не поднимать тяжести, но заниматься легкой физической работой. Это не дает образовываться тромбозу. Следует отдавать предпочтения пешему передвижению на свежем воздухе, так кровь обильнее насыщает ткани кислородом.
Важно вести здоровый образ жизни и правильно питаться. Если зимой нет возможности кушать свежие фрукты и овощи периодически пейте витамины для сосудов ног. Из одежды отдайте предпочтение свободной. Обувь не должна сдавливать ноги.
Важно. Не оставляйте без внимания симптомы указывающие на описанные заболевания. При первых негативных проявлениях следует посетить клинику и пройти обследование.
Заключение
Сосудистые поражения ног имеют довольно схожие симптомы. Часто одна патология является причиной или следствием возникновения другой. В основном все разлады, происходящие в венах и артериях, носят наследственный характер, но могут быть вызваны и приобретенными факторами.
Начальные этапы недуга протекают, как правило, латентно. С переходом болезни в клиническую форму она имеет соответствующие симптомы и отчетливо диагностируются. Лечение в большинстве случаев осуществляется консервативно, в сложных ситуациях используется оперативное вмешательство.
Сосудистые болезни ног характеризуются хроническим течением и сопровождают больного на протяжении всей жизни от момента возникновения. Врачи могут существенно облегчить состояние больного, но полностью избавиться от болезни невозможно.
Источник https://www.ayzdorov.ru/lechenie_ateroskleroz_chto.php
Источник https://probolezny.ru/ateroskleroz-sosudov-nizhnih-konechnostej/
Источник https://drvdovin.ru/toksikologija/klinicheskaja-simptomatika/bolezni-sosudov-na-nogah-865