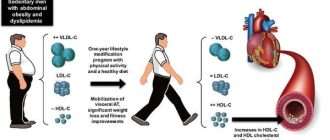
Лечение ишемической болезни сердца: лекарства, образ жизни
Если пациент приходит к врачу с жалобами на боль в груди, отдающую в руку или связанную с нагрузками, недомогание, одышку, в качестве одной из возможных причин рассматривается ишемическая болезнь сердца. Для подтверждения диагноза необходимо обследование, включающее ряд анализов и диагностических процедур, которые оценивают строение и функциональную активность сердца. При выявлении патологи необходимо полноценное лечение, которое включает в себя не только прием лекарств, но и существенное изменение образа жизни, привычек и физических нагрузок, питания.

Суперфуды в косметике: сочные коктейли для здоровья кожи и волос
Диагностика ишемической болезни сердца
Если врач подозревает, что у пациента ишемическая болезнь сердца (сокращено ИБС), он назначает ряд анализов, инструментальных тестов, чтобы подтвердить свои подозрения. Диагностика включает:
- Рентгенографию грудной клетки
Обзорная рентгенограмма грудной клетки позволяет врачу увидеть сердце, легкие и другие органы в грудной клетке, чтобы оценить, есть ли участки повреждения или расширение границ органов.
Снятие электрокардиограммы — это обязательная процедура для любых пациентов, имеющих болезни сердца. Это исследование оценивает электрическую активность сердца, частоту сердечных сокращений и состояние миокарда, его функциональную активность.
Это ультразвуковое сканирование сердца, крупных сосудов и клапанов. В ходе исследования используются ультразвуковые волны, чтобы создать изображение сердца, которое может показать области повреждения или нарушения кровотока.
Дополнительные тесты, оценивающие работу сердца
Если врач не удовлетворен результатами проведенных исследований, или остаются вопросы, он может рекомендовать еще рад дополнительных процедур.
- Назначается стресс-тест. Во время этого теста пациента попросят ходить по беговой дорожке или крутить педали велотренажера, надевая различные датчики, чтобы врач мог видеть, как сердце ведет себя, когда на него ложится дополнительная нагрузка.
- Проводится катетеризация сердца. При выполнении этой процедуры используется тонкая, гибкая трубка, которая помещается в камеры сердца и крупные сосуды для измерения давления и скорости кровотока, забора образцов крови. Также катетеризация используется для введения красителей в артерии, чтобы выявлять область повреждения коронарных сосудов.
- Коронарная ангиограмма. Используя тот же инструмент, что и при катетеризации сердца, врач проводит коронарную ангиограмму. Она нужна для оценки кровотока через артерии после введения в сосуды красителя, видимого на рентгеновском снимке.
Как лечится ИБС: тактика врача
ИБС — это хроническое заболевание, которое должно тщательно контролироваться кардиологом. За последние годы смертность от ИБС немного снизилась в большинстве развитых стран, главным образом из-за успехов в лечении. Однако, во многом лечение ишемической болезни сердца зависит и от усилий самого пациента. Профилактические подходы являются наиболее важным средством борьбы с болезнью. Они включает в себя изменения образа жизни, привычек — отказ от курения, борьбу с избыточным весом и регулярную физическую нагрузку. Некоторым пациентам с повышенным уровнем холестерина и артериальным давлением также требуются лекарства, чтобы контролировать показатели.
Оперативное лечение, прием лекарств
Если симптомы ИБС возникают часто, нарушают состояние, врач может посоветовать хирургическое лечение — ангиопластику, которая используется для профилактики инфарктов и приступов стенокардии. Во время ангиопластики врач вводит тонкую трубку с расположенным на ее конце спущенным баллоном через кровеносный сосуд в руке или паху, размещая трубку в проблемном участке артерии. Как только конец трубки на месте, баллон надувается, что устраняет часть атеросклеротической бляшки из центра сосуда. Это позволяет крови протекать через сосуд в большем объёме. Данная процедура может устранить боль в груди и риск ишемии миокарда. Однако, после операции также понадобятся лекарства, снижающие уровень холестерина, иначе возможны рецидивы с повторным образованием бляшек. Помимо этого, подбираются препараты для контроля артериального давления, вносятся коррективы в образ жизни, привычки пациента. Важно понимать, что одни только лекарства и операции полностью не устраняют риск, необходима постоянная забота самого пациента о своем здоровье.
Осложнения ИБС

Если выставлен диагноз ИБС, важно наблюдение врача, прием лекарств и изменения образа жизни, привычек. Без лечения ИБС может привести ко многим потенциально смертельным осложнениям, включая:
Он обычно возникает, когда кровоток в сердце внезапно блокируется. Закупорка обычно возникает при разращении атеросклеротической бляшки и образовании на ее поверхности тромба. Кроме того, сосуд могут закупорить тромбы, приносимые из других сосудов. Не имея необходимого для активности кислорода, пораженная часть сердечной мышцы (миокард) отмирает. Поражение большей части миокарда грозит гибелью от остановки сердца.
- Сердечная недостаточность
Когда сердечная мышца испытывает недостаток кислорода, в котором она нуждается, это может привести к ее ослаблению. Существенное ослабление сократимости миокарда может привести к сердечной недостаточности, очень серьезному состоянию, при котором сердце не перекачивает требуемый объём крови в сосуды тела.
Если нормальный сердечный ритм нарушается, это провоцирует аритмию. Часто это признак того, что электрическая система в сердце неисправна. Аритмии могут сопровождаться учащенным, замедленным ритмом сердца или нерегулярными сокращениями. Все эти варианты расстройств могут существенно отразиться на здоровье.
- Инсульты или эмболии
- ИБС увеличивает риск инсульта, потому что образование бляшек блокирует поток крови, обогащенной кислородом, в мозг. Сгусток крови или часть бляшки также могут разорваться и попасть в мозг, вызывая инсульт.
Изменения образа жизни, привычек при ИБС
Поскольку ИБС — это не внезапное состояние и его развитие занимает годы, есть несколько способов снизить риск развития болезни. Прежде всего, это здоровый образ жизни, привычки, направленные на укрепление здоровья. Есть ряд шагов, выполнение которых помогает поддерживать здоровье сердца.
- Постоянный контроль за давлением, его снижение до нормального значения.
- Контроль уровня холестерина, при необходимости — лекарства для его снижения
- Снижение уровня сахара в крови при диабете или преддиабете.
- Постоянная физическая активность.
- Коррекция диеты, уменьшение в ней соли и сахара.
- Похудение.
- Отказ от курения.
Эти изменения в привычном образе жизни, привычках могут сохранить здоровье сердца и снизить риск опасных осложнений.
Ишемическая болезнь сердца симптомы

От сердечно-сосудистых заболеваний не застрахован ни один человек. В трети всех глобальных случаев смерти виновны именно ССЗ. Особенно важно знать, как проявляется ишемическая болезнь сердца, ведь по данным ВОЗ от ИБС ежегодно умирает на 1 миллион людей больше, чем от инсульта.
Как определить ишемическую болезнь сердца
Ишемическая болезнь — это патологическое состояние, при котором нарушается кровообращение в коронарных сосудах. Миокард получает кислорода меньше, чем требуется, и проявляются первые симптомы ишемической болезни сердца. При постановке диагноза важно установить форму ИБС, поскольку именно от этого будет зависеть тактика лечения. Дифференциальная диагностика и первые обследования помогают медикам отличить нестабильную стенокардию, стенокардию при напряжении, мерцательную аритмию и острый тип ИБС – инфаркт. Симптомы ишемической болезни сердца при некоторых формах не проявляются годами. Обычно же течение болезни волнообразное: с периодами относительно хорошего самочувствия и обострениями стенокардии.

Ишемическая болезнь сердца — признаки и симптомы:
- одышка;
- болевые ощущения за грудиной, в челюсти, руке;
- нестабильный или учащенный пульс;
- общая слабость;
- на поздних стадиях — отечность ног.
Боль усиливается после нагрузок или переживаний, вынуждает принимать сидячее положение, чтобы справится с чувством усталости. Больной замечает, что стал чаще потеть, у него нередко кружится голова, доходит даже до обмороков. Нельзя сказать, какие симптомы ишемической болезни сердца можно с легкостью проигнорировать. Потливость может быть признаком другой патологии, а треть заболевших не замечают перемен, не жалуются на здоровье, поэтому ИБС нередко обнаруживается на хронической стадии. В любом случае, обследование необходимо при предрасположенности к сердечно-сосудистым заболеваниям. Поэтому необходимо знать и симптомы, и причины ишемической болезни сердца.
Ишемическая болезнь сердца: как избежать
Если стенокардия, инфаркт, кардиосклероз, не говоря уже о внезапной коронарной смерти, имеют клинические проявления, то безболевая форма наиболее коварна. Поэтому важно знать, не попадает ли пациент в группу риска.
- аномально повышенный уровень липидов;
- лишний вес;
- мужской пол;
- наследственность;
- сахарный диабет;
- табакокурение и алкоголизм;
- преклонный возраст;
- гипертония;
- недостаточные или неумеренные физнагрузки.
В среднем возрасте (35-45 лет) симптомы ишемической болезни сердца у мужчин проявляются в 5 раз чаще, чем у женщин. Однако с возрастом это соотношение уменьшается, и в 65-75 лет симптомы ишемической болезни сердца у женщин выявляются всего лишь в 2 раза реже. Прогноз жизни зависит от своевременной постановки диагноза и адекватной тактики лечения.
Как выявить ишемическую болезнь сердца
При появлении симптомов ишемической болезни сердца, диагностика становится жизненно необходимой. По прогнозам ВОЗ в ближайшее десятилетие мировая смертность из-за ССЗ достигнет 20 миллионов человек в год. В группе риска категории, не имеющие доступа к качественной медицинской помощи. В развитых странах, к которым относится и Россия, врачи знают, как лечить ишемическую болезнь сердца и улучшить качество жизни пациента. Осложнением ИБС являются различные нарушения функций миокарда: метаболизма, сократимости, проводимости.
Возникновение ИБС в 95-97 % случаев связано с атеросклерозом. В первую очередь, врач обращает внимание на наличие в крови холестерина выше возрастной нормы и назначает дополнительные исследования, такие как ЭКГ, УЗИ, коронарография, стресс-ЭхоКГ. Кроме инструментальных, задействуют и лабораторные методы — общий и биохимический анализ крови.

Как вылечить ишемическую болезнь сердца
При своевременном обращении к специалисту и соблюдении предписаний врача можно качественно улучшить жизнь и избавиться от тревожащих симптомов. Терапия включает медикаментозное лечение, инвазивные или неинвазивные операции и профилактику. Меры должны быть направлены на коррекцию питания с подсчетом калорий, проводятся мероприятия по снижению веса и лечение артериальной гипертензии. Больному противопоказаны физические нагрузки, поскольку при ИБС миокард страдает от нехватки кислорода и питательных веществ. Нагрузки постепенно наращивают в реабилитационный период. Питание корректируют таким образом, чтобы не провоцировать атеросклероз. Ограничивают потребление жиров, соли, копченостей, маринадов. При симптомах ишемической болезни сердца профилактика играет немаловажную роль.
- Медикаментозное лечение может включать применение бета-адреноблокаторов, которые замедляют сердечный ритм, таким образом снижая потребность в кислороде.
- Статины назначают для предупреждения развития бляшек, а антикоагулянты — уменьшения риска тромбозов.
- Диуретики помогают устранить отеки.
- При выраженном болевом синдроме и отсутствии противопоказаний лечащим врачом могут быть выписаны нитраты.
При высоком риске инфаркта может быть показано хирургическое вмешательство. Решение в каждом конкретном случае принимается индивидуально. Задействуют такие тактики, как стентирование, шунтирование.
В развитии болезни играют роль как психологические, так и физиологические факторы. Лечение ИБС — это не всегда болезненная операция и длительный восстановительный период. При раннем обращении можно обойтись приемом лекарств, но при этом нужно придерживаться ЗОЖ. Опытный кардиолог определит тактику и поможет продлить жизнь. В ЧСЦ работают только высококвалифицированные специалисты, готовые прийти вам на помощь. Узнайте подробнее о наших врачах и возможностях клиники на сайте «Чеховского сосудистого центра».
Ишемическая болезнь сердца (ИБС) — симптомы и лечение
Что такое ишемическая болезнь сердца (ИБС)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Колесниченко Ирины Вячеславовны, кардиолога со стажем в 26 лет.
Над статьей доктора Колесниченко Ирины Вячеславовны работали литературный редактор Вера Васина , научный редактор Елена Карченова и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Ишемическая болезнь сердца (ИБС) — это острое или хроническое заболевание, связанное с уменьшением или полной остановкой кровоснабжения мышечной ткани сердца. Оно возникает из-за сужения просвета артерий сердца при появлении в них атеросклеротических бляшек. Приток крови к сердцу и его питание уменьшается или прекращается совсем, что приводит к развитию ишемии.
Чаще всего болезнь проявляется приступом боли в области сердца (стенокардией) на фоне физической или эмоциональной нагрузки. Если нагрузка чрезмерна, может развиться инфаркт (омертвение) миокарда [5] .
Краткое содержание статьи — в видео:
Распространённость ИБС
В экономически развитых странах ИБС очень распространена. По данным Всемирной организации здравоохранения, смертность от заболеваний сердца и сосудов составляет 31 % и является самой частой причиной летальных исходов в мире. В Российской Федерации смертность от заболеваний сердца и сосудов составляет 57 %, из которых на долю ИБС выпадает 29 %.
Ишемической болезнью сердца страдают не только пожилые, но и люди более молодого возраста, например мужчины в возрасте 40 лет. Однако частота ишемической болезни сердца значительно увеличивается с возрастом [3] .
Причины ИБС
Причиной возникновения и развития ИБС является атеросклероз сердечных (коронарных) артерий, которые снабжают кровью миокард. Различают модифицируемые (изменяемые) и немодифицируемые (неизменяемые) факторы риска развития ИБС.
Изменяемые факторы, устранение или коррекция которых значимо уменьшают риск возникновения и развития ИБС:
1. Курение. Доказано, что курение увеличивает смертность от заболеваний сердца и сосудов (включая ИБС) на 50 %. Нужно отметить, что риск растёт с возрастом и количеством выкуренных сигарет. Бензол, никотин, аммиак, угарный газ, содержащиеся в табачном дыме, вызывают повышение артериального давления и увеличение частоты сердечных сокращений (тахикардию). Курение усиливает свёртывание крови и развитие атеросклероза, способствует развитию спазма сердечных артерий.
2. Высокий уровень холестерина (гиперхолестеринемия). Благодаря многочисленным исследованиям, проведённым в разных странах мира, установлено, что увеличение в крови уровня общего холестерина является независимым фактором риска развития ИБС как у мужчин, так и у женщин. У лиц с умеренным повышением уровня холестерина (5,2-6,7 ммоль/л) ИБС встречается в два раза чаще, чем у людей с нормальным уровнем холестерина крови (меньше 5,2 ммоль/л). При выраженном повышении холестерина (больше 6,7 ммоль/л) заболеваемость ИБС возрастает в 4-5 раз. На риск возникновения и развития ИБС наиболее влияет так называемый «плохой» холестерин липопротеинов низкой плотности (ХСЛПНП).
3. Артериальная гипертония. Риск развития ИБС при стойком увеличении артериального давления повышается в три раза, особенно при наличии патологических изменений в органах-мишенях (например, в сердце и почках).
4. Сахарный диабет. Атеросклероз и ИБС развиваются на 10 лет раньше у больных сахарным диабетом по сравнению с людьми, не имеющими этого заболевания.
5. Снижение уровня «хорошего» холестерина липопротеинов высокой плотности (ХСЛПВП) и повышение содержания триглицеридов (ТГ) в крови.
6. Низкая физическая активность (гиподинамия).
7. Питание с излишней калорийностью и высоким содержанием животных жиров.
8. Стрессовые факторы и тип личности А (стресс-коронарный профиль). Для людей с так называемым стресс-коронарным профилем (тип личности А) характерны следующие черты: гнев, депрессия, ощущение постоянной тревоги, агрессивность. Психоэмоциональный стресс в сочетании с указанными особенностями личности сопровождается высоким выбросом в кровь катехоламинов. Это увеличивает частоту сокращений сердца, вызывает повышение артериального давления и усиливает потребность сердечной мышцы в кислороде.
Факторы, которые не могут быть изменены:
2. Пожилой возраст.
3. Раннее развитие ИБС (в частности инфаркта миокарда) у близких родственников пациента.
4. Менопауза и постменопаузальный период. Гормональная функция яичников защищает женский организм от развития ИБС. Риск развития заболевания у женщин возрастает после наступления менопаузы.
Следует подчеркнуть, что риск ИБС увеличивается при сочетании нескольких факторов.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы ишемической болезни сердца
Симптомы ИБС зависят от клинической формы заболевания. Основные формы:
- внезапная сердечная (коронарная) смерть;
- стенокардия («грудная жаба», боли в сердце);
- инфаркт (омертвение) миокарда;
- кардиосклероз (замещение мышечной ткани соединительной);
- недостаточность кровообращения;
- нарушения ритма сердца;
- безболевая ишемия миокарда.
Симптомы внезапной сердечной смерти
При внезапной сердечной (коронарной) смерти приблизительно через три минуты после остановки кровообращения в клетках коры головного мозга происходят необратимые изменения, поэтому необходима незамедлительная диагностика и оказание неотложной помощи. Причина этого состояния заключается во внезапной фибрилляции желудочков — сбое сердечного ритма, который характеризуется хаотичным сокращением мышцы сердца с высокой частотой.
Через 3-4 секунды после наступления фибрилляции появляются головокружение и слабость. Через 15-20 секунд человек теряет сознание. Через 40 секунд развиваются характерные судороги — однократное тоническое сокращение скелетных мышц. В это же время, то есть через 40-45 секунд, начинают расширяться зрачки и достигают максимального размера через 1,5 минуты. Максимально расширенные зрачки указывают на то, что прошла половина времени, в течение которого клетки головного мозга ещё возможно восстановить. Дыхание сначала шумное и частое, затем постепенно урежается. На второй минуте внезапной сердечной смерти дыхание прекращается [5] .
Симптомы стенокардии
При стенокардии, которая является одной из наиболее частых клинических форм ИБС, возникают приступообразные боли или ощущение дискомфорта в области сердца. Это происходит из-за недостаточного кровоснабжения сердечной мышцы (ишемии), которая связана с уменьшением притока крови, но без развития некроза (омертвения) сердечной мышцы.
Чаще всего боли носят сжимающий и давящий характер и возникают приступообразно. Наиболее типична локализация боли за грудиной. В большинстве случаев боль появляется внутри грудной клетки, в области верхней части грудины, а затем распространяется на всю область сердца.
Реже боль начинается слева, около грудины, возможна её локализация в области эпигастрия. Боли часто сопровождаются тягостными ощущениями, чувством приближающейся смерти, «сердечной тоски», иногда тошнотой и даже рвотой.
Для стенокардии характерна иррадиация (распространение) боли в левое плечо или левую руку (кисть, левый мизинец), левую лопатку, в шейную область, нижнюю челюсть и зубы, редко — в правое плечо, правую лопатку и даже в поясничную область.
Нужно отметить, что в некоторых случаях боль при стенокардии может локализоваться не за грудиной, а в нетипичном месте, например только в местах иррадиации или в правой половине грудной клетки.
Боль при стенокардии достаточно интенсивна, но у каждого пациента её сила различна, что объясняется порогом болевой чувствительности. Существуют также безболевые формы ИБС.
Факторы, вызывающие приступ стенокардии. Основными факторами, вызывающими болевые приступы, являются физическая и эмоциональная нагрузка, повышение артериального давления и тахикардия (независимо от причины её возникновения).
Основным клиническим симптомом спастической стенокрадии является внезапно возникающий в состоянии покоя, вне связи с физической нагрузкой или подъёмом артериального давления, приступ интенсивной боли в области сердца. Эта боль имеет, как правило, типичную загрудинную локализацию и распространение и продолжается 10-20 минут. Характерной особенностью является появление приступов болей в промежутке времени от полуночи до 8 часов утра, нередко в 3-4 часа ночи. Приступы стенокардии иногда становятся цикличными, в виде серий атак из 2-5 приступов, следующих один за другим с интервалами от 2-15 до 30-60 минут. Приступы стенокардии бывают одиночными, но могут возникать регулярно: один раз в сутки, один раз в неделю или месяц.
Симптомы инфаркта миокарда
Самый характерный симптом инфаркта миокарда — боль. У большинства пациентов боли в области сердца являются чрезвычайно интенсивными. Больные характеризуют их как сильные, давящие, сжимающие. Многие больные отмечают интенсивные жгучие или острые «кинжальные» боли. В типичных случаях у большинства больных боль локализуется в загрудинной области, однако довольно часто захватывает зону слева от грудины или даже всю поверхность грудной клетки. Боль всегда продолжается несколько десятков минут. Во время болевого приступа пациенты испытывают чувство страха смерти, обречённости, тоски, бывают беспокойны и возбуждены [5] .
Патогенез ишемической болезни сердца
В основе развития ИБС лежит сужение или полная закупорка сердечных артерий атеросклеротическими бляшками, а также тромботическими массами (при инфаркте миокарда). При заболевании потребность миокарда в кислороде и обеспечение его кровью не соответствуют друг другу. Сердечной мышце не хватает крови, которая доставляет кислород и питательные вещества к её клеткам.
Одной из наиболее распространённых форм ИБС является стенокардия («грудная жаба»). Различают несколько патогенетических видов стенокардии:
1. Стенокардия, обусловленная увеличением потребности миокарда в кислороде. Повышенную потребность миокарда в кислороде у больных стенокардией могут вызывать:
- избыточное выделение адреналина и возбуждение симпатической нервной системы под влиянием психоэмоционального и физического напряжения, при этом возникает учащённое сердцебиение (тахикардия);
- приём пищи, особенно переедание и употребление продуктов, вызывающих повышенное газообразование в кишечнике;
- половой акт, сопровождающийся эмоциональной и физической перегрузкой, активацией сердечно-сосудистой системы;
- тахикардия любого происхождения — при повышении температуры тела, избыточной функции щитовидной железы (тиреотоксикозе), волнениях и переживаниях, физических нагрузках и др.;
- гипокалиемия (снижение концентрации калия в крови);
- воздействие холода, а также вдыхание морозного воздуха.
2. Стенокардия, возникающая в результате временного недостатка обеспечения сердечной мышцы кислородом. В этом случае сужение, вызванное бляшкой в сердечной артерии, усиливается «наслоением» дополнительного спазма и, вследствие этого, динамическим ухудшением коронарного кровотока. Спазм артерий сердца часто провоцируется холодом, психоэмоциональными стрессовыми ситуациями и внезапным повышением артериального давления.
3.Смешанная стенокардия (встречается наиболее часто). В происхождении смешанной стенокардии играют роль как увеличение потребности миокарда в кислороде, так и снижение кровотока по сердечным артериям, в результате чего уменьшается обеспечение миокарда кислородом.
При стенокардии вне зависимости от её патогенетического типа в сердечной мышце происходят однотипные нарушения обменных процессов. Нарушение энергетического метаболизма в миокарде сопровождается снижением его сократительной функции. Сначала страдает расслабление сердца во время диастолы (периода расслабления сердечной мышцы), далее нарушается сокращение сердца во время систолы (периода сокращения сердечной мышцы). Нарушение энергетического метаболизма приводит к изменению течения электрических процессов на мембранах мышечных волокон, что вызывает характерные для ишемии (недостаточного кровоснабжения) миокарда изменения на ЭКГ.
Основной причиной инфаркта (омертвения) миокарда является атеросклероз сердечных артерий (возникновение бляшек в артериальной стенке), разрыв атеросклеротической бляшки и развивающийся тромбоз (закупорка тромбом) артерии, снабжающей кровью миокард. Важное значение также имеет спазм коронарных артерий.
В основе внезапной сердечной смерти лежат следующие патологии:
- фибрилляция желудочков — несогласованные и очень быстрые сокращения желудочков;
- трепетание желудочков — сокращения желудочков скоординированы, но их частота слишком велика и выброс крови во время систолы из сердца в аорту не происходит;
- асистолия — полное прекращение деятельности сердца;
- электромеханическая диссоциация сердца — прекращение насосной функции левого желудочка при сохранении электрической активности сердца [8] .
Классификация и стадии развития ишемической болезни сердца
В Международной классификации болезней (МКБ-10) ишемическая болезнь сердца кодируется как I25.
ИБС включает в себя девять заболеваний:
- Инфаркт миокарда (первичный, повторный):
- с зубцом Q — крупноочаговый, сквозь всю стенку миокарда;
- без зубца Q — мелкоочаговый, не настолько обширный.
- Внезапная коронарная смерть, или первичная остановка сердца. Смерть наступает мгновенно или в пределах 1–6 часов, чаще всего вызвана фибрилляцией желудочков и не связана с признаками, позволяющими поставить какой-либо другой диагноз, кроме ИБС.
- Острый тромбоз коронарных артерий без развития инфаркта миокарда. Развивается на фоне тромболитической терапии и/или чрескожного коронарного вмешательства.
- Стенокардия.
- Инфаркт миокарда, перенесённый ранее.
- Ишемическая кардиомиопатия (недостаточность кровообращения).
- Безболевая или «немая» ишемия миокарда — клиническая форма ИБС, при которой преходящее нарушение снабжения сердечной мышцы кровью не сопровождается болевым приступом и выявляется только с помощью инструментальных методов обследования.
- Нарушение сердечного ритма и проводимости.
- Гемодинамически значимый атеросклероз коронарных артерий[11] .
Но на практике при стабильной (не острой) ишемической болезни сердца врачи чаще пользуются более удобной, клинической классификацией. Она включает в себя четыре формы:
- Стенокардия:
- стабильная стенокардия напряжения — существует более одного месяца, характеризуется стереотипными (одинаковыми) приступами боли или дискомфорта в области сердца в ответ на одну и ту же нагрузку;
- вазоспастическая стенокардия — возникает из-за спонтанного спазма коронарной артерии на фоне покоя или нагрузки, обычно не приводит к инфаркту миокарда;
- микрососудистая стенокардия — связана со спазмом микрососудов, развивается редко.
- Постинфарктный очаговый кардиосклероз.
- Безболевая ишемия миокарда.
- Ишемическая кардиомиопатия[12] .
Согласно функциональной классификации стенокардии, разработанной Канадским сердечно-сосудистым обществом, различают следующие классы стенокардии:
- I класс. Повседневная, обычная физическая нагрузка (ходьба или подъём по лестнице) не вызывает болевого приступа. Боль появляется в результате интенсивной, быстрой или длительной нагрузки.
- II класс. Наблюдается небольшое ограничение повседневной деятельности и привычной физической активности. Приступы боли возникают при ходьбе по ровному месту в среднем темпе (от 80 до 100 шагов в минуту) на расстояние более 500 метров, при подъёме по лестнице более, чем на один этаж. Риск возникновения приступа стенокардии повышается при эмоциональном возбуждении, после еды, в холодную и ветреную погоду, утром после пробуждения.
- III класс. Выраженное ограничение повседневной физической активности. Приступы боли возникают при ходьбе в нормальном темпе по ровному месту на расстояние от 100 до 500 метров и при подъёме на один этаж.
- IV класс. Минимальная бытовая и эмоциональная нагрузка вызывают боль, пациенты не способны выполнить какую-либо физическую нагрузку без приступа стенокардии. Приступ боли возникает при ходьбе по ровному месту на расстояние менее 100 метров. Характерна боль в покое, во время сна и при переходе в горизонтальное положение [2] .
Осложнения ишемической болезни сердца
К осложнениям ИБС относятся аритмии сердца и нарушения проводимости. Они связаны с ишемией (недостаточным кровоснабжением) в области синусового узла, атриовентрикулярного соединения и других отделов проводящей системы сердца.
Нарушения ритма и проводимости часто осложняют течение инфаркта (омертвения) сердечной мышцы. Хроническая ишемия (недостаточное кровоснабжение) миокарда при ИБС вызывает:
- диффузный кардиосклероз (замещение очага омертвения сердечной мышцы соединительной тканью);
- изменение сердечной мышцы;
- ишемическую кардиомиопатию (снижение сократительной способности миокарда); .
Сердечная недостаточность может осложнять течение различных форм ИБС, но может быть и её единственным проявлением.
Постинфарктный кардиосклероз диагностируется через два месяца от момента возникновения инфаркта миокарда. Диагностика основывается на выявлении зоны отсутствия сокращения миокарда при ультразвуковом исследовании сердца, а также на основании наличия различных аритмий сердца и нарушений проводимости. Постинфарктный кардиосклероз способствует развитию недостаточности кровообращения [2] .
Летальные случаи могут быть как формой ИБС (внезапная сердечная смерть), так и осложнением её течения при нарушениях ритма.
Диагностика ишемической болезни сердца
Ранняя и своевременная диагностика ИБС имеет большое значение. Стенокардию напряжения с чёткой клинической картиной (то есть со всеми классическими типичными характеристиками стенокардитической боли) выявить сравнительно легко. Однако вероятный диагноз стенокардии необходимо подтвердить лабораторными и инструментальными методиками.
Лабораторная диагностика
Основным диагностическим показателем является липидный спектр. Его исследование показано всем пациентам с ИБС. Все остальные лабораторные анализы крови и мочи проводятся, чтобы исключить сопутствующие заболевания, ухудшающие прогноз и течение ИБС: тромбоцитоз, тромбоцитопению, эритремию, анемию, сахарный диабет и дисфункцию щитовидной железы.
В целом при подозрении на ИБС необходимо выполнить:
- развёрнутый общий анализ крови;
- анализ крови на гликированный гемоглобин;
- глюкозотолерантный тест (натощак);
- анализ крови на креатинин, чтобы вычислить скорость клубочковой фильтрации;
- биохимический анализ крови;
- исследование липидного спектра, в частности общего холестерина, триглицеридов, липопротеидов высокой плотности («хорошего» холестерина), низкой и очень низкой плотности.
Инструментальная диагностика
Запись ЭКГ во время приступа боли важна, но не всегда удается зафиксировать её во время болевого приступа, так как он продолжается недолго, пациент прекращает нагрузку, останавливается и принимает нитроглицерин.
Важно отметить, что изменения ЭКГ во время болевого приступа, а также в межприступный период могут отсутствовать.
Очень важно обращать внимание на изменения ЭКГ во время болевого приступа. Если изменений нет, то вероятность нестабильной ИБС меньше, чем при наличии изменений, но полностью исключить ИБС нельзя. В межприступный период изменения ЭКГ чаще всего отсутствуют.
Для постановки диагноза «ИБС» и «стенокардия» применяется холтеровское ЭКГ-мониторирование — регистрация ЭКГ проводится в условиях привычной для пациента активности в течение суток или дольше. Во время суточного мониторирования обследуемый ведёт дневник суточной активности, в котором отмечает время сна, режим питания, вид и время физической активности, возникающие в течение суток симптомы (боли в области сердца, головокружения, обморочные состояния и др.) и время их появления. Суточное холтеровское мониторирование ЭКГ позволяет не только диагностировать ИБС, но и выявить нарушения ритма, а также признаки высокого риска коронарных осложнений.
Для выявления ИБС, скрытой недостаточности кровоснабжения сердца и оценки резервов сердечного кровотока используются нагрузочные ЭКГ-тесты, которые провоцируют ишемию (недостаточное кровоснабжение) миокарда путём повышения потребности сердечной мышцы в кислороде.
Чаще всего применяются ЭКГ-пробы с физическими нагрузками:
- велоэргометрия (ВЭМ);
- тредмил-тест – проба с бегущей дорожкой.
Противопоказания для проведения нагрузочных тестов:
- острый инфаркт миокарда;
- тяжёлая степень недостаточности кровообращения;
- быстро прогрессирующая или нестабильная стенокардия;
- высокое артериальное давление;
- аневризмы (выпячивания стенок) сосудов;
- выраженный аортальный стеноз (сужение аортального клапана);
- острый тромбофлебит (закупорка вен нижних конечностей сгустком крови);
- выраженные нарушения сердечного ритма;
- тяжёлая дыхательная недостаточность;
- острые инфекционные заболевания [8] .
Критериями положительной пробы с нагрузкой, свидетельствующими о наличии ИБС являются:
- развитие во время пробы типичного приступа стенокардии;
- изменение интервала ST по «ишемическому» типу (косонисходящее или горизонтальное снижение ST со значимой амплитудой и длительностью);
- возникновение различных желудочковых нарушений ритма при умеренной нагрузке (менее 70 % от максимальной частоты сердечных сокращений);
- приступ удушья;
- падение артериального давления на 25-30 % от исходного уровня.
Сцинтиграфия миокарда — радиоизотопное исследование сердца с нагрузкой и в покое. Этот неинвазивный и не опасный для жизни метод исследования помогает диагностировать ИБС за несколько лет до появления первых приступов стенокардии. Благодаря накоплению изотопа в жизнеспособной ткани миокарда можно оценить полноценность кровоснабжения сердца и отличить ИБС от болей в груди.
К первичным неинвазивным методам диагностики также относится МРТ коронарных артерий и мультиспиральная компьютерная томография коронарных артерий (МСКТ), которую можно дополнить контрастированием.
Селективная коронарная ангиография — исследование коронарных артерий с помощью рентгена после введения в них контрастного вещества через специальные катетеры по плечевой или бедренной артерии. В плановом порядке она проводится при очень низкой толерантности к нагрузкам, отсутствии эффекта медикаментозной терапии, потери трудоспособности пациента из-за частых болевых приступов. С помощью ангиографии нельзя поставить диагноз, но она обязательно проводится после постановки диагноза, чтобы подобрать метод оперативного лечения ИБС: аорто-коронарное шунтирование или стентирование артерий сердца.
Стабильную стенокардию нужно отличать от других форм стенокардии и инфаркта миокарда. Инфаркт миокарда отличается от стенокардии значительно большей интенсивностью и продолжительностью болей в области сердца, неэффективностью приёма нитроглицерина, характерными инфарктными признаками на ЭКГ. При инфаркте миокарда наблюдаются увеличение СОЭ (скорости оседания эритроцитов), повышенное содержание в крови кардиоспецифических ферментов: КФК-МВ, ЛДГ-1, тропонина Т и I.
При диагностике вазоспастической стенокардии во время селективной коронарографии не обнаруживается явных признаков атеросклеротического поражения коронарных артерий. Однако коронарный спазм (сужение сердечных артерий) развивается в участках с минимальными атеросклеротическими изменениями, не влияющими на кровоток в артериях сердца ни в покое, ни под влиянием физической нагрузки.
Одним из важных факторов риска развития вазоспастической стенокардии является курение. Предрасполагающим фактором может служить снижение магния в крови (гипомагниемия). Провоцировать приступ боли могут гипервентиляция (учащение дыхания), локальное или общее охлаждение. На ЭКГ во время приступа появляются характерные изменения.
«Немая» (безболевая) форма ИБС может быть выявлена при суточном мониторировании ЭКГ по Холтеру. Безболевая ишемия может быть самостоятельной формой ИБС или сочетаться с другими её формами (аритмиями и стенокардией).
Диагноз инфаркта миокарда основан на типичной клинической картине, данных ЭКГ, определении в крови биомаркеров некроза сердечной мышцы.
Важное значение в диагностике инфаркта миокарда имеют результаты лабораторных исследований:
- общий анализ крови отражает резорбционно-некротический синдром (обусловлен всасыванием продуктов распада сердечной мышцы), характерны изменения в биохимическом анализе сыворотки крови;
- маркерами гибели клеток сердечной мышцы (миоцитов) являются изменения концентрации в крови креатинфосфокиназы (КФК), лактатдегидрогеназы (ЛДГ), аспартатаминотрансферазы (АСАТ), содержание в крови миоглобина, кардиотропонинов Т и I (TnT и TnI) [2] .
При УЗИ сердца выявляется важнейший признак инфаркта миокарда — нарушение локальной сократимости миокарда. Эхокардиография позволяет оценить состояние сократительной функции миокарда путём оценки фракции выброса. А также выявить такие осложнения острого инфаркта, как образование пристеночных тромбов (сгустков крови) в полостях сердца, появление аневризмы сердца, разрыва межжелудочковой перегородки или отрыва сосочковых мышц. В стационаре больному проводится экстренная селективная коронарная ангиография. Во время этого исследования можно выявить закупоренную артерию и восстановить её проходимость.
Диагноз внезапной смерти должен быть поставлен незамедлительно в течение 10-15 секунд, при этом нельзя тратить драгоценное время на определение артериального давления, выслушивание тонов сердца, поиски пульса на лучевой артерии и запись ЭКГ. Пульс следует определять только на сонной артерии.
Диагноз клинической смерти ставится на основании следующих основных диагностических критериев:
- отсутствие сознания;
- отсутствие дыхания или внезапное появление шумного и частого дыхания;
- отсутствие пульса на сонных артериях;
- расширение зрачков;
- изменение цвета кожи, появление бледно-серой окраски кожи лица.
Лечение ишемической болезни сердца
Лечение ИБС при стабильной стенокардии включает антиангинальные средства, антиагреганты, разжижающие кровь, коррекцию уровня холестерина, психофармакологические воздействия, хирургическое лечение, санаторно-курортное лечение, устранение факторов риска, физические тренировки, изменение образа жизни.
Медикаментозное лечение ИБС
Применение антиангинальных препаратов является основой лечения стабильной стенокардии, так как они уменьшают действие основного механизма ИБС — несоответствие между потребностью сердечной мышцы в кислороде и доставкой его к ней.
Различают следующие группы антиангинальных средств:
- Нитраты (короткие и пролонгированные формы) — устраняют спазм, расширяют сердечные артерии, улучшают коронарный коллатеральный (обходной) кровоток (нитроглицерин, изосорбида мононитрат, изосорбида динитрат).
- Блокаторы бета-адренергических рецепторов — уменьшают потребность сердечной мышцы в кислороде за счёт снижения частоты сердечных сокращений и артериального давления, увеличивают доставку кислорода к миокарду с помощью увеличения коллатерального (обходного) кровотока, обладают антиаритмической активностью и повышают порог возникновения фибрилляции желудочков (бисопролол, метопролол, небиволол).
- Антагонисты кальция — тормозят вход ионов кальция внутрь клеток сердца и тем самым предупреждают их повреждение, расширяют коронарные артерии, уменьшают потребление кислорода сердечной мышцей за счёт снижения артериального давления и частоты сердечных сокращений (верапамил, дилтиазем, амлодипин).
- Активаторы калиевых каналов — активируют калиевые каналы, благодаря чему блокируется поступление кальция в гладкомышечные клетки и расширяются коронарные артерии (никорандил).
- Антиагреганты (препараты снижающие функциональную активность тромбоцитов) обязательно должны включаться в программу лечения ИБС. Наиболее часто используются ацетилсалициловая кислота («Кардиомагнил», «Тромбо-асс», «Аспирин-кардио») и клопидогрель.
Нормализация липидного профиля оказывает благоприятное влияние на состояние коронарного кровотока и уменьшает клинические проявления ИБС. Коррекция липидных нарушений проводится с помощью диеты, средств, снижающих холестерин (статинов) и физической активности. Статины (аторвастатин, розувастатин) назначаются индивидуально в дозировках, способствующих снижению «плохого» холестерина до целевого уровня [5] .
Пациента с острым инфарктом миокарда (ИМ) необходимо оперативно доставить в стационар для профилактики осложнений и увеличения шансов на выживание. Лечение определяется стадией инфаркта миокарда:
- в остром и острейшем периоде цель лечения заключается в том, чтобы предотвратить увеличения очага омертвения сердечной мышцы, устранить боль и другие симптомы;
- при переходе болезни в подострую стадию и в постинфарктном периоде цель лечебного воздействия — снизить риска рецидива и возможных осложнений.
Одной из главных задач терапии острого инфаркта является восстановление тока крови по сердечным артериям. Обязательно необходимо купировать боль. Интенсивность боли в этом периоде так велика, что пациент может погибнуть из-за остановки сердца от неё. Необходимо провести профилактику тяжёлых осложнений [9] .
Для лечения острого ИМ применяют лекарственные препараты из различных фармакологических групп:
- Обезболивающие препараты. Используются анальгетики из группы наркотических обезболивающих препаратов (морфин, «Омнопон», «Промедол») в сочетании с анальгином, антигистаминными препаратами («Димедрол»).
- Тромболитическая терапия. Цель этой терапии — растворить тромб в сердечной артерии и восстановить магистральный кровоток в артериях сердца, а также предупредить дальнейшее тромбообразования. Восстановление тока крови направлено на предотвращение распространения зоны омертвения сердечной мышцы. Чем меньше зона некроза (омертвения), тем больше шансы больного на успешную реабилитацию, ниже риск возникновения осложнений, многие из которых являются опасными для жизни. Для растворения тромба внутривенно вводятся тромболитики (стрептокиназа, урокиназа, альтеплаза).
- Атиагреганты. Препараты из этой группы влияют на клетки крови (тромбоциты и эритроциты). Действие антиагрегантов препятствует склеиванию тромбоцитов, при этом улучшается кровоток. Основным применяемым препаратом является «Аспирин» (ацетилсалициловая кислота), также используются ингибиторы P2Y12-рецепторов тромбоцитов (тикагрелор, прасугрел и клопидогрель).
Хирургическое лечение ИБС
Восстановление кровотока по сердечным артериям возможно также с помощью хирургического лечения (стентирование или аорто-коронарное шунтирование). В основе процедуры коронарного стентирования лежит проведение баллонного катетера в узкий участок коронарной артерии под контролем рентгена. При этом атеросклеротическая бляшка «раздавливается», а просвет артерии сердца расширяется. После этого в сосуд может быть установлен стент — прочная сетчатая трубочка, напоминающая пружинку, которая повторяет рельеф сосуда и поддерживает его каркас.
Для ограничения зоны ишемии и некроза (омертвения) сердечной мышцы необходимо кроме восстановления кровотока в артериях сердца уменьшить нагрузку на сердце. С этой целью используются бета-блокаторы, которые снижают частоту сердечных сокращений [10] .
Прогноз. Профилактика
На прогноз при ишемической болезни влияет:
- наличие факторов риска и возраст;
- выраженность симптомов стенокардии и её функциональный класс;
- результаты инструментальных исследований, в частности проб с нагрузкой;
- перенесённый инфаркт миокарда;
- характер лечения ИБС, в том числе использование методов реваскуляризации миокарда (аорто-коронарное шунтирование, стентирование).
Неблагоприятно влияют на прогноз следующие факторы:
- недавний (до 1 года) инфаркт миокарда;
- перенесённая внезапная коронарная смерть с успешной реанимацией;
- впервые возникшая стенокардия (после её стабилизации прогноз улучшается);
- III и IV функциональный класс стенокардии;
- усиление и увеличение продолжительности или появление приступов стенокардии в покое у больных со стабильной стенокардией напряжения;
- кардиомегалия (увеличение сердца), нарушения ритма, сердечная недостаточность;
- пожилой возраст;
- изменения ЭКГ в покое;
- артериальная гипертензия и гипертрофия левого желудочка;
- положительные результаты нагрузочной пробы (чем ниже толерантность к физической нагрузке и чем более выражены изменения ЭКГ, тем хуже прогноз);
- снижение фракции выброса, определяемой при проведении по УЗИ сердца;
- многососудистое поражение коронарного русла по данным селективной коронарной ангиографии.
Профилактика ИБС
Профилактика ишемической болезни бывает первичная или вторичная [3] . Первичная профилактика направлена на предотвращение развития атеросклероза и ИБС и заключается в устранении или уменьшении действия обратимых факторов риска. Основными обратимыми факторами риска являются курение, артериальная гипертензия, гиперлипидемия (повышение холестерина).
Важнейшими мероприятиями в рамках первичной профилактики является нормализация образа жизни, что предполагает:
- ограничить соль и жиры в пище;
- контролировать артериальное давление;
- быть физически активным — рекомендуются утренняя гимнастика, дозированная ходьба, бег, занятия в оздоровительных группах, спортивные игры, ходьба на лыжах и т. д.;
- прекратить курить и отказаться от злоупотребления алкоголем: у лиц, выкуривающих пачку сигарет в день, риск развития ИБС значительно выше, чем у некурящих; курение значительно повышает риск внезапной смерти; атеросклероз сердечных артерий у курящих выражен сильнее, чем у некурящих;
- устранить отрицательные психоэмоциональные стрессовые ситуации, создать состояние психического комфорта как на работе, так и дома, использовать психотерапию.
Меры профилактики прогрессирования ИБС (вторичная профилактика):
1. Контролировать уровень артериального давления. При повышении АД нужно принимать гипотензивные (снижающие артериальное давление) медикаментозные препараты, которые подбирает врач в зависимости от уровня давления и наличия сопутствующих заболеваний. Цель лечения — снизить артериальное давление до 130/80 мм рт. ст. Идти к этому целевому уровню нужно постепенно и только под контролем лечащего врача.
2. Контролировать уровень холестерина. У больных ИБС уровень общего холестерина должен быть ниже 4,5 ммоль/л (желательно менее 4,0 ммоль/л), а уровень холестерина ЛПНП — менее 1,5 ммоль/л. Необходимо придерживаться здорового питания и принимать препараты, снижающие уровень холестерина в крови.
3. Прекратить курить. Курение и здоровье несовместимы! Отказ от этой вредной привычки значительно уменьшает риск инфаркта и инсульта независимо от возраста и стажа курения.
4. Увеличить физическую активность. Рекомендуются ходьба, езда на велосипеде, плавание. Нагрузка должна быть разумной и хорошо переносимой, не вызывать приступы стенокардии или появление одышки. Перед тем, как приступить к физическим упражнениям, необходимо посоветоваться с врачом.
5. Принимать лекарства. Обязательно следует постоянно принимать назначенные лечащим врачом медикаментозные препараты для улучшения самочувствия, повышения переносимости физических нагрузок и улучшения прогноза — увеличения продолжительности жизни.
Источник https://medaboutme.ru/articles/lechenie_ishemicheskoy_bolezni_serdtsa_lekarstva_obraz_zhizni/
Источник https://chekhovsc.ru/blog/ishemicheskaya-bolezn-serdtsa-simptomy
Источник https://probolezny.ru/ishemicheskaya-bolezn-serdca/