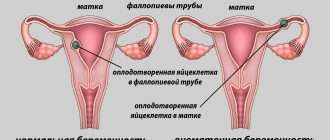
Как лечить цервициты у женщин?
Цервицит — это воспалительный процесс, поражающий влагалищную зону шейки матки. Действие лекарственных средств при цервиците направлено на уничтожение болезнетворных микроорганизмов, вызывающих развитие инфекции, ускоряют заживление повреждений и восстановление здоровой микрофлоры, а также предотвращают дальнейшее развитие заболевания.

Виды заболевания
Цервицит — это одно из наиболее распространенных заболеваний в гинекологии, сопровождаемое развитием воспаления маточной шейки в зоне влагалищных участков. Шейка матки — это природный «барьер», надежно защищающий репродуктивную систему женщины от болезнетворных микроорганизмов.
Под воздействием негативных факторов защитное действие органа нарушается, в результате чего болезнетворные бактерии проникают во влагалище и малый таз, вызывая болезнь.
Чаще всего она выявляется у женщин в детородном возрасте и значительно реже в период климакса. В зависимости от специфики развития воспалительного процесса заболевание делится на два вида:
- эндоцервицит — поражает оболочки слизистой цервикального канала;
- экзоцервицит — воспаляется влагалищная зона шейки.

В зависимости от причин возникновения заболевание подразделяется на инфекционный и неинфекционный тип. В первом случае воспаление слизистой вызвано инфекциями, передающимися при половом контакте. Во втором — с различными травмами и механическими повреждениями.
Также в зависимости от особенностей развития болезни цервицит может быть острый и хронический, который развивается при отсутствии своевременного и правильно подобранного лечения.
Основные причины развития цервицита связаны с различными вирусами, бактериями и простейшими, передающимися половым путем.
Медикаментозная терапия заболевания
При цервиците применяются эффективные противовоспалительные, антибактериальные и противогрибковые лекарственные средства — это зависит от природы и особенностей развития заболевания.
| Лекарство | Активное вещество | Производитель | Средняя стоимость |
| Азитромицин | Азитромицин | Фармстандарт-Лексредства, Россия | 90-250 рублей |
| Ацикловир | Ацикловир | ООО Озон, Россия | 45-185 рублей |
| Виферон | Интерферон альфа-2b | ООО «ФЕРОН», Россия | 290-850 рублей |
| Гексикон | Хлоргексидин | АО «Нижфарм», Россия | 200-270 рублей |
| Тержинан | Тернидазол | LABORATOIRES BOUCHARA-RECORDATI (Франция) | 400-530 рублей |
| Метронидазол | Метронидазол | А/С Такеда Фарма, Дания | 250-475 рублей |
| Клотримазол | Клотримазол | Фарма Вернигероде, Германия | 25-180 рублей |
| Пимафуцин | Натамицин | Теммлер Италиа С. Р. Л., Италия | 240-550 рублей |
| Флуконазол | Флуконазол | ООО Озон, Россия | 20-75 рублей |
Выбор лекарственного препарата зависит от конкретного возбудителя воспалительного процесса, формы и степени тяжести заболевания.

Медикаментозная терапия различных форм
Медикаментозное лечение заболевания подбирается в индивидуальном порядке в зависимости от формы, причины развития и возбудителя.
- инфекционный хламидийный — антибиотики Доксициклин, Сумамед, Максаквин, Таривид, Эритромицин;
- кандидозный — противогрибковые суппозитории (Дифлюкан);
- грибково-воспалительный — Тержинан;
- герпетический — противовирусные препараты Валтрекс, Ацикловир;
- папилломавирусный — интерфероны, цитостатики, амбулаторное иссечение кондилом;
- атрофический — эстрогены, ускоряющие восстановление эпителия слизистой.

При острой форме гинекологического заболевания, сопровождаемой ярко выраженными симптомами, медикаментозная терапия сопровождается применением антибактериальных средств, предназначенных для наружного нанесения. К ним относятся раствор Димексида, Хлорофиллипта, нитрат серебра.
В случае диагностирования инфекционной формы заболевания лечение проходит не только женщина, но и ее половой партнер.
Состояние пациентки и эффективность подобранной терапии контролируется при помощи кольпоскопии и лабораторных анализов.
Лечение лекарственными препаратами
Цервицит необходимо лечить противовирусными, антибактериальными, противогрибковыми препаратами. Недорогие противовоспалительные препараты, помогающие вылечить болезнь:
- Ацикловир;
- Виферон;
- Гексикон;
- Тержинан;
- Метронидазол.

Эти таблетки воздействуют непосредственно на воспалительный процесс, уменьшая его проявления и предотвращая дальнейшее развитие. Противовоспалительные лекарственные препараты повышают уровень иммунитета, позволяя организму самостоятельно бороться с возбудителями воспаления.
Острый и хронический цервицит лечат антибактериальными препаратами. Они применяются в том случае, когда развитие заболевания спровоцировано условно-патогенными микроорганизмами. Для терапии цервицита применяются эффективные антибиотики в различных фармакологических формах — таблетки, капсулы, свечи.
В случае грибкового происхождения заболевания назначаются противомикозные препараты — Клотримазол, Пимафуцин, Флуконазол, Ливарол. Длительность курса лечения определяется врачом и чаще всего составляет не более 7-10 суток.
На заключительной стадии лечения женщине назначаются антисептики местного действия, применяемые для обработки влагалища и маточной шейки — 3% раствор Димексида, Хлорофиллипт, нитрат серебра.

Антибактериальная терапия
При цервиците бактериального характера лечение заболевания проводится при помощи антибиотиков, предназначенных для перорального приема. В большинстве случаев назначаются следующие лекарственные препараты:
- тетрациклины — Доксициклин, Тетрациклин;
- макролиды — Кларитромицин, Макропен, Азитромицин, Ровамицин, Джозамицин;
- аминогликозиды — Амикацин;
- пенициллины — Амоксиклав, Амоксициллин, Ампициллин;
- фторхинолоны — Ципрофлоксацин, Офлоксацин, Норфлоксацин;
- цефалоспорины — Цефотаксим, Цефтриаксон.

Длительный прием антибиотиков сопровождается нарушением влагалищной микрофлоры, поэтому дополнительно назначаются лекарственные препараты для ее нормализации. К ним относятся Биофлор, Лактожиналь. Они не только восстанавливают здоровую флору, но и предотвращают рецидив заболевания.
В таких случаях назначаются вагинальные таблетки, капсулы или суппозитории Полижинакс, Гинокапс, Тержинан. Они содержат безопасные антибактериальные компоненты, снимают острые симптомы заболевания и предотвращают развитие вагинальной молочницы.

Лечение вирусного цервицита
Лечение вирусного цервицита считается одним из наиболее трудоемких и продолжительных. В основе терапии — применение противовирусных препаратов (Ацикловир, Виферон, Валтрекс). Дополнительно назначаются поливитаминные комплексы, которые повышают уровень иммунитета для активной борьбы с вирусами. Для лечения вирусного цервицита применяются мази, кремы и другие средства для местного нанесения — Бонафтон, Мегасин, Госсипол.
В случае папилломавирусного поражения женщине назначаются лекарственные препараты из группы цитостатиков, интерферонов. Если же гинекологическое заболевание сопровождается атрофическими поражениями необходимо восстановить маточный и влагалищный эпителий. Для этой цели применяются гормональные препараты, позволяющие восстановить баланс микрофлоры и ускорить заживление тканей шейки матки.
При вирусном заболевании женщина должна лечиться одновременно со своим половым партнером, так как чаще всего такие инфекции, как трихомониаз, гонорея или хламидиоз развиваются без ярко выраженных симптомов.

Особенности лечения гнойного цервицита
Гнойный цервицит — это наиболее распространенная и опасная форма гинекологического заболевания, которая провоцирует быстрое прогрессирование воспалительного поражения шейки матки.
Медикаментозное лечение гнойной формы болезни подбирается в зависимости от патогенных микроорганизмов, которые стали его возбудителями.
- Трихомониаз — часто становится причиной развития болезни маточной шейки. Для лечения применяется Метронидазол, который назначают по 0,5-1 г 1-2 раза в сутки.



Для повышения эффективности лекарственной терапии дополнительно назначаются интерфероны с иммуномодулирующим действием, а также препараты для восстановления нормальной, здоровой микрофлоры влагалища.
Лекарственные препараты при хроническом цервиците
Хроническая форма цервицита требует более длительного лечения, чем острая стадия заболевания. В большинстве случаев она сопровождается серьезной атрофией и истончением слизистых тканей шейки матки.
Для лечения хронической болезни назначаются гормональные лекарства, чаще всего в форме вагинальных суппозиториев — Эстриол, Овестин.
Они воздействуют непосредственно на очаг воспаления, ускоряют восстановление и регенерацию клеток, стимулируют заживление язв на поверхности слизистой. В наиболее тяжелых и запущенных случаях, когда консервативное лечение не принесло ожидаемых результатов, женщине назначается оперативное вмешательство.

Среди наиболее распространенных методик — лазеротерапия (иссечение пораженных участков слизистых при помощи лазерного луча), криотерапия (воздействие холодом) и диатермокоагуляция (воздействие импульсов микротока).
Перед проведением оперативного вмешательства проводится курс лечения сопутствующих патологий — эктропиона, кольпита, эндометрита, восстанавливается здоровая микрофлора репродуктивных органов. Эффективность лечения помогает контролировать цитограмма, которая соответствует состоянию маточной шейки по системе Бетесда и позволяет оценить эффективность терапии.
Эффективные народные средства
Для лечения цервицита применяются различные народные средства. Их лучше всего комбинировать с лекарственными препаратами — это повысит эффективность лечения. Народные рецепты наиболее действенны на начальных этапах гинекологического заболевания.
- Для приготовления эффективного народного средства нужно натереть на терке кусок хозяйственного мыла, после чего столовую ложку измельченного сырья залить 500 мл кипятка. Полученную жидкость следует применять для спринцеваний половых органов. Процедура проводится не чаще 1 раза в неделю.




Перед использованием любых народных средств лучше всего проконсультироваться с лечащим врачом, так как каждое из них имеет определенные противопоказания к использованию.
Несколько слов
Цервицит — это серьезное воспалительное заболевание, поражающее шейку матки и другие репродуктивные органы. Основными причинами болезни являются инфекции, передающиеся половым путем, а также аборты и травмы.
При отсутствии правильно подобранного и своевременного лечения заболевание быстро переходит в хроническую форму, которая несет опасные последствия для женского репродуктивного здоровья и требует продолжительного лечения.
Цервицит — симптомы и лечение
Что такое цервицит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Батаршиной Ольги Игоревны, гинеколога со стажем в 19 лет.
Над статьей доктора Батаршиной Ольги Игоревны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Цервицит — это воспалительное заболевание шейки матки, которое развивается под влиянием различных агентов (как инфекционных, так и неинфекционных) [2] .
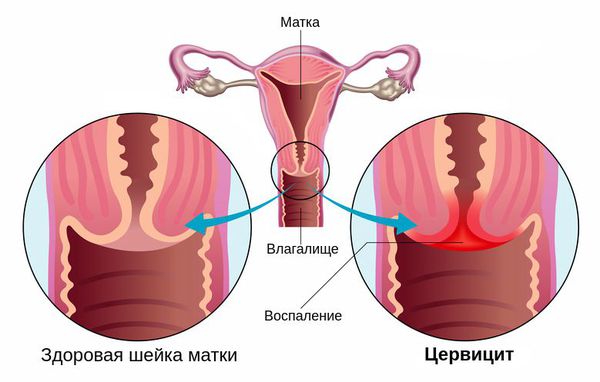
Распространённость цервицита у женщин достигает 10-45 %. Наиболее часто его вызывают возбудители, передаваемые половым путём, такие как гонокок, хламидия, трихомонада, вирус герпеса, бледная трепонема и др. [7] [8] [11] . Также причиной возникновения цервицита являются различные заболевания, аллергические реакции на противозачаточные спермициды, латекс в составе презервативов или продукты женской гигиены, такие как мыла, гели для душа или дезодоранты.
Длительный и вялотекущий дисбиоз влагалища (бактериальный вагиноз) также рассматривается как одна из возможных причин цервицита, поскольку на фоне изменения уровня кислотности влагалища меняется и соотношение видов влагалищной микрофлоры.
В зоне риска по возникновению цервицита находятся женщины, которые:
- ведут активную и беспорядочную половую жизнь без использования презерватива;
- имеют сразу несколько половых партнёров;
- рано начали жить половой жизнью;
- уже болели инфекциями, передающимися половым путём;
- ранее перенесли цервицит (доказано, что рецидив заболевания возможен у 8-25 % женщин) [30] .
Также доказано, что фоном для развития воспаления шейки матки и его хронизации является местный иммунодефицит, связанный с нарушением защитной функции слизистой оболочки.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы цервицита
Возможно как симптомное, так и бессимптомное течение заболевания [31] .
При бессимптомном процессе диагноз «цервицит» может быть поставлен:
- при неудовлетворительных результатах мазков — повышенном уровне лейкоцитов (клеток крови, отвечающих за иммунный ответ на внедрение инфекционных агентов);
- на основан ии визуального осмотра шейки матки врачом-гинекологом — покраснения и отёка шейки матки.
При симптомном течении заболевания женщину могут беспокоить:
- сероватые или бледно-жёлтые выделения из влагалища;
- аномальные кровянистые выделения во время или после полового контакта, а также в перерывах между менструациями [31] ;
- боль во время секса;
- затруднённое, болезненное или частое мочеиспускание;
- тазовая боль или, в редких случаях, лихорадка.
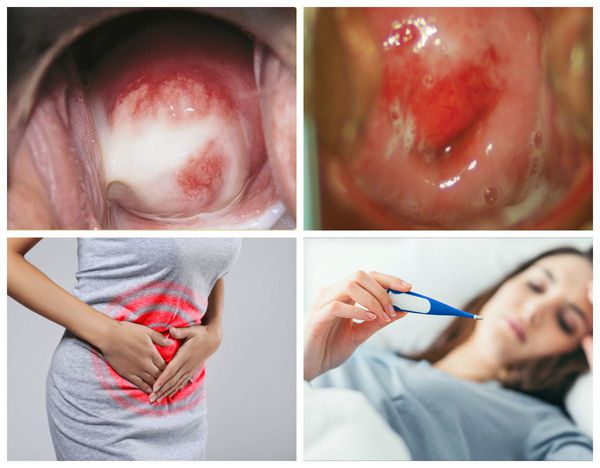
Патогенез цервицита
Когда речь идет о патогенезе цервицита, прежде всего необходимо обозначить понятия, о которых пойдёт речь.
Шейка матки представляет собой гладкомышечный орган длиной 2-3 см, образованный соединительной тканью. Основная функция данной части матки — барьерная. Она реализуется за счёт секрета (выделений) слизистой , которая препятствует попаданию патогенных возбудителей в матку, маточные трубы и малый таз. В состав секрета входят как иммуноглобулины всех классов ( IgG, IgM, IgA и др. ), так и вещества, обладающие высокой расщепляющей и бактерицидной активностью.
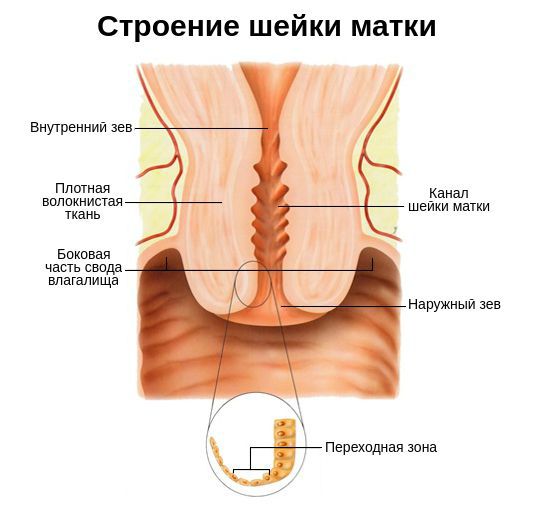
Также шейку матки защищает микрофлора влагалища . Она состоит из анаэробных и аэробных бактерий, причём первых в десять раз больше, чем вторых. Такое соотношение создаёт определённый уровень кислотности слизистой, который не позволяет патогенным микроорганизмам внедряться в полость матки [8] .
Циклическое воздействие половых гормонов на женский организм позволяет сохранять микрофлору влагалища в норме, тем самым защищать шейку матки:
- в первой фазе менструального цикла под воздействием эстрогенов синтезируется гликоген, стимулируется выработка слизистого секрета, выполняющего барьерную функцию [4][17][27] ;
- во второй фазе цикла под воздействием прогестерона происходит подкисление среды влагалища и размножение лактобактерий.
При снижении барьерных свойств микрофлоры влагалища и слизистой шейки матки в организм женщины проникают различные патогенные возбудители, которые приводят к развитию цервицита. Их активному проникновению и распространению в полости малого таза способствуют сперматозоиды в качестве клеток-переносчиков инфекционных агентов, а также трихомонады и установка внутриматочной спирали на фоне воспалительного процесса.
Острый цервицит
Чаще возникает при поражении шейки матки специфическими возбудителями (например, гонококком), а также после искусственного прерывания беременности, в осложнённом послеродовом периоде (возбудителями чаще становятся стафилококковая и стрептококковая инфекции) и при вирусном поражении шейки матки. На ранней стадии заболевания возникают:
- полнокровие сосудов;
- повышение уровня лейкоцитов (лейкоцитарная инфильтрация);
- просачивание крови сквозь стенки сосудов в зону воспаления (экссудация);
- дистрофические изменения с вакуолизацией цитоплазмы и ядер клеток.
В результате дистрофических изменений клеток на поверхности слизистой оболочки шейки матки появляется гнойный и серозно-гнойный экссудат — сероватые или бледно-жёлтые выделения.
Хронический цервицит
При проникновении возбудителей в межклеточное пространство крипт шейки матки (небольших трубчатых углублений), труднодоступных для лечения, возникает хронический цервицит. Причиной хронизации заболевания нередко является поражение шейки матки хламидийной инфекцией. В 24-40 % случаев хронический цервицит возникает на фоне длительного и вялотекущего бактериального вагиноза. При осмотре гинекологом шейка матки выглядит покрасневшей, отёчной, легко травмируется. Микроскопически наблюдается инфильтрация подэпителиальной ткани лимфоцитами, плазмоцитами, полнокровие сосудов. Наряду с дистрофическими процессами в ткани преобладают процессы непрямого деления клеток, разрастания ткани и замещения одного вида клеток другим. Часто при хроническом цервиците нарушаются процессы ороговения клеток, что проявляется уплотнением тканей и изменением процесса гликогенизации клеток [6] [11] .
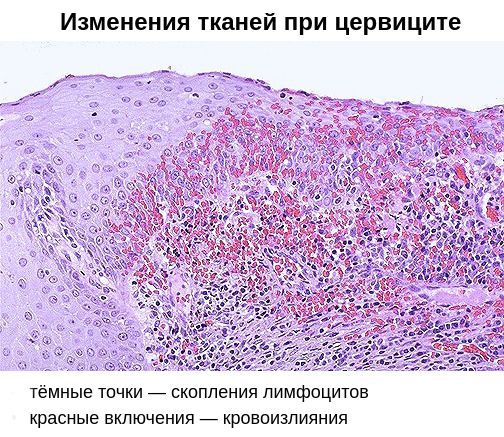
Помимо специфического возбудителя, немалую роль в возникновении хронического цервицита играет вторичный иммунодефицит. Он заключается в неполноценности клеточного и гуморального иммунитета. На клеточном уровне снижается количество Т- и В-лимфоцитов, а также нарушается фагоцитарная активности клеток, позволяющая им поглощать и переваривать патогенные микроорганизмы. В результате возбудители остаются в организме, снижается содержание антител IgG и IgM, увеличивается выработка антител IgA, что ведёт к изменению качества цервикальной слизи.
Послеродовой цервицит
Отдельно такую форму не выделяют, цервицит после родов ничем не отличается от обычного. Разница может быть лишь в лечении: не все антибиотики можно принимать при грудном вскармливании.
Классификация и стадии развития цервицита
Классификация цервицита зависит от типа возбудителей, локализации и давности патологических процессов. Так, в зависимости от типа возбудителя цервициты подразделяют на инфекционные и неинфекционные. Инфекционные цервициты бывают:
- гонококковыми;
- хламидийными;
- трихомонадными;
- кандидозными;
- вирусными.
Неинфекционные цервициты рассматриваются и классифицируется в зависимости от причины, вызвавшей воспаление. Они бывают аллергическими, атрофическими (сенильными) и др. [8] .
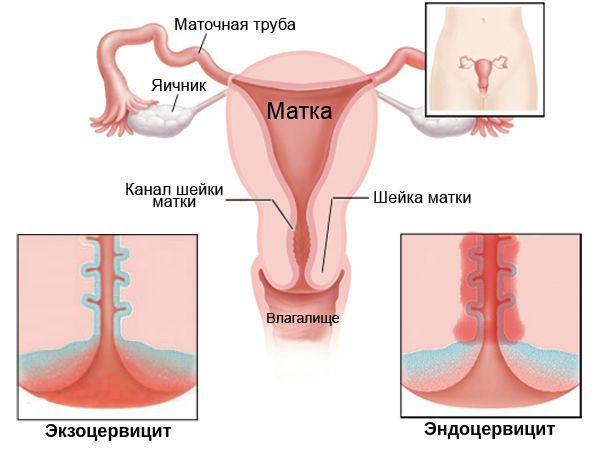
Кроме того, по локализации цервицит подразделяют на:
- экзоцервицит — протекает преимущественно на поверхности шейки матки;
- эндоцервицит — в основном затрагивает эпителий канала шейки матки (цервикальный канал).
По длительности протекания процесса цервицит может быть:
- острым — процесс воспаления длится не более шести недель;
- хроническим — болезнь протекает с периодическими ремиссиями и обострениями.
Осложнения цервицита
Выявление причины цервицита имеет важное значение, поскольку при наличии инфекционного агента возбудитель способен распространяться за пределы шейк и матки и вызывать эндометрит , а также воспаление в теле матки, маточных трубах и малом тазе. В ряде случаев это приводит к бесплодию или препятствует вынашиванию плода [25] [27] .
Цервицит и беременность
Если беременность возникла на фоне цервицита, возбудитель заболевания может привести к преждевременному прерыванию беременности в связи с проникновением инфекции в водную оболочку, обращённую к плоду, затем в хорион (плаценту), околоплодные воды и сам плод.
При инфицировании ребёнка на ранних сроках беременности могут сформироваться врождённые пороки развития, возникает риск первичной плацентарной недостаточности и внутриутробной гибели плода. При позднем инфицировании наблюдаются следующие осложнения беременности:
- внутриутробная задержка развития плода;
- вторичная плацентарная недостаточность (часто на фоне плацентита — воспаления плаценты);
- локальные и генерализованные (распространённые) инфекционные поражения плода.
Генерализованные формы внутриутробной инфекции чаще развиваются в первом триместре беременности, так как плод ещё не может препятствовать распространению воспалительного процесса. В третьем триместре воспалительные изменения вызывают сужение или обтурацию (закрытие просвета) каналов и отверстий, что ведёт к аномальному развитию уже сформировавшегося органа — псевдоуродствам ( гидроцефалии , гидронефрозу и др.) [29] .
Длительное воспаление шейки матки становится фоном для развития злокачественных процессов . Это связано с нарушением регенерации слизистой оболочки шейки матки, которое наблюдается при хроническом цервиците. Наиболее значимыми факторами, влияющими на регенерацию, являются вирусы и хламидии [10] . Учёные доказали, что формирование рака шейки матки происходит только на фоне сохранившейся в криптах вирусной инфекции, которая активируется более чем через год после первичного обнаружения возбудителя [30] .
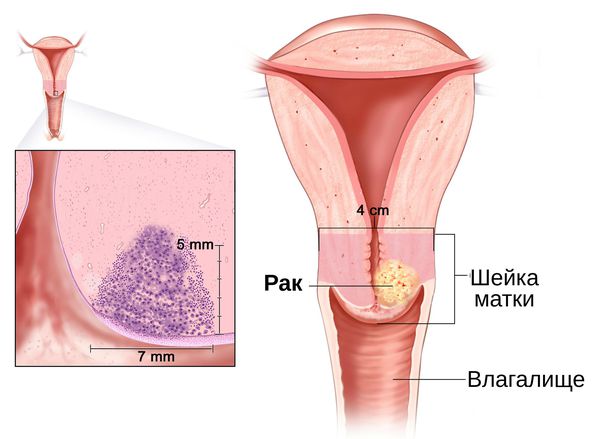
Диагностика цервицита
Диагностическими критериями цервицита при осмотре в зеркалах являются:
- покраснение слизистой, отёк;
- обильные выделения грязно-серого или зеленоватого цвета;
- творожистое отделяемое (при грибковом поражении шейки матки и влагалища).
При микроскопическом исследовании наблюдается увеличение количества лейкоцитов, также можно обнаружить возбудителей трихомониаза и гонореи.
Однозначными признаками цервицита при вульвоцервикоскопии служат:
- фолликулярный кольпит, «лунный ландшафт» — для хламидиоза;
- очаговый кольпит — для трихомониаза;
- диффузный кольпит — для неспецифической бактериальной инфекции;
- симптом «манной крупы» — для герпетической инфекции [17] .
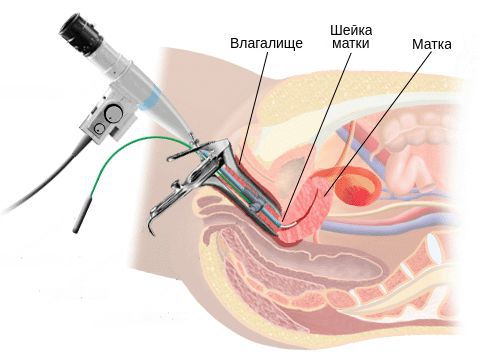
Бактериологическое исследование с поверхности шейки матки и заднего свода влагалища позволяет оценить не только соотношение лактофлоры, создающей нормальную кислотность влагалища, но и выявить рост условно-патогенных возбудител ей, таких как кишечные палочки, стрептококки, стафилококки, анаэробные кокки и др. Причём клинически значимым является рост микроорганизмов в колич естве более чем 10 4 КОЕ/мл.
ПЦР-диагностика позволяет обнаружить специфических возбудителей, вызвавших воспалительный процесс, таких как микоплаз мы, уреаплазмы, гарднереллы, хламидии, вирус герпеса и др. [31] . Для этого исследования врач-гинеколог должен взять мазок из шейки матки.
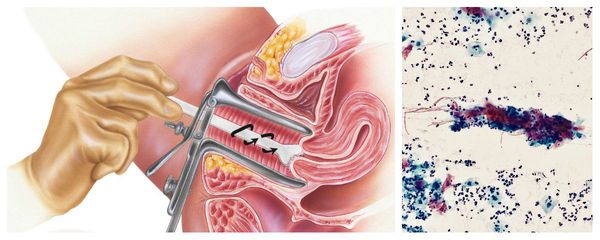
Цитологическое исследование клеточного материала позволяет оценить структуру клеток, характер и уровень их повреждения, а также эффективность лечения в динамике. При длительно текущем воспалении шейки матки в цитограмме преобладают гистиоциты, плазмациты, фибробласты и лимфоидные элементы. При продуктивном воспалении (защитной реакции организма) преобладают клеточные инфильтраты — макрофагальные, г игантоклеточные, плазмоклеточные, лимфоцитарно-моноцитарные. В 40 % случаев цитологическая диагностика позволяет выявить возбудителя заболевания (хламидии, кандиды, трихомонады, цитомегаловирус), более чем в 50 % случаев диагностируется папилломавирус и вирус простого герпеса.
При ультразвуковом исследовании признаками эндоцервицита являются увеличение толщины М-эхо шейки матки более 4 мм и реактивный отёк подэпителиальных о тделов УЗИ. рекомендуется выполнять на 5-7 день менструального цикла.
Следует помнить, что обследование гинекологом и взятие мазков проводятся перед началом менструации или через несколько дней после её окончания: оптимальный срок — пятый день, когда нет мажущих кровянистых выделений. Накануне и в день процедуры не следует использовать вагинальные свечи, тампоны, мази, средства интимной гигиены, поскольку это может стать причиной получения недостоверных данных. Кроме того, необходимо отказаться от спринцевания и воздержаться от половых контактов в течение одного-двух дней до сдачи анализа.
Лечение цервицита
Препараты для лечения цервицита
Определяющим звеном при выборе тактики лечения является природа возбудителя цервицита: вирусные воспаления шейки матки предполагают использование противовирусных препаратов, бактериальные воспаления — приём антибактериальных средств. При этом важно учитывать чувствительность выявленных инфекционных агентов к антибиотикам [1] [2] [3] .
Главной проблемой лечения цервицита шейки матки являются наличие нескольких возбудителей (микст-инфекции) и устойчивость возбудителей к антибактериальным препаратам. В таких случаях необходимо прибегнуть к приёму комбинации антибиотиков. Конкретные препараты назначает врач.
Иногда антибиотикотерапия сопровождается назначением фитопрепаратов, биологически активных добавок. Также рекомендуются общеукрепляющие физические нагрузки, нормализация режима труда и отдыха [9] [24] .
Помимо лечения пациентки параллельно в обязательном порядке проводится лечение её полового партнёра. Во время терапии необходимо пользоваться барьерной контрацепцией.
Нормали зация микробиоценоза влагалища с помощью пробиотиков [15] в сочетании с иммунокоррекцией (с учётом данных иммунограммы) [5] [16] [19] также целесообразны, поскольку изменённый уровень кислотности среды и возникающий дефицит иммунных факторов способствуют частым рецидивам воспалительного процесса [40] [43] [44] .
Физиотерапия
Кроме того, в ряде случаев назначается физиолечение:
- ДМВ-терапия — лечение дециметровыми волнами частотой от 300 МГц до 3 ГГц, проводится каждый день, предполагает 10-15 процедур продолжительностью 10 минут;
- магнитотерапия — воздействие магнитного поля низкой или высокой частоты, проводится каждый день, предполагает 10-20 процедур продолжительностью 10-20 минут;
- диадинамотерапия — лечение высокочастотным электрическим током, проводится каждый день до появления ощущения болезненной вибрации, предполагает 12-15 процедур;
- СМТ-терапия — лечение низкочастотным электрическим током, проводится каждый день, предполагает 12-15 процедур;
- электрофорез с солями магния — воздействует на область малого таза, проводится каждый день, предполагает 10-15 процедур продолжительностью 20 минут;
- дарсонвализация и лазеротерапия с использованием влагалищных датчиков — проводятся каждый день, предполагает 10-12 процедур [32] .
Деструктивные методы лечения цервицита
Цервицит — это воспалительный процесс, поэтому его лечат медикаментозно. Физические или химические методы применяются при атипии в клетках, покрывающих шейку матки или выстилающих цервикальный канал. Прижигание кислотами, жидким азотом, лазерная вапоризация, аргоноплазменная абляция, электрохирургическая эксцизия для лечения цервицита не используются .
Прогноз. Профилактика
Прогноз заболевания при своевременно начатом лечении благоприятный. При бессимптомном цервиците и отсутствии инфекций, передаваемых половым путём, у пациенток остаётся риск появления выраженных клинических признаков заболевания [30] .
Помимо основного лечения назначаются консультации других специалистов для коррекции различных нарушений (нейроэндокринных, гормональных, иммунных), выявления соматических заболеваний и факторов риска. Это позволит предотвратить повторное развитие цервицита [28] .
С целью профилактики воспаления шейки матки рекомендуется:
- один раз в шесть месяцев посещать гинеколога;
- использовать барьерные средства контрацепции;
- не допускать хронизации заболеваний мочеполовой системы.
За дополнение статьи благодарим Антона Ильина — онколога-гинеколога, научного редактора портала «ПроБолезни».
Воспаление шейки матки — как правильно лечить?
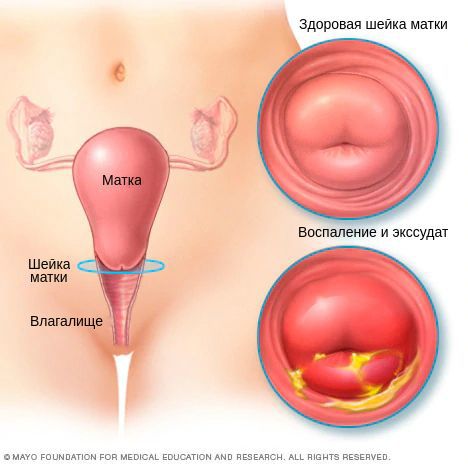
Воспаление слизистой шейки матки (цервицит) — патологическое состояние цервикального канала, возникающее из-за его поражения условно-патогенными микроорганизмами. Хотя для жизни женщины это заболевание не представляет опасности, оно может сказаться на ее половой и репродуктивной функции, в том числе до полной их потери. Поэтому важно иметь представление о его природе, причинах, признаках и методах лечения.

Воспаление слизистой шейки матки (цервицит) — патологическое состояние цервикального канала, возникающее из-за его поражения условно-патогенными микроорганизмами. Хотя для жизни женщины это заболевание не представляет опасности, оно может сказаться на ее половой и репродуктивной функции, в том числе до полной их потери. Поэтому важно иметь представление о его природе, причинах, признаках и методах лечения.
Причины воспаления шейки матки
Слизистая женских половых путей в норме содержит постоянную микрофлору, в состав которой входят, в том числе, кишечная палочка, стрепто- и стафилококки, а также другие микроорганизмы. Многие из них относятся к условно-патогенным, то есть при здоровом состоянии организма они не вызывают никаких проблем, их численность контролируется иммунной системой. Но ослабление иммунитета и некоторые другие причины приводят к тому, что бактерии начинают усиленно размножаться и проникать через защитный барьер, вызывая воспалительный процесс.
Причины возникновения воспаления шейки матки могут быть самыми различными — перечислим наиболее распространенные:
- механические травмы слизистой (во время аборта, обследования, полового сношения), приводящие к повреждению эпителия и проникновению бактерий за защитный барьер;
- гормональный дисбаланс, изменяющий химический состав влагалищной слизи и создающий условия для бесконтрольного размножения микроорганизмов;
- домашние спринцевания лимонной кислотой, йодным раствором и т. д. в целях контрацепции, также изменяющие химический состав защитной слизи;
- половые инфекции, возбудители которых сами вызывают первичное воспаление, усугубляемое воздействием условно-патогенных микробов;
- общее снижение защитных сил организма из-за иных болезней, не связанных с половой сферой, переохлаждения, сильного стресса и других факторов.
Какой бы фактор не послужил “спусковым крючком”, цервицит имеет инфекционную природу. Это важно знать для эффективной борьбы с данной болезнью.
Симптомы воспаления шейки матки
Цервицит имеет несколько форм, различающихся своей симптоматикой, поэтому рассмотрим подробнее каждую из них:
- Острая. Провоцируется стрепто- и гонококками, хламидиями, поражающими верхние слои матки. Характеризуется выраженным воспалением, покраснением и эрозией эпителия, болезненными ощущениями, влагалищными выделениями. В некоторых случаях инфекция распространяется в более глубокие слои, поражая соседние с маткой ткани и органы.
- Хроническая. Отсутствие или недостаточно эффективное лечение предыдущей формы превращает цервицит в “скрытую” болезнь. Возбудители проникают в более глубокие слои матки, выраженная симптоматика пропадает, заболевшая хроническим воспалением шейки матки женщина даже может чувствовать себя полностью здоровой. Однако при обследовании эпителия цервикального канала заметны его эрозия и отечность.
- Атрофическая. Имея инфекционную природу, эта патология провоцируется истончением (атрофией) эпителия шейки матки и влагалища из-за механических повреждений, гормональных сбоев (в том числе возрастных). В результате через ослабленный защитный слой проникают патогенные микроорганизмы, которые и вызывают само воспаление, которое может быть острым или хроническим.
- Эндоцервицит. Форма заболевания, поражающая не только наружную часть, но и весь цервикальный канал. Особенностью эндоцервицита является быстрое превращение в хронический, а также сложность лечения из-за распространения в труднодоступную область.
Цервицит также классифицируется по конкретному виду микроорганизмов, который его вызвал — например, гонорейный, кандидозный (грибковый), хламидийный и т. д. Для всех них характерны следующие симптомы:
- болезненные ощущения в нижней части живота, особенно при менструации, сексуальном контакте;
- гнойные, слизисто-гнойные и кровяные (наблюдающиеся между менструациями) выделения;
- нарушенное и болезненное мочеиспускания, повышение температуры и т. д.
При обследовании выявляется также эрозия или псевдоэрозия шейки матки, дисплазия эндометрия и другие симптомы воспаления шейки матки у женщин. Для точного диагностирования используются такие методики, как, анализ крови, ПЦР, бактериологический посев, визуальный осмотр, кольпоскопию, УЗИ и т. д., направленные на уточнение разновидности заболевания и вызвавшего его микроорганизма.
Последствия цервицита
Это заболевание не несет смертельной угрозы, оно излечимо, однако при отсутствии или несвоевременности лечения может привести к тяжелым последствиям:
- бесплодию, замиранию, внематочной, прерванной беременности (выкидышу);
- внутриутробному поражению плода, аномалиям в его развитии;
- развитию рака шейки матки, сексуальной дисфункции.
Связано это с тем, что в первую очередь поражается верхний слой цервикального канала и матки, который выполняет массу защитных и репродуктивных функций. Избежать таких последствий поможет оперативная диагностика и правильно назначенное лечение.
Лечение воспаления цервикального канала шейки матки
Терапия цервицита зависит от локализации, “спускового фактора” заболевания, конкретного вида патогенного микроорганизма, вызвавшего воспалительный процесс, общего состояния женщины и т. д. Лечение этой патологии включает следующие методы:
- Медикаментозный. Используется для подавления активности и уничтожения патогенных организмов, нормализации микрофлоры влагалища, устранению воспаления. При цервиците назначаются общие и специализированные антибиотики, противогрибковые, антивирусные, противовоспалительные препараты. Также применяются поливитаминные комплексы, иммуномодулирующие и гормональные лекарства для повышения сопротивляемости организма инфекциям, восстановления эпителия шейки матки, нормальной кислотности влагалища.
- Хирургический. Прямо вмешательство применяется в том случае, если не помогает медикаментозное. В основном, к нему обращаются для лечения хронического цервицита, который плохо поддается лечению препаратами. Хирургические методы включают крио- и лазеротерапию, диатермокоагуляцию и направленны на удаление разросшихся клеток слизистой оболочки (дисплазии).
- Физиотерапевтический. Вспомогательный метод, направленный на уменьшение воспаления, снижение активности бактерий, нормализацию эпителия. Используются, в частности, ультрафиолетовое и низкочастотное электромагнитное облучение, электрофорез с магнием, ультразвуковая терапия и т. д. Также активно применяется грязелечение, бальнеологические процедуры с использованием радоновой и сероводородной воды.
Как правило, лечение цервицита включает медикаментозную и физиотерапию — к хирургии прибегают в крайнем случае, если эффективность первых двух методов недостаточна.
Стоит ли лечиться народными средствами?
В народной практике весьма распространено лечение цервицита нетрадиционными способами — например, спринцевание настоями трав, лимонной кислоты и т. д. Не отрицая некоторой эффективности этих средств, следует отметить, что они могут использоваться только как вспомогательные или профилактические меры. Более того, на активной стадии развития болезни “народные” средства часто лишь усугубляют состояние больной. К полному выздоровлению приведет только назначенный профессиональным врачом курс лечения, проводимый под его наблюдением.
Источник https://karpov-clinic.ru/articles/ginekologiya/2626-kak-lechit-cervicity-u-zhenschin.html
Источник https://probolezny.ru/cervicit/
Источник https://www.unona-clinic.ru/articles/vospalenie-sheyki-matki-kak-pravilno-lechit/