Синдром навязчивых движений у детей
Моторные стереотипы (навязчивые движения) у ребенка – это непроизвольные не эффективные координированные движения, которые повторяются по фиксированной схеме. Вторичные, патологические стереотипы возникают при нарушениях развития нервной системы (аутизм, умственная отсталость, синдром Ретта) и сенсорных нарушениях. В таком случае, лечение синдрома навязчивых движений у детей основано на терапии основного расстройства. Но дергания встречаются у детей с нормальным психомоторным развитием (первичные, физиологические стереотипы).
При дифференциальной диагностике следует учитывать тики, эпилептические приступы, пароксизмальную дискинезию, структурные поражения головного мозга, синдром Сандифера. Хотя моторные стереотипы – это доброкачественные навязчивые движениями, они могут сохраняться во взрослой жизни.
Существует также связь навязчивых состояний с СДВГ, тиковым расстройством и другими психическими нарушениями (тревожность, обсессивно-компульсивное расстройство).

Первичные стереотипы
Первичный невроз навязчивых состояний у детей (код по МКБ-10 – F42.1) обычно начинается в дошкольном возрасте (около 3 лет) и встречается у относительно большого процента детей с нормальным психомоторным развитием. Данные о распространенности варьируются от 22 до 72% в зависимости от типа исследования и оцениваемых движений. У мальчиков расстройство встречается немного чаще, чем у девочек (3:2).
Первичные стереотипы делятся на 3 группы в зависимости от импульса:
- простые стереотипы;
- раскачивание головы;
- сложные стереотипы.
Простая стереотипия
Наиболее распространенные простые стереотипы, которые обычно не вызывают беспокойства у родителей, не приводят к консультации психолога. Они относятся к группе вредных привычек и включают:
- сосание большого пальца;
- кусание ногтей;
- облизывание губ;
- постукивание пальцами или ногами;
- накручивание волос на палец;
- покачивание туловища;
- шмыгание носом;
- стук головой;
- скрипение зубами.
У детей до 3 лет эти признаки появляются в 90% случаев, в старшем возрасте (в т.ч. в подростковом) – в 20-50% случаев. Самый распространенный простой стереотип у младенцев – сосание пальца и покачивание корпуса, у детей дошкольного возраста и подростков – скручивание волос, кусание ногтей.
Высокий уровень распространенности простых стереотипов обнаруживается также у взрослых. Они имеют такие проявления, как покачивание туловищем (3-25%), скручивание волос, постукивание карандашом, нижними конечностями, царапанье головы.
Сложная (комплексная) стереотипия
Кивание головой и сложные моторные стереотипы уже создают впечатление наличия болезненного физического проявления, связанного с неврологическим (неврастения, невроз и др.) или психическим расстройством.
Чаще всего покачивание головок встречается у младенцев и грудничков. Ритмичное кивание происходит в переднезаднем направлении, из стороны в сторону или от плеча к плечу. Оно может быть связано с отклонением глаз, их перемещением вверх или вниз. Эти стереотипы начинаются раньше, чем сложные. В одном неврологическом исследовании с небольшим количеством детей была обнаружена связь с незначительными неврологическими нарушениями (гипотонией, замедленным развитием моторики и речи).
При дифференциальной диагностике необходимо различить патологические и физиологические движения, характерные для этого возраста.
Сложные стереотипы движения встречаются реже, чем простые (около 5% детей дошкольного возраста) и в различной степени затрагивают верхние конечности. Они могут протекать по-разному. Проявления включают:
- взмахи руками;
- тряска;
- кашель;
- сжимание кулаков;
- кружение запястьями;
- движения руками перед лицом;
- сгибание и разгибание локтей.
Могут добавляться также другие движения, такие как махи ногами, открывание рта, растяжение шеи, но движения верхних конечностей в клинических проявлениях доминируют.
В качестве сопровождающих признаков возможно появление звуковые явлений, таких как рычание, жужжание, ворчание, стоны.
В рамках исследования, включившего небольшое количество детей, было показано, что сложные двигательные стереотипы начались у 80% детей в возрасте до 2 лет, у 12% – в возрасте 24-35 месяцев и только у 8% – через 36 месяцев. Во время обсуждения результатов исследования, ни у одного из исследуемых детей во время теста не было выявлено признаков вторичного стереотипирования.
Кроме раннего возраста начала и характерной модели движения синдром навязчивых движений у ребенка обычно связан с эмоциональными стимулами (радость, возбуждение, стресс, беспокойство), концентрацией, периодами усталости или скуки. Движения начинаются внезапно, занимают секунды или минуты, появляются много раз в день и прекращаются сразу же после переключения внимания. У каждого ребенка есть свой характерный двигательный «репертуар», который со временем может меняться. Во время стереотипов ребенок иногда прерывает деятельность, но он полностью сознателен. В основном дети не осознают нарушения, только некоторые описывают приятные ощущения.

Комплексные навязчивые состояния характеризуются более сложными согласованными движениями (подпрыгивание на стуле, сгибание коленей). Некоторые особенности у них общие – они периодические, имеют определенный характер, ухудшаются при стрессе, беспокойстве, усталости. В отличие от тиков, характер стереотипов относительно не меняется (тики со временем развиваются и меняются). Их распределение различно, моторные стереотипы возникают на конечностях или по всему телу, а тики часто появляются в области лица, головы и плеч (подмигивание, гримасы, дерганье челюсти, движения головы, пожимание плечами).
Стереотипы часто бывают ритмичными (взмахи, покачивания) и обычно длятся дольше, чем тики. В отличие от тиков, они не подавляются волей, не связаны с побуждением двигаться, увеличением внутреннего напряжения при подавлении.
Сложные навязчивые состояния могут также имитировать некоторые обычные действия – повторяющиеся ритуалы (напр., мытье рук при обсессивно-компульсивном расстройстве) или маньеризм. Иногда вместе со стереотипией встречаются тики и компульсивное поведение.
Вторичная стереотипия
Основное условие диагностирования вторичной патологической стереотипии – ее связь с различными заболеваниями и расстройствами. Т.е. причина заключается в психическом или соматическом нарушении.
Вторично возникшие навязчивые движения у взрослых и детей связаны с присутствующим заболеванием. Самые частые расстройства, последствием которых являются навязчивость в движениях и действиях:
- патологии развития: детский аутизм, синдром Аспергера, атипичный аутизм, другое детское дезинтеграционное расстройство;
- умственная отсталость;
- сенсорная депривация: конгенитальная слепота или глухота;
- врожденные метаболические расстройства: синдром Леш-Нихана;
- нейродегенеративные и генетические болезни: нейроакантоцитоз, синдром Ретта, синдром Прадера-Вилли, синдром ломкой Х-хромосомы;
- лекарственно обусловленное состояние: психостимуляторы, гомеопатия;
- психические болезни: обессивно-компульсивное расстройство, шизофрения.
Наиболее часто вторичный синдром навязчивых движений встречается у аутистов, у пациентов с синдромом Ретта, умственной отсталостью, генетическими синдромами и сенсорными нарушениями.
Отсутствуют существенные различия между клиническими проявлениями первичных и вторичных стереотипов, за исключением того, что вторичный тип более причудливый и частый, чем первичный.
Патофизиологические механизмы синдрома навязчивых состояний не выяснены. Специфическая хронологическая взаимосвязь между стереотипией и вехами развития наблюдается в раннем детстве, когда проявление движений в определенное время может быть физиологическим; только с взрослением, увеличением интенсивности и устойчивости, оно воспринимается как патология (напр., сосание пальца вне периода сна, повторяющийся зажим кулаков).

Гипотезы, предполагающие психогенную основу синдрома навязчивых состояний, основаны на наблюдении за детьми с сенсорной депривацией и за животными в неволе. Стереотипия может быть формой сенсорной самостимуляции для повышения бдительности в отсутствие внешней стимуляции. Или наоборот, повторяющиеся движения могут служить способом избавления от избыточной энергии и поддержания внимания. В пользу биологической основы, в частности сложных стереотипов, может свидетельствовать их более частое возникновение у пациентов с расстройствами ЦНС (аутизм, умственная отсталость) и при провокации лекарственными препаратами.
Объемное магнитно-резонансное исследование у детей со сложными стереотипами показало уменьшение объема хвостатого ядра и лобного белого вещества в мозге. Также предполагается роль аномалий в кортикально-стриато-таламико-кортикальных цепях и недостаточности дофаминергической передачи. Эту гипотезу также подтверждают частые сопутствующие расстройства (СДВГ, обсессивно-компульсивное расстройство).
Играть роль могут также наследственные факторы; по мнению некоторых специалистов, навязчивые состояния встречаются у 25% родственников 1-й степени.
Дифференциальная диагностика
Для успешного лечения навязчивых движений у ребенка важна дифференциальная диагностика, в рамках которой важно исключить тики и эпилептические приступы. Эпилепсия (повторяющиеся движения век, рта, языка или рук) не имеют ритмического характера и специфических провокационных моментов. В зависимости от клинической картины дифференциация иногда бывает непростой. Правильной постановке диагноза способствует видеомониторинг ЭЭГ.

Подозрение на атонические эпилептические приступы у маленьких детей вызывают стереотипные движения головы, особенно в переднезаднем направлении; падение головы бывает более выраженным, чем движение назад.
У большинства пациентов подозрение на эпилептические приступы является причиной для неврологического обследования.
Прогноз
Прогноз расстройства неоднозначен. Согласно некоторым исследованиям, стереотипы начинаются в младенчестве, достигают кульминации около 3-го года и отступают после 4-х лет. В то же время другие исследования обнаружили, что навязчивые движения сохраняются в подростковом возрасте, особенно при их продолжительности (более 1 года).
Терапия
При навязчивых движениях у детей лечение преимущественно основано на различных поведенческих методах. Лечение с помощью фармакологических средств (таблеток) обычно не используется. Иногда применяется Клоназепам, Галоперидол или Клонидин, но их эффекты неубедительные.
В определенных случаях лечить навязчивые состояния помогает гипноз. Кроме устранения последствий, он может выявить и устранить причины нарушения.
Важно не пытаться избавляться от расстройства самостоятельно (народными способами, «перевоспитанием»). Это может привести к углублению проблемы.
Итоги
Синдром навязчивых движений – это моторное проявление, начинающееся в раннем детстве, и в некоторых случаях сохраняющееся в старшем возрасте. Хотя первичные расстройства встречаются у детей с нормальным развитием, наблюдается более частая связь с СДВГ, обсессивно-компульсивным и тревожным расстройством, тиками, особенно, в случае сложных стереотипов. Этиология нарушения не известна. Предполагается, что проявления могут быть обусловлены биологически. В частности, движения головы вызывают подозрение на неврологическое или психиатрическое заболевание (эпилепсия, аутизм, тиковое расстройство, пароксизмальная дискинезия). Часто типичная клиническая картина не требует дополнительных обследований.
Если движения не видны во время обследования, для диагностики будет полезна домашняя видеозапись.
Невроз у детей: 13 главных симптомов
Трехлетний Миша без остановки грызет ногти. Маша, десять лет, не снимает кепку. У нее на голове залысина, потому что она постоянно теребит и рвет волосы. Паша в свои семь каждую ночь мочит кровать. Так проявляется невроз у детей.
Какие еще существуют проявления и откуда берется невроз — рассказывает детский психолог Елена Лагунова .

Причину детского невроза часто нужно искать совсем рядом: переживания передаются ребенку от родителя.
Симптомы, похожие на «плохое поведение» и «дурные привычки»
Бывает, родители ругают детей за «плохое поведение», пытаются контролировать то кнутом, то пряником, но ничего не помогает. Тут надо задуматься: может быть, это детский невроз?
«Плохое поведение» — это следующие симптомы:
- Ребенок часто капризничает без причины, чуть что — в слезы.
- Устраивает истерики, когда вокруг что-то меняется: его раздражают резкие звуки, он чутко реагирует на погоду и новую неудобную одежду.
- Тяжело переносит большие скопления народа.
- Малыша преследует множество страхов.
- Не может усидеть на месте, ему надо постоянно двигаться.
- Быстро отвлекается, легко теряет интерес к играм.
- Повторяет одни и те же неконтролируемые движения: грызет ногти, выдергивает волосы, брови, ресницы, часто моргает.
Встречаются экзотические случаи. Например, один ребенок до крови бил одну ногу об другую. У другого, когда волновался, на лице появлялась неприятная гримаса, и взрослые никак не могли отучить малыша кривляться. Третий без остановки повторял слово из трех букв, чем вгонял родителей в краску.
Симптомы, похожие на физические (соматические) болезни
Также невроз может проявляться в форме телесных недугов и неясных симптомов:
- Часто болит голова или живот.
- Ребенок постоянно кашляет, кашель усиливается при волнении.
- Не успевает добежать до туалета (старше трех лет): недержание мочи (энурез), недержание кала (энкопрез).
- Плохо ест.
- Беспокойно спит.
- Заикается.
Отличить невроз от физических заболеваний можно по трем критериям.
Врачи не нашли ничего серьезного. Педиатр, терапевт, невролог, эндокринолог не находят серьезных отклонений в организме, анализы в порядке или с незначительными изменениями.
Ребенок подвержен стрессу. При подробной беседе с родителями выясняется, что ребенок переживает стресс, и не умеет с ним справляться.
Если стресс прошел, симптомы исчезают. Или другой вариант: стресс продолжается, но ребенок научился с ним справляться и теперь меньше переживает. Тогда невроз тоже пройдет. Например, родители объяснили, что проблема в воспитательнице, а не в ребенке, — и малыш успокоился.
Это всё — невроз у детей симптомы, тринадцать совершенно разных проявлений. Что же общего?
«Душевный накопитель»: как появляется невроз у ребенка
Представьте, что в душе ребенка есть сосуд. Когда ребенок что-то чувствует, но не может выразить, чувства попадают внутрь сосуда.
Семилетний Паша боится спать в темноте, но родители называют его трусом и выключают свет. Ребенок перестает говорить о страхе, но все так же боится. Каждую ночь страх капля за каплей поступает в этот сосуд (назовем его «душевный накопитель»). Он неизбежно переполняется — и ребенок просыпается в мокрой постели.

Маша — пухленький ангелочек. Мама считает иначе: «Хватить жрать, стройность требует жертв! Хочешь быть красивой — никаких плюшек». У Маши в душе раздрай: и толстой она себя видеть не хочет, и сладкого хочется. «Эх, не быть мне красивой никогда», — думает Маша и крутит волосы. И вдруг замечает, что над ухом залысина.
Трехлетний Миша недавно пошел в детский сад. Он от природы шустрый и активный, очень любит бегать и играть. Воспитательница стремление к движению не поддерживает и при всех ругает непослушного ребенка. Мальчик испытывает много чувств: злость на воспитательницу, обиду, что не дали побегать, стыд. Сказать воспитательнице все, что думает, он не решается. Она может наказать, да и мама говорит, что надо слушаться. Накопитель не справляется. После тихого часа воспитатель замечает, что малыш обгрыз ногти до половины.
Чаще всего в накопитель ребенка «льется» из переполненных накопителей близких взрослых, которые не замечают или не понимают этого.
Папу Паши самого в детстве называли трусом. Он и сейчас боится высказать все что думает начальнику, который достал. Поэтому отыгрывается на жене и детях. Но ни за что в этом не признается, даже самому себе. Он думает, что близкие неправильно себя ведут.

У мамы Маши не складывается личная жизнь. Ей кажется, что она всего лишь беспокоится о судьбе дочери. Но накопленные переживания выплескиваются в жестоких словах и действиях по отношению к ней. Результат: у ребенка невроз.
Воспитательница Миши не просто отчитывает ребенка. Ему достается за ее усталость, болеющую коллегу, которую она подменяет, заведующую и ее собственного шустрого сына-обормота. А маму мальчика тоже в детстве обижали в саду, и она боится повторения.
Этим взрослым придет в голову связать свое поведение с проблемами их чад?
Вторая большая группа причин — сильный стресс, от которого никто не застрахован, от которого не уберегут самые любящие родители. Сюда относится, например, болезнь или смерть близкого человека.
На практике причины могут сочетаться: трудное время в семье, ребенку достается от родителей, и воспитательница (учительница) добавляет последнюю каплю.
У кого бывает невроз
Все дети периодически злятся, боятся и нервничают. Почему у одних невроз, а другим хоть бы что? Почему педагог ругает всех, а невроз только у Миши?
Детям от природы даны сосуды «разной величины». Ребенок с ослабленной нервной системой получит невроз скорее, его накопитель «меньше».
Родителям следует особенно беречь и не перегружать негативом детскую нервную систему в следующих случаях:
- кто-то из родственников страдает от неврозов или психических заболеваний;
- ребенок во время беременности или в родах получил повреждение нервной системы и наблюдался у невролога в первые месяцы жизни;
- ребенок по темпераменту меланхолик, тонко чувствует мир, но быстро утомляется, часто плачет.
В следующей статье подробно разберем, как справиться с неврозом у ребенка — чего делать не стоит и как вести себя родителям.
Невроз навязчивых состояний — симптомы и лечение
Что такое невроз навязчивых состояний? Причины возникновения, диагностику и методы лечения разберем в статье доктора Федотова Ильи Андреевича, психиатра со стажем в 14 лет.
Над статьей доктора Федотова Ильи Андреевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Невроз навязчивых состояний (современное название — обсессивно-компульсивное расстройство, ОКР) — это психическое расстройство, характеризующееся повторяющимися обсессиями (навязчивыми мыслями), фантазиями, сомнениями, страхами, а также компульсиями (навязчивыми действиями и ритуалами). Такое состояние воспринимается индивидом с чувством сильного волнения и осознается как проявление болезни [1] .

Причины невроза навязчивых состояний
Генетическая теория. Исследования показали, что люди, у которых родственники первой степени (родители, родные братья/сёстры или дети) страдают ОКР, имеют больший риск развития данного расстройства. Вероятность выше, если у родственника первой степени ОКР развился в детском или подростковом возрасте. Текущие исследования продолжают изучать роль генетики в этиологии ОКР, результаты смогут помочь улучшить методы диагностики и лечения [15] .
Органические причины. Проявления тяжёлых случаев ОКР бывает достаточно сложно описать с психологической точки зрения, поэтому была предложена теория о наличии органического заболевания головного мозга при данном расстройстве. Исследования показали различия в лобной коре и подкорковых структурах головного мозга у пациентов с ОКР. По-видимому, существует связь между симптомами невроза навязчивых состояний и аномалиями в определённых областях мозга, но эта связь не до конца ясна [15] .
Психоаналитическая теория. При компульсивном неврозе основным конфликтом является защита от неприемлемых тенденций эдипова комплекса ( сексуального влечения к родителю противоположного пола) [3] . По мнению Фрейда, в результате подавления сексуальных и агрессивных влечений проявляются симптомы обсессий.
Поведенческие причины. Эта теория предполагает, что люди с ОКР ассоциируют определённые объекты и ситуации со страхом. После установления связи между объектом и чувством страха люди с ОКР начинают избегать этого объекта и связанного с ним страха вместо того, чтобы противостоять ему [16] .
Нейрохимическая теория. Наиболее популярная биологическая теория объясняет симптоматику ОКР нарушениями метаболизма серотонина в мозге [6] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы невроза навязчивых состояний
Основным проявлением ОКР являются навязчивые мысли (обсессии), которые возникают у человека против его воли и воспринимаются им как тягостные, бессмысленные образы и воспоминания, мешающие обыденной жизни. Человек стремится избавиться от этих мыслей, но несмотря на сопротивление обсессии доминируют в психике.
Одной из форм данного расстройства является «мыслительная жвачка» — навязчивые размышления, проявлением которых могут быть:
- наплывы воспоминаний;
- навязчивый счёт (аритмомания), то есть бессмысленное пересчитывание автомобилей, окон, сложение в уме цифр;
- сомнения по отношению к действиям, которые могли быть не завершены или неправильно выполнены, например закрытие окон или выключение электрических приборов;
- мысли о предстоящей неудаче во время исполнения привычных действий [6] ;
- навязчивые импульсы — тяга совершить какое-либо действие, чаще всего девиантное, неприличное или опасное (броситься под машину, ударить прохожего, выкрикивать ругательства).
Навязчивые мысли сопровождаются чувством тревоги, беспокойства, повышенной напряжённостью, потоотделением, учащением сердцебиения, возможно снижение настроения, вследствие невозможности самостоятельно избавиться от них.
Компульсии — навязчивые, неоднократно повторяющиеся действия, которые принимают форму сложных ритуалов, способствующих снижению тревоги и напряжения, вызванных обсессиями. Примеры компульсий:
- прогулка по конкретной стороне улицы или постоянным маршрутом;
- перешагивание трещин на асфальте;
- раскладывание вещей в определённом порядке.
Некоторые действия пациент стремится повторить несколько раз, чтобы снизить тревогу, если это не удаётся, приходится начинать всё сначала [7] . Во всех случаях пациент сознаёт, что это его собственные, основанные на его же воле действия, даже если они причиняют сильный дискомфорт и он прилагает все усилия, чтобы избежать их. В этом состоит отличие ОКР от бреда воздействия [13] .
Ещё одним симптомом невроза навязчивых состояний являются навязчивые страхи — фобии. Наиболее распространён страх загрязнения: пациент боится, что может дотронуться до загрязнённых предметов и заразиться серьёзным заболеванием. Страх может вызвать и нахождение в замкнутом пространстве либо в местах большого скопления народа. Иногда для возникновения страха достаточно одной мысли о подобных ситуациях. Часто возникают страхи о возникновении неизлечимых заболеваний (СПИД, рак, бешенство и др.). Пациенты с фобиями стремятся избегать устрашающих для себя ситуаций, например не ездят на лифте, стараются больше времени проводить дома и т. д. [2]
Кроме того, проявлением ОКР являются панические атаки — периодически возникающее чувство сильного страха, продолжительностью меньше часа. Это явление рассматривали как «симпатоадреналовый криз», но доказано, что поражения мозга и вегетативной нервной системы в данном случае не отмечается. Считают, что большинство таких вегетативных пароксизмальных приступов связано с воздействием хронического стресса и возникает на фоне тревожных опасений и фобий [5] .
Невроз навязчивых состояний у детей и подростков
Особенности ОКР у детей и подростков: меньше критики к навязчивым мыслям, преобладание компульсий, вовлечение в исполнение ритуалов родителей и членов семьи. В подростковом возрасте навязчивые мысли часто эмоционально окрашены и сопровождаются тревогой за родителей, мыслями о непринятии своей внешности и болезненности. Принципы лечения у детей и взрослых общие.
Патогенез невроза навязчивых состояний
Психоаналитическая теория. По предположению Фрейда, навязчивые мысли возникают из-за подавления агрессивных и сексуальных влечений. Эти симптомы развиваются вследствие регресса к анальной стадии (второй стадии психосексуального развития по З. Фрейду, которая начинается с возраста 18 месяцев и заканчивается к трём годам) [7] . Регрессия зависит от одного из следующих факторов или их комбинации:
- обороняющегося эго;
- остаточных явлений анально-садистской стадии развития;
- фаллической организации [3] .
В изложенной теории отсутствовали объективные доказательства, поэтому только некоторые учёные допускают возможным рассматривать её в качестве объяснения причины возникновения ОКР.
Нейрохимическая теория. Данная теория была выдвинута ещё Павловым И. П., она основана на роли метаболизма ацетилхолина и адреналина [14] . Далее возникновение ОКР было описано в результате нарушения метаболизма серотонина.
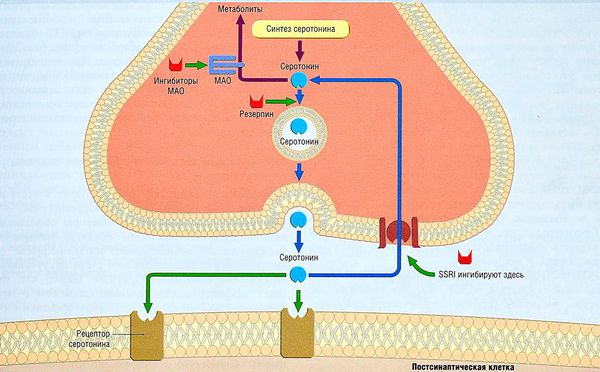
Доказательством послужило сравнение эффективности ингибиторов обратного захвата серотонина, несеротонинергических препаратов и таблетированных плацебо при ОКР. Сильные корреляции между показателем кломипрамина (антидепрессанта) в плазме и уменьшением проявлений ОКР дополнительно подтвердили роль серотонина в развитии данного расстройства. Однако изучение метаболизма серотонина у пациентов ОКР ещё недостаточно результативно. Опровергает эту теорию то, что кломипрамин в некоторых случаях лучше способствует снижению симптомов ОКР, чем селективные ингибиторы обратного захвата серотонина, такие как флуоксетин, флувоксин и сертралин [4] .
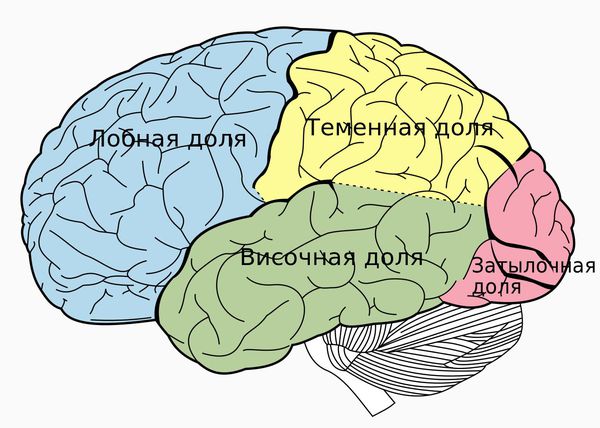
Нейроанатомическая теория. По итогам специальных исследований были получены нейроанатомические обоснования ОКР. Были выявлены нарушения функционирования лобной доли у многих пациентов с ОКР, но лишь часть исследователей смогли подтвердить это. Дополнительным доказательством участия лобной доли в развитии ОКР было применение эффективных психохирургических техник, таких как капсулотомия и цингулотомия (целенаправленное повреждение структур мозга, активность которых вызывает заболевание).
В качестве свидетельства нейробиологических нарушений при ОКР выступает связь этого расстройства с другой патологией, в основе которой лежат процессы в базальных ганглиях (летаргический энцефалит, хорея Сиденгама и синдром Жиля де ла Туретта). Также по результатам четырёх исследований, в ходе которых проводилась оценка метаболической активности мозга с применением позитронно-эмиссионной томографии, доказано, что метаболизм при данном расстройстве усилен в префронтальной коре [4] .
Классификация и стадии развития невроза навязчивых состояний
Формы навязчивостей [6] :
- Элементарные возникают после действия раздражителя, который их вызвал, при этом причина возникновения известна, например страх управлять автомобилем после автокатастрофы.
- Криптогенные возникают без определённой причины (навязчивый счёт, сомнения и др.). Если навязчивой мысли придаётся большое значение, то это способствует возникновению навязчивых действий (компульсий). После их осуществления наступает чувство успокоения по поводу возникших обсессий. Пример таких компульсий — мытьё рук после прикосновения к различным предметам, проверка, выключен ли свет определённое количество раз.
По характеру течения (по Снежневскому и Шмаоновой) [12] :
- Однократный приступ болезни, продолжающийся несколько недель или лет.
- Течение с рецидивами и периодами полного здоровья.
- Непрерывное течение с периодическим усилением симптоматики.
Классификация по МКБ-10 [11] :
- F42.0 — Преимущественно навязчивые мысли или размышления (обсессии).
- F42.1 — Преимущественно компульсивные действия (навязчивые ритуалы).
- F42.2 — Смешанные навязчивые мысли и действия.
- F42.8 — Другие обсессивно-компульсивные расстройства.
- F42.9 — Обсессивно-компульсивное расстройство, неуказанное.
Осложнения невроза навязчивых состояний
Пациент с обсессивно-компульсивным расстройством критично относится к собственному состоянию, но не может самостоятельно справиться с имеющимися симптомами. Поэтому часто при ОКР возникает депрессия, тревожное расстройство и др. [6]
Для облегчения собственного состояния многие начинают злоупотреблять алкоголем и наркотическими веществами, что ведёт к зависимости от данных веществ и возникновению сопутствующей соматической патологии. В крайнем случае возможно возникновение суицидальных тенденций.
Также возможно развитие определённых соматических осложнений. Например, при частом мытье рук может возникнуть дерматит или язвы. При выраженных симптомах происходит нарушение социальной адаптации, что проявляется в проблемах на работе, в семье и повседневной жизни.
Диагностика невроза навязчивых состояний
Интервью
В первую очередь с пациентом проводят интервью, по итогам которого выявляют три основные проблемы:
- Уровень тревоги/дистресса при столкновении с волнующей ситуацией, причём обсессии и компульсии, являющиеся источником дистресса, должны проявляться более чем в 50 % дней в течение минимум двух недель подряд [11] .
- Оценка степени избегания волнующей ситуации.
- Выраженность компульсивных ритуалов [4] .
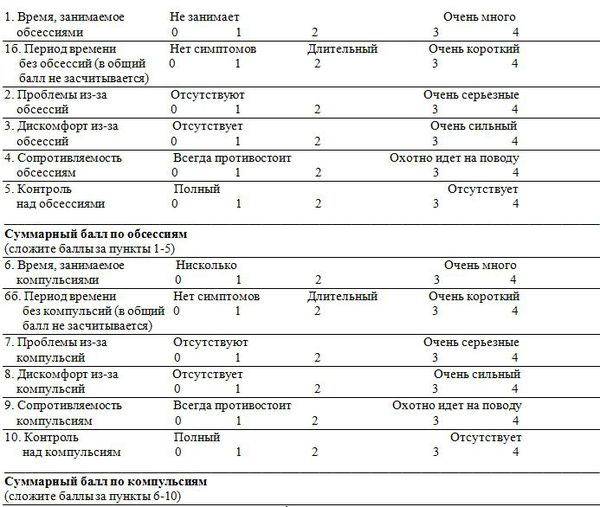
Обсессивно-компульсивная шкала Йеля — Брауна (Y-BOCS) используется для оценки тяжести симптомов обсессивно-компульсивного расстройства наиболее широко. Эта шкала применяется в основном в исследованиях для определения тяжести ОКР и документирования результатов во время лечения [17] . Шкала Y-BOCS состоит из 10 пунктов: первые 5 вопросов касаются навязчивых мыслей, последние 5 — компульсивного поведения. Каждый вопрос оценивается от 0 (отсутствие симптомов) до 4 (тяжёлая симптоматика) [4] .
Лабораторная и инструментальная диагностика
При диагностике ОКР могут применяться следующие методы исследования: общий анализ крови и мочи, биохимический анализ крови, исследование на ВИЧ, проведение ЭЭГ и ЭКГ, по показаниям МРТ (после неврологического осмотра).
Дифференциальная диагностика
Дифференциальный диагноз необходимо проводить с генерализованным тревожным расстройством, которое характеризуется чрезмерным беспокойством, что также можно принять за проявление ОКР. Однако отличие от обсессий в том, что беспокойство — это избыточная озабоченность обстоятельствами реальной жизни, которая воспринимается человеком как адекватная. При ОКР навязчивости воспринимаются пациентом как неадекватные.
При дифференциальной диагностике с депрессивными расстройствами важно обращать внимание на содержание мыслей, а также на способность больного сопротивляться им. При депрессии доминируют преимущественно пессимистические идеи по отношению к себе и окружающему миру, и содержание их непостоянно. Пациенты не пытаются избавиться от этих идей, как это бывает при наличии навязчивых мыслей [4] .
ОКР также нужно отличать от шизофрении. Это может вызвать трудности, если степень сопротивления навязчивым побуждениям неясна, содержание мыслей носит необычный характер или же ритуалы исключительно эксцентричны [7] . При таких проявлениях нужно убедиться в наличии или отсутствии симптомов шизофрении, а также провести беседу с людьми из ближайшего окружения пациента для оценки особенностей его поведения.
Необходимо дифференцировать стереотипные движения, например двигательные (моторные) тики, характерные для синдрома Жиля де ла Туретта, от ритуалов при ОКР. Это возможно путём установления функциональной связи между двигательным поведением и навязчивостями. Моторные тики представляют собой непроизвольные движения, не способствующие снижению тревоги и беспокойства, вызванного навязчивыми мыслями [4] .
Лечение невроза навязчивых состояний
В лечении ОКР необходимо сочетать фармако- и психотерапию.
Медикаментозное лечение невроза навязчивых состояний
Из психофармакологических средств используются селективные ингибиторы обратного захвата серотонина (флуоксетин, флувоксамин, сертралин) и трициклические антидепрессанты (кломипрамин, имипрамин). Для подавления тревоги применяют транквилизаторы (лоразепам, диазепам), в целях длительной профилактики — Феназепам, Транксен. При наличии монотематических страхов назначают нейролептики — Терален, тиоридазин, хлорпротиксен. Эффективно применение противосудорожных препаратов для предупреждения приступов страха — карбамазепин, клоназепам [2] . Лекарственные средства применяют в качестве симптоматической терапии и как предпосылку для психотерапии [1] .
Психотерапия при ОКР
Ведущая роль при лечении обсессивно-компульсивного расстройства отводится психотерапии. Главная задача заключается в изменении поведения и эмоций с помощью попытки реинтерпретировать основные проблемные допущения [8] . Хорошей эффективностью при лечении навязчивого невроза обладает когнитивно-бихевиоральная психотерапия. Её цель — усилить сопротивление пациента проявлениям ОКР и упростить процедуры ритуалов, а также помочь пациенту изменить свои мысли, чувства и поведение. Выраженным эффектом обладает метод экспозиции — создание для больного условий, усугубляющих ритуалы [7] . Со временем тревога, вызванная навязчивостями, уменьшается, и в конце концов навязчивые сигналы перестают беспокоить. В рамках этой терапии также используется метод предотвращения исполнения ритуала в целях уменьшения беспокойства. Это лечение помогает пациентам научиться противостоять желанию выполнять эти ритуалы.
Другие методы лечения невроза навязчивых состояний сосредоточены исключительно на когнитивной терапии, при этом пациенты работают над устранением компульсивного поведения. Это делается путём выявления и переоценки их побуждений о выполнении или невыполнении компульсивного действия. Когда беспокоящие навязчивые мысли и действия признаются, психотерапевт просит пациента:
- изучить признаки, подтверждающие и опровергающие навязчивость;
- выявить когнитивные искажения в оценках навязчивостей;
- разработать альтернативный ответ на навязчивую мысль, образ или идею [16] .
Помимо этого возможно применение рациональной и групповой психотерапии и психоанализа.
По итогам терапии должно наступить значительное уменьшение клинических проявлений болезни или их исчезновение. Закрепление полученного эффекта возможно путём применения фармакотерапии с постепенным снижением дозы препарата и последующей его отменой [1] .
Лечение ОКР гипнозом. Из методов психотерапии самую полную доказательную базу имеет только когнитивно-бихевиоральная психотерапия. Гипнотерапия бывает эффективна, но исследований, достоверно доказывающих это, недостаточно.
Самопомощь при неврозе навязчивых состояний
Обычно психотерапевты учат клиентов сбрасывать эмоциональное напряжение с помощью ударных видов спорта и диафрагмального дыхания. Также будет полезно вести дневник.
Прогноз. Профилактика
В большинстве случаев прогноз благоприятный, даже несмотря на то, что данное расстройство чаще, чем другие неврозы, протекает хронически и приводит к формированию невротического развития личности [5] . При лёгких формах ОКР стабилизация состояния наступает в течение года. При тяжёлом течении, то есть с наличием сложных ритуалов, многочисленными навязчивостями, необходима более длительная терапия с целью предупреждения рецидивов. Возобновлению невроза способствует повторение значимых для индивида стрессовых ситуаций, повышенные нагрузки, общее ослабление организма.
После проведённой терапии у пациентов могут наблюдаться соскальзывания к привычным, но дисфункциональным когнитивным и поведенческим установкам. Наиболее характерно это для пациентов с расстройствами личности, поскольку их проблемы находятся глубоко в сознании. По окончании сеансов психотерапии необходимо объяснить пациенту о возможном возникновении рецидива и рекомендовать внимательно следить за незначительными признаками появления расстройства [8] . Если пациент трудоспособен, не следует освобождать его от работы, так как труд способствует смягчению навязчивостей [6] . Лицам с психопатическими чертами характера рекомендуется назначать мягкие нейролептические средства (неулептил, тиоридазин) [2] .
Возможно ли полное выздоровление при ОКР
Полные ремиссии возникают крайне редко, чаще длительное время требуется поддерживающая терапия и психотерапия.
Профилактика ОКР
Профилактика ОКР носит скорее рекомендательный характер, так как этиология данного расстройства точно не выявлена. В качестве первичной профилактики рекомендуется повышать стрессоустойчивость, избегать воздействия стресса, укреплять иммунитет, уделять особое внимание при воспитании ребёнка.
Вторичная профилактика подразумевает предотвращение рецидивов данного расстройства. Это достигается за счёт психотерапевтических сессий, обязательного следования врачебным рекомендациям, отказ от злоупотребления алкоголем и психоактивными препаратами. Некоторые авторы рекомендуют увеличить в рационе количество продуктов, содержащих триптофан, он является предшественником серотонина [10] .
За дополнение статьи благодарим Анатолия Полторана — психиатра, научного редактора «ПроБолезни » .
Источник https://cdc-nv.ru/articles/nevrologiya/16991-sindrom-navyazchivykh-dvizhenij-u-detej.html
Источник https://medalvian.ru/zhurnal/child-neurosis/
Источник https://probolezny.ru/nevroz-navyazchivyh-sostoyaniy/





