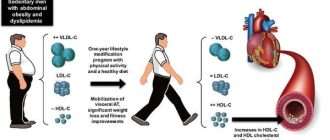
Атеросклероз брахиоцефальных артерий стенозирующего и нестенозирующего типа
Атеросклероз брахиоцефальных артерий (БЦА) — патология, которая связана с наличием жировых бляшек в сосудах, питающих шею и голову. Она занимает второе место по частоте возникновения после закупорки коронарных сосудов, снабжающих кровью сердце. Чаще всего заболевание регистрируется у людей почтенного возраста, страдающих тяжелой гипертензией и сахарным диабетом второго типа.
Патология приводит к стенозированию и нарушению кровообращения в бассейне сосудов головного мозга. Вследствие этого по мере прогрессирования атеросклероза возрастает риск транзиторных ишемических атак и инсульта.
Причины возникновения и типичные жалобы пациентов
Причинами развития атеросклеротических изменений БЦА являются:
- высокая скорость потока крови в сосудах, которая вызывает повреждения внутреннего слоя артерий постоянным высоким давлением;
- большое количество ответвлений;
- множество препятствий ламинарному (спокойному, равномерному) току крови, которые создают разветвления, вызывая турбулентность;
- нарушение концентрации липопротеидов низкой плотности (ЛПНП);
- высокий уровень глюкозы в крови, также повреждающий стенку сосуда.
К типичным признакам заболевания относятся:
- чувство онемения в одной из половин тела;
- слабость и утомляемость;
- сниженная трудоспособность;
- головные боли;
- хроническая усталость;
- нарушение познавательных функций;
- потеря памяти;
- ухудшение слуха, зрения.
Атеросклероз брахиоцефальных сосудов никогда не развивается на фоне физического благополучия и здоровья. Для развития патогенеза необходимы провоцирующие факторы и фоновые заболевания:
- наследственность;
- хронический и острый стресс;
- табакокурение, злоупотребление алкогольными напитками;
- пагубные пищевые привычки: употребление жирной, соленой пищи с низким содержанием клетчатки;
- ограниченный двигательный режим, сидячий образ жизни;
- артериальная гипертензия;
- внутриутробные аномалии развития сосудов шеи и головы;
- мужской пол;
- менопауза у женщин;
- возраст;
- лишний вес и ожирение.
Классификация болезни
По локализации патологического процесса:
- атеросклероз экстракраниальных (внечерепных) отделов БЦА — клиническое значение имеют правая и левая общие сонные артерии (СА);
- атеросклероз интракраниальных отделов БЦА (правая и левая внутренние СА, входящие в состав Виллизиевого круга — главного сосудистого русла мозга).
По объему поражения атеросклероз сосудов шеи разделяют на:
- Нестенозирующий — патологический процесс охватывает менее чем половину диаметра сосудистой стенки. Такой тип является более благоприятным, поскольку кровоток страдает в меньшей мере и степень гипоксии головного мозга малозначима. Однако хронический процесс не стоит на месте, расширяясь в масштабах поражения.
- Стенозирующий хронический атеросклероз брахиоцефальных артерий — сосуд оккупирован жировым образованием более чем наполовину. При таком масштабе не только уменьшается объем крови, питающей головной мозг и ткани головы, но и увеличивается нестабильность бляшки, что потенциально приводит к ее надрыву с последующей тромботической реакцией. Такая ситуация окажется фатальной или может иметь тяжелые последствия для здоровья.
Диагностические мероприятия

Для постановки диагноза врачу общей практики или кардиологу потребуется выполнить:
- опрос пациента;
- осмотр больного;
- аускультацию и перкуссию сердца и легких;
- лабораторные анализы крови — общеклинические (кровь + моча), изучение липидного состава (липидограмма), глюкоза сыворотки;
- триплексное сканирование брахиоцефальных артерий;
- МРТ головного мозга (по показаниям);
- ангиография БЦА.
Лечение и наблюдение пациента
Атеросклероз как внечерепных, так и внутричерепных отделов брахиоцефальных артерий требует пожизненного лечения, которое предусматривает контроль давления, коррекцию уровня холестерина в крови, оптимизацию обмена глюкозы у больных диабетом.

Современные возможности медикаментозного лечения подходят для терапии и контроля нестенозирующего атеросклероза внечерепных ветвей брахиоцефальных артерий. С этой целью назначают:
- Антиагреганты и антикоагулянты («Аспирин», «Клопидогрель», «Варфарин», «Ксарелто»). Препараты улучшают реологические характеристики крови, препятствуя тромбообразованию. Важным дополнительным свойством этих медикаментов является расширение просвета артерий, облегчающее кровоток.
- Лекарства, влияющие на холестериновый обмен: статины и фибраты («Розувастатин», «Симвастатин», «Аторвастатин»). Они снижают уровень липидов в крови, профилактируя возникновение новых бляшек.
- Антигипертензивные препараты: ингибиторы АПФ, бета-блокаторы и другие средства, которые входят в протокол лечения гипертонии («Эналаприл», «Периндоприл», «Лизиноприл»). При длительном ежедневном приеме они снижают уровень артериального давления до безопасных цифр.
Ноотропные препараты (те, которые якобы улучшают работу головного мозга), БАДы, гомеопатия и растительные сборы не имеют доказанной эффективности, только опустошая кошелек пациента.
Кроме консервативного ведения пациента, существуют интервенционные и хирургические методы коррекции кровообращения, которые применимы при стенозирующем атеросклерозе брахиоцефальных артерий:
- Перкутанная (чрескожная) баллонная ангиопластика. Методика предусматривает введение в пораженную артерию специального катетера. Под контролем рентгена, благодаря препарату, содержащему йод, можно точно определить место сужения и ликвидировать его, расширив баллоном, расположенным на конце проводника.
- Стентирование. Процедура представляет собой установку металлического каркаса внутри артерии. Устройство вводится под контролем рентген-аппарата с помощью катетера. Однако этот метод тоже несовершенен: стент со временем снова обрастает тканью настолько, что может потребоваться повторная операция.
- Каротидная атерэктомия — удаление бляшки и образовавшихся на ней кальцинатов с помощью специального устройства, которое их «срезает». Выполняется, как и предыдущие методики, внутрисосудистым доступом. После резекции атеромы устанавливается стент. Такая технология предотвращает рестенозирование (повторную закупорку).
- Шунтирующие операции — реконструктивные вмешательства, в основе которых лежит создание пути кровотока (шунта) в обход его преграды. На данный момент в качестве сырья для «новой» артерии применяются сосуды из синтетических материалов, а также аутоимпланты (собственные вены с других участков тела).
Оперативное вмешательство не исключает прием вышеупомянутых препаратов. Длительность употребления лекарств варьируется от нескольких лет до пожизненной. Посещать врача таким пациентам требуется не менее чем раз в 6 месяцев.
Ввиду тяжести заболевания и дорогостоящего хирургического лечения важно проводить своевременную профилактику, которая включает следующие изменения образа жизни:
- отказ от курения;
- ежедневные физические нагрузки;
- пересмотр рациона и пагубных пищевых привычек с ограничением соли и животных жиров;
- поддержка оптимального веса;
- контроль артериального давления.
Возможные осложнения
Осложнения, вызванные атеросклерозом БЦА, сопряжены с гемодинамическими нарушениями в сосудах головного мозга (сбоями кровотока). Наиболее тяжелыми из них являются:
- транзиторные ишемические атаки;
- преходящее нарушение зрения;
- сосудистая деменция (слабоумие);
- ишемический инсульт головного мозга.
Выводы
Как стенозирующий, так и нестенозирующий атеросклероз БЦА имеют неблагоприятный прогноз относительно здоровья и жизни при отсутствии адекватного лечения. Даже незначительное повышение артериального давления, выявленное на контрольном осмотре, сигнализирует о том, что пора начинать меры профилактики, направленные на предотвращение развития атеросклероза.
Для подготовки материала использовались следующие источники информации.
Атеросклероз брахиоцефальных артерий (БЦА): симптомы и лечение

Брахиоцефальные артерии (БЦА) – это кровеносные сосуды, кровоснабжающие головной мозг, ткани головы и плечевого пояса. В том случае, если в просвете данных сосудистых структур образуются атеросклеротические бляшки, нарушающие движение крови по ним, говорят об атеросклерозе БЦА. Как известно, на сегодняшний день атеросклероз является одной из самых распространенных сердечно-сосудистых болезней. Он может приводить к развитию ряда крайне неблагоприятных осложнений, угрожающих жизни пациента. В случае атеросклероза брахиоцефальных артерий основное осложнение – это нарушение кровоснабжения головного мозга.

Суперфуды в косметике: сочные коктейли для здоровья кожи и волос
Как проявляется атеросклероз брахиоцефальных артерий?
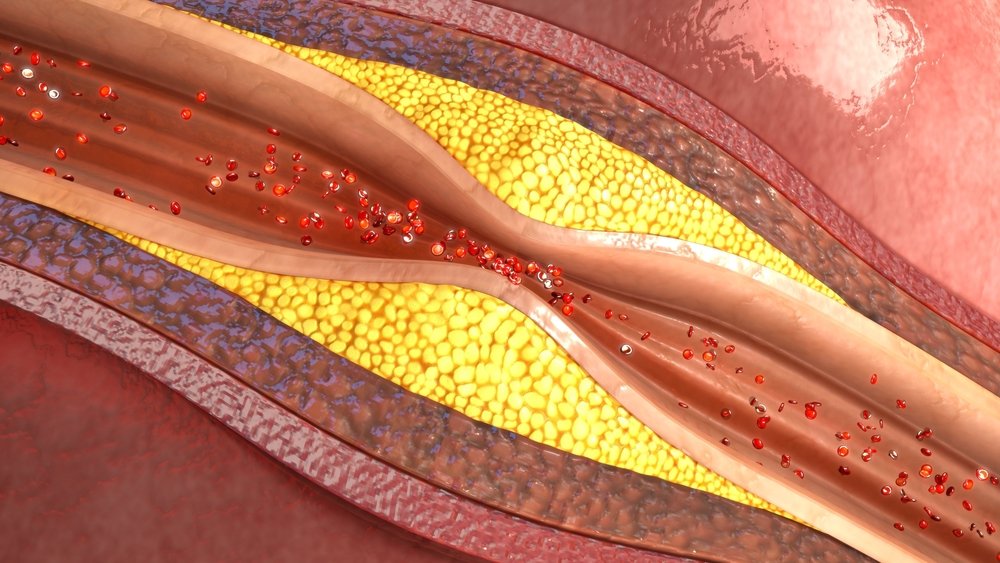
Как мы уже сказали, атеросклероз брахиоцефальных артерий – это патологическое состояние, при котором в сосудах, питающих головной мозг, образуются атеросклеротические бляшки. Результатом данной патологии является недостаточное поступление крови, а соответственно и кислорода, к церебральным тканям. Вследствие этого повышается риск возникновения транзиторных ишемических атак и инсульта.
На начальных этапах данное заболевание имеет слабо выраженную симптоматику. Клиническая картина, как правило, нарастает при психоэмоциональном или физическом переутомлении и исчезает в состоянии покоя. Больной человек может обращать внимание на повышенную слабость, быструю утомляемость, трудности при попытке сконцентрироваться на чем-либо. Скорость мышления, память пациента ухудшаются, возможны проблемы со сном. У некоторых людей на первое место выходят частые головные боли.
По мере прогрессирования атеросклероза проблемы с памятью становятся все более выраженными. Присоединяются такие симптомы, как постоянно угнетенное настроение, не проходящий шум в голове, мнительность и тревожность. В некоторых случаях клиническая картина дополняется нарушением координации движений, речевыми расстройствами, снижением зрения и слуха.
Чем больше нарушается кровоснабжение головного мозга, тем активнее проявляется интеллектуальный дефицит. В конечном итоге у больного человека может развиваться деменция, приводящая к утрате навыков к самообслуживанию, способности ориентироваться в окружающей обстановке.
Лечение атеросклероза брахиоцефальных артерий
В первую очередь, при атеросклерозе брахиоцефальных артерий необходимо устранить все факторы риска. С этой целью пациенту рекомендуется придерживаться специальной диеты с исключением богатых холестерином продуктов, отказаться от курения и алкоголя, избегать сильных стрессов, поддерживать достаточный уровень двигательной активности.
Из лекарственных препаратов могут использоваться:
- Антиагреганты и антикоагулянты;
- Средства, снижающие артериальное давление;
- Гиполипидемические препараты; .
В 2013 году ученые из Донецкого национального медицинского университета им. М. Горького опубликовали работу, по результатам которой была установлена эффективность такого ноотропа, как прамирацетам, в лечении начальных проявлений недостаточности кровоснабжения головного мозга, обусловленных атеросклерозом брахиоцефальных артерий.
Необходимо заметить, что любые медикаменты могут приниматься только после консультации с врачом.
В отдельных случаях может решаться вопрос о проведении хирургического вмешательства.
Атеросклероз сонных артерий ( Каротидный атеросклероз )
Атеросклероз сонных артерий – это хроническое системное заболевание, для которого характерно отложение липидных бляшек в каротидных сосудах. Патология возникает при сочетании нарушений обмена липидов с воспалительными изменениями в интиме артерий и повышенной склонностью к тромбообразованию. Для каротидного атеросклероза характерно асимптомное течение. Клинические проявления возникают только при развитии осложнений. Для диагностики используют дуплексное УЗИ сосудов, ангиографию, КТ или МРТ головного мозга. Лечение предполагает гиполипидемическую терапию, коррекцию образа жизни, удаление крупных бляшек малоинвазивным или хирургическим способом.
МКБ-10


Общие сведения
Атеросклероз сонных артерий (каротидный атеросклероз) менее освещен в медицинской литературе, по сравнению с церебральной или коронарной формой заболевания, однако он имеет важное клиническое значение. Болезнь называют одним из главных предикторов развития сосудистых осложнений, в том числе инсультов и транзиторных ишемических атак. При скрининговом ультразвуковом исследовании у 2-8% пациентов обнаруживаются атеросклеротические бляшки в сонных артериях, которые перекрывают более половины их просвета и существенно нарушают кровоток.

Причины
Атеросклеротическое поражение сонных артерий развивается по тем же закономерностям, что и другие формы атеросклероза. Хорошо изучены неуправляемые факторы риска: возраст старше 55-60 лет, мужской пол, отягощенный семейный анамнез по кардиологическим заболеваниям. Модифицируемые факторы включают высокохолестериновую диету, гиподинамию, дислипидемию, вредные привычки. В современной кардиологии есть несколько теорий развития атеросклероза:
- Гемодинамическая теория. Многочисленные наблюдения доказывают связь каротидного атеросклероза с артериальной гипертензией. Сужение сонных артерий наблюдается как минимум у 30% пациентов с длительным стажем гипертонической болезни, что связывают с негативным влиянием высокого кровяного давления и развитием хронического воспаления в сосудистой стенке.
- Рецепторная теория. Многие ученые называют нарушения липидного спектра крови первичным звеном в формировании атеросклеротической бляшки. Повышение атерогенных фракций липопротеидов способствует отложению липидов в интиме сонных артерий, в результате чего образуются патогномоничные «пенистые» клетки.
- Нейро-метаболическая теория. Вегетативная иннервация и трофика сосудов зависит от общего состояния нейроэндокринной регуляции в организме. На фоне хронических психоэмоциональных стрессов и неблагоприятных экзогенных факторов изменяется контроль за тонусом сосудов, усиливаются нарушения жирового обмена.
- Тромбогенная теория. Образованию атеросклеротической бляшки способствует повышенная вязкость крови и формирование пристеночных кровяных сгустков в артериях. В пораженных тромбами участках интимы намного быстрее откладываются атерогенные липиды, и развивается атеросклероз сонных артерий.
Патогенез
В механизме развития каротидного атеросклероза играют роль 3 ключевых фактора: нарушение равновесия между «хорошими» и «плохими» фракциями холестерина, хроническое воспаление в сосудистой стенке, повышенная склонность к тромбообразованию. Патологический процесс может возникать во внутренней или наружной сонной артерии, в неблагоприятных ситуациях происходит множественное поражение сосудистого бассейна.
Формирование атеросклероза начинается со скопления липидов в интиме, которое имеет вид пятна или полосы. Постепенно на этом месте возникает выступающая бляшка, которая содержит липиды и соединительную ткань. Впоследствии ее покрышка истончается, что создает благоприятные условия для отрыва фрагментов и эмболии церебральных артерий с развитием нарушений мозгового кровотока.

Симптомы
Отличительная черта атеросклероза сонных артерий – отсутствие любых клинических проявлений. Пока липидные бляшки имеют небольшой размер, и кровоток в каротидном бассейне поддерживается на должном уровне, пациент даже не догадывается о проблеме. По мере ухудшения гемодинамики возникают неврологические симптомы, которые обусловлены нарушением притока крови к головному мозгу.
При осложненных формах каротидного атеросклероза пациенты жалуются на периодическое головокружение, головные боли, снижение работоспособности. При длительном существовании болезни возникают проблемы с памятью, концентрацией внимания и скоростью мышления. Если болезнь вызывает эпизод острого нарушения мозгового кровообращения (ОНМК), возможно выпадение моторных и сенсорных функций.
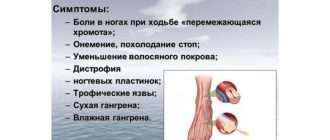
Поскольку атеросклероз сонных артерий в большинстве случаев сопровождается поражением коронарных сосудов и артериальной гипертензией, у больных возникают кардиологические симптомы. Некоторые люди жалуются на перебои в работе сердца, боли в левых отделах грудной клетки, одышку при физической нагрузке. При присоединении атеросклероза артерий нижних конечностей беспокоит повышенная утомляемость и боли в ногах при ходьбе.
Осложнения
Наличие и степень сужения каротидных артерий используется врачами для оценки риска ишемических повреждений головного мозга. При стенозе менее 50% вероятность нарушения церебрального кровотока составляет 3-4,8%. Если степень сужения находится в пределах 50-70%, вероятность развития инсульта составляет около 10% в год. При прогрессировании атеросклероза и стенозе артерий более чем на 70% частота неврологических осложнений достигает 15-46%.
Около 20-25% людей с атеросклерозом внутренней сонной артерии имеют «немые» инсульты в анамнезе – гибель небольшого участка вещества мозга, которая не вызывает типичной клинической картины и не диагностируется вовремя. Такое осложнение обнаруживается только при прицельном сканировании методами МРТ или КТ. Риск асимптомного инсульта резко возрастает у пациентов с комбинацией каротидного атеросклероза и артериальной гипертонии.
Диагностика
Атеросклероз сонных артерий зачастую обнаруживается при плановом кардиологическом обследовании больных, имеющих высокий сердечно-сосудистый риск по шкале SCORE. Также пациент может самостоятельно обратиться на прием к врачу-неврологу с жалобами на головокружение, когнитивные нарушения. Комплексная диагностическая программа включает следующие методы:
- УЗИ сонных артерий. При исследовании сосудов в дуплексном режиме одновременно оценивают толщину комплекса интима-медиа – ТКИМ, наличие и размеры атеросклеротических бляшек, параметры гемодинамики в каротидном бассейне. Для уточнения информации применяется триплексное сканирование, которое дополняется цветным картированием кровотока.
- Ангиография магистральных артерий головы. Рентгенконтрастное исследование используется для наиболее точной визуализации расположения, размеров и особенностей структуры липидной бляшки. Результаты рентгенографии обязательно потребуются сосудистому хирургу для выбора тактики операции.
- КТ головного мозга. Нейровизуализация назначается всем пациентам с явными неврологическими признаками и больным с асимптомным атеросклерозом, чтобы исключить случаи «немого» инсульта. Для более детального изучения структуры нервной ткани дополнительно проводят МРТ.
- Эхокардиография. Ультразвуковое исследование сердца необходимо, чтобы оценить фракцию выброса, обнаружить признаки гипертрофии миокарда, которые типичны для длительно существующей артериальной гипертензии. Комплексную диагностику дополняют проведением электрокардиографии, суточного мониторирования артериального давления (СМАД).
- Лабораторные исследования. Важную роль в диагностике и выборе лечения играют результаты липидограммы – оценки уровня общего холестерина и фракций липопротеидов. В диагностическую программу входит клинический анализ крови, расширенное биохимическое исследование, коагулограмма. По показания проводят определение острофазовых показателей и миокардиальных маркеров.
Дифференциальная диагностика
Поскольку каротидный атеросклероз в основном протекает бессимптомно и определяется по ультразвуковой картине, у опытного врача не возникает сомнений при постановке диагноза. В сложных случаях может потребоваться дифференциальная диагностика симптомов болезни с нейродегенеративными заболеваниями неатеросклеротического генеза, объемными образованиями головного мозга, астеновегетативным синдромом.

Лечение атеросклероза сонных артерий
Консервативная терапия
Коррекция липидного обмена начинается с диеты. Всем пациентам рекомендовано сократить прием насыщенных животных жиров и простых углеводов, уменьшить потребление поваренной соли. В рационе должны преобладать блюда с белками, сложными углеводами, растительными ненасыщенными жирами. Людям с ожирением назначают гипокалорийное питание и посильные спортивные тренировки для постепенного снижения массы тела.
Основу фармакотерапии составляют статины – препараты первой линии при дислипидемии. Их дозировки подбираются индивидуально с учетом степени кардиоваскулярного риска, целевых показателей липидограммы. Статины эффективны для снижения атерогенных фракций липидов крови и предупреждении сердечно-сосудистых катастроф. В дополнение к статинам назначают препараты из других групп: ингибиторы PCSK9, фибраты, блокаторы всасывания холестерина в кишечнике.
Для профилактики тромбоэмболических осложнений показана терапия антикоагулянтами и антиагрегантами, которые нормализуют реологические свойства крови, снижают риск тромбообразования. При артериальной гипертензии схему лечения дополняют гипотензивными препаратами. По показаниям терапию усиливают препаратами ПНЖК, которые благоприятно влияют на липидный обмен и работу сердечно-сосудистой системы.
Хирургическое лечение
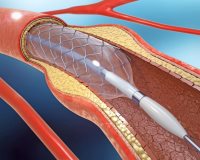
При стенозе артерии более чем на 50%, наличии в анамнезе кардиоваскулярных осложнений или появлении симптомов атеросклероза пациентам показано оперативное вмешательство на пораженном сосуде. Наилучшую эффективность показывают два метода: каротидная эндартерэктомия, которая предполагает удаление бляшки через небольшой разрез сосудистой стенки, и каротидная ангиопластика – баллонная катетеризация и установка стента в суженый участок артерии.
Прогноз и профилактика
Атеросклероз сонных артерий сопряжен с высоким риском неврологических осложнений, поэтому его течение и исход будет зависеть от своевременности диагностики, соблюдения пациентом назначенной схемы терапии. Превентивные меры включают гипохолестериновую диету, активный образ жизни, контроль веса и артериального давления. Важную роль в профилактике играет плановое обследование каротидных сосудов у людей из групп риска.
1. Цереброваскулярные заболевания и атеросклеротический стеноз сонной артерии: хирургические и медикаментозные подходы к терапии/ А.А. Беляев// Фарматека. – 2019. – №9.
2. Значение субклинического атеросклероза сонных артерий для первичной профилактики сердечно-сосудистых заболеваний. Обзор основных международных исследований/ Е.К. Букина, Е.В. Бочкарева// Рациональная фармакотерапия в кардиологии. – 2016. – №5.
3. Асимптомные стенозы сонных артерий: еще один взгляд на проблему/ М.М. Танашян// Анналы клинической и экспериментальной неврологии. – 2009. – №2.
Источник https://cardiograf.com/bolezni/zabolevanie-arteriy/ateroskleroz-brahiocefalnyh-arterij.html
Источник https://medaboutme.ru/articles/ateroskleroz_brakhiotsefalnykh_arteriy_btsa_simptomy_i_lechenie/
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_cardiology/carotid-atherosclerosis