Хронический лимфолейкоз
Хронический лимфолейкоз — злокачественное лимфопролиферативное заболевание, при котором опухолевыми клетками являются патологические В-лимфоциты, способные накапливаться в костном мозге, периферической крови и лимфатических узлах. В норме В-лимфоциты в течение своей жизни превращаются в иммуноглобулинсекретирующую клетку, которая обеспечивает приобретённый иммунитет. Опухолевые В-лимфоциты такой функции лишены, и, таким образом, иммунитет больного страдает, и повышается риск присоединения инфекционных заболеваний. Помимо этого, по мере прогрессирования заболевания нарушается выработка эритроцитов, нейтрофилов и тромбоцитов, возможно развитие аутоиммунных процессов. Наконец, хронический лимфолейкоз может трансформироваться в В-клеточный пролимфоцитарный лейкоз, в высокодифференцированную неходжкинскую лимфому, в частности — в диффузную В-крупноклеточную лимфому.
Причины развития лимфолейкоза
Хронический лейкоз является самым распространённым видом лейкоза, составляя до 30% в общей структуре заболеваемости. Частота встречаемости составляет 4 случая на 100 тысяч населения; у лиц старше 80 лет частота составляет более 30 случаев на 100 тысяч населения.
Факторами риска развития хронического лимфолейкоза являются:
- Пожилой возраст. До 70% всех выявленных случаев приходится на людей старше 60 лет,
- Мужской пол. Мужчины заболевают в два раза чаще женщин,
- Воздействие ионизирующего излучения,
- Контакт с бензолом и бензином.
Симптомы
Для хронического лимфолейкоза характерно длительное бессимптомное течение; основной причиной обращения к врачу являются изменения в общем анализе крови, сданном в рамках профилактического осмотра или по поводу иного заболевания. Активных жалоб на момент первичного осмотра пациент может и не предъявлять, но при этом зачастую даже в этой ситуации уже выявляется увеличение лимфатических узлов и изменение их консистенции до тестоватой. Сами лимфоузлы не уплотнены, сохраняют подвижность относительно окружающих тканей. В случае присоединения инфекции лимфатические узлы значительно увеличиваются; по мере прогрессирования хронического лимфолейкоза лимфоузлы — в первую очередь брюшной полости — способны
образовывать конгломераты.
Первые возникающие жалобы обычно не носят специфического характера: повышенная утомляемость, слабость, выраженная потливость. По мере развития заболевания могут возникнуть аутоиммунные проявления, в первую очень гемолитические анемии (в 10-25% случаев) и тромбоцитопении (в 2-3% случаев). Гемолитическая анемия развивается в связи с разрушением самим организмом эритроцитов; чаще всего развивается, как и сам хронический лимфолейкоз, постепенно, но может проявиться и острым кризом — с повышением температуры, появлением желтухи, потемнения мочи. Тромбоцитопения может быть гораздо более опасным состоянием в связи с развитием кровотечений, в том числе и жизнеугрожающих (например, кровоизлияния в головной мозг).
Кроме того, так как В-лимфоциты относятся к клеткам, обеспечивающим иммунитет, типичным является присоединение инфекционных осложнений, в том числе оппортунистических, то есть вызванных микроорганизмами, постоянно находящимися в человеческом организме и не проявляющими себя при адекватном иммунном ответе. Чаще всего оппортунистическими инфекциями поражаются лёгкие.
Диагностика хронического лимфолейкоза
Диагноз хронического лимфолейкоза может быть заподозрен при оценке результатов обычного клинического анализа крови — обращает на себя внимание увеличение абсолютного количества лимфоцитов и лейкоцитов. Основным диагностическим критерием является абсолютное количество лимфоцитов, превышающее 5×10 9 л и прогрессивно увеличивающееся по мере развития лимфолейкоза, достигая цифр 100-500×10 9 л. Важно обращать внимание не только на абсолютное число, — если в начале заболевания лимфоциты составляют до 60-70% от всего количества лейкоцитов, то при его дальнейшем развитии они могут составлять 95-99%. Другие показатели крови, такие, как гемоглобин и тромбоциты, могут быть в норме, но при прогрессировании заболевания может быть выявлено их снижение. Абсолютным критерием для установки диагноза «хронический лимфолейкоз» является выявление более 5000 клональных В-лимфоцитов в 1 мкл периферической крови.
В биохимическом анализе крови может быть выявлено снижение общего белка и количества иммуноглобулинов, но это характерно для более поздних стадий заболевания. Обязательным этапом в диагностическом поиске является трепанбиопсия костного мозга. При гистологическом исследовании полученного пунктата на ранних этапах заболевания так же, как и в общем анализе крови, обнаруживается небольшое содержание лимфоцитов (40–50%), но при высоком лейкоцитозе лимфоциты могут составлять 95–98% костномозговых элементов.
Так как изменения в костном мозге являются неспецифическими, окончательный диагноз хронического лимфолейкоза устанавливается на основании данных иммуногистохимического исследования. Характерный иммунофенотип хронического лимфолейкоза включает экспрессию антигенов CD19, CD5, CD20, CD23, также отмечается слабая экспрессия на поверхности клеток иммуноглобулинов IgM (нередко одновременно с IgD) и антигенов CD20 и CD22. Главным цитогенетическим маркером, непосредственно влияющим на выбор терапии, является делеция 17p. Желательно выполнять анализ, направленный на выявлении этой делеции, до начала лечения, так как её выявление приводит к изменению тактики ведения пациента. Помимо биопсии костного мозга, в случае значительного увеличения отдельных лимфатических узлов показана пункция и их с целью исключения лимфомы.
Из инструментальных методов диагностики проводятся рентгенография органов грудной клетки и УЗИ наиболее часто поражаемых групп лимфоузлов и органов брюшной полости – в первую очередь печени и селезёнки, так как именно эти органы чаще всего поражаются при хроническом лимфолейкозе.

Стадии заболевания
В настоящее время стадирование осуществляется согласно классификации, предложенной Binet:
- A — содержание гемоглобина более 100 гл, тромбоцитов — более 100×10 9 л, поражено менее трёх лимфатических областей (к ним относятся: шейные лимфоузлы, подмышечные лимфоузлы, паховые лимфоузлы, печень, селезёнка),
- B — содержание гемоглобина более 100 гл, тромбоцитов — более 100×10 9 л, поражено более трёх лимфатических областей,
- C — содержание гемоглобина менее 100 г или тромбоцитов — менее 100×10 9 л.
Помимо классификации по Binet, используется классификация по Rai, используемая преимущественно в США. Согласно ей, выделяют четыре стадии заболевания:
- 0 — клинические проявления включают в себя только повышение лимфоцитов более 15×10 9 в периферической крови и более 40% в костном мозге,
- I — повышено количество лимфоцитов, диагностируется увеличение лимфоузлов,
- II — повышено количество лимфоцитов, диагностируется увеличение печени иили селезёнки вне зависимости от увеличения лимфоузлов,
- III — наблюдается повышение количества лимфоцитов и снижение уровня гемоглобина менее 110 гл вне зависимости от увеличения селезёнки, печени и лимфоузлов,
- IV — наблюдается повышение количества лимфоцитов и снижение числа тромбоцитов менее 100×10 9 вне зависимости от уровня гемоглобина, увеличения органов и лимфоузлов.
0 стадия характеризуется благоприятным прогнозом, I и II — промежуточным, III и IV — неблагоприятным.
Лечение
В настоящее время хронический лимфолейкоз хорошо поддаётся лечению благодаря широкому спектру химиотерапевтических препаратов. Важно отметить, что современные руководства не рекомендуют начинать агрессивное лечение сразу же после установки диагноза — в случаях, когда клинические проявления минимальны, возможно активное динамическое наблюдение до момента возникновения показаний к проведению специфического лечения, к коим относятся:
- Возникновение или нарастание интоксикации, которая проявляется потерей массы тела более чем на 10% за полгода, ухудшением общего состояния; появление лихорадки, субфебрильной температуры, ночных потов.
- Нарастание явлений анемии и/или тромбоцитопении;
- Аутоиммунная анемия и/или тромбоцитопения — в случае, если состояние не корректируется преднизолоном;
- Значительные размеры селезёнки — нижний край на расстоянии >6 см и более ниже рёберной дуги;
- Размер поражённых лимфатических узлов более 10 см или его прогрессивное увеличение;
- Увеличение количества лимфоцитов более, чем на 50% за 2 месяца, или вдвое за 6 месяцев.
Основным методом лечения хронического лимфолейкоза на данный момент является химиотерапия. Один из первых химиотерапевтических агентов, показавших свою эффективность в лечении хронического лимфолейкоза, хлорамбуцил, используется и в настоящее время, хоть и ограниченно. С течением времени вместо хлорамбуцила стали использовать циклофосфамид, в комбинации с другими препаратами, и соответствующие схемы (например, CHOP, COP, CAP) на данный момент применяются у пациентов молодого возраста с хорошим соматическим статусом.
Впервые введённый в клиническую практику в 80-х годах прошлого века флударабин показал эффективность в отношении достижения стойкой ремиссии, превышающую эффективность хлорамбуцила, особенно в сочетании с циклофосфамидом. Важно отметить, что эта схема эффективна даже в случае развития рецидива заболевания. Последним словом в лечении хронического лейкоза в настоящее время является применение иммунотерапевтических средств — препаратов из группы моноклональных тел. В рутинную клиническую практику прочно вошел ритуксимаб. Данный препарат взаимодействует с антигеном CD20, который ограниченно экспрессируется при хроническом лимфолейкозе, поэтому для эффективного лечения требуется сочетание ритуксимаба с какой-либо из принятых схем химиотерапии, чаще всего с флударабином или COP. Ритуксимаб в монорежиме может применяться как поддерживающая терапия при частичном ответе на лечение.
Перспективным выглядит применение препарата алемтузумаб, который взаимодействует с антигеном CD52. Его также используют как в монорежиме, так и в комбинации с флударабином.
Отдельно хотелось бы упомянуть хронический лимфолейкоз с делецией 17p. Этот подтип лимфолейкоза часто бывает резистентен к стандартным схемам химиотерапии.
Определённые успехи в лечении этого подвида лимфолейкоза достигнуты благодаря применению упомянутого выше алемтузумаба. Кроме того, перспективным средством в этой ситуации является ибрутиниб. В настоящее время этот препарат применяется в монорежиме, сочетание его с различными схемами химиотерапии исследуется; определённое преимущество показала схема, включающая ибрутиниб, ещё одно моноклональное тело — ритуксимаб, и бендамустин.

Лучевая терапия, которая столетие назад была практически единственной возможностью лечения таких больных, и по сей день не утратила актуальности: рекомендуется её проведение в рамках комплексного подхода на область поражённых лимфоузлов, если наблюдается их продолженный рост на фоне стабилизации остальных проявлений заболевания. В этом случае необходимая суммарная доза составляет 20-30 Гр. Также лучевой метод может быть применён при рецидивах заболевания.
В лечении хронического лимфолейкоза нашёл своё место и хирургический метод, заключающийся в удалении поражённой селезёнки. Показаниями к данному вмешательству являются:
- Увеличение селезёнки в сочетании с тяжелой анемией и/или тромбоцитопенией, особенно если наблюдается химиорезистентность,
- Массивное увеличение селезёнки при условии отсутствия ответа на химиотерапию,
- Тяжёлая аутоиммунная анемия и/или тромбоцитопения при резистентности к медикаментозному лечению.
При развитии резистентности к применяемым ранее химиотерапевтическим агентам или же при быстром прогрессировании после проведённого лечения может быть проведена трансплантация костного мозга. Трансплантация костного мозга показана в первой ремиссии пациентам из группы высокого риска, молодым пациентам в отсутствие эффекта от проводимого лечения, пациентам с делецией 17p/мутацией TP53 при наличии прогрессии заболевания. Важно отметить, что после проведённой трансплантации рекомендуется применение ритуксимаба и леналидомида в качестве поддерживающей терапии с целью предотвращения рецидива.
Наконец, пациентам требуется проведение и поддерживающей терапии, которая включает:
- Переливание эритроцитарной массы при анемии;
- Переливание тромбоцитарной массы при кровотечении, вызванном тромбоцитопенией;
- Противомикробные средства при присоединении бактериальной, грибковой или вирусной инфекции, а также для её профилактики;
- Применение преднизолона в дозе 1-2 мг/кг при развитии аутоиммунных процессов.
В случае развития рецидива заболевания тактика лечения зависит от ряда факторов, таких как: проведённая ранее терапия, срок наступления рецидива, клиническая картина. В случае раннего (то есть возникшего в периоде 24 месяцев и ранее) рецидива основным препаратом является ибрутиниб. Он применяется как самостоятельно, так и в составе упомянутой выше схемы лечения (ибрутиниб+ритуксимаб+бендамустин).
Альтернативным препаратом выбора может быть алемтузумаб. Демонстрируя сопоставимую с ибрутинибом эффективность, он, однако, демонстрирует значительно большую токсичность.
Наконец, у ряда пациентов по поводу раннего рецидива хронического лимфолейкоза может быть выполнена трансплантация костного мозга.
В случае позднего (возникшего в срок более 24 месяцев с момента завершения лечения) рецидива основным критерием выбора является проведённая ранняя терапия.
- Если проводимая ранее терапия на основе флударабина не сопровождалась значительной токсичностью, то можно вернуться к этой схеме, а также дополнить её ритуксимабом.
- В случае выявления цитопении возможно применение ритуксимаба в сочетании с высокими дозами глюкокортикостероидов.
- При проведённом ранее лечении хлорамбуцилом показано применение схем с флударабином или сочетанием бендамустина и ритуксимаба.
- Монотерапия ибрутинибом или его сочетание с одной из схем полихимиотерапии также может быть эффективна при рецидиве хронического лимфолейкоза.
Оценка эффективности лечения
Диагностические исследования, направленные на оценку эффекта от проведённого лечения, проводятся не ранее, чем через 2 месяца после окончания последнего курса химиотерапии. Результат может быть оценён следующим образом:
- Полная ремиссия: уменьшение до нормальных размеров печени, селезёнки, лимфоузлов (допустимо их увеличение в размере не более чем 1,5 см), снижение числа лимфоцитов менее 4×10 9 л в периферической крови и менее 30% в костном мозге, повышение числа тромбоцитов более 100×10 9 л, гемоглобина — более 110 гл, нейтрофилов — более 1,54×10 9 л.
- Частичная ремиссия: уменьшение размеров лимфоузлов, печени и селезёнки на 50% и более, снижение количества лимфоцитов в периферической крови на 50%, повышение числа тромбоцитов более 100×10 9 л, гемоглобина — более 110 гл, нейтрофилов — более 1,54×10 9 л или же повышение любого из этих параметров более чем на 50% от исходного уровня.
- Признаками прогрессирования заболевания являются, напротив, увеличение размеров лимфоузлов, печени и селезёнки на 50% и более, а также уменьшение количества тромбоцитов на 50% и более от исходного уровня и уменьшение количества тромбоцитов на 20 гл и более.
Для установления полной ремиссии необходимо соблюдение всех перечисленных критериев, частичной — по крайней мере 2 критерия, касающихся состояния внутренних органов, и минимум одного критерия, касающегося клеточного состава крови.
Следует учитывать, что терапия ибрутинибом может привести к полному ответу со стороны лимфатических узлов и селезёнки, но с сохранением лейкоцитоза в периферической крови. Это состояние обозначается, как частичный ответ с лимфоцитозом.
Прогноз
Значительные успехи в терапии хронического лимфолейкоза позволили сделать это заболевание потенциально излечимым или же достаточно долго поддерживать жизнь человека без прогрессирования основного заболевания с сохранением её качества.
Напротив, без лечения заболевание медленно, но неуклонно прогрессирует, что способно стать причиной гибели пациента спустя несколько лет после дебюта заболевания, поэтому своевременное обращение к врачу и начало адекватной терапии очень важны.
Хронический лейкоз: возможно ли излечение?

Лейкоз является одним из самых распространенных форм онкогематологических заболеваний. Хроническая форма этого недуга наиболее распространена среди представителей европеоидной расы, но редко встречается и среди населения Восточной Азии. Для дебюта заболевания характерен пожилой возраст пациента: в среднем, оно встречается в 65-72 года, при этом представители сильного пола болеют в несколько раз чаще. У детей и подростков хронический лейкоз встречается менее чем в 0,5% случаев. Достижения современной медицины позволяют поддерживать состояние пациентов на должном уровне, но существует ли возможность полного излечения?

Суперфуды в косметике: сочные коктейли для здоровья кожи и волос
Что такое хронический лейкоз и почему он возникает?
Хронический лейкоз представляет собой первичную опухолевую патологию кроветворной системы, в качестве субстрата которой выступают созревающие или зрелые клеточные элементы лимфоидного или миелоидного ряда. Для заболевания характерно накопление измененных зрелых CD5, CD19, CD23 B-лимфоцитов в печени, лимфатических узлах, крови, костном мозге, селезенке. В своем развитии недуга проходит три стадии: начальную, развернутую, терминальную, каждая из которых имеет определенные особенности.
В настоящее время причины, вызывающие развитие болезни, до конца не изучены. За последние несколько лет высокую популярность получила вирусно-генетическая теория происхождения недуга. Считается, что некоторые разновидности вирусных возбудителей (ретровирусы, вирус Эпштейна-Барр) могут проникать в незрелые клетки крови и провоцировать их бесконтрольное деление, формирующее патологическую клеточную колонию. Также известно, что немаловажную роль в развитии недуга играет наследственность: заболевание может носить семейный характер.
К другим значимым факторам, увеличивающим вероятность возникновения онкогематологических патологий, относят воздействие излучения, высоких доз радиации, токсичных химических веществ (пестицидов, гербицидов), медикаментозных препаратов (антибактериальных и цитостатических средств), а также стаж курения более 20 лет. Также считается, что в патогенезе заболевания важную роль может играть нарушение работы иммунной системы пациента.
Миелоидный лейкоз: симптомы
В начальном периоде хронический миелоидный лейкоз характеризуется полным или частичным отсутствием проявлений. Обнаружить изменения в клеточном составе крови можно лишь во время случайного обследования. Для доклинического периода характерны следующие симптомы: незначительное повышение температуры, тянущие и ноющие боли в области левого подреберья, слабость, вялость, потливость, адинамия.
Развернутая стадия заболевания сопровождается резким увеличением размеров печени и селезенки, снижением массы тела вплоть до полного истощения, интенсивными диффузными болями в костях и суставах. На коже и слизистых оболочках могут образовываться инфильтраты. Появляется геморрагический синдром, для которого типично появление крови в моче и кале, межменструальных кровотечений, большой кровопотери после удаления зубов.
Для терминальной стадии болезни характерно нарастание всех симптомов, а также выраженная интоксикация. Нередко развивается бластный криз — увеличение количества бластных клеток в периферической крови. Для него типично появление агрессивной симптоматики: присоединение тяжелых инфекционных поражений кожи, разрывов селезенки, обильных кровотечений.
Как проявляется лимфоидный лейкоз

Начальная стадия лимфоидного лейкоза также протекает бессимптомно, единственные изменения можно обнаружить в анализе крови, а также могут быть увеличены 1-2 лимфатических узла. В развернутый период течения для недуга характерно появление интоксикации, что сопровождается лихорадкой, потливостью, анорексией, а также анемии (одышка, предобморочное состояние, головокружение). Нередко возникает увеличение в размерах печени и селезенки, что может стать причиной сдавления общего желчного протока и развития желтухи. Также лимфоидный лейкоз характеризуется увеличением лимфатических узлов сразу нескольких групп. Пациенты предъявляют жалобы на боли в костях, кожный зуд, склонность к инфекционным заболеваниям.
Терминальная стадия недуга сопровождается присоединением иммунодефицита и геморрагического синдрома. Развивается тяжелая интоксикация, формируются множественные подкожные кровоизлияния. Иммунодефицит становится причиной развития легочных инфекций (пневмония, плеврит), а также грибкового поражения кожи и слизистых, гнойных заболеваний мягких тканей. У пациентов быстро развивается полиорганная недостаточность, что становится причиной летального исхода.
Лечение болезни и прогнозы
На начальном этапе болезни лечение не приносит ожидаемого эффекта, поэтому пациентам назначается только посещение физиопроцедур, укрепление иммунитета и правильное питание. Хронический миелоидный лейкоз в развернутый период лечится с помощью химиотерапии (эффективны препараты гидроксимочевины, бусульфан), а при значительном увеличении селезенки в размерах проводится ее облучение. Такая тактика не обеспечивает выздоровление пациента, но тормозит прогрессирование недуга. В отдельных случаях показана трансплантация костного мозга от донора. При переходе заболевания в терминальную стадию применяется полихимиотерапия с высокими дозами препаратов. Средняя продолжительность жизни больных после подтверждения диагноза составляет около 3-6 лет, но в отдельных случаях она может увеличиться до 15 лет.
Лимфоидный лейкоз также требует проведения терапии цитостатиками (циклофосфамид или хлорбутин), также может быть назначено применение стероидов. Если увеличение селезенки нарушает работу других органов, проводится спленэктомия. Потенциально эффективным методом лечения хронического лейкоза может считаться трансплантация стволовых клеток. При лимфолейкозе средняя продолжительность жизни составляет 3-4 года (при быстро прогрессирующих формах) и до 25 лет (при благоприятном течении).
Лейкоз: острый и хронический — симптомы, лечение
Лейкоз — тяжелое заболевание крови, которое относится к неопластическим (злокачественным). В медицине оно имеет еще два названия — белокровие или лейкемия. Это заболевание не знает возрастных ограничений. Им болеют дети в разном возрасте, в том числе и грудные. Оно может возникнуть и в молодости, и в среднем возрасте, и в старости. Лейкоз в равной степени поражает, как мужчин, так и женщин. Хотя, согласно статистике, люди с белым цветом кожи заболевают им значительно чаще, чем темнокожие.
Типы лейкозов
При развитии лейкоза происходит перерождение определенного вида кровяных клеток в злокачественные. На этом основывается классификация заболевания.
- При переходе в лейкозные клетки лимфоцитов (кровяных клеток лимфатических узлов, селезенки и печени) оно название носит название ЛИМФОЛЕЙКОЗ.
- Перерождение миелоцитов (кровяных клеток, образующихся в костном мозгу) приводит к МИЕЛОЛЕЙКОЗУ.
Перерождение других видов лейкоцитов, приводящее к лейкозу, хотя и встречается, но гораздо реже. Каждый из этих видов делится на подвиды, которых достаточно много. Разобраться в них под силу только специалисту, на вооружении которого имеется современная диагностическая техника и лаборатории, оснащенные всем необходимым.

Деление лейкозов на два основополагающих вида объясняется нарушениями при трансформации разных клеток – миелобластов и лимфобластов. В обоих случаях вместо здоровых лейкоцитов в крови появляются лейкозные клетки.
Помимо классификации по типу поражения, различают острый и хронический лейкоз. В отличие от всех других заболеваний, эти две формы белокровия не имеют ничего общего с характером протекания болезни. Их особенность в том, что хроническая форма практически никогда не переходит в острую и, наоборот, острая форма ни при каких обстоятельствах не может стать хронической. Лишь в единичных случаях, хронический лейкоз может быть осложнен острым течением.
Это обусловлено тем, что острый лейкоз возникает при трансформации незрелых клеток (бластов). При этом начинается их стремительное размножение и происходит усиленный рост. Этот процесс невозможно контролировать, поэтому вероятность смертельного исхода при этой форме заболевания достаточна высока.
Хронический лейкоз развивается, когда прогрессирует рост видоизмененных полностью созревших кровяных клеток или находящихся в стадии созревания. Он отличается длительностью протекания. Пациенту достаточно поддерживающей терапии, чтобы его состояние оставалось стабильным.
Видео: базовое о лейкозах
Причины возникновения белокровия
Что именно вызывает мутацию кровяных клеток, в настоящее время до конца не выяснено. Но доказано, что одним из факторов, вызывающих белокровие является радиационное облучение. Риск возникновения заболевания появляется даже при незначительных дозах радиации. Кроме этого, существуют и другие причины лейкоза:
- В частности, лейкоз могут вызвать лейкозогенные лекарственные препараты и некоторые химические вещества, применяемые в быту, например, бензол, пестициды и т.п. К лекарствам лейкозогенного ряда относятся антибиотики пенициллиновой группы, цитостатики, бутадион, левомицитин, а также препараты, используемые в химиотерапии.
- Большинство инфекционно-вирусных заболеваний сопровождается вторжением вирусов в организм на клеточном уровне. Они вызывают мутационное перерождение здоровых клеток в патологические. При определенных факторах эти клетки-мутанты могут трансформироваться в злокачественные, приводящие к лейкозу. Самое большое количество заболеваний лейкозом отмечено среди ВИЧ-инфицированных.
- Одной из причин возникновения хронического лейкоза является наследственный фактор, который может проявить себя даже через несколько поколений. Это — самая распространенная причина заболевания лейкозом детей.
Этиология и патогенез

Основные гематологические признаки лейкоза — изменение качества крови и увеличение числа молодых кровяных телец. При этом СОЭ повышается или понижается. Отмечается тромбоцитопения, лейкопения и анемия. Для лейкемии характерны нарушения в хромосомном наборе клеток. Опираясь на них, врач может делать прогноз болезни и выбирать оптимальную методику лечения.
Общие симптомы лейкемии
При лейкозе большое значение имеет правильно поставленный диагноз и своевременно начатое лечение. На начальной стадии симптомы лейкоза крови любого вида больше напоминают простудные и некоторые другие заболевания. Прислушайтесь к своему самочувствию. Первые проявления белокровия проявляются следующими признаками:
- Человек испытывает слабость, недомогание. Ему постоянно хочется спать или, наоборот, сон пропадает.
- Нарушается мозговая деятельность: человек с трудом запоминает происходящее вокруг и не может сосредоточиться на элементарных вещах.
- Кожные покровы бледнеют, под глазами появляются синяки.
- Раны долго не заживают. Возможны кровотечения из носа и десен.
- Без видимой причины повышается температура. Она может длительное время держаться на уровне 37,6º.
- Отмечаются незначительные боли в костях.
- Постепенно происходит увеличение печени, селезенки и лимфатических узлов.
- Заболевание сопровождается усиленным потоотделением, сердцебиение учащается. Возможны головокружения и обмороки.
- Простудные заболевания возникают чаще и длятся дольше обычного, обостряются хронические заболевания.
- Пропадает желание есть, поэтому человек начинает резко худеть.
Если вы заметили у себя следующие признаки, то не откладывайте визит к гематологу. Лучше немного перестраховаться, чем лечить болезнь, когда она запущена.
Это — общие симптомы, характерные для всех видов лейкемии. Но, для каждого вида имеются характерные признаки, особенности течения и лечения. Рассмотрим их.
Лимфобластный острый лейкоз
Этот вид лейкоза наиболее часто встречается у детей и юношей. Острый лимфобластный лейкоз характеризуется нарушением кроветворения. Вырабатывается излишнее количество патологически измененных незрелых клеток — бластов. Они предшествуют появлению лимфоцитов. Бласты начинают стремительно размножаться. Они скапливаются в лимфатических узлах и селезенке, препятствуя образованию и нормальной работе обычных кровяных клеток.

Болезнь начинается с продромального (скрытого) периода. Он может продолжаться от одной недели до нескольких месяцев. У заболевшего человека нет определенных жалоб. Он просто испытывает постоянное чувство усталости. У него появляется недомогание из-за повышенной до 37,6° температуры. Некоторые замечают, что у них увеличились лимфатические узлы в зоне шеи, подмышек, паха. Отмечаются незначительные боли в костях. Но при этом человек продолжает выполнять свои трудовые обязанности. Через какое-то время (у всех оно разное) наступает период ярко выраженных проявлений. Он возникает внезапно, с резким усилением всех проявлений. При этом возможны различные варианты острой лейкемии, на возникновение которых указывают следующие симптомы острого лейкоза:
- Ангинозные (язвенно-некротические), сопровождающиеся ангиной в тяжелой форме. Это — одно из самых опасных проявлений при злокачественном заболевании.
- Анемические. При этом проявлении начинает прогрессировать анемия гипохромного характера. Количество лейкоцитов в крови резко возрастает (с нескольких сотен в одном мм³ до нескольких сот тысяч на один мм³). О белокровии свидетельствует то, что более 90% крови состоит из клеток-родоначальников: лимфобластов, гемогистобластов, миелобластов, гемоцитобластов. Клетки, от которых зависит переход к созревшим нейтрофилам (юные, миелоциты, промиэлоциты) отсутствуют. В результате, число моноцитов и лимфоцитов снижается до 1%. Понижено и количество тромбоцитов.
Гипохромная анемия при лейкозе
- Гемморагические в виде кровоизлияний на слизистую, открытые участки кожи. Возникают истечения крови из десен и носа, возможны маточные, почечные, желудочные и кишечные кровотечения. В последней фазе могут возникнуть плевриты и пневмонии с выделением геморрагического экссудата.
- Спленомегалические — характерное увеличение селезенки, вызываемое повышенным разрушением мутированных лейкоцитов. При этом больной испытывает чувство тяжести в области живота с левой стороны.
- Нередки случаи, когда лейкемический инфильтрат проникает в кости ребер, ключицы, черепа и т.д. Он может поражать костные ткани глазной впадины. Эта форма острого лейкоза носит название хлорлейкемии.
Клинические проявления могут сочетать в себе различные симптомы. Так, например, острый миелобластный лейкоз редко сопровождается увеличением лимфатических узлов. Это не типично и для острого лимфобластного лейкоза. Лимфатические узлы приобретают повышенную чувствительность только при язвенно-некротических проявлениях хронического лимфобластного лейкоза. Но все формы заболевания характеризуются тем, что селезенка приобретает большие размеры, снижается артериальное давление, учащается пульс.
Острый лейкоз в детском возрасте
Острая лейкемия наиболее часто поражает детские организмы. Самый высокий процент заболевания — в возрасте от трех до шести лет. Острый лейкоз у детей проявляется следующими симптомами:
- Селезенка и печень — увеличены, поэтому ребенок имеет большой живот.
- Размеры лимфатических узлов также превышают норму. Если увеличенные узлы расположены в зоне грудной клетки, ребенка мучает сухой, изнуряющий кашель, при ходьбе возникает одышка.
- При поражении мезентеральных узлов появляются боли в области живота и голеней.
- Отмечается умеренная лейкопения и нормохромная анемия.
- Ребенок быстро устает, кожные покровы — бледные.
- Ярко выражены симптомы ОРВИ с повышенной температурой, которые могут сопровождаться рвотой, сильной головной болью. Нередко возникают припадки.
- Если лейкоз достиг спинного и головного мозга, то ребенок может терять равновесие во время ходьбы и часто падать.
Симптомы лейкоза
Лечение острой лейкемии
Лечение острого лейкоза проводится в три этапа:
- Этап 1. Курс интенсивной терапии (индукции), направленный на снижение в костном мозге количества бластных клеток до 5% . При этом в обычном кровотоке они должны отсутствовать полностью. Это достигается химиотерапией с использованием многокомпонентных препаратов-цитостатиков. Исходя из диагноза, могут быть использованы также антрациклины, гормоны-глюкокортикостероиды и прочие препараты. Интенсивная терапия дает ремиссию у детей — в 95 случаях из 100, у взрослых — в 75%.
- Этап 2. Закрепление ремиссии (консолидация). Проводится с целью избежать вероятности возникновения рецидива. Этот этап может продолжаться от четырех до шести месяцев. При его проведении обязателен тщательный контроль гематолога. Лечение проводится в клинических условиях или в стационаре дневного пребывания. Используются химиотерапевтические препараты (6-меркаптопурин, метотрексат, преднизалон и др.), которые вводятся внутривенно.
- Этап 3. Поддерживающая терапия. Это лечение продолжается в течение двух-трех лет, в домашних условиях. Используются 6-меркаптопурин и метотрексат в виде таблеток. Пациент находится на диспансерном гематологическом учете. Он должен периодически (дату посещений назначает врач) проходить обследование, с целью контроля качества состава крови
При невозможности проведения химиотерапии по причине тяжелого осложнения инфекционного характера, острый лейкоз крови лечится переливанием донорской эритроцитарной массы — от 100 до 200 мл трижды через два-три-пять дней. В критических случаях проводится трансплантация костного мозга или стволовых клеток.
Многие пытаются лечить лейкоз народными и гомеопатическими средствами. Они вполне допустимы при хронических формах заболевания, в качестве дополнительной общеукрепляющей терапии. Но при остром лейкозе, чем быстрее будет проведена интенсивная медикаментозная терапия, тем выше шанс на ремиссию и благоприятнее прогноз.
Прогноз
Если начало лечения сильно запоздало, то смерть больного белокровием может наступить в течение нескольких недель. Этим опасна острая форма. Однако современные лечебные методики обеспечивают высокий процент улучшения состояния больного. При этом у 40% взрослых людей достигается стойкая ремиссия, с отсутствием рецидивов более 5-7 лет. Прогноз при остром лейкозе у детей — более благоприятный. Улучшение состояния в возрасте до 15 лет составляет 94%. У подростков старше 15-летнего возраста эта цифра немного ниже — всего 80%. Выздоровление детей наступает в 50 случаях из 100.
Неблагоприятный прогноз возможен у грудных детей (до года) и достигших десятилетнего возраста (и старше) в следующих случаях:
- Большая степень распространения болезни на момент точного диагностирования.
- Сильное увеличение селезенки.
- Процесс достиг узлов средостения.
- Нарушена работа центральной нервной системы.
Видео: мини-лекция об острых лейкозах
Хронический лимфобластный лейкоз
Хронический лейкоз делится на два вида: лимфобластный (лимфолейкоз, лимфатическая лейкемия) и миелобластный (миелолейкоз). Они имеют различные симптомы. В связи с этим для каждого из них требуется конкретная методика лечения.
Лимфатическая лейкемия
Для лимфатической лейкемии характерны следующие симптомы:
- Потеря аппетита, резкое похудение. Слабость, головокружение, сильные головные боли. Усиление потоотделения.
- Увеличение лимфатических узлов (от размера с небольшую горошину до куриного яйца). Они не связаны с кожным покровом и легко перекатываются при пальпации. Их можно прощупать в области паха, на шее, подмышками, иногда в полости живота.
- При увеличении лимфатических узлов средостения, происходит сдавливание вены и возникает отек лица, шеи, рук. Возможно их посинение.
- Увеличенная селезенка выступает на 2-6 см из-под ребер. Примерно на столько же выходит за края ребер и увеличенная печень.
- Наблюдается частое сердцебиение и нарушение сна. Прогрессируя, хронический лимфобластный лейкоз вызывает у мужчин снижение половой функции, у женщин — аменорею.
Анализ крови при таком лейкозе показывает, что в лейкоцитарной формуле резко увеличено количество лимфоцитов. Оно составляет от 80 до 95 % . Количество лейкоцитов может достигать 400 000 в 1 мм³. Кровяные пластинки — в норме (или немного занижены). Количество гемоглобина и эритроцитов — значительно снижено. Хроническое течение болезни может быть растянуто на период от трех до шести-семи лет.
Лечение лимфолейкоза
Особенность хронического лейкоза любого вида в том, что он может протекать годами, сохраняя при этом стабильность. В этом случае, лечение лейкоза в стационаре можно и не проводить, просто периодически проверять состояние крови, при необходимости, заниматься укрепляющей терапией в домашних условиях. Главное соблюдать все предписания врача и правильно питаться. Регулярное диспансерное наблюдение — это возможность избежать тяжелого и небезопасного курса интенсивной терапии.

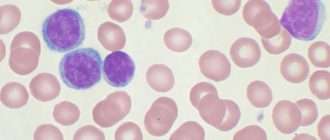
Фото: повышенное число лейкоцитов в крови (в данном случае – лимфоцитов) при лекозе
Если наблюдается резкий рост лейкоцитов в крови и состояние больного ухудшается, то возникает необходимость проведения химиотерапии с использованием препаратов Хлорамбуцил (Лейкеран), Циклофосфан и др. В лечебный курс включены также антитела-моноклоны Кэмпас и Ритуксимаб.
Единственный способ, который дает возможность полностью вылечить хронический лимфолейкоз — трансплантация костного мозга. Однако эта процедура является очень токсичной. Ее применяют в редких случаях, например, для людей в молодом возрасте, если в качестве донора выступают сестра или брат пациента. Необходимо отметить, что полное выздоровление дает исключительно аллогенная (от другого человека) пересадка костного мозга при лейкозе. Этот метод используется при устранении рецидивов, которые, как правило, протекают намного тяжелее и труднее поддаются лечению.
Видео: о течении и прогнозе при хроническом лимфобластном лейкозе
Хронический миелобластный лейкоз
Для миелобластного хронического лейкоза характерно постепенное развитие болезни. При этом наблюдаются следующие признаки:
- Снижение веса, головокружения и слабость, повышение температуры и повышенное выделение пота.
- При этой форме заболевания нередко отмечаются десневые и носовые кровотечения, бледность кожных покровов.
- Начинают болеть кости.
- Лимфатические узлы, как правило, не увеличены.
- Селезенка значительно превышает свои нормальные размеры и занимает практически всю половину внутренней полости живота с левой стороны. Печень также имеет увеличенные размеры.
Хронический миелобластный лейкоз характеризуется увеличенным количеством лейкоцитов — до 500000 в 1 мм³, пониженным гемоглобином и сниженным количеством эритроцитов. Болезнь развивается в течение двух-пяти лет.
Лечение миелоза
Лечебная терапия хронического миелобластного лейкоза выбирается в зависимости от стадии развития заболевания. Если оно находится в стабильном состоянии, то проводится только общеукрепляющая терапия. Пациенту рекомендуется полноценное питание и регулярное диспансерное обследование. Курс общеукрепляющей терапии проводится препаратом Миелосан.
Если лейкоциты начали усиленно размножаться, и их количество значительно превысило норму, проводится лучевая терапия. Она направлена на облучение селезенки. В качестве первичного лечения используется монохимиотерапия (лечение препаратами Миелобромол, Допан, Гексафосфамид). Они вводятся внутривенно. Хороший эффект дает полихимиотерапия по одной из программ ЦВАМП или АВАМП. Самым эффективным лечением лейкоза на сегодняшний день остается трансплантация костного мозга и стволовых клеток.
Ювенальный миеломоноцитарный лейкоз
Дети в возрасте от двух до четырех лет часто подвергаются особой форме хронической лейкемии, которая называется ювенальный миеломоноцитарный лейкоз. Он относится к наиболее редким видам белокровия. Чаще всего им заболевают мальчики. Причиной его возникновения считаются наследственные заболевания: синдром Нунан и нейрофиброматоз I типа.
На развитие заболевания указывают:
- Анемия (бледность кожных покровов, повышенная утомляемость);
- Тромбоцитопения, проявляющаяся носовыми и десневыми кровотечениями;
- Ребенок не набирает веса, отстает в росте.
В отличие от всех других видов лейкемии, эта разновидность возникает внезапно и требует незамедлительного медицинского вмешательства. Миеломоноцитарный ювенальный лейкоз практически не лечится обычными терапевтическими средствами. Единственный способ, дающий надежду на выздоровление, — это аллогенная пересадка костного мозга, которую желательно провести в максимально короткие сроки после диагностирования. Перед проведением этой процедуры ребенок проходит курс химиотерапии. В отдельных случаях возникает необходимость в спленэктомии.
Видео: лекция о хроническом миелолейкозе
Миелоидный нелимфобластный лейкоз
Родоначальниками клеток крови, которые образуются в костном мозге, являются стволовые клетки. При определенных условиях, процесс созревания стволовых клеток нарушается. Они начинают бесконтрольное деление. Этот процесс носит название миелоидный лейкоз. Чаще всего этому заболеванию подвержены взрослые люди. У детей он встречается крайне редко. Причиной миелоидного лейкоза является хромосомальный дефект (мутация одной хромосомы), который носит название «филадельфийская Rh-хромосома».
Болезнь протекает медленно. Симптомы выражены неясно. Чаще всего заболевание диагностируется случайно, когда анализ крови проводится во время очередного профосмотра и пр. Если возникло подозрение на лейкоз у взрослых, то выдается направление на проведение биопсического исследования костного мозга.

Фото: биопсия для диагностики лейкоза
Различают несколько стадий болезни:
- Стабильная (хроническая). На этой стадии в костном мозге и общем кровотоке количество бластных клеток не превышает 5%. В большинстве случаев больному не требуется госпитализации. Он может продолжать работать, проводя в домашних условиях поддерживающее лечение противораковыми препаратами в виде таблеток.
- Ускорение развития болезни, во время которого количество бластных клеток возрастает до 30%. Симптомы проявляются в виде повышенной утомляемости. У больного возникают носовые и десневые кровотечения. Лечение проводится в условиях стационара, внутривенным введением противораковых препаратов.
- Бластный криз. Наступление этой стадии характеризуется резким увеличением бластных клеток. Для их уничтожения требуется интенсивная терапия.
После проведенного лечения наблюдается ремиссия — период, во время которого количество бластных клеток возвращается к норме. PCR-диагностика показывает, что «филадельфийской» хромосомы больше не существует.
Большинство видов хронического лейкоза настоящее время успешно лечатся. Для этого группой экспертов из Израиля, США, России и Германии были разработаны специальные протоколы (программы) лечения, включающие лучевую терапию, химиотерапевтическое лечение, лечение стволовыми клетками и пересадкой костного мозга. Люди, которым поставлен диагноз лейкоз хронический, могут жить достаточно долго. А вот при остром лейкозе живут очень мало. Но и в этом случае все зависит от того, когда начат лечебный курс, его эффективности, индивидуальных особенностей организма и прочих факторов. Немало случаев, когда люди «сгорали» за несколько недель. В последние годы, при правильном, своевременно проведенном лечении и последующей поддерживающей терапии, срок жизни при острой форме лейкоза увеличивается.
Видео: лекция о миелоидном лейкозе у детей
Волосатоклеточный лимфоцитарный лейкоз
Онкологическое заболевание крови, при развитии которого костный мозг производит чрезмерное количество лимфоцитарных клеток, называется волосатоклеточный лейкоз. Оно возникает в очень редких случаях. Для него характерно медленное развитие и течение болезни. Лейкозные клетки при этом заболевании при многократном увеличении имеют вид небольших телец, обросших “волосами”. Отсюда и название заболевания. Встречается эта форма лейкоза в основном у мужчин пожилого возраста (после 50 лет). Согласно статистике, женщины составляют только 25% общего числа заболевших.
Различают три вида волосатоклеточного лейкоза: рефракторный, прогрессирующий и нелеченный. Прогрессирующая и нелеченная формы — наиболее распространенные, так как основные симптомы заболевания, большинство больных связывают с признаками наступающей старости. По этой причине они обращаются к врачу с большим опозданием, когда болезнь уже прогрессирует. Рефракторная форма волосатоклеточного лейкоза является самой сложной. Она возникает, как рецидив после ремиссии и практически не поддается лечению.

Лейкоцит с “волосками” при волосатоклеточном лейкозе
Симптомы этого заболевания не отличаются от других разновидностей лейкоза. Выявить эту форму можно только проведя биопсию, анализ крови, иммунофенотипирование, компьютерную томографию и аспирацию костного мозга. Анализ крови при лейкозе показывает, что лейкоциты в десятки (в сотни) раз превышают норму. При этом количество тромбоцитов и эритроцитов, а также гемоглобин снижаются до минимума. Все это является критериями, которые свойственны данному заболеванию.
Источник https://www.euroonco.ru/onkogematologiya/hronicheskij-limfolejkoz
Источник https://medaboutme.ru/articles/khronicheskiy_leykoz_vozmozhno_li_izlechenie/
Источник https://clinic-a-plus.ru/articles/gematologiya/2127-leykoz-leykemiya-vidy-priznaki-prognozy-lechenie-prichiny.html