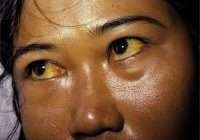
Алкогольная жировая дистрофия печени [жирная печень] (K70.0)
Алкогольный стеатоз печени (жировая дистрофия) — начальный этап структурных изменений печени вследствие хронической алкогольной интоксикации. Является одной из форм алкогольной болезни печени и выступать как ее начальной стадией, так и протекать параллельно с другими ее формами (стадиями). В последнем случае, диагноз ставится на основании преобладания морфологических признаков того или иного процесса, по наиболее тяжелому выявленному процессу (например, при выявлении очагов фиброза на фоне алкогольного стеатоза печени целесообразнее кодировка заболевания как «Алкогольный фиброз и склероз печени» — K70.2).
Алкогольная болезнь печени — патологические изменения в печени в результате приема алкоголя. Выраженность патологических изменений зависит от дозы и продолжительности употребления алкоголя. Для заболевания характерна обратимость на начальных стадиях и неэффективность терапии на фоне приема алкоголя (см. также «Алкогольная болезнь печени неуточненная» — K70.9).

Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 5500 KZT / 27 BYN — 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Алкогольная жировая печень (стеатоз печени), согласно общей классификации алкогольных поражений печени (Логинов А.С., Джалалов К.Д., Блок Ю.Е.), разделяется на следующие формы:
1. Без фиброза.
2. С фиброзом.
3. В сочетании с острым алкогольным гепатитом.
4. С внутрипеченочным холестазом.
5. С гиперлипемией и гемолизом (синдром Циве).
Этиология и патогенез
Этиология
Риск развития алкогольной болезни печени возникает при употреблении более 40 г чистого этанола в день для мужчин и 20 г — для женщин. В 1 мл крепкого алкоголя содержится примерно 0,79 г этанола. Ранее необходимым условием для возникновения заболевания считалось длительное употребление алкоголя, однако в настоящее время отмечается, что алкогольный стеатоз печени происходит после приема умеренного или большого количества алкоголя, даже в течение короткого периода времени.
Вопрос о прямой корреляции между степенью поражения печени и количеством принимаемого алкоголя некоторыми авторами считается спорным: по некоторым исследованиям менее 50% лиц, употребляющих алкоголь в опасных дозах, имеют тяжелые формы повреждения печени (гепатит и цирроз). Видимо определенную роль играют также многие другие факторы (см. раздел «Факторы и группы риска»).
Патоморфология
При внешнем осмотре печень большая, желтая с жирным блеском; гепатоциты нагружены жиром, признаков воспаления или фиброза не обнаруживается. Жировая дистрофия печени диагностируется, когда содержание жира в печени превышает 10% ее влажной массы, при этом более 50% печеночных клеток содержат жировые капли, размеры которых достигают величины ядра печеночной клетки или превышают его. Жировой дистрофии часто сопутствует умеренный сидероз звездчатых ретикулоэндотелиоцитов.
Эпидемиология
Признак распространенности: Распространено
Соотношение полов(м/ж): 0.5
Истинная распространенность алкогольной жировой дистрофии печени неизвестна. Считается, что данное заболевание присутствует у 90-100% лиц, злоупотребляющих алкоголем.
В прижизненных биопсиях печени, проводимых по другому поводу, заболевание выявляется в 3-9% (США и Канада). При аутопсии поражение печени определяется у 65-70% лиц, злоупотребляющих спиртными напитками в дозе более 60 г этанола в сутки.
Естественным образом заболеваемость алкогольным стеатозом печени коррелирует с распространенностью алкоголизма как такового и может существенно разниться в странах с большим или меньшим его распространением. Поэтому международная статистика заболеваемости оценивается как 3 -10%.
Возраст: преимущественно 20-60 лет.
Раса: лица белой расы имеют статистически более низкую скорость развития всех форм алкогольной болезни печени.
Пол: считается, что женщины более подвержены риску заболевания. Имеется несколько гипотез на этот счет (гормональный фон, низкое содержание алкогольдегидрогеназы в слизистой желудка, высокое содержание аутоантител к слизистой желудка у пьющих женщин), но ни одна из них не нашла подтверждения.
Факторы и группы риска
Факторы риска развития и прогрессирования алкогольной жировой дистрофии печени:
1. Прием от 40 грамм этанола в день (для женщин — более 20 г) на протяжении 10-12 лет.
2. Генетически обусловленные фенотипы ферментов, обеспечивающих высокую скорость метаболизма этанола и накопление ацетальдегида; генетический полиморфизм ферментов, участвующих в метаболизме этанола.
Алкогольдегидрогеназа (АДГ) кодируется пятью локусами четвертой хромосомы. При преобладании более активного изофермента (АДГ2) происходит усиленное образование токсичного ацетальдегида (наиболее характерно для монголоидной расы).
Ацетальдегиддегидрогеназа (АлДГ) кодируется четырьмя локусами на четырех различных хромосомах. Наличие аномального аллеля АлДГ2 × 2 также приводит к избыточному накоплению ацетальдегида.
3. Инфицирование гепатотропными вирусами.
4. Избыточная масса тела.
5. Неевропеоидная раса.
6. Дислипидемия Дислипидемия — нарушение обмена холестерина и других липидов (жиров), заключающееся в изменении их соотношения в крови
.
7. Диабет.
8. Метаболический синдром.
9. Женский пол.
Клиническая картина
Клинические критерии диагностики
анорексия, тошнота, дискомфорт в животе, тупая боль в правом подреберье, боль в эпигастральной области, гепатомегалия, желтуха, ладонная эритема, злоупотребление алкоголем.
Cимптомы, течение
Алкогольный стеатоз обычно протекает бессимптомно у амбулаторных больных.
Тщательный анамнез, особенно в отношении количества потребления алкоголя, имеет важное значение для определения роли алкоголя в этиологии ненормальных результаты тестов печени. Опрос членов семьи может выявить связанные с алкоголем проблемы в прошлом.
Американская ассоциация по изучению заболеваний печени (AASLD) в рекомендациях 2010 года акцентирует внимание на важность использования специальных опросников для выяснения анамнеза у пациентов, в отношении которых данные анамнеза, собранные обычными способами, кажутся недостоверными. Также применение опросника рекомендуется в случаях подозрительных (клинически, лабораторно, инструментально) на алкогольный стеатоз печени.
Диагностика
Критерием диагностики алкогольной жировой дистрофии печени является наличие алкогольного анамнеза и гистологическое исследование биоптата. Диагноз считается обоснованным, если не менее 50% гепатоцитов содержат крупные липидные вакуоли, оттесняющие ядро клетки к периферии цитоплазмы (см. раздел «Этиология и патогенез»). Однако на практике к биопсии прибегают довольно редко и ведущими методиками подтверждения диагноза являются методы визуализации.
1. УЗИ:
— различная эхогенность структуры паренхимы печени (при неалкологольном стеатозе, как правило, отмечаются только яркие гиперэхогенные изменения);
— для алкогольного стеатоза печени характерна сонографическая картина как очагового, так и диффузного поражения (на стадии алкогольного гепатита отмечается только диффузное поражение).
Алкогольный стеатоз печени, как и любой другой стеатоз, идентифицируется УЗИ только при наличии более 30% поражения ткани печени. Чувствительность метода около 75%.
2. Компьютерная томография, магнитно-резонансная томография являются чувствительными методами, однако не свидетельствуют в пользу именно алкогольной этиологии стеатоза.
3. Радиоизотопное исследование функции печени с I 31 — в настоящее время при данном диагнозе практически не проводится.
Лабораторная диагностика
2. Повышение концентрации безуглеводистого трансферрина (десиализированного трансферрина, асиалотрансферрина, CDT) является специфичным (80-100%) и чувствительным (75-100%) тестом для больных, с потреблением алкоголя, превышающим 60 г в сутки.
Снижение общего трансферрина присутствует приблизительно у 28% лиц, злоупотребляющих алкоголем. Поэтому, для сужения диагноза на начальном этапе может быть выполнено исследование трансфериина, а не дорогостоящий жидкостно-хроматографический тест с мультиволновым детектором на определение CDT.
3. Амилаза крови и мочи может быть повышена только в период острой алкогольной интоксикации и свидетельствует только о факте приема алкоголя в период до 36 часов перед проведением анализа.
Признаки поражения печени:
1. Повышение уровеня аминотрансфераз более чем в 2 раза. Абсолютные значения АСТ и АЛТ при этом почти всегда меньше, чем 500 МЕ /л и соотношение АСТ/АЛТ >2. Повышение трансаминаз зачастую является единственным лабораторным признаком алкогольного стеатоза печени.
2. Возможно повышение уровня щелочной фосфатазы (около 20-40% пациентов) в диапазоне 200-300%.
3. Гипербилирубинемия (выявляется у 30-35% пациентов), связанная по-видимому с алкогольным гемолизом или сопутствующим холестазом.
Примечания
1. Синдром Циве — редкая клиническая форма жирового гепатоза при хроническом алкоголизме. При резко выраженной жировой дистрофии печени отмечаются:
— увеличением содержания липидов в сыворотке (гипертриглицеридемия, гиперхолестеринемия, гиперфосфолипидемия);
— гемолиз (развитие гемолиза при синдроме Циве связывают с повышением чувствительности эритроцитов к пероксидазам вследствие снижения уровня витамина Е сыворотки крови и эритроцитов);
— увеличение количества билирубина.
2. Изменения в определении натощак инсулина и уровня глюкозы должны насторожить врача относительно потенциального нарушения толерантности к глюкозе, которое нередко сопутствует стеатозу.
3. У большинства пациентов присутствует нерезкое снижение поглотительно-экскреторной функции печени по данным бромсульфалеиновой пробы (в настоящее время применяется редко).
Дифференциальный диагноз
Алкогольный стеатоз печени дифференцируется с неалкогольной жировой болезнью печени, безжелтушными формами вирусных гепатитов, гемохроматозом, обструкцией желчевыводящих путей.
Особые сложности вызывает дифференциальная диагностика между различными формами алкогольной болезни печени и неалкогольным стеатогепатозом.
Гепатозы
Гепатозы – это невоспалительные заболевания печени, вызванные экзогенными или наследственными факторами, сопровождающиеся нарушением обменных процессов в печени, дистрофией гепатоцитов. Проявления зависят от этиологического фактора, вызвавшего заболевание. Едиными для всех типов патологии являются желтуха, недостаточность функции печени, диспепсические явления. Диагностика включает УЗИ гепатобилиарной системы, МРТ печени или МСКТ брюшной полости, пункционную биопсию с исследованием биоптатов печеночных тканей. Специфическое лечение экзогенных гепатозов заключается в устранении причины заболевания, для наследственных гепатозов специфического лечения не существует.

Общие сведения
Гепатозы – группа самостоятельных заболеваний, объединенных явлениями дистрофии и некроза печеночных клеток вследствие воздействия различных токсических факторов или наследственных дефектов обмена билирубина. Отличительной чертой гепатозов служит отсутствие явных проявлений воспалительного процесса.
Наиболее частой формой гепатоза является стеатоз, или жировая дистрофия печени – он встречается в 25% всех диагностических пункций печени. У людей с индексом массы тела более 30, у пациентов с хроническим алкоголизмом жировой гепатоз регистрируется в 95% случаев патоморфологических исследований. Наименее встречаемой формой гепатоза являются наследственные заболевания обмена билирубина, однако протекают они иногда тяжелее, а специфического лечения наследственных пигментных гепатозов не существует.
Причины гепатозов
Известно множество причин развития заболевания, все они делятся на две группы: экзогенные факторы и наследственные патологии. К внешним причинам относят токсические влияния, болезни других органов и систем. При избыточном употреблении алкоголя, заболеваниях щитовидной железы, сахарном диабете, ожирении развивается жировой гепатоз печени. Отравление токсичными веществами (в основном фосфорорганическими соединениями), лекарственными препаратами (чаще всего это антибиотики тетрациклинового ряда), ядовитыми грибами и растениями приводит к развитию токсического гепатоза.
Неалкогольный гепатоз
В патогенезе неалкогольного жирового гепатоза ведущую роль играет некроз гепатоцитов с последующим избыточным откладыванием жира как внутри клеток печени, так и за их пределами. Критерием жирового гепатоза является содержание триглицеридов в ткани печени более 10% от сухой массы. Согласно исследованиям, наличие жировых включений в большей части гепатоцитов говорит о не менее чем 25% содержании жира в печени. Неалкогольный жировой гепатоз имеет большую распространенность среди населения.
Считается, что основной причиной поражения печени при неалкогольном стеатозе является превышение определенного уровня триглицеридов крови. В основном эта патология протекает бессимптомно, но изредка может приводить к циррозу печени, недостаточности печеночных функций, портальной гипертензии. Около 9% всех биопсий печени выявляют данную патологию. Общая доля неалкогольного жирового гепатоза среди всех хронических заболеваний печени составляет около 10% (для населения европейских стран).
Алкогольный гепатоз
Алкогольный жировой гепатоз является вторым по распространенности и актуальности заболеванием печени после вирусных гепатитов. Тяжесть проявлений данного заболевания имеет прямую зависимость от дозы и длительности употребления спиртного. Качество алкоголя на степень поражения печени не влияет. Известно, что полный отказ от спиртного даже на развернутой стадии заболевания может привести к регрессу морфологических изменений и клиники гепатоза. Эффективное лечение невозможно без отказа от спиртного.
Токсический гепатоз
Токсический гепатоз может развиться при воздействии на организм химически активных соединений искусственного происхождения (органические растворители, фосфорорганические яды, соединения металлов, используемые в производстве и быту) и природных токсинов (чаще всего это отравление строчками и бледной поганкой). Имеет широкий спектр морфологических изменений в тканях печени (от белкового до жирового), а также различные варианты течения.
Механизмы действия гепатотропных ядов многообразны, но все они связаны с нарушением дезинтоксикационной функции печени. Токсины попадают с током крови в гепатоциты и вызывают их гибель путем нарушения различных обменных процессов в клетках. Алкоголизм, вирусные гепатиты, белковое голодание и тяжелые общие заболевания усиливают гепатотоксичное действие ядов.
Наследственные гепатозы
Наследственные гепатозы возникают на фоне нарушения обмена желчных кислот и билирубина в печени. К ним относят болезнь Жильбера, синдромы Криглера-Найяра, Люси-Дрисколла, Дабина-Джонсона, Ротора. В патогенезе пигментных гепатозов главную роль играет наследственный дефект выработки ферментов, принимающих участие в конъюгации, последующей транспортировке и выделении билирубина (в большинстве случаев – его неконъюгированной фракции). Распространенность этих наследственных синдромов среди населения составляет от 2% до 5%.
Протекают пигментные гепатозы доброкачественно, при соблюдении правильного образа жизни и питания выраженных структурных изменений в печени не наступает. Наиболее распространенным наследственным гепатозом является болезнь Жильбера, остальные синдромы встречаются достаточно редко (соотношение случаев всех наследственных синдромов к болезни Жильбера 3:1000). Болезнь Жильбера или наследственная негемолитическая неконъюгированная гипербилирубинемия поражает преимущественно молодых мужчин. Основные клинические проявления этого заболевания возникают при воздействии провоцирующих факторов, погрешностей диеты.
К кризам при наследственных гепатозах приводят:
- голодание
- низкокалорийная диета
- травмирующие операции
- прием некоторых антибиотиков
- тяжелые инфекции
- избыточная физическая нагрузка
- стрессы
- прием спиртного
- использование анаболических стероидов.
Для улучшения состояния больного достаточно исключить данные факторы, наладить режим дня, отдыха и питания.
Симптомы гепатозов
Симптомы зависят от причины патологии. Наиболее выраженная симптоматика у токсического гепатоза: пациента беспокоит явная желтушность кожи и слизистых, высокая температура, диспепсия. Чаще всего отмечаются сильные боли в правой половине живота. Моча приобретает цвет темного пива. Жировой гепатоз имеет похожую симптоматику, но выражена она намного слабее: периодические тянущие боли в подреберье справа, редкие приступы тошноты, диареи, эпизодическая желтуха.
Болезнь Жильбера характеризуется умеренным увеличением печени, тупыми болями в животе справа, которые встречаются в межприступный период у двух третей пациентов. При кризе данная симптоматика регистрируется практически у всех больных, присоединяется желтуха. Подтвердить данный диагноз позволяют провокационные пробы. Проба с ограничением калорийности рациона заключается в значительном снижении общей энергетической ценности пищи в течение двух суток, исследовании уровня билирубина до и после голодания.
Повышение уровня общего билирубина после проведенной пробы более чем на 50% считается положительным результатом. Проба с никотиновой кислотой проводится после исследования исходного уровня билирубина, внутривенно вводится 5мл никотиновой кислоты. Повышение уровня общего билирубина более чем на 25% через пять часов после пробы подтверждает диагноз.
Синдром Криглера-Найяра – редкое заболевание, проявляющееся обычно уже в периоде новорожденности. Первый тип заболевания протекает тяжело, с высокой гипербилирубинемией и токсическим поражением центральной нервной системы. Обычно такие больные погибают в младенческом возрасте. Второй тип протекает благоприятно, в клинике нет иной симптоматики, кроме умеренной желтухи.
Самые редкие формы пигментных гепатозов:
- синдром Люси-Дрисколла (желтуха грудного молока, исчезает после перевода на искусственное вскармливание)
- синдром Дубина-Джонсона (характеризуется нарушением секреции желчи, проявляется желтушностью склер, усиливающейся при приеме пероральных контрацептивов, беременности)
- синдром Ротора (схож с предыдущим заболеванием, но секреция желчи не нарушена).
Диагностика
Консультация гастроэнтеролога обязательна для определения причины гепатоза, так как от этого будет зависеть тактика лечения. Диагностика гепатозов начинается с исключения других заболеваний печени. Для этого производится забор крови для определения антигенов или антител к вирусным гепатитам, биохимических проб печени, анализов кала и мочи на желчные пигменты, коагулограммы. После исключения другой патологии печени повторная консультация гастроэнтеролога позволит направить диагностический поиск в нужное русло.
УЗИ печени и желчного пузыря является достаточно информативным методом на первом этапе, позволяющим выявить морфологические и структурные перестройки печеночной ткани. Более подробные сведения о состоянии гепатоцитов можно получить с помощью магнитно-резонансной томографии — МРТ печени и желчевыводящих путей, мультисрезовой спиральной компьютерной томографии — МСКТ органов брюшной полости.
Наличие жировых отложений, структурных невоспалительных изменений в печени является поводом к проведению пункционной биопсии печени, морфологического анализа биоптатов. Данное исследование позволит установить точный диагноз.

КТ ОБП (без контраста). Выраженный жировой гепатоз. Плотность паренхимы печени (синий круг) ниже, чем плотность вен (красные стрелки).
Лечение гепатозов
Обычно пациенты с гепатозами нуждаются в амбулаторной терапии, при тяжёлой сопутствующей патологии может потребоваться госпитализация в отделение гастроэнтерологии. Тактика лечения каждого из видов гепатоза определяется его этиологией. В лечении неалкогольного жирового гепатоза ведущее значение имеют соблюдение диеты и умеренные физические нагрузки. Снижение общего количества жира и углеводов в рационе, наряду с повышением доз белка, приводит к снижению общего количества жира во всем организме, в том числе и в печени. Также при неалкогольном гепатозе показано назначение мембраностабилизаторов и гепатопротекторов.
Лечебные мероприятия при алкогольной болезни печени также включают соблюдение диеты и умеренные физические нагрузки. Но основным терапевтическим фактором при алкогольном гепатозе является полный отказ от спиртного – значительное улучшение наступает уже через 1-1,5 месяца воздержания. Если пациент не откажется от употребления алкоголя, все лечебные мероприятия будут неэффективными.
Наследственные пигментные гепатозы требуют бережного отношения к своему здоровью. Таким пациентам следует выбирать работу, исключающую тяжелые физические и психические нагрузки. Питание должно быть здоровым и разнообразным, включать в себя все необходимые витамины и минеральные вещества. Дважды в год нужно назначать курс лечения витаминами группы В. Физиотерапия и санаторно-курортное лечение при наследственных гепатозах не показаны.
Болезнь Жильбера не требует проведения особых лечебных мероприятий – даже при полном отсутствии лечения уровень билирубина обычно спонтанно нормализуется к 50 годам. Среди некоторых специалистов бытует мнение, что гипербилирубинемия при болезни Жильбера требует постоянного применения средств, временно снижающих уровень билирубина.
Клинические исследования доказывают, что подобная тактика не улучшает состояния больного, но приводит к депрессивным расстройствам. У пациента формируется мнение, что он страдает тяжелым неизлечимым заболеванием, требующим постоянного лечения. Все это зачастую заканчивается выраженными расстройствами психологического характера. В то же время, отсутствие необходимости лечения болезни Жильбера формирует у пациентов положительный взгляд на свою патологию и состояние.
В лечении синдрома Криглера-Найяра 1 типа эффективны только фототерапия и процедура заменного переливания крови. В терапии второго типа заболевания с успехом применяются индукторы ферментов (фенобарбитал), умеренная фототерапия. Отличный лечебный эффект при желтухе грудного молока имеет перевод на искусственное вскармливание. Остальные наследственные пигментные гепатозы в проведении лечебных мероприятий не нуждаются.
Прогноз и профилактика
При полном устранении причинного агента прогноз жирового неалкогольного гепатоза благоприятный. Факторами риска, приводящими к формированию фиброза при этой разновидности гепатоза, являются: возраст более 50 лет, высокий индекс массы тела, повышение в крови уровней глюкозы, триглицеридов, АЛТ. Трансформация в цирроз происходит крайне редко. При алкогольном гепатозе без морфологических признаков фиброза печеночной ткани прогноз благоприятный, но только при условии полного отказа от спиртного. Наличие даже начальных признаков фиброзирования значительно повышает риск цирроза печени.
Среди пигментных гепатозов наиболее неблагоприятный прогноз у первого типа синдрома Криглера-Найяра. Большинство пациентов с этой патологией погибают в раннем возрасте в связи с токсическим действием билирубина на головной мозг либо из-за присоединения тяжелой инфекции. Остальные типы пигментных гепатозов имеют благоприятный прогноз.
Профилактических мероприятий для предупреждения наследственных гепатозов не существует. Профилактикой приобретенных гепатозов является здоровый образ жизни и питания, исключение неконтролируемого приема лекарств. Следует избегать случайного контакта с ядами, отказаться от употребления спиртного.
Фосфоглив® при жировом гепатозе

Жировой гепатоз печени (стеатоз) – это первичный или вторичный патологический синдром, занимающий ведущую позицию в общей структуре гепатопатологий. Основной причиной развития данного состояния является нарушение обмена веществ, приводящее к избыточному скоплению липидов и последующему перерождению клеток печеночной паренхимы.
Механизм развития жирового гепатоза печени
В основе патогенетических механизмов жирового гепатоза лежат:
- периферическая инсулинорезистентность – нарушение в системе передачи сигналов, возникающих после активации инсулинового рецептора;
- снижение уровня гормона жировой ткани;
- усиленное накопление жиров;
- нарушение окисления свободных жирных кислот.
Характерной особенностью патологического состояния является повышение количества триглицеридов более чем на 10 % от общей сухой массы печени. Из-за этого при гепатозе происходит отложение жировых капель в гепатоцитах, развитие «ожирения» печеночных клеток, их последующая гибель и замещение фиброзной соединительной тканью.
Жир в клетках печени может накапливаться по нескольким причинам:
- из-за избыточного поступления свободных жирных кислот вместе с пищей;
- чрезмерного образования и связывания свободных жирных кислот в тонком кишечнике;
- снижения окислительных процессов в гепатоцитах;
- уменьшения синтеза липопротеинов в печени;
- наличия функциональной недостаточности, обусловленной заболеванием органа.
На сегодняшний день распространенность стеатоза в общей популяции достигает 40 %.
Степени гепатоза
В зависимости от количества и места накопления жира принято выделять 4 степени жирового гепатоза печени:
- 0 ст. – скопление мелких капель жира на поверхности отдельных групп гепатоцитов;
- Iст. – появление патологических очагов печеночных клеток, покрытых средними и крупными жировыми каплями;
- IIст. – печеночная инфильтрация, проникновение и накопление жира внутрь гепатоцитов;
- IIIст. – диффузное крупнокапельное поражение печени с одновременным внеклеточным скоплением жира и формированием кистозных новообразований.
Причины жирового гепатоза
К основным причинам развития жирового гепатоза печени относят:
- абдоминальное ожирение (объем талии, превышающий 80 см у женщин и 94 см у мужчин);
- сахарный диабет 2-го типа;
- метаболические нарушения, возникающие на фоне тиреотоксикоза, микседемы, синдрома Иценко − Кушинга;
- хроническую алкогольную интоксикацию;
- резкую потерю массы тела более чем на 10 %;
- бактериальные, вирусные, паразитарные инфекции;
- нерациональное питание;
- гиперлипидемию (существенное повышение уровня липидов в крови);
- обходной кишечный анастомоз;
- генетические аномалии развития печени;
- наследственный дефицит ферментов, участвующих в расщеплении липидов;
- нерациональный прием гепатотоксичных препаратов (например, азатиоприн, азитромицин, амфетамин и др.);
- гиподинамию;
- нарушение всасываемости в ЖКТ;
- высокое артериальное давление;
- длительное парентеральное питание (введение питательных веществ в венозную систему);
- дисбиоз кишечника (неправильное соотношение кишечной микрофлоры);
- тяжелые хронические патологии, приводящие к истощению организма;
- операции на пищеварительном тракте.
Клинические признаки гепатоза
Основные симптомы заболевания
На ранней стадии заболевания симптомы жирового гепатоза печени практически не наблюдаются. Это объясняется способностью гепатоцитов к активной регенерации. Однако по мере накопления жира клетки печени перестают справляться со своей функцией. У пациентов появляются следующие симптомы:
- дискомфорт или тянущие боли в правом подреберье и в подложечной области (следствие нарушения работы желчевыводящих путей);
- горечь во рту;
- утренняя тошнота;
- изжога;
- отрыжка;
- общая слабость.
Диагностика
Диагностика жирового гепатоза включает в себя сбор анамнеза, оценку самочувствия и физикального статуса пациента, а также лабораторные и инструментальные методы обследования печени.
Лабораторные методы исследования:
- биохимический анализ крови – определение уровня общего, прямого и непрямого билирубина, АлТ, АсТ, γ-ГТП, холестерина, щелочной фосфатазы, креатинина, глюкозы, белковых фракций;
- коагулограмма – исследование свертываемости крови;
- общеклинический анализ крови и мочи;
- фибротест – определение биомаркеров фиброза;
- специфические маркеры вирусных гепатитов;
- гистологическое исследование тканей печени.
Инструментальные диагностические методики:
- УЗИ органов брюшной полости;
- компьютерная и магнитно-резонансная томографии;
- фибросканирование;
- пункционная биопсия.
Лечение жирового гепатоза печени
В связи с наличием большого разнообразия причин, обуславливающих развитие патологического процесса, лечение жирового гепатоза считается достаточно сложной задачей, требующей грамотного комплексного подхода. Обязательными условиями успешной терапии являются:
- отказ от спиртных напитков;
- исключение приема некоторых медикаментозных препаратов;
- оптимизация физической активности;
- соблюдение рационального режима труда и отдыха.
Диета
Пациентам с повышенной массой тела рекомендуется диетическое питание, направленное на нормализацию жирового и холестеринового обмена. В соответствии с принципом диеты № 5 в суточный рацион больного гепатозом должны входить:
- белки (110 г);
- углеводы (300 г);
- жиры (80 г);
- соль (до 10 г);
- жидкость (1,5–2 л).
Блюда готовятся на пару, запекаются или отвариваются и подаются только в теплом виде. Прием горячей, холодной, острой и жареной пищи запрещен. Питание должно быть дробным – 5–6 раз в день.
В список продуктов, рекомендованных при лечении гепатоза печени, входят:
- нежирное мясо (говядина, молодая баранина, кролик, курица, говяжий язык);
- нежирные сорта рыбы;
- овощные и молочные супы;
- несдобная выпечка;
- черствый ржаной и пшеничный хлеб;
- яйца (не более 1 в день, всмятку или в виде запеченного омлета);
- нежирные кисломолочные продукты;
- крупы, макаронные изделия;
- овощи (в сыром, отварном или тушеном виде);
- фрукты (сырые, вареные, запеченные, в виде компотов);
- жиры (растительные рафинированные масла, натуральное сливочное масло);
- сладости (мед, мармелад, пастила, варенье, конфеты без шоколада).
Запрещенные продукты при гепатозе:
- бульоны (мясные, грибные, рыбные);
- кислые щи;
- свежий хлеб, сдоба;
- жирные сорта мяса, субпродукты;
- жирная, жареная, соленая, копченая рыба, рыбные консервы;
- сливки, сметана, ряженка, сыр, творог и молоко с высоким содержанием жира;
- бобовые;
- зеленый лук, шпинат, редька, грибы, чеснок, маринованные овощи;
- мороженое, кондитерские изделия с кремом, шоколад;
- кулинарные жиры, сало;
- черный кофе, какао.
Лечение жирового гепатоза печени при помощи здоровой диеты требует строгого соблюдения принципов сбалансированного питания. Оптимальная потеря веса – не более 1 кг за неделю. В случае резкого снижения массы тела возможно развитие стеатоза, способного повлечь за собой воспаление, усиление активности фиброгенеза и увеличение скорости развития фиброза.
Медикаментозная терапия
Медикаментозное лечение жирового гепатоза печени проводится в 2 этапа.
- Устранение этиологического фактора. Если причиной заболевания печени стали инфекционные агенты (вирусы гепатитов, бактерии, патогенные грибки или простейшие), обычно назначается этиотропная (противовирусная, антибактериальная, противогрибковая или антипротозойная) терапия. В остальных случаях пациентам может назначаться патогенетическое лечение жирового гепатоза, направленное на коррекцию нарушенных функций печени. Больным, у которых была выявлена резистентность к инсулину, после консультации со специалистом назначается прием тиазолидиндионовых препаратов, при ожирении проводится гиполипидемическая терапия, для стимуляции желчеобразования и желчеотделения назначаются желчегонные средства (холеретики).
Симптоматическое лечение гепатоза печени предусматривает использование противовоспалительных средств, пищеварительных ферментов, витаминов, препаратов антифиброзного действия и пробиотиков, нормализующих микрофлору кишечника.
- Восстановление функций и структуры клеток печени. Вторым этапом лечения гепатоза является гепатопротективная терапия. Гепатопротекторы – это группа лекарственных средств, которые восстанавливают целостность клеточных мембран гепатоцитов и защищают печень от различных повреждающих факторов.
Фосфоглив* при лечении жирового гепатоза
Фосфоглив* – современный гепатопротектор, нашедший широкое применение в гастроэнтерологии и гепатологии. Этот препарат патогенетического действия обладает восстанавливающими, противовоспалительными и антифиброзными свойствами и может использоваться для лечения гепатоза. В состав гепатопротектора входят два активных компонента: эссенциальные фосфолипиды и глицирризиновая кислота.
Эссенциальные фосфолипиды способствуют:
- восстановлению липидного состава клеточной мембраны.
Глицирризиновая кислота:
- подавляет развивающиеся на фоне жирового гепатоза реакции оксидативного стресса;
- снижает выраженность воспаления;
- замедляет фибропластические процессы.
Применение Фосоглива* в комплексном лечении гепатоза способствует:
- нормализации функции печени в более короткие сроки;
- улучшению общего состояния пациента;
- снижению риска развития фиброза и цирроза.
Препарат обладает благоприятным профилем безопасности и имеет доказательства клинической эффективности. Для достижения максимального действия при лечении гепатоза печени Фосфоглив* следует принимать курсами согласно инструкции по применению.
Источник https://diseases.medelement.com/disease/%D0%B0%D0%BB%D0%BA%D0%BE%D0%B3%D0%BE%D0%BB%D1%8C%D0%BD%D0%B0%D1%8F-%D0%B6%D0%B8%D1%80%D0%BE%D0%B2%D0%B0%D1%8F-%D0%B4%D0%B8%D1%81%D1%82%D1%80%D0%BE%D1%84%D0%B8%D1%8F-%D0%BF%D0%B5%D1%87%D0%B5%D0%BD%D0%B8-%D0%B6%D0%B8%D1%80%D0%BD%D0%B0%D1%8F-%D0%BF%D0%B5%D1%87%D0%B5%D0%BD%D1%8C-k70-0/4784
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_gastroenterologia/hepatosis
Источник https://www.phosphogliv.ru/spravochnik-zabolevanij/gepatoz.html