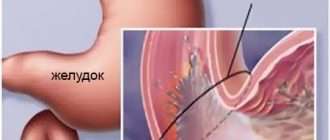
Хронический колит кишечника

В ритме сегодняшней жизни часто не получается уследить за качеством и регулярностью собственного питания. От этого и возникают основные проблемы в области желудка, учащаются жалобы на болевые ощущения.
Хронический колит кишечника — это заболевание, связанное с появлением воспалительных процессов в слоях толстого кишечника. Всегда сопровождается нарушением функций моторики и секреции. Такой проблеме наиболее подвержены люди, которые ранее сталкивались с расстройствами в области пищеварения.
Причины хронического колита
Существуют разнообразные причины хронического колита, среди которых на первое место гастроэнтерологами ставится нарушение режима и рациона питания.
Далее следуют вторичные причины хронического колита кишечника:
- и дисбиоз кишечника, в том числе, спровоцированный неправильным использованием антибактериальных препаратов;
- Последствия и осложнения кишечных инфекций (сальмонеллез, дизентерия, холера, вирусный колит, кишечный грипп и другие);
- Секреторная и ферментативная недостаточность на фоне хронического панкреатита, холецистита и гастрита;
- Длительное проникновение в пищеварительный трак токсических и отравляющих веществ, которые могут оказывать негативное влияние на слизистую оболочку толстого кишечника (мышьяк, уксусная кислота, свинец, марганец, ртуть).
У пациентов в возрасте от 30 до 45 лет чаще всего диагностируются первичные формы алиментарных хронических гастритов. Основная причина патологии — неправильный режим питания, дефицит клетчатки и микроэлементов в рационе. Употребление в пищу рафинированных и обезжиренных продуктов вызывает ахилическое состояние, при котором клетки слизистой оболочки прекращают продуцировать слизь. Возникает задержка каловых масс, которые приводят к первичному катаральному воспалению.
Еще одна причина хронического колита у детей и взрослых — алиментарная аллергия, которая может быть сочетанной с галактоземией и непереносимостью глютена. Выявить такую патологию можно только при помощи специальных тестов. Необходима консультация аллерголога.
У женщин хронический колит кишечника может развиться по причине регулярного голодания с целью снижения массы тела. Большую опасность представляют собой клизмы и употребление слабительных препаратов, в том числе и растительного происхождения. Многие компоненты средств для похудения наносят непоправимый вред слизистой оболочке толстой кишки, парализуя её нормальную секреторную работу.
Классификация заболевания
В медицинской практике классификация хронического колита помогает правильно определиться с тактикой лечения, оценить прогноз заболевания, возможные последствия и осложнения.
По этиологическому (причинному) фактору колит бывает:
- инфекционный – вследствие кишечной инфекции;
- алиментарный – на фоне неправильного питания;
- аллергический – вследствие аллергизации организма;
- интоксикационный – в результате отравления;
- радиационный – после воздействия ионизирующего излучения;
- врожденный – вследствие врожденных аномалий развития толстой кишки.
По патоморфологическому (строение стенки кишечника) признаку:
- хронический катаральный колит – воспаление слизистой оболочки кишки;
- хронический атрофический колит – истончение слизистой, нарушение функции секреторных желез;
- хронический эрозивный колит – дефекты слизистой, склонные к кровоточивости;
- хронический язвенный колит – язвы слизистой, приводящие к кишечным кровотечениям.
По функциональному признаку:
- хронический спастический колит – вызывает склонность к поносам;
- хронический атонический колит – взывает склонность к запорам.
По статистике, на приеме у гастроэнтеролога у 40% пациентов диагностируют хроническую форму заболевания.

Симптомы
Для того чтобы в полной мере оценить серьезность данного заболевания для организма и понять, что такое хронический колит, необходимо разобраться с общей картиной его симптомов.
- Наиболее часто заболевание сопровождается ощущениями тупых, ноющих или схваткообразных болей в животе, которые локализуются в его нижних и боковых отделах, могут и не иметь определенного расположения. Боли усиливаются, как правило, после приема пищи, или же перед дефекацией. Иногда после этого ненадолго ослабевают, в особенности, если, отошли газы или была поставлена клизма.
- Симптомы заболевания сопровождаются диспепсическими расстройствами, наблюдается отсутствие аппетита, появление отрыжки и тошноты, чувство горечи во рту. При длительных сроках заболевания замечено снижение массы тела.
- Больные часто страдают метеоризмом, вызванным расстройствами процесса переваривания пищи. Главным же симптомом служит нарушение стула, сопровождающегося диареей (он может стать учащенным до 15 раз в день), или наоборот, появление запоров. Эти состояния могут чередоваться. Жалобы больных поступают на наличие ощущений неполного опорожнения. В каловых массах присутствует слизь. Возможны ложные позывы, они сопровождаются отхождением газов, выделением маленьких комочков кала, а также слизи, содержащей прожилки крови.
Люди с хроническим колитом в целом могут чувствовать себя вполне удовлетворительно, но при тяжелом протекании заболевания могут появляться признаки недомогания, слабости, снижения трудоспособности.
Последствия
Осложнения может вызвать только неспецифический язвенный колит. Последствиями могут стать:
- заражение крови или распространение инфекции на другие органы;
- кровотечение в кишечнике — это свидетельствует о язвенном хроническом колите;
- появление онкологического новообразования;
- гангрена поражённых участков кишечника и толстой кишки. При этом человека мучают низкое кровяное давление, слабость и высокая температура;
- прободение язвы, что нередко становится причиной перитонита. Симптомы хронического колита в таком случае будут выражены в сильном вздутии и напряжении мышц живота, ознобе, сопровождающимся высокой температурой, налёте на языке и слабости организма.
Диагностика
Для того чтобы определиться, каким образом нужно лечить хронический вид колита, необходимо точно установить диагноз, степень тяжести и форму течения заболевания. Для этого специалисты проводят следующие виды диагностических исследований:
- Общий и биохимический анализ крови.
- Копрологическое исследование.
- Рентгенография толстого кишечника.
- Ирригография.
- Колоноскопия.
- Ректороманоскопия.
- Аноскопия.
Только после тщательной диагностики на основе полученных результатов, собранного анамнеза и общей клинической картины специалист сможет назначить оптимальное лечение, которое будет наиболее адекватным и эффективным для пациента в конкретном случае.
Как лечить?
Терапевтическое лечение хронической формы колита подразделяют на такие этапы:
- Пресечение признаков обострения.
- Поддерживающая терапия в период ремиссии болезни.
При обострении хронического колита лечение в стационаре просто необходимо. Первые несколько дней рекомендовано голодание, после пациента переводят на диету №4.
Прием пищи должен быть частым, продукты тщательно измельчены. Из рациона питания полностью исключают острые и соленые блюда, маринады, мучные изделия, копченую продукцию и жирное мясо, молокопродукты, каши из пшена и перловки, овощи и фрукты в свежем виде, газировку и сладкие лакомства.

Медикаментозное лечение
Помогает и медикаментозное лечение, применяющееся и при стадии ремиссии:
- Стимуляторы перистальтики кишечника (Докузат);
- Солевые слабительные средства (Бисакодил, магнезии сульфат).
- Препараты слабительного действия растительного происхождения (Сенаде).
- Спазмолитические средства (Папаверина гидрохлорид, Но-шпа, Дюспаталин).
- Ферментные препараты для улучшения пищеварения (Креон 10000, Мезим).
- Адсорбенты для вывода из организма токсических веществ (активированный уголь, Смекта и Неосмектит).
- Никотиновая кислота и витамины Bгруппы для ускорения обновления поврежденных тканей.
- Препараты противовоспалительного и противомикробного действия (Лоперамид, Фурозолидон, Тетрациклин, Энтерофурил).
- Желчегонные средства при патологии желчного пузыря и недостатка в пищеварительной системе желчных кислот (Холосас, Хофитол, Аллохол).
Принимать медицинские лекарства рекомендуется только после консультации с врачом.
Нелекарственные способы лечения
При хроническом колите показано санаторно-курортное лечение. Лучшими курортами для терапии органов пищеварения по праву считаются санатории Пятигорска, Ессентуков, Кисловодска. В них, кроме приема минеральных вод, применяют ванны, промывания кишечника, лечение микроклизмами, обогащенными активными биологическими веществами.
Врачи-гастроэнтерологи рекомендуют курсы физиотерапевтических процедур (магнитотерапии, грязевых аппликаций, иглотерапии). К оперативному вмешательству прибегают по неотложным показаниям при осложненном течении хронического колита.
Из народных рецептов показаны:
- От воспаления — отвары шалфея, мяты, зверобоя, тмина.
- Крапива, пустырник и мята помогают при повышенном газообразовании.
- Для снятия спазмов в кишечнике рекомендуются микроклизмы с отваром ромашки, календулы.
- При язвенном колите показано масло облепихи в микроклизме на ночь.
Все вспомогательные способы требуют длительного времени, проводятся курсами с перерывами. Лучше предварительно проконсультироваться с лечащим врачом.
Диета при хроническом колите
Диета при хроническом колите кишечника носит название «лечебный стол №4». Она подразумевает дробный (малыми порциями) прием пищи – до 7 раз в сутки.
- яйца;
- сдоба;
- перловая, ячневая, пшенная каша;
- копчености, консервы;
- жирная морская рыба;
- свинина, говядина;
- сметана, молоко;
- крепкий кофе, чай, газированные напитки.
При хроническом колите можно есть такие продукты, как:
- отварная курятина, крольчатина, телятина;
- некислый творог;
- белые сухари;
- нежирная речная рыба в отварном виде или на пару;
- жидкие каши на воде;
- овощные бульоны;
- кисели, отвар шиповника, некрепкий зеленый чай.
Основной принцип питания при хроническом колите: исключение продуктов и блюд, которые вызывают механическое и химическое раздражение слизистой оболочки кишечника.
Профилактика
Чтобы избежать осложнений и серьезных проблем со здоровьем, необходимо своевременное лечение, а также профилактические меры:
- ведение здорового образа жизни;
- использование личных бытовых вещей;
- строгое соответствие назначенному питанию, соблюдение диеты;
- своевременное употребление пищи (нельзя игнорировать завтрак);
- соблюдение элементарных правил гигиены (подмывание, мытье рук);
- исключение приема сырой воды и тщательное вымывание овощей и фруктов перед употреблением;
- посещение врачей, регулярный медосмотр у стоматолога, семейного врача, гастроэнтеролога.
Очень важно знать и понимать, как лечить хронический колит, но самое основное не увлекаться самолечением, а все же прибегать к помощи квалифицированных специалистов. Не стоит избегать госпитализации при тяжелой стадии и остром проявлении недуга. В стационарных условиях облегчение состояния и улучшение здоровья наступает намного быстрее, нежели дома.
Колит: воспаление толстого кишечника — симптомы
Воспаление толстого кишечника – это собирательное название, использующееся для обозначения болезненных процессов, протекающих в одном или нескольких отделах упомянутого органа. Развивающееся по различным причинам, такое состояние одинаково часто возникает у людей обоих полов и всех возрастов. При этом из-за сложности заболевания, его лечение должно подбираться для каждого отдельно взятого пациента индивидуально, и обязательно – специалистами.
По каким же причинам возникают воспаления в толстом кишечнике? Как проявляет себя данный недуг? Можно ли диагностировать такое заболевание на ранней стадии и, самое главное, — как и чем его лечить? На эти и другие не менее важные вопросы, связанные с воспалительными процессами в кишечнике, и ответит наша статья.
Почему возникает воспаление?
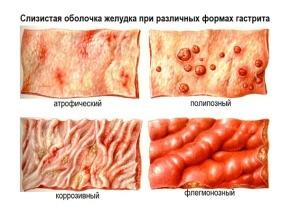
Воспаление — это гибель клеток слизистых оболочек.
Прежде чем ответить на этот вопрос, нужно разобраться, как вообще протекает данный болезненный процесс.
С медицинской точки зрения, любое воспаление – это гибель клеток слизистых оболочек, сопровождающаяся обильным кровоснабжением пораженной области.
Данный процесс сопровождается неизбежными нарушениями в работе «травмированного» органа и, как следствие, — болевым синдромом.
В роли спровоцировавшего проблему фактора, как правило, выступают различные вредоносные организмы. Если речь идет о воспалении кишечника, обычно это:
- и прочие паразиты;
- возбудители инфекций (вирусы и микробы);
- иная патогенная флора.
Разумеется, причиной возникновения нарушения могут служить и иные негативные факторы. Среди них можно выделить:
- аутоиммунные заболевания, влекущие за собой самопроизвольное отторжение клеток слизистой оболочки толстого кишечника;
- генетическую предрасположенность, иначе говоря, наследуемую нехватку пищеварительных ферментов, провоцирующую проблемы с органами ЖКТ;
- неправильное питание, провоцирующее химические и механические повреждения слизистых оболочек участвующих в пищеварительном процессе органов (обычно — посредством употребления чрезмерно острой или жирной пищи);
- атеросклеротические отклонения, из-за сужения сосудов неизбежно приводящие к нарушению кровоснабжения кишечных стенок.
О симптомах и лечении колита расскажет видеосюжет:
Классификация заболеваний
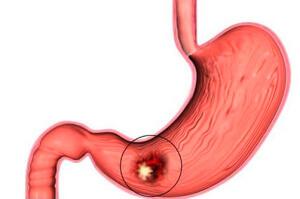
Дуоденит — расстройство функции двенадцатиперстной кишки.
В зависимости от локализации очага воспаления, болезненные процессы в кишечнике принято классифицировать следующим образом:
- . Под этим термином понимают воспаление тонкого кишечника (как всех сразу, так и любого отдельно взятого его отдела). . Под этим названием подразумевают расстройство функции двенадцатиперстной кишки.
- Мезадениты. При подобных заболеваниях воспаление затрагивает лишь расположенные в кишечнике лимфатические узлы (сам болезненный процесс при этом, как правило, бывает вызван инфекцией). . Данный обобщающий термин принято использовать для описания воспалительных процессов, как раз, в толстом кишечнике. Причем, поражен может быть как весь орган, так и только нижний его отдел. Также колитами принято называть воспаления слизистой оболочки всего остального кишечника.
Типичная симптоматика

Вздутие живота говорит о нехватке пищеварительных ферментов.
Симптомы, проявляющиеся при воспалительных процессах в кишечнике, могут сильно разниться в зависимости локализации проблемы.
Тем не менее, некоторые из характерных проявлений подобных недугов можно считать общими.
Именно на них и опираются медики при постановке предварительного диагноза «воспаление кишечника». В ряду таких специфических признаков особо можно выделить следующие:
- боли распирающего или сдавливающего характера, определить основной очаг возникновения которых, как правило, не представляется возможным;
- тошнотно-рвотный синдром, обычно усиливающийся после принятия пищи и ослабевающий после очищения желудка; и прочие симптомы, говорящие о нехватке пищеварительных ферментов;
- неустойчивый стул (от запоров до диарей);
- анемия (малокровие возникает в результате нехватки железа, неизбежной при повреждениях кишечника);
- повышение температуры (реакция, типичная для любого воспалительного процесса).
Как диагностируют воспаление кишечника?

Анализ крови определит степень развития воспаления.
В случае с воспалением любого из отделов кишечника, лабораторная диагностика заболевания является необходимым перед назначением лечения шагом.
Именно она позволяет установить очаг болезненного процесса, а значит – выявить его причины. Без таких процедур разработка адекватной стратегии лечения воспаления была бы попросту невозможной.
Какие же обследования придется пройти пациенту при подозрении на проблемы с кишечником? Сегодня особенной популярностью (ввиду своей эффективности) пользуются следующие лабораторные и инструментальные методы диагностики заболеваний органов ЖКТ:
- бактериологическое исследование кала (служит для выявления присутствия в организме болезнетворных микробов);
- общий анализ крови (позволяет определить количество активных лейкоцитов в теле, а значит – и степень развития воспаления);
- ФЭГДС, колоноскопия или видеокапсульная эндоскопия (визуальный осмотр кишечника и желудка позволяет точно выявить очаг воспаления и, более того, получить биоматериал, необходимый для дальнейших лабораторных исследований, например, биопсии);
- копрограмма (более детальное исследование кала необходимо для определения нехватки пищеварительных ферментов).
Лечебные меры
Этиотропная терапия подразумевает систематический прием антибиотиков.
После выявления очага заболевания и постановки точного диагноза, врач может разработать адекватную случаю стратегию лечения воспаления в кишечнике. Обычно подобная терапия проводится в несколько этапов, суть которых заключается в следующем:
- Корректировка режима питания. Данный шаг необходим для минимизации нагрузки на слизистую оболочку кишечника. Основные принципы назначаемой при воспалениях кишечника диеты обычно сводится к отказу от любой пищи, кроме сырой, сваренной или приготовленной на пару. Что касается конкретных продуктов, медики, как правило, рекомендуют своим пациентам ввести в повседневный рацион ржаной хлеб и свежие овощи и фрукты. Не менее полезной при воспалениях кишечника оказывается и пища, богатая белком (например, мясо или молоко). Главное, чтобы больной следил за жирностью таких продуктов и не перегружал свою пищеварительную систему.
- Устранение первопричины заболевания. Этиотропная терапия, как правило, подразумевает систематический прием антибиотиков. Такие меры направлены на полное уничтожение возбудителя недуга. В случае если развитие воспаления спровоцировали паразиты, антибиотики заменяют противоглистными препаратами. Если же проблемы с кишечником вызваны аутоиммунным заболеванием, пациенту дополнительно назначаются иммунодепрессанты.
- Купирование воспалительного процесса. Патогенетическая терапия, в первую очередь, подразумевает прием сорбентов. Такие препараты связывают осевшие в кишечнике вредные вещества и быстро, но мягко выводят их из организма. Разумеется, параллельно с сорбентами больным назначают и обычные противовоспалительные препараты, а также – ферментосодержащие средства, снижающие нагрузку на органы ЖКТ.
- Симптоматическое лечение. Для устранения болезненности, возникающей при воспалительных процессах, протекающих в кишечнике, врачи обычно назначают своим пациентам анальгетики и спазмолитические препараты. Также уместен и прием пеногасителей (помогающих при вздутиях живота) и прочих узкоспециализированных средств. Особое внимание в этом вопросе стоит уделить достижениям народной медицины.
Народные средства для лечения симптомов воспаления

При повышенной кислотности поможет настой из ромашки.
Лекарственные растения с успехом применяются для борьбы с симптомами многих тяжелых заболеваний. Не стали исключением и воспаления в кишечнике.
Сегодня средства, позволяющие облегчить симптомы данного недуга, можно найти в любой аптеке. Перечислим же наиболее действенные из них:
- От вздутия живота и для стабилизации стула в равных пропорциях смешивают плоды фенхеля, тмина и цветки ромашки. Полученную массу заливают кипятком. Жидкость процеживают и принимают после еды (максимум — трижды в день).
- При повышенной кислотности в желудке готовят настойку из аптечных сборов ромашки, девясила, валерианы, тысячелистника, сушеницы, ольхи, календулы, солодки и алтея. Перечисленные ингредиенты смешиваются, заливаются кипятком и на 5 минут отправляются на водяную баню. Готовая жидкость фильтруется и пьется по полстакана за раз перед каждым основным приемом пищи (то есть – трижды в день).
- При пониженной кислотности используют уже другие травы. В этом случае настойка готовится из сборов липы, алтея, ромашки, фенхеля и девясила. Ингредиенты смешивают и помещают в кипяток. Жидкость настаивают и процеживают. Пьют средство не регулярно, а в качестве обезболивающего (иначе говоря – только при обострениях заболевания).
- Уменьшить воспаление в кишечнике помогут сок подорожника и мед. Упомянутые компоненты смешивают в пропорции 2 к 1 и пьют трижды в день (по столовой ложке, как минимум, за час до основательного приема пищи).
- Хорошо помогают при воспалениях и клизмы на основе 3% раствора борной кислоты и календулы. Для одного сеанса берут по столовой ложке каждого из компонентов. Ставить же такую клизму лучше всего перед сном.
Профилактические меры

Нужно всегда мыть руки перед едой.
Как и любого заболевания органов ЖКТ, воспаления кишечника можно с легкостью избежать, если с детства соблюдать простые правила гигиены.
Например – следить за чистотой рук и мыть продукты перед едой. Однако на практике не менее важным оказывается и соблюдение банальных принципов правильного питания. В чем же они заключаются?
Если больному уже известно о склонности его кишечника к воспалениям, для него совсем не лишним будет полностью пересмотреть свой рацион, дабы не допустить перехода недуга в хроническую стадию. Самыми рациональными шагами в этом смысле станет полный отказ от любой экзотической пищи и разумные ограничения в употреблении острых приправ.
Этот грозный колит. Неприятность, которую можно избежать

Колит относят к числу наиболее распространенных патологий желудочно-кишечного тракта. Представляет собой воспалительное заболевание толстого кишечника (вернее, его слизистой оболочки) с ярко выраженной симптоматикой, о которой мы еще скажем. Недуг может осложняться воспалительными процессами в желудке и тонком кишечнике. Он нередко сопутствует некоторым другим острым и хроническим заболеваниям (гриппу, пневмонии, тифу, паротиту, малярии и др.).
Бывает, это заболевание из-за похожих симптомов путают с синдромом раздраженного кишечника и по этой причине порой неправильно диагностируют. Но поскольку синдром раздраженного кишечника с толстой кишкой не связан, то, соответственно, с колитом он ничего общего иметь не может.

Колит
«Рука об руку» с дисбактериозом
Выделяют две формы колита – острую и хроническую. И в первом, и во втором случае особую роль в возникновении и развитии заболевания играет инфекционная составляющая – это чаще всего бактериальная дизентерия. Его могут спровоцировать другие представители патогенной микрофлоры (например, коли-бактерии, стафилококки, стрептококки, бактерии группы протея и т.д.). Иными словами, колит идет «рука об руку» с дисбактериозом. Воспаление может быть вызвано и ранее перенесенными кишечными инфекциями и неправильным питанием, а также неадекватной терапией различными лекарствами. Как показывает практика, причины воспаления действительно множественные. Обобщим основные факторы:
- инфекция в желудочно-кишечном тракте;
- заражение сальмонеллами, стафилококками и другой патогенной микрофлорой вследствие употребления некачественной пищи;
- наличие глистов (но не во всех случаях);
- неполноценное, однообразное питание (преимущественно углеводное);
- аллергия на некоторые виды пищи; ;
- злоупотребление спиртными напитками;
- пренебрежение правилами личной гигиены (например, прикасание к продуктам питания грязными руками);
- длительный прием некоторых антибиотиков, могущих спровоцировать дисбактериоз;
- интоксикации (отравления свинцом, мышьяком и его препаратами, грибами);
- нервное и эмоциональное напряжение, стрессы.

Colitis ulcerosa — all Stages
Острый колит: причины, симптомы, лечение
Данная форма заболевания вызывается стафилококками, стрептококками, сальмонеллами и дизентерийными микроорганизмами. Она также возникает вследствие общих инфекций (грипп, ОРВИ, ОРЗ, корь), аллергии либо непереносимости некоторых медикаментов (чаще антибиотиков). Нередко при остром колите воспаляются желудок и тонкий кишечник. В результате по «принципу домино» нарушается нормальное функционирование и других органов желудочно-кишечного тракта. В зависимости от характера поражения толстого кишечника медиками диагностируется несколько разновидностей острого колита, а именно: катаральный, язвенный, эрозивный, иногда фибринозный.
К основным симптомам относятся:
- схваткообразные боли в животе и его вздутие;
- присутствие слизи и крови в кале;
- диарея (понос).
Заболевание обычно начинается внезапно и, как правило, с расстройства стула. Больных тошнит, у них нет аппетита. Мучает рвота, постоянно хочется пить. Они жалуются на общую слабость, резкое ухудшение самочувствия и повышение температуры. Однако здесь в рвоте и диарее есть свои плюсы: врачи относят эти проявления к защитным реакциям. То есть, таким способом организм пытается избавиться от попавших внутрь ядов.
Симптомы острого колита могут зависеть от местонахождения очага воспаления. Например, при поражении левой половины толстой кишки боли проявляется наиболее резко. Перед дефекацией они обычно усиливаются и отдают в промежность, крестец. Стул очень частый, до 20 раз в сутки (иной раз и более). Испражнения имеют неравномерную консистенцию: плотные массы «плавают» в крови или обильной слизи. Области нисходящей и сигмовидной ободочной кишок болезненны при пальпации. Здесь же выявляются урчание, шум плеска.

Колит
Данная симптоматика может проявляться на протяжении нескольких недель и при отсутствии лечения острая форма обычно переходит в хроническую стадию. Подобное нежелательное развитие событий можно предотвратить своевременно оказанной помощью.
Так, лечение острого колита включает в себя следующие мероприятия:
- обильное питье с целью восполнения потерь жидкости в организме. Рекомендуется пить специально приготовленный раствор, хорошо всасываемый кишечником: на литр теплой кипяченой воды добавляется чайная ложка соли и семь-восемь чайных ложек сахара. Можно пить минеральную воду и слабый чай, а кофе нежелательно, поскольку он действует на перистальтику кишечника и усиливает диарею. В ряде тяжелых случаев жидкость вводится внутривенно.
- лечебное голодание в течение одного-двух дней. Затем показана строгая диета до полного исчезновения симптомов заболевания.
- прием активированного угля. Назначается для адсорбции токсинов в толстом кишечнике.
- прием ферментных препаратов, обволакивающих и адсорбирующих веществ.
- физиотерапевтическое лечение.
О причинах, симптомах и лечении хронического колита
Хронический колит является заболеванием, где ведущий провоцирующий фактор – наличие инфекции в желудочно-кишечном тракте. Его проявления «многолики». Протекает в виде периодических обострений. Последние имеют место быть как результат употребления продуктов, оказывающих раздражение на толстую кишку; проявления аллергии; длительного приема различных антибиотиков; общего переутомления.
К основным симптомам хронического колита относят:
- схваткообразные боли в животе (но возникают не всегда, чаще сопровождают акт дефекации);
- чередующаяся с запорами диарея;
- выделение слизи (в ряде случаев с примесью крови);
- отсутствие аппетита;
- тошнота, отрыжка воздухом, неприятный привкус во рту;
- чувство тяжести и распирания живота (как следствие метеоризма);
- чувство давления в подложечной области (нередко проявляется в увязке с гастритом);
- ухудшение общего самочувствия (слабость, плохой сон, головные боли, раздражительность, подавленное настроение).
Хронический колит, бывает, возникает как следствие функциональных нарушений работы кишечника (например, при длительных запорах). К причинам относят и дискинезию (нарушения двигательной функции), которая связана с воздействиями рефлекторного характера со стороны желчного пузыря, мочевого пузыря, простаты и других органов.
В основе лечения хронического колита (вне зависимости от его этиологии) – диетический режим. Лекарственная терапия эффективна лишь в тех случаях, когда точно установлена причина. При построении диеты учитывается характер диспепсии (гнилостная или бродильная) и состояние поджелудочной железы, ее секреторной функции. Слишком строгая диета не нужна, так как есть риск истощения и развития гиповитаминоза, что только осложнит протекание колита.
Строгие ограничения в пище допускаются лишь в период обострения заболевания. Тогда из рациона исключаются продукты, раздражающие кишечник как механически, так и химически. Пища употребляется в варёном либо протертом виде. Питание дробное (6-7 раз в течение дня). Ограничивается употребление поваренной соли (до 8-10 г). Разрешены: не наваристый мясной бульон, приготовленные на пару котлеты из нежирных сортов мяса, отварная рыба (тоже нежирная), некислый творог, каши на воде, соки, кисели. Строгое табу на чёрный хлеб, острые блюда, различные копчености. Нежелательно употреблять в пищу сало и свинину, мясо гуся и молоко, сметану, яйца, консервы и т.д. Склонным к диарее больным не следует принимать пищу в холодном виде, это же относится и к питью.
Если хронический колит сопровождается запорами, то в рацион необходимо включать продукты для стимуляции работы кишечника: мясо в рубленом виде, овощи и фрукты – в отварном.
Профилактика колитов
Говорят, болезнь легче предупредить, чем лечить. Поэтому профилактические меры представляются очень важными.
Профилактика острого колита заключается в следовании нормам правильного питания и здорового образа жизни, соблюдении гигиены и санитарных правил.
В профилактике хронического колита особое внимание уделяется предупреждению и своевременному лечению острого колита и в особенности дизентерии. Большую роль в предотвращении заболеваний желудочно-кишечного тракта играет качественное питание и, соответственно, поддержание микрофлоры кишечника в здоровом состоянии. Не говоря уже о хорошем состоянии жевательного аппарата и укреплении нервной системы.
Источник http://gb21perm.ru/hronicheskij-kolit-kishechnika/
Источник https://paracels66.ru/info/interesnoe/vospalenie-tolstogo-kishechnika-simptomy
Источник https://normoflorin.ru/kolit/