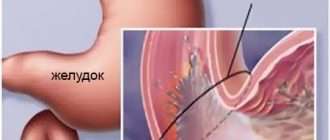
Асцит как ведущий симптом застойной сердечной недостаточности
Асцит при сердечной недостаточности – это довольно частое явление, которое сигнализирует о прогрессировании патологии сердца и сосудов. Характеристика «застойная» СН подразумевает накопление крови в печени, нижних конечностях и легких. Такие условия возникают, когда сердце теряет способность перекачивать необходимый организму объём крови.
Восстановление функционирования этого жизненно важного органа требует больших усилий как со стороны врача, так и пациента.
Что такое асцит?
Асцит (водянка) – это состояние, когда происходит накопление жидкости в брюшной полости.
Вероятные причины асцита:
- перитонит;
- алкогольный цирроз печени;
- рак печени;
- хронический панкреатит;
- гепатиты;
- рак поджелудочной железы;
- рак яичника, сердечная недостаточность;
- перикардит;
- неходжскинская лимфома;
- карциноматоз.
Причина образования асцита при хронической сердечной недостаточности
Органы живота находятся в оболочке, которая называется брюшиной. Брюшная полость в норме содержит небольшое количество жидкости (около 20 мл), объём которой может варьировать у женщин в зависимости от фазы менструального цикла. Аномальное увеличение ее количества возникает по разным причинам, одна из которых — хроническая сердечная недостаточность. При этом заболевании жидкость застаивается еще в грудной клетке и нижних конечностях.
Сердечная недостаточность возникает, когда сердце по каким-то причинам утрачивает способность адекватно снабжать организм насыщенной кислородом кровью, таким образом, обеспечивая метаболические потребности клеток. СН бывает острой и хронической; одним из признаков второй является асцит.
- увеличение живота
- быстрый набор веса
- боль в животе
- одышка
- метеоризм
- тошнота
- быстрая утомляемость
- ограничение привычной физической нагрузки
- кахексия
Помимо симптомов асцита, ХСН имеет следующие признаки:
- диспноэ (одышка) при нагрузке или в покое;
- слабость, вялость;
- отеки ступней, лодыжек и ног
- учащенное сердцебиение;
- неспособность выполнять привычные физические нагрузки;
- постоянный кашель со светлой или розоватой мокротой;
- необходимость помочиться ночью;
- потеря аппетита или тошнота;
- акроцианоз;
- неспособность сконцентрироваться, рассеянность;
- боль в груди;
- внезапные приступы удушья с кашлем и отделение пенистой розовой мокроты.
Осложнения хронической сердечной недостаточности:
- образование грыж вследствие повышенного внутрибрюшного давления;
- спонтанный бактериальный перитонит.
Динамическое наблюдение пациента с асцитом

Для диагностики характера, причины и степени тяжести водянки необходимы такие лабораторные и инструментальные исследования:
- общеклинические исследования (общий анализ крови, мочи, содержание глюкозы и белка в сыворотке, печеночные пробы, коагулограмма);
- тестирование на гепатиты В и С;
- рентген грудной и брюшной полостей (позволяет оценить количество жидкости, и проверить наличие гидроторакса);
- УЗИ ОБП позволяет обнаружить наличие выпота на ранних стадиях, вплоть до 5-10 мл;
- анализ асцитической жидкости, который проводится по таким критериям: эритроциты, лейкоциты, белок;
- микроскопия – позволяет определить наличие патологических клеток;
- бактериологические исследование – микроскопия и бакпосев.
Для анализа жидкости, которая находится в брюшной полости, необходимо провести абдоминальный парацентез (лапароцентез).
Этот наиболее информативный метод диагностики также может играть роль лечебной процедуры.
Ведение пациента с сердечной недостаточностью требует внимательного наблюдения. Для этого выполняются такие диагностические мероприятия:
- электрокардиография дает информацию об изменениях характера сердечного ритма (ускорение или нерегулярность), свидетельствует о патологической проводимости вследствие нарушения работы пейсмейкеров или утолщения стенок сердца. Также ЭКГ позволяет оценить последствия инфаркта миокарда;
- эхококардиография – это запись шумов, производимых сердцем с помощью УЗИ-аппарата. Благодаря этому методу кардиолог оценивает работу клапанов, сердечной мышцы и тока крови;
- сцинтиграфия миокарда с велоэргометрией (если нагрузка не противопоказана) – позволяет оценить кровоснабжение венечными сосудами и их реакцию на стресс.
Консервативная и хирургическая помощь больному
Пациент с СН, у которого развились отеки, требует немедленной госпитализации в кардиологический стационар.
- лечение основного заболевания;
- ограничение употребления соли;
- восполнение дефицита белка;
- терапия диуретиками;
- лапароцентез.
- ингибиторы АПФ: расширяют сосуды, понижают давление, улучшают кровоток и уменьшают нагрузку на сердце;
- Блокаторы рецепторов к ангиотензину: принцип действия сходен с предыдущим препаратом. Назначаются при непереносимости ингибиторов АПФ;
- Бета-блокаторы: замедляют частоту сердечных сокращений;
- Диуретики: выводят жидкость, формирующую отеки, благодаря чему понижают давление и улучшающие дыхание
- Дигоксин: усиливает сокращения сердца, урежая их;
- Нитроглицерин: улучшает кровоток в миокарде;
- Статины: применяются для лечения атеросклероза;
- Антикоагулянты: нормализируют свертывание крови;
- нарушение дыхательной деятельности;
- боль в брюшной полости вследствие давления жидкости (абдоминальный компартмент-синдром);
- неудача консервативной терапии;
- Обработка операционного поля антисептиками.
- Инфильтрация кожи в месте будущей пункции анестетиком.
- Маленький надрез скальпелем для введения катетера (выполняется под пупком или по обе его стороны).
- Введение катетера в брюшную полость.
- Аспирация жидкости (выполняется очень медленно, в пределах 5 литров за раз).
- Удаление катетера.
- Обработка антисептиком и наложение стерильной повязки на место пункции.
- УЗИ-контроль.
Во время лечебного парацентеза обязательно проводится забор перитонеальной жидкости для цитологического и биохимического анализа для уточнения его генеза.
Лапароцентез может осложняться образованием спаечного процесса и инфицирования, поскольку является вмешательством в стерильную среду брюшной полости.
Аспирацию жидкости проводят по необходимости повторно. Однако потребность возобновлять пункции говорит о том, что патологический процесс прогрессирует и не поддается лечению. В таком случае важно оказать полноценную паллиативную помощь, облегчить страдания, сделать жизнь больного максимально комфортной и подготовить к достойному уходу.
Выводы
Прогноз относительно здоровья и жизни больного, у которого развился асцит при сердечной недостаточности, можно улучшить, приняв активные терапевтические действия. Однако, несмотря на достижения современной медицины, он остается неблагоприятным. Наличие сопутствующей патологии, возраст, сложные нарушения сердечного ритма, высокая артериальная гипертензия и наличие выпота в плевральной полости, говорят о том, что летальный исход неизбежен. В таком случае важно обеспечить достойное завершение жизненного пути и облегчить страдания больному.
Для подготовки материала использовались следующие источники информации.
Цирроз печени — симптомы и лечение
Что такое цирроз печени? Причины возникновения, диагностику и методы лечения разберем в статье доктора Васильева Романа Владимировича, гастроэнтеролога со стажем в 16 лет.
Над статьей доктора Васильева Романа Владимировича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Цирроз печени (ЦП) — это хроническое дегенеративное заболевание печени, связанное с диффузным патологическим процессом, при котором нормальные клетки печени повреждаются, а затем замещаются рубцовой тканью, образуя избыточный фиброз и структурно-анатомические регенераторные узлы.

Этиология
По этиологическим характеристикам можно выделить:
- распространённые формы ЦП;
- редкие формы ЦП.
К распространённым относят вирусные (В, С, D), алкогольные и метаболические формы цирроза печени.
Редкими формами ЦП являются:
- аутоиммунные, лекарственные, токсические, первичные и вторичные билиарные циррозы;
- генетически обусловленные патологии — гемохроматоз (нарушение обмена железа), болезнь Вильсона — Коновалова, дефицит белка альфа-1-антитрипсина, гликогеноз IV типа (недостаток ферментов), галактоземия, наследственная тирозинемия и непереносимость фруктозы;
- нарушение венозного оттока из печени — венокклюзионные формы ЦП (болезнь Бадда — Киари);
- тяжёлая правожелудочковая сердечная недостаточность;
- флебопортальные циррозы (типа Банти).
Пути заражения
Заразиться циррозом печени нельзя. Однако, если он вызван вирусным гепатитом, то возбудитель может передаться через кровь, при половых контактах и от матери к ребёнку.
Основную роль в возникновении и развитии вирусного ЦП играют симптомные, малосимптомные и бессимптомные формы острого вирусного гепатита В, С, а также одновременное заболевание гепатитами В и D с последующим переходом в активный хронический вирусный гепатит. У большинства больных интервал между острым гепатитом С и клинически выраженными проявлениями ЦП превышает 30 лет. Только у мужчин, употребляющих более 50 г спирта в день, выраженные формы ЦП возникают через 13-15 лет.
Наиболее частыми причинами смерти больных ЦП является:
- большая печёночная недостаточность;
- кровотечение из варикозно расширенных вен пищевода;
- первичный рак печени;
- иммунопротективная недостаточность, влекущая за собой активизацию инфекционных (микробных) процессов, в первую очередь спонтанного бактериального перитонита и пневмонии, а также возникновение оксидативного стресса.
У больных в терминальной (заключительной) фазе заболеваний печени в основном наблюдаются декомпенсированные формы цирроза печени: асцит, варикозное расширение вен пищевода и желудка, энцефалопатия и желтуха.
Особенности цирроза печени у детей
Заболевание у детей встречается крайне редко и обычно связано:
- с аутоиммунным поражением печени;
- кардиогенными заболеваниями — лёгочной гипертензией и хронической сердечной недостаточностью;
- болезнью Бадда — Киари;
- врождёнными болезнями накопления — наследственным гемохроматозом, лизосомальными болезнями накопления, болезнью Вильсона — Коновалова;
- флебопортальным циррозом (типа Банти).
Прогноз у таких детей неблагоприятный, чаще всего они погибают, так как не успевают попасть к гепатологу и выяснить диагноз. Также они обычно страдают от множества сопутствующих болезней, в том числе от основного заболевания, ставшего причиной цирроза.
Проявления заболевания у детей и взрослых схожи. Единственный эффективный метод лечения цирроза у детей — это пересадка печени. Поэтому крайне важно вовремя диагностировать заболевание и встать в очередь на пересадку печени.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы цирроза печени
Цирроз печени в течение длительного времени может протекать латентно, т. е. бессимптомно.
Клиническая картина ЦП зависит от его формы и течения, активности основного заболевания, а также наличия или отсутствия печёночно-клеточной недостаточности, синдрома портальной гипертензии, холестаза и внепечёночных проявлений.
Основные общие симптомы, которые чаще всего встречаются при ЦП:
- повышенная утомляемость;
- похудение;
- нарушения сознания и поведения;
- ухудшение аппетита и чувство дискомфорта в животе;
- пожелтение кожи, белковых оболочек глаз и слизистой;
- осветление или обесцвечивание кала;
- потемнение мочи;
- болевые ощущения в животе;
- отёки;

- асцит (скопление жидкости в брюшной полости);
- кровотечения из носа, желудочно-кишечного тракта, дёсен или геморроидальных узлов, а также подкожные кровоизлияния;
- часто возникающие бактериальные инфекции (например, органов дыхания);
- снижение полового влечения;
- кожный зуд.
Симптомы распространённых форм ЦП
При высокоактивном ЦП, кроме общей утомляемости, осветления стула и потемнения мочи, может возникать тупая боль в правом подреберье и вздутие живота.
Во время осмотра часто выявляют:
- субиктеричность (желтушность) склер;
- расширение вен брюшной стенки, напоминающее голову медузы;
- венозный шум при выслушивании в эпигастральной области живота (шум Крювелье — Баумгартена);
- серо-коричневатый цвет шеи;
- гинекомастию (увеличение грудных желёз);
- гипогонадизм (у мужчин);
- контрактуру Дюпюитрена (укорочение сухожилий ладоней).

Три последних признака цирроза печени зачастую наблюдаются при алкогольных ЦП.
В области грудной клетки в 50-80% случаев наблюдаются телеангиэктазии кожи (расширения мелких сосудов), чаще при алкогольных ЦП. Пальпаторно печень отчётлива уплотнена, имеет неровный нижний край. Размеры печени различны — от значительного увеличения до уменьшения.
Часто при пальпации выявляется умеренно увеличенная селезёнка, причём её край может выступать из-под рёберной дуги на 1-3 см.
При развитии ЦП появляются симптомы белково-энергетической недостаточности, асцит, отёки, а также печёночный запах при тяжёлой печёночной недостаточности.
Симптомы при малоактивных и начальных стадиях ЦП
Данные формы ЦП зачастую протекают бессимптомно и выявляются в ходе периодических медицинских осмотров, диспансеризации, а также как случайная находка при обследовании пациента со смежной патологией или внепечёночными проявлениями.
При малоактивном ЦП, как правило, не возникают жалобы, связанные с печенью. Во время активного расспроса можно выявить весеннее снижение работоспособности, частые болезни, после которых возможны кровоточивость дёсен и потемнение мочи. Такие пациенты хуже, чем раньше, переносят длительные физические и нервно-психические нагрузки.
Желтухи и выраженного увеличения билирубина, за исключением периода интеркурентного острого гепатита, нет. Неяркая телеангиоэктазия кожи (сосудистые звёздочки) в области грудной клетки наблюдаются у 40-60% людей с ЦП.
Телеангиоэктазии кожи, плотная печень с фестончатым краем и умеренно увеличенная селезёнка — ценная клинико-диагностическая триада, которая с вероятностью 80-90% свидетельствует о ЦП или далеко зашедшем активном хроническом гепатите.
Патогенез цирроза печени
В основе патофизиологии цирроза лежит повреждение и некроз паренхимы (основной ткани) печени с деструкцией и гибелью гепатоцитов (клеток печени), а также системное поражение интерстициальной ткани.
При всех формах ЦП нарушается иммунологическое равновесие организма, преобладающими становятся аутоиммунные процессы: иммунная система человека принимает собственные клетки печени за чужеродные и повреждает их. В конечном итоге, это приводит к разрушению гепатоцитов и структуры печени в целом. Однако при этом каждая форма ЦП имеет свои патогенетические особенности:
- при вирусных гепатитах повреждающим агентом является сама вирусная частица, которая, размножаясь в клетке, разрушает её, вызывая цитолиз;
- при алкогольном ЦП прямое токсическое воздействие на мембраны гепатоцитов оказывает ацетальдегид с развитием алкогольной жировой болезни печени и алкогольного стеатогепатита;
- при метаболическом ЦП ведущую роль в патогенезе играет ожирение и сахарный диабет через стадию неалкогольного стеатогепатита с инсулинорезистентностью и последующей запрограммированной гибелью клеток печени.
В основе патогенеза более редких причин цирроза печени лежат ещё более частные механизмы развития повреждения и разрушения гепатоцитов и структуры печени:
- нарушение обмена и накопления железа при гемохроматозе;
- накопление меди при болезни Вильсона — Коновалова;
- окклюзия в системе воротной вены при гепатопортальном склерозе.
Цирроз формируется на протяжении многих лет. С течением времени происходят изменения генетического аппарата клеток печени, в результате чего появляются новые патологические клетки. Этот процесс в печени является иммуновоспалительным, он поддерживается чужеродными агентами, в роли которых могут выступать разные субстраты:
- вирус гепатита В;
- алкогольный гиалин;
- денатурированные белки;
- некоторые лекарственные средства;
- медьбелковые и железобелковые комплексы (ферритин).
В итоге повреждения паренхимы печени развивается гепатоцеллюлярная (печёночно-клеточная) недостаточность за счёт диффузного фиброза и трансформации ткани печени в анормальные узлы-регенераты. [3] [4] [5]
Классификация и стадии развития цирроза печени
В 1974 году на съезде гепатологов в Акапулько (Мексика) была принята единая морфологическая классификация, которую позже уточнили и несколько доработали эксперты ВОЗ. В настоящее время она является общепринятой.
12 продуктов, полезных для печени
Печень – очень важный и многозадачный орган, который вырабатывает белки, холестерин, желчь, хранит витамины, минералы, углеводы, расщепляет токсины (алкоголь, лекарства и естественные побочные продукты обмена веществ). Работа этого органа во многом зависит от питания, поэтому так важно включить в свой рацион продукты, полезные для печени.
Печень обладает способностью к восстановлению и может справляться с серьезной нагрузкой. Но если в ней с избытком накапливаются жировые клетки, то происходит сбой. Она как робот-пылесос, который эффективно работает до тех пор, пока мусорный отсек не заполнится. Хозяин не обращает на робота внимания и не вспоминает, что надо бы почистить. Но как только количество вмещаемого мусора достигает предела, пылесос останавливается и уже не может выполнять свою функцию. То же самое происходит и с печенью.
Какие продукты полезны для печени?
Один из самых частых запросов в интернете: «продукты, восстанавливающие печень», поэтому разберемся, какие продукты полезны для печени.
1. Кофе
Кофе – один из лучших напитков для укрепления и профилактики здоровья этого органа. Регулярное употребление кофе даже помогает замедлить течение уже имеющихся заболеваний печени. Кофе предотвращает накопление жира и коллагена – двух основных причин заболеваний печени, уменьшает воспаление и повышает уровень антиоксиданта глутатиона.

Исследования показали, что употребление кофе снижает риск цирроза или необратимого повреждения печени у людей с хроническими заболеваниями этого органа. А исследование, проведенное в 2021 году, свидетельствует, что ежедневное употребление кофе снижает риск смерти от заболеваний печени на 49%. Наибольший эффект от кофе наблюдался у тех, кто выпивал 3–4 чашки в день. При этом по воздействию все виды кофе (без кофеина, растворимый и молотый) были примерно одинаковы.
Чтобы получить максимальную пользу, не добавляйте в кофе сахар и сливки. Пейте с нежирным молоком, соевым или миндальным, добавляя корицу.
2. Чай
Чай полезен для здоровья. Он может оказывать и особое воздействие на печень.
Японское исследование показало, что употребление 10 чашек зеленого чая в день улучшает показатели здоровья печени. А исследование, изучающее влияние зеленого чая с высоким содержанием антиоксидантов на состояние печени у людей с неалкогольной жировой болезнью печени (НАЖБП), говорит о том, что употребление этого напитка в течение 12 недель повышает уровень печеночных ферментов, уменьшает окислительные процессы и жировые отложения в печени.

Кроме того, другое исследование подтверждает, что люди, регулярно употребляющие зеленый чай, менее склонны к развитию рака печени. Самый низкий риск у людей, выпивающих четыре или более чашки в день.
3. Грейпфрут
Грейпфрут содержит антиоксидант нарингин, который естественным образом защищает печень. Исследования показали, что этот антиоксидант уменьшает развитие фиброза печени – состояния, при котором в ней образуется слишком много соединительной ткани. Как правило, это происходит в результате хронического воспаления.

4. Виноград
Виноград, особенно красный и фиолетовый, содержит ресвератрол – природный фитоалексин, известный своими противовоспалительными и противораковыми свойствами.

Доказано, что виноградный сок снижает воспаления, предотвращает повреждения и повышает уровень антиоксидантов. А исследование, проведенное на людях с НАЖБП, показало, что прием экстракта виноградных косточек в течение трех месяцев улучшил функции печени.
5. Черника и клюква
Черника и клюква содержат антоцианы – антиоксиданты, придающие ягодам их характерный цвет. Исследование, проведенное на мышах, показало, что цельные ягоды клюквы и черники, а также их экстракты или сок способствуют здоровью печени.
В результате данного эксперимента выяснили, что употребление этих ягод в течение 21 дня защищает печень от повреждений. Кроме того, черника помогла усилить реакцию иммунных клеток и антиоксидантных ферментов.

Другое исследование, проведенное на крысах, подтвердило, что антиоксиданты, содержащиеся в чернике, замедляют развитие фиброза (образование рубцовой ткани).
6. Свекольный сок
Доказано, что свекольный сок является источником нитратов и антиоксидантов, называемых беталаинами, которые уменьшают окисление, воспаление, обладают противораковыми свойствами и усиливают детоксикационные процессы.

Скорее всего, употребление в пищу свеклы будет иметь аналогичный эффект. Однако в большинстве исследований используется именно свекольный сок, который можно приготовить самостоятельно или купить.
7. Крестоцветные овощи
Крестоцветные овощи, такие как брюссельская капуста, брокколи и горчичная зелень, содержат большое количество клетчатки и полезных веществ. Исследования на животных показали, что экстракт брюссельской капусты и ростков брокколи помогает повысить уровень ферментов детоксикации и защитить печень от повреждений.

Также есть данные, подтверждающие, что длительное употребление цельной брокколи противостоит как развитию НАЖБП, так и опухолевому процессу печени. А 400 г брокколи в ежедневном рационе в течение 12 недель значительно снижают уровень холестерина ЛПНП в плазме крови, что также благотворно влияет на печень.
9. Грецкие орехи
Орехи очень питательны и содержат большое количество полезных жиров. Помимо укрепления здоровья сердечно-сосудистой системы, они снижают частоту заболеваний печени.
Из всех видов орехов грецкие – одни из наиболее полезных для снижения жировой болезни печени. В них много антиоксидантов, омега-6 и омега-3 жирных кислот.

Это подтверждает исследование, проведенное в 2021 году. Участникам давали 28 г (1 унция) грецких орехов каждый день в рамках средиземноморской диеты. Люди, которые ели эти орехи по крайней мере 5–6 раз в неделю, имели более заметное снижение количества жира в печени по сравнению с теми, кто ел грецкие орехи реже.
Однако, составляя свой рацион, очень важно учитывать соотношение омега-6 и омега-3 жирных кислот. В грецких орехах они в соотношении (1:4) в пользу кислот омега-6. (Здесь можно дать ссылку на статью Роскачества про омега-3 и омега-6)
10. Жирная рыба
Жирная рыба, такая как лосось, уменьшает воспаление и накопление жира в печени, а также способствует снижению общего ИМТ. Она содержит омега-3 жирные кислоты, которые являются полезными ненасыщенными жирами и полезны для здоровья сердца, мозга и печени.
Если употреблять жирную рыбу два раза и более в неделю, то она понизит уровень плохого холестерина (ЛПНП).

Исследование, проведенное в 2016 году, показало, что омега-3 жирные кислоты помогли снизить содержание жира в печени и триглицеридов у людей с неалкогольной жировой болезнью печени или неалкогольным стеатогепатитом.
А недавнее исследование, 2021 года, свидетельствует, что диета с высоким содержанием жирной рыбы снижает риск гепатоцеллюлярной карциномы – наиболее распространенного типа рака печени. У людей, которые ели жирную рыбу по крайней мере два раза в неделю, риск развития рака печени был на 54% ниже.
10. Оливковое масло
Соблюдение средиземноморской диеты, включающей оливковое масло, уменьшает стеатоз печени.
Исследования доказывают, что оливковое масло способствует снижению уровня печеночных ферментов и жира в печени, которые провоцируют развитие ее заболеваний. Оливковое масло также может повышать уровень хорошего холестерина (ЛПВП) в крови, что полезно для печени.

Небольшое исследование, в котором приняли участие 11 человек с НАЖБП, показало, что употребление одной чайной ложки (6,5 мл) оливкового масла в день улучшает показатели здоровья печени. У участников эксперимента наблюдалось меньшее накопление жира и улучшался кровоток в печени.
11. Авокадо
Авокадо является основным продуктом питания во многих кухнях. Оно защищает печень, снижая уровень плохого холестерина и жиров.

Согласно исследованию, люди, которые едят авокадо, чаще имеют более низкий индекс массы тела (ИМТ) и более высокий уровень ЛПВП (хорошего холестерина).
Еще одно исследование, проведенное на крысах, показало, что масло авокадо помогает печени восстановиться после повреждений.
12. Сложные углеводы
Очень важно соблюдать баланс углеводов, белков и полезных жиров.
Сложные углеводы усваиваются медленнее и предотвращают резкие колебания уровня сахара в крови. Поэтому Национальный институт диабета, болезней пищеварения и почек (NIDDK) советует людям с НАЖБП выбирать сложные углеводы, а не быстрые.
Нерафинированные углеводы также содержат необходимые питательные вещества, такие как цинк, витамины группы В и повышенный уровень клетчатки, которые важны для здоровья печени и обмена веществ.

Включите в свой рацион: дикий рис, цельнозерновой хлеб и макаронные изделия, коричневый рис, овсяные хлопья, рожь, кукурузу, булгур.
Шесть продуктов, которых следует избегать при проблемах с печенью
Главные враги печени – алкоголь, жирная пища, малоподвижный образ жизни.

Если у вас уже есть проблемы с этим органом, то врач порекомендует соблюдать соответствующую диету при заболеваниях печени, при которой необходимо исключить продукты, способствующие увеличению веса и повышающие уровень сахара в крови.
К таким продуктам относятся:
Алкоголь. Часто основная причина жировой болезни печени, а также других ее заболеваний.
Сахар. Держитесь подальше от сладких продуктов, таких как конфеты, печенье, газированные напитки и фруктовые соки. Высокий уровень сахара в крови увеличивает количество жира, накапливающегося в печени.
Жареная пища. В ней много жира и калорий.
Соль. Потребление слишком большого количества соли может увеличить риск развития НАЖБП. Рекомендуется ограничить потребление натрия менее чем до 2300 мг в день. Людям с высоким артериальным давлением следует ограничить потребление соли до 1500 мг в день.
Белый хлеб и рис. Белая мука, как правило, подвергается высокой обработке, и изделия из нее могут повысить уровень сахара в крови больше, чем из цельного зерна, из-за недостатка клетчатки.
Красное мясо. Говядина и мясные деликатесы с высоким содержанием насыщенных жиров противопоказаны.
Как правило, людям с гемохроматозом рекомендуется избегать употребления железа, в то время как больным гепатитом С, возможно, потребуется ограничить потребление железа и соли.
Обратитесь к врачу, если вы сильно похудели за короткий промежуток времени, несмотря на употребление продуктов, полезных для печени. Это может говорить о том, что она недостаточно эффективно перерабатывает питательные вещества.
Правильный рацион – естественный и здоровый способ помочь вашей печени функционировать наилучшим образом. В дополнение к диете, полезной для печени, при наличии излишнего веса рекомендуется похудеть. А если диагностирована жировая болезнь печени, следует воздерживаться от алкоголя.
Источник https://cardiograf.com/bolezni/dekompensatsiya/ascit-pri-serdechnoj-nedostatochnosti-skolko-zhivut.html
Источник https://probolezny.ru/cirroz-pecheni/
Источник https://rskrf.ru/tips/eksperty-obyasnyayut/12-produktov-poleznykh-dlya-pecheni/