Современные аспекты лечения неспецифического язвенного колита у детей
Почему неспецифический язвенный колит является медико-социальной проблемой? Каковы принципы лечения? В десятой редакции Международной классификации болезней данное заболевание обозначено как язвенный колит (неспецифический), шифр К51 — «некротизирующе
Почему неспецифический язвенный колит является медико-социальной проблемой?
Каковы принципы лечения?
В десятой редакции Международной классификации болезней данное заболевание обозначено как язвенный колит (неспецифический), шифр К51 — «некротизирующее воспаление слизистой оболочки толстой и прямой кишки, характеризующееся обострениями».
Пиковый возраст начала болезни приходится на второе и третье десятилетия жизни, но заболевание наблюдается как среди младенцев, так и у лиц пожилого возраста [4]. Неспецифический язвенный колит (НЯК), отличающийся прогрессирующим течением и вызывающий ряд осложнений, является в связи с этим большой социальной проблемой, так как нарушает образ жизни ребенка и приводит к ранней инвалидизации. Все это свидетельствует о тяжести заболевания.
Несмотря на общность многих терапевтических подходов, особенности физиологического развития ребенка и отличия в клиническом течении НЯК у детей и взрослых, а также недостаточный опыт применения современных препаратов в детской практике определяют разницу в подходах к лечению детей и взрослых.
Консервативное лечение НЯК у детей основывается на следующих принципах:
- диетотерапия;
- базисная терапия препаратами 5-аминосалициловой кислоты и/или глюкокортикоидами (системного и местного действия);
- антибактериальные средства;
- цитостатики (иммунодепрессанты);
- иммуномодуляторы;
- симптоматическая («сопровождающая») терапия.
Лечение НЯК у детей должно быть комплексным, обязательно с тщательным соблюдением режима дня и питания. Важным условием лечения детей в стационаре является создание для них атмосферы физического и психического покоя. При удовлетворительном состоянии и самочувствии показано только ограничение подвижных игр. Необходимы спокойные прогулки на свежем воздухе. При значительном нарушении общего состояния, лихорадке, истощении, метаболических сдвигах и т. д. режим должен быть постельным.
Питание
При НЯК назначается механически и химически щадящая диета с повышенным содержанием белка, витаминов, исключается молоко, ограничивается количество клетчатки. Иногда даже малейшее нарушение диеты у детей может привести к ухудшению состояния. Строгое соблюдение диеты особенно важно при наличии вторичного синдрома мальабсорбции.
В стадии обострения исключаются фрукты и овощи. Разрешается гранатовый сок, а корки граната сушат и применяют в отварах как вяжущее средство. Широко используются отвары и кисели из сухой черники, черемухи, сок черноплодной рябины, черной смородины.
Кроме того, рекомендуется так называемая «пища астронавтов», состоящая из максимально рафинированных, почти не требующих дополнительного ферментативного расщепления продуктов. C этой целью используется элементная диета (изокал, козилат, эншур, нутрихим, ренутрил и др.). Эти препараты применяются и для энтерального зондового питания. Такая диета особенно показана больным с кишечными свищами или с нарушением проходимости, а также детям, отстающим в росте [4].
У большинства детей с НЯК наблюдается выраженный белковый дефицит вследствие потери белка, нарушения всасывания, анорексии и авитаминоза, что приводит к дефициту массы тела. Поэтому при любой форме и фазе заболевания пища должна быть максимально калорийной, в основном за счет белка.
Очень важно исключить дополнительную сенсибилизацию больных с пищевыми аллергенами, поэтому рекомендуется гипоаллергенная (элиминационная) диета: запрещаются экстраактивные вещества, яйцо, шоколад, какао, кофе, цитрусовые, клубника, земляника, красные яблоки, сдоба, продукты промышленного консервирования, следует также учитывать индивидуальную непереносимость пищевых продуктов.
Так как возможна перекрестная аллергия (у детей с аллергией на коровье молоко может наблюдаться аллергическая реакция на говядину), часто рекомендуется исключать из рациона говядину [3].
Диета при НЯК менее строгая только при условии достижения ремиссии.
Парентеральное питание детям назначается при тяжелом течении НЯК. С этой целью используют такие инфузионные растворы, как альвезин, аминосол, аминопептид, вамин, гидролизат казеина, сочетающиеся с глюкозой и полиионными растворами.

Препараты 5-аминосалициловой кислоты (5-АСК)
Основу базисной терапии НЯК составляют препараты 5-аминосалициловой кислоты (5-АСК), или салицилаты.
На протяжении многих лет более предпочтительным препаратом для лечения НЯК остается сульфасалазин, активным компонентом которого является 5-АСК.
5-АСК ингибирует активность нейтрофильной липооксигеназы и синтез метаболитов арахидоновой кислоты (простогландинов и лейкотриенов), которые становятся медиаторами воспаления. Она тормозит миграцию, дегрануляцию и фагоцитоз нейтрофилов, а также секрецию иммуноглобулинов лимфоцитами, ингибирует продукцию свободных кислородных радикалов и является их инактиватором [1, 4, 11]. 5-АСК действует также на поверхностные рецепторы эпителиальных клеток, транспорт электролитов и проницаемость кишечного эпителия. Помимо этого, 5-АСК воздействует на молекулы адгезии, хемотаксические пептиды и медиаторы воспаления (эйказаноиды), на фактор, активирующий тромбоциты, цитокины [4, 11].
Кроме 5-АСК в состав сульфасалазина входит сульфапиридин — инертное вещество, обеспечивающее доставку 5-АСК в толстую кишку, который является непосредственной причиной часто возникающих побочных явлений. Лечение сульфасалазином в 10-30% случаев сопровождается развитием побочных эффектов: желудочно-кишечных проявлений (анорексия, тошнота, рвота, боль в эпигастральной области); общих симптомов (головная боль, лихорадка, слабость, артралгии); гематологических нарушений (агранулоцитоз, панцитопения, анемия, геморрагический синдром); признаков поражения репродуктивной сферы и др. [1, 6, 8].
Сульфасалазин блокирует конъюгацию фолиевой кислоты в щеточной кайме тощей кишки, тормозит транспорт этого витамина, угнетает активность связанных с ним ферментативных систем в печени, поэтому в комплекс лечебных мероприятий, проводимых у больных язвенным колитом, получающих лечение сульфасалазином, необходимо включать фолиевую кислоту в возрастной дозировке.
Сульфасалазин назначается 3 раза в день после еды: детям до 5 лет — 1-3 г в сутки, от 6 до 10 лет — 2-4 г, старше 10 лет — до 5 г в зависимости от тяжести заболевания. При стабилизации состояния доза постепенно снижается — вначале на 1/3, через 2 недели при отсутствии ухудшения — еще на 1/3. Определяется минимальная доза, при которой состояние больного стабилизируется; при наступлении ухудшения возвращаются к прежней дозе.
Частота осложнений при приеме сульфасалазина стала основанием для разработки новых препаратов, не содержащих сульфапиридина, например месалазина. Чтобы препараты поступали в толстую кишку неизмененными, их покрывают специальными оболочками. Существуют три типа подобных препаратов. Первые представляют собой 5-АСК, покрытые акриловой камедью (клаверзал, салофальк, асакол, роваза), поэтому такие препараты расщепляются только при рН=6-7, свойственной толстой кишке. Препарат пентаса (5-АСК, инкапсулированная в этилцеллюлозе) начинает действовать уже при рН>4,5 в тонкой кишке. Пентаса назначается из расчета 20-30 мг/кг в сутки.
Второй тип препаратов — это азосоединения двух молекул 5-АСК, которые подвергаются расщеплению в толстой кишке под воздействием бактериального фермента азоредуктазы (олсалазина). К третьему типу относится неабсорбирующийся полимер 5-АСК (балсалазид).
Ряд препаратов 5-АСК выпускается не только в виде таблеток, но и в форме клизм и свечей, например готовые свечи пентасы и салофалька, пена для микроклизм, которые применяются ректально при дистальных поражениях толстой кишки. Готовятся также свечи с сульфасалазином (сульфасалазин и масло какао) и микроклизмы с сульфасалазином (таблетки сульфасалазина и дистиллированная вода) и т. д.
Таблетки салофалька содержат 250 мг или 500 мг месалазина и назначаются в дозе 500-1500 мг/сутки (30-50 мг/кг). Кроме того, препарат применяется в виде суппозиториев (250 мг, 500 мг) 1-2 раза в день, в виде клизм (2 г/30 мл и 4 г/60 мл) 1-2 раза в день.
Мезакол (таблетка содержит 400 мг 5-АСК) назначается в дозе 400-1200 мг/сутки в зависимости от массы тела ребенка и степени тяжести НЯК.
При применении препаратов 5-АСК в ряде случаев отмечается дозозависимый эффект, что заставляет увеличивать дозу препарата для достижения ремиссии. Поддерживающая терапия (половина от назначенной терапевтической дозы) проводится длительно, что позволяет добиться стойкой ремиссии и снижает риск малигнизации толстой кишки [9]. При проведении поддерживающей терапии от 6 месяцев до года каждые 2 недели доза снижается до 1/4 таблетки и доводится до 1/2-1/4 таблетки (общий анализ крови и мочи — один раз в 2 недели).
При длительном применении сульфасалазина (поддерживающая терапия) учитываются побочные явления препарата, в первую очередь гепатотоксичность [6, 11].
Весной и осенью проводятся противорецидивные курсы с препаратами 5-АСК (0,25-0,5-1 г один раз в день в зависимости от возраста).
Гормональная терапия
Ведущее место в лечении тяжелых форм НЯК занимают глюкокортикоиды (ГК). Это связано, во-первых, с тем, что препараты 5-АСК не всегда эффективны в лечении этого заболевания. Во-вторых, применение ГК дает сравнительно быстрый положительный эффект, что связано с их противовоспалительными и иммуносупрессивными свойствами.
Показания к назначению гормонотерапии — острое течение болезни; тяжелые формы; среднетяжелые формы (в случае если 2-недельный курс лечения аминосалицилатами оказался малоэффективным); хронические формы, плохо поддающиеся лечению другими методами; системные (внекишечные) проявления (полиартрит, увеит, гепатит, высокая лихорадка); непереносимость аминосалицилатов [1, 7, 15].
При НЯК ГК применяются: локально (ректальное введение); системно — низкие дозы, высокие дозы, альтернирующая терапия, пульс-терапия, сочетанная терапия (с 5-АСК, цитостатиками).
Обычно доза ГК (преднизолон, метилпреднизолон) варьирует от 1 до 2 мг/кг. Вначале дневную дозу препарата делят на три приема, затем переходят на однократный прием в утренние часы.
При хорошей переносимости преднизолона терапию в назначенной дозе рекомендуется проводить до достижения желаемого результата (в течение 3-4 недель), после чего доза снижается по ступенчатой схеме — на 10 мг каждые 5-7 дней. Начиная с 1/2 начальной дозы, рекомендуется однократный прием преднизолона в утренние часы, что практически не вызывает серьезных осложнений. Снижение дозы преднизолона до 1/3 начальной дозы осуществляют постепенно, по 5 мг каждые 7-10 дней в течение 2-2,5 мес. Полный курс гормональной терапии занимает от 10 до 20 недель в зависимости от формы НЯК.
Если требуется длительный курс, возможен переход на альтернирующий режим ГК терапии, который заключается в назначении ГК короткого действия без выраженной минералокортикоидной активности однократно, утром (около 8 ч) каждые 48 часов (через день). Целью альтернирующей (декадной) терапии является уменьшение выраженности побочных эффектов ГК при сохранении терапевтической эффективности [5].
При тяжелых формах НЯК наблюдается «гормонозависимость», когда отмена гормонов ведет к обострению заболевания. В таких случаях альтернирующий режим ГК терапии назначается длительно, в течение 3-6-8 месяцев.
Иногда при тяжелых формах НЯК применяется пульс-терапия, которая подразумевает внутривенное введение больших доз ГК один раз в день в течение трех суток (часто препаратом выбора служит метилпреднизолон).
Кроме преднизолона применяется метипред, лишенный нежелательной минералокортикоидной активности. Соотношение доз преднизолон-метипред составляет 5:4.
При снижении дозы преднизолона в два раза назначается сульфасалазин или 5-АСК в минимальной дозе (1/3 терапевтической дозы). Далее доза 5-АСК увеличивается и при полной отмене гормонов доводится до максимальной (терапевтическая доза), подбирающейся в зависимости от возраста (1-2 г в сутки). При достижении ремиссии доза 5-АСК может быть снижена до поддерживающей (1/2 терапевтической дозы).
При дистальных поражениях толстой кишки преднизолон назначается в виде микроклизм и свечей (микроклизмы изготавливаются из таблеток преднизолона и дистиллированной воды, свечи — из таблеток преднизолона и масла какао). С успехом применяются «капельные» микроклизмы с гидрокортизоном (гидрокортизон и дистиллированная вода), дозы которых зависят от массы тела ребенка и тяжести заболевания.
Применение кортикостероидов сопряжено с развитием ряда осложнений (иммуносупрессия, остеопороз, гипергликемия, синдром Кушинга, задержка роста, пептические язвы, гипертензия и др.). Кроме того, все чаще встречаются рефрактерные формы воспалительных заболеваний кишечника, лечение которых с помощью глюкокортикоидов не дает ожидаемого эффекта.
В последние годы разработаны и широко применяются в клинической практике (особенно при гормонорезистентных формах) гормоны «местного» действия (энтерокорт, буденофальк, будесонид). Их отличают высокая афинность к гормональным рецепторам и пресистемный метаболизм. В результате побочные явления оказываются сведены к минимуму [4, 15].
Будесонид представляет собой местный, сильнодействующий, негалогеновый глюкокортикоид, обладающий противовоспалительными, антиаллергическими, антиэкссудативными и противоотечными свойствами. Преимуществом препарата является то, что он оказывает местное действие и вследствие плохого всасывания, а также быстрой метаболизации не обладает системными эффектами. Высокая афинность к гормональным рецепторам в слизистой оболочке толстой кишки усиливает местное лечебное воздействие будесонида (буденофалька). Благодаря своему химическому составу будесонид высоколипофильный, он способен превосходно проникать через клеточные мембраны и распределяться в тканях, быстро подвергаясь печеночному и внепеченочному метаболизму. Постепенного уменьшения дозы не требуется, так как синдром отмены не возникает [4, 15].
Антибактериальные средства
Антибиотики при НЯК применяются только по показаниям: после хирургического лечения, у лихорадящих больных при септических осложнениях, при токсической дилатации толстой кишки [13]. Часто применяется длительными курсами трихопол (метронидазол) в дозе 10-20 мг/кг в сутки. Из антибиотиков при необходимости назначаются цефалоспорины.
Иммунодепрессанты
Иммунодепрессанты (цитостатики) детям назначают очень редко из-за большого количества побочных эффектов [2]. Вопрос о их применении встает только в случае неэффективности кортикостероидов и при непрерывном течении заболевания. При НЯК, особенно если речь идет о гормонорезистентных формах, из иммунодепрессантов назначаются 6-меркаптопурин, азатиоприн, метотрексат, циклоспорин и т. д. [12, 14].
Азатиоприн по своему химическому строению и биологическому действию близок к меркаптопурину, обладает цитостатической активностью и оказывает иммунодепрессивный эффект. Однако по сравнению с меркаптопурином иммунодепрессивное действие препарата выражено относительно сильнее при несколько меньшей цитостатической активности.
Азатиоприн назначается в дозе 100 мг в сутки на 9-12 месяцев, начинает действовать к 3-му месяцу.
Метотрексат относится к метаболитам и антагонистам фолиевой кислоты. Он препятствует синтезу пуриновых нуклеотидов, нарушает синтез ДНК и РНК, тормозит деление и рост клеток, вызывая их гибель. При НЯК препарат применяют внутримышечно по 25 мг один раз в неделю в течение 12 недель.
Циклоспорин оказывает избирательное действие на Т-лимфоциты, тормозит реакции клеточного и гуморального иммунитета и в настоящее время рассматривается в качестве резервного метода, когда другие средства терапии оказываются неэффективными.
Иммуномодуляторы
Механизм действия иммуномодулирующих препаратов при НЯК связан с подавлением активности натуральных киллеров и функции цитотоксических Т-лимфоцитов.
Доказано, что применение иммуномодуляторов тималина и тактивина в комплексном лечении больных НЯК способствует коррекции состояния иммунологического дисбаланса, в частности устраняет дефицит Т-звена иммунитета, нормализует хелперно-супрессорные соотношения и индекс иммунной регуляции, что приводит к ликвидации воспалительного процесса, так как снимает аутосенсибилизацию и повышает защитные силы организма.
Известно, что воспалительные заболевания кишечника характеризуются избыточной продукцией противовоспалительных цитокинов. В последнее время начали появляться сообщения о применении биотехнологических препаратов, способных подавить воспаление [10, 16]. Особое внимание обращают на две молекулы: интерлейкин-1 и фактор некроза опухоли (TNF-a), так как на современном этапе они являются основными мишенями противовоспалительной терапии при различных заболеваниях. В 2001 году в нашей стране зарегистрирован препарат нового поколения инфликсимаб (ремикейд), представляющий собой моноклональные антитела к фактору некроза опухоли. Ремикейд обладает повышенной противовоспалительной активностью.
Симптоматическая («сопровождающая») терапия
В качестве дополнительной терапии, направленной на нормализацию процессов пищеварения и повышение иммунореактивности организма, назначаются ангиопротекторы, энтеросорбенты, кишечные антисептики, антидиарейные препараты, ферменты, биопрепараты, витамины, минеральные вещества, успокаивающие препараты, травы.
Из ангиопротекторов в целях улучшения микроциркуляции применяются пармидин (0,125-0,25 мг 3 раза в день) и трентал (0,05-0,15 мг 3 раза в день).
Часто возникает необходимость назначения энтеросорбентов (полифепана, карболена), наиболее перспективными из которых считаются энтеросгель, альгисорб, СУМС, ваулин.
У детей успешно применяются кишечные антисептики из хинолинового ряда (интестопан, интетрикс, энтеро-седив) и нитрофуранового ряда (фуразолидон, эрцефурил) и т. д.
При упорных поносах назначаются обволакивающие и вяжущие средства (алмалокс), которые, однако, следует применять очень осторожно. С этой же целью иногда назначаются атропинсодержащие антидиарейные препараты (реасек-ломотил, в состав которого входят кодеин и атропин; препарат оказывает не только антидиарейное, но и спазмолитическое действие), лиспафен (атропин сульфат и дифеноксин гидрохлорид). В последние годы более популярен имодиум (оказывает опиоидное действие). Длительное применение этого препарата при НЯК чревато возникновением токсической дилатации толстой кишки.
Новым и перспективным препаратом следует признать сандостатин, который влияет на процессы всасывания воды и электролитов в тонкой кишке, снижает концентрацию вазоактивных пептидов в крови, уменьшает частоту актов дефекации и массу кала.
Из ферментных препаратов при НЯК применяются мезим форте, креон, ликреаза, панкреатин.
На сегодняшний день наиболее перспективным является применение препарата креон 10000. Он удовлетворяет всем требованиям, предъявляемым к современным ферментным препаратам: креон 10 000 характеризуется оптимальным качественным составом ферментов в физиологической пропорции, устойчив к кислоте, размер минимикросфер препарата обеспечивает его равномерное перемешивание с пищей и одновременный с химусом пассаж через привратник. При поступлении в желудок капсула, содержащая минимикроферы, растворяется в течение 1-2 минут. Более 90 % активности ферментов достигается через 45 мин при рН более 5.5. Креон 10000 является безопасным препаратом и может применяться у всех групп пациентов независимо от пола и возраста.
Поскольку при НЯК слизистая оболочка толстой кишки представляет благоприятную почву для развития дисбактериоза, часто возникает необходимость назначения биопрепаратов. При снижении нормальной флоры назначаются бифидумбактерин, лактобактерин, бификол. На анаэробную флору (клостридии, бактероиды) влияет метронидазол, при протейном дисбиозе эффективны препараты нитрофуранового ряда.
Можно назначать клизмы с препаратами натриевых солей пропионовой и масляной кислот, а также пантотеновую кислоту (предшественницу коэнзима) для регуляции метаболизма эпителиальных клеток толстой кишки и обеспечения нормализации метаболизма колоноцитов.
Все больные должны получать комплекс витаминов — препараты калия, кальция, комплекс микроэлементов, при железодефицитных анемиях — препараты железа.
При НЯК применяются успокаивающе действующие на центральную нервную систему препараты брома, валерианового корня, рудотель, глицин, новопассит и др.
Фитотерапия (ромашка, зверобой, кровохлебка, колган и др.) является одним из компонентов комплексного лечения НЯК у детей.
При НЯК также используются вяжущие средства: дуб обыкновенный (кора), зверобой продырявленный (трава), ольха серая (шишки), черемуха, черника обыкновенная (плоды), айва обыкновенная (плоды, семена), гранат обыкновенный (кожица), кровохлебка лекарственная (корни); кровоостанавливающие: колган, кровохлебка, горец перечный (трава), крапива двудомная (листья), ольха, хвощ полевой (трава) и т. д.
Выше приведена схема лечения НЯК в зависимости от тяжести заболевания.
Проблема хирургического лечения НЯК до сих пор не решена. Существуют весьма разноречивые мнения относительно паллиативных и радикальных операций, а также сроков и объема реконструктивных операций.
Операция (колэктомия) проводится по экстренным показаниям (перфорация кишки или ее угроза, массивное кровотечение), а также при развитии карциномы в пораженной кишке. Часто показанием к оперативному вмешательству служит длительное, истощающее больного течение колита, особенно задержка роста, развившиеся на фоне не имевшей успеха интенсивной медикаментозной терапии.
Наиболее распространенным хирургическим лечением НЯК является субтотальная резекция ободочной кишки с наложением илеосигмостом. Через 10-12 месяцев при стабилизации состояния выполняются восстановительные операции — наложение анастомоза между подвздошной и прямой или сигмовидной кишкой, а также формирование тонкокишечного резервуара.
Неспецифический язвенный колит — симптомы и лечение
Что такое неспецифический язвенный колит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Куракина Александра Анатольевича, проктолога со стажем в 12 лет.
Над статьей доктора Куракина Александра Анатольевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Неспецифический язвенный колит (или просто язвенный колит) — хроническое воспаление толстой кишки аутоиммунного характера. Данное заболевание относится к группе воспалительных заболеваний толстого кишечника.
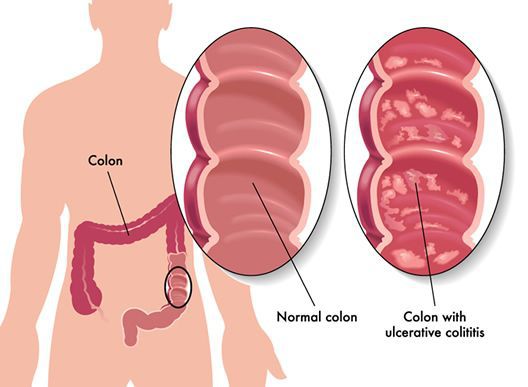
Эпидемиология
Заболевание преобладает в развитых странах Европы и Северной Америки. Язвенный колит встречается в 20-260 случаев на 100 000 человек. С каждым годом число заболевших увеличивается. [2]
Чаще всего болеют лица в возрасте от 21 до 42 лет, а также пациенты после 54 лет. Самые опасные периоды в развитии язвенного колита — это первый год болезни (из-за быстрого развития воспаления при фульминантном течении появляются осложнения, опасные для жизни) и десятый год (за этот период развиваются злокачественные новообразования).
Факторы риска до сих пор до конца не изучены. Существует следующая закономерность:
- Взаимосвязь курения и язвенного колита. По статистическим данным курящие люди реже болеют язвенным колитом.
- Аппендэктомия (удаление аппендицита) в анамнезе снижает заболеваемость язвенным колитом.
- Снижение количества пищевых волокон способствует появлению болезни.
- Лица, чаще болеющие детскими инфекциями, имеют склонность к появлению данного заболевания.
Этиология
Происхождение язвенного колита на сегодняшний день неизвестно. Существуют следующие теории развития заболевания:
- Язвенный колит возникает под действием определённых экзогенных (внешних) факторов, которые не известны. Предположительной причиной является инфекция.
- Заболевание имеет аутоиммунный характер. Существует наследственная предрасположенность к развитию болезни. Под воздействием определённых факторов запускаются иммунные реакции, вырабатываются антитела, направленные на клетки толстого кишечника.
- Язвенный колит развивается вследствие реакции организма на определённые продукты питания, при этом воспаляется кишечная стенка.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы неспецифического язвенного колита
Первые признаки заболевания: кровь и слизь в стуле, диарея, боли в животе, повышение температуры тела.
Основными симптомами неспецифического язвенного колита кишечника являются:
- кишечные кровотечения;
- диарея;
- запор;
- боль в животе;
- тенезмы (ощущение постоянных режущих, тянущих, жгучих болей в толстой кишке — позывов к дефекации, однако при этом выделение кала не происходит);
- лихорадка;
- снижение массы тела;
- тошнота, рвота;
- слабость;
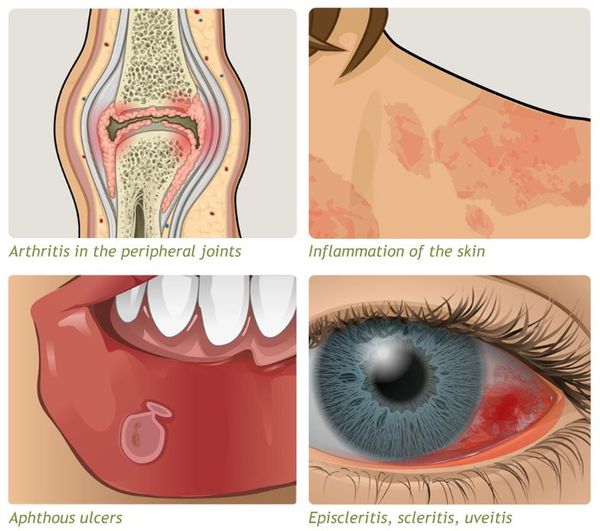
- внекишечные симптомы (артрит, узловатая эритема, увеит и другие).
Заболевание хроническое — симптомы возникают только при обострении, при ремиссии их может не быть.
Характер преобладающей симптоматики зависит от тяжести заболевания и вовлечённого в воспалительный процесс отдела толстого кишечника. Например, при тотальном поражении наблюдается частый жидкий стул с большим количеством крови в кале, боли в животе спастического характера. При тяжёлом течении присоединяются симптомы общей интоксикации (лихорадка, тошнота, рвота, слабость).
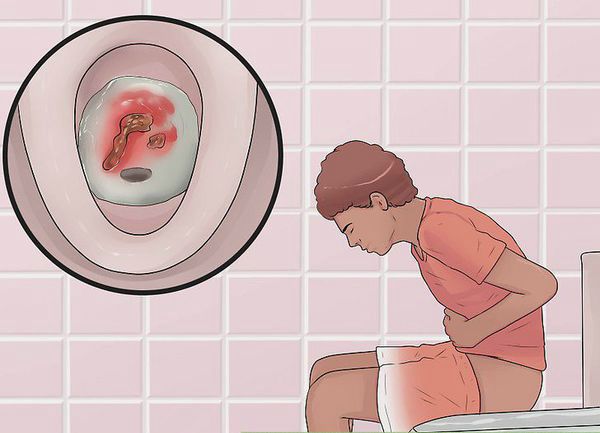
При поражении дистальных отделов толстого кишечника (проктит) чаще возникает запор, ложные позывы на дефекацию, тенезмы, в кале обнаруживаются следы алой крови, слизи или гноя. Для оценки тяжести язвенного колита предложены критерии Truelove и Witts.
Патогенез неспецифического язвенного колита
При язвенном колите происходит каскад воспалительных реакций. В результате воздействия триггерного (инициирующего) фактора стимулируются Т- и В-лимфоциты, что, в свою очередь, приводит к образованию иммуноглобулинов М и G. Дефицит Т-супрессоров усиливает аутоиммунный ответ. Образование иммуноглобулинов М и G приводит к появлению иммунных комплексов и активации сиcтемы комплемента, который обладает цитотоксическим действием. В очаг воспаления проникают нейтрофилы и фагоциты, при этом высвобождаются медиаторы воспаления.
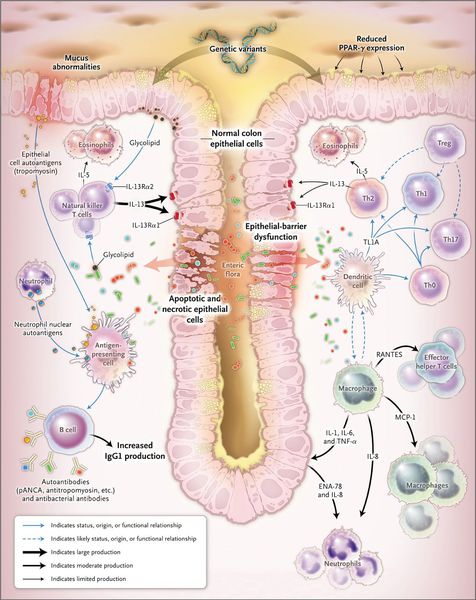
Одним из механизмов патогенеза язвенного колита является нарушение барьерной функции слизистой оболочки толстой кишки и регенераторной функции.
Реакция организма на стресс с патологическим нейрогуморальным ответом приводит к активизации аутоиммунного процесса. Часто больные язвенным колитом имеют эмоциональную нестабильность.
Классификация и стадии развития неспецифического язвенного колита
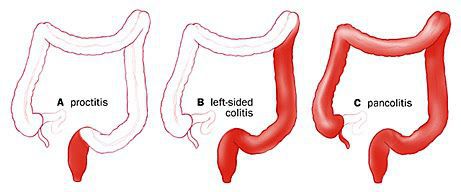
По распространённости процесса различают:
- проктит (с вовлечением прямой кишки);
- левосторонний колит (поражение прямой сигмовидной и нисходящей ободочной кишки);
- тотальный колит (поражение всех отделов толстого кишечника).
По степени тяжести течения: [3]
- лёгкое течение;
- среднетяжёлое течение;
- тяжёлое течение.
По характеру течения:
- острое течение (менее 6 месяцев от начала болезни);
- фульминантное (быстро развивающееся);
- постепенное;
- хронический язвенный колит непрерывного течения (периоды ремиссии (ослабления симптомов) менее 6 месяцев при правильном лечении);
- хронический язвенный колит рецидивирующего течения (периоды ремиссии более 6 месяцев): редко рецидивирующее (один раз в год или меньше) или часто рецидивирующее (более 2 раз в год).
Язвенный колит — это хроническое заболевание, при котором бывают периоды, когда возникает обострение и периоды, когда симптомы затухают или не выявляются — стадия ремиссии. Язвенный колит может обостряться без явной причины, однако чаще это происходит под воздействием стресса, неправильного питания и приёме некоторых лекарств.
Осложнения неспецифического язвенного колита
Местные осложнения
К местным осложнениям относятся:
- перфорация;
- токсическая дилатация (расширение) толстого кишечника;
- обильное кишечное кровотечение;
- колоректальный рак.
Системные осложнения
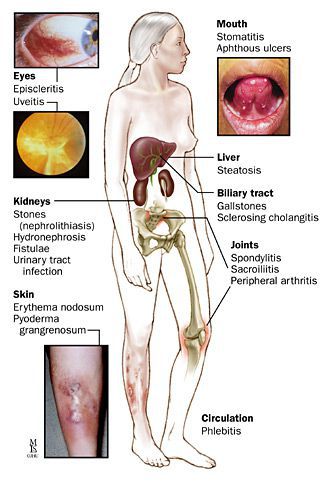
Проявляются внекишечными симптомами, причина которых до сих пор не изучена. Чаще поражаются ротовая полость, кожа, суставы.
К системным осложнениям относятся:
- узловатая эритема (поражение кожи и подкожной клетчатки);
- гангренозная пиодермия (поражение кожи крупными болезненными язвами);
- эписклерит (поражение эписклеральной ткани глаза);
- артропатия (поражение суставов);
- анкилозирующий спондилит (воспаление суставов позвоночника);
- поражения печени (повышение трансаминаз крови, гепатомегалия);
- первичный склерозирующий холангит (сужение просвета желчных протоков в результате воспаления).
Диагностика неспецифического язвенного колита
При диагностике в первую очередь оценивается клиника заболевания, анамнез, производится осмотр с обязательным пальцевым исследованием прямой кишки.
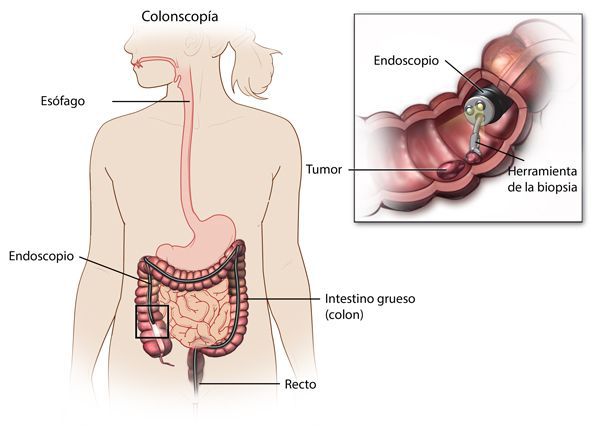
Наиболее важными в диагностике язвенного колита являются эндоскопические методы исследования: ректороманоскопия, колоноскопия с биопсией. Так же для уточнения диагноза применяются ирригоскопия, МСКТ-колоноскопия.
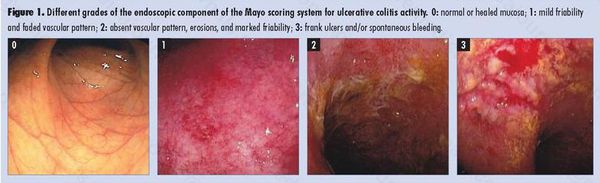
По эндоскопической картине можно определить степень воспаления толстого кишечника. Существуют четыре степени воспаления кишечника:
- При I степени наблюдается отёчность слизистой оболочки, гиперемия, сглаженность или отсутствие сосудистого рисунка, определяются точечные кровоизлияния, слизистая ранима, контактно кровоточит.
- При II степени добавляется зернистость, могут присутствовать эрозии, фиброзный налёт на стенках кишки.
- При III степени эрозии сливаются между собой, образуются язвы, в просвете кишки гной и кровь.
- При IV степени, помимо вышесказанного, появляются псевдополипы, состоящие из грануляционной ткани.
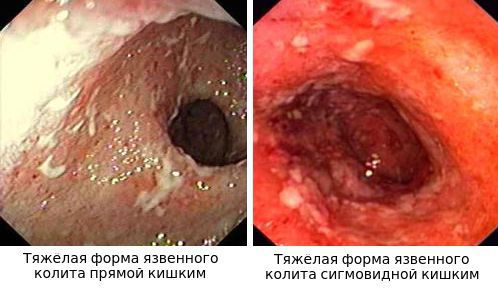
Язвы не проникают глубже подслизистого слоя.
При рентгенологическом исследовании определяется:
- отсутствие гаустр (мешкообразных выпячиваний стенки толстой кишки);
- сглаженность контуров;
- изъязвления, отёк, зубчатость, двойной контур;
- утолщение слизистой и подслизистой оболочек;
- преимущественно продольные и грубые поперечные складки;
- воспалительные полипы.
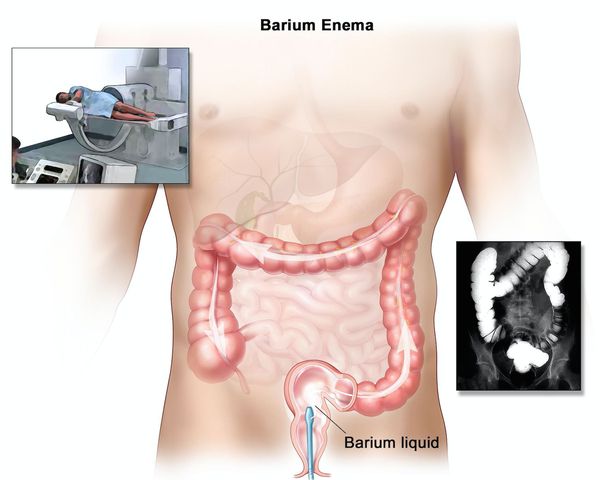
Ирригоскопия помогает не только в диагносте язвенного колита, но и в выявлении серьёзных осложнений, таких как токсическая дилатация (чрезмерное расширение просвета толстой кишки).
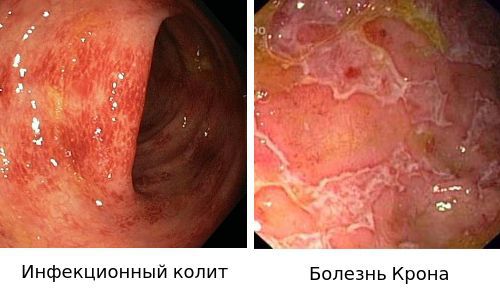
Дифференциальный диагноз:
- Для подтверждения диагноза «Инфекционный колит» используют бактериологическое исследование.
- Диагноз «Болезнью Крона» ставится на основании эндоскопической картины и гистологического исследования биоптата слизистой.
- Ишемический колит.
Лечение неспецифического язвенного колита
Тактика зависит от локализации поражения и тяжести течения. При дистальных формах заболевания течение обычно лёгкое, поэтому больные могут лечиться в амбулаторных условиях. Тотальное или левостороннее поражение чаще имеет тяжёлое течение, поэтому требует госпитализации и лечения в условиях стационара.
Диета
Назначаются диеты № 4, 4Б, 4В по Певзнеру. Цель диеты — уменьшить воспаление, бродильные и гнилостные процессы в кишечнике, нормализовать функции кишечника и других органов пищеварения. Блюда жидкие, полужидкие, протёртые, сваренные в воде или на пару. Исключены очень горячие и холодные блюда.
Разрешённые при язвенном колите продукты:
- сухари, супы слизистой консистенции, сваренные на обезжиренном мясном, рыбном бульоне или овощном отваре, с хорошо проваренными крупами, лапшой или вермишелью, допускается добавление фрикаделек;
- нежирное мясо и рыба;
- тщательно проваренные каши;
- фруктовые пюре;
- свежий протёртый творог;
- сахар в маленьких дозах;
- желе и кисели из черники, кизила, черемухи, айвы, груш;
- крепкий черный чай, можно с лимоном, отвар из шиповника, черной смородины, черники и черемухи;
- паровой омлет, яйца, сваренные вкрутую; сливочное масло.
Запрещенные при язвенном колите продукты:
- сдоба и кондитерские изделия;
- чёрный хлеб;
- мясные и рыбные жирные бульоны;
- колбасы, солёная и копчёная рыба, консервы;
- алкоголь;
- кофе;
- молоко;
- газированные сладкие напитки;
- свежие овощи и фрукты;
- перловая и пшеничная каши, бобовые.
Консервативная терапия
К консервативной терапии относятся:
- аминосалицилаты, препараты 5-аминосалициловой кислоты (5-АСК, месалазин);
- кортикостероиды;
- иммунодепрессанты;
- билогическая терапия.
Аминосалицилаты являются препаратами первой линии и применяются в первую очередь. Для купирования атаки язвенного колита обычно требуется 3-6 недель терапии по 1-2 г/кг в сутки. После этого проводится противорецидивное лечение сульфасалазином (3 г/сут) или месалазином (2 г/сут).
При дистальном поражении (проктит) отдаётся предпочтение формам препарата в виде свечей. При левостороннем поражении — препаратам в форме пены для ректального применения. При тотальном поражении используют таблетированные формы препаратов.
При лечении данными препаратами ремиссия достигается в 74-81 % случаев.
Наиболее выраженным и эффективным противовоспалительным средством являются глюкокортикоиды.
Основными показаниями для лечения глюкокортикоидами являются:
- острое течение тяжёлой и среднетяжёлой степени;
- тяжёлое или среднетяжёлое левостороннее и тотальное поражение при наличии III степени воспаления по данным эндоскопического исследования;
- неэффективность или недостаточная эффективность лечения аминосалицилатами при хроническом течении заболевания.
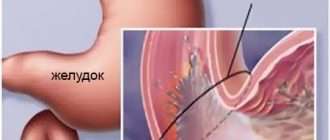
При остром тяжёлом течении назначают внутривенное введение глюкокортикоидов (преднизолона не менее 120 мг/сут) 4-6 раз в день. Обязательно проводится коррекция водно-электролитного баланса, переливание компонентов крови, гемосорбция. Через неделю после внутривенного введения переходят на приём преднизолона внутрь. За это время проводится гастроскопия для исключения язвенной болезни желудка и двенадцатиперстной кишки.
При среднетяжёлой форме можно ограничиться пероральным приёмом преднизолона. Обычно преднизолон назначается в дозе 1,5-2 мг/кг массы тела в сутки. Максимальная доза 100 мг (у лиц пожилого возраста 60 мг).
Если отсутствуют побочные эффекты, то приём продолжают ещё 10-14 дней, затем снижают дозу на 10 мг каждые 10 дней. С 30-40 мг переходят на однократный приём преднизолона. С 30 мг дозу снижают по 5 мг в неделю. Обычно курс гормональной терапии составляет от 8 до 12 недель. Параллельно с гормонотерапией применяют аминосалицилаты до полной отмены гормонов.
При проктите применяются глюкокортикоиды ректально в микроклизмах. Обычно для этого используют гидрокортизон, применяют после дефекации 2 раза в день.
Побочные эффекты гормонотерапии:
- отёки; ;
- остеопороз;
- различные вегетативные расстройства;
- может способствовать развитию язвы желудка, а, как следствие, может возникнуть желудочно-кишечное кровотечение.
Современным глюкокортикоидом является буденофальк (содержащий будесонид). Суточная доза составляет 3 мг будесонида (1 капсула) 4-6 раз в сутки.
При лечении глюкокортикоидами может возникнуть гормональная зависимость или даже гормонорезистентность, которая формируется у 20-35 % больных тяжёлым язвенным колитом. Гормональная зависимость — это ответ организма на лечение глюкокортикоидами, при котором возобновляется воспалительный процесс после снижения дозировки.
При отсутствии эффекта от гормональной терапии назначают препараты, обладающие иммуносупрессивным действием, а также биологическую терапию. Основными из них являются 6-меркаптопурин и азатиоприн — это препараты первой линии. Они помогают уменьшить дозу гормонов и отменить их в 62-71 % случаев. Лечение обычно начинают вместе с гормонотерапией. Максимальная суточная доза — 150 мг. Незначительное количество побочных эффектов, по сравнению с глюкокортикоидами, позволяет применять препарат на протяжении многих лет.
Также существует аналогичный препарат — метотрексат, который применяется при непереносимости азатиоприна или для ускорения лечебного эффекта. Внутрь или внутримышечно по 30 мг в неделю. Эффект наступает через 2-4 недели
Если отсутствует эффект от азатиоприна и 6-меркаптопурина, применяют препараты второй линии — это инфликсимаб и циклоспорин А.
При отсутствии эффекта от второго введения инфликсимаба и 7-дневного курса циклоспорина А показано хирургическое лечение.
Противорецидивное лечение
После купирования острых воспалительных процессов, назначают противорецидивную терапию аминосалицилатами на срок до 6 месяцев. В случае успешного лечения и отсутствии клинических и эндоскопических признаков заболевания, терапию отменяют.
В случае нестабильного эффекта от противорецидивного лечения терапию продлевают дополнительно сроком на 6 месяцев.
При неэффективности монотерапии аминосалицилатами добовляют к лечению иммуносупрессоры (азатиоприн или 6-меркаптопурин) и гормоны.
Пациентам с язвенным колитом, получающих консервативную терапию, необходимо постоянное наблюдение врача, регулярное эндоскопическое исследование с биопсией.
Хирургическое лечение
По статистике хирургическое лечение показано больным в 11-22 % случаев. Единственным способом радикального хирургического лечения язвенного колита является колпроктэктомия, то есть удаление всей толстой кишки. Основными показаниями к хирургическому лечению являются:
- отсутствие эффекта от консервативного лечения;
- развитие осложнений язвенного колита (кровотечение, перфорация, рак, токсическая дилатация толстого кишечника).
Послеоперационные осложнения
Возникают у ослабленных пациентов на фоне тяжёлого течения заболевания:
- эвентрация (выпадение кишечника через дефект в брюшной стенке );
- несостоятельность швов кишечных стом;
- серозный перитонит (воспаление брюшины);
- полисерозит;
- абсцессы брюшной полости;
- пневмония.
Особенности лечения в зависимости от формы и течения
Левосторонний колит или проктит низкой активности: свечи и пена салофальк.
Колит умеренной активности или распространённый: салофальк в таблетках, глюкокортикоиды.
Тяжёлое течение: салофальк в таблетках, глюкокортикоиды, инфузионная терапия, препараты железа, переливание плазмы и эритроцитарной массы, колпроктэктомия (удаление всей толстой кишки с формированием постоянной илеостомы — отверстия в брюшной полости, к которому прикрепляют калоприёмник).
Фульминантный колит: лечение такое же как и при тяжёлом течении.
Прогноз. Профилактика
При несвоевременном хирургическом лечении в послеоперационном периоде присоединяются другие осложнения в 59-81 % случаев, а летальность составляет от 11 до 49 %. При хирургическом лечении до возникновения тяжёлых кишечных осложнений (перфорация, токсическая дилатация и т. д.) эти цифры снижаются до 8-12 % и 0,5-1,5 % соответственно.
Таким образом, правильная диагностика, рациональная консервативная терапия и своевременное хирургическое лечение помогают добиться хороших результатов. В таком случае прогноз благоприятный. Но, в связи с длительным периодом нетрудоспособности, многие пациенты нуждаются в медико-социальной экспертизе и оформлении инвалидности.
Колит кишечника у взрослых

Боли, урчание, вздутие живота и ощущение переполненности кишечника могут говорить о колите. Такие симптомы лучше не игнорировать. Ведь невылеченный колит иногда становится причиной тяжелых осложнений, например, язв. К счастью, колит можно вылечить, если вовремя обратиться к врачу и скорректировать питание.
Что такое «колит»?
Колит – это воспаление слизистой оболочки или более глубоких слоев толстого кишечника. Заболевание не из приятных, оно вызывает очень сильные боли в животе и бытовой дискомфорт.
Толстый кишечник – продолжение тонкого, здесь происходит завершающая стадия пищеварения. Заканчивается он сфинктером прямой кишки. Благодаря сокращению гладкомышечной мускулатуры, которая составляет срединный слой всех кишок, по толстому кишечнику осуществляется продвижение остатков пищи с соками (химуса) и выведение каловых масс (рис. 1).
Толстый кишечник выполняет важные функции:
- Завершение процесса пищеварения и всасывания полезных веществ (глюкозы, аминокислот, витаминов).
- Формирование каловых масс. Жидкость всасывается в кровь, а клетчатка, остатки непереваренной пищи и слизи — уплотняются. Бактерии могут составлять до 50% массы кала.
- Выделительная. Через толстый кишечник выводятся продукты белкового обмена (креатинин, мочевина, мочевая кислота, остатки непереваренных жиров и клетчатка, множество токсинов).
- Защитная. Обеспечивается полезной микрофлорой, которая препятствует размножению патогенных бактерий. В слизистом слое толстого кишечника содержится около 70% клеток иммунной системы (лимфоцитов), которые при инфекционных угрозах способны синтезировать антитела. Деятельность иммунных клеток во многом зависит от состава микрофлоры.
- Синтез витаминов. Благодаря бифидобактериям в толстом кишечнике образуются витамины группы B, K, E, D, PP, биотин, фолиевая кислота. Они обеспечивают нормальное кроветворение, свертывание крови при кровотечениях, работу нервной системы, здоровое состояние кожи и костно-мышечной системы.
- Особая роль в работе толстого кишечника принадлежит микрофлоре – бифидобактериям, бактероидам, энтерококкам, лактобактериям, кишечной палочке, которые обеспечивают остаточное переваривание пищи, разложение белков, сбраживание углеводов, образование витаминов. Такая флора составляет 96–98% всех микроорганизмов кишечника и весит около 1,5 кг!
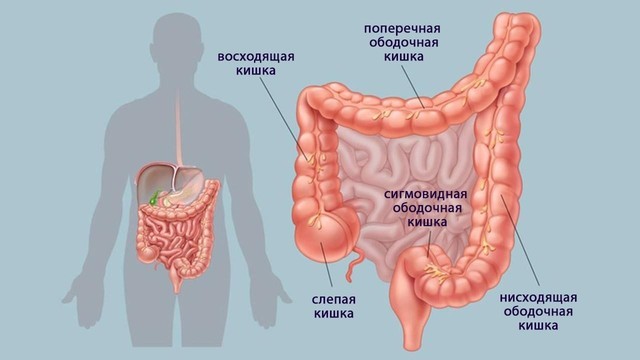
Рисунок 1. Толстый кишечник — это продолжение тонкого кишечника. Именно здесь происходит формирование каловых масс. Он разделяется на ободочную (в нее входят слепая, восходящая, поперечная, нисходящая и сигмовидная кишки) и прямую кишку. Стенка кишки, в свою очередь, состоит из слизистого (внутреннего), мышечного (среднего) и серозного (наружного) слоев. Источник
Оставшиеся 2–4% кишечной микрофлоры составляют условно-патогенные микроорганизмы (УПМ) – протеи, кампилобактер, некоторые стрептококки, цитробактер, дрожжеподобные грибки.
При иммунных сбоях в организме, переедании, заболеваниях органов пищеварения, попадании патогенных микроорганизмов соотношение между нормальной и условно-патогенной флорой изменяется, и количество УПМ превышает допустимые нормы. В этом случае любой негативный фактор, как спусковой крючок, может запустить процесс воспаления. Дисбиоз, таким образом, одна из главных причин возникновения колита.
Причины колита
Проявления колита одинаковы при разных причинах. Если причину найти не удается, колит называют «неспецифическим».
Важно! Для полноценного излечения важно знать конкретную причину появления колита. Выявить ее может только врач совместно с пациентом. В развитии заболевания большую роль играют пищевые и поведенческие привычки.
Возможными причинами колита могут быть:
- Инфекции. Связаны с попаданием и размножением в кишечнике патогенных микроорганизмов или паразитов: возбудители дизентерии, иерсиниоза, золотистого стафилококка, лямблии, аскариды, амебы и др. Условно-патогенная флора также может стать причиной воспаления толстого кишечника, если начнет преобладать.
- Патология желудочно-кишечного тракта – гастриты, язвенная болезнь, холециститы и панкреатиты, желчнокаменная болезнь, энтериты. Такой колит называют вторичным.
- Наличие любых очагов хронической инфекции, из которых возбудители могут попасть в кишечник (гнойничковые болезни кожи, воспаления дыхательных путей и ЛОР-органов, туберкулез).
- Пренебрежение правилами здорового питания. Это частое переедание, злоупотребление острой и жареной пищей, сладостями и мучными изделиями, недостаточное количество клетчатки в пище, употребление некачественных продуктов.
- Частые стрессовые ситуации и эмоционально-психические факторы.
- Аутоиммунные состояния (когда иммунные клетки “по ошибке” атакуют стенки кишечника) и системные поражения соединительной ткани, предрасположенность к которым часто передается по наследству.
- Лекарственные и токсические нагрузки на организм: прием антибиотиков, противовоспалительных средств, обезболивающих, гормональных препаратов, слабительных, алкоголя. Так, на фоне приема антибиотиков может возникнуть псевдомембранозный колит (антибиотик-ассоциированная диарея), который провоцируется клостридиями – представителями условно-патогенных бактерий кишечника. Под действием антибиотиков и на фоне разрушения полезных микроорганизмов клостридии кишечника размножаются и переходят в токсинообразующую форму, повреждая слизистую толстой кишки.
- Травмы или оперативные вмешательства на органах брюшной полости, когда вследствие спаечного процесса нарушается нормальная анатомия кишки.
Еще одна причина воспаления – врожденные и наследственные патологии кишечника, которые сопровождаются его удлинением или расширением (мегаколон, долихосигма), формированием полипов в просвете кишечника или дивертикулов (выпячивание стенки кишечника в брюшную полость), патологической подвижностью различных отделов кишечника, ферментативной недостаточностью, глютеновой энтеропатией (непереносимостью глиадина – белка злаков).
Виды и формы колита
Существуют различные классификации колитов, основанные на характере течения болезни, причинах ее возникновения, степени тяжести, локализации и так далее.
По течению колит различают на:
- Острый – состояние, которое протекает с ярко выраженными симптомами. Возникает внезапно. Часто сочетается с воспалением желудка, тонкого кишечника и называется «гастроэнтероколитом». Причинные факторы такого воспаления: инфекции, прием антибиотиков, острое нарушение кровообращения в сосудах брыжейки, которые питают части толстого кишечника.
- Хронический – протекает с периодическим усилением и ослаблением симптомов, во время ремиссии никак себя не проявляет. Причины разнообразны: патогенные и условно-патогенные микроорганизмы, паразиты и простейшие, недостаточность кровообращения в сосудах кишечника, прием лекарств, алиментарный фактор (особенность питания), коллагенозы (системная склеродермия и васкулиты), эндометриоз кишечника и многие другие.
По характеру патологических изменений в стенке толстой кишки и глубине поражения различают колиты:
- Катаральный – начальная стадия воспаления, когда в процесс вовлекается только слизистая оболочка. Возникает ее отек, нарушение функции. Чаще протекает в острой форме, сопровождается болями, изменением характера стула и учащением дефекации, возможно повышение температуры.
- Эрозивный – нарушается целостность слизистой кишечника. Воспаление глубже, чем при катаральном колите. На внутренней оболочке кишечника формируются эрозии, которые могут трансформироваться в более глубокие дефекты – язвы.
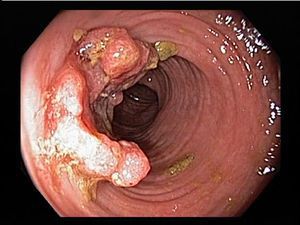
- Язвенный – тяжелая степень воспаления, при которой поражены все слои кишечника. Образующиеся язвы (рис. 2) могут кровить и создавать угрозу перитонита – тяжелого состояния, связанного с воспалением всей брюшной полости.
- Спастический. Связан со спазмами гладкомышечной мускулатуры и нарушением перистальтики (двигательной функции кишечника). В результате этого возникают запоры, чувство неполного опорожнения кишечника.
- Атрофический – колит, при котором в результате длительных спазмов и застоя кала или системных заболеваний соединительной ткани происходит истончение слизистого и мышечного слоев кишечника. На фоне атрофического колита часто появляются язвы.
- Диффузный. В этом случае воспаляются тонкий и толстый кишечник – развивается энтероколит.
Симптомы
Ведущий признак всех колитов – тупая или схваткообразная боль в животе. Локализация боли зависит от того, какой участок кишечника воспален. Болеть может в области пупка, правой подвздошной области, левом подреберьи и по всему животу. После отхождения газов и похода в туалет обычно наступает временное облегчение, а после еды боль, наоборот, усиливается. Помочь снять болевой симптом могут также спазмолитики и теплый компресс.
Важно! Боль при движениях, ходьбе, беге, тряске и натуживании свидетельствует о тяжелом колите, при котором воспаляется серозная оболочка, покрывающая кишечник снаружи.
Кроме болевого синдрома, колитам свойственны:
- Нарушение стула. При остром колите возникает диарея, для хронического характерно чередование запоров и поносов, для спастического – так называемый «овечий кал».
- Урчание в животе, которое усиливается после еды, повышенное газообразование (метеоризм).
- Присутствие патологических примесей в кале в виде слизи и крови, зеленоватых прожилок.
- Чувство переполненности и тяжести в кишечнике.
- Ложные и болезненные позывы к опорожнению кишечника (тенезмы).
- Потеря аппетита и снижение веса – характерны для хронических колитов.
- Повышение температуры, головная боль, слабость, недомогание – характерны для острого и язвенного колитов.
Особая форма колита, которая приводит к тяжелым последствиям, инвалидизации и риску летального исхода, – неспецифический язвенный колит (НЯК). Для него характерны:
- диарея частотой 4–8 и более раз в сутки;
- кровь в кале;
- неотложные позывы к дефекации;
- анемия (снижение гемоглобина) в связи с кишечным кровотечением и нарушением всасывания питательных веществ и микроэлементов;
- повышение температуры и учащение пульса при среднетяжелых и тяжелых формах;
- внекишечные проявления в виде артритов, поражения глаз, кожи, щитовидной железы, печени и желчевыводящих путей.
Важно! Колит иногда легко спутать с синдромом раздраженного кишечника, который может вызывать у некоторых людей схожие симптомы. Однако он не связан с воспалением или повреждением тканей кишки. Лечение этих болезней также различается. Другое расстройство с подобными симптомами — целиакия (непереносимость глютена). В этом случае воспаление присутствует, но проходит после отказа от глютеносодержащих продуктов. При возникновении спазмов и болей в животе не пренебрегайте диагностикой, это важный этап лечения, без которого победить болезнь очень трудно.

Гастроэнтеролог осматривает пациента. Фото: pixel-shot.com / freepik.com
Диагностика
При подозрении на колит и при его обострении врач рекомендует пациенту следующие исследования:
- Клинический анализ крови. Он покажет степень воспалительного процесса и анемии.
- Общий анализ мочи. Необходим для исключения патологии в мочевыделительной системе.
- Биохимический анализ – включает определение уровня глюкозы крови, показателей работы печени (билирубина, АЛТ, АСТ, ГГТ), что важно для исключения «фоновых заболеваний».
- Анализ крови на ИФА для диагностики инфекций, способных спровоцировать колит (например, иерсиниоз, лямблиоз, аскаридоз).
- Бактериологический анализ кала с выделением патогенной, условно-патогенной и нормальной микрофлоры кишечника. Копрограмма – анализ кала для оценки степени воспалительной реакции кишечника и наличия гнилостных или бродильных процессов, ферментативной недостаточности, скрытого кровотечения.
- УЗИ органов брюшной полости. Подтвердит наличие признаков холецистита, желчнокаменной болезни, панкреатита. С помощью УЗИ можно оценить степень повышенного газообразования в кишечнике и наличие жидкости в брюшной полости.
- Рентгенологические исследования, из которых наиболее информативны ирригоскопия и компьютерная томограмма (КТ). Ирригоскопия заключается в введении рентгеноконтрастного вещества через прямую кишку с последующей оценкой состояния кишечника. Позволяет диагностировать различные аномалии. На КТ, кроме изменений в толстом кишечнике, можно увидеть признаки энтерита, увеличенные лимфоузлы и особенности развития кишечника.
- Эндоскопические методы исследования – ректороманоскопия (осмотр прямой и сигмовидной кишок) и колоноскопия (осмотр слизистой толстого кишечника на всем протяжении). Осуществляется специальными аппаратами через прямую кишку, требует определенной подготовки кишечника и предварительного обезболивания.
- Биопсия. Проводится при подозрении на трансформацию в рак кишечника. Заключается в иссечении кусочка патологической ткани для проведения патогистологического исследования и точной диагностики.
Лечение
Лечение колита у взрослых проводится комплексно, зависит от выраженности симптомов и причины болезни. При этом назначается определенная диета и медикаментозные средства. Санаторно-курортное лечение может быть эффективным при стихании обострения или в межрецидивный период.
Диета
Избавление от колита немыслимо без соблюдения рекомендаций по питанию. Предпочтение отдается отварным, паровым или запеченным без корочки блюдам. Приветствуется подогретая жидкая и протертая еда с кратностью приема 4–6 раз в сутки малыми порциями. Переедание и голодание крайне неблагоприятно сказывается на течении колитов. При избыточном метеоризме не показаны продукты, которые содержат углеводы и молоко.
Важно! Цель диеты – снизить нагрузку на ЖКТ, ускорить заживление слизистой. Вся употребляемая пища должна быть щадящей и легкоусвояемой, необходимо исключить механические и химические раздражители.
Полезными при колите будут:
- нежирные сорта мяса, рыбы и птицы;
- разваренные каши из гречки, риса, овсяной или манной круп;
- кисели и желе домашнего приготовления;
- подсушенный белый хлеб;
- овощи в отварном и запеченном виде (картофель, кабачки, цветная капуста, тыква, морковь), запеченные яблоки;
- обезжиренный творог и творожные запеканки;
- яйца всмятку или в виде омлета.
Объем потребляемой жидкости должен составлять 1,5–2 л в сутки в виде крепкого чая, отвара шиповника, несладких компотов из яблок, груш, айвы, смородины, некрепкого кофе, какао на воде.
Из десертов не навредит мармелад, пастила, шоколад в малых количествах.
Запрещенные напитки и продукты:
- алкоголь,
- концентрированные соки,
- газированные напитки,
- свежая выпечка и черный хлеб,
- бобовые,
- жирные сорта мяса и рыбы,
- молоко,
- сырые овощи,
- грибы,
- макаронные изделия,
- каши из пшена, пшеницы, ячневой крупы, перловки,
- наваристые бульоны,
- консервы,
- домашние соленья, маринады, пряности,
- копченые и жареные блюда.
Медикаментозное лечение
Для лечения колита используют следующие группы лекарственных средств:
- Антибиотики, нитрофураны и противопаразитарные средства. Назначаются при колитах, которые вызваны патогенной и условно-патогенной флорой, простейшими, глистными инвазиями.
- Средства для восстановления нормальной флоры кишечника:
- пробиотики – препараты, содержащие живые бифидо-, лакто-, колибактерии;
- пребиотики – вещества, которые создают среду для роста полезных бактерий, обладают послабляющим действием, способствуют выведению токсинов;
- синбиотики – содержат и пробиотики, и пребиотики.
- Симптоматические средства. Для устранения болей при колитах назначаются спазмолитики, при повышенном газообразовании – симетикон. Для улучшения переваривания пищи рекомендуются ферментные препараты. При колите с учащением стула эффективными будут вяжущие и обволакивающие препараты, сорбенты. Для нормализации стула при запорах назначают средства на основе лактулозы и натрия пикосульфата.
Если ведущей причиной колита выступает ишемия (недостаточность кровообращения в сосудах кишечника), то применяются средства для лечения атеросклероза, антиагреганты для подавления тромбообразования и специфические сердечно-сосудистые препараты. При колитах, связанных со стрессами и нервно-эмоциональным перенапряжением, в комплекс лечения включаются психотропные препараты.
Особого подхода в лечении требует неспецифический язвенный колит. В основе этого заболевания лежит аутоиммунное воспаление, поэтому для лечения НЯК нужны специфические лекарственные средства. К ним относят:
- аминосалицилаты (в виде капсул для приема внутрь, свечей и для клизм);
- глюкокортикостероидные гормоны;
- цитостатики;
- препараты биологической терапии.
Эффект от лечения НЯК наступает не скоро, длительность терапии в среднем составляет от 12 недель до 2 лет. После устранения симптомов язвенного колита требуется длительное поддерживающее лечение для исключения частых обострений и предотвращения осложнений заболевания.
Могут ли помочь народные средства в лечении колитов?
Для излечения важно поставить диагноз, выявить и устранить причинный фактор. При этом для снятия неприятных симптомов колита могут быть полезны народные средства. Теплый травяной чай или настой из ромашки, фенхеля, мяты, тмина, шалфея, тысячелистника снимают спазмы в кишечнике и ослабляют метеоризм, обладают легким противовоспалительным эффектом.
Для устранения запоров применяют кору крушины, лист сенны, семя льна, душицу, солодку. Вяжущим действием обладают кора дуба, корка граната, черемуха.
Что будет, если колит кишечника не лечить? Осложнения

Испытывающий боль в животе мужчина. Фото: yakobchuk / freepik.com
Длительное хроническое воспаление в толстом кишечнике может привести к неприятным последствиям. Это:
- Астеноневротический синдром с повышенной утомляемостью и слабостью, снижением работоспособности.
- Энтероколит – воспаление толстого и тонкого кишечника. При этом возникают анемия, синдром витаминной недостаточности и нарушения всасывания питательных веществ, что отражается на работе всех систем организма, состоянии кожи, ногтей и волос.
- Непроходимость кишечника. Провоцируется атрофическими и спастическими колитами, аномалиями кишечника и нарушением его подвижности. Непроходимость кишечника сопровождается риском перитонита и требует неотложного хирургического вмешательства.
- Прободение язв кишечника с возникновением состояний, угрожающих жизни. Это кишечное кровотечение, возникновение перитонита и угроза сепсиса – заражения крови.
Важно! Если не лечить колит, есть риск возникновения рака кишечника. Более частая трансформация в рак возникает при язвенном колите.
Профилактика
Колит часто имеет хроническое течение. Для предупреждения обострений или предотвращения этого заболевания важно:
- Соблюдать рекомендации по здоровому питанию: не переедать, не злоупотреблять жирными, жареными, копчеными продуктами, специями, острыми, солеными и консервированными продуктами, сладостями, алкоголем и газированными напитками, фастфудом.
- Не употреблять несвежие продукты, недостаточно термически обработанные мясо и рыбу, немытые овощи, ягоды и фрукты.
- Не заниматься самолечением, особенно антибиотикотерапией.
- Своевременно диагностировать и лечить любую другую патологию ЖКТ, которая провоцирует вторичный колит кишечника.
- Заниматься физкультурой и хорошо высыпаться.
Для поддержания нормальной микрофлоры кишечника следует употреблять кисломолочные продукты, достаточное количество клетчатки (если нет обострения колита). Среди таких продуктов: овощи, фрукты и ягоды, сухофрукты, крупы, бобовые, зерновой хлеб.
Важно! Клетчатка представляет собой сложный углевод, который не ферментируется пищеварительными соками. Она нужна для нормальной работы желудочно-кишечного тракта и поддержания микрофлоры.
Также полезными могут быть препараты на основе пищевых волокон, например, псиллиум (шелуха семян подорожника), который нормализует перистальтику кишечника, частоту и объем стула.
Заключение
Многообразие причин колита, риск осложнений – основание для того, чтобы пациент обратился за квалифицированной помощью, прошел полноценное обследование и лечение. Но даже лучшие препараты и опытные специалисты не смогут побороть болезнь, если пациент пренебрегает правильным питанием и здоровым образом жизни.
Источник https://www.lvrach.ru/2002/09/4529627
Источник https://probolezny.ru/nespecificheskiy-yazvennyy-kolit/
Источник https://medportal.ru/enc/gastroenterology/intestine/3/