Несахарный диабет у детей
Несахарный диабет у детей – болезнь, причиной которой становится нехватка в организме антидуиретического гормона, и которая провляется полиуриеи и полидипсией.
Антидиуретический гормон стимулирует поглощение воды из первичной мочи в кровь в в собирательных трубочках почек и регулирует водный обмен в организме детей, подростков и взрослых.
Что провоцирует / Причины Несахарного диабета у детей:
Несахарный диабет у ребенка относят к идиопатическим. Начаться он может в любом возрасте. При идиопатической форме недостаточность антидиуретического гормона зависит от дисфункции гипоталамо-гипофизарной оси. Предполагают, что в этой области есть врожденный биохимический дефект, который проявляется симптомами, если на организм влияют неблагоприятные факторы внешней среды.
Несахарный диабет у детей может иметь посттравматическую этиологию. Он может возникнуть как результат повреждений, которые происходят выше стебля гипофиза при травме черепа с переломом основания черепа и разрывом стебля гипофиза или после нейрохирургических операций и манипуляций.
Перманентная полиурия может появиться спустя большой срок после получения травмы – 1-2 года. В таких случаях врачи выясняют состояние ребенка за это время, пытаются найти короткие сроки, когда могли проявляться типичные симптомы. Такая причина несахарного диабета как случайные травмы черепа бывает крайне редко.
Причиной абсолютной недостаточности антидуиретического гормона может быть поражение нейрогипофиза любой из перечисленных причин:
- гистиоцитоз
- опухоли над турецким седлом и в области перекреста зрительного нерва
- перелом основания черепа, оперативное вмешательство
- инфекции (туберкулёз, энцефалит)
- синдром Вольфрама
- наследственные формы

В медпрактике бывает много случаев, когда точная причина абсолютной недостаточности антидуиретического гормона остается неопределенной, и потому несахарный диабет у детей относят к идиопатической форме. Но перед этим нужно повторно обследовать ребенка, может быть, несколько раз. Потому что у ½ больных морфологически видимые изменения гипоталамуса или гипофиза вследствие развития объёмного процесса появляются лишь по прошествии одного года после первых проявлений болезни, а у четверти больных детей такие изменения могут проявиться только спустя 4 года.
Есть особая форма несахарного диабета у подростков и детей, при которой существует резистентность к антидуиретическому гормону, что считается относительной нехваткой гормона. Болезнь не связана с недостаточной выработкой вазопрессина или его повышенным разрушением, а возникает вследствие врождённой нечувствительности почечных рецепторов к нему.
Патогенез (что происходит?) во время Несахарного диабета у детей:
Патогенез заключается в недостаточной выработке в организме вазопрессина (АДГ). В большей части случаев такая нехватка вызывается дефицитом нейросекреторных клеток в супраоптических и в меньшей степени паравентрикулярных ядрах гипоталамуса. Организм получает мало воды из-за нехватки количества антидиуретического гормона, что вызывает повышение осмолярности плазмы. А это в свою очередь стимулирует механизмы развития жажды и вызывает полидипсию.
Так организм пытается восстановить равновесие между выделением и потреблением воды, и осмолярное давление жидких сред организма стабилизуется на новом, несколько повышенном уровне. Но полидипсия не является только вторичным компенсаторным проявлением избыточной полиурии. Вместе с этим в патогенезе имеет значение дисфункция центральных механизмов жажды.
Некоторые исследователи считают, что начало болезни отмечается компульсивным усилением жажды, а потом у ребенка появляется полиурия с низкой относительной плотностью мочи. Несахарный диабет у детей нейрогенного происхождения – это болезнь с патологией гипоталамо-нейрогипофизарнои оси.
Симптомы Несахарного диабета у детей:
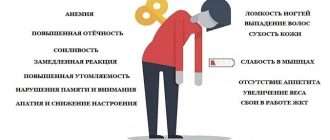
Типичный симптом несахарного диабета у детей – существенное повышение выделения разведенной мочи. Мочеиспускание у малыша обильное, происходит часто, причем как днем, так и ночью. Диурез (выделение мочи) может достигать 40 литров за 24 часа. В среднем суточное выделение мочи составляет 3-10 литров. Относительная плотность мочи меньше, чем должна быть. В среднем показатель равен 1005. В ней нет сахара и патологических изменений.
При полиурии и неспособности к образованию концентрированной мочи приводит к развитию такого симптома как жажда. Ребенок хочет пить днем и ночью. Если ему не давать пить, усилится гиповолемия и гиперосмолярность плазмы. Результат – еще более тяжелые симптомы:
- повышение температуры
- возбуждение
- ступор
- кома
- летальный исход
Несахарный диабет может проходить у детей без сильной жажды, но такие случаи в медицинской практике редкие. В таких случаях полиурия сильно выражена, жажды нет, можно ожидать спонтанного развития описанных выше симптомов дегидратации. Бывают случаи, когда рассматриваемом заболевание проходит без симптомов, а обнаружить его можно только проводя лабораторные анализы. Врачи обнаруживают низкую относительную плотность мочи, избыточный диурез. Симптомы дополняются, как правило, такими нейро-эндокринными расстройствами, как нарушения менструального цикла у девушек, импотенция и половой инфантилизм у парней-подростков.
Часто у ребенка снижается аппетит и масса тела, в особенности тогда, когда такой симптом как жажда не выражен. Симптомы несахарного диабета можно найти в рамках церебральных форм ожирения, пангипопитуитаризма, акромегалии. Если есть такое сочетание, то проявления могут носить стертый (нечетко выраженный) характер.
Достаточно частыми являются психопатологические проявления несахарного диабета: астенический и тревожно-депрессивный синдромы. Могут быть не сильно выражены и вегетативные расстройства. Они могут проявляться периодически, хотя вероятны и вегетативные пароксизмы преимущественно симпатоадреналовой направленности. Перманентные вегетативные расстройства проявляются сухостью кожи, отсутствием потливости, ненормальной сухостью слизистых оболочек, обычно они протекают с другими симптомами несахарного диабета у детей.
Также в частых случаях обнаруживают лабильность артериального давления, есть тенденция к его повышению, склонность ребенка к тахикардии. Неврологическое обследование может выявить только неяркие симптомы. На краниограммах достаточно часто можно видеть уплощенную форму основания черепа с небольшими размерами турецкого седла, что, вероятнее всего, относится к признакам дизрафического статуса. Нарушения ЭЭГ такие же, как при других нейро-обменно-эндокринных заболеваниях.
Диагностика Несахарного диабета у детей:
Лабораторные исследования
Лабораторные методы выявляют полипсидию и полиурию, а относительная плотность мочи составляет от 1001 до 1005. Проводят пробу, исключая жидкость на протяжении трех часов. При этом низкой остается относительная плотность мочи, а осмоляльность плазмы становится выше. Если относительная плотность мочи растет, а осмоляльность плазмы в норме, это говорит о психогенной полидипсии, которая может быть у детей раннего возраста.
Проводится проба с вазопрессином – 5ЕД вводят под кожу. При абсолютной недостаточности антидуиретического гормона (что говорит о несахарном диабете) относительная плотность мочи становится выше. Если у ребенка резистентность к антидуиретическому гормону, что бывает при нефрогенном несахарном диабете, относительная плотность мочи такая же низкая.
Инструментальные исследования
Для диагностики необходима визуализация гипоталамо-гипофизарной области — КТ, рентгеновское исследование черепа, МРТ.
Дифференциальная диагностика несахарного диабета у детей
Несахарный диабет по проявлениям похож с избыточным потреблением воды или первичной полидипсией, которая объясняется психогенным происхождением. У больных шизофренией может наблюдаться полидипсия, что также нужно учитывать при постановке диагноза.
Если у ребенка психогенная полипсидия, то проба с сухоедением приводит к тому, что диурез уменьшается, относительная плотность мочи приходит в норму (как у здоровых детей – 1020), состояние ребенка остается нормальным, а симптомов дегидратации не наблюдается.
Следующий этап дифдиагностики – исключение нефрогенной формы болезни, при которой почечные канальцы нечувствительны к вазопрессину. Формы нефрогенного несахарного диабета:
- семейная форма с наследственным дефектом развития ренальных канальцев
- приобретенная форма как результат соматических, инфекционных заболеваний и интоксикаций
Чтобы провести дифференциальную диагностику сахарного диабета с другими патологическими состояниями, нужно провести исследование функции почек, мочеполовой системы, системы крови, провести названные выше пробы.
Лечение Несахарного диабета у детей:
Первый шаг в лечении проявлений несахарного диабета у детей – устранение причины. Используется лучевая терапия или операция по удалению опухоли. Проводится заместительная терапия с использованием препаратов вазопрессина. Врачи назнвают ввод Десмопрессина 3 раза в день. Доза индивидуальна, она составляет минимум 100, максимум 600 мкг в сутки, обязателен контроль относительной плотности мочи.
Больным детям следует избегать ситуаций, при которых имеется затруднение в снабжении водой, так как ограничение приёма жидкости может привести к гиперосмоляльности и дегидратации организма.
Прогноз несахарного диабета у детей
Угрозы для жизни нет, если питьевой режим свободный. Благоприятный прогноз для жизни и трудоспособности, если проведены гормональная заместительная терапия препаратами антидуиретического гормона. Если есть объемное образование в гипоталамо-гипофизарной области, то прогноз зависит от места расположения его и от возможности терапии.
Лечение несахарного диабета у детей народными средствами
- 2-3 раза в день ребенку дают 0,5 стакана рассола квашеной капусты, в котором много молочной кислота. Или же дают 4 раза в день свежий сок красной свеклы по 1/4 стакана.
- В 250 грамм воды кладут 1 ст. л. листьев и молодых побегов голубики, кипятят на слабом огне 10 минут, охлаждают и цедят. Дают ребенку 6 раз в сутки по четверти стакана.
- В 250 грамм воды кладут 1 ст. л. семян подорожника, кипятят на протяжении 5 минут, ставят остывать, потом фильтруют. Дают ребенку 3 раза в сутки по одной столовой ложке.
- В одном стакане воды разводят 2 ст. ложки сока из корней и листьев лопуха. Полученную смесь делят на 3 приема, выпить нужно за 1 день (3 раза). Из майского корня лопуха иногда делают салат, который считается хорошим средством фитолечения несахарного диабета.
- В начале болезни 1 ст. ложку измельченной коры осины заливают двумя стаканами воды и кипятят на небольшом огне пол часа. Потом укутывают, настаивают около 3 часов, процеживают и дают ребенку 3 раза в день по шестой части стакана, нужно давать настой до приема пищи, курс от 2 до 3 месяцев.
Профилактика Несахарного диабета у детей:
Поскольку точные причины развития несахарного диабета у детей не известны, то меры первичной профилактики четко не сформулированы. Рекомендуется отводить ребенка на профилактические медицинские осмотры. Подросткам советуют отказаться от вредных привычек – прежде всего, от курения и употребления алкоголя.
К каким докторам следует обращаться если у Вас Несахарный диабет у детей:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Несахарного диабета у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Несахарный диабет у женщин: симптомы и лечение
Всем известно такое заболевание как сахарный диабет, но мало кто слышал о несахарном диабете. Несмотря на то, что данные заболевания по звучанию почти совпадают, означают они совсем не одно и то же. Несахарный диабет представляет собой нарушение функции гипофиза, или гипоталамуса. Появляется заболевание тогда, когда в организме происходит острая нехватка пептидного гормона гипоталамуса – вазопрессина, или антидиуретического гормона (АДГ). Несахарный диабет встречается очень редко, примерно 3 человека из 100 тысяч страдают данным недугом. Рассмотрим, как проявляется несахарный диабет у женщин.

Типы заболевания
Несахарный диабет имеет два основных вида:
- Первый вид связан с патологиями головы или гипоталамуса. Называется центральным. Он развивается по причине нарушения выведения или образования вазопрессина. Первый тип бывает симптоматическим и идиопатическим. Симптоматический может появиться из-за заболеваний организма вследствие различных причин (сотрясение мозга, энцефалит). Идиопатический развивается в результате наследственности.
- Второй вид называется почечным. Он появляется из-за уменьшения чувствительности ткани почек к воздействию того же вазопрессина. Данный тип диабета намного реже, чем первый. Почечный диабет может развиваться в результате повреждения клеток почек лекарствами или, если имеется врожденная предрасположенность.

Симптомы несахарного диабета
Заболевание может проявиться внезапно, а может возникать и развиваться постепенно, в течение продолжительного времени.
Основными и первостепенными признаками появления несахарного диабета является обильное выделение мочи от 6 до 15 л. в сутки и сильная жажда, особенно характерны данные симптомы для ночного времени.
Несахарный диабет у женщин имеет практически те же самые признаки, что и мужчин за исключением некоторых:
- нарушение цикла менструаций;
- бесплодие;
- у беременной женщины может случиться выкидыш.

Кроме вышеуказанных наблюдаются следующие симптомы:
- дегидратация организма;
- слизистые оболочки рта и кожа становятся сухими;
- резко снижается вес тела;
- живот становится раздутым, опускается вниз;
- пропадает аппетит;
- возникают запоры;
- мочевой пузырь растягивается;
- выделение пота практически не ощущается;
- сердце бьется часто, иногда падает артериальное давление;
- редко возможна тошнота или рвота;
- человек быстро утомляется;
- возможно повышение температуры;
- может появиться энурез;
- бессонница, плохой сон;
- болевой синдром в голове;
- человек становится раздражительным;
- умственная активность значительно снижается.

Симптомы заболевания у мужчин и женщин отличаются. Для женщин запущенное состояние болезни может грозить бесплодием и выкидышем.
Причины несахарного диабета у женщин
Причины зависят от типа заболевания. В первом типе ими являются:
- опухоль в гипоталамусе;
- осложнения после операций на головной мозг;
- энцефалиты;
- различные травмы и повреждения головы;
- нарушение кровообращения в гипоталамусе;
- метастазы при злокачественной опухоли (рака) в мозг (они способы препятствовать полноценной деятельности гипофиза);
- генетические факторы, способствующие появлению данной патологии.

Со стороны почечной системы причинами являются:
- врожденный диабет;
- патологии почек;
- серповидноклеточная анемия;
- амилоидоз;
- поликистозная болезнь почек;
- недостаточность в почках хронического типа;
- прием медикаментов, которые отрицательно влияют на почки и их ткань.

Причинами появления несахарного диабета также стать:
- снижение элемента кальция;
- увеличение элемента калия;
- сифилис;
- ОРВИ, грипп или аналогичные заболевания;
- пожилой возраст;
- часто болеющие или ослабленные болезнями люди и т.д.
Примерно около 1/3 случаев заболеваний несахарным диабетом имеют непонятное происхождение. В большинстве ситуаций врачам так и не удалось объяснить на основании чего болезнь появилась.
Методика обнаружения заболевания
Заболевание обнаружить достаточно просто. Врач, который занимается подобными патологиями – эндокринолог. Если вы ощущаете большинство симптомов данной болезни, то первым делом стоит отправиться именно к врачу-эндокринологу.
При первом посещении врач проведет «собеседование». Оно позволит узнать, сколько воды выпивает женщина в сутки, имеются ли проблемы с менструальным циклом, мочеиспусканием, есть у нее эндокринные патологии, опухоли и т.д.
Если после такого предварительного обследования врач замечает наличие несахарного диабета, то больного отравляют на дополнительные процедуры.
Специалист, который занимается лечением и может подтвердить наличие несахарного диабета – это врач-эндокринолог.
Для обнаружения несахарного диабета применяется несколько видов обследований.
| Метод диагностики | Что позволяет узнать |
|---|---|
| Анализ мочи и крови | Свертываемость крови. Суммарную концентрацию всех частиц в моче, плотность мочи |
| МРТ | Позволяет увидеть наличие опухоли или др. серьезного нарушения, заболевания в головном мозге |
| Рентген | Обследует череп, месторасположения гипофиза |
| УЗИ органов почек | Наличие патологий в почках |
| УЗИ головного мозга | Наличие патологий в головном мозге |
| Биохимический анализ | Наличие в крови мочевины, кальция, сахара, натрия, калия, газа азота и их количество, уровень |
| Проба Зимницкого и таблетки Минирина | Подробное исследование мочи, которое позволяет выявить количество мочи, плотность и т.д. |
Также эндокринолог может отправить на обследование к невропатологу и нейрохирургу. Благодаря различным методам диагностики и обследований у различных специалистов можно точно поставить диагноз, и выявить на какой стадии находится болезнь.
Осложнение несахарного диабета у женщин
Несахарный диабет опасное заболевание, так как имеет множество последствий и осложнений для организма.

Осложнения заболевания:
- Прекращение питья. Некоторые пациенты считают, что если не будут много пить, то желание мочеиспускания уменьшится, но это далеко не так. Если человек при несахарном диабете перестанет пить, опорожнения все равно будут происходить. Кроме того, в организме начнется сильнейшее обезвоживание, масса тела начнет уменьшаться и т.д.
- Употребление чрезмерного количества воды. Человек, который пьет больше, чем положено получит растяжение желудка, мочевой пузырь также растянется, растянутся и почечные лоханки.
- Нарушается деятельность сердечно-сосудистой системы.
- Нервная система с осложнением течения заболевания страдает еще больше. Появляются неврозы, депрессия, человек не может спать.
- Нарушается менструальный цикл.
При несахарном диабете нельзя переставить пить, но и нельзя пить слишком много. Желательно пить только воду, умеренно, небольшими глотками.
Все эти осложнения обычно появляются тогда, когда человек не понимает, что ему нужно обратиться за помощью к медикам или не хочет этого делать. При несахарном диабете состояние больного ухудшается достаточно быстро и может привести к летальному исходу, только своевременное обращение к врачам исправит данную ситуацию.
Лечение несахарного диабета у женщин
Несахарный диабет лечится путем устранения причины его появления, если такое возможно, а сама терапия назначается в зависимости от вида недуга.
Лечение 1 типа
В терапии центрального диабета важно установить сколько литров жидкости теряет женщина и исходя из этого врач решает какие назначать лекарственные препараты или можно ограничиться только специальной диетой.
| Количество теряемой жидкости (за сутки) | Предпринимаемые меры |
|---|---|
| > 4 л. | Медикаментозные средства в этом случае не применяются. Врачи при такой потере жидкости назначают диета и рекомендуют восполнять утраченную жидкость |
| < 4 л. | Лекарственные средства в данной ситуации назначаются. Используется заместительная терапия, то есть назначаются вещества аналогичные гормону вазопрессин, или лекарства, которые стимулируют выработку гормона |
Минимирин применяют внутрь во время приема пищи. Доза лекарства определяется для каждого больного индивидуально. За час до приема таблеток рекомендуется уменьшить количество выпиваемой жидкости и контролировать этот процесс еще в течение 8 часов после принятия лекарства.
Карбамазепин, Хлорпропамид, Мисклерон применяются для стимулирования выработки гормона вазопрессина.
Лечение 2 типа
При терапии второго типа также важно обеспечить поступление жидкости в организм. Среди медикаментозных средств назначают мочегонные диуретики, которые уменьшают количество вырабатываемой мочи, противовоспалительные средства.
Лекарства, которые снижают выработку мочи, например, Индапамид или Триампур.

Данные медикаментозные препараты применяются с той целью, чтобы препятствовать, останавливать обратный процесс всасывания хлора в каналах почек. Вследствие чего происходит уменьшение в крови количества натрия и начинается усиленный процесс, при котором вода обратно всасывается в органы и ткани.
Противовоспалительные лекарственные средства при данном заболевании применяются для того, чтобы уменьшить поступление веществ в мочевой канал нефрона, что способствует снижению количеству мочи и увеличению ее осмоляльности.
Не принимайте медикаментозные средства в качестве терапии данного заболевания самостоятельно, обязательно проконсультируйтесь со специалистом.
Питание при диабете несахарном
В лечении несахарного диабета требуется обязательное соблюдение должного питания. Диета при данном заболевании предполагает:
- уменьшение количества мочи;
- усмирение жажды;
- восполнение полезных веществ, которые утрачиваются при опорожнении.
Диета заключается в следующем:
- Снизить употребление соли. Разрешено всего 5 – 6 гр. в сутки. Для того, чтобы контролировать процесс поступления соли в организм, рекомендуется пищу готовить без ее добавления, а есть ее добавляя в пищу самому в том количестве, которое разрешено.
- Включить в меню сухофрукты. В них содержится большое количество калия, которые способствуют выработке вазопрессина.
- Исключить сладости. Сладкие блюда и продукты усиливают жажду, равно как и алкоголь, а также сладкие газированные напитки, поэтому их точно нужно убрать из рациона.
- Свежие овощи, фрукты, ягоды, в них содержится много полезных витаминов и веществ.
- Разрешены молоко, кисломолочные продукты.
- Свежевыжатые соки, компоты (желательно домашние), морсы также будет полезно включить в свое меню.
- Нежирная рыба, морепродукты, мясо не жирных сортов.
- Яичный желток. Белки употреблять не рекомендуется, потому что они усиливают нагрузку на почки.
- Жиры (масло в любом виде), углеводы (макароны, хлеб, картофель) должны быть обязательно включены в ежедневный рацион.
Принимать пищу лучше часто, но маленьким порциями. Желательность разделить приемы пищи на 5 – 6 порций за сутки.
Народная медицина при несахарном диабете
Среди рецептов народной медицины много тех, которые направлены на устранение симптомов, проявляющихся при несахарном диабете. Приведем несколько полезных рецептов.
Настой из лопуха
Ингредиенты:
- корень лопуха (60 гр.);
- кипяток (1 л.).
Приготовление и применение настоя:
Корень растения измельчают и засыпают в термос. Заливают измельченный корень крутым кипятком. Настаивают, если готовят с вечера, то до утра. Принимают настой три раза в сутки по 150 мл.
Польза: настой значительно уменьшает жажду и количество вырабатываемой мочи.
Настой из пустырника
Ингредиенты:
- пустырник (1 часть);
- корень валерианы (1 часть);
- шишки хмеля (1 часть);
- плоды шиповника (1 часть);
- мята (1 часть);
- кипяток (250 мл.).

Приготовление и применение:
Все растительные ингредиенты смешивают и тщательно измельчают. Берут 1 ложку смеси и заливают кипятком. Настаивают час. Принимают в количестве 70 – 80 мл. перед сном.
Польза: настой успокаивает организм, снимает раздражительность, улучшает сон.
Отвар на основе бессмертника и дельфиниума
Ингредиенты:
- соцветия бессмертника (1 часть);
- трава дельфиниума, или живокости (1 часть);
- кипяток (0,5 л.).
Приготовление и применение:
Растения измельчают и смешивают. Смесь (1 ст.л.) заливают кипятком. Оставляют настаиваться до утра. Настой процеживают и принимают с интервалом в 4 часа по 1/3 стакан.
Польза: устраняет сухость в ротовой полости, усмиряет жажду, уменьшает мочеиспускание.
Видео — Несахарный диабет: симптомы, лечение и диагностика
Несахарный диабет – редкое, но опасное заболевание. При появлении первых симптомов патологии следует незамедлительно обратиться к специалисту. Для организма женщины несахарный диабет может стать большой проблемой, так если его запустить может развиться бесплодие, а если женщина беременна, то произойти выкидыш. Своевременное обращение к специалисту позволяет выявить причину, устранить ее, быстро избавиться от симптомов недуга и не допустить возникновение осложнений, которые особенно нежелательны женщинам.
Нефрогенный несахарный диабет ( Вазопрессин-резистентный диабет , Несахарное мочеизнурение )
Нефрогенный несахарный диабет – патология, характеризующаяся выработкой большого количества мочи с низким удельным весом на фоне изменения чувствительности почечной ткани к антидиуретическому гормону (АДГ). Симптомы включают полиурию, ноктурию, жажду, слабость, мышечные боли. Диагностика опирается на оценку удельного веса мочи, одновременное исследование осмолярности урины и плазмы, электролитных показателей, уровня глюкозы, АДГ. УЗИ почек, КТ, МРТ и генетическое тестирование иногда помогают определить причину патологии. Лечение направлено на коррекцию патогенетического фактора, выработку рационального пищевого и водного режима. Из медикаментов используют НПВС, диуретики.
МКБ-10
Общие сведения
Нефрогенный несахарный диабет (несахарное мочеизнурение, вазопрессин-резистентный диабет) встречается редко, встречаемость составляет 3 случая на 100 000 населения. Патология связана с неадекватной концентрационной функцией почек. Гендерные предпочтения у приобретенного варианта отсутствуют, существенные различия между распространенностью среди этнических групп не выявлены. На наследственные клинические варианты приходится 1-2% от всех случаев диабета центрального и ренального генеза. Поскольку врожденный тип заболевания относится к Х-сцепленным расстройствам, большинство случаев регистрируют у мужчин, женщины являются носительницами измененного гена, который передают сыновьям.

Причины
Причины несахарного диабета почечного генеза различаются у детей и взрослых. В детстве патологию обуславливает генетическая мутация, то есть, состояние чаще является врожденным. Наиболее распространенная форма развивается в результате повреждения в гене AVP-рецептора 2 (AVPR2) на хромосоме Xq28. Вторичный нефрогенный несахарный диабет формируется на фоне нефрологических и урологических заболеваний, может сопровождать опухоли: лимфому Беркитта, миелому, рак толстой кишки. Иногда причина остается неизвестной. Основные состояния, инициирующие расстройство:
- Первичный гиперпаратиреоидизм, альдостеронизм. Избыток паратиреотропного гормона, приводящий к отложению кальция в интерстициальных тканях почки, и гиперкальциемия нарушают восприимчивость рецепторов к вазопрессину. При первичном альдостеронизме (синдром Конна) низкий уровень калия сыворотки крови (гипокалиемия) в сочетании со стойкой гипертензией способствует интерстициальному склерозу, атрофии гломерулярного аппарата почки.
- Саркоидоз. Гиперчувствительность к витамину Д, развитие гиперкальциемии препятствуют реабсорбции отфильтрованной жидкости, поскольку длительно существующий высокий уровень кальция частично блокирует действие вазопрессина. Выраженность нефрогенного диабета коррелирует со степенью гиперкальциемии.
- Синдром Барттера. Гипокалиемия провоцирует интерстициальный склероз, чему также способствует усиленная выработка паратгормона. При синдроме Гительмана (частный случай синдрома Барттера) присутствует гипомагнезиемия (дефицит магния). Тяжесть заболевания зависит от длительности и выраженности гипокалиемии. Некоторые авторы считают, что синдромы имитируют нефрогенный диабет, поэтому рассматривают их отдельно.
- Серповидно-клеточная анемия. Деформированные эритроциты в гиперосмолярной среде приводят к ишемии медуллярной зоны, мелким точечным инфарктам ткани (гетерозиготный тип) или развитию тромбозов крупных сосудов (гомозиготный тип) с инфарктом почек. Нормальное взаимодействие рецепторов с АДГ утрачивается, вследствие чего вырабатывается много неконцентрированной мочи.
- Хроническая почечная недостаточность. Склероз медуллярного интерстиция порождает выраженную гипостенурию за счет создания осмотического градиента. В основе также лежит уменьшение доставки хлорида натрия к восходящей петле нефрона, поэтому полиурия встречается на ранних стадиях хронической болезни почек. Ренальная недостаточность развивается при многих патологиях: гломерулонефритах, поликистозе, постобструктивной уропатии.
Под воздействием нефротоксических факторов, например, на фоне длительного приема орлистата, цидофовира и офлоксацина нарушается чувствительность рецепторов к гормону. Действие вазопрессина блокируют лекарства на основе лития, применяемые психиатрами для лечения биполярного расстройства. Нефрогенный диабет регистрируют у 20% таких больных, при отмене почечная функция иногда восстанавливается. Преходящая несахарная полиурия также может развиваться во время беременности (1:30 000). Специалисты полагают, что плацента выделяет вещества, угнетающие выработку АДГ.
Патогенез
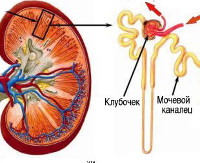
Здоровые почки поддерживают гомеостаз жидкости и электролитный баланс, регулируя объем и состав мочи в соответствии с физиологическими потребностями. Конечный состав урины определяется в собирательных трубочках. Водопроницаемость опосредуется аргинином-вазопрессином. Его выделение из нейрогипофиза обеспечивается сложной сигнальной сетью, которая включает осмосенсоры, баросенсоры и датчики объема. Доказана роль биологически-активного диуретического нейропептида – апелина в поддержании водного баланса за счет ингибирования высвобождения АДГ.
Аргинин-вазопрессин облегчает реабсорбцию воды с помощью аквапорина посредством активации рецептора вазопрессина V2, ответственного за водопроницаемость, что позволяет концентрировать мочу. Вода реабсорбируется путем осмотического равновесия и возвращается в системную циркуляцию. При несахарном нефрогенном диабете неспособность почек реагировать на АДГ приводит к функциональному дефициту аквапоринов (белки, составляющие водные каналы). У пациентов наблюдается постоянный аномальный диурез с выработкой большого объема разбавленной урины.
Классификация
Патология включена в общую классификацию несахарных диабетов, в которую входят центральный (гипофизарный) и собственно нефрогенный варианты заболевания, первичная полидипсия. Нарушение взаимодействия почек с АДГ (аргинин-вазопрессином) нефрогенного генеза разделяют на две группы:
- Первичный (врожденный, семейный) тип. Патологические изменения могут сопровождать любой этап передачи сигнала от аргинин-вазопрессина к рецепторам V2 (опосредуют диуретический ответ) до встраивания водных каналов, связаны с уменьшением количества рецепторов или чувствительности, нарушением взаимодействия с белками, свойствами водных каналов, врожденным укорочением петель нефронов.
- Вторичный (приобретенный) тип. Нефрогенный диабет развивается в ответ на нарушения электролитного состава плазмы крови (гиперкальциемию, гипокалиемию), под действием нефротоксических агентов или связан с приобретенными изменениями структуры и целостности почки (склероз мозгового вещества, уменьшение количества нефронов, обструкция, поликистоз).
Симптомы
Признаки могут варьироваться. Приобретенная форма почти всегда протекает легче, чем наследственная патология. При врожденном вазопрессин-резистентном диабете клиника выражена ярко, у большинства детей диагноз устанавливают на первом году жизни. Симптомы аутосомно-доминантного расстройства проявляются позднее, иногда после достижения 30-40-летнего возраста. Развитие симптоматики при вторичной форме у взрослых бывает медленным.
Преобладающим проявлением считается полиурия. Ежедневный объем выделяемой мочи относительно постоянный, но сильно отличается у разных пациентов (от 3 до 20 литров). Возникает изнурительная полидипсия (жажда), позывы на мочевыделение сохраняются ночью. Состояние сопровождается повышенной утомляемостью, апатией, мышечной слабостью. Если патология выражена умеренно, при возможности пить воду по потребности выраженные симптомы отсутствуют. Диагноз устанавливают после обследования по поводу низкой плотности урины.
При наследственных формах симптомы развиваются вскоре после рождения. Новорожденный не может сообщить о жажде, что приводит к обезвоживанию. Часто возникает гипертермия, сопровождающаяся судорогами, рвотой. Ребенок плохо набирает массу тела, беспокоен, отстает в умственном развитии. В старшем возрасте рвота и дефицит веса обусловлены большим количеством потребляемой жидкости – съеденная пища не усваивается, а желудок, перерастянутый водой, приводит к отсутствию аппетита.
Аналогичная симптоматика типична для пациентов с некоторыми психическими расстройствами (например, деменцией), которые не могут самостоятельно утолить жажду. Обезвоживание организма проявляется сухостью кожных покровов, потерей волос, головной болью. Нарушается работа кишечника, из-за недостаточного поступления воды больные испытывают трудности с дефекацией. При гидронефротической трансформации и обострении хронического пиелонефрита возможны боли в поясничной области, гипертермия. Выделяемая моча бесцветная, напоминает воду, специфический запах отсутствует.
Осложнения
Нефрогенный несахарный диабет может привести к аритмиям – нарушениям сердечной деятельности, различным по своему характеру и происхождению, что увеличивает риск летальности. Повторные эпизоды тяжелой дегидратации провоцируют судороги, повреждение головного мозга, задержку развития, а также физические и умственные нарушения. Дисфункция мочевого пузыря из-за перерастяжения вызывает затруднения при мочевыделении, чревата формированием пузырно-уретеральных рефлюксов.
Из-за хронического выделения большого количества урины возможно присоединение энуреза, деформации мочеточников (гидроуретер), увеличения емкости мочевого пузыря. У некоторых людей почки подвергаются гидронефротической трансформации, что способствует персистированию микробной флоры, приводит к ХПН. У взрослых может выявляться ортостатическая гипотензия (быстрое снижение артериального давления при резкой перемене положения тела в пространстве). Ортостатический коллапс сопровождается головокружением, кратковременной потерей сознания.
Диагностика
Диагностика основана на оценке жалоб, предрасполагающих факторов, сопутствующих заболеваний. Обращают внимание на длительный прием препаратов – на сегодняшний день существует несколько десятков лекарственных средств, лечение которыми повышает вероятность развития нефрогенного несахарного мочеизнурения. В сомнительных ситуациях пациента направляют на консультацию к эндокринологу, генетику, выполняют дополнительные исследования, позволяющие подтвердить диагноз или исключить другие причины почечного диабета.
- Лабораторная диагностика. Моча имеет низкую плотность, воспалительные изменения непатогномоничны. Исследуют образцы крови и урины для определения осмолярности (концентрация твердых частиц по отношению к жидкости). Подтверждающим диагноз результатом является высокая осмолярность крови и низкая мочи. Тест с вазопрессином при несахарном почечном мочеизнурении считается отрицательным при неизмененном диурезе после введения гормона. Проводят дополнительное тестирование на водную депривацию (проба с сухоядением), метод позволяет различать тяжесть нарушения.
- Инструментальное обследование. Некоторым пациентам по показаниям выполняют КТ и МРТ органов брюшной полости, мочевыделительной системы. Снимки визуализируют органические изменения, приводящие к диабету: сдавление мочеточников опухолью, сужения, гидронефроз. УЗИ используют для установления размеров почек, изменений чашечно-лоханочной системы, мочевого пузыря. В спорных случаях производят МРТ головного мозга – исследование выбора при диагностике новообразований гипофиза и гипоталамуса, связанных с диабетом центрального генеза.
Дифференциацию осуществляют с заболеваниями, имеющими сходную симптоматику, включающую нефрогенное мочеизнурение. Отличительными особенностями при патологии центрального генеза являются факт травмы, опухоль головного мозга с вовлечением гипофиза, ответ на интраназальный вазопрессин в виде уменьшения диуреза. При инсулинозависимом СД полиурия является следствием недостаточной выработки инсулина или его неправильного введения. СД подтверждают специальными тестами на глюкозу.
Психогенная полидипсия – редкое заболевание, при котором пациент выпивает чрезмерное количество жидкости в отсутствие какого-либо нормального стимула для жажды (например, пребывания в жарком климате, потребления соленой пищи). Из-за водной нагрузки гипофиз снижает выработку вазопрессина, почки продуцируют много мочи. Первичная (психогенная) полидипсия регистрируется на фоне психического заболевания, иногда установить ее причину не представляется возможным.
Лечение нефрогенного несахарного диабета
Большинству пациентов с незначительной полиурией и нормальными механизмами жажды достаточно употреблять нужное количество жидкости, чтобы восполнить ее потерю с мочой. Необходимость выпивать 250 мл воды каждые 15-20 минут и столь же часто мочиться значительно ухудшает качество жизни, требует коррекции. При отсутствии выраженной дегидратации госпитализация в стационар не требуется. Лечебные мероприятия при почечном диабете включают прием препаратов, диетотерапию, инфузионное введение растворов при клинически значимой дегидратации или ее угрозе, например, при оперативном вмешательстве.
Медикаментозная терапия
Механизм действия НПВС неизвестен, потенциально они ингибируют синтез простагландинов, в результате чего уменьшается транспортировка жидкости в дистальные канальцы, снижается объем мочи, повышается ее осмолярность. Калийсберегающие диуретики (амилорид) блокируют чувствительность дистального отдела нефрона к АДГ. В комбинации с гидрохлортиазидом уменьшается риск гипокалиемии, два препарата являются синергетическими для достижения антидиуреза. Действие тиазидных диуретиков опосредуется за счет снижения натрий-зависимой реабсорбции хлора в дистальных канальцах.
Диетотерапия
Пациентам рекомендуют ограничение натрия до 1 ммоль/кг для максимизации эффекта тиазидных диуретиков. Уменьшение количества белка с пищей менее 2 г/кг/день позволяет снизить потери жидкости, но не обеспечивает полноценного питания, особенно необходимого для роста и развития в детском возрасте. Основную часть рациона составляют углеводы и жиры, вместо воды предпочтительно употреблять фруктовые, овощные свежевыжатые соки, так как они содержат большее количество минеральных веществ. Питание частое, небольшими порциями, блюда готовят с помощью щадящей термической обработки.
Исследования и разработки
Новейшие методы генной инженерии, например, применение молекулярных шаперонов, цель которых – нейтрализация мутаций при врожденных формах активно изучаются на животных, но результаты широкомасштабных испытаний пока отсутствуют. Ученые полагают, что шапероны могут связываться с рецепторными белками, сохраняя их форму и функции. Исследователи изучают использование лекарств для активации альтернативных путей, которые приведут к увеличению водных каналов аквапорин-2 в клеточной мембране. Этот метод разрабатывается в попытках обойти дефектный рецептор вазопрессина.
Прогноз и профилактика
Прогноз благоприятный, если нефрогенный несахарный диабет диагностирован до возникновения тяжелых эпизодов обезвоживания. При адекватной терапии новорожденный с таким расстройством может нормально развиваться. При поздней диагностике врожденной формы ожидаемы повреждения головного мозга и, как следствие – нарушения интеллекта. Частые эпизоды дегидратации могут замедлить физическое развитие. При приобретенной форме болезни коррекция основного состояния обычно помогает нормализации ренальной функции.
Профилактика включает своевременное лечение урологических и нефрологических патологий, приверженность здоровому образу жизни, что особенно актуально для периода гестации. Все пациенты с хроническими болезнями мочевыводящих органов должны регулярно сдавать анализы, проходить УЗИ почек, получать необходимые лекарства. При отягощенном семейном анамнезе возможно генетическое тестирование. Антенатальная диагностика врожденных состояний, приводящих к ренальному несахарному диабету, позволяет заподозрить диагноз внутриутробно и вовремя назначить терапию.
2. Клинические рекомендации: диагностика и лечение несахарного диабета у взрослых/ Российская ассоциация эндокринологов – 2018.
3. Центральный несахарный диабет: патогенетические и прогностические аспекты, дифференциальная диагностика. Автореферат диссертации/ Пигарова Е.А. – 2009.
Источник https://www.eurolab-portal.ru/diseases/2696/
Источник https://karpov-clinic.ru/articles/endokrinologiya/2969-nesaxarnyj-diabet-simptomy-u-zhenshhin-i-lechenie.html
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_urology/nephrogenic-diabetes-insipidus