Пиелонефрит: этиология заболевания, клиническая картина, лечение и прогнозы
Информация носит справочный характер. Не занимайтесь самодиагностикой и самолечением. Обращайтесь ко врачу.
Пиелонефрит представляет собой заболевание почек, которое имеет инфекционно-воспалительное происхождение.
Примерно 60% людей, которые подвержены урологическим заболеваниям, страдают именно острой и хронической формами пиелонефрита.
При несвоевременном лечении заболевания могут возникнуть опасные осложнения.
Общая информация о заболевании
Пиелонефрит — серьезная болезнь, которая характеризуется сложным протеканием. Пациенты жалуются на сильные болевые ощущения, недомогание. Врачи сходятся во мнении, что заболевание проще упредить, чем потом лечить.
Его относят к инфекциям системы мочевыделения. Когда патогенные микроорганизмы захватывают нижние отделы, а лечение антибактериальными препаратами выбрано неправильно либо совсем отсутствует, то бактерии интенсивно размножаются и распространяются на почки. Это провоцирует симптоматику пиелонефрита.
Согласно статистике, женщины подвержены заболеванию значительно чаще. Острый пиелонефрит обнаруживается преимущественно у женщин в репродуктивном возрасте, которые ведут активную сексуальную жизнь. При надлежащей терапии почти все пациенты наблюдают устойчивое улучшение уже в первые 2 дня. У детей болезнь опасна различными неблагоприятными последствиями.
Этиология болезни
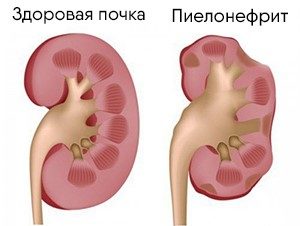
Провоцирующим фактором болезни являются вредоносные микроорганизмы. Они, через мочеиспускательный канал, проникают в систему мочевыделения и осеменяют мочевой пузырь.
Когда вирусный агент не устранен, то со временем он поднимется выше, захватывая находящиеся на его пути органы и в итоге проникнет в почки. В 85% ситуаций пиелонефрит формируется вследствие попадания внутрь мочевого пузыря кишечной палочки.
К другим причинам болезни относят:
- стафилококк;
- энтерококк;
- микотические бактерии;
- псевдомонады;
- клесибелла;
- протей;
- энтеробактер.
Клиническая картина
Симптомы острой формы пиелонефрита следующие:
- появление тошноты, сопровождаемое рвотным рефлексом;
- поднимается температура. Повышенная потливость, потеря аппетита, болит голова;
- быстрая утомляемость, вялость и слабость;
- болевые ощущения, которые локализуются в той стороне, где поражена почка. Боли могут быть опоясывающего характера. Во время смены позиции интенсивность не изменяется, но они могут усилиться в процессе глубокого дыхания и при прощупывании живота;
- учащение позывов мочеиспускания;
- небольшая отечность;
- воспалительный процесс, на который могут указать клинические анализы урины и крови.
Могут проявиться неспецифические для острой формы заболевания признаки, указывающие на него:
- высокая температура, доходящая до появления лихорадки;
- учащенное сердцебиение;
- обезвоживание.
Когда пиелонефрит перешел в хроническую стадию, то симптоматика будет не такой выраженной, но сохранится в течение продолжительного периода времени.
Диагностические методы
Постановление диагноза в типичной ситуации не составит труда. Жалоба больного на дискомфорт в поясничном отделе, интоксикация станут показанием для сдачи анализов и инструментальной диагностики, что даст возможность выявить болезнь.
Инструментальными методами исследования являются:
- УЗИ почек. Дает возможность выявить присутствие внутри них конкрементов, предоставляет сведения о габаритах органов, об изменении их плотности.
- КТ. Дает оценку плотности паренхимы, а также состоянию паранефральной клетчатки, сосудистой ножки и лоханок.
- Экскреторная урография. Показывает ограничение подвижности поврежденного органа, тонус мочевыводящих протоков, состояние чашечек и т.д.
- Цистография. Осуществляется в целях обнаружения обструкции мочевого пузыря.
- Ангиография почечных артерий. Применяется при поставленном диагнозе хронической формы заболевания, поскольку данная методика не является рутинной при обнаружении острой формы пиелонефрита.
Лица женского пола в обязательном порядке должны проделать гинекологическую диагностику.
Обязательные анализы
При подозрении на пиелонефрит следует сдать такие анализы:
- общий анализ крови;
- общий анализ мочи;
- анализ мочи по Нечипоренко;
- проба Зимницкого;
- бактериологическая диагностика урины;
Вероятно, также нужно будет выполнить преднизолоновый тест, позволяющего обнаружить латентное протекание болезни. В этих целях внутривенно вводится специальное средство (Преднизолон с Натрием хлоридом), затем спустя час, спустя 2 и спустя 3 часа, а после, через день собирают урину и исследуют ее.
Показатели мочи
Во время анализа мочи могут быть получены следующие показатели:
- ОАМ при заболевании почек выдаст щелочную реакцию, где pH колеблется в промежутке от 6,2 до 6,9. Изменения могут произойти вследствие проникновения в урину продуктов жизнедеятельности микроорганизмов и в связи со сбоем в работе канальцев. Оттенок мочи изменится и станет более темным, вероятен ее красный цвет с примесями.
- Анализ мочи по Нечипоренко выявляет существенное увеличение количества белых кровяных телец.
- Проба Зимницкого обнаруживает снижение плотности урины. Ночной диурез преобладает над дневным.
- Бактериологическая диагностика выявляет в 1 л урины содержание микроорганизмов, превышающих 10 в 5 степени. Для определения их разновидности и установления восприимчивости к какому-либо медикаментозному средству, выполняют культуральную диагностику.
- Преднизолоновый тест покажет на имеющееся заболевание по увеличению количества лейкоцитов.
Методы терапии

При пиелонефрите, кроме медикаментозных препаратов, крайне важны постельный режим и специальное диетическое питание. Не следует отказываться от питья жидкости.
Оно способствует предупреждению обезвоживания. Диетическое питание не обязательно должно быть строгим при терапии хронической формы заболевания.
Диета может содержать черствый хлеб, суп из овощей, каши, овощи, нежирные сорта рыбы и мяса, кисломолочную продукцию. В небольшом количестве разрешены фрукты, ягоды, зелень.
Запрещено к употреблению бульоны, копченое мясо, сладости и специи необходимо принимать в небольшом количестве.
При лечении пиелонефрита применяются антибактериальные средства – в том числе, антибиотики и нитрофураны, антивоспалительные препараты, не действующие на бактерии, но борющиеся с последствиями их жизнедеятельности – воспалением в тканях почки.
До лечения пиелонефрита, следует установить, какой тип вирусного агента его вызвал. Пациенту надлежит пройти весь курс противоинфекционного лечения и употреблять медикаментозные средства до конца терапии, даже если симптомы пиелонефрита исчезли.
Терапия острой формы заболевания должна проводиться в клинических условиях под контролем специалиста. На этапе ремиссии больного могут выписать, но под наблюдение специалиста с периодическим контрольным обследованием.
Осложнения при лечении
Двусторонняя острая форма болезни — провоцирующий фактор почечной недостаточности. Самыми опасными последствиями пиелонефрита считаются сепсис и бактериальный шок.
В определенных ситуациях осложнением может выступать паранефрит, вероятно появление карбункула и абсцесса почки, а также отмирание тканей почечных сосочков.
При формировании разрушительных изменений внутри почки осуществляется хирургическое вмешательство.
Если не проводить терапию, наступит терминальный этап гнойно-деструктивного пиелонефрита. Сформируется пионефроз, во время которого почка в полной мере подвергнется гнойному расплавлению.
Температура может держатся и зависить от тонуса организма и формы пиелонефрита у больного. Существуют такие временные диапазоны:
- острая форма — 1-2 недели;
- подострая форма — 2-4 недели;
- хроническая форма — непрерывно либо эпизодами.
Длительность жизни при данном заболевании
С таким заболеванием можно полноценно жить, неограниченной временными рамками. Но, главным условием будет вовремя лечить пиелонефрит и осуществлять его профилактику.
Помимо этого, возможно полностью избавиться от хронического протекания болезни, если она выявлена на предварительной стадии исследования. Согласно статистике, если пациент не поменяет образ жизни и не начнет терапию срок жизни составит примерно 10 лет.
Прогноз
При острой форме пиелонефрита на этапе серозного воспалительного процесса прогноз положительный, когда антибактериальное лечение начато своевременно и оно смогло привести к устойчивой ремиссии.
При гнойной форме прогноз отрицательный в связи с вероятными неблагоприятными последствиями, которые способны спровоцировать смертельный исход.
Прогноз неблагоприятен ввиду значительного риска преобразования в хроническую форму болезни, часто ведущую к сморщиванию почки и образованию нефрогенной артериальной гипертензии.
Как предупредить заболевание
Для предупреждения пиелонефрита следует:
- употреблять необходимое количество жидкости в целях поддержания надлежащего оттока урины;
- не задерживать продолжительное время мочеиспускание при позывах;
- вовремя и полностью устранять различные вирусные болезни;
- не переохлаждаться;
- следовать правилам гигиены;
- вести активный образ жизни, постоянно проводить общеукрепляющее лечение: умеренные физические нагрузки, закаливание, сбалансированный рацион питания (фрукты, овощи, зелень);
- периодическое употребление поливитаминных комплексов;
- лицам мужского пола, которые страдают простатитом, следует постоянно осуществлять контроль состояния здоровья органов мочевыделения;
- беременным рекомендуют чаще сдавать анализ на урину.
Соблюдая данные предписания, возможно существенно снизить риск появления инфекционного воспалительного процесса в почках.
Пиелонефрит является основной причиной почечной недостаточности с дальнейшим удалением органа. Если провести своевременное и адекватное лечение пиелонефрита возможно полное восстановление. Запущенная терапия воспаления чревата опасными последствиями.
Потому не следует самостоятельно лечить пиелонефрит и при появлении начальной симптоматики болезни следует обратиться к врачу.
Острый пиелонефрит — симптомы и лечение
Что такое острый пиелонефрит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Закуцкого Александра Николаевича, уролога со стажем в 17 лет.
Над статьей доктора Закуцкого Александра Николаевича работали литературный редактор Маргарита Тихонова , научный редактор Александр Комаров

Определение болезни. Причины заболевания
Острый пиелонефрит — это воспалительное заболевание почек бактериальной причины с преимущественным поражением лоханки, чашечек и межуточной ткани паренхимы почек. В Международной классификации болезней отказались от термина «острый пиелонефрит», заменив его на «острый интерстициальный нефрит». [3]
Краткое содержание статьи — в видео:
Пиелонефрит и гломерулонефрит: в чём разница
Пиелонефрит следует отличать от гломерулонефрита. Обе формы нефрита характеризуются воспалением паренхимы почек, но при пиелонефрите поражается межуточная ткань, а при гломерулонефрите — клубочки почек. Поэтому пиелонефрит называют «интерстициальным нефритом», от слова «интерстиций» — межуточная ткань, а гломерулонефрит можно назвать «клубочковым нефритом», от слова «гломерула» — почечный клубочек. [2]
Причины пиелонефрита
Причина пиелонефрита — бактериальная инфекция. Среди возбудителей заболевания лидирует кишечная палочка (Escherichia coli). Реже встречаются другие микробы, такие как протей, энтерококк, синегнойная палочка и стафилококк. [4]
Особую опасность представляют БЛРС+ бактериями. Аббревиатура «БЛРС» расшифровывается как «бета-лактамазы расширенного спектра действия». БЛРС — это группа бактериальных ферментов, которые позволяют бактериям игнорировать антибиотики. Благодаря БЛРС бактерии расщепляют и нейтрализуют несколько групп антибактериальных препаратов, включая пенициллины и цефалоспорины. Продуцировать подобные ферменты могут далеко не все микробы, довольно часто эта способность наблюдалась у кишечной палочки и клебсиеллы пневмонии. Современные микробиологические лаборатории всегда отмечают подобные микробы либо русской аббревиатурой БЛРС+, либо английским аналогом ESBL+. Согласно европейским данным, БЛРС, продуцируемые кишечной палочкой, встречаются в 10% случаев, а клебсиелла пневмонии продуцирует БЛРС в 20% случаев. Таким образом, проблема БЛРС+ бактерий имеет важное клиническое значение. [8]
Острый пиелонефрит может возникнуть в любом возрасте и у любого пола. Чаще всего заболевание возникает у женщин активного репродуктивного возраста, что объясняется особенностями строения женской мочеполовой системы. Однако нередко пиелонефрит выявляют у детей и половозрелых мужчин, поэтому возраст и пол заболевавшего не могут быть использованы в качестве дифференциального признака данного заболевания.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы острого пиелонефрита
Для острого пиелонефрита типично сочетание высокой температуры с болями в области воспалённой почки. Если почка располагается на своём месте, то боль беспокоит в проекции рёберно-позвоночного угла. При опущении почки боль возникает по фланкам живота. Пиелонефрит может затрагивать как одну почку, так и обе почки, соответственно боль может беспокоить как с одной стороны, так и с обеих сторон одновременно.
Выраженность боли может быть различной — от умеренной до интенсивной. Как правило, боль носит постоянный характер и не зависит от положения тела или движений. Иными словами, невозможно найти такое положение в кровати, когда боль будет беспокоить меньше или пройдет совсем. Также верно и то, что движения туловищем в виде сгибания, разгибания или поворотов не приводят к обострению болей.
В отдельных случаях боль носит приступообразный характер. Это характерно для пиелонефритов, которые возникают на фоне закупорки мочевых путей камнем. Если при классической почечной колике боль между приступами отступает совсем, то при сопутствующем пиелонефрите болевой синдром сохраняется и между приступами.
Общая симптоматика при пиелонефрите характеризуется повышение температуры. Как правило, температура достигает 38-40 градусов. Повышение температуры сопровождается ознобом. Также характерно максимальное повышение температуры в вечернее время с резким падением температуры в утренние часы. Кроме повышения температуры могут быть и другие проявления общего отравления организма в виде слабости, вялости, усталости и отсутствия аппетита.
Развитие острого пиелонефрита может сопровождаться изменения со стороны мочеиспускания, хотя это не является обязательным условием. Можно отметить появление мути в моче и неприятного запаха. Кроме того, воспалённая моча потенциально способна спровоцировать учащённое мочеиспускание. В целом мочевые симптомы выходят на первый план только в том случае, если острый пиелонефрит осложняет уже имеющееся воспаление мочевого пузыря. [1] [4]
Патогенез острого пиелонефрита
Бактерия попадает в почку либо с кровью, либо с мочой. Кровяной занос бактериальной инфекции получил название «гематогенного» пути передачи. Иногда врачи говорят о нисходящем пути развития острого пиелонефрита. Например, тот же нелеченный бронхит может осложниться развитием пиелонефрита за счёт обильного поступления бактерий в кровь. Нужно понимать, что почки фильтруют кровь со всего организма, поэтому пиелонефрит может осложнить любой несвоевременно пролеченный гнойник, даже расположенный в ногах или руках.
Альтернативой кровяному пути попаданию бактерий является мочевой путь распространения микробов. В научной литературе такой путь передачи возбудителя именуется «уриногенным», от слова «урина» — моча. Раньше такой путь заражения называли «восходящим», так как инфекция фактически «карабкается» вверх из мочевого пузыря. Вот почему очень важно своевременно пролечивать воспаление мочевого пузыря в виде цистита, не дожидаясь распространения бактерий вверх в почку.
Уриногенный путь передачи особенно характерен для детей из-за широкого распространения пузырно-мочеточникового рефлюкса. Так называют заброс мочи из мочевого пузыря обратно в почку. Несмотря на широкое распространение рефлюкса именно в детском возрасте, многие взрослые страдают аналогичным заболеванием. Особенно часто рефлюкс, то есть обратный заброс мочи, наблюдается при переполнении мочевого пузыря. Поэтому очень важно своевременно опорожнять мочевой пузырь. [8]
Классификация и стадии развития острого пиелонефрита
Традиционно острый пиелонефрит подразделяют на серозный и гнойный, хотя гнойный пиелонефрит является скорее осложнением острого пиелонефрита.
Существует несколько форм гнойного пиелонефрита:
- апостематозный пиелонефрит;
- абсцесс почки;
- карбункул почки;
- некротический папиллит;
- эмфизематозный пиелонефрит.
Если гнойников много, и они небольшие по размеру, то говорят об апостематозном пиелонефрите. В том случае, если гнойник большой и одиночный, то мы имеем дело с абсцессом почки.
Почечный абсцесс нужно дифференцировать с карбункулом почки. Карбункул — это часть почечной паренхимы, погибшая вследствие закупорки крупного почечного сосуда микробным эмболом. Рано или поздно погибшие от эмболии ткани подвергаются гнойному расплавлению, что приводит к абсцедированию карбункула.
Особой формой острого пиелонефрита является некротический папиллит — это грозное и смертельно опасное заболевание. К счастью, эта болезнь встречается настолько редко, что даже опытные урологи со стажем работы в несколько десятков лет могут вспомнить лишь несколько случаев данной формы острого пиелонефрита. При некротической папиллите происходит некроз, то есть омертвление и гибель почечного сосочка. Это сопровождается почечной недостаточностью и появлением крови в моче. Причина некротического папиллита сходна с причиной карбункула: закупорка почечного сосуда микробным эмболом. Только при папиллите страдает сосуд, питающий почечный сосочек. [4]
Также пиелонефрит можно подразделить на первичную и вторичную форму. Первичный острый пиелонефрит развивается в интактной почке, то есть без аномалий развития, камней и значимых нарушений оттока мочи. Вторичный острый пиелонефрит возникает на фоне заболеваний, которые нарушают пассаж мочи. Между вторичной формой острого пиелонефрита и первичным обострением хронического пиелонефрита очень тонкая грань, поэтому в МКБ-10 введён код № 12 «Тубулоинтерстициальный нефрит, не уточнённый как острый или хронический». [3]
Осложнения острого пиелонефрита
Местные осложнения острого пиелонефрита включают апостематоз, абсцесс почки, эмфизематозный пиелонефрит, а также тромбоз почечных сосудов либо в виде карбункула почки, либо в виде некротизирующего папиллита. [10]
Эмфизематозный пиелонефрит является исключительно редким заболеванием и отличается от прочих гнойных осложнений пиелонефрита появлением пузырьков газа. Воздушные скопления могут быть в почечной паренхиме, полостной системе почек или даже в паранефральной клетчатке. К счастью, эмфизематозный пиелонефрит встречаются существенно реже других гнойных осложнений почки. [7]
Среди системных осложнений нужно отметить острую почечную недостаточность и синдром системной воспалительной реакции (сепсис). Именно поэтому часть пациентов нуждается в госпитализации в урологические стационары. В условиях стационара проводится регулярный контроль анализов и УЗИ для своевременного выявления осложнений острого пиелонефрита. [4]
Некоторые осложнения пиелонефрита в большей степени ассоциированы с хронической формой этого заболевания, но так как острый пиелонефрит может перейти в хронический, то нельзя не упомянуть о таком важном осложнении как мочекаменная болезнь. В некоторых ситуациях воспаление почечной паренхимы вызывают уреаза-продуцирующие микробы. Уреаза — это фермент, который позволяет бактериям расщеплять мочевину из мочи. После срабатывания фермента мочевина расщепляется до углекислоты и аммиака. Именно эти два компонента запускают сложный биохимический каскад, который приводит к образованию инфекционных камней: струвита и гидроксиапатита. К счастью, самый частый возбудитель пиелонефрита — кишечная палочка — не умеет производить уреазу, этой способностью обладают другие более редкие возбудители пиелонефрита — протей, клебсиелла и синегнойная палочка.
Важным осложнением острого пиелонефрита является хроническая форма этого заболевания. Именно поэтому очень важно диспансерное наблюдение после удачного излечения острого пиелонефрита. Словосочетание «диспансерное наблюдение» немного пугает своей бюрократической составляющей, но по сути это означает необходимость контролировать анализы мочи в течение минимум трёх месяцев после перенесённого острого пиелонефрита.
Диагностика острого пиелонефрита
Минимальный объём обследований:
- общий анализ мочи;
- посев мочи на флору с определением чувствительности к антибиотикам;
- клинический анализ крови;
- анализ крови на креатинин;
- УЗИ почек и мочевого пузыря.
Общий анализ мочи
Типичным для пиелонефрита является повышение уровня лейкоцитов и обнаружение бактерий. Могут быть и другие неспецифичные для данного заболевания изменения, включая повышенный уровень белка или положительный тест на нитриты. Обнаружение большого количества эритроцитов требует проведения дифференциальной диагностики с мочекаменной болезнью и гломерулонефритом.
Посев мочи на флору и чувствительность к антибиотикам
Этот анализ имеет смысл сдавать до назначения антибиотиков. Посев мочи позволяет выявить возбудитель пиелонефрита и определить наиболее эффективные антибактериальные препараты.
Клинический анализ крови
Неспецифическим признаком пиелонефрита является повышенный уровень лейкоцитов со сдвигом лейкоцитарной формулы влево. Как правило, больной с острым пиелонефритом повторяет клинический анализ крови два или три раза во время лечения. Данный анализ позволяет оценить эффективность антибактериальной терапии и своевременно сигнализировать о развитии гнойных осложнений в воспаленной почке.
Анализ крови на креатинин
Этот анализ является обязательным для всех пациентов с пиелонефритом прежде всего потому, что в ряде случаев острый пиелонефрит может осложниться развитием острой почечной недостаточности. Кроме того, анализ крови на креатинин необходим для решения вопроса о рентгенологическом исследовании почек с применением контраста.
УЗИ почек и мочевого пузыря
Ультразвуковое исследование позволяет исключить обструктивный пиелонефрит, связанный с нарушением оттока мочи из почки. Кроме того, УЗИ почек необходимо для своевременного выявления апостематоза, абсцесса и карбункула в паренхиме почки. Все вышеперечисленные термины используются для описания осложнений острого пиелонефрита.
Важнейшим преимуществом ультразвукового исследования является возможность повторения этого исследования в динамике без нанесения какого-либо вреда или даже дискомфорта организму. Важно помнить, что нормальные результаты УЗИ не исключают наличие острого пиелонефрита.
Рентгеновское обследование почек: внутривенная урография или компьютерная томография почек с внутривенным контрастированием.
Рентгеновское обследование почек является самым точным и достоверным методом диагностики. Традиционный рентген в виде внутривенной урографии подразумевает обязательное внутривенное введение йодсодержащего контраста. Это не всегда возможно из-за сопутствующих причин: аллергия на йод, приём гормонов щитовидной железы и повышенный уровень креатинина в крови. По сути, в настоящее время внутривенная урография необходима только для установления степени нефроптоза при опущении почек.
Значительно более широко применяется КТ почек (компьютерная томография). КТ относится к рентгеновским методам исследования, однако его информативность значительно выше, чем у обычного рентгена. Вопрос о введении йодсодержащего внутривенного контраста решается лечащим урологом индивидуально с каждым пациентом. [2] [4]
Лечение острого пиелонефрита
Стационарное лечение обычно требуется для беременных, детей, пожилых людей, пациентов с ослабленным иммунитетом, плохо контролируемым диабетом, после трансплантации почек и, конечно же, всех людей с обструкцией мочевых путей. Также желательно госпитализировать людей с острым пиелонефритом единственной существующей или единственно функционирующей почки. Здоровые, молодые, небеременные женщины, которые болеют неосложнённым пиелонефритом, могут лечиться амбулаторно.
Обычно острый пиелонефрит требует исключительно медикаментозного лечения. Показания к хирургическому лечению возникают крайне редко.
Основу лечения острого пиелонефрита составляют антибиотики и нестероидные противовоспалительные средства. НПВС уменьшают болевой синдром, ослабляют симптомы интоксикации и помогают справиться с высокой температурой. Антибактериальная терапия острого пиелонефрита требует отдельного разбора.
Первоначальный выбор антибиотика при остром пиелонефрите является эмпирическим. Через 4-7 дней антибактериальная терапия может быть скорректирована по результатам посева мочи. Эмпирический выбор антибиотика остаётся на усмотрение лечащего врача.
В национальных рекомендациях в качестве средства выбора при остром пиелонефрите указаны фторхинолоны второго и третьего поколения. [4] Тоже самое сказано и в рекомендациях Европейской ассоциации урологов: начиная с 2020 года, она рекомендует использовать фторхинолоны и цефалоспорины в качестве препаратов для эмпирической терапии, т. е. в случаях, когда не готов посев мочи. [11] Между тем, ещё в 2016 году FDA (Управление по контролю качества пищевых продуктов и лекарственных препаратов) рекомендовала отказаться от использования данных антибиотиков из-за большого количества осложнений в отношении связок, суставов и периферических нервов. [6] Поэтому в качестве первой линии терапии рекомендуют использовать цефалоспорины третьего поколения.
Также Европейская ассоциация урологов не рекомендует назначать фосфомицин для приёма внутрь и нитрофурантоин при лечении пиелонефрита, так как у них нет накопительного эффекта [11] .
Наиболее широко используемым цефалоспорином третьего поколения является цефтриаксон. Активно практикуется ступенчатая терапия с плавным переходом от внутривенно вводимого антибиотика к его пероральному аналогу. С внутривенного цефтриаксона можно перейти на пероральный цефиксим, который также относится к цефалоспоринам третьего поколения. Цефиксим больше известен под своими торговыми названиями: «Супракс», «Супракс солютаб» и «Панцеф».
Часто можно встретить комбинацию из двух антибиотиков для лечения острого пиелонефрита. Как правило, комбинируют цефалоспорины с фторхинолонами или аминогликозидами. Аминогликозиды в виде амикацина обладают явным нефротоксическим действием, поэтому их использование для эмпирической терапии оправдано только в тяжёлых случаях.
Если в посеве мочи обнаружили микроорганизмы, устойчивые к большинству антибиотиков, могут назначить альтернативные препараты в виде карбапенемов — антибиотики группы бета-лактамов. [11]
В целом выбор антибиотика — на усмотрение лечащего врача. [9]
Показания к оперативному лечению возникают при гнойной форме воспаления и остром вторичном пиелонефрите. При вторичном пиелонефрите главная цель хирургического вмешательства состоит в дренировании мочи. Это можно сделать как путём установки почечного стента, так и благодаря чрезкожной пункционной нефростомии.
Гнойная форма острого пиелонефрита требует ревизии и декапсуляции почки, вскрытия гнойных очагов или даже нефрэктомии при гнойном разрушении большей части почки. [4]
Прогноз. Профилактика
Прогноз при пиелонефрите благоприятный. Большинство острых пиелонефритов успешно лечатся амбулаторно, и лишь небольшая доля случаев требует госпитализации. Тем не менее сохраняется определённый процент летальный исходов. Причиной неблагоприятного течения заболевания являются возраст старше 65 лет, присоединение острой почечной недостаточности, несвоевременно выявленные гнойные осложнения, требующие хирургического вмешательства либо приводящие к уросеспису, и тяжёлые сопутствующие заболевания наподобие декомпенсированного сахарного диабета. [5]
Составление плана индивидуальной профилактики начинается с изучения истории конкретного заболевания. В частности, необходимо ответить на вопрос, каким образом бактерии попали в почку: с кровью или с мочой? При гематогенном пути заражения необходимо санировать имеющиеся в организме очаги хронической инфекции, исключить переохлаждение и проводить профилактику сезонных простудных заболеваний. При уриногенном пути заражения необходимо заняться профилактикой воспалительных заболеваний мочевого пузыря.
В случае вторичной формы острого пиелонефрита целесообразно восстановить нормальный отток мочи из поражённой почки.
Вне зависимости от пути попадания микробов в почку всем пациентам рекомендуется потреблять достаточное количество жидкости и разнообразные урологические сборы растительного происхождения. [4]
Пиелонефрит

Пиелонефрит – это неспецифическое воспалительное заболевание почек бактериальной этиологии, характеризующееся поражением почечной лоханки (пиелит), чашечек и паренхимы почки.
В виду структурных особенностей женского организма пиелонефрит в 6 раз чаще встречается у женщин, чем у мужчин. Наиболее частыми возбудителями воспалительного процесса в почке являются кишечная палочка (E.coli), протей (Proteus), энтерококки (Enterococcus), синегнойная палочка (Pseudomonas aeruginosa) и стафилококки (Staphylococcus).
Если говорить о частоте встречаемости данного заболевания, то следует отметить, что среди взрослого населения она составляет примерно 10 из 1000 чел., а среди детей — 10 из 2000. Большая часть заболевших относится к средней возрастной группе – от 26 до 44 лет. Интересен тот факт, что более 70% всех больных составляют молодые женщины, заболевшие вскоре после первого полового акта. Среди детских заболеваний воспаление почек надежно удерживает 2-ую позицию сразу после различных респираторных заболеваний (бронхит, пневмонии и т.п.).
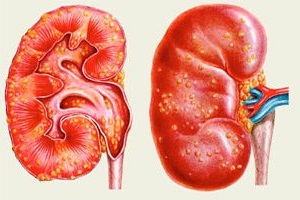
Что это такое?
Пиелонефрит — неспецифический воспалительный процесс с преимущественным поражением канальцевой системы почки, преимущественно бактериальной этиологии, характеризующееся поражением почечной лоханки (пиелит), чашечек и паренхимы почки (в основном её межуточной ткани).
На основании пункционной и эксцизионной биопсии почечной ткани выявляются три основных варианта течения заболевания: острый, хронический и хронический с обострением.
Причины возникновения пиелонефрита
У женщин, в связи с анатомическими особенностями, на первое место выходит восходящий (уриногенный) путь попадания инфекции в лоханки и почечную ткань – из-за цистита, уретрита, кольпита, колита, мочекаменной болезни и аномалий строения мочевыводящей системы, длительного нахождения катетера для выведения мочи. Также возможно гематогенное (с током крови) распространение инфекции, когда потенциальным источником может стать любой очаг – перенесенный гнойный мастит, ангина, панариций, воспаление уха и даже воспаление зубного канала (пульпит).
Основным микробом, вызывающим пиелонефрит, является кишечная палочка (до 75% всех случаев). Остальные 25% случаев связаны с попаданием в мочевыводящие пути клебсиеллы, протея, золотистого стафилококка, энтерококка, синегнойной палочки, грибковой инфекции, хламидий, сальмонеллы и др.
Факторами риска в возникновении пиелонефрита у женщин являются все затяжные патологические процессы любой локализации, протекающие со снижением общего иммунитета организма: сахарный диабет, заболевания костного мозга, неврологические проблемы (рассеянный склероз), ВИЧ-инфекция, состояние после химиотерапии или трансплантации органов.
Это интересно
Интересные факты о пиелонефрите:
- В Соединенных Штатах Америка каждый год болеет 1 человек из 7000. В госпитализации нуждаются и получают эту помощь ежегодно 192 000 пациентов.
- Установлено, что представительницы женского пола страдают от пиелонефрита чаще мужчин в 5 раз. Острая форма болезни диагностируется чаще у женщин репродуктивного возраста, ведущих активную половую жизнь.
- При адекватном лечении до 95% всех больных отмечают значительное улучшение уже в первые двое суток.
- Не следует отказываться от обильного питья по причине болезненных ощущений во время опорожнения мочевого пузыря, так как это единственная возможность вывести бактерии из организма. Следует мочиться как можно чаще, чтобы не возникло такого серьезного осложнения, как заражение крови, в результате чего человек может погибнуть.
- Обильное употребление жидкости является неотъемлемым условием лечения болезни. Для питья необходимо использовать чистую воду, которая нормализует баланс в организме, разжижает кровь, способствует скорейшему выведению патогенных микроорганизмов и токсических продуктов их жизнедеятельности. Эффект достигается за счет увеличения количества мочеиспусканий в результате обильного питья.
- Спиртные напитки, кофе, газированная вода – все это находится под запретом при пиелонефрите. Считается, что помочь в борьбе с болезнью может клюквенный сок. Его потребляют в чистом виде, либо разводя водой.
- Пиелонефрит поражает детей, причем, как девочек (в 3% случаев), так и мальчиков (в 1% случаев). В детском возрасте болезнь опасна своими осложнениями. Так, рубцовые изменения паренхимы почек диагностируют у 17% переболевших детей, гипертензия у 10-20% детей.

Хронический пиелонефрит
Это воспалительный процесс в почках, в ходе которого происходит рубцевание паренхимы почки.
В случае хронического пиелонефрита не наблюдаются внезапные болевые ощущения (как при остром течении заболевания). Болезнь часто сопровождает артериальная гипертензия. Наиболее распространенной причиной, по которой пациенты обращаются за консультацией к врачу, являются плохие результаты лабораторных исследований. Если у пациента наблюдается воспаление обеих почек, возникает полиурия и никтурия (ночное мочеиспускание), связанные с нарушениями концентрации мочи.
Хронический пиелонефрит связан с нарушением оттока мочи. Нарушение оттока мочи вызывает залегание ее определенного объема в мочевом пузыре, несмотря на частые мочеиспускания. Это состояние способствует развитию инфекции. Если его не лечить, могут возникнуть осложнения, например, почечная недостаточность.
Пиелонефрит — симптомы у женщин
Слабый пол более подвержен такому заболеванию, но только в первые два возрастных периода, т.е. примерно до 45-50 лет. Все объясняется строением мочеиспускательного канала – он короткий и находится рядом с кишкой и половыми путями.
Это и увеличивает риск развития пиелонефрита — симптомы у женщин проявляются такие:
- тошнота или рвота;
- плохой аппетит;
- слабость и высокая температура;
- частые походы в туалет;
- мутная или кровяная моча и рези при мочеиспускании;
- ломота в пояснице, усиливающаяся в холодную погоду;
- колики и боль внизу живота;
- непривычные выделения.
Пиелонефрит у беременных
К несчастью, крайне велика вероятность развития опасного инфекционного почечного заболевания у беременных. Примерно в семи процентах случаев женщина в период беременности заболевает подобным недугом.
Зачастую симптоматика проявляется, начинается со второго триместра. Часто симптоматика не воспринимается серьезно, что и приводит к таким осложнениям, как сепсис, почечная недостаточность и преждевременные роды, анемия. Бактериурия у беременных может протекать без яркой симптоматики, если женщина рожает ребенка не в первый раз. У многодетных матерей, как правило, признаки пиелонефрита проявляются только на поздних стадиях.
Инфекционное почечное заболевание воспалительного характера является очень коварным. Вся проблема заключается в частом бессимптомном протекании болезни. В результате человек своевременно не обращается за медицинской помощью и может пострадать от серьезных осложнений. Нередки случаи смерти беременных от пиелонефрита именно по этой причине.
Симптомы
Наиболее часто встречающиеся симптомы острого пиелонефрита включают:
- Боли в поясничной области на стороне поражения. При необструктивных пиелонефритах обычно боли тупые, ноющего характера, могут быть низкой или достигать высокой интенсивности, принимать приступообразный характер (например, при обструкции мочеточника камнем с развитием т. н. калькулёзного пиелонефрита).
- Дизурические явления для собственно пиелонефрита не характерны, но могут иметь место при уретрите и цистите, приведших к развитию восходящего пиелонефрита.
Общая симптоматика характеризуется развитием интоксикационного синдрома:
- лихорадка до 38—40 °C;
- озноб;
- общая слабость;
- снижение аппетита;
- тошнота, иногда рвота.
Для детей характерна выраженность интоксикационного синдрома, а также характерно развитие т. н. абдоминального синдрома (выраженные боли не в поясничной области, а в животе).
У лиц пожилого и старческого возраста часто развивается атипичная клиническая картина либо со стёртой клиникой, либо с выраженными общими проявлениями и отсутствием местной симптоматики.
Возможные осложнения
В случае отсутствия адекватной терапии пиелонефрит грозит следующими последствиями:
- (чтобы защитить организм от интоксикации необходимо регулярно прибегать к применению устройства искусственной почки);
- сепсис (в случае проникновения бактерий в кровеносное русло);
- хронизация процесса (периодически наблюдаются болезненные обострения);
- тяжёлые поражения почек;
- развитие мочекаменной болезни (периодически наблюдаются почечные колики);
- смертельный исход (в результате заражения крови — сепсиса или почечной недостаточности).
Диагностика
Врач порекомендует больному пройти инструментальную диагностику и лабораторные исследования. Эти мероприятия помогут правильно поставить диагноз и отличить пиелонефрит от патологий со сходной симптоматикой.
Изначально пациенту порекомендуют сдать такие анализы:
- Биохимия крови. Выявляет увеличенное число мочевины, креатинина, калия. Содержание повышенного количества калия характеризует развитие почечной недостаточности.
- Исследование крови. Оно покажет протекание в организме воспалительного процесса (ускорение СОЭ, наличие большого количества лейкоцитов).
- Посев мочи. Жидкость высевается на специальную питательную среду. Через время обозначится рост определённой бактерии, спровоцировавшей воспаление. Благодаря посеву врач сможет правильно подобрать антибиотикотерапию.
- Анализ мочи. В случае пиелонефрита моча будет отличаться щелочной реакцией, при которой рН составляет 6,2–6,9. Кроме того, оценивается оттенок жидкости. При наличии пиелонефрита моча приобретает тёмный, иногда даже красноватый цвет. В её составе нередко присутствует белок.
- Исследование по Нечипоренко. Этот метод позволяет выявить значительное преобладание лейкоцитов в моче над эритроцитами.
- Преднизолоновый тест. Мероприятие позволяет диагностировать патологию, отличающуюся скрытым протеканием. Пациентке внутривенно вводят лекарство Преднизолон в сочетании с натрия хлоридом. Через 1 час после этого женщине необходимо собрать мочу, потом через 2 и 3 часа. И по истечении суток. Моча отправляется на детальное исследование. Повышенное количество лейкоцитов укажет на протекание пиелонефрита.
- Проба Земницкого. Метод позволяет обнаружить сниженную плотность мочи. При пиелонефрите ночной диурез (объём выделяемой мочи) преобладает над дневным.
Для подтверждения пиелонефрита и дифференциации его от иных патологий врач назначит такие мероприятия:
- Экскреторная урография. Позволяет обнаружить подвижность почки. Исследование характеризует состояние чашечек, тонус мочевыводящих путей.
- Ультразвуковое исследование. Чтобы получить представление о размерах почек, их структуре, плотности, наличии в них конкрементов предпринимается УЗИ. В случае хронического процесса эхогенность (способность отражать ультразвук) паренхимы повышена, в острой фазе — неравномерно снижена.
- Цистометрия. Данное исследование позволяет выявить патологии мочевого пузыря. Принцип обследования основан на определении объёма мочевика.
- Цистография. Это рентгеноконтрастное исследование, позволяющее выявить пузырно-мочеточниковый рефлюкс или внутрипузырную обструкцию.
- Компьютерная томография. Детальное изучение структуры почки. В отличие от УЗИ позволяет определить состояние лоханок, сосудистой ножки и паранефральной клетчатки.
Помимо этого, женщинам обязательно рекомендуется посетить гинеколога. Врач возьмёт мазки для уточнения возбудителя и определения патологий, сопровождающих пиелонефрит.
Чем лечить пиелонефрит?
В домашних условиях пиелонефрит у женщин и мужчин лечится с помощью антибактериальной и симптоматической терапии в комплексе. Для устранения симптомов болезни необходимо соблюдение следующих условий:
- Важно соблюдать питьевой режим на протяжении всего периода лечения.
- Первые несколько суток больной должен соблюдать постельный режим, то есть находиться в тепле в горизонтальном положении.
- Чтобы снизить температуру тела и устранить боли, необходимо использование НПВС, среди которых: Диклофенак, Метамизол. В детском возрасте показан прием Парацетамола.
Учитывая инфекционную природу заболевания, наличие предрасполагающих факторов, основные клинические симптомы, главные терапевтические направления таковы:
- борьба с инфекцией (антибактериальные препараты);
- устранение обструкции мочеточников или почечных лоханок, а также других анатомических или нейрогенных препятствий, делающих невозможным нормальный отток урины;
- снижение выраженности синдрома интоксикации (пить больше жидкости, постельный режим, жаропонижающие средства);
- коррекция питания.
Особое внимание в лечении уделяется диете, с помощью которой можно оказывать щадящее воздействие на воспаленные почки, нормализовать метаболизм, вывести шлаки из организма, восстановить диурез, снизить артериальное давление.
В случае если обострение хронической болезни, либо первичный острый пиелонефрит протекает на фоне высокой температуры, сопровождается падением давления, сильными болями, нагноением и нарушением нормального оттока мочи, потребуется оперативное вмешательство. Больного необходимо госпитализировать при невозможности осуществления терапии лекарственными средствами в домашних условиях (рвота после приема таблеток от пиелонефрита), а также при выраженной интоксикации. В иных ситуациях, на усмотрение врача, лечение может проводиться в амбулаторных условиях.
Антибактериальная терапия
Желательно, чтобы антибиотик подбирался на основе результатов бактериологического посева мочи с определением чувствительности возбудителя к различным препаратам. В случае острого пиелонефрита, сразу после сдачи посева, может назначаться антибиотик широкого спектра действия из группы фторохинолов, например, Ципролет, и корректироваться по результатам посева. Антибактериальная терапия должна продолжаться не менее 2-3 недель.
Новое в лечении пиелонефрита
Новые европейские рекомендации по лечению острого неосложненного пиелонефрита:
1) Группа антибиотиков первого ряда – фторхинолоны.
- Препараты выбора – Цефиксим (400 мг в сутки) и Левофлоксацин (0,5-0,75 1 раз в сутки) в таблетках.
- Ципрофлоксацин 0,5-0,75 дважды в сутки и Норфлоксацин 400 мг дважды в сутки сохраняют актуальность только для ранее нелеченных пациентов.
2) Антибиотики 2 ряда (альтернатива) – Амоксиксициллин с клавулановой кислотой (625 мг) 3 раза в сутки. При доказанной посевами чувствительности может использоваться Цефтибутен 400 мг 1 раз в сутки.
3)Пиелонефрит у беременных больше не лечат амоксициллином, а, не зависимо от срока гестации, назначают следующие препараты:
- Цефибутен 400 мг 1 раз в сутки или
- Цефиксим 400 мг 1 раз в сутки или
- Цефатоксим 3-8 г в сутки в 3-4 введения внутримышечно или внутривенно или
- Цефтриаксон 1-2 г в сутки однократно внутримышечно или внутривенно.
4) При тяжелом пиелонефрите, требующем госпитализации терапия в стационаре, проводится карбопенемами (Эртапенем, Миранем) внутримышечно или внутривенно. После того, как в течение трех суток у пациента наблюдается нормальная температура, терапия может быть продолжена пероральными препаратами. Альтернативой карбопенемам становятся Левофлоксацин и Амикацин.
Диета при пиелонефрите
В стадии обострения диета должна быть максимально щадящей. Необходимо резко сократить потребление соли (не более 5-10 гр. в сутки, при высоком АД – 2-3 гр.), и полностью исключить из рациона острые, пряные, копченые и консервированные продукты, крепкие мясные бульоны, специи, кофе и алкоголь.
Во время обострения категорически запрещено при приготовлении пищи использовать животные жиры (только растительные масла и не более 15 граммов в день сливочного масла).
Разрешается: яичный белок, кисломолочные продукты, вегетарианские (овощные) блюда, отварные или приготовленные на пару. По мере стихания воспаления в рацион вводится рыба и нежирное мясо. Рекомендуется потреблять соки, компоты, бахчевые культуры, овощи, фрукты, а также ежедневно выпивать по 2-2,5 жидкости (при отсутствии отеков).
В период ремиссии в рацион питания разрешается постепенно, малыми порциями вводить некоторые специи, чеснок и лук. Очень полезен для пациентов, страдающих хроническим пиелонефритом, клюквенный морс, стимулирующий выработку гиппуровой кислоты (эффективного бактериостатического средства). Разрешенные продукты: фрукты, овощи, злаковые культуры, яйца, нежирное отварное мясо и рыба, обезжиренные молочные продукты.
Прогноз
Существует два вида выходов из пиелонефрита – полное выздоровление или хронизация состояния. При своевременном лечении прогноз – преимущественно благоприятный. В большинстве случаев облегчение приходит после 3-5 дней лекарственной терапии. Температура тела снижается, боли утихают, общее состояние пациента нормализуется. При благоприятном течении лечения человек покидает стационар через 10-12 дней.
При наличии ремиссии пиелонефрита назначается прием антибактериальных препаратов в течение 6 дней. Когда острый пиелонефрит переходит в хроническую форму и имеются осложнения, прогноз – неблагоприятный. В таком случае высока вероятность возникновения почечной недостаточности, пионефроза, артериальных гипертензий и др.
Очень важно после излечения придерживаться правил, рекомендованных врачом, регулярно сдавать анализы мочи и принимать профилактические меры. Чем раньше пациент обратится за помощью к доктору, тем выше шансы своевременного излечения и отсутствия осложнений.

Профилактика
Для того чтобы не довести себя до пиелонефрита — профилактика должна проводиться с учетом определенных правил:
- Использование лекарственных трав в качестве профилактики.
- Если патологический процесс инфекционной этиологии расположен в любых других органах его необходимо санировать, так как с помощью крови бактерии могут распространяться в почки.
- Избавление от вредных привычек, так как алкоголь и курение значительно снижают иммунные свойства организма, что угнетает способность реагировать на проникновение бактерий и вирусов в организм.
- Организм должен получать достаточное количество отдыха и сна, так как изнеможённый организм не способен бороться с бактериальной инфекцией.
- Лицам, которые находятся в группе риска развития заболевания необходимо в регулярном порядке проводить лабораторные и инструментальные методы исследования с целью профилактики пиелонефрита.
Соблюдение этих правил не предоставляет значительного труда, следует только внимательно обращать внимание на собственное здоровье проводить лечение еще на ранних этапах патологического процесса.
Источник https://tulrb.ru/info/interesnoe/pielonefrit-etiologiya-zabolevaniya-klinicheskaya-kartina-lechenie-i-prognozy
Источник https://probolezny.ru/pielonefrit-ostryy/
Источник http://gb21perm.ru/pielonefrit/