Что следует знать о пародонтозе?

Пародонтоз — относительно редкое заболевание, проявляющееся в виде атрофической деформации тканей ротовой полости. Его не относят к воспалительным или инфекционным болезням, а развитие зависит от общего состояния организма. Какие признаки указывают на данную болезнь? Можно ли предотвратить ее появление?
Основные причины и симптомы пародонтоза

Точный механизм развития данного заболевания пока еще полностью не изучен. Однако специалисты выделяют следующие основные факторы, способствующие развитию пародонтоза:
- наследственная предрасположенность к данному заболеванию (пародонтоз десен был отмечен у близких родственников), которой сопутствуют некоторые хронические заболевания (например, сахарный диабет);
- присутствие в ротовой полости патогенной микрофлоры на фоне снижения защитных сил организма;
- возрастные изменения, которым соответствует ухудшение кровоснабжения тканей десны.
Симптомы пародонтоза зависят от степени тяжести патологического процесса:
- Пародонтоз десен на начальной стадии протекает практически бессимптомно. Имеет место небольшое оголение шейки зуба и незначительная атрофия костной ткани. Для этой стадии нехарактерны болезненные ощущения, однако многие пациенты стоматологических клиник отмечают некоторую чувствительность зубов к различной температуре пищи и ее вкусовым качествам (реакция на сладкое, кислое).
- Пародонтоз средней степени тяжести характеризуется усилением процесса атрофии края десны, который сопровождается видимым оголением корня. Может наблюдаться некоторая подвижность зубного ряда. Еще одним симптомом этой стадии является усиление чувствительности зубов к перепадам температуры. Рентгеновские снимки показывают признаки уменьшения количества костной ткани.
- Пародонтоз десен в тяжелой стадии можно диагностировать по значительному оголению корня зуба. Атрофические процессы приводят к сильной шаткости зубов, что вызывает деформацию прикуса и последующее расхождение зубного ряда. Рентген показывает разрушение костной ткани на 75% длины зубного корня. На этой стадии заболевания требуется обязательное частичное или полное протезирование зубных рядов.
На основании рентгеновских снимков и видимой клинической картины лечащий врач устанавливает стадию заболевания, проводит опрос пациента и собирает информацию об имеющихся хронических заболеваниях. Затем, с учетом все имеющихся данных, назначает необходимое лечение.

Суперфуды в косметике: сочные коктейли для здоровья кожи и волос
В чем заключается опасность пародонтоза десен?
Опасность пародонтоза (в особо запущенной стадии) заключается в потере некоторого количества зубов. В зависимости от совокупности факторов, влияющих на его развитие, заболевание может развиться в довольно короткие сроки. Но в некоторых случаях его течение может протекать скрыто, без явных видимых проявлений.
В случае несвоевременного выявления пародонтоза десен, а также его неправильного (или полного отсутствия) лечения может развиться такое заболевание, как пародонтит. Оно характеризуется воспалительным процессом, затрагивающим не только мягкие ткани челюсти, но и кости. Инфекционный процесс при этом заболевании сосредоточен в области между зубом и десной, что становится причиной образования зубодесневых «карманов», правильно очистить которые самостоятельно невозможно. Эти «карманы» становятся очагами инфекции, вызывающими массу различных патологических изменений.
Следует отметить, что не только пародонтоз служит причиной развития этого заболевания. Дополнительными факторами риска для развития пародонтита является несоблюдение элементарных правил гигиены полости рта, неправильный прикус, некоторые нарушения работы системы кровообращения, а также частые стрессы.
Профилактика и лечение пародонтоза в домашних условиях

Основу лечения пародонтоза в домашних условиях должен составлять прием прописанных лечащим врачом лекарственных препаратов. В зависимости от тяжести заболевания и наличия сопутствующих патологических процессов это могут быть, как различные противовоспалительные, противомикробные, противоаллергические препараты, так и витаминные комплексы.
Пародонтоз в домашних условиях можно лечить комплексно — с помощью лекарств и простых и проверенных достижений народной медицины. К наиболее эффективным методам профилактики и лечения этого заболевания можно отнести:
- Ванночки и полоскания для десен
Процедура предполагает частичное (чтобы избежать излишнего давления) наполнение ротовой полости отварами или спиртовыми настойками лекарственных трав. Держать такое средство во рту следует 5-15 минут без совершения интенсивных полоскательных движений. Ванночки следует делать после каждого приема пищи. Во время процедуры может ощущаться незначительное жжение или зуд, которые являются вполне допустимыми. К наиболее популярным рецептам спиртовых настоек можно отнести следующие:
- 20 г прополиса, 20 г измельченного корня аира, 20 г листьев мяты залить 0,5 литрами 40% спирта и настаивать в темном месте в течение 30 дней;
- 50 г измельченных корней аира, 50 г измельченных корней бессмертника, 50 г измельченных корней девясила залить 0,5 литрами 40% спирта и настаивать в темном месте в течение 30 дней.
- Жевание различных частей лекарственных растений
Пародонтоз в домашних условиях можно лечить совмещая традиционное лечение с интенсивным пережевыванием некоторых продуктов. Такая процедура позволит не только укрепить расшатанный зубной ряд, но и окажет благотворное влияние на десны. Выполнять ее следует очень аккуратно (чтобы не допустить потери зуба) трижды в день, по 10 минут. Особенно эффективно жевание тонких дубовых или еловых очищенных веточек, хвойных иголок или листьев подорожника.
Самостоятельный массаж десен кончиками пальцев рекомендуется совмещать с втиранием готовых или приготовленных в домашних условиях лекарственных растворов. Проводится такая процедура дважды в день, после полоскания ротовой полости чистой водой. После ее завершения следует воздержаться от пищи не менее, чем на час. Начинать следует с обработки небольшого участка десны, если в течение нескольких часов не проявятся признаки сильного зуда, жжения или отека мягких тканей, средство можно применять на всей ее площади. В качестве дополнения к массажу можно рекомендовать втирание в десневую ткань сока алоэ, клюквы, смеси мелкой соли и оливкового масла.
Питание при пародонтозе
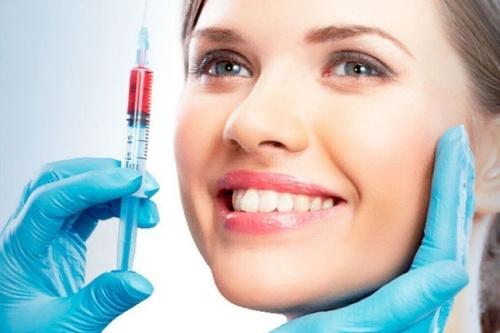
Недостаточный уход за полостью рта, курение, нарушения питания могут привести не только к кариесу. Нередко они становятся причиной развития воспалительных процессов в тканях десен. Вовремя не вылеченное воспаление способно привести к появлению серьезных стоматологических болезней. Многие из них с трудом поддаются лечению. Современный способ профилактики воспалений и атрофических процессов в деснах – плазмолифтинг.
Показания
В основе плазмолифтинга десен лежит современная технологи PRP-терапия. Она позволяет успешно решать разные стоматологические проблемы, эффективна при воспалении пародонта. Немаловажное преимущество методики Plasmodent – ее способность запускать собственные процессы восстановления. Благодаря этому можно успешно предотвращать даже такие серьезные дефекты, как атрофия костной ткани.
Наши врачи рекомендуют проведение плазмолифтинга пациентам, у которых диагностированы:
- Гингивит. Мягкое воспаление десен, сопровождающееся их отечностью и кровоточивостью.
- Пародонтит. Инфекционное заболевание, поражающее ткани пародонта. Оно очень сложно лечится и в запущенной стадии может привести к утрате зубов.
- Альвеолит. Воспаление лунки зуба, которое чаще всего развивается после его удаления.
- Переимплантит. Воспалительный процесс, которых может поразить ткани десны после имплантации. В тяжелых случаях переимплантит приводит к необходимости удаления импланта.
Плазмолифтинг можно использовать не только для лечения стоматологических заболеваний. Процедура хорошо себя зарекомендовала, как профилактическая мера против воспалительных процессов в тканях десен.
Противопоказания
Плазмолифтинг абсолютно безопасен для здорового человека. Но проведение процедуры имеет ряд противопоказаний. Эффективен плазмолифтинг только в том случае, если забор крови делают у абсолютно здорового человека. У пациентов, в анамнезе которых есть заболевания, связанные с функционированием системы кроветворения или влияющие на состав крови, эффективность существенно снижается. Это связано с тем, что такие болезни изменяют качественный состав плазмы.
Проведение плазмолифтинга десен недопустимо при наличии следующих заболеваний:
- Гепатит.
- Инфекционные болезни в стадии обострения.
- Онкологические заболевания.
- Патологии эндокринной системы.
- Сахарный диабет.
- Заболевания крови.
- Непереносимость антикоагулянтов.
Прежде чем назначать плазмолифтинг десен, врач обязательно собирает анамнез и назначает при необходимости дополнительные обследования. Это необходимо для того, чтобы выявить имеющиеся противопоказания. Если никаких препятствий к проведению процедуры нет, вам будет назначена дата приема.
Полностью здоровым пациентам, у которых нет противопоказаний к плазмолифтингу десен, нужно провести подготовку полости рта. На этом этапе обязательно лечат заболевания зубов, выявленные на стадии диагностики. Непосредственно перед самой процедурой проводят санацию полости рта, удаляют зубные отложения и камень.
Особенности проведения плазмолифтинга
Особенность процедуры заключается в том, что пациенту в ткани десны вводят его собственную плазму крови. Для этого врач делает забор примерно 15 мл крови. Затем ее обрабатывают в специальной центрифуге, чтобы отделить плазму от красных кровяных телец. В обработанной таким образом плазме содержатся тромбоциты, а также белки, необходимые для роста тканей. Этот концентрат инъекционно вводят в десну пациента.
Так как во время проведения плазмолифтинга пациенту не вводят никаких посторонних веществ и препаратов, процедура полностью безопасна для человека. Плазма, полученная из собственной крови, не вызывает отторжения, полностью исключен риск развития аллергии.
Инъекцию делают в проблемные зоны полости рта. Богатая белками плазма ускоряет процессы регенерации. Это способствует быстрому восстановлению после различных заболеваний или хирургического вмешательства.
Использование плазмолифтинга десен после имплантации позволяет свести к минимуму риск развития воспалений, переимплантита. В участках тканей, куда была введена плазма, нормализуется обмен веществ. Капилляры прорастают в пораженные ткани, обеспечивая поступление к ним кислорода и питательных веществ. Введение собственной плазмы позволяет восстанавливать не только ткани десен, но и локальный иммунитет пациента.
Этапы проведения плазмолифтинга
- Подготовительный этап. Прежде чем назначать процедуру, врач проводит диагностику полости рта. При необходимости будут сделаны дополнительные инструментальные исследования, проведены консультации у врачей других специальностей. Стоматолог обязательно консультирует пациента об особенностях процедуры и подготовки к ней. Подготовка к плазмолифтингу достаточно проста. За 7-10 дней до назначенной процедуры необходимо отказаться от алкоголя, курения. В последних 3-4 дня нужно исключить из рациона жирные и жареные блюда. После процедуры также нужно соблюдать рекомендации по питанию и исключить вредные привычки.
- Забор крови. Его делают непосредственно в день проведения плазмолифтинга. После забора врач обрабатывает кровь в центрифуге для получения плазмы.
- Инъекция плазмы. После того, как плазма будет подготовлена, врач делает инъекции в заранее определенные зоны. Плазмолифтинг проводят под местной анестезией, что позволяет исключить любые болевые ощущения или дискомфорт во время инъекции.
После завершения процедуры стоматолог даст рекомендации по питанию и образу жизни. Никаких сложных правил нет, но для того, чтобы от плазмолифтинга был ожидаемый эффект, необходимо строго придерживаться рекомендаций врача.
В первые 2-3 дня после проведения процедуры плазмолифтинга на десне может быть заметна отечность. Иногда место инъекции немного болит. Эти явления нормальны и проходят самостоятельно.
Преимущества плазмолифтинга
- Лечение воспалительных процессов в полости рта без использования антибиотиков. Такие препараты имеют серьезные побочные эффекты. Очень часто их продолжительный прием негативно сказывается на иммунной системе. С помощью плазмолифтинга можно не просто остановить воспалительный процесс в полости рта. Плазма активизирует собственные регенеративные способности организма.
- Плазмолифтинг можно применять в лечении разных заболеваний, в том числе и таких, которые с трудом лечатся традиционными методами. Он позволяет остановить кровоточивость и чувствительность десен, сократить подвижность зубов и сохранить их целостность. После хирургических операций на деснах с помощью плазмолифтинга можно решить сразу несколько задач. Процедура позволяет улучшить регенерацию тканей и ускорить процесс заживления после операции. Кроме того, плазма, введенная в ткани десен, помогает восстановить их естественную форму.
Плазмолифтинг дает очень хороший эффект, но это не разовая процедура. Делать его нужно регулярно. В среднем процедуры назначают один раз в три месяца. Первые положительные изменения заметны практически сразу. Уже через 1,5-2 недели после первой процедуры большинство пациентов отмечают заметный эффект.
Цена процедуры
Цена плазмолифтинга десен зависит от нескольких факторов:
- Общее состояние полости рта пациента. Если зубы и десны находятся в запущенном состоянии, сначала проводят их лечение традиционными методами.
- Количество процедур. На него также влияет состояние полости рта, имеющиеся заболевания. В любом случае, плазмолифтинг – это курсовая процедура.
Стоимость курса плазмолифтинга десен в нашей клинике ваш лечащий врач назовет после осмотра.
Питание при пародонтозе должно быть здоровым, разнообразным и полноценным. При правильном питании заболевание не будет обостряться, а острые периоды не будут рецидивировать, десна будут здоровыми и крепкими.
Пародонтоз – системное заболевание околозубных тканей. Проблема провоцирует кровотечение, постепенное рассасывание костной ткани, зубы при этом становятся подвижными и со временем выпадают. Чтобы не допустить до полной потери зубов, необходимо современно пролечить пародонтоз, и после этого соблюдать принципы правильного питания.
Диета при пародонтозе
Основная цель диеты при пародонтозе – насыщение организма витаминами и минералами, которые бы способствовали укреплению десневой ткани. В рацион должны быть включены особые продукты:
Именно твердые продукты обеспечивают так называемую естественную тренировку десен и зубов. Но здесь нужно придерживаться «золотой середины», то есть употреблять в меру твердые продукты: яблоки, морковь, огурцы, мясо. От орехов, слишком твердых зерновых следует отказаться.
А вот при острой форме пародонтоза от твердых продуктов следует отказаться, так как они повреждают мягкие ткани, провоцируют непрекращающуюся кровоточивость десен. Включите в рацион перюрированные продукты, больше жидких блюд.
- Молочная и кисломолочная продукция
«Молочка» обогащена кальцием, который важен для формирования здоровых десен и зубов. А кисломолочные продукты активизируют работу желудочно-кишечного тракта, насыщают организм полезными веществами, которые необходимы для природной регенерации тканей. Кефир, ряженка, йогурты, сыр, творог, сметана обязательно должны быть в ежедневном рационе. Но от сахара следует отказаться, взамен можно добавить немного меда.
В них содержится большое количество витамина С. Апельсины, лимоны, грейпфрут, мандарины – только приветствуются. Пейте чай с лимоном, который также оказывает тонизирующее воздействие.
Диета при пародонтозе подразумевает насыщение рациона фруктами, овощами, кисломолочными продуктами. Из белка рекомендованы морепродукты, рыба, нежирные сорта мяса. Все тяжелое и плохо перевариваемое для организма стоит исключить, в том числе алкогольные и слабоалкогольные напитки.
Напитки, рекомендуемые при пародонтозе:

- минеральная вода без газа (минимум 1,5 литра в сутки);
- некрепкий зеленый чай;
- компот их свежих фруктов или сухофруктов;
- йогурты;
- узвар;
- кисель.
Какие витамины пить при пародонтозе?
Для борьбы с поражением десен необходимо насытить организм витаминами. Вот наиболее важные группы:
- Витамин А – помогает восстановить эпителий, активизирует регенерационные процессы. Большое количество витамина А содержится в брокколи, моркови, тыкве, чернике, черной смородине, абрикосах, шпинате, печени.
- Витамин Е – принимает непосредственное участие в обменных процессах организма. Он содержится в кукурузе, растительном масле, шиповнике.
- Витамин К – принимает участие в процессах свертываемости крови. Содержится в шпинате, петрушке, кинзе, укропе, цветной капусте, зеленых помидорах. Он очень важен, если необходимо предупредить кровоточивость десен – явный и первый признак пародонтоза.
- Витамин В6 – способствует укреплению кровеносных сосудов, улучшает минеральный обмен в костях челюсти. Содержится в дрожжах, зерне, бобовых.
Вместе с полезными продуктами, которые содержат в себе жизненно важные витамины, стоматологи рекомендуют принимать витаминные комплексы – готовый набор полезных компонентов, которые помогут предотвратить развитие пародонтоза и заметно улучшить здоровье.
Минералы при пародонтозе
Кроме витамин, десны и зубы нуждаются в таких минералах:
Кальций – это «строительный элемент» для зубов и десен. Традиционно кальция содержится в молоке, сырах, йогурте, сметане.
Цинк принимает участие в регенеративных процессах костной ткани. Содержится в бобовых, говядине, чечевице, морепродуктах.
Медь необходима для здорового кроветворения, а также усиления железа организмом. Высокое содержание меди – в хлебе, картофеле, печени. Чтобы медь усваивалась лучше, рекомендовано включить в рацион кисломолочные продукты.
Железо способствует обогащению организма кислородом. Оно содержится в гречке, печени, фасоли, говядине.
Селен есть в таких продуктах как фасоль, горох, чечевица, брокколи, ячневая крупа, орехах.
Средства народной медицины для внутреннего употребления при пародонтозе
- свежий выжатый картофельный сок, разведенный с водой;
- мед в сочетании с жженой солью (в пропорции – один к трем);
- свежий выжатый сок сельдерея.
Не рекомендуемые продукты при пародонтозе
- сладкое (конфеты, шоколад, десерты, торты, печенье) – оно способствует разрушению твердых и мягких тканей ротовой полости;
При пародонтозе не стоит употреблять вязкие сладости (пастила, карамель, ирис), которые прилипают к зубной эмали, при этом остатки такой пищи сложно вычистить щеткой. Такие продукты провоцируют образование зубного налета и кариозных поражений.
- мучное (булочки, печенье, белый хлеб) – эти продукты лучше заменить хлебцами, продуктами из муки грубого помола;
- фаст-фуд, газировка, чипсы, сухарики – продукты, которые плохо перевариваются, создают проблемы в желудочно-кишечном тракте, что определенно отражается на состоянии зубов;
- черный чай и кофе – они негативно сказываются на состоянии зубной эмали и мягких тканей.
Помощь при подборе диеты при пародонтозе
Профессиональные стоматологи сети клиник «32 Дент» окажут консультативную помощь, если вам необходимо прописать диету при пародонтозе. Эксперты распишут подробную программу правильного питания на каждый день – с учетом протекания заболевания, общего состояния ротовой полости и ваших индивидуальных особенностей организма.
- Ответим на все ваши вопросы за 3 минуты
- Бесплатная консультация
- Средний стаж работы врачей – 12 лет
- Удобство расположения клиник
так же с этой статьей читают Ребенок скрипит зубами: причины 23.04.2021 Следует обратить внимание, при каких обстоятельствах ребенок поскрипывает во сне зубами. Это может быть волнение, перенесенное накануне, или неудобная поза сна. Если уже не первую ночь ребенок скрипит зубами, причины могут быть… Как делают слепки зубов 08.04.2021
Негативное отражение зубочелюстных рядов, тканей и альвеолярных отростков называют зубным слепком (оттиском, отпечатком). Он выполняет важную роль в протезировании и ортодонтическом лечении, обтачивании культи, депульпировании, подготовки коронок.
Бруксизм: почему скрипят зубами во сне 05.03.2021 Бруксизм – это скрип зубами во сне. Чаще всего проявляется в ночное время, может свидетельствовать о серьезных проблемах со здоровьем.
как сахарный диабет влияет на зубы и десны
Как известно, люди с диабетом более восприимчивы к инфекциям, а их организм обладает пониженной способностью бороться с бактериями. Именно поэтому у них чаще появляются проблемы, связанные с зубами и деснами. В нашей слюне содержится глюкоза, а при неконтролируемом диабете ее повышенное количество помогает вредным бактериям расти. Вместе с пищей они образуют мягкую липкую пленку на зубах. Такой налет может вызвать неприятный запах изо рта, заболевание десен и даже разрушение зубов. Кроме того, исследования показывают, что болезни зубов и десен могут повлиять на уровень сахара крови, способствуя тем самым прогрессированию диабета.
Содержание
- Симптомы заболеваний десен
- Пародонтит и гингивит при сахарном диабете
- Советы по ежедневному уходу
- Чистка зубов
- Осложнения метаболического синдрома
- Продукты, которые повреждают зубы и десны
Симптомы заболеваний десен
Почти у всех людей с диабетом спустя несколько лет после начала заболевания ухудшается состояние десен. Это связано с нарушениями обменных процессов, которые впоследствии приводят к повышению глюкозы в слюне. Первое, на что следует обратить внимание, — появление сухости во рту. Как ни странно, именно это может привести к распространению инфекций, появлению язв, кариеса и даже кандидозного стоматита. Грибок кандида очень быстро развивается у людей с неконтролируемым диабетом, в слюне которых слишком много сахара. Помимо сухости, при этой проблеме можно почувствовать жжение во рту. Также стоит обратить внимание на такие симптомы:
- воспаление десен;
- кровоточивость десен;
- отступающая десна;
- неприятный запах изо рта;
- выпадение зубов.
Поскольку организм человека с диабетом не может полноценно сопротивляться инфекции, любые бактерии могут вызвать тяжелые осложнения, которые в будущем нелегко устранить. Поэтому, если Вы обнаружили у себя хотя бы один из этих симптомов, незамедлительно обратитесь за помощью к специалисту.
Пародонтит и гингивит при сахарном диабете
Болезнь десен, известная также как пародонтит (или гингивит в ранней форме), является шестой по распространенности в мире. Она возникает, когда бактерии во рту начинают формировать липкую бляшку на поверхности зуба. Патологические изменения изначально затрагивают только десны, но при отсутствии лечения могут привести к потере зубов.
Болезнь десен классифицируется по степени ее развития. Существует три стадии поражения десен.
Гингивит Это начальный этап заболевания десен, вызванный плохой гигиеной полости рта и неправильным удалением зубного налета. Он характеризуется опухшими красными деснами и кровотечением при чистке зубов. К счастью, гингивит нетрудно устранить, лучше заботясь о гигиене рта и посетив стоматолога. Пародонтит (средней тяжести) Впоследствии гингивит может перерасти в пародонтит. Чаще он встречается у людей с наследственными заболеваниями десен и неконтролируемым диабетом. Эта проблема вызывает повреждение десен и кости, поддерживающей зубы. Чтобы предотвратить развитие болезни, следует немедленно обратиться к специалисту. Пародонтит (тяжелой степени) Это самый опасный этап заболевания десен, характеризующийся значительной потерей тканей и зубов. Анализ⁵, проведенный в Нидерландах, показал, что лечение пародонтита снижает уровень сахара крови. Еще одно исследование⁶ показало, что тяжелая степень заболевания десен связана с повышением риска серьезных осложнений на сердце и почки, а также болезни Альцгеймера и остеопороза. Не забывайте, что поддержание глюкозы в целевом диапазоне снизит риск распространения инфекции и развития более тяжелых заболеваний, а внимательное отношение к своему здоровью и регулярное посещение стоматологического кабинета могут предотвратить неприятные осложнения.
Советы по ежедневному уходу
Проблем с деснами можно избежать, уделяя особое внимание ежедневным простым процедурам. Правильная гигиена полости рта, полоскание и применение зубной нити — обязательные составляющие ухода за зубами и деснами при сахарном диабете. Приведем еще несколько полезных советов.⁶ Старайтесь поддерживать уровень сахара крови в норме. Используйте жидкость для полоскания, если чувствуете сухость во рту. Чистите зубы после каждого приема пищи. Важно подождать 30 минут, чтобы защитить зубную эмаль, смягченную кислотой во время приема пищи. Используйте зубную щетку с мягкими щетинками. Удаляйте пищу из межзубных промежутков зубной нитью не реже 1 раза в день. При наличии протезов следите за их гигиеной. Снимайте протезы на время сна. Если Вы курите, постарайтесь отказаться от этой вредной привычки. Регулярно (каждые 6 месяцев) посещайте стоматологический кабинет.
Чистка зубов
Казалось бы, что может быть легче чистки зубов? Так думают многие, но для того чтобы поддерживать здоровье полости рта, необходимо соблюдать несколько простых правил. Также важно понимать, что цель чистки — выбить бляшку, которая накапливается на линии десен. Помните, что деснам необходим точно такой же уход, как и зубам.
Вот как специалисты рекомендуют чистить зубы:
- При чистке щетка должна находиться под углом 45 градусов относительно зубов. Для того чтобы очистить заднюю сторону зубов, держите щетку вертикально, перемещая ее вверх-вниз. Для чистки жевательной поверхности расположите щетку горизонтально.
- Сосредоточьтесь на каждом зубе, перемещайте щетку медленно, тщательно очистив каждый зуб, линию десны и саму десну.
- Жесткие щетинки на щетке не помогут Вам удалить больше налета. При неправильной чистке они могут повредить десны и защитную эмаль зуба. Используйте мягкую щетку, от этого эффективность чиcтки не снизится.
- Используйте зубную нить. Она прекрасно справляется с удалением бактерий в труднодоступных участках на линии десен. Держа зубную нить между большими и указательными пальцами, аккуратно двигайте ее вверх-вниз между зубами.
- Не забывайте об уходе за языком. На нем накапливаются бактерии так же, как и на зубах. Вы можете использовать как простую зубную щетку для чистки языка, так и специальный скребок.
- Используйте жидкость для полоскания рта. Это освежит дыхание, а также поможет избавиться от бактерий.
Не забывайте, что правильный и ежедневный уход за полостью рта при сахарном диабете и регулярные походы к стоматологу — залог здоровья зубов и десен.
Продукты, которые повреждают зубы и десны
Помимо ежедневной гигиены, необходимо придерживаться правил питания. Некоторые продукты отрицательно влияют на состояние десен и зубов. Следует сократить или вовсе отказаться от употребления:
- жестких конфет, леденцов;
- цитрусовых;
- сахарных напитков, газировки;
- чая и кофе с сахаром;
- липких продуктов, например, сухофруктов;
- чипсов.
Если Вы все же едите или пьете что-то из вышеперечисленного, обязательно запейте это большим количеством воды, а через 30 минут почистите зубы щеткой или зубной нитью.
Ссылки на источники:
- Национальный институт диабета, заболеваний пищеварения и почек. Диабет, болезнь десен и другие заболевания.
- Журнал WebMD. Диабет и здоровье полости рта.
- Международное сообщество людей с диабетом. Диабет и здоровье полости рта.
- Американская ассоциация по борьбе с диабетом. Журнал Diabetes care. Влияние пародонтальной терапии на гликемический контроль диабета.
- Журнал Statesman. Ухудшение здоровья полости рта может повлиять на все тело.
- Журнал WebMD. Диабет и здоровье полости рта.
- Журнал Diabetes Forecast. Уход за полостью рта при диабете.
- Онлайн-портал Diabet self-management. Уход за полостью рта — секретный ключ к успеху в лечении диабета
Лечебное питание при заболеваниях суставов
Заболевания суставов занимают значительное место в общей структуре заболеваемости населения развитых стран.
Многие заболевания с суставным компонентом приобретают хроническое прогрессирующее течение и находятся среди ведущих причин инвалидизации.
Диетологическая поддержка в комплексном лечении ревматических болезней может привлекать внимание своим немедикаментозным терапевтическим воздействием.
Самый частый патологический процесс, повреждающий соединительные ткани при ревматических заболеваниях – воспаление.
В настоящее время доказана ключевая роль производных жирных кислот, простагландинов, в патогенезе воспалительного процесса. Диета может влиять на продукцию простагландинов и антител при различных заболеваниях.
Хронический воспалительный процесс приводит к метаболическим изменениям с потерей белка и тем самым влияет на иммунную функцию. Дефицит белка и других нутриентов влияет на клетки иммунной системы и их функции.
В процессе воспаления участвуют биологически активные жирные кислоты, простагландины и лейкотриены, производные арахидоновой кислоты, эта важная жирная кислота включается главным образом в мембраны фосфолипидов. Характер этих активных продуктов может изменяться жирными кислотами, поступающими с пищевыми продуктами. Конечно, противовоспалительные лекарственные препараты значительно более активно влияют на синтез провоспалительных ферментов, но модификациция диеты может оказаться надежным и эффективным средством в изменении реактивности тканей, вовлеченных в воспалительный процесс.
Лечебное питание при подагре
Подагра – заболевание, в основе которого лежит нарушение обмена пуриновых оснований, связано с наследственной (семейной) предрасположенностью и клинически проявляющееся острым или хроническим поражением суставов и внутренних органов вследствие отложения солей мочевой кислоты.
Различают две формы подагры – первичную (идиопатическую) и вторичную, вызванную другими заболеваниями или приемом медикаментов.
Ведущими причинами подагры являются:
- Увеличение образования мочевой кислоты в результате избыточного потребления пищевых продуктов, содержащих пуриновые основания и(или) их увеличенный синтез генетического происхождения.
- Нарушение выведения мочевой кислоты почками.
До того, как появились эффективные лекарственные средства, диета являлась единственным способом лечения подагры.
Цель диетотерапии – снижение мочекислых соединений в организме.
Диетологические подходы в лечении больных должны различаться в зависимости от остроты процесса, частоты возникновения кризов, уровня мочевой кислоты в плазме, массы тела.
Принципы диетотерапии при подагре:
- Ограничение количества продуктов, богатых пуриновыми основаниями (мясо, рыба).
- Введение продуктов, бедных пуриновыми основаниями (молоко, крупы).
- Введение достаточного количества жидкости.
- При наличии избыточной массы тела требуется ее уменьшение.
Лечебное питание при обострении подагры
При возникновении острого подагрического приступа больному необходимо соблюдать строгую диету и адекватную медикаментозную терапию.
На весь период обострения назначается диета , состоящая преимущественно из жидкой пищи: молоко, молочнокислые напитки, кисели, компоты, овощные и фруктовые соки (цитрусовые), овощные супы и жидкие каши. На период обострения подагры категорически запрещаются любые мясные и рыбные продукты. Необходимо следить, чтобы больной не страдал от голода и употреблял до 2 л жидкости в сутки. Особенно полезно в такие дни употребление щелочных минеральных вод. Такая диета назначается на 1—2 недели.
В период затихания обострения разрешается ограниченное количество мясных блюд (один-два раза в неделю по 100—150 г отварного мяса). В остальные дни рекомендуются молочные продукты, яйца, крупы, картофель, овощи и фрукты.
Лечебное питание при подагре вне острого приступа
Рекомендуется некоторое ограничение белков, жиров (особенно тугоплавких). При наличии сопутствующего ожирения следует ограничить и легкоусвояемые углеводы. Умеренно ограничивается поваренная соль (до 5—7 г вместе с содержащейся в продуктах), увеличивается процентное соотношение в суточном рационе овощей, фруктов и молочных продуктов, которые приводят к сдвигу показателей мочи в щелочную сторону. Для коррекции нарушений водно-солевого обмена рекомендуется употребление большого количества жидкости (при отсутствии противопоказаний со стороны сердечно-сосудистой системы). Количество свободной жидкости должно достигать 2 л в день.
Из питания больного подагрой исключают продукты, содержащие большое количество пуринов (более 150 мг на 100 г продукта). К ним относятся: говяжьи внутренности (мозги, почки, печень), мясные экстракты, сардины, анчоусы, мелкие креветки, скумбрия, бобовые культуры. Сокращают потребление продуктов, содержащих в 100 г 50–150 мг пуринов, – мясные изделия (говядина, баранина), птичье мясо, рыба, ракообразные, овощи (горох, фасоль, чечевица). Особо следует подчеркнуть, что мясо молодых животных более богато пуринами, чем мясо взрослых, поэтому его также следует избегать.
При подагре вне приступа на фоне ожирения рекомендована диета с использованием разгрузочных дней . Снижение энергетической ценности рациона при подагре осуществляется за счет резкого ограничения хлебобулочных изделий и сахара.
При сочетании подагра с сахарным диабетом большее внимание уделяют общей калорийности рациона, количеству потребленного жира и холестерина в диете.
При наличии подагры на фоне поражения почек важно увеличить потребление овощей и уменьшить потребление соли.
Если подагра сочетается с артериальной гипертензией или ИБС, то показана низкокалорийная диета с низким содержанием холестерина, насыщенных жиров и натрия.
Лечебное питание при остеоартрозе
Правильное питание при остеоартрозе , особенно коленных и тазобедренных суставов, позволяет избежать проблем с избыточным весом и удовлетворять потребности организма в витаминах и минералах. При остеоартрозе особенно важны антиоксиданты (витамины А, Е и омега-3 жирные кислоты) и витамин С с марганцем, способствующие выработке хондроитина и глюкозамина.
В меню должны быть овощи, фрукты, зелень, нежирные молочные продукты, цельные злаки, рыба, оливковое и сливочное масло, орехи.
Лечебное питание при остеопорозе
Остеопороз – это системное заболевание костного скелета, характеризующееся снижением массы кости в единице объема с нарушением микроархитектоники костной ткани. Остеопороз приводит к высокому риску переломов костей. Это одно из наиболее часто встречающихся заболеваний. Часто остеопорозом страдают женщины (80% от всех больных с остеопорозом) и люди старших возрастных групп. Это особенно важно, так как продолжительность жизни населения цивилизованных стран увеличивается. Перелом бедра у людей старше 65 лет является высоким фактором риска смерти, более половины больных никогда не возвращаются к их первоначальному функциональному состоянию.
ВОЗ ставит проблему остеопороза на четвертое место после сердечно-сосудистых, онкологических заболеваний и сахарного диабета.
Наиболее частыми причинами развития остеопороза являются нарушения потребления кальция и витамина D с продуктами питания, постменопаузальный переход, прием глюкокортикоидов и чрезмерного количества алкоголя.
Диетотерапия при остеопорозе используется на фоне медикаментозной терапии, а также в качестве профилактики развития остеопороза. В диетотерапии остеопороза основную роль отводят таким веществам, как кальций и витамин D, использование которых может ослабить процесс прогрессирования остеопороза, хотя алиментарных факторов, которые влияют на развитие кости, много (белки, витамины и минеральные вещества).
По содержанию и полноте усвоения лучшими источниками кальция являются молоко и молочные продукты. Если дневной рацион включает 0,5 литра молока и кисломолочных напитков, 50 г творога и 10 г твердого сыра, то это обеспечивает более половины рекомендуемого потребления кальция, причем в легкоусвояемой форме. Содержание кальция в зеленой массе растений значительно уступает содержанию в молочных продуктах.
Суточное количество кальция трудно покрыть только пищевыми продуктами. В связи с этим с лечебными целями используют соли кальция.
Важно употреблять продукты с повышенным содержанием магния, элемента, входящего в состав костной ткани и обеспечивающего усвоение кальция организмом. Наиболее богатыми магнием такие продукты как кунжут, орехи (миндаль, фундук), семена подсолнечника, арбуз, овсянка.
Анализ многочисленных исследований женщин в постменопаузе показал, что адекватное потребление витамина D уменьшало риск развития переломов бедра.
Лучшими источниками витамина D в питании являются жирная рыба, печень, икра рыб, молочные жиры, яйца. Дефицит витамина D легко предотвращается за счет указанных пищевых продуктов и (или) приема небольших доз препаратов витамина D.
Содержание белка в пищевом рационе больных остеопорозом должно находится на физиологическом уровне, так как дефицит белка приводит к отрицательному азотистому балансу и снижению репаративных процессов, а избыток может способствовать повышенному выведению кальция с мочой. Последние годы частое применение в лечении и профилактике остеопороза находят продукты сои. Известно, что в состав соевых белков входят изофлавоны – растительные эстрогены, которые обладают эстрогеноподобным действием. В ряде исследований показано, что включение продуктов сои женщинам в постменопаузальном периоде приводит к уменьшению частоты переломов костей.
Потребление поваренной соли должно быть снижено, так как натрий увеличивает экскрецию кальция с мочой.
Умеренное потребление кофе является незначительным фактором риска развития остеопороза.
Лечебное питание при ревматоидном артрите
Ревматоидный артрит – системное заболевание, в основе патогенеза которого лежит сложный комплекс аутоиммунных нарушений.
Принципы диетотерапии больных ревматоидным артритом
- Адекватное обеспечение потребностей организма в пищевых веществах и энергии.
- Введение в организм физиологической квоты белка с обращением особого внимания на сбалансированность аминокислотного состава.
- Ограничение количества жира в диете, без уменьшения квоты растительного жира (соотношение животного и растительного жира 2:1).
- Сокращение углеводной части рациона в основном за счет легкоусвояемых (сахар, сладости).
- Уменьшение количества поваренной соли (до 3-5 г в сутки).
- Обеспечение поступления в организм адекватного количества витаминов, в том числе, обладающих антиоксидантным.
- Соблюдение принципа механического и химического щажения с максимальным удалением экстрактивных веществ за счет исключения крепких мясных и рыбных бульонов, копчёностей.
- Соблюдение частого и дробного питания (приём пищи не менее 5-6 раз в день).
У больных ревматоидным артритом с ожирением или при наличии избыточной массой тела блюда из круп и макаронных изделий (каши, гарниры) необходимо заменить на овощи (сырые или вареные), количество хлеба уменьшить до 100 г в день, сахар исключить.
Лечение пародонтоза – препараты и методы

Отвечая на вопрос о том, как вылечить пародонтоз, многие врачи начинают говорить о важности применения комплексного подхода в лечении заболевания и многообразии методов для эффективного устранения его симптомов на длительный срок. А кто-то из них и вовсе путает пародонтоз с пародонтитом, ошибочно предлагая лечение аппаратом Вектор. Startsmile рассказывает правду о том, как бороться с болезнью и лечится ли пародонтоз на самом деле!
Содержание статьи
- Как вылечить пародонтоз навсегда?
- Методы лечения пародонтоза
- Хирургическое лечение пародонтоза
- Средства от пародонтоза
- Антибиотики при пародонтозе
- Уколы в десны при пародонтозе
- Пластины от пародонтоза
- Как лечить пародонтоз народными средствами?
- Профилактика пародонтоза
Как вылечить пародонтоз навсегда?
Лечение любого заболевания начинается с диагностики. В случае с пародонтозом, часто протекающим бессимптомно, для постановки окончательного диагноза проводятся следующие процедуры:
- осмотр полости рта;
- зондирование десневой борозды;
- рентгенологическое исследование (ортопантомография);
- биомикроскопия десен для определения степени нарушения микроциркуляции.
Главным фактором, подтверждающим наличие пародонтоза, является равномерное снижение высоты межзубных перегородок с чередованием очагов остеосклероза и остеопороза в глубоких отделах альвеолярного отростка и тела челюсти, а также в других костях скелета. Как правило, все эти проявления отображаются на рентгеновском снимке. Также пациенту дополнительно потребуется консультация врача-терапевта и эндокринолога для выявления и лечения нарушений обмена веществ, болезней сердечнососудистой или эндокринной систем, которые нередко сопровождают заболевание.
Как избавиться от пародонтоза и окончательно предотвратить разрушение костной ткани? К сожалению, полностью попрощаться с заболеванием невозможно. По этой причине лечение пародонтоза зубов обычно направлено на замедление процесса дистрофии пародонта и предотвращение выпадения зубов, воспаления тканей и гнойного поражения костей.

Методы лечения пародонтоза
Развитие заболевания можно притормозить с помощью лечения пародонтоза лекарственными препаратами и проведения следующих процедур:
- профессиональная гигиена для своевременного удаления зубных отложений;
- шинирование для нормализации окклюзионных взаимоотношений;
- применение препаратов от пародонтоза, витаминов и средств для улучшения микроциркуляции в тканях (никотиновая кислота, экстракт алоэ, гепарин);
- массаж для укрепления десен при пародонтозе;
- пришлифовывание зубов;
- протезирование;
- дарсонвализация десен;
- пломбирование эрозий.
Современные способы
Самое эффективное лечение пародонтоза основано на применении более современных методов, перечисленных ниже:
- воздействие кислородом под высоким давлением в гипербарических барокамерах;
- ультразвуковой аппарат для лечения пародонтоза;
- местная гипо- и гипертермия;
- диадинамические токи;
- амплипульстерапия;
- электрофорез;
- УВЧ-терапия.
Какой врач лечит пародонтоз? Ответ на этот вопрос не знают большинство пациентов. Врач, лечащий пародонтоз, называется пародонтолог. Обязательно обратитесь к этому специалисту, если заметили бледную окраску и опущение десен, повышенную чувствительность зубов, клиновидный дефект. Где лечить пародонтоз? Безусловно, в стоматологической клинике.
Хирургическое лечение пародонтоза
Можно ли вылечить пародонтоз в запущенном состоянии? Ответ на вопрос также отрицательный. Тем не менее, при лечении запущенного пародонтоза вмешательство хирурга является наиболее целесообразным. Речь идет о стадии заболевания, когда альвеолярный отросток почти полностью атрофирован, и для предотвращения выпадения всех зубов у пациента проводится операция по восстановлению костной ткани при пародонтозе, которая позволит удержать зубы на своих местах.

Средства от пародонтоза
Лучшего средства от пародонтоза не существует, да и конкретного лекарства еще не изобрели. На данный момент избавление от симптомов этого заболевания достигается только за счет проведения специальных процедур и комплексного лечения пародонтоза препаратами, богатыми аминокислотами, белками и антиоксидантами. Прием витаминов при пародонтозе также способствует ускорению метаболизма в тканях пародонта. Какие витамины может назначить врач? Обычно в рамках лекарственного лечения пародонтоза стоматологи рекомендуют принимать следующие витамины и микроэлементы:
- витамин В6 и витамин В12 – если пародонтоз развивается на фоне патологий пищеварительной системы, сахарного диабета, неврастении;
- фолиевая кислота – для активизации всех обменных процессов в организме;
- цинк – для регенерации костной ткани;
- кальций – для минерализации костей и зубов;
- селен — для антиоксидантного и иммуномодулирующего воздействия.
Самолечением заниматься не стоит. Какие препараты от пародонтоза следует использовать в каждом конкретном случае, определяет врач, основываясь на результатах диагностики зубов и общего состояния организма пациента.

Антибиотики при пародонтозе
Пациентов часто интересует, используются ли антибиотики при пародонтозе у взрослых? На начальных стадиях в этом нет необходимости, так как воспалительный процесс отсутствует. Однако тяжелые степени заболевания иногда сопровождаются воспалительными осложнениями. Здесь лечение пародонтоза антибиотиками считается оправданным. Какие антибиотики при пародонтозе с воспалительными осложнениями обычно выписывают врачи? Это могут быть различные препараты, помогающие быстро купировать воспаление.
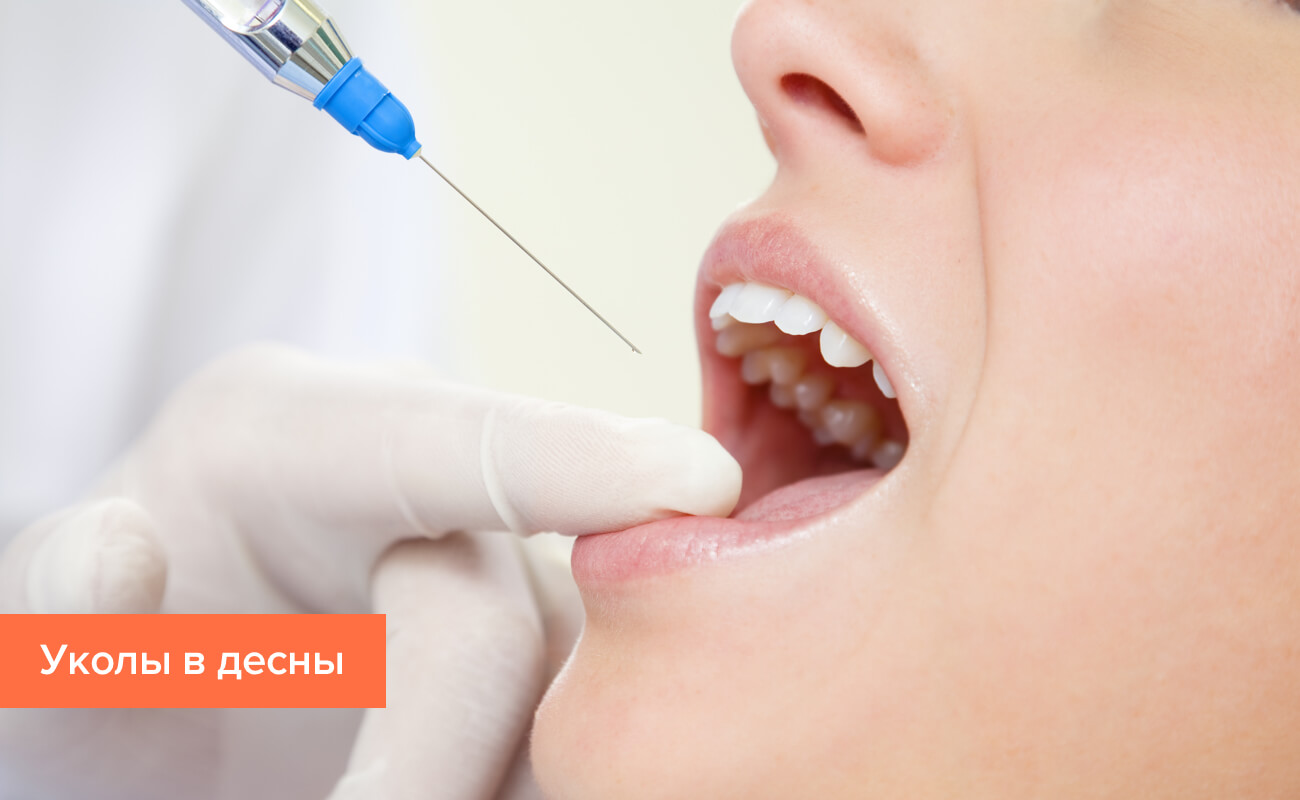
Уколы в десны при пародонтозе
Помимо лечения лекарствами применяются также уколы от пародонтоза. Это инъекции экстракта алоэ, который является эффективным биогенным стимулятором. Обычно курс лечения состоит из 20 – 25 инъекций с перерывом в день. Какие уколы от пародонтоза назначаются в случае, если заболевание перешло в тяжелую форму? При наличии воспалительного процесса на поздних стадиях заболевания можно лечить зубной пародонтоз уколами с синтетическим стимуляторами регенерации тканей по той же схеме.
Пластины от пародонтоза
Часто растворы и мази для лечения заболеваний пародонта оказываются недостаточно эффективными, так как быстро выводятся из полости рта со слюной. Поэтому приходится наносить средства в виде аппликаций при пародонтозе. Однако современное лечение пародонтоза предусматривает использование альтернативной формы препаратов, позволяющей активным веществам лучше проникать через эпителий для достижения высокого регенерационного эффекта. Это пластинки, изготовленные из природных полимеров (желатин, коллаген, альгинат натрия) и лекарственных веществ, улучшающих обменные процессы в тканях и повышающих тонус сосудов (минеральные компоненты, ферменты, травы, витамины, аминокислоты, органические кислоты, фитогормоны).
Как лечится пародонтоз пластинками?
Средство накладывают на десневой край после чистки зубов и аккуратно вдавливают в межзубные промежутки. Благодаря адгезивным свойствам пластины могут удерживаться на деснах в течение 6 – 10 часов. Затем их остатки удаляются теплой водой.
В инструкции к данным пластинкам написано, что они предназначены для защиты и оздоровления тканей пародонта. Но можно ли с их помощью вылечить запущенный пародонтоз? Ответ отрицательный. Данное средство не предназначено конкретно для лечения пародонтоза. Оно оказывает общеукрепляющее воздействие на весь пародонт в целом и больше подходит для облегчения симптомов гингивита и пародонтита в виде кровоточивости и воспаления десен.
Как лечить пародонтоз народными средствами?
Лечение зубного пародонтоза народными средствами не принесет результатов. Никакие полоскания или отвары не способны справиться с дистрофией костной ткани. А следовать советам из статей в Интернете, рекомендующих использовать перекись водорода или другие химические вещества для устранения пародонтоза, не только бессмысленно, но и опасно для здоровья. Важно вовремя понять, что это серьезное заболевание, требующее квалифицированной помощи врача-пародонтолога, и обратиться за лечением пародонтоза в стоматологию.
Профилактика пародонтоза
Профилактических мер по предотвращению появления и развития пародонтоза существует немного, поскольку патология связана с генетической предрасположенностью и нарушением обмена веществ в организме. В целом, врачи рекомендуют поддерживать общую гигиену полости рта за счет регулярной чистки зубов и использования зубной нити.
Следует также соблюдать определенную диету при пародонтозе и в целях профилактики заболевания. Рекомендуется употреблять в пищу больше молока, овощей, морепродуктов, растительных нерафинированных масел, ограничить употребление углеводов. Рацион питания при профилактике и лечении пародонтоза у взрослых должен включать в себя достаточное количество сырых овощей и фруктов, способствующих самоочищению зубов от налета и оказывающих массирующее воздействие на десны, улучшая их микроциркуляцию.
Источник https://medaboutme.ru/articles/chto_sleduet_znat_o_parodontoze/
Источник https://paracels66.ru/info/interesnoe/pitanie-pri-parodontoze
Источник https://www.startsmile.ru/parodontologiya/parodontoz/lechenie.html