Ангиотрофоневроз (болезнь Рейно)
Ангиотрофоневроз, или иначе болезнь Рейно, представляет собой заболевание, в основе развития которого лежит длительный вазоспазм (артериол). Клинически патология проявляется симптомами нарушения трофики тканей, питающиеся спазмированными кровеносными сосудами. Механизм развития представлен гипертонусом симпатического отдела нервной системы.
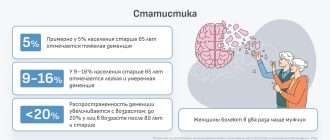
В большинстве случаев диагностируется двустороннее поражение сосудов верхних конечностей. Болезнь Рейно регистрируется у 3-5% населения, причем женщины страдают в 5 раз чаще.
Впервые заболевание было описано врачом из Франции Морисом Рейно, еще в 1862 году.
Причины возникновения
Ведущей причиной возникновения болезни является отягощенная наследственность. Среди предрасполагающих факторов выделяют:
- частые переохлаждения как общего, так и локального характера;
- хронические болезни эндокринной системы (гормональные нарушения, органическая патология щитовидной, половых желез);
- частое травмирование пальцев рук и стоп;
- тяжелые психоэмоциональные стрессы, вследствие чего нарушается нервная регуляция, и наблюдаются гормональные колебания.
В большинстве случаев заболевание диагностируется в возрасте 20-40 лет, нередко протекает с мигренью. Согласно статистическим сведениям ангиотрофоневроз чаще регистрируется у пианистов и машинисток.
Клиническая симптоматика
Различают три стадии ангиотрофоневроза:
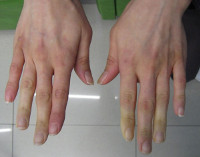
- Вазоспастическая, когда непродолжительный спазм сосудов охватывает 2-3 пальца кисти или стопы. Симптоматически это проявляется похолоданием пальцев, зябкостью, локальной бледностью кожных покровов и потливостью. После расширения кровеносных сосудов наблюдается гиперемия кожи и тепло в пальцах.
- Ангиопаралитическая, при которой вся кисть (ладонь, пальцы) приобретают синеватый оттенок, появляется тканевой отек, и ощущается пастозность пальцев рук и ног;
- Трофопаралитическая — характеризуется формированием панариция и трофических язв, появляются некротические очаги в мягких тканях пальцев, отторжение которых сопровождается появлением длительно незаживающих язв.
Диагностика
Врач первым делом анализирует клинические симптомы. Для пациентов с болезнью Рейно характерно нарушение местного кровотока в мелких сосудах, вследствие чего они предъявляют жалобы на потливость, зябкость, а также побледнение кожи и похолодание пальцев при снижении температуры окружающей среды.
С диагностической целью проводится реовазография конечностей, что требуется для установления тяжести нарушения микроциркуляции. Стоит помнить, что у пациентов с болезнью Рейно не наблюдаются расстройства кровотока в магистральных кровеносных сосудах.
Лечение
Лечебная тактика при ангиотрофоневрозе может иметь консервативное или хирургическое направление.
Ангионеврозы ( Ангиотрофоневрозы )
Ангионеврозы — это группа заболеваний периферических сосудов, обусловленных локальным нарушением регуляции сосудистого тонуса. Основными клиническими симптомами являются боль, изменение цвета, температуры, чувствительности и трофики кожных покровов поражённой области. В процессе диагностики опираются на клинические данные, результаты гемодинамических и микроциркуляторных исследований (ангиографии, УЗДГ, капилляроскопии, реовазографии). Консервативная терапия осуществляется с использованием сочетания сосудистых и витаминных фармпрепаратов, дополняется физиотерапией и санаторным лечением. По показаниям проводится удаление вовлечённых в патологический процесс симпатических узлов.
МКБ-10
Общие сведения
Ангионеврозы — обобщающее понятие, объединяющее разнообразную патологию, возникающую вследствие расстройства адекватной иннервации моторики периферических артерий и вен преимущественно мелкого калибра. К данной группе заболеваний относят синдром Рейно, розацеа, болезнь Рейля, эритромелалгию, акроцианоз и пр. В современной литературе по практической неврологии встречается также название «вегето-сосудистые неврозы», при сочетании вазомоторных и трофических расстройств применяется термин «ангиотрофоневрозы». Ангионеврозы относятся к функциональным сосудистым расстройствам. В отличие от органических сосудистых заболеваний (облитерирующего эндартериита, диабетической ангиопатии) они не сопровождаются морфологическими изменениями сосудистой стенки.

Причины ангионеврозов
Расстройством может возникать первично как самостоятельная нозология или вторично, в качестве отдельного синдрома основного заболевания. К расстройству вазомоторной регуляции приводят неблагоприятные внешние воздействия, обменные и эндокринные нарушения. Основными этиофакторами выступают:
- Переохлаждение. Этиологическую роль играет сильное переохлаждение конечностей, лица с признаками обморожения. Воздействие низких температур на периферические нервы и нервные окончания провоцирует к их повреждение и последующую дисфункцию.
- Травмы. Повреждения тканей конечностей сопровождается компрессией сосудисто-нервных пучков, травмированием нервных волокон с нарушением их регулирующей функции. В некоторых случаях ангионеврозы являются следствием неполного восстановления нервных стволов после травмы нерва.
- Интоксикации. Провоцирующим фактором может выступать токсическое воздействие солей свинца, паров ртути, ядохимикатов, никотина, алкоголя. Вазомоторная дисрегуляция возможна вследствие отравления угарным газом.
- Вибрация. Ангионевроз является одной из классических составляющих вибрационной болезни. Сосудистые нарушения обусловлены регуляторной дисфункцией нервного аппарата, возникающей при длительных повторных воздействиях вибрации.
- Гормональные нарушения. Отдельные ангионеврозы связывают с расстройством функции надпочечников (гиперкортицизмом), щитовидной железы (гипотиреозом). Поскольку женщины заболевают существенно чаще мужчин, определённую роль отводят женским половым гормонам.
У некоторых пациентов вегето-сосудистый невроз развивается как профессиональное заболевание. Наиболее подвержены риску возникновения патологии работники, подвергающиеся воздействию сразу нескольких неблагоприятных факторов. Например, ремонтники, укладчики дорог трудятся в условиях вибрации, холода, повышенной механической нагрузки на верхние конечности с возможной микротравматизацией пальцев.
Патогенез
Нервная регуляция сосудистого тонуса осуществляется многоуровневой системой, включающей нервные окончания, периферические нервы, симпатические ганглии, вегетативные центры головного мозга. Уровень и механизм возникновения функциональных нарушений, обуславливающих ангионеврозы, неясен и имеет свою специфику в каждом конкретном случае. Преимущественно поражаются мелкие артерии дистальных отделов: пальцев, ушных раковин, носа, щёк.
Дисрегуляция тонуса приводит к избыточной дилатации или спазму сосудов. В первом случае ток крови замедляется, диаметр сосудов увеличивается, они наполняются кровью, что обуславливает местную гиперемию (покраснение), гипертермию (повышение температуры) кожных покровов. Из-за повышения проницаемости сосудистой стенки возникает отёк тканей. Во втором случае просвет сосудов и кровенаполнение уменьшаются, что сопровождается бледностью и похолоданием кожи в месте дисциркуляции. При длительном течении наблюдаются трофические изменения, происходящие в тканях вследствие нарушения микроциркуляции.
Классификация
По этиологическому признаку ангионеврозы подразделяются на холодовые, посттравматические, токсические, нейрогенные, вибрационные и т. п. В клинической практике большое значение имеет определение основного патогенетического компонента вазомоторных расстройств. В соответствии с указанным критерием ангионеврозы классифицируют на:
- Спастические. Преобладает чрезмерное увеличение тонуса артерий, приводящее к сужению их просвета. Наиболее распространёнными заболеваниями данной группы являются синдром Рейно, акропарестезии, болезнь Рейля, акроцианоз.
- Дилатационные. Вазомоторные нарушения заключаются преимущественно в понижении сосудистого тонуса, расширении просвета артерий. Ангионеврозы этой группы включают болезнь Митчелла, синдром Мелькерссона-Розенталя, розацеа.
- Сочетанные. Наблюдается чередование вазоспастических и дилатационных состояний. К сочетанным поражениям относится синдром мраморной кожи (ливедо).
Симптомы ангионеврозов
Клиническая картина большинства вегето-сосудистых неврозов складывается из болезненных пароксизмов вазоконстрикции и/или дилатации. Продолжительность приступа варьирует от 2-3 минут до нескольких часов. Изменения носят локальный характер, охватывают один или несколько пальцев, ушную раковину, нос, иногда – всю стопу, кисть, лицо. Каждое заболевание отличается определенными особенностями пароксизмов, течением патологического процесса. Вторичные ангионеврозы сопровождаются симптоматикой, характерной для основного заболевания.
Синдром Рейно составляет 70-80% всех пароксизмальных нарушений кровообращения конечностей. Проявляется ангиоспастическими эпизодами, провоцируемыми психоэмоциональным перенапряжением, холодом, курением. В типичном случае изменения охватывают IV и II пальцы кистей и стоп, реже — нос, наружное ухо, подбородок. Указанные части тела холодеют, приобретают белую окраску. Пациенты жалуются на онемение, а затем — на жжение, боль. В межприступный период отмечается похолодание, гипергидроз, цианотичность пальцев стоп, кистей.
Болезнь Рейля (синдром «мёртвого» пальца) протекает с ангиоспастическими пароксизмами в сосудах пальцев кистей, иногда — стоп. Чаще всего приступ начинается после холодового воздействия, сильного эмоционального переживания. Поражённый палец внезапно становится холодным, мертвенно бледным, теряет чувствительность. После пароксизма естественный цвет кожи, температура и сенсорные ощущения восстанавливаются.
Акроцианоз проявляется цианотичным оттенком кожных покровов, симметрично возникающим в дистальных отделах конечностей при их опускании, пребывании в холоде. Определяется влажность кожи, пастозность тканей. Подъём и согревание конечности приводят к восстановлению её здорового состояния.
Эритромелалгия (болезнь Митчелла) характеризуется ангиодилатационными пароксизмами с жгучим болевым синдромом, гиперемией, отёчностью. В большинстве случаев изменения возникают в большом пальце стопы, реже — в обеих стопах одновременно. Возможно поражение кистей, носа, ушей, женской груди. Эритромелалгическая атака провоцируется сдавлением (обувью, одеждой, одеялом), перегревом, свисанием конечности. Между приступами сохраняются остаточные сосудистые изменения, наблюдаются трофические нарушения.
Болезнь Мелькерссона-Розенталя отличается постоянством клинических проявлений, локализацией патологических изменений в пределах лицевой области. Сосудистая дилатация носит перманентный характер, сопровождается нарушением оттока крови. Результатом является стойкий отёк губ, синюшность, припухлость и складчатость языка. Прочие части лица (веки, щёки) поражаются намного реже. Ангионевроз сочетается с невритом лицевого нерва.
Розацеа выражается в постоянной гиперемии носа, щек, подбородка, лба. В зоне покраснения обнаруживаются сосудистые звездочки, эритематозные высыпания. Стойкое расширение сосудистой сети со временем приводит к припухлости, шероховатости, уплотнению кожи. Возможно поражение параорбитальной зоны и век.
Ливедо возникает вследствие спастико-атонического состояния капиллярной сети. Проявляется чередованием бледных и синюшных участков кожи, напоминающим мраморный рисунок. Типичная локализация ливедо — кожа голеней, бёдер. Патология характерна для молодых женщин.
Осложнения
Перманентные и пароксизмальные нарушения кровоснабжения тканей поражённой области со временем приводят к формированию трофических расстройств. Возникает сухость, повышенная ранимость кожи, ломкость ногтей. В запущенных случаях формируются длительно незаживающие рецидивирующие трофические язвы. Возможно появление стойких сенсорных расстройств: гипестезии (понижения чувствительности кожи), гиперпатии (патологического восприятия внешних раздражителей). Розацеа периорбитальной локализации осложняется поражением глаз, развитие розацеа-кератита опасно прогрессирующим снижением зрения.
Диагностика
Ангионеврозы диагностируются на основании клинических данных, осмотра невролога, сосудистого хирурга. Исследование лежащих в их основе гемодинамических нарушений осуществляется в межприступном периоде и в ходе выполнения провокационных проб. С целью выявления или исключения вторичного характера сосудистого невроза может потребоваться консультация ревматолога, токсиколога, генетика, эндокринолога, флеболога. Диагностика ангионеврозов, обусловленных профессиональной деятельностью, производится профпатологом. Основными составляющими диагностического поиска являются:
- Опрос и осмотр. В ходе опроса выясняют частоту, продолжительность, характер пароксизмов, провоцирующие факторы, наличие вредных привычек, неблагоприятных условий труда.
- Лабораторные исследования. Диагностическую значимость имеет определение уровня катехоламинов крови, ревматоидного фактора. По показаниям выполняется исследование концентрации гормонов щитовидной железы (тироксина, трийодтиронина), кортизола.
- Оценка гемодинамики. Позволяет оценить состояние крупных и средних сосудов, исключить их органическую патологию. Применяется дуплексное сканирование, УЗДГ сосудов конечностей, ангиография. Отсутствие патологических изменений подтверждает диагноз ангионевроза.
- Исследование микроциркуляции. Выявляет характерные изменения (спазм, дилатацию) микроциркуляторного русла. Производится методами капилляроскопии, лазерной допплерографии, реовазографии, термографии. На начальных этапах заболевания в межпароксизмальном периоде патологические изменения могут отсутствовать.
- Провокационные пробы. Обычно используются холодовая и тепловая пробы. Исследование микроциркуляции в условиях действия провоцирующего фактора показано при отсутствии объективных изменений в периоде между приступами.
Ангионеврозы дифференцируют с полиневропатиями, рожистым воспалением, панникулитом, ангиокератомами при болезни Фабри. В случае выраженного отёка требуется исключение лимфостаза. Дифдиагностика с органическими сосудистыми заболеваниями (эндокринными ангиопатиями, облитерирующим атеросклерозом, эндартериитом, амилоидозом, васкулитом) проводится по данным гемодинамических исследований.
Лечение ангионеврозов
Поскольку патогенетические механизмы точно не определены, терапия носит преимущественно симптоматический характер. Консервативное лечение осуществляется комплексно с применением медикаментозных, физических, физиотерапевтических методов. При его малой эффективности возможны хирургические вмешательства. Основными направлениями комплексной терапии являются:
- Купирование пароксизма. При вазоконстрикции производят согревание конечностей, введение сосудорасширяющих препаратов: спазмолитиков, симпатолитиков. При вазодилатации для улучшения оттока крови конечности придают возвышенное положение, осуществляют осторожное введение сосудосуживающих средств (адреналина).
- Межпароксизмальная фармакотерапия. Для предупреждения повторных приступов при спастических формах применяют спазмолитики, ганглиоблокаторы, агонисты кальция, дезагреганты. Дилатационные ангионеврозы являются показанием к назначению сосудосуживающих фармпрепаратов, кофеина. В комплексном лечении используют витамины группы В, рутин, аскорбиновую кислоту.
- Физиотерапия. Рекомендована в период между пароксизмами. Применяется гальванизация, дарсонвализация, рефлексотерапия, грязелечение. Показано санаторно-курортное лечение с сероводородными, радоновыми водами.
- Удаление симпатических ганглиев. При недостаточной эффективности консервативных методик проводится грудная или поясничная симпатэктомия. Операция позволяет уменьшить число и выраженность вазомоторных приступов.
При незначительной выраженности клинических проявлений акроцианоза, ливедо терапия не требуется. В случае розацеа эффективно лазерное лечение, криотерапия, фотокоагуляция дилатированных сосудов. При болезни Мелькерссона-Розенталя дополнительно назначают глюкокортикостероиды, по показаниям выполняют хирургическую декомпрессию лицевого нерва.
Прогноз и профилактика
Ангионеврозы не представляют опасности для жизни пациента, но имеют длительное хроническое течение. Лечение облегчает состояние больных, позволяет сохранять трудоспособность, улучшает качество жизни. Прогноз вторичных сосудистых неврозов зависит от успешности терапии базового заболевания. Акроцианоз во многих случаях самостоятельно разрешается при достижении половой зрелости. Первичные превентивные меры сводятся к исключению травм, интоксикаций, неблагоприятных физических факторов, профессиональных вредностей, поддержанию нормального гормонального фона. Вторичная профилактика включает изменение условий работы, отказ от курения, избегание вынужденного положения конечности, переохлаждения, перегревания, стрессовых ситуаций.
1. Ангиотрофоневрозы. Эритромелалгия у 11-летнего ребенка/ Тамразова О.Б., Молочков А.В., Коренькова О.В., Новиков К.А.// Альманах клинической медицины. — 2016 — №1.
Атеросклероз сосудов нижних конечностей у взрослых
Атеросклеротическое повреждение артерий в области нижних конечностей — одна из частых причин боли в ногах, изменения походки и сильной хромоты. А тяжелых случаях может развиться гангрена, а это грозит ампутацией. Выясним все про эту болезнь вместе с экспертом

Если артерии в ногах сужены более, чем на 50% из-за бляшек на их стенках, возникают крайне неприятные симптомы, проблемы с походкой, которые без лечения могут привести к инвалидности.
Что такое атеросклероз
Атеросклероз – это серьезное заболевание, связанное с нарушением обмена веществ, преимущественно метаболизмом жиров, при котором меняется соотношение «плохого» холестерина к «хорошему», а также некоторых других липидных компонентов. В результате страдают стенки артерий, из-за бляшек сужается их внутренний просвет, нарушается кровообращение и доставка в ткани кислорода, питательных веществ. Это приводит к серьезным расстройствам в работе органов или тканей из-за гипоксии, вплоть до гибели клеток (некроза).
Причины атеросклероза сосудов нижних конечностей у взрослых
Основные причины поражения сосудов в области нижних конечностей – нарушение обмена жиров, при котором стенки покрываются жировым налетом, пропитываются им, из-за чего страдает их эластичность. Также в крупных артериях образуются бляшки, которые могут сужать просвет. Дополняют проблему образующиеся в стенках сосудов соединительная ткань и отложения кальция. В итоге артерии сильно повреждаются, через них притекает меньше крови к тканям стопы, голени, колена, что ведет к нарушению поступления к клеткам питательных веществ и кислорода. Если кислорода критически мало, сосуды закупорены тромбами, может развиться даже гангрена.
Факторы риска атеросклероза в артериях ног такие же, как и для любой другой формы этой болезни. Есть две группы:
- неустранимые – возраст пациента, неблагоприятная наследственность, принадлежность к мужскому полу, наступление менопаузы;
- устранимые – наличие вредных привычек, избыточный вес, расстройства обмена веществ, малоподвижность, нездоровое питание, стрессы.
Симптомы проявляются, если просвет сужен на 50 — 75% и более. Чаще всего страдают нижняя часть брюшной аорты – у 33% людей атеросклероз поражает аорто-подвздошный сегмент, у 66% – бедренно-подколенный.

Симптомы атеросклероза сосудов нижних конечностей у взрослых
Симптомы возникают из-за того, что нижние конечности получают меньше кислорода и питательных веществ, из-за чего нарушается работа мышц и нервов. Самые частые признаки поражения:
- непереносимость физических нагрузок – ноги быстро устают даже во время обычной ходьбы;
- перемежающаяся хромота – интенсивная боль или жжение в ногах после нагрузки, что требует остановки и отдыха;
- нейропатия – нарушение питания нервов из-за чего возникают мурашки, онемение ног или судорожные сокращения;
- изменение цвета кожи – бледность, сухость, постоянно сниженная температура, особенно в стопе;
- снижение количества подкожно жировой клетчатки в области голени и бедра;
- атрофия мышц – одна нога по объему может быть значительно тоньше другой;
- нарушение работы волосяных фолликулов – волосы становятся тонкими, редкими, выпадают;
- кожа на стопах утолщается, ногти становятся выпуклыми, мутными, деформируются.
Чем сильнее поражена артерия, тем тяжелее будет изменения. При резком сужении сосуда могут возникать сильные боли, нарушение питания тканей вплоть до развития гангрены.

Лечение атеросклероза сосудов нижних конечностей у взрослых
Такая патология чаще возникает у мужчин и в пожилом возрасте. Без своевременного лечения изменения в ногах будут только усиливаться, что в итоге может привести к инвалидности, проблемам с ходьбой, а при осложнениях – потере части конечности из-за гангрены.
Диагностика
При обследовании врач первым делом оценивает пульс в области артерий на ногах. Это помогает не только определить проблему, но и примерную локализацию бляшки. Также он прослушает фонендоскопом область артерии – по характеру шума можно определить повреждение стенок сосуда.
Для уточнения диагноза доктор также проведет ряд тестов и анализов:
- измерит лодыжечно-плечевой индекс (сравнит давление на руках и ногах – в норме он составляет 1). Если показатель ниже 0,7, проблема серьезная;
- сделает УЗИ с доплерометрией, чтобы оценить состояние кровотока в артериях;
- назначит рентгеноконтрастную ангиографию, чтобы увидеть дефекты наполнения кровью;
- проведет биохимический анализ крови и липидограмму, где будут видны изменения уровня липидов плазмы;
- проверит уровень гомоцистеина (высокая концентрация повышает риск болезни).

Современные методы лечения
Лечение должно быть комплексным. Врач обязательно посоветует влиять на те факторы риска, которые можно корректировать – питание, вредные привычки, вес. Кроме того для лечение атеросклероза используют ряд препаратов:
- статины для снижения уровня вредных липидов плазмы;
- препараты для коррекции уровня гомоцистеина – фолиевая кислота, витамин В12;
- средства для нормализации свертывания и профилактики тромбов;
- средства, расширяющие сосуды;
- спазмолитики;
- препараты-аналоги простагландинов.
Для устранения боли врач может рекомендовать нестероидные препараты против воспаления местно.
В запущенных случаях необходимо хирургическое лечение. В зависимости от возраста, общего состояния, локализации поражения подбирают методики, которые будут наиболее эффективны – это стентирование и баллонная ангиопластика, шунтирование пораженной артерии, удаление тромбов из артерии, частичное удаление пораженной артерии с заменой на протез. Если развилась гангрена, показана ампутация конечности.
Профилактика атеросклероза сосудов нижних конечностей у взрослых в домашних условиях
Профилактика атеросклероза – это здоровый образ жизни. Чаще и больше двигайтесь, уменьшите в рационе жирную и сладкую пищи, алкоголь, откажитесь от курения, постепенно снижайте массу тела, чаще гуляйте.
Не менее важно, чтобы вы регулярно посещали врача, проходили диспансеризацию и корректировали все изменения в состоянии здоровья.
Популярные вопросы и ответы
Об особенностях атеросклероза в области нижних конечностей и возможных осложнениях болезни, способах ее лечения различными нетрадиционными методами мы поговорили с врачом-кардиологом Тамазом Гаглошвили.
Какие могут быть осложнения при атеросклерозе сосудов нижних конечностей?
Симптомы могут появиться только при стенозирующем атеросклерозе артерий нижних конечностей, то есть, когда бляшки закрывают просвет более, чем на 50%. При нестенозирующем атеросклерозе обычно человека ничего не беспокоит, и он не обследуется, не подозревая о проблеме.
Осложнения атеросклероза нижних конечностей – это перемежающая хромота, которая проявляется болью в ногах при ходьбе, обычно в икроножных мышцах. И эта боль заставляет человека остановиться, побыть немного в покое, пока она не утихнет.
Боль – это сигнал организма, что что-то не в порядке, а именно – при физической нагрузке мышцам ног требуется большее количество крови с кислородом, а в связи с атеросклерозом, который нарушает кровоток – происходит дисбаланс: потребность мышц повышается, а поступление крови снижается! И эта боль – проявление ишемии (кислородного голодания) мышц нижних конечностей.
Атеросклеротические бляшки могут разорваться, и на их месте образуется тромбы, а данное состояние (особенно если вовремя не обратиться к врачу) может привести к гангрене и ампутации нижних конечностей.
Когда обращаться к врачу при атеросклерозе сосудов нижних конечностей?
Если появилась перемежающая хромота, надо срочно идти к врачу – сосудистому хирургу. Но, если человек курит, имеет лишний вес или ожирение, диабет, отягощенную наследственность – не стоит дожидаться перемежающей хромоты, а в плановом порядке сделать ряд обследований, в первую очередь это УЗИ сосудов ног, сдать кровь на липидограмму.
Можно ли лечить атеросклероз сосудов нижних конечностей народными средствами?
Лечить атеросклероз народными средствами или БАДами крайне не рекомендую! Человек просто упускает и растрачивает драгоценное время, используя бесполезные методы терапии. Запомните: не существует лекарств, капельниц и манипуляций которые чистят сосуды! Их нет! Если вам предлагают почистить сосуды, перед вами мошенники.
Можно ли вылечить атеросклероз полностью?
Процесс атеросклероза можно существенно затормозить и вызвать небольшую регрессию, то есть уменьшение атеросклеротических бляшек. Но полностью избавиться не получится. К сожалению, таких лекарств на сегодняшний день не существует.
Источник https://flebolog.kiev.ua/articles/angiotrofonevroz-bolezn-reyno/
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_neurology/angioneurosis
Источник https://www.kp.ru/doctor/bolezni/ateroskleroz-sosudov-nizhnih-konechnostej-u-vzroslyh/