ВИЧ-инфекция у взрослых
Категории МКБ: Болезнь, вызванная вирусом иммунодефицита человека [вич], проявляющаяся в виде других состояний (B23), Болезнь, вызванная вирусом иммунодефицита человека [вич], неуточненная (B24), Болезнь, вызванная вирусом иммунодефицита человека [вич], проявляющаяся в виде других уточненных болезней (B22), Болезнь, вызванная вирусом иммунодефицита человека [вич], проявляющаяся в виде злокачественных новообразований (B21), Болезнь, вызванная вирусом иммунодефицита человека [вич], проявляющаяся в виде инфекционных и паразитарных болезней (B20), Острый ВИЧ-инфекционный синдром (B23.0)
Общая информация
Краткое описание
Одобрено
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «12» мая 2017 года
Протокол №22
ВИЧ-инфекция — инфекционная болезнь, развивающаяся в результате многолетнего персистирования в лимфоцитах, макрофагах и клетках нервной ткани вируса иммунодефицита человека (далее — ВИЧ), характеризующаяся медленно прогрессирующим дефектом иммунной системы, который приводит к гибели больного от вторичных поражений, описанных как синдром приобретенного иммунодефицита (далее — СПИД).
I. ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| B20 | Болезнь, вызванная вирусом иммунодефицита человека (ВИЧ), проявляющаяся в виде инфекционных и паразитарных болезней. |
| B21 | Болезнь, вызванная вирусом иммунодефицита человека (ВИЧ), проявляющаяся в виде других уточненных болезней. |
| B22 | Болезнь, вызванная вирусом иммунодефицита человека (ВИЧ), проявляющаяся в виде злокачественных новообразований. |
| B23 | Болезнь, вызванная вирусом иммунодефицита человека (ВИЧ), проявляющаяся в виде других состояний. |
| B24 | Болезнь, вызванная вирусом иммунодефицита человека (ВИЧ), неуточненная. |
Дата пересмотра протокола: 2017 год
Сокращения, используемые в протоколе:
| 3TC – | Ламивудин |
| AZT ZDV – | Зидовудин |
| COBI – | Кобицистат |
| ddI – | Диданозин |
| DRV – | Дарунавир |
| DRV/c – | Дарунавир, бустированный кобицистатом |
| DRV/r – | Дарунавир, бустированный ритонавиром |
| DTG – | Долутегравир |
| EFV – | Эфавиренз |
| ETV – | Этравирин |
| FTC – | Эмтрицитабин |
| HBcAg – | Ядерный антиген вируса гепатита B |
| HBsAg – | Поверхностный антиген вируса гепатита B |
| HLA-B*5701 – | Аллель 5701 локуса B главного комплекса гистосовместимости человека |
| IgG – | Иммуноглобулин G |
| IgM– | Иммуноглобулин M |
| LPV/r – | Лопинавир, бустированный ритонавиром |
| MTB/RIF – | Быстрый молекулярный тест для выявления микобактерии туберкулеза, а также мутации, указывающие на устойчивость к рифампицину. |
| MVC – | Антагонист хемокиновых рецепторов CCR5 — маравирок |
| NVP – | Невирапин |
| RAL – | Ралтегравир |
| RPV – | Рилпивирин |
| RTV – | Ритонавир |
| TDF – | Тенофовир |
| TPV – | Типранавир |
| АВС – | Абакавир |
| АлАТ– | Аланинаминотрансфераза |
| АРВП – | Антиретровирусный препарат |
| АРТ– | Антиретровирусная терапия |
| АсАТ– | Аспартатаминотрансфераза |
| БК – | Бактериоскопическое исследование мокроты |
| ВГD– | Вирус гепатита D |
| ВГВ – | Вирус гепатита B |
| ВГС – | Вирус гепатита С |
| ВИЧ – | Вирус иммунодефицита человека |
| ВН – | Вирусная нагрузка |
| ВСВИ – | Воспалительный синдром восстановления иммунитета |
| ЖКТ – | Желудочно-кишечный тракт |
| ИБ – | Иммунный блоттинг |
| ИБС – | Ишемическая болезнь сердца |
| ИИ – | Ингибиторы интегразы |
| ИП – | Ингибиторы протеазы |
| ИППП – | Инфекции, передаваемые половым путем |
| ИС – | Ингибитор слияния |
| ИФА – | Иммуноферментный анализ |
| ИХА – | Иммунохроматографический анализ |
| КТ – | Компьютерная томография |
| ЛЖВ – | Люди, живущие с ВИЧ (ВИЧ-инфицированные) |
| ЛПВП – | Липопротеины высокой плотности |
| ЛПНП – | Липопротеины низкой плотности |
| МАК – | Микобактериум авиум комплекс |
| МНН – | Международное непатентованное наименование |
| МРТ – | Магнитно-резонансная томография |
| НИОТ – | Нуклеозидные/нуклеотидные ингибиторы обратной транскриптазы |
| ННИОТ – | Ненуклеозидные ингибиторы обратной транскриптазы |
| ОАК – | Общий анализ крови |
| ОАМ – | Общий анализ мочи |
| ОИ – | Оппортунистические инфекции |
| ОПП – | Острая почечная недостаточность |
| ПМЛ – | Прогрессирующая многоочаговая лейкоэнцефалопатия |
| ПМСП – | Первичная медико-санитарная помощь |
| ПЦР – | Полимеразная цепная реакция |
| РНГА – | Реакция непрямой гемагглютинации |
| СПИД – | Синдром приобретенного иммунодефицита |
| УД – | Уровень доказательности |
| УЗИ – | Ультразвуковое исследование |
| ФГДС – | Фиброгастродуоденоскопия |
| ЦМВ – | Цитомегаловирус |
| ЦНС – | Центральная нервная система |
| ЭКГ – | Электрокардиограмма, электрокардиография |
Пользователи протокола: врачи общей практики, терапевты, инфекционисты, лаборанты, фтизиатры, акушер-гинекологи.
Категория пациентов: взрослые, беременные
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |

Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 5500 KZT / 27 BYN — 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
:
Клинические стадии ВИЧ-инфекции по классификации ВОЗ у взрослых.
Клиническая стадия 1:
· бессимптомное течение ВИЧ-инфекции;
· персистирующая генерализованная лимфаденопатия.
Клиническая стадия 2:
· необъяснимая умеренная потеря веса ( · рецидивирующие инфекции дыхательных путей (синусит, ангина, средний отит, фарингит);
· опоясывающий лишай;
· ангулярный хейлит;
· рецидивирующие язвы полости рта;
· зудящая папулезная (или иная)сыпь;
· онихомикозы;
· себорейный дерматит.
Клиническая стадия 3:
· необъяснимая сильная потеря веса (>10% от предполагаемой или измеренной массы тела);
· необъяснимая хроническая диарея длительностью более месяца;
· необъяснимая персистирующая лихорадка (перемежающаяся или постоянная, длительностью более месяца);
· персистирующий кандидозный стоматит;
· волосатая лейкоплакия полости рта;
· туберкулез легких;
· тяжелые бактериальные инфекции (например, пневмония, эмпиема, гнойный
· миозит, инфекции костей и суставов, менингит, бактериемия);
· острый язвенно-некротический стоматит, гингивит или периодонтит;
· необъяснимые анемия (
Клиническая стадия 4:
· синдром кахексии, обусловленный ВИЧ;
· пневмоцистная пневмония;
· тяжелая рецидивирующая бактериальная пневмония;
· хронический герпес (оролабиальный, генитальный или аноректальный длительностью более месяца или висцеральный любой локализации);
· кандидозный эзофагит (или кандидоз трахеи, бронхов или легких);
· внелегочный туберкулез;
· саркома Капоши;
· цитомегаловирусная инфекция (ретинит или поражение других органов);
· токсоплазмоз центральной нервной системы;
· ВИЧ-энцефалопатия;
· внелегочный криптококкоз, включая менингит;
· диссеминированные инфекции, вызванные атипичными микобактериями;
· прогрессирующая многоочаговая лейкоэнцефалопатия;
· хронический криптоспоридиоз;
· хронический изоспориаз;
· диссеминированные грибковые инфекции (внелегочный гистоплазмоз, кокцидиоидоз);
· лимфома головного мозга или B-клеточная неходжкинская лимфома;
· ВИЧ-ассоциированная нефропатия;
· ВИЧ-ассоциированная кардиомиопатия с клиническими проявлениями;
· рецидивирующий сепсис (включая сальмонеллезный);
· инвазивный рак шейки матки;
· атипичный диссеминированный лейшманиоз.
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ [4 — 28]
Диагностические критерии[4 — 11]
Жалобы: характерных жалоб нет, возможны длительная лихорадка, потеря веса, увеличение лимфатических узлов.
При первичном обращении, с пациентом проводится психосоциальное консультирование о положительном ВИЧ статусе. Пациент подписывает лист конфиденциального собеседования, форма №264-7/у (приказ МЗ РК №907 от 23.11.2010 года).
Анамнез:
Заболевание начинается постепенно.
Эпидемиологический анамнез:
Источник ВИЧ-инфекции – зараженный человек, находящийся в любой стадии болезни, в том числе и в периоде инкубации.
Анализ степени контакта с лицами с подобными заболеваниями с учетом состоявшегося механизма и пути передачи инфекции:
| Пути передачи | Характеристика | УД* |
| Половой | половой контакт с инфицированным партнером с определяемой вирусной нагрузкой | В |
| Парентеральный | немедицинские и медицинские инвазивные процедуры, гемотрансфузии, трансплантация органов и тканей. | В |
| Вертикальный | от ВИЧ-инфицированной матери ребенку во время беременности, в родах, после родов. | В |
Примечание — *уровень доказательности
Предрасполагающие факторы:
· признаки выраженного иммунодефицита у ВИЧ-инфицированного партнера;
· развернутая клиническая стадия у ВИЧ-инфицированного партнера.
Факторы риска:
· наличие заболеваний, передаваемых половым путем;
· наличие повреждений кожных покровов;
· нарушение целостности слизистых покровов;
· различные сексуальные практики;
· использование общего инструментария при употреблении инъекционных наркотиков;
· переливание непроверенной крови и ее компонентов;
· использование необработанного медицинского инструментария;
· грудное вскармливание.
Физикальные обследования:
· потеря веса — потеря веса (<10%), сильная потеря веса (>10%), кахексия;
· температура тела (лихорадка более месяца);
· частота дыхания (одышка в покое);
· увеличение лимфатических узлов;
· дерматиты, везикулезные, папулезные высыпания;
· ретинит;
· стоматит, язвенно-некротические поражения, разрастание слизистой полости рта, преимущественно боковой поверхности языка;
· кашель, одышка, хрипы;
· кардиомиопатия;
· диарея, увеличение печени и селезенки, дисфагия;
· признаки следующих заболеваний: нефропатия,инфекция, вызванная вирусом папилломы человека (остроконечные кондиломы половых органов и заднего прохода, рак шейки матки);
· нарушение когнитивных функций (Приложение 1), парезы, симптомы нейропатии, нарушение сознания, менингеальные синдром.
Лабораторные исследования:
· Общий анализ крови: лейкопения, лимфоцитоз, нормальное или повышенное СОЭ, анемия, тромбоцитопения;
· Общий анализ мочи: протеинурия, цилиндрурия;
· Биохимический анализ крови: повышение уровня креатинина и мочевины в крови, гипонатриемия, гипокалиемия (при развитии ОПП), уровень глюкозы натощак; холестерин (ЛПВП, ЛПНП); триглицериды, липаза;
Серологический анализ крови:
· иммунохроматографический (иммуноферментный) анализ на ВИЧ (ИХА/ИФА);
· иммуноблоттинг (ИБ) для подтверждения диагноза ВИЧ;
· число лимфоцитов CD4 (абсолютное и процентное содержание) — двукратное измерение с интервалом не менее 7 дней для оценки степени тяжести;
· тестирование на носительство аллеляHLA-B*5701 перед назначением схем АРТ, содержащих Абакавир;
· иммунохроматографический (иммуноферментный) анализ на гепатит С (anti-HCV) и гепатит В (HBsAg);
· тест на сифилис(ИФА);
· тест на беременность перед началом АРТ.
Полимеразная цепная реакция РНК ВИЧ:
· обнаружение в крови РНК ВИЧ, определение вирусной нагрузки;
· генотипическое исследование устойчивости ВИЧ при неэффективности АРТ;
· ПЦР качественный на РНК ВГС при положительном ИХА/ИФА на anti-HCV;
· ПЦР качественный на ДНК ВГВ при положительном ИХА/ИФА на HBsAg.
Тестирование на ВИЧ быстрыми методами диагностики (экспресс-тестирование):
· иммунохроматографический (иммуноферментный) анализ на ВИЧ (ИХА/ИФА) у беременных женщин: при постановке на учет, в сроке 28-30 недель (двукратное обследование), перед прерыванием беременности, при поступлении на роды без обследования на ВИЧ или с однократным результатом обследования на ВИЧ более 3 недель назад до поступления на роды,
· обследование на ВИЧ половых партнеров беременных женщин при обращении;
· экспресс — тестирование на ВИЧ, с последующим обследованием в ИФА беременных женщин, поступивших на роды без обследования на ВИЧ, обследованные однократно за 3 недели и более назад до поступления на роды или поступившие на роды без обменной карты, а также женщин из ключевых групп населения (употребляющие инъекционные наркотики, работники секс-бизнеса, половые партнеры лиц, употребляющие инъекционные наркотики или людей, живущих с ВИЧ); родовспомогательные учреждения своевременно планируют и закупают антиретровирусные препараты и экспресс тесты для проведения экспресс тестирования на ВИЧ беременных женщин и антиретровирусного лечения в родах, исходя из вероятных потребностей;
· экспресс — тестирование на ВИЧ, с последующим обследованием в ИФА пострадавшего лица в аварийной ситуации; медицинские учреждения своевременно планируют и закупают экспресс тесты для проведения экспресс тестирования на ВИЧ пострадавших лиц в аварийной ситуации, исходя из вероятных потребностей;
· экспресс — тестирование на ВИЧ, с последующим обследованием в ИФА ключевых групп населения (лица, употребляющие инъекционные наркотики, работники секс-бизнеса, мужчины, имеющие половые контакты с мужчинами) в пунктах доверия, дружественных кабинетах, неправительственных организациях.
| Метод | Показания | УД* |
| Гематологический | Пациенты с клиническими критериями ВИЧ-инфекции для определения степени тяжести. | С |
| Биохимический | Пациенты с клиническими критериями ВИЧ-инфекции для определения степени тяжести. | С |
| Серологический (ИФА, ИБ) | Пациенты с клиническими критериями ВИЧ-инфекции для определения нозологии. | B |
| Молекулярно-генетический (ПЦР) | Пациенты с клиническими критериями ВИЧ-инфекции для определения нозологии и мониторинга АРТ. | B |
Примечание — *уровень доказательности
Инструментальные исследования:
| Метод | Показания | УД* |
| УЗИ органов брюшной полости | Пациенты с клиническими симптомами ВИЧ-инфекции для уточнения размеров увеличения печени, селезенки, лимфатических узлов и оценки их структуры. | С |
| Рентгенография органов грудной клетки | Пациенты с клиническими симптомами ВИЧ-инфекции, аускультативные изменения в легких, при подозрении на пневмонию, туберкулез. | С |
| ФГДС | Пациенты с клиническими симптомами ВИЧ-инфекции, изменения слизистой в гортани, пищеводе, органах брюшной полости. | В |
| МРТ/КТ головного мозга | Пациенты с клиническими симптомами ВИЧ-инфекции, изменения в ЦНС. | В |
| Колоноскопия | Пациенты с клиническими симптомами ВИЧ-инфекции, изменения в слизистой толстого кишечника. | В |
| ЭКГ | Пациенты с клиническими симптомами ВИЧ-инфекции, с аускультативными изменениями в сердце для уточнения нарушения функции проведения и трофики ткани сердца. | С |
| Первоначальное исследование на XpertMTB/RIF | Пациенты с клиническими симптомами ВИЧ-инфекции, туберкулеза для диагностики туберкулеза. | В |
| Скрининг на рак шейки матки. | Пациенты с клиническими симптомами ВИЧ-инфекции, для диагностики онкологических заболеваний. | С |
Примечание — *уровень доказательности
Показания для консультации специалистов:
· консультация фтизиатра – при признаках/подозрении на туберкулез, МАК-комплекс;
· консультация невропатолога – при признаках/подозрении на криптококковый менингит, ВИЧ-энфефалопатию, токсоплазмоз ЦНС, ПМЛ, лимфомы головного мозга, периферическойполинейропатии;
· консультация психиатра – при признаках/подозрении психического расстройства. ВИЧ-энцефалопатии/деменции, депрессии;
· консультация психотерапевта (психолога) – при психологических проблемах;
· консультация офтальмолога – при признаках/подозрении на ретинит;
· консультация кардиолога – при признаках/подозрениикардиомиопатии, сердечно-сосудистых заболеваний;
· консультация онколога – при признаках/подозрении на злокачественное новообразование;
· консультация гинеколога – при признаках/подозрении на рак шейки матки.
Диагностический алгоритм:


* РЦ СПИД – не выдает заключение по первой сыворотке на наличие или отсутствие антител к ВИЧ, в случае невозможности забора второй сыворотки (смерть, выезд за пределы РК, анонимное обследование)
** ОГЦ СПИД в целях повышения качества эпидемиологического расследования, рекомендуется провести исследование второй сыворотки методом ИФА на antiHCV.
Дифференциальный диагноз
| Заболевание | Сходные симптомы | Отличительные симптомы | Лабораторные тесты |
| Инфекционный мононуклеоз | Лимфоаденопатия, ангина, гепатолиенальный синдром, лихорадка | Длительность не более 1 мес., преобладает системное увеличение лимфоузлов. | Положительный тест Пауля-Буннеля. В крови атипичные мононуклеары более 10%. |
| Краснуха | Увеличение затылочных лимфоузлов, экзантема | Эпиданамнез, кратковременность симптомов, поражаются только затылочные лимфоузлы. | Антитела к вирусу краснухи в нарастающем титре. |
| Токсоплазмоз | Энцефалит, лимфоаденопатия, гепатомегалия, желтуха, экзантема. | Эпиданамнез, хориоретинит, кальцификаты в головном мозге, висцеральные поражения. | Бактериология, серология, РСК, РНИФ, кожная проба |
| Острыйменингоэнцефалит (вирусной, бактериальной этиологии). | Менингеальный, энцефалический синдром, полиомиелитоподобный синдром | Эпиданамнез, более четко очерчена клиническая картина, при бактериальных неменингококковых менингитах — наличие очагов инфекции. | Микробиология, серология, вирусология, иммунофлюоресцентный метод диагностики |
| Аденовирусная инфекция | Лихорадка, назофарингит, лимфаденит | Эпиданамнез, острое течение, лимфаденит преимущественно регионарных лимфоузлов | Вирусология, серология с нарастанием титра АТ, иммунофлюоресцентное исследование, гемограмма. |
| Энтеровирусная инфекция | Лихорадка, экзантема, полиадения, гепатолиенальный синдром, энцефалит. | Герпангина, диарея, лимфаденит менее выражен. | Серология в нарастающем титре. |
| Сепсис | Лихорадка, интоксикация, полиорганность проявлений, экзантема, менингит, отит, синусит, пневмонии. | Наличие первичного очага (кожа, легкие, кишечник и др.) | Выделение возбудителя из крови и др. материала, отрицательный тест на ВИЧ-АТ, гипогаммаглобулинемия, нормальное количество СД-4. |
| Хронический вирусный гепатит | Снижение аппетита, увеличение печени, селезенки, полиадения, желтуха. | Связь с перенесенным вирусным гепатитом, симптоматика выражена умеренно, полиорганность не характерна. | Маркеры ВГ (А, В, С, Д) в сыворотке крови, снижение СД-8, уровень СД-4 нормальный. |
| Кишечная инфекция, сальмонеллез (генерализованная форма). | Диарея, потеря массы, лихорадка, интоксикация, наличие очагов в других органах (менингит, пневмония) | Генерализованные формы развиваются только у детей первых месяцев жизни Преморбидный фон отягощен, чаще внутрибольничная инфекция | Посевы кала, крови, серология (РПГА) |
| Глистные инвазии. | Снижение аппетита, вялость, снижение массы тела, диарея, полиадения. | Эпидемиология, синдром мальабсорбции не характерен. | Обнаружение личинок гельминтов в кале, дуоденальном содержимом, мокроте, моче. |
| Туберкулез | Полиадения, интоксикация, поражение легких, ЦНС, лихорадка, потеря массы тела, слабость, гепатолиенальный синдром. | Эпиданамнез, наличие первичного комплекса в легких | Бактериология — выделение БК из мокроты, Rg- исследование легких (очаги, каверны). Туберкулиновые пробы. |
| Эпидемический паротит и паротиты другой этиологии. | Увеличение околоушных слюнных желез. | При эпидпаротите: возникает остро, проходит в течении 10 дней, могут вовлекаться другие слюнные железы, орхиты, панкреатиты. При опухоли, слюннокаменной болезни — процесс односторонний. | Серологические исследования с нарастанием титра антител (РНГА). Rg — логические методы исследования. |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Абакавир (Abacavir) |
| Азитромицин (Azithromycin) |
| Дарунавир (Darunavir) |
| Долутегравир (Dolutegravir) |
| Зидовудин (Zidovudine) |
| Изониазид (Isoniazid) |
| Кобицистат |
| Ламивудин (Lamivudine) |
| Лопинавир (Lopinavir) |
| Невирапин (Nevirapine) |
| Ралтегравир (Raltegravir) |
| Рилпивирин (Rilpivirine) |
| Ритонавир (Ritonavir) |
| Сульфаметоксазол (Sulphamethoxazole) |
| Тенофовир (Tenofovir) |
| Триметоприм (Trimethoprim) |
| Флуконазол (Fluconazole) |
| Эмтрицитабин (Emtricitabine) |
| Этравирин (Etravirine) |
| Эфавиренз (Efavirenz) |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ [13-24]: курс лечения АРТ – пожизненный, на амбулаторном уровне, применяется тройная схема, кратность приема АРВ препаратов зависит от формы выпуска. Предпочтение отдается комбинированным препаратам в фиксированных дозировках с однократным ежедневным приемом.
Немедикаментозное лечение:
· Режим, диета: зависит от поражения отдельных систем и органов.
Медикаментозное лечение:
АРТ следует начинать у пациентов с ВИЧ-инфекцией независимо от клинической стадии заболевания, при любом количестве клеток СД4, в том числе всем ВИЧ-инфицированным беременным женщинам.
В приоритетном порядке АРТ назначается всем пациентам в 3-4 стадии ВИЧ-инфекции или пациентам с количеством CD4+ лимфоцитов ≤ 350 кл/мкл.
Этиотропная терапия:
НИОТ:
· абакавир (ABC) 300мг таблетка; 300 мг 2 раза в сутки;
· зидовудин (ZDV или AZT) 100 мг капсула, 300мг таблетка; 300мг 2 раза в сутки;
· ламивудин (3TC) 100мг таблетка, 150 мг таблетка; 150 мг 2 раза в сутки;
· тенофовир (TDF) 300 мг таблетка; 300мг 1 раз в сутки.
ННИОТ:
· невирапин (NVP) 200 мг таблетка; 200 мг 2 раза в сутки;
· эфавиренз (EFV) 200 мг таблетка, 600 мг таблетка; 400* мг таблетка, 400-600 мг 1 раз в сутки;
· этравирин (ETV) 100 мг таблетка, 200 мг таблетка;200 мг 2 раза в сутки;
ИП:
· лопинавир/ритонавир (LPV/r) 200/50 мг таблетка; 2 таблетки 2 раза в сутки;
· дарунавир (DRV) 400 мг, 600 мг, 800 мг таблетка; 600 мг 2 раза в сутки в комбинации с ритонавиром или комбицистатом в дозе 100 мг 2 раза в сутки;
ИИ:
· ралтегравир (RAL) 100 мг, 400 мг таблетка; 400 мг 2 раза в сутки;
· долутегравир (DTG) 50 мг таблетка; 50 мг 1 раз в сутки;
Комбинированные препараты в фиксированных дозировках:
· абакавир/ламивудин (ABC/ 3TC) таблетка; 2 раза в сутки;
· зидовудин /ламивудин /абакавир (AZT/3TC/ABC) таблетка; 1 раз в сутки;
· тенофовир/эмтрицитабин (TDF/FTC) таблетка; 1 раз в сутки;
· тенофовир/эмтрицитабин/ эфавиренз (TDF/FTC/EFV); таблетка, 1 раз в сутки;
· зидавудин /ламивудин (AZT/3TC); таблетка, 2 раза в сутки;
· абакавир/ламивудин/долутегравир (ABC/ 3TC/ DTG) таблетка; 1 раз в сутки;
· дарунавир/кобицистат, таблетка, 1 раз в день.
Таблица 2. Схемы антиретровирусной терапии первого ряда.
| Комбинация НИОТ | Третий препарат | ||
| Первый препарат | Второй препарат | ||
| Предпочтительная схема 2НИОТ + 1 ННИОТ | 3ТС (или FTC) | TDF | EFV a |
| Альтернативные схемы 2НИОТ + 1 ННИОТ | 3TC | AZT с | EFV а |
| 3TC | AZT с | NVP b | |
| 3ТС (или FTC) | TDF | DTG | |
| 3ТС (или FTC) | TDF | NVP b | |
| 3ТС (или FTC) | TDF | EFV 400 | |
| Особые обстоятельства | 3ТС (или FTC) | ABC (или TDF) | DTG LPV/r DRV/rили DRV/k RPV ATV/r* |
a EFV не назначают лицам с тяжелым психическим заболеванием в анамнезе и в I триместре беременности. Возможно применение RPV вместо EFV. Комбинация TDF/FTC/RPV (TDF+FTC+RPV) применяется у пациентов с уровнем РНК ВИЧ ≤ 100 000 копий/мл
b NVP использовать у лиц с низким числом лимфоцитов CD4 (у женщин с СД4 менее 250/мкл, у мужчин с СД4 менее 400/мкл)
с вместо AZTпри умеренной анемии или гранулоцитопении (уровень гемоглобина> 90 г/л или количество нейтрофилов> 1000 клеток/мкл) рекомендуется назначать ABC, или TDF.
d использование комбинированного препарата фиксированной дозировки DRV/c (при регистрации)
Отдельные группы пациентов:
1. беременные женщины;
2. пациенты с низким (≤ 50 клеток/мкл) уровнем CD4+- лимфоцитов;
3. пациенты с нейрокогнитивными расстройствами;
4. пациенты, страдающие хроническими заболеваниями почек;
5. пациенты, страдающие хроническими гепатитами и/или имеющие повышенный уровень аминотрансфераз;
6. пациенты, получающие противотуберкулезные препараты;
7. пациенты, получающие метадон;
8. при аварийных ситуациях.
1) Беременные женщины:
Предпочтительные схемы АРТ:
TDF+3ТС (или FTC)+EFV
Альтернативные схемы АРТ:
AZT+3TC+EFV (илиNVP)
TDF+3ТС (или FTC) +NVP
Особые обстоятельства:
АВС+3ТС+ LPV/r (или DRV/r или k)
TDF+3ТС (или FTC) + LPV/r (или DRV/r или k)
AZT+3TC+LPV/r (или DRV/r или k)
Варианты применения схем АРВ препаратов у беременных женщин, впервые обратившихся за помощью к моменту родов (не получавшие АРВ терапию во время беременности):
В родах: NVP 200 мг однократно и AZT 300 мг + 3TC 150 мг повторяя каждые 12 часов, продолжив после родов в течение 7 дней.
Родовспомогательные учреждения своевременно планируют и закупают антиретровирусные препараты для проведения профилактического лечения пострадавших лиц в аварийной ситуации, исходя из вероятных потребностей.
2) Больные с исходно низким (≤ 50 клеток/мкл) количеством CD4+ лимфоцитов:
Рекомендуемые схемы АРТ:
DTG или
DRV/r или
LPV/r
в сочетании с АВС или TDF + 3TC или FTC.
Для лечения пациентов с низким уровнем CD4+-лимфоцитов рекомендуется применять схемы, включающие бустированный ИП.
В качестве нуклеозидной основы рекомендуется применять комбинацию ABC с 3TC или TDF с 3TC в стандартных дозах (или комбинированный препарат TDF/FTC).
3) Пациенты с когнитивными расстройствами:
Рекомендуемая схема АРТ:
DTG или
LPV/r или
DRV/r
в сочетании с AZT /3TC.
4) Пациенты, страдающие хроническими заболеваниями почек:
Рекомендуемая схема АРТ:
АВС или
3ТС + EFV или NVP.
В качестве альтернативы третьим препаратом можно назначить LPV/r из-за минимального влияния на функцию почек.
ТDF не рекомендуется больным с почечной недостаточностью.
5) Пациенты, страдающие хроническими гепатитами и/или имеющие повышенный уровень аминотрансфераз:
Больным с сочетанной инфекцией ВИЧ-инфекция и хроническим гепатитом В, B+D рекомендуются:
· при нормальном уровне активности АЛТ/АСТ или при повышении его не более чем в 2,5 раза выше верхней границы нормы (ВГН) – EFV или RPV (при наличии противопоказаний к приему EFV и при уровне РНК ВИЧ · при уровне активности АЛТ или АСТ более чем в 2,5 раза выше ВГН – DTG, бустированный RTV ИП (DRV/r или LPV/r) в сочетании с TDF+3TC или TDF/FTC.
ВИЧ-инфекция и ХГС:
· При количестве CD4+ лимфоцитов более 500 клеток/мкл рекомендуют начинать терапию ХГС, а затем присоединяют терапию ВИЧ-инфекции.
· При снижении числа CD4+ лимфоцитов менее 500 клеток/мкл рекомендуют начать АРТ одновременно с терапией ХГС.
· При количестве CD4+лимфоцитов менее 350 клеток/мкл начинают лечение ВИЧ-инфекции, а затем присоединяют терапию ХГС.
Оптимальным сочетанием НИОТ является TDF + 3TC или FTC в стандартных дозировках. При невозможности применять TDF назначают АВС.
Стандартная схема АРТ для больных ВИЧ+ХГС, получающих лечение ХГС ПегИФН и рибавирином:
· при нормальном уровне активности АЛТ/АСТ или повышении его не более чем в 2,5 раза выше ВГН – EFV, RPV (при наличии противопоказаний к приему EFV и при уровне РНК ВИЧ 100000 копий/мл) в сочетании с АВС или TDF + 3TC или TDF/FTC;
· при уровне активности АЛТ/АСТ более чем в 2,5 раза выше ВГН – DTG или бустированный ИП (LPV/r или DRV/r) в сочетании с АВС или TDF + 3TC или TDF/FTC.
У больных при сочетании ВИЧ-инфекции и ХГС, не получающих лечения ХГС, в состав схемы АРТ может быть включено сочетание ZDV+3TC.
6) Пациенты, получающие противотуберкулезные препараты:
Все ЛЖВ с диагностированным туберкулезом нуждаются в лечении ТБ и ВИЧ-инфекции, независимо от числа лимфоцитов CD4.
Первым начинают противотуберкулезное лечение, а затем как можно быстрее (в первые 8 недель лечения) назначают АРТ.
Больным ВИЧ/ТБ, имеющим выраженный иммунодефицит (число лимфоцитов CD4 менее 50 клеток/мкл), необходимо начать АРТ немедленно – в течение первых 2 недель после начала лечения ТБ.
При наличии туберкулезного менингита начало АРТ следует отложить до завершения фазы интенсивной терапии ТБ.
В начале АРТ у больных, получающих противотуберкулезное лечение, предпочтительным ННИОТ является EFV, который назначают вместе с двумя НИОТ.
В схемы АРТ первого ряда у больных ТБ включают 3TC или FTC и TDF в сочетании с EFV.
С рифампицином рекомендуется назначать DTG в дозе 50 мг 2 раза в сутки.
При отсутствии EFV рекомендована схема лечения — 3TC (или FTC) + ZDV + ABC (или TDF).
7) Пациенты, получающие метадон:
если применяется вместе с ННИОТ или ИП, то концентрация метадона в плазме крови снижается:
NVPилиEFV — 50%
ETV — LPV/r – 50%
DRV/r – 15-25%
 При аварийных ситуация (постконтактная профилактика):
При аварийных ситуация (постконтактная профилактика):
назначение АРТ при аварийной ситуации проводится врачом –инфекционистом центра по профилактике и борьбе со СПИД, при аварийных ситуациях прием антиретровирусных препаратов 28 дней.
Предпочтительные схемы АРТ:
TDF+3ТС (или FTC) +LPV/r
Альтернативные схемы АРТ:
TDF+3ТС (или FTC) +RAL или DRV/r или EFV
медицинские учреждения своевременно планируют и закупают антиретровирусные препараты для проведения профилактического лечения пострадавших лиц в аварийной ситуации, исходя из вероятных потребностей.
Изменение схемы АРТ при развитии непереносимости АРВ-препаратов
В таблице 3 представлены варианты замены антиретровирусных препаратов при развитии нежелательных эффектов.
Таблица 3. Смена АРВ-препаратов при развитии лекарственной непереносимости
| Исходный препарат | Токсическая реакция | Альтернативный препарат (в порядке приоритетности) |
| АZТ (ZDV) | Анемия, нейтропения, астения, бессонница, головная боль, тошнота | ABC, TDF |
| ddI | Панкреатит Периферическая нейропатия | Другие НИОТ |
| 3TC | Специфические токсические реакции не выявлены | Другие НИОТ |
| TDF | Нефропатия, нарушение минерализации костей | ABC, ZDV, DTG |
| АВС | Реакция гиперчувствительности | TDF, ZDV |
| LPV/r | Диарея | DRV/r, DRV/k, ННИОТ или DTG RAL, |
| Нарушения липидного и углеводного обмена | ||
| NVP | Сыпь, многоформная эритема, лихорадка | LPV/r, ETV, DRV/r, DRV/k или DTG, RAL |
| Гепатотоксичность | DRV/r, DRV/k, ETV, LPV/r, ETV или DTG, RAL | |
| EFV | Гепатотоксичность | DRV/r, DRV/k, LPV/r, ETV или DTG, RAL |
| Сыпь, многоформная эритема, лихорадка | LPV/r, ETV, DRV/r, DRV/k или DTG, RAL | |
| Психические расстройства | NVP, ETV, LPV/r, DRV/r а DRV/k или DTG, RAL |
Изменение схемы АРТ при развитии лекарственной резистентности к АРВП:
Неудача лечения определяется как постоянно выявляемая вирусная нагрузка более 1000 копий/мл по результатам двух последовательных измерений, проведенных с интервалом в 2-4 недели, но не ранее, чем через шесть месяцев после начала использования АРВ-препаратов.
Таблица 4. Схемы антиретровирусной терапии второго ряда.
| Предпочтительные схемы второго ряда | Альтернативные схемы второго ряда |
| AZT + 3TC + ATV/r | AZT + 3TC + DRV/r |
| TDF + 3TC (или FTC )+ LPV/r | TDF + 3TC (или FTC )+ DRV/r |
| ABC + 3TC (или FTC ) + EFVили NVP ABC + 3TC (или FTC ) +LPV/r или DRV/r | |
| AZT (или ABC, или TDF) + 3TC (или FTC ) +DTG или RAL | |
| AZT (илиABC, или TDF) + 3TC (или FTC) +LPV/r + RAL | |
| TDF + 3TC (или FTC )+ETV |
Схемы антиретровирусной терапии третьего ряда.
DRV/r + DTG (или RAL) ± 1-2 НИОТ
DRV/r + 2НИОТ ± ННИОТ
Оптимизация схемы с использованием генотипического профиля
Перечень основных лекарственных средств:
НИОТ:
· абакавир (ABC) 300мг таблетка;
· зидовудин (ZDV или AZT) 100 мг капсула;
· ламивудин (3TC) 100мг таблетка;
· тенофовир (TDF) 300 мг таблетка;
ННИОТ:
· невирапин (NVP) 200 мг таблетка;
· эфавиренз (EFV) 200 мг таблетка, 600 мг таблетка; 400* мг таблетка;
· этравирин (ETV) 100 мг таблетка, 200 мг таблетка;
ИП:
· лопинавир/ритонавир (LPV/r) 200/50 мг таблетка;
· дарунавир (DRV) 400 мг, 600 мг, 800 мг таблетка;
ИИ:
· ралтегравир (RAL) 100 мг, 400 мг таблетка;
· долутегравир (DTG) 50 мг таблетка.
Комбинированные препараты в фиксированных дозировках:
· абакавир/ламивудин (ABC/ 3TC) таблетка;
· зидовудин /ламивудин /абакавир (AZT/3TC/ABC) таблетка;
· рилпивирин/тенофовир/эмтрицитабин (RPV/TDF/FTC);
· тенофовир/эмтрицитабин (TDF/FTC) 300/150 таблетка;
· тенофовир/эмтрицитабин/ эфавиренз (TDF/FTC/EFV);
· зидавудин /ламивудин (AZT/3TC);
· абакавир/ламивудин/долутегравир (ABC/ 3TC/ DTG) таблетка;
· дарунавир/кобицистат (DRV/k)
Перечень дополнительных лекарственных средств:
· Сульфаметоксазол и Триметоприм 480 мг, таблетки;
· Изониазид 300 мг, таблетка;
· Азитромицин 500 мг, таблетка;
· Флуконазол 150 мг, капсулы.
Таблица сравнения препаратов:
| Класс | МНН | Преимущества | Недостатки | УД* |
| Нуклеозидные ингибиторы обратной транскриптазы (НИОТ) | Абакавир | Нуклеозидный аналог, ингибирующий обратную транскриптазу ВИЧ и селективно подавляющий репликацию ВИЧ-1 и ВИЧ-2, включая штаммы ВИЧ-1, устойчивые к зидовудину, ламивудину, залцитабину, диданозину и невирапину. Устойчивость ВИЧ к абакавиру in vitro и in vivo формируется медленно. Перекрестная устойчивость к абакавиру и ИП ВИЧ или ННИОТ маловероятна. | Реакция гиперчувствительности к абакавиру; печеночная недостаточность легкой, средней и тяжелой степени (классы А, В и С по шкале Чайлд-Пью), в связи с отсутствием клинических данных и рекомендованного режима дозирования; безопасность применения абакавира у женщин во время беременности до настоящего времени не установлена. | А |
| Зидовудин | Активен в отношении вируса гепатита В и вируса Эпштейна-Барр in vitro. Обнаружено, что низкие концентрации зидовудина in vitro ингибируют также многие штаммы Enterobacteriaceae, включая штаммы разных видов Shigella, Salmonella, Klebsiella, Enterobacter и Citrobacter, а также Escherichia coli (при этом у бактерий быстро развивается устойчивость к зидовудину). Активность in vitro в отношении Pseudomonas aeruginosa не установлена. В очень высоких концентрациях (1.9 мкг/мл) подавляет Giardia lamblia, хотя в отношении др. простейших активность отсутствует. | Постоянный лабораторный контроль формулы крови и гемоглобина в связи возможностью развития тяжелых форм анемии. Не рекомендуется применять у беременных женщин до 14 недель беременности. | А | |
| Ламивудин | Активен в отношении штаммов ВИЧ, устойчивых к зидовудину. Ламивудин оказывает аддитивное или синергическое действие по отношению к другим антиретровирусным препаратам, прежде всего к зидовудину, угнетая репликацию ВИЧ в культуре клеток. Комбинированная терапия ламивудином и зидовудином у пациентов, ранее не получавших антиретровирусную терапию, задерживает появление резистентных к зидовудину штаммов ВИЧ. Лечение вирусного гепатита В. | Высокая частота случаев отсутствия вирусологического ответа и возникновения резистентности на ранней стадии при совместном назначении ламивудина с тенофовира дизопроксилафумаратом и абакавиром, также как и с тенофовира дизопроксилафумаратом и диданозином в режиме дозирования 1 раз в сутки. | А | |
| Тенофовир | Эффективен при нескольких разновидностях ВИЧ, которые имеют резистентность к AZT или ddI. Лечение вирусного гепатита В. Профилактическое средство в отношении ВИЧ-инфекции. Применяется при беременности. Однократный прием в день. | Почечная недостаточность; тщательный контроль функцию почек; остеонекроз при длительном применении. | А | |
| Ненуклеозидные ингибиторы обратной транскриптазы (НИОТ) | Невирапин | Быстро проникает через плацентарный барьер. Благоприятное действие на липидный профиль. Высокоэффективен как у пациентов с развившейся резистентностью к ингибиторам протеазы, так и у пациентов с непереносимостью данной группы препаратов. | При монотерапии невирапином быстро возникают устойчивые штаммы вируса. Возможны тяжелые и угрожающие жизни кожные реакций (в т.ч. синдром Стивенса-Джонсона и токсический эпидермальный некролиз). Повышенный риск нежелательных явлений. | А |
| Эфавиренз | Нежелательные явления вдвое ниже чем при применении невирапина. Предпочтительный ННИОТ для ВИЧ и ТБ. Пригодна для использования у беременных женщин. Однократный прием в день. | Стойкое токсическое влияние на ЦНС, психические расстройства (депрессия, риск самоубийства, нарушения сна). | А | |
| Этравирин | Высокий генетический барьер к развитию устойчивости. Применение у больных с резистентностью к ненуклеозидным ингибиторам обратной транскриптазы, с опытом применения АРТ. Быстрое и значительное снижение вирусной нагрузки как у ВИЧ-1-инфицированных, впервые начинавших лечение, так и ранее леченных пациентов с устойчивостью к ННИОТ. Улучшенный профиль безопасности (влияние на психические функции, сыпь, влияние на печень и липидный профиль). | Тяжелые кожные реакции, реакция гиперчувствительности. | В | |
| Ингибиторы протеазы | Лопинавир/ритонавир | Эффективно подавляет размножение вируса, к нему реже, чем к другим ингибиторам протеазы, развивается устойчивость, хорошая переносимость. Женщины, получавшие терапию на базе усиленного лопинавира, имели более высокие темпы восстановления иммунного статуса: к моменту родоразрешения, и к 24 неделе после родов. | Диарея, метеоризм, дислипопротеинемия. Большое количество таблеток для приема суточной дозы (4). | А |
| Дарунавир | Улучшенный профиль безопасности и переносимости, высокий генетический барьер, в том числе к перекрестной резистентности. Может применяться длительное время, сохраняя высокую эффективность даже при плохой приверженности к терапии. Одобрен для применения у беременных женщин. Является оптимальным препаратом выбора при лечении пациентов с ко-инфекцией ХГС. | Сыпь, нефролитиаз, дислипидемия. | В | |
| Ингибиторы интегразы | Ралтегравир | Обладает мощной антиретровирусной активностью, более быстрое снижение вирусной нагрузки в сравнении с эфавирензем, на 24 и 48 неделях лечения, и демонстрирует более быстрое снижение РНК уровней ВИЧ-1 ниже порога обнаружения. После 24 и 48 недель лечения, ралтегравир не вызывал увеличения сывороточных уровней общего холестерина, липопротеинов низкой плотности или триглицеридов. | Тошнота, повышение КФК. | В |
| Долутегравир | Единственный ингибитор интегразы ВИЧ 2-го поколения, обладающий уникальным профилем резистентности. Удобство применения: 1 раз в сутки в дозировке 50 мг без связи с приемом жидкости, пищи и ее составом, что позволяет сохранять высокую приверженность лечению длительное время. Высокая эффективность у пациентов как с опытом, так и без опыта АРТ. Более быстрый вирусологический ответ к 8 неделе, в сравнении с остальными препаратами. режимы с DTG статистически превосходит по эффективности режимы с RAL у пациентов резистентностью как минимум к 2 классам АРВП. Хорошая переносимость с низкой частотой прерывания терапии. Низкий уровень межлекарственных взаимодействий. | Не рекомендован для применения в период беременности. | В |
Хирургическое вмешательство: нет.
Дальнейшее ведение:
· диспансерное наблюдение пациентов, получающих АРТ осуществляется совместно ПМСП и территориальным центром СПИД с кратностью посещений не менее 1 раза в 3-6 месяцев;
· лабораторный мониторинг за пациентом на АРТ;
· для оценки результатов АРТ используются показатели — ВН и число лимфоцитов CD4;
· вирусная нагрузка определяется перед началом АРТ. В дальнейшем следует измерять ВН первый раз не позднее 3 месяцев, затем 1 раз в 6 месяцев, при достижении неопределяемого уровня ВН;
· в случае отсутствия снижения ВН через 6 месяцев от начала лечения на 1 lоg10 или последовательного двукратного повышения ВН после исходной супрессии, следует провести генотипический тест на определение резистентности ВИЧ к антиретровирусным препаратам;
· число лимфоцитов CD4 нужно измерять через 3 месяца, затем каждые 6 месяцев, при необходимости чаще в течение 1-го года АРТ, далее не реже 1 раз в год (за исключением случаев неэффективности лечения);
· лабораторные исследования необходимо проводить не менее одного раза в 6 месяцев;
· тестирование на носительство аллеля HLA-B*5701 перед назначением схем АРТ, содержащих Абакавир.
Таблица 4. Сроки проведения лабораторных исследований
| Сроки | ||||||
| Перед началом лечения | 2 нед | 4 нед | 12 нед | 24 нед | 48 нед | |
| Вирусная нагрузка | X | х | x | x | ||
| Число лимфоцитов CD4 | X | х | x | x | ||
| Общий анализ крови | X | x | x | x | x | |
| Биохимические показатели функции печени b | X | x NVP | x NVP | x NVP | x | x |
| Холестерин, триглицериды | x | х | ||||
| Показатели функции почек (креатинин) | X | x TDF | x TDF | x | x | x |
х — лабораторное исследование показано независимо от используемых АРВ-препаратов;
x (АРВ-препарат) -исследование показано пациентам, которые получают указанный в скобках препарат.
b Пациентам с хроническими гепатитами биохимические показатели определяют согласно клиническому протоколу диагностики и лечения хронического вирусного гепатита В и С у взрослых в РК.
Для повышения приверженности:
· консультирование равными консультантами;
· текстовые сообщения на мобильный телефон;
· применение таблетниц;
· когнитивно-поведенческая терапия;
· тренинг поведенческих навыков по повышению приверженности;
· комбинации фиксированных доз и схемы приема препаратов один раз в день;
Оценка приверженности:
· мониторинг ВН;
· учет отпуска лекарственных средств;
· самоотчеты;
· подсчет количества таблеток.
Вторичная профилактика рецидивов и осложнений:
· профилактика Сульфаметоксазолом+Триметопримом назначается всем с продвинутой стадией ВИЧ-инфекции (3 — 4 стадия или с уровнем CD4≤200кл/мкл для профилактики пневмоцистной пневмонии и токсоплазмоза, всем пациентам с активной формой ТБ, независимо от уровня CD4 клеток. Профилактика может быть прекращена у клинически стабильных пациентов (получают АРТ в течение не менее одного года без каких-либо новых явлений, соответствующих клинической стадии 2, 3 или 4) с признаками восстановления иммунитета (CD4>200кл/мкл) и/или вирусной супрессии на фоне АРТ.
· туберкулеза (при исключении у пациента активного туберкулеза) –однократно профилактическое лечение изониазидом (5 мг/кг), но не более 0,3 г в сутки + пиридоксин в дозе 25 мг/сут не менее 6 месяцев;
· инфекции, вызванной МАК — в случае CD4
Индикаторы эффективности лечения
Таблица 5. Критерии эффективности лечения
| Вирусологические | Иммунологические | Клинические | |||
| Показатель | Вирусная нагрузка | Число CD4 | Клиническая стадия | Переносимость | |
| Сроки а | 24 недели | 48 недель и далее | 24-48 недель и далее | Через 12 недель после начала АРТ клинические проявления должны отсутствовать | Постоянная оценка |
| Цель b | Повышение от исходного уровня как минимум на 50 клеток/мкл | Стадия 1 или 2 | Через 3 месяца после начала приема АРВ-препарата клинически проявляющиеся побочные эффекты должны отсутствовать (а также субклинические, которые со временем могут проявиться клинически) | ||
а Время оценки после начала АРТ указано приблизительно.
b Вирусная нагрузка уменьшается постепенно: у большинства пациентов (за исключением имеющих изначально высокую вирусную нагрузку) через 24 недели АРТ она должна быть
Расхождение между вирусологическим и иммунологическим ответом:
При расхождении между вирусологическими и иммунологическими показателями,приоритет за вирусологическими.
Лабораторный мониторинг:
· Число лимфоцитов СД4 необходимо определять каждые 3-6 месяцев, по стабилизации СД4 лимфоцитов на фоне АРТ – 1 раз в 12 месяцев.
· Цель АРТ – снижение ВН до неопределяемого уровня (пороговый уровень
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ [4 — 28]
Тактика лечения:
· тяжелые состояния на 3-4 стадии ВИЧ-инфекции;
· тяжелые состояния при сочетанных вторичных заболеваниях по профилю нозологии.
Карта наблюдения пациента, маршрутизация пациента: по профилю нозологии.
Немедикаментозное лечение:
· Режим и диета при ВИЧ-инфекции зависит от поражения отдельных систем и органов.
Медикаментозное лечение
Перечень основных лекарственных средств:
НИОТ:
· абакавир (ABC) 300мг таблетка;
· зидовудин (ZDV или AZT) 100 мг капсула;
· ламивудин (3TC) 100мг таблетка;
· тенофовир (TDF) 300 мг таблетка;
ННИОТ:
· невирапин (NVP) 200 мг таблетка;
· эфавиренз (EFV) 200 мг таблетка, 600 мг таблетка; 400* мг таблетка;
· этравирин (ETV) 100 мг таблетка, 200 мг таблетка;
ИП:
· лопинавир/ритонавир (LPV/r) 200/50 мг таблетка;
· дарунавир (DRV) 400 мг, 600 мг, 800 мг таблетка;
ИИ:
· ралтегравир (RAL) 100 мг, 400 мг таблетка;
· долутегравир (DTG) 50 мг таблетка.
Комбинированные препараты в фиксированных дозировках:
· абакавир/ламивудин (ABC/ 3TC) таблетка;
· зидовудин /ламивудин /абакавир (AZT/3TC/ABC) таблетка;
· рилпивирин/тенофовир/эмтрицитабин (RPV/TDF/FTC);
· тенофовир/эмтрицитабин (TDF/FTC), таблетка;
· тенофовир/эмтрицитабин/ эфавиренз (TDF/FTC/EFV);
· зидавудин /ламивудин (AZT/3TC);
· абакавир/ламивудин/долутегравир (ABC/ 3TC/ DTG) таблетка;
· дарунавир/кобицистат (DRV/k).
Хирургические вмешательства: в зависимости от нозологии, связанной с госпитализацией.
Дальнейшее ведение: смотреть амбулаторный уровень.
Индикаторы эффективности лечения: смотреть амбулаторный уровень.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации: нет.
Показания для экстренной госпитализации:
· тяжелое течение оппортунистических, других вторичных и сопутствующих заболеваний;
· синдром иммунной реконституции (воспалительный синдром восстановления иммунитета — ВСВИ);
· нежелательные явления на прием АРВ препаратов, 3, 4 степени тяжести:
III степень (тяжелая) — повседневная жизнь существенно нарушена, часто требуется дополнительная помощь близких, медицинская помощь и лечение, возможно в стационаре;
IV степень (крайне тяжелая, жизнеугрожающая) — нормальная повседневная жизнь невозможна, требуется постоянная помощь посторонних, серьезное лечение, чаще всего в стационаре.
Информация
Источники и литература
- Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2017
- 1) Сводное руководство по использованию антиретровирусных препаратов для лечения и профилактики ВИЧ-инфекции: рекомендации с позиций общественного здравоохранения. ВОЗ 2016. 2) Пересмотр клинических протоколов по лечению ВИЧ/СПИД для Европейского региона ВОЗ Консультативное совещание клинических Экспертов из Восточной Европы и Центральной Азии 7 октября 2010, Киев, Украина Европейское региональное бюро ВОЗ/ ЮНИСЕФ Технический отчет. 3) Клинический протокол для Европейского региона ВОЗ (обновленная версия 2013 г.). Протокол 4. Туберкулез и ВИЧ-инфекция: ведение больных с ко-инфекцией. 4) Обследование и антиретровирусная терапия у взрослых и подростков. Клинический протокол для Европейского региона ВОЗ 2013. 5) Клинические аспекты ВИЧ-инфекции. Дж. Бартлетт, Дж. Галлант, П. Фам. 2012 г. 527с. 6) British HIV Association guidelines for the treatment of HIV-1-positive adults with antiretroviral therapy, ноябрь 2013, английский язык. British HIV Association, HIV Medicine (2014), 15 (Suppl. 1), 1–85. 7) Guidelines for Prevention and Treatment of Opportunistic Infections in HIV-Infected Adults and Adolescents May 12, 2013. http://aidsinfo.nih.gov/guidelines
 European AIDS Cinical Society (EACS*) Guidelines. Version 8.1. October 2016. 9) Guidelines for the use of antiretroviral agents in HIV-1-infected adults and adolescents. DHHS, 2014. Последнее обновление: май, 2014 год
European AIDS Cinical Society (EACS*) Guidelines. Version 8.1. October 2016. 9) Guidelines for the use of antiretroviral agents in HIV-1-infected adults and adolescents. DHHS, 2014. Последнее обновление: май, 2014 год
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
СПИСОК РАЗРАБОТЧИКОВ ПРОТОКОЛА:
1) Байсеркин Бауржан Сатжанович – доктор медицинских наук, ГКП на ПХВ «Республиканский центр по профилактике и борьбе со СПИД» МЗ РК, генеральный директор.
2) Кошерова Бахыт Нургалиевна – доктор медицинских наук, профессор РГП на ПХВ «Карагандинский государственный медицинский университет» МЗ РК проректор по клинической работе и непрерывному профессиональному развитию, главный внештатный инфекционист МЗ РК.
3) Абишев Асылхан Тореханович – кандидат медицинских наук ГКП на ПХВ «Республиканский центр по профилактике и борьбе со СПИД» МЗ РК заместитель генерального директора.
4) Касымбекова Сайранкуль Жузбаевна – ГКП на ПХВ «Республиканский центр по профилактике и борьбе со СПИД» МЗ РК, заведующая отделом клинического мониторинга.
5) Тажибаева Галия Хаджимуратовна — ГКП на ПХВ «Республиканский центр по профилактике и борьбе со СПИД» МЗ РК, руководитель диагностической лаборатории.
6) Нугманова Жамиля Сакеновна – доктор медицинских наук, профессор, Казахский национальный медицинский университет имени С. Асфендиярова, руководитель курса «ВИЧ-инфекция и инфекционный контроль»
7) Ахметова Гульжихан Мажитовна – кандидат медицинских наук, ГКП на ПХВ «Городской центр по профилактике и борьбе со СПИД» г. Алматы, заведующая лечебно-профилактическим отделом. Юхневич Екатерина Александровна – РГП на ПХВ «Карагандинский государственный медицинский университет» и.о. доцента кафедры клинической фармакологии и доказательной медицины, клинический фармаколог.
Юхневич Екатерина Александровна – РГП на ПХВ «Карагандинский государственный медицинский университет» и.о. доцента кафедры клинической фармакологии и доказательной медицины, клинический фармаколог.Указание конфликта интересов: отсутствует.
Рецензенты:
1) Воронин Евгений Евгеньевич — главный внештатный специалист по проблемам диагностики и лечения ВИЧ-инфекции Минздрава России, руководитель Научно-Практического Центра профилактики и лечения ВИЧ- инфекции у беременных женщин и детей М3 РФ, главный врач ФКУ «Республиканская клиническая инфекционная больница М3 РФ, заслуженный врач, профессор, доктор медицинских наук.
2) Доскожаева Сауле Темирбулатовна – доктор медицинских наук, профессор АО «Казахский медицинский университет непрерывного образования», проректор по учебной работе, заведующая кафедрой инфекционных болезней.Указание условий пересмотра протокола: пересмотр протокола через 2 года после его вступления в действие и/или при появлении новых методов диагностики/лечения с более высоким уровнем доказательности.
Приложение 1
Диагностика нарушений познавательной деятельности (нейрокогнитивных расстройств)
Оценку нарушений познавательной деятельности (когнитивных функций) целесообразно проводить у всех ВИЧ-инфицированных пациентов без отягощающих факторов (тяжелые психиатрические заболевания, злоупотребление психоактивными веществами, в том числе алкоголем, текущие
оппортунистические инфекции центральной нервной системы, другие неврологические заболевания) в течение 6 мес.со времени постановки диагноза. Данный подход позволяет точно определить исходные показатели и, соответственно, более точно оценить дальнейшие изменения. Для раннего скрининга когнитивных функций необходимо задать пациенту 3 вопроса (S.Simionietal, AIDS 2009, EACS 2012):
1. Часто ли у Вас бывают случаи потери памяти (например, Вы забываете значительные события, даже самые недавние, назначенные встречи и т.д.)?
2. Чувствуете ли Вы, что стали медленнее думать, строить планы, решать проблемы?
3. Бывает ли Вам трудно сосредоточить внимание (например, на разговоре, на книге, на фильме)?
На каждый вопрос пациент может дать один из следующих ответов: a) никогда, b) редко, c) определенно да.
Считается, что у пациента имеется патология, если он ответил «определенно да» хотя бы на один вопрос. В случае выявления патологии по возможности необходимо провести нейропсихологическое обследование пациента.
Нейропсихологическое обследование должно включать в себя тесты для изучения следующих характеристик познавательной деятельности: слухоречевая и зрительная память, счет, скорость восприятия информации, внимание, ,двигательные навыки. (Antinorietal, Neurology, 2007). В случае выявления патологии требуется обследование пациента у невролога, проведение МРТ головного мозга и исследовании спинномозговой жидкости (СМЖ) на вирусную нагрузку и, если есть к тому показания, провести исследование генотипической резистентности к препаратам в двойной пробе
СМЖ и плазмы крови. Если у пациента выявлена патология нейрокогнитивных
функций на этапе скрининга или при дальнейшем нейропсихологическом обследовании, необходимо рассмотреть возможность включения в схему препаратов, потенциально воздействующих на центральную нервную систему. К ним относятся либо те препараты, проникновение которых в СМЖ было продемонстрировано в исследованиях, проведенных у здоровых ВИЧ-инфицированных пациентов(концентрация выше IC90 у более чем 90% обследуемых пациентов), либо те, для которых доказана краткосрочная
(3–6 мес.) эффективность воздействия на когнитивные функции или на снижение ВН на СМЖ, при условии,что оценка проводится в отсутствие каких-либо других совместно принимаемых препаратов или в рамках контролируемых исследований, результаты которых рецензируются экспертами (EACS 2012).ВИЧ-инфекция — симптомы и лечение
Что такое вич-инфекция? Причины возникновения, диагностику и методы лечения разберем в статье доктора Куракиной Олеси Юрьевны, инфекциониста со стажем в 10 лет.
Над статьей доктора Куракиной Олеси Юрьевны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
ВИЧ-инфекция — это хроническое инфекционное заболевание, которое провоцирует вирус иммунодефицита человека, поражающий клетки иммунной системы (СD4). При отсутствии лечения закономерно приводит к синдрому приобретённого иммунодефицита (СПИДа). [6]
Вирус иммунодефицита человека принадлежит семейству ретровирусов (Retroviridae), роду Lentivirus. Впервые информация о болезни появилась в 1970 годах. Сам вирус был выделен в 1983 году одновременно во Франции вирусологом Франсуазой Барре-Синусси и в США учёным Робертом Гало, однако название, одобренное Всемирной организацией здравоохранения, получил только через пять лет — в 1987 году. Тогда же впервые был зарегистрирован случай ВИЧ-инфекции в СССР. [1] [2]
В настоящее время выделяют два типа вируса — ВИЧ-1 и ВИЧ-2, которые отличаются по своим структурным характеристикам. На территории России, США, Европы и Центральной Африки распространён вирус первого типа (ВИЧ-1), на территории Индии и Западной Африки эпидемиологическое значение имеет второй тип вируса (ВИЧ-2).
В естественных условиях ВИЧ в высушенном состоянии сохраняет активность на протяжении нескольких часов, в биологических жидкостях — несколько дней, в замороженной сыворотке крови — несколько лет. При нагревании до 70-80°C вирус гибнет через 10 минут, при обработке 70% раствором этилового спирта инактивируется через одну минуту. Также чувствителен к 0,5% раствору гипохлорита натрия, 6% раствору перекиси водорода, 5% раствору лизола, эфира или ацетона. [2]
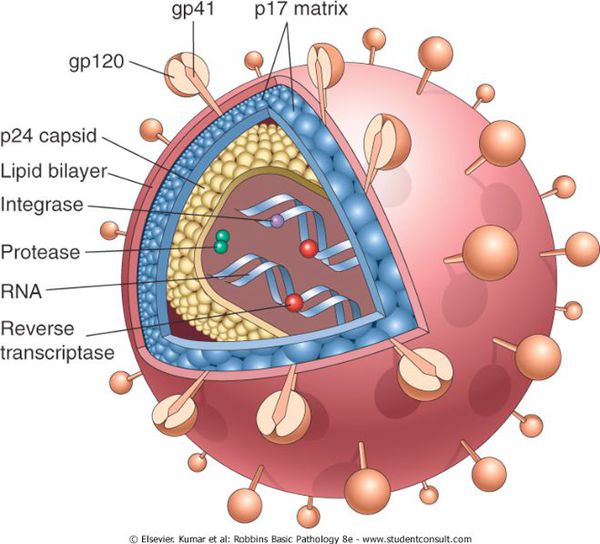
Форма вируса округлая, в центре расположено ядро, содержащее две нити рибонуклеиновой кислоты (РНК) и ферменты, необходимые для размножения — обратную транскриптазу (ревертазу), интегразу, протеазу, РНКазу. Ядро окружено внутренней белковой и наружной липидной оболочкой. Внутренняя оболочка ВИЧ-1 состоит из протеинов p17, p24 и p55. Наружная оболочка «пронизана» гликопротеином gp160, который состоит из фрагментов gp41 и gp120 (так называемых оболочечных белков). Gp41 и gp120 на поверхности вириона образуют отростки, с помощью которых ВИЧ присоединяется к рецепторам клеток-мишеней человека (клеткам организма, которые имеют рецептор — белок CD4). [1] [3]
Как передаётся ВИЧ
Пути передачи инфекции:
- Естественные:
- половой (гетеро- и гомосексуальные контакты);
- вертикальный (от заражённой матери к ребёнку во время беременности, родов или кормления грудью).
- Искусственный — парентеральный (в случае различных воздействий, связанных с нарушением слизистых оболочек и кожных покровов, например, использование нестерильных инструментов при употреблении наркотических веществ, медицинских и немедицинских манипуляциях).
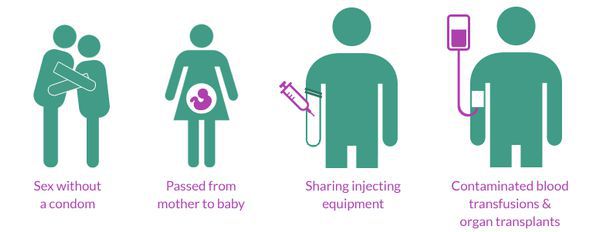
Важно отметить, что при поцелуях, общении, объятиях, рукопожатиях, использовании общей посуды и других предметов быта ВИЧ-инфекция не передаётся.
ВИЧ в России
По данным на 30 июня 2021 года, в России выявлено 1 528 356 человек с подтверждённым диагнозом «ВИЧ-инфекция», в том числе: 1 122 879 пациентов, живущих с ВИЧ, и 405 477 умерших.
ВИЧ-инфекция активно распространяется среди населения. Так, в первом полугодии 2021 года 67,3 % людей заразились при гетеросексуальных контактах, 28,9 % — при употреблении наркотиков и 2,9 % — при гомосексуальных контактах. [7]
Вероятность заразиться ВИЧ
При незащищённом вагинальном контакте женщины заражаются ВИЧ примерно в 8 случаях из 10 000, а мужчины — в 4 случаях. При незащищённом анальном сексе риск заразиться ВИЧ выше: пассивному партнёру вирус передаётся в 138 случаях из 10 000, активному — в 11 случаях. [10]
ВИЧ и беременность
Женщины, которым своевременно назначена антиретровирусная терапия, не передают вирус при беременности и родах. При подавлении вируса роды могут быть проведены естественным путём. Однако грудное вскармливание даже при приёме терапии противопоказано в связи с большим риском заражения ребёнка через грудное молоко. [3] [4] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы вич-инфекции
Инкубационный период ВИЧ длится от четырёх недель до трёх месяцев (в единичных случаях — до года).
Первые признаки ВИЧ
ВИЧ-инфекция не имеет специфических симптомов. Все клинические проявления могут относиться как к другим инфекционным и неинфекционным заболеваниям, так и к проявлениям вторичных заболеваний, которые развиваются на фоне иммунодефицита. Однако можно выделить лишь основные симптомы острой ВИЧ-инфекции, которые проявляются в первые три недели – три месяца от момента инфицирования:
- увеличение лимфатических узлов (чаще всего шейных и подмышечных);
- лихорадка (температура при ВИЧ чаще субфебрильная — от 37,1°C до 38,0°C);
- сыпь;
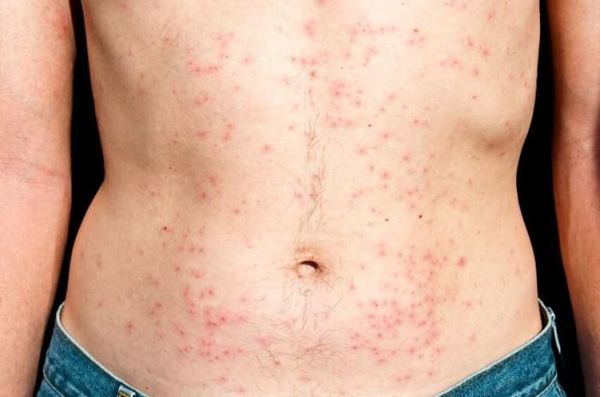
- воспаление нёбных миндалин и, как следствие, боли в горле;
- слабость, бессонница;
- головные боли.
Вышеперечисленные симптомы ВИЧ могут наблюдаться примерно у 30% заболевших. Ещё у 30-40% острая ВИЧ-инфекция может протекать в более тяжёлой форме (с развитием герпетической инфекции, пневмонии, менингита, энцефалита) и примерно у 30% не наблюдается.
Продолжительность клинических проявлений в случае их возникновения варьируется от нескольких дней до нескольких месяцев. Обычно симптомы ВИЧ длятся около 2-3 недель, после чего все проявления исчезают. Исключение может составлять увеличение лимфоузлов, которое часто сохраняется на протяжении всего заболевания.
Не стоит искать у себя какие-либо симптомы ВИЧ. Единственная возможность узнать о наличии или отсутствии ВИЧ-инфекции — пройти лабораторное исследование крови на антитела к ВИЧ минимум через три месяца после «рискованной» ситуации или на РНК ВИЧ минимум через два месяца.
Патогенез вич-инфекции
Проникнув в организм человека любым из вышеперечисленных способов, вирус с помощью специфического гликопротеида gp120 фиксируется на мембране клеток-мишеней, в которых есть белок CD4. Данный рецептор есть у Т-лимфоцитов (Т4, хелперы), он играет главную роль в иммунном ответе. Также белок CD4 есть у у моноцитов, макрофагов, эндотелиальных и других клеток.
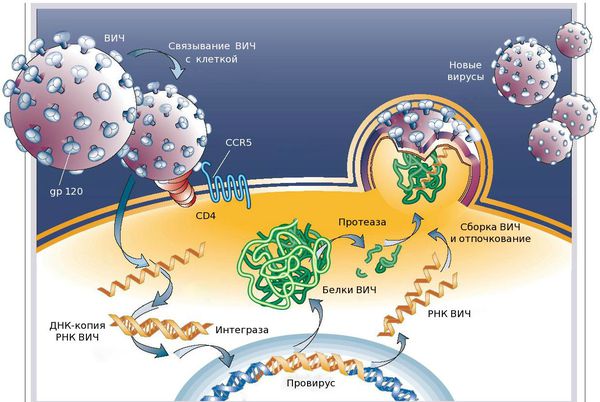
После фиксации на мембране вирус проникает в клетку, там его РНК благодаря ферменту ревертазы синтезирует (создаёт) ДНК, которая встраивается в генетический аппарат здоровой клетки. Там она может существовать в виде провируса в течение всей жизни, при этом оставаясь неактивной. Когда провирус активируется, в заражённой клетке происходит активное накопление новых вирусных частиц, что приводит к разрушению текущей клетки и поражению новых. [3]
Свободный белок gp120 также способен соединяться с рецептором СD4, который присутствует у неинфицированных Т4 лимфоцитов. Вместе они распознаются иммунной системой как чужеродные и разрушаются клетками-киллерами. Ещё одной причиной гибели СD4 клеток являются биологически активные вещества, которые секретируют инфицированные ВИЧ макрофаги. Кроме того, у инфицированных Т-хелперов появляется способность формирования массивных скоплений, в связи с чем их количество резко уменьшается.
Клетки иммунной системы необходимы организму человека для его защиты от бактерий, вирусов, простейших, опухолевых клеток и других чужеродных агентов. Заражённые ВИЧ Т4 клетки не способны осуществлять свою основную функцию, в связи с чем разрушается иммунная система и нарушается нормальная реакция на чужеродные агенты. ВИЧ-инфицированный человек становится беззащитным перед микроорганизмами, даже включая те, которые не представляют опасности для незаражённого человека (оппортунистические инфекции), повышается риск развития онкологических заболеваний.
Также в патологический процесс зачастую вовлекается нервная система. Это становится причиной функциональных, а затем и трофических поражений нейронов и нарушения мозговой деятельности.
Классификация и стадии развития вич-инфекции
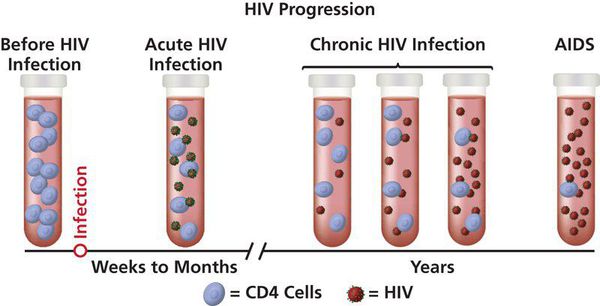
Выделяют пять стадий инфицирования:
1) Стадия инкубации — фаза от момента заражения до выработки антител и/или появления реакции, представленных признаками «острой ВИЧ-инфекции». Продолжительность — от четырёх недель до трёх месяцев (в единичных случаях — до года).
В среднем длительность стадии инкубации составляет от 3 до 6 месяцев. В тот период вирус в организме человека активно размножается, но никак себя не проявляет ни клинически, ни при лабораторном исследовании на антитела к ВИЧ. Однако человек в этой стадии уже заразен.
2) Стадия первичных проявлений — этап, который начинается, соответственно, через 3-6, максимум 12 месяцев от момента заражения. В этот период продолжается активное размножение вируса, и появляется первичный ответ в виде выработки антител или клинических проявлений. Поэтому вторую стадию ВИЧ-инфекции можно выявить при сдаче крови на антитела к ВИЧ.
Стадия первичных проявлений может быть бессимптомной (чаще всего), а также проявляться в виде ряда неспецифических признаков ВИЧ:
- субфебрильная температура;
- сыпь;
- увеличение лимфоузлов;
- кандидоз слизистых;
- герпетическая инфекция; ;
- пневмония и другие проявления.
Принято считать, что человек находится в стадии острой ВИЧ-инфекции на протяжении 12 месяцев от появления антител к ВИЧ.
3) Субклиническая, или латентная, стадия ВИЧ — период замедленного размножения вируса, по сравнению с предыдущими стадиями. Антитела к ВИЧ в крови продолжают выявляться. Единственный признак ВИЧ — увеличение лимфатических узлов, которое возникает не всегда. Продолжительность стадии без специфического лечения — от 6 до 7 лет (в отдельных случаях может варьироваться от 2 до 20 лет).
4) Стадия вторичных заболеваний — фаза, в которой продолжается репликация ВИЧ. Она сопровождается активной гибелью CD4-лимфоцитов и, следовательно, истощением иммунной системы. Всё это становится причиной развития вторичных (в том числе оппортунистических) инфекционных и/или онкологических заболеваний:
- туберкулёза;
- кандидоза;
- саркомы Капоши;
- опоясывающего герпеса и других болезней.
Продолжительность данной стадии зависит от заболевания, своевременного принятия мер и индивидуальных свойств иммунной системы.
5) Стадия СПИДа (терминальная стадия) — финальный этап течения ВИЧ-инфекции. Происходит развитие тяжёлых вторичных инфекций, угрожающих жизни, их генерализация (распространение по всему организму), развитие онкологических заболеваний и поражение центральной нервной системы, которое может сопровождаться неврологическими симптомами: растерянностью и забывчивостью, неспособностью сконцентрироваться, изменением поведения, головными болями, расстройствами настроения, нарушением координации и трудностями при ходьбе. [9]
При отсутствии своевременно назначенного специфического лечения стадия СПИДа наступает в среднем через 10-12 лет от момента инфицирования. [4]
Осложнения вич-инфекции
Осложнения ВИЧ-инфекции — это вторичные инфекции, развивающиеся на фоне иммунодефицита. К таким заболеваниям относятся:
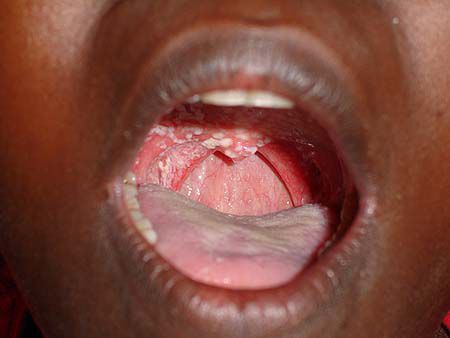
- Кандидоз (слизистой ротоглотки, дыхательных путей, пищевода) — одна из разновидностей грибковой инфекции, вызывается микроскопическими дрожжеподобными грибами рода Candida. Основные симптомы — боли в горле, при глотании, белый творожистый налёт на языке и/или миндалинах и твёрдом нёбе, субфебрильная лихорадка.
- Опоясывающий герпес — вирусная инфекция, характеризующаяся односторонними герпетиформными высыпаниями на коже (зудящих везикул с жидкостью с их последующим вскрытием и образованием корочек) с сильным болевым синдромом. Возбудитель — Varicella zoster, вирус семейства герпесвирусов, который при первой встрече с организмом (чаще в молодом возрасте) вызывает типичную ветряную оспу. Лечение проводится противогерпетическими препаратами.
- Туберкулёз — инфекционное заболевание, вызываемое различными видами микобактерий группы Mycobacterium. Основные симптомы — лихорадка, кашель, гипергидроз (повышенная потливость, особенно в ночные часы), одышка. Для постановки диагноза необходимо выполнение ФЛГ или КТ лёгких, консультация врача-фтизиатра. У ВИЧ-инфицированных особенностью течения туберкулёза является его частая генерализация, т.е. распространение на другие органы помимо лёгких, что усложняет лечение и, соответственно, ухудшает прогноз.
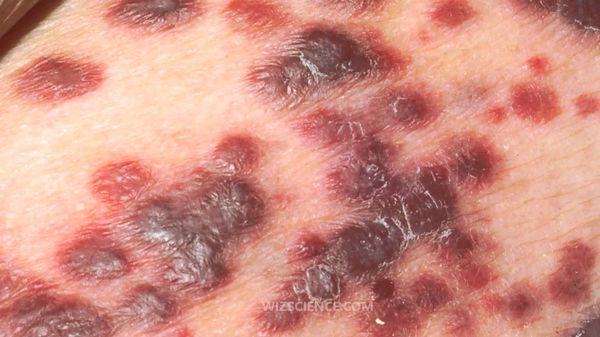
- Саркома Капоши — многоочаговая опухоль злокачественного характера, поражающая весь организм. Она формируется из эндотелия сосудов, ей свойственно различное клиническое течение. Преимущественно болезнь проявляется новообразованиями кожи, но также она может повлиять на слизистые оболочки, лимфосистему и внутренние органы (прежде всего, на лёгкие и желудочно-кишечный тракт). Лечение должно проводиться совместно с врачом-онкологом.
- Пневмоцистная пневмония — атипичная пневмония, характерная для лиц с иммунодефицитом. Основные симптомы — интенсивная одышка и лихорадка. Для постановки диагноза необходимо выполнения КТ лёгких.
- Церебральный токсоплазмоз — паразитарное заболевание, которое также характерно для лиц с выраженным иммунодефицитом, появляющееся образованием многочисленных очагов в головном мозге. Занимает 2-3 место среди оппортунистических инфекций у больных СПИДом. Имеет различную неврологическую симптоматику — головные боли, снижение памяти, эпилептические припадки и другие проявления. Лечение проводится совместно с врачом-неврологом.
Также могут возникнуть другие бактериальные и вирусные инфекции и онкологические заболевания. [4]
Диагностика вич-инфекции
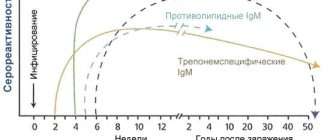
Для диагностики ВИЧ-инфекции применяется специальный иммуноферментный анализ (ИФА) 4-го поколения, который заключается в реакции «антиген-антитело». Он позволяет определить наличие антител к ВИЧ в организме человека. Соответственно, тест на ВИЧ будет достоверным только после завершения периода инкубации, т.е. после того, как организм выработает достаточное количество антител (не ранее четвёртой недели после заражения). У большинства людей тест будет достоверным через три месяца, однако для исключения ВИЧ-инфекции на 100% необходимо сдать анализ через 6 и 12 месяцев.
В случае положительного анализа на ВИЧ тот же образец крови исследуется в лаборатории ещё раз: если результат вновь положительный, то необходим тест другого типа — иммунный блоттинг. Положительный результат иммунного блоттинга (после положительного результата ИФА) достоверен на 99,9%, что является максимально точным для любого медицинского теста. Если же иммуноблот отрицательный, то делается вывод, что первый тест был ложноположительным, и ВИЧ у человека нет.
Результат иммуноблота может интерпретироваться как положительный, отрицательный или неопределенный (т.е. наличие в иммуноблоте как минимум одного белка к вирусу). Неопределённый результат может наблюдаться, если анализ сдан в период инкубации: заражение произошло не так давно, поэтому в крови пока находится немного антител к ВИЧ, но спустя некоторое время иммуноблот станет положительным. Также неопределённый результат может возникнуть при отсутствии ВИЧ-инфекции и наличии некоторых хронических заболеваний. В таком случае иммуноблот станет отрицательным, либо будет выявлена причина неопределённого результата.
Как считаю многие, анализ на ВИЧ-инфекцию сдаётся не при любом заборе крови. Однако данное исследование является добровольным для всех, кроме:
- доноров крови;
- иностранцев и лиц без гражданства, которые хотят въехать на территорию Российской Федерации более чем на три месяца;
- медперсонала, работающего с кровью;
- лиц, находящихся в местах лишения свободы.
Люди, не относящиеся ни к одной из перечисленных категорий граждан, не сдают анализ на ВИЧ во время ежегодных профилактических медицинских осмотров, поэтому наличие медицинской книжки также не гарантирует отсутствие ВИЧ-инфекции.
Лечение вич-инфекции
В случае, если ВИЧ-инфекция обнаружена, человек встаёт на учёт в Центре по борьбе со СПИДом, где в дальнейшем наблюдается у врача-инфекциониста.
Лекарственного средства, которое могло бы полностью избавить от ВИЧ, в настоящее время нет. Однако, существуют препараты, значительно продлевающие жизнь и способные предупредить развитие СПИДа. Препараты для лечения показаны всем ВИЧ-инфицированным. Они предоставляются бесплатно после дообследования, назначаемого врачом-инфекционистом.
Препараты для лечения ВИЧ называются антиретровирусными (АРВ). Благодаря АРВ подавляется размножение вируса, в результате чего восстанавливается или не нарушается функция иммунной системы. ВИЧ-инфицированные пациенты, регулярно принимающие данные препараты, не способны передавать вирус даже при незащищённых половых контактах.
Особенность лечения ВИЧ-инфекции заключается в:
- необходимости ежедневного пожизненного приёма препаратов (как правило, не менее трёх);
- контроле эффективности лечения у врача-инфекциониста;
- наблюдении возможных нежелательных явлений, связанных с приёмом препаратов.
Для лечения используются хорошо изученные современные препараты, не оказывающие опасного токсического влияния на другие органы и системы, при условии соблюдения рекомендаций врача и своевременного обследования.
Прогноз. Профилактика
При раннем выявлении и своевременном начале специфического лечения продолжительность жизни ВИЧ-инфицированных людей может не уступать средней продолжительности жизни населения. Поэтому чрезвычайно важно как можно раньше начать наблюдение и лечение у специалиста.
Профилактика ВИЧ
К сожалению, вакцины от данной инфекции пока не существует.
Методами профилактики являются:
- защищённые половые контакты;
- использование стерильных инструментов для проведения различных манипуляций, сопровождающихся нарушением целостности слизистых и кожных покровов;
- тестирование на ВИЧ всего населения не реже 1 раза в год;
- обязательное обследование на ВИЧ при планировании беременности, постановке на учёт в связи с беременностью, а также во время беременности и перед родами;
- обязательный приём препаратов всем ВИЧ-инфицированным женщинам во время беременности;
- приём препаратов всем ВИЧ-инфицированным для снижения вероятности передачи вируса. [4][6]
При положительном результате исследования на антитела к ВИЧ необходимо:
- обратиться в Центр по профилактике и борьбе со СПИДом;
- получить подробную информацию о состоянии своего здоровья, о жизни с ВИЧ и о своих правах и обязанностях;
- начать приём препаратов;
- следовать рекомендациям лечащего врача.
Хотелось бы отдельно отметить, что люди, живущие с ВИЧ, ничем не отличаются от других людей, кроме наличия в их организме вируса.
В последнее время среди ВИЧ-положительных пациентов гомосексуальной ориентации участились случаи развития анального рака под влиянием вируса ВПЧ. Для его профилактики институт СПИДа штата Нью-Йорк рекомендует пациентам проходить скрининг на анальную дисплазию. Он включает:
- сбор анамнеза;
- осмотр и пальцевое ректальное обследование;
- анальный тест Папаниколау — взятие мазка из ануса;
- кольпоскопия [8] .
На развитие анального рака будет указывать боль и зуд в области ануса, кровянистые выделения, недержание кала, шишки и язвочки в перианальной зоне. Чтобы устранить осложнение, следует обратиться к колопроктологу.
ВИЧ-инфекция — симптомы и лечение
Что такое вич-инфекция? Причины возникновения, диагностику и методы лечения разберем в статье доктора Куракиной Олеси Юрьевны, инфекциониста со стажем в 10 лет.
Над статьей доктора Куракиной Олеси Юрьевны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
ВИЧ-инфекция — это хроническое инфекционное заболевание, которое провоцирует вирус иммунодефицита человека, поражающий клетки иммунной системы (СD4). При отсутствии лечения закономерно приводит к синдрому приобретённого иммунодефицита (СПИДа). [6]

Вирус иммунодефицита человека принадлежит семейству ретровирусов (Retroviridae), роду Lentivirus. Впервые информация о болезни появилась в 1970 годах. Сам вирус был выделен в 1983 году одновременно во Франции вирусологом Франсуазой Барре-Синусси и в США учёным Робертом Гало, однако название, одобренное Всемирной организацией здравоохранения, получил только через пять лет — в 1987 году. Тогда же впервые был зарегистрирован случай ВИЧ-инфекции в СССР. [1] [2]
В настоящее время выделяют два типа вируса — ВИЧ-1 и ВИЧ-2, которые отличаются по своим структурным характеристикам. На территории России, США, Европы и Центральной Африки распространён вирус первого типа (ВИЧ-1), на территории Индии и Западной Африки эпидемиологическое значение имеет второй тип вируса (ВИЧ-2).
В естественных условиях ВИЧ в высушенном состоянии сохраняет активность на протяжении нескольких часов, в биологических жидкостях — несколько дней, в замороженной сыворотке крови — несколько лет. При нагревании до 70-80°C вирус гибнет через 10 минут, при обработке 70% раствором этилового спирта инактивируется через одну минуту. Также чувствителен к 0,5% раствору гипохлорита натрия, 6% раствору перекиси водорода, 5% раствору лизола, эфира или ацетона. [2]

Форма вируса округлая, в центре расположено ядро, содержащее две нити рибонуклеиновой кислоты (РНК) и ферменты, необходимые для размножения — обратную транскриптазу (ревертазу), интегразу, протеазу, РНКазу. Ядро окружено внутренней белковой и наружной липидной оболочкой. Внутренняя оболочка ВИЧ-1 состоит из протеинов p17, p24 и p55. Наружная оболочка «пронизана» гликопротеином gp160, который состоит из фрагментов gp41 и gp120 (так называемых оболочечных белков). Gp41 и gp120 на поверхности вириона образуют отростки, с помощью которых ВИЧ присоединяется к рецепторам клеток-мишеней человека (клеткам организма, которые имеют рецептор — белок CD4). [1] [3]
Как передаётся ВИЧ
Пути передачи инфекции:
- Естественные:
- половой (гетеро- и гомосексуальные контакты);
- вертикальный (от заражённой матери к ребёнку во время беременности, родов или кормления грудью).
- Искусственный — парентеральный (в случае различных воздействий, связанных с нарушением слизистых оболочек и кожных покровов, например, использование нестерильных инструментов при употреблении наркотических веществ, медицинских и немедицинских манипуляциях).

Важно отметить, что при поцелуях, общении, объятиях, рукопожатиях, использовании общей посуды и других предметов быта ВИЧ-инфекция не передаётся.
ВИЧ в России
По данным на 30 июня 2021 года, в России выявлено 1 528 356 человек с подтверждённым диагнозом «ВИЧ-инфекция», в том числе: 1 122 879 пациентов, живущих с ВИЧ, и 405 477 умерших.
ВИЧ-инфекция активно распространяется среди населения. Так, в первом полугодии 2021 года 67,3 % людей заразились при гетеросексуальных контактах, 28,9 % — при употреблении наркотиков и 2,9 % — при гомосексуальных контактах. [7]
Вероятность заразиться ВИЧ
При незащищённом вагинальном контакте женщины заражаются ВИЧ примерно в 8 случаях из 10 000, а мужчины — в 4 случаях. При незащищённом анальном сексе риск заразиться ВИЧ выше: пассивному партнёру вирус передаётся в 138 случаях из 10 000, активному — в 11 случаях. [10]
ВИЧ и беременность
Женщины, которым своевременно назначена антиретровирусная терапия, не передают вирус при беременности и родах. При подавлении вируса роды могут быть проведены естественным путём. Однако грудное вскармливание даже при приёме терапии противопоказано в связи с большим риском заражения ребёнка через грудное молоко. [3] [4] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы вич-инфекции
Инкубационный период ВИЧ длится от четырёх недель до трёх месяцев (в единичных случаях — до года).
Первые признаки ВИЧ
ВИЧ-инфекция не имеет специфических симптомов. Все клинические проявления могут относиться как к другим инфекционным и неинфекционным заболеваниям, так и к проявлениям вторичных заболеваний, которые развиваются на фоне иммунодефицита. Однако можно выделить лишь основные симптомы острой ВИЧ-инфекции, которые проявляются в первые три недели – три месяца от момента инфицирования:
- увеличение лимфатических узлов (чаще всего шейных и подмышечных);
- лихорадка (температура при ВИЧ чаще субфебрильная — от 37,1°C до 38,0°C);
- сыпь;

- воспаление нёбных миндалин и, как следствие, боли в горле;
- слабость, бессонница;
- головные боли.
Вышеперечисленные симптомы ВИЧ могут наблюдаться примерно у 30% заболевших. Ещё у 30-40% острая ВИЧ-инфекция может протекать в более тяжёлой форме (с развитием герпетической инфекции, пневмонии, менингита, энцефалита) и примерно у 30% не наблюдается.

Продолжительность клинических проявлений в случае их возникновения варьируется от нескольких дней до нескольких месяцев. Обычно симптомы ВИЧ длятся около 2-3 недель, после чего все проявления исчезают. Исключение может составлять увеличение лимфоузлов, которое часто сохраняется на протяжении всего заболевания.

Не стоит искать у себя какие-либо симптомы ВИЧ. Единственная возможность узнать о наличии или отсутствии ВИЧ-инфекции — пройти лабораторное исследование крови на антитела к ВИЧ минимум через три месяца после «рискованной» ситуации или на РНК ВИЧ минимум через два месяца.
Патогенез вич-инфекции
Проникнув в организм человека любым из вышеперечисленных способов, вирус с помощью специфического гликопротеида gp120 фиксируется на мембране клеток-мишеней, в которых есть белок CD4. Данный рецептор есть у Т-лимфоцитов (Т4, хелперы), он играет главную роль в иммунном ответе. Также белок CD4 есть у у моноцитов, макрофагов, эндотелиальных и других клеток.

После фиксации на мембране вирус проникает в клетку, там его РНК благодаря ферменту ревертазы синтезирует (создаёт) ДНК, которая встраивается в генетический аппарат здоровой клетки. Там она может существовать в виде провируса в течение всей жизни, при этом оставаясь неактивной. Когда провирус активируется, в заражённой клетке происходит активное накопление новых вирусных частиц, что приводит к разрушению текущей клетки и поражению новых. [3]
Свободный белок gp120 также способен соединяться с рецептором СD4, который присутствует у неинфицированных Т4 лимфоцитов. Вместе они распознаются иммунной системой как чужеродные и разрушаются клетками-киллерами. Ещё одной причиной гибели СD4 клеток являются биологически активные вещества, которые секретируют инфицированные ВИЧ макрофаги. Кроме того, у инфицированных Т-хелперов появляется способность формирования массивных скоплений, в связи с чем их количество резко уменьшается.
Клетки иммунной системы необходимы организму человека для его защиты от бактерий, вирусов, простейших, опухолевых клеток и других чужеродных агентов. Заражённые ВИЧ Т4 клетки не способны осуществлять свою основную функцию, в связи с чем разрушается иммунная система и нарушается нормальная реакция на чужеродные агенты. ВИЧ-инфицированный человек становится беззащитным перед микроорганизмами, даже включая те, которые не представляют опасности для незаражённого человека (оппортунистические инфекции), повышается риск развития онкологических заболеваний.
Также в патологический процесс зачастую вовлекается нервная система. Это становится причиной функциональных, а затем и трофических поражений нейронов и нарушения мозговой деятельности.
Классификация и стадии развития вич-инфекции
Выделяют пять стадий инфицирования:
1) Стадия инкубации — фаза от момента заражения до выработки антител и/или появления реакции, представленных признаками «острой ВИЧ-инфекции». Продолжительность — от четырёх недель до трёх месяцев (в единичных случаях — до года).
В среднем длительность стадии инкубации составляет от 3 до 6 месяцев. В тот период вирус в организме человека активно размножается, но никак себя не проявляет ни клинически, ни при лабораторном исследовании на антитела к ВИЧ. Однако человек в этой стадии уже заразен.
2) Стадия первичных проявлений — этап, который начинается, соответственно, через 3-6, максимум 12 месяцев от момента заражения. В этот период продолжается активное размножение вируса, и появляется первичный ответ в виде выработки антител или клинических проявлений. Поэтому вторую стадию ВИЧ-инфекции можно выявить при сдаче крови на антитела к ВИЧ.
Стадия первичных проявлений может быть бессимптомной (чаще всего), а также проявляться в виде ряда неспецифических признаков ВИЧ:
- субфебрильная температура;
- сыпь;
- увеличение лимфоузлов;
- кандидоз слизистых;
- герпетическая инфекция; ;
- пневмония и другие проявления.
Принято считать, что человек находится в стадии острой ВИЧ-инфекции на протяжении 12 месяцев от появления антител к ВИЧ.
3) Субклиническая, или латентная, стадия ВИЧ — период замедленного размножения вируса, по сравнению с предыдущими стадиями. Антитела к ВИЧ в крови продолжают выявляться. Единственный признак ВИЧ — увеличение лимфатических узлов, которое возникает не всегда. Продолжительность стадии без специфического лечения — от 6 до 7 лет (в отдельных случаях может варьироваться от 2 до 20 лет).
4) Стадия вторичных заболеваний — фаза, в которой продолжается репликация ВИЧ. Она сопровождается активной гибелью CD4-лимфоцитов и, следовательно, истощением иммунной системы. Всё это становится причиной развития вторичных (в том числе оппортунистических) инфекционных и/или онкологических заболеваний:
- туберкулёза;
- кандидоза;
- саркомы Капоши;
- опоясывающего герпеса и других болезней.
Продолжительность данной стадии зависит от заболевания, своевременного принятия мер и индивидуальных свойств иммунной системы.
5) Стадия СПИДа (терминальная стадия) — финальный этап течения ВИЧ-инфекции. Происходит развитие тяжёлых вторичных инфекций, угрожающих жизни, их генерализация (распространение по всему организму), развитие онкологических заболеваний и поражение центральной нервной системы, которое может сопровождаться неврологическими симптомами: растерянностью и забывчивостью, неспособностью сконцентрироваться, изменением поведения, головными болями, расстройствами настроения, нарушением координации и трудностями при ходьбе. [9]
При отсутствии своевременно назначенного специфического лечения стадия СПИДа наступает в среднем через 10-12 лет от момента инфицирования. [4]
Осложнения вич-инфекции
Осложнения ВИЧ-инфекции — это вторичные инфекции, развивающиеся на фоне иммунодефицита. К таким заболеваниям относятся:
- Кандидоз (слизистой ротоглотки, дыхательных путей, пищевода) — одна из разновидностей грибковой инфекции, вызывается микроскопическими дрожжеподобными грибами рода Candida. Основные симптомы — боли в горле, при глотании, белый творожистый налёт на языке и/или миндалинах и твёрдом нёбе, субфебрильная лихорадка.

- Опоясывающий герпес — вирусная инфекция, характеризующаяся односторонними герпетиформными высыпаниями на коже (зудящих везикул с жидкостью с их последующим вскрытием и образованием корочек) с сильным болевым синдромом. Возбудитель — Varicella zoster, вирус семейства герпесвирусов, который при первой встрече с организмом (чаще в молодом возрасте) вызывает типичную ветряную оспу. Лечение проводится противогерпетическими препаратами.
- Туберкулёз — инфекционное заболевание, вызываемое различными видами микобактерий группы Mycobacterium. Основные симптомы — лихорадка, кашель, гипергидроз (повышенная потливость, особенно в ночные часы), одышка. Для постановки диагноза необходимо выполнение ФЛГ или КТ лёгких, консультация врача-фтизиатра. У ВИЧ-инфицированных особенностью течения туберкулёза является его частая генерализация, т.е. распространение на другие органы помимо лёгких, что усложняет лечение и, соответственно, ухудшает прогноз.
- Саркома Капоши — многоочаговая опухоль злокачественного характера, поражающая весь организм. Она формируется из эндотелия сосудов, ей свойственно различное клиническое течение. Преимущественно болезнь проявляется новообразованиями кожи, но также она может повлиять на слизистые оболочки, лимфосистему и внутренние органы (прежде всего, на лёгкие и желудочно-кишечный тракт). Лечение должно проводиться совместно с врачом-онкологом.

- Пневмоцистная пневмония — атипичная пневмония, характерная для лиц с иммунодефицитом. Основные симптомы — интенсивная одышка и лихорадка. Для постановки диагноза необходимо выполнения КТ лёгких.
- Церебральный токсоплазмоз — паразитарное заболевание, которое также характерно для лиц с выраженным иммунодефицитом, появляющееся образованием многочисленных очагов в головном мозге. Занимает 2-3 место среди оппортунистических инфекций у больных СПИДом. Имеет различную неврологическую симптоматику — головные боли, снижение памяти, эпилептические припадки и другие проявления. Лечение проводится совместно с врачом-неврологом.
Также могут возникнуть другие бактериальные и вирусные инфекции и онкологические заболевания. [4]
Диагностика вич-инфекции
Для диагностики ВИЧ-инфекции применяется специальный иммуноферментный анализ (ИФА) 4-го поколения, который заключается в реакции «антиген-антитело». Он позволяет определить наличие антител к ВИЧ в организме человека. Соответственно, тест на ВИЧ будет достоверным только после завершения периода инкубации, т.е. после того, как организм выработает достаточное количество антител (не ранее четвёртой недели после заражения). У большинства людей тест будет достоверным через три месяца, однако для исключения ВИЧ-инфекции на 100% необходимо сдать анализ через 6 и 12 месяцев.
В случае положительного анализа на ВИЧ тот же образец крови исследуется в лаборатории ещё раз: если результат вновь положительный, то необходим тест другого типа — иммунный блоттинг. Положительный результат иммунного блоттинга (после положительного результата ИФА) достоверен на 99,9%, что является максимально точным для любого медицинского теста. Если же иммуноблот отрицательный, то делается вывод, что первый тест был ложноположительным, и ВИЧ у человека нет.

Результат иммуноблота может интерпретироваться как положительный, отрицательный или неопределенный (т.е. наличие в иммуноблоте как минимум одного белка к вирусу). Неопределённый результат может наблюдаться, если анализ сдан в период инкубации: заражение произошло не так давно, поэтому в крови пока находится немного антител к ВИЧ, но спустя некоторое время иммуноблот станет положительным. Также неопределённый результат может возникнуть при отсутствии ВИЧ-инфекции и наличии некоторых хронических заболеваний. В таком случае иммуноблот станет отрицательным, либо будет выявлена причина неопределённого результата.
Как считаю многие, анализ на ВИЧ-инфекцию сдаётся не при любом заборе крови. Однако данное исследование является добровольным для всех, кроме:
- доноров крови;
- иностранцев и лиц без гражданства, которые хотят въехать на территорию Российской Федерации более чем на три месяца;
- медперсонала, работающего с кровью;
- лиц, находящихся в местах лишения свободы.
Люди, не относящиеся ни к одной из перечисленных категорий граждан, не сдают анализ на ВИЧ во время ежегодных профилактических медицинских осмотров, поэтому наличие медицинской книжки также не гарантирует отсутствие ВИЧ-инфекции.
Лечение вич-инфекции
В случае, если ВИЧ-инфекция обнаружена, человек встаёт на учёт в Центре по борьбе со СПИДом, где в дальнейшем наблюдается у врача-инфекциониста.
Лекарственного средства, которое могло бы полностью избавить от ВИЧ, в настоящее время нет. Однако, существуют препараты, значительно продлевающие жизнь и способные предупредить развитие СПИДа. Препараты для лечения показаны всем ВИЧ-инфицированным. Они предоставляются бесплатно после дообследования, назначаемого врачом-инфекционистом.
Препараты для лечения ВИЧ называются антиретровирусными (АРВ). Благодаря АРВ подавляется размножение вируса, в результате чего восстанавливается или не нарушается функция иммунной системы. ВИЧ-инфицированные пациенты, регулярно принимающие данные препараты, не способны передавать вирус даже при незащищённых половых контактах.
Особенность лечения ВИЧ-инфекции заключается в:
- необходимости ежедневного пожизненного приёма препаратов (как правило, не менее трёх);
- контроле эффективности лечения у врача-инфекциониста;
- наблюдении возможных нежелательных явлений, связанных с приёмом препаратов.
Для лечения используются хорошо изученные современные препараты, не оказывающие опасного токсического влияния на другие органы и системы, при условии соблюдения рекомендаций врача и своевременного обследования.
Прогноз. Профилактика
При раннем выявлении и своевременном начале специфического лечения продолжительность жизни ВИЧ-инфицированных людей может не уступать средней продолжительности жизни населения. Поэтому чрезвычайно важно как можно раньше начать наблюдение и лечение у специалиста.
Профилактика ВИЧ
К сожалению, вакцины от данной инфекции пока не существует.
Методами профилактики являются:
- защищённые половые контакты;
- использование стерильных инструментов для проведения различных манипуляций, сопровождающихся нарушением целостности слизистых и кожных покровов;
- тестирование на ВИЧ всего населения не реже 1 раза в год;
- обязательное обследование на ВИЧ при планировании беременности, постановке на учёт в связи с беременностью, а также во время беременности и перед родами;
- обязательный приём препаратов всем ВИЧ-инфицированным женщинам во время беременности;
- приём препаратов всем ВИЧ-инфицированным для снижения вероятности передачи вируса. [4][6]
При положительном результате исследования на антитела к ВИЧ необходимо:
- обратиться в Центр по профилактике и борьбе со СПИДом;
- получить подробную информацию о состоянии своего здоровья, о жизни с ВИЧ и о своих правах и обязанностях;
- начать приём препаратов;
- следовать рекомендациям лечащего врача.
Хотелось бы отдельно отметить, что люди, живущие с ВИЧ, ничем не отличаются от других людей, кроме наличия в их организме вируса.
В последнее время среди ВИЧ-положительных пациентов гомосексуальной ориентации участились случаи развития анального рака под влиянием вируса ВПЧ. Для его профилактики институт СПИДа штата Нью-Йорк рекомендует пациентам проходить скрининг на анальную дисплазию. Он включает:
- сбор анамнеза;
- осмотр и пальцевое ректальное обследование;
- анальный тест Папаниколау — взятие мазка из ануса;
- кольпоскопия [8] .
На развитие анального рака будет указывать боль и зуд в области ануса, кровянистые выделения, недержание кала, шишки и язвочки в перианальной зоне. Чтобы устранить осложнение, следует обратиться к колопроктологу.
Источник https://diseases.medelement.com/disease/%D0%B2%D0%B8%D1%87-%D0%B8%D0%BD%D1%84%D0%B5%D0%BA%D1%86%D0%B8%D1%8F-%D1%83-%D0%B2%D0%B7%D1%80%D0%BE%D1%81%D0%BB%D1%8B%D1%85-2017/15035
Источник https://probolezny.ru/vich-infekciya/
Источник https://probolezny.ru/vich-infekciya/
- 1) Сводное руководство по использованию антиретровирусных препаратов для лечения и профилактики ВИЧ-инфекции: рекомендации с позиций общественного здравоохранения. ВОЗ 2016. 2) Пересмотр клинических протоколов по лечению ВИЧ/СПИД для Европейского региона ВОЗ Консультативное совещание клинических Экспертов из Восточной Европы и Центральной Азии 7 октября 2010, Киев, Украина Европейское региональное бюро ВОЗ/ ЮНИСЕФ Технический отчет. 3) Клинический протокол для Европейского региона ВОЗ (обновленная версия 2013 г.). Протокол 4. Туберкулез и ВИЧ-инфекция: ведение больных с ко-инфекцией. 4) Обследование и антиретровирусная терапия у взрослых и подростков. Клинический протокол для Европейского региона ВОЗ 2013. 5) Клинические аспекты ВИЧ-инфекции. Дж. Бартлетт, Дж. Галлант, П. Фам. 2012 г. 527с. 6) British HIV Association guidelines for the treatment of HIV-1-positive adults with antiretroviral therapy, ноябрь 2013, английский язык. British HIV Association, HIV Medicine (2014), 15 (Suppl. 1), 1–85. 7) Guidelines for Prevention and Treatment of Opportunistic Infections in HIV-Infected Adults and Adolescents May 12, 2013. http://aidsinfo.nih.gov/guidelines