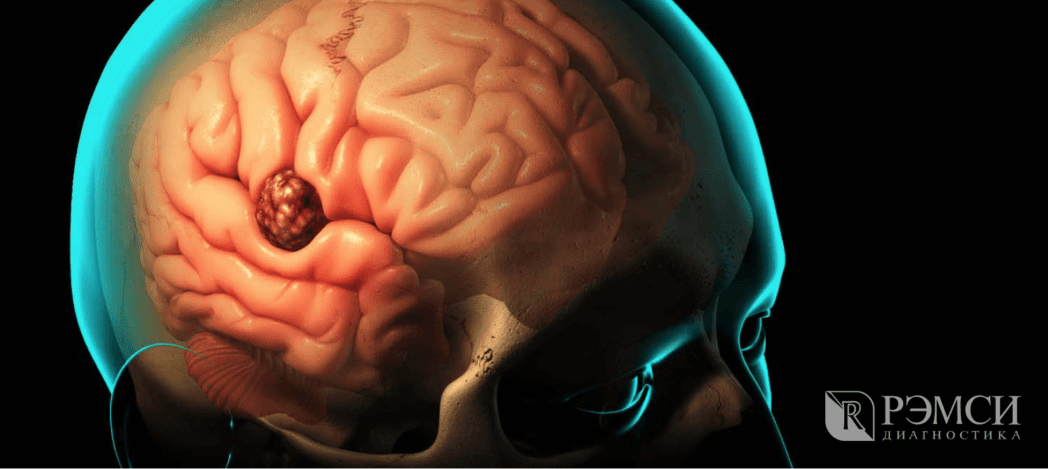
Опухоль головного мозга: симптомы и признаки на ранних стадиях, причины и лечение
Опухоль головного мозга — это новообразование из нервной или иной ткани, которая возникает в результате аномально быстрого, недостаточно сдерживаемого иммунной системой деления клеток.
Такие структуры могут быть злокачественными или доброкачественными. Строго говоря, это не всегда рак. Поскольку такое название носят только неоплазии из эпителиальной ткани.
Церебральные новообразования имеют собственный под по МКБ-10, располагаются в классификаторе под шифром C71: злокачественные опухоли головного мозга.
Структуры, не склонные к быстрому росту, доброкачественные неоплазии определяются как D33. Возможны различные постфиксы, которые уточняют этиологию расстройства, патологического процесса.
Опухоли нужно лечить практически всегда, поскольку иначе не миновать осложнений. В том числе тяжелого неврологического дефицита.
С пациентами такого профиля работают онколог и нейрохирург. Как правило, оба, в тандеме.
Классификация и виды опухолей
Для начала, стоит сказать пару слов о наиболее общих способах типизации патологических структур. Все опухоли церебральной локализации делятся два вида.
Доброкачественные
Отличаются по ряду факторов от своих более опасных «собратьев».
- Они относительно медленно растут. На несколько миллиметров в течение пары-тройки лет. И то, это считается очень стремительным развитием аномальной структуры. На самом деле ситуация чаще всего другая.
- Эти опухоли не прорастают сквозь здоровые ткани головного мозга. Тем самым, не разрушают их, хорошо отграничены от прочих клеток, потому их можно относительно просто и без труда удалить полностью.
- Доброкачественные структуры не метастазируют. То есть не создают вторичных очагов неопластического поражения.
Конечно, говорить, что они безопасны — невозможно. Пространство внутри черепной коробки ограничено. Если опухоль будет достаточно большой, начнется компрессия церебральных структур, дисфункция и отмирание. Это очень опасно.
Злокачественные
Отличаются стремительным ростом, инфильтративным распространением (задевают здоровые ткани), метастазированием. Несут фатальную угрозу.
Клетки характеризуются атипией разной степени тяжести: от незначительного отклонения до критического изменения. Когда ткани невозможно узнать, настолько они трансформируются.
Второе основание классификации: происхождение неоплазии. В таком случае выделяют:
- Первичные структуры. Которые развились фактически с нуля.
- Вторичные. Так называемые метастазы. Немного отступая от темы, стоит сказать, что в этой локализации можно найти очаги родом из легких, молочных желез, кишечника, как это ни странно.
Наконец, есть более специфическая классификация, которая учитывает происхождение неоплазии, ее клеточную структуру. В таком случае, нужно говорить о таких новообразованиях:
Опухоли из оболочки
Так называемые менингиомы. Относятся к доброкачественным опухолям. Это очень распространенные неоплазии из твердых тканей головного мозга.
Теоретически, могут появиться в любой части церебральных структур. Растут относительно медленно.
Встречаются атипичные формы, которые стремительно увеличиваются, мешают нормальной жизнедеятельности и представляют реальную опасность для пациентов. Но это скорее исключение из правил.
Образования из нервных тканей
Невриномы. Чаще всего не склонны к малигнизации и перерождению в условный рак. Потому большой опасности с точки зрения масс-эффекта, компрессии головного мозга не несут. Проблема в другом.
Они затрагивают те или иные черепные нервы. Именно эти структуры отвечают за важные функции: слух, движение глаз и много чего еще.
Лечение нужно начинать как можно раньше. Если все сделать вовремя, есть все шансы сохранить нервную активность.
Опухоли гипофиза
Развиваются очень часто. Находятся на втором месте по распространенности среди всех внутричерепных образований.
Как показывает статистика, неоплазии этой локализации и происхождения встречаются чуть ли не у каждого пятого человека на планете.
Только они настолько малы, что не доставляют никакого дискомфорта. Явление обнаруживается случайно, в ходе посмертного вскрытия.
Опухоли гипофиза можно подразделить на три типа:
- Аденомы. Структуры, которые растут и развиваются из передней части органа. Могут продуцировать гормоны разных типов. А в некоторых случаях не выделяют никаких веществ и просто сдавливают ткани вокруг себя. При достаточных размерах требуется удаление.
- Опухоли нейрогипофиза. Его задней доли. Встречаются исключительно редко. Но в основном это образования низкой степени злокачественности.
- Неоплазии воронки, ножки органа. Развиваются в единичных случаях. На весь мир сейчас описано менее 50-и задокументированных ситуаций.
Настоящая казуистика. Здесь образуются так называемые питуицитомы. Формально, они злокачественные. На деле — хорошо отграничены и очень редко растут. На протяжении десятилетий.
Опухоли гипофиза чаще всего не опасны. По крайней мере, на начальных стадиях. Но за ними все равно нужно наблюдать.

Герминогенные неоплазии
Опухоли, которые разрастаются из тех тканей, которые закладывались еще во внутриутробном периоде, на первых его стадиях.
Их характерная черта — это склонность быстро и агрессивно делиться. Причем достаточно очень малого количества биоматериала.
Сюда можно отнести такие разновидности опухолей:
- Герминомы. Собственно, самая распространенная морфологическая форма. Это злокачественные структуры, которые довольно медленно растут. Очень чувствительны к радиации, чем и пользуются врачи.
- Тератомы разной степени зрелости. Скопления жира, волос, зубов, ногтей и прочих первичных тканей, из которых потенциально должен был сформироваться человек.
- Краниофарингиомы. Опухоли кармана Ратке. Локализуются близко к гипофизу, потому их часто путают с аденомами. Достаточно крупная неоплазия может сдавить хиазму (перекрестье зрительных нервов), головной мозг, прочие структуры и спровоцировать осложнения. Хотя сама по себе краниофирангиома не злокачественная.

Эти опухоли различны по характеру, единой оценки им дать невозможно.
Нейроэпителиальные структуры
Самый распространенный тип патологических образований. Составляют едва ли не 80% от всего количества случаев.
- Астроцитомы.
- Олигодендроглиомы.
- Эпендимомы.
Все эти структуры носят общее название — глиомы. Как показывают исследования, все глиомы злокачественны, правда, в неравной мере.
Оценить, какова ситуация в каждом конкретном случае можно только с помощью гистологического исследования.
Названные структуры классифицируются еще на несколько типов. Согласно общепринятой методике, выделяют 4 степени злокачественности (в английском написании — grade).
- I. Пилоцитарные астроцитомы, субэпендимомы и прочие разновидности. Не несут большой опасности для здоровья. Встречаются в основном у молодых пациентов и детей. Хорошо отграничены от окружающих тканей, значит, их можно без проблем удалить. Если развилась именно такая структура — это невероятное везение. Прогнозы на жизнь благоприятные.
- II. Фибриллярные опухоли. Растут быстрее, ведут себя более агрессивно. Рано или поздно переходят на следующую стадию. Шансов на излечение довольно мало, хотя они все равно есть. Главное, не запускать патологический процесс.
- III. Анапластические глиомы. Очень опасны. Клеточная атипия существенная, хотя в тканях все еще узнаются отдельные черты структур, из которых произошла неоплазия. Вылечиться от такой проблемы уже невозможно. Остается оттягивать время перехода на новую стадию.
- IV. Глиобластомы. Критически опасные структуры. Убивают пациента в считанные месяцы.
К огромному сожалению, вероятность излечения глиомы зависит не столько от момента начала терапии, сколько от самого типа опухоли.
Потому тут скорее вопрос везения (если в такой ситуации вообще уместно говорить об удаче).
Опухоли эпифиза или шишковидной железы
Пинеаломы и пинеобластомы. Довольно редкие, но от того не менее опасные.
Из-за крайне сложной локализации операция почти невозможна или несет такие риски, что лечение становится хуже самой болезни.
В основном патология подобного плана сопровождается нарушениями циркадных ритмов. Невозможно ни выспаться ночью, ни работать днем.
Названные типы исчерпывают список неоплазий почти полностью. И это не считая метастатического поражения.
Очаговые симптомы
Клиническая картина зависит от точной локализации патологического образования. Если рассмотреть вопрос более подробно:
Лобная доля
Отвечает за поведение, движение, творческую составляющую мышления. Потому признаки патологического процесса очень тяжелые. Причем практически с самого начала развития неоплазии.
- Эпилептические припадки. Как слабые, так и высокой интенсивности со всеми вытекающими: потерей сознания, судорогами и т.д.
- Шаткая походка. Неуверенность при передвижении.
- Агрессивность, повышенная раздражительность. На ровном месте, без видимых причин такого патологического состояния.
- Ослабление мышления. Постепенная дегенерация интеллектуальной сферы в принципе.
- Снижение концентрации внимания, памяти.
- Слабость, мышечная ригидность.
- Нарушения речи. Поскольку именно здесь расположен так называемые центр Брока, который отвечает за формирование способности говорить, формулировать свои мысли и объективизировать их.

Симптомы опухоли в голове, при локализации в лобных структурах сопровождаются поведенческими расстройствами, нарушениями интеллектуальной, когнитивной сферы, также двигательных, моторных функций.
Человек становится глубоким инвалидом практически на начальной стадии патологического процесса.
Височные доли

Среди признаков расстройства:
- Слуховые галлюцинации и даже псевдогаллюцинаторные образы. В первом случае пациент уверен, что и все вокруг него воспринимают стимул. Во втором — он знает, что все звуки существуют только в его собственном разуме. Критика к состоянию сохраняется. Это ключевое отличие поражения височной доли от шизофрении и любой другой психопатологии.
- Эпилептические припадки.
- Нарушения памяти. Очень часто встречаются ретроградные амнезии. Когда человек не способен вспомнить, что с ним было ранее.
- Ощущение дежавю. Как будто пациент уже переживал ситуацию, в которой находится здесь и сейчас. Типичное проявление патологического процесса.
Симптомы опухоли головного мозга в височной локализации — это нарушения слуха, вербальные галлюцинации, эпилептические припадки и проблемы с памятью.
Тяжесть клиники зависит от размеров неоплазии и скорости ее разрушительного роста.
Теменные доли

Изменение функциональной активности этой области дает очень интересные признаки:
- Человек разучивается читать, писать, считать.
- Страдает способность ориентироваться в пространстве. В том числе в абстрактном. Например, пациент не может показать на карте, где находится та или иная страна.
- Появляются тактильные галлюцинации. Человеку кажется, что его кто-то трогает, облизывает, щипает. Это крайне мучительное переживание, по словам самих пациентов.
- Нарушения восприятия предметов. Их становится невозможно распознать наощупь. Причем, даже очень хорошо известные, привычные.
- Нарушения чувствительности. Онемение пальцев рук, ног.
- Невозможность ориентироваться в собственном теле. Человек может утверждать, что у него нет конечности. Он отказывается от нее, не способен управлять движениями.
Объемное образование в головном мозге, в теменной доле дает тактильную симптоматику, галлюцинации, плюс нарушения ориентации в реальном и абстрактном пространстве.
Затылочные доли

В основном отвечают за зрительные образы. Потому и клиническая картина будет специфической:
- Нарушения способности видеть. Вплоть до полной слепоты. В некоторых случаях, человек отрицает свою дисфункцию, не может воспринять ее реально.
- Признаки опухоли затылочной доли мозга у взрослых — галлюцинации. От мерцающих в небе точек до сложных картин, которые воспринимаются вполне существующими.
- Иллюзии. Невозможно нормально определить расстояние до предмета, его размеры, форму.
- В сложных случаях человек не узнает лица родных, вещи, которые воспринимал и видел сотню раз до этого.
Состояние крайне тяжелое. И становится только хуже по мере развития патологического процесса.
Экстрапирамидная система

Представлена мозжечком. Проявления специфические:
- Нарушения ориентации в пространстве.
- Неловкость походки.
- Множество лишних движений, поскольку тело не способно компенсировать расстройство.
Признаки опухоли мозга, поражения экстрапирамидной системы — это нарушения моторной активности, головокружения, слабость, тошнота, рвота и неспособность нормально ориентироваться в пространстве.
Гипофиз
Тут все зависит от того, продуцирует структура гормоны или нет. Всего можно назвать несколько разновидностей неоплазий этого типа.
- Пролактиномы. Самая частая и распространенная форма. Вырабатывает одноименное вещество. Женщинам мешает зачать, нарушает менструальный цикл. Из мужчин же «выбивает» всю маскулинность, делая их феминоподобными. Растет грудь, размер яичек уменьшается, развивается импотенция, человек страдает ожирением.
- Тиреотропиномы. Вырабатывают ТТГ, который подстегивает щитовидную железу работать активнее. Развивается тиреотоксикоз со всеми вытекающими последствиями: повышением давления, температуры, слабостью, тахикардией и прочими моментами.
- Кортикотропиномы. Синтезируют кортизол. В итоге развивается такая тяжелая патология, как болезнь Иценко-Кушинга. Кости не выдерживают веса скелета, человек быстро набирает массу, страдает гипертонией. Нужно срочное лечение.
- Соматотропинома. Вырабатывает специальный гормон, которые отвечает за продолженный рост отдельных частей тела даже после взросления. В основном увеличиваются хрящи: нос, уши. Это заболевание носит название акромегалии.
Есть и функционально неактивные структуры. Они опасны, поскольку способны создать масс-эффект, компрессировать ткани.
Общие признаки
Еще существуют общие клинические признаки, которые не зависят от локализации патологического процесса.
- Головные боли средней силы, основные симптомы опухоли мозга на ранних стадиях. Затем, по мере роста новообразования, становится намного хуже: страдает дренажная система, цереброспинальная жидкость (ликвор) застаивается. Растет внутричерепное давление.
Это приводит к развитию невыносимых болей. Купировать их можно только очень мощными препаратами. В том числе наркотическими.

- Головокружения, слабость.
- Тошнота, рвота. Особенно в поздние стадии патологического процесса.
Встречаются и другие симптомы.
Описанные локализации не исчерпывают всего возможного перечня. Так, поражение лимбической системы приводит к потере способности учиться.

А если вовлечен ствол головного мозга — это почти гарантированная скорая гибель, потому как страдают дыхательные и сердечнососудистые функции.

Нужно разбираться на месте, но тянуть категорически нельзя.
Причины
Факторы развития патологического процесса плохо изучены. По крайней мере, пока. Есть несколько предположений, откуда происходит нарушение. Но это всего лишь теоретические выкладки.
О чем же идет речь:
- Радиация. Ионизирующее излучение. Встретиться с ним можно в целом ряде случаев. Банальные рентген, служба на атомной станции, работа на урановой шахте, прохождение лучевой терапии по поводу рака любой локализации. Даже проживание в районе с повышенным радиационным загрязнением.
Зависимость патологического процесса от этого фактора довольно подробно изучена и доказана.
- Токсическое воздействие. Ядов, пестицидов, органических удобрений, которые проникают в ткани растения. В основном, речь идет об отравлении алиментарного плана. Трудно сказать, насколько быстро разовьется опухоль и сформируется ли она вообще. Но риски такие есть и вполне реальные.
Основная рекомендация — отказаться от нитратных овощей, фруктов, опасного фаст-фуда и прочих потенциально вредных продуктов на основе растительных, трансжиров и т.д.
- Неблагоприятные экологические условия. Встречаются по всей планете. В России — это чуть ли не ¾ всей страны. То же самое можно сказать об Украине и всех территориях бывшего Союза, где экологии отводилось в лучшем случае 10-е место. Проживание в таких регионах потенциально опасно.
- Нарушения работы иммунитета. Основная причина опухоли головного мозга заключается в неспособности защитных сил остановить неправильный процесс деления клеток, их аномальную пролиферацию. Именно за это отвечают лимфоциты, разновидность белых кровяных телец. Встречается подобное, например, после тяжелой перенесенной болезни или приема иммуносупрессоров, обильного потребления глюкокортикоидов. Да и не только.

- Отягощенная наследственность. Важный этиологический фактор. В этом случае речь идет не о прямой передаче болезни, а о переходе вероятности патологического процесса.
Смотреть нужно на анамнез родственников прямой линии: матери, отца, бабушек, дедушек. Если хотя бы у одного близкого была опухоль, с вероятностью от 10 до 25% встретится с ней и потомок.
Хотя и это всего лишь статистическая вероятность. Ее можно сгладить, если избегать радиации, токсинов, поддерживать иммунитет в нормальном состоянии.
Когда болел или страдает родственник боковой линии (брат, сестра), риски тоже есть, но в разы ниже: от 0.5 до 3-5%. Пропускать мимо глаз такое событие не стоит.
- Некоторые формы инфекции. Доказано, что на развитие той же глиобластомы влияет вирус папилломы человека. Он запускает клеточную атипию, изменения цитологического строения структур и провоцирует условный рак.
Вполне может быть, что такими же свойствами обладают другие аномальные агенты. Но это пока не известно.
- Применение некоторых препаратов. Гормональных средств, уже названных иммуносупрессоров, кортикостероидов. Принимать их можно только когда другого выхода нет, и то в очень ограниченном формате.
- Особенности эмбриогенеза. Нарушения формирования зародыша становятся виновниками развития герминогенных опухолей. Но обнаруживается патология много позже.
Пока это все, что удается сказать о факторах развития. Проблема в том, что, не зная точных причин, невозможно разработать грамотные меры профилактики патологических процессов.
Названные провокаторы одинаково относятся как к доброкачественным, так и к злокачественным неоплазиям.
Диагностика
Обследование не представляет особых трудностей. С пациентами работают онкологи и нейрохирурги. Если говорить о методиках, проводят такие процедуры:
- Опрос больного.
- Сбор анамнеза жизни.
- Обзорная МРТ. Чтобы понять, в какой локализации располагается опухоль. Это своего рода попытка прицелиться.
- Томография с контрастным усилением. Внутривенно вводится средство на основе гадолиния. Оно накапливается в измененных тканях и увеличивает четкость картинки.
Врач получает возможность оценить размеры, структуру, точное расположение неоплазии. Предположить скорости деления клеток и тип аномального образования.
- Стереотаксическая биопсия. Проводится только когда есть реальные подозрения, что опухоль злокачественная. Представляет собой направленный забор частицы биоматериала. Процедура непростая и довольно рискованная.
- Гистологическая и морфологическая оценка структуры неоплазии. Такими методами можно сказать, что это за опухоль, из чего она состоит и к какому типу относится.
Диагностику проводят быстро, чтобы не тянуть с терапией. Времени не так много, как хотелось бы.
Лечение
Коррекция представляет огромные сложности. Простор для маневра очень широкий. Если говорить о подходах, они будут отличаться. Все зависит от типа опухоли.
Злокачественных образований
В обязательном порядке аномальную тканевую структуру удаляют хирургически. По возможности стараются это делать микродоступом.
Неоплазии более сантиметра в диаметре часто приходится устранять открытым путем. Через трепанацию черепа. Это не добавляет благоприятных перспектив уже после операции.
Важно удалить структуру насколько такое вообще возможно. Часть клеток все равно останется, потому проводят лучевую и химиотерапию.
Радиация особенно эффективна против герминогенных структур. Их часто лечат только таким способом, не прибегая к операции.
Есть и резистентные формы патологических структур, которые вообще не реагируют на подобное воздействие. Курс химиотерапии, его длительность, препараты, подбираются врачом.
В случае с запущенными формами опухолей, остается только паллиативная помощь.
Доброкачественных неоплазий
Пока структура не растет, врачи выбирают выжидательную тактику. Каждые 3 месяца проводят МРТ, смотрят, как ведет себя аномальное скопление тканей. И так далее.
Если динамики нет в течение пары лет, считают, что все в порядке. В противном случае опухоль удаляют хирургически. Благо, она хорошо отграничена и проблем с этим почти не возникает.
Прогнозы в зависимости от типа опухоли
Перспективы восстановления зависят от типа неоплазии. Вот лишь некоторые выкладки (список построен по принципу от самого благоприятного варианта до менее позитивного, сверху-вниз):
- Аденомы гипофиза, как и опухоли задней доли органа, либо ножки дают выживаемость почти 100%. То же самое можно сказать о глиомах первой степени злокачественности.
- Идентично касательно менингиом. Кроме атипичных. Там вероятность гибели составляет почти 15%.
- Хорошо поддаются лечению и герминомы, зрелые, высокодифференцированные тератомы. Выживаемость — более 75-85%.
- Чуть хуже дело обстоит с низкозлокачественными глиомами (начиная с grade II). Шансы выжить — около 65%.
- Анапластические типы аномальных структур ассоциированы с прогнозом в 45-50%.
- Пациенты с глиобластомой перешагивают 5-и летний рубеж в 3-5% случаев. Это почти невозможно. Счет идет на месяцы.
Нужно отталкиваться от неоплазии.
Последствия
Даже доброкачественные опухоли потенциально опасны.
Среди возможных осложнений:
- Рост внутричерепного давления.
- Атрофия зрительных нервов, слепота.
- Сдавливание Хиазмы с тем же результатом.
- Инвалидность на фоне выраженной неврологической дисфункции, дефицита.
- Смерть как итог течения осложнений.
Опухоли головного мозга представлены десятками возможных вариантов. В каждом конкертном случае, подход к лечению будет своим.
Опухоль головного мозга (рак мозга)
В последнее время отмечается тенденция роста заболеваемости опухолями головного мозга, которые составляют 3-6% всех новообразований организма и у взрослых занимают 3-5 место. Объяснить увеличение заболеваемости можно общедоступностью методов диагностики (КТ, МРТ, ПЭТ). Частота возникновения опухолей возрастает у пожилых и стариков.
Среди первичных опухолей 40% являются доброкачественными, а 60% составляет онкология — злокачественные опухоли. Если рассматривать опухоль головного мозга у взрослого, то у женщин заболеваемость злокачественными опухолями несколько ниже по сравнению с мужчинами. К опухолям мозга относят не только образования вещества мозга, но и оболочек и нервных корешков.
В связи с этим более правильным обозначением опухолей мозга будет термин «внутричерепные» опухоли. У женщин большей частью встречаются невриномы и менингиомы, а у мужчин — глиомы. Среди всего разнообразия внутричерепных новообразований глиомы, к которым относится глиобластома (самый распространенный вид опухоли), составляют 55%. Код опухоли головного мозга по МКБ-10 C71, а в подрубрики C71.0-C71.9 уточняют локализацию. В большей степени, по сравнению с первичными опухолями, отмечается встречаемость метастатических опухолей мозга. Источником их у мужчин является рак легких, почек и толстой кишки, а у женщин — это рак толстой кишки, груди и меланома. Давайте разберемся, как проявляется опухоль той или иной локализации и возможно ли определить на ранних этапах это заболевание.
Патогенез
При любых опухолях определяющим признаком является размножение клеток, которое выходит из-под контроля. Причиной такого размножения выступает онкоген. Пролиферация клеток, их инвазивный рост и иммунный ответ клеток взаимосвязаны, но являются самостоятельными процессами, связанными с генетическими изменениями. Так, изучен ген TSС-22, который имеет значение при различных злокачественных опухолях мозга. При глиомах мозга имеет значение метаболизм негемового железа.
Изменение генома клеток активирует противоопухолевый иммунитет. Однако иммунная система также способствует прогрессированию опухоли, формируя иммуногенный фенотип опухоли.
По мере роста опухоли происходит:
- инвазия ее в окружающие ткани и разрушение их;
- сдавление подлежащих тканей;
- повышение внутричерепного давления; ;
- затруднение оттока ликвора;
- рост новых сосудов в опухоли, становящихся источником кровотечений;
- нарушение венозного и артериального кровотока.
Классификация
Согласно последней классификации, насчитывается 146 подтипов опухолей. Это может быть как доброкачественная опухоль, так и злокачественная. Термин «рак головного мозга» не совсем правильный. Рак в головном мозге не встречается — опухоль имеет другие названия, просто этот термин используется для простоты. Доброкачественные опухоли имеют медленный рост, и часто достигают больших размеров без симптоматики, поскольку отсутствует отек мозга. Злокачественные опухоли быстро растут, распространяются в соседние ткани, но за пределы ЦНС распространяются (метастазируют) редко.
По первичному очагу различаются:
- Первичные опухоли, развивающиеся из ткани головного мозга, черепных нервов и оболочек.
- Вторичные, имеющие метастатическое происхождение.
По составу клеток:
- Оболочечные (менингиомы). Они происходят из мозговых оболочек.
- Нейроэпителиальные (глиома, эпендимома, астроцитома) локализуются в ткани мозга.
- Опухоли гипофиза.
- Невриномы (опухоли внутричерепных нервов).
- Метастатические опухоли.
- Дизэмбриогенетические, возникающие в течение эмбриогенеза.
У взрослых чаще всего бывают нейроэпителиальные опухоли (из них — глиомы) и опухоли из оболочек мозга. Значительно реже отмечаются аденомы гипофиза и невриномы. В отношении опухолей головного мозга TNM-классификация, которой пользуются в онкологии, не применяется, поскольку отсутствует метастазирование в регионарные лимфоузлы и нет отдаленных метастазов. Но по морфологическим особенностям злокачественные опухоли делятся на высокозлокачественные (Grade III–IV) и низкозлокачественные (Grade I–II). Опухоли высокой злокачественности очень активные, быстрорастущие, диффузно прорастают в окружающие ткани. Это низкодифференцированные или вообще недифференцированные опухоли, примером которых являются пинеобластома и глиобластома.
Глиальные опухоли составляют 50-55% всех внутрикраниальных опухолей. Выявляются они от 30 до 60 лет и если рассматривать их локализацию, то по степени убывания они распределяются следующим образом: полушария мозга (доли — лобная, височная, теменная, затылочная), желудочки мозга, подкорковые ганглии и ствол, мозолистое тело, мозжечок, зрительные нервы.
Глиальные новообразования характеризуются быстрым ростом, склонностью к метастазированию, что не характерно для других опухолей, частым рецидивированием и плохим прогнозом. Характерная особенность глиальных новообразований — это инвазивный рост и отсутствие границы между опухолью и здоровой тканью.
Такой тип роста имеют высокозлокачественные глиомы — глиобластома и анапластическая астроцитома. Для глиом характерно интенсивное образование сосудистой сети, что ускоряет рост опухоли, скорость прорастания в ткани и метастазирования.
Из глиальных опухолей глиобластома является наиболее распространенной, она относится к IV степени злокачественности. Встречается глиобластома у лиц пожилого возраста, причем чаще у мужчин. Располагается такая опухоль чаще всего в полушариях. Метастазирование — редкое явление, но может наблюдаться, что связано с оперативным лечением, проведением лучевой терапии и увеличением жизни больных.
Саркома (вернее глиосаркома) является гистологическим вариантом глиобластомы. В своем составе имеет злокачественную глиальную ткань и саркоматозную — отсюда и происходит название ее. Клиническая картина отличается глиобластом более злокачественным течением: быстрое рецидивирование после лечения, метастазирование (в легкие, лимфоузлы шеи, печень, спинной мозг). Именно из-за метастазирования глиосаркома выделена в отдельный вид. В клинике чаще встречаются пароксизмы эпилепсии и речевые расстройства, которые объясняются локализацией опухоли в височной доле. Радикальное удаление этих опухолей возможно только у 50% больных.
Гемангиоперицитома является злокачественной опухолью, которая происходит из перикапиллярных клеток. Эти опухоли обычно развиваются на ногах, в забрюшинном пространстве и полости таза. Внутричерепная гемангиоперицитома встречаются достаточно редко и представляет собой копию гемангиоперицитомы мягких тканей. «Поведение» гемангиоперицитом отличается от менингиом тем, что для них характерно рецидивирование даже при отсутствии рецидива первичной опухоли. Также имеется риск отдаленных метастазов в послеоперационном периоде. Метастазы вне ЦНС появляются спустя годы после проведенного лечения.
Краниофарингиома — это доброкачественная (по гистологическим характеристикам) медленно растущая опухоль, которая часто располагается в области турецкого седла. Является единственной врожденной опухолью и рассматривается как порок развития. Проявиться она может в любом возрасте или не проявиться совсем. Несмотря на доброкачественность, проявления краниофарингиомы часто похожи на злокачественные опухоли.
Краниофарингиомы могут метастазировать и прорастать в таламус, гипофиз, перекрест зрительных нервов (под гипоталамусом). В клинике они проявляются нейроэндокринным синдромом, атрофией зрительных нервов или частичной слепотой — выпадает височная часть правого и левого поля зрения, а у детей развивается гидроцефальный синдром (накопление цереброспинальной жидкости в желудочках). Если это возможно, то краниофарингиома удаляется полностью, а после частичного удаления выполняют локальную лучевую терапию.
Причины возникновения опухоли головного мозга
Существуют генные предикторы многих опухолей, в том числе и мозга. Однако эти предикторы не являются 100% причиной развития онкозаболевания. В его развитии имеет значение совокупность разных условий и факторов.
- Основными факторами риска возникновения онкозаболеваний мозга являются: наличие генетических синдромов (синдромы Ли-Фраумени, фон Хиппель-Линдау, Тюркот, нейрофиброматоз), опухолей в семье и облучение головного мозга.
- Влияние возраста на рак головного мозга. Пик заболеваемости глиомами у мужчин приходится на 50-59 лет и старше. Причем в этом возрасте встречаются олигодендроглиомы, а астроцитомы в 30-40 лет. Повышение заболеваемости в 60-75 лет возможно связано с приемом гипотензивных препаратов, которые, по мнению некоторых авторов, оказывают канцерогенное действие.
- Заболеваемость менингиомами в урбанизированных городах выше, чем в сельской местности, а в заболеваемости глиомами отмечается обратная тенденция.
- Влияние окружающей среды. Заболеваемость глиомами в областях с неблагоприятной экологией выше.
Влияние профессиональных факторов. Повышенная заболеваемость отмечается у программистов, медработников, сельхоз работников, у лиц, работающих в мясоразделочной отрасли. Низкий уровень заболеваемости у воспитателей дошкольных учреждений. Работа в каменноугольных шахтах не повышает риск заболеваемости, так же, как и достоверно не подтверждено влияние нефтепродуктов, как производственного фактора. - Рассматривая причины рака головного мозга у женщин, можно отметить влияние гормональных изменений в постменопаузе, в котором отмечается рост заболеваемости глиобластомами по сравнению с преклимактерическим периодом. Риск повышен почти в 2 раза у женщин в постменопаузу, которые не кормили грудью. Риск заболевания снижается при приеме гормональных препаратов в менопаузу.
- Влияние магнитного и электрического поля и рентгеновского облучения. Достоверны исследования, которые показали, что опухоли височной доли развиваются на стороне использования мобильного телефона, что связано с локальным действием на структуры мозга. В случае использования телефона увеличивается частота опухолей астроцитарного ряда. Кроме того, повышен риск неврином слухового нерва. При работах, связанных с магнитными и электрическими полями, при частом рентгенологическом исследовании лицевого черепа также увеличивается частота глиом мозга. Имеются исследования, доказывающие влияние домашних электроприборов (электрогрелка, электрощипцы, электроодеяло, вибромассажеры, компьютеры, телевизоры, микроволновые печи, увлажнители воздуха) на возникновение опухолей. По поводу влияния последствий чернобыльской катастрофы вопрос дискуссионный.
- На риск возникновения глиом мозга (на бытовом лексиконе «рак головы») влияет диета с повышенным содержанием нитратов и генетически модифицированных продуктов. Употребление больше 7 чашек кофе тоже повышает риск развития злокачественных глиом. Взаимосвязь опухолей с приемом алкоголя не доказана.
- Фактор курения. У детей, рожденных от курящих матерей, в 1,2 раза больше частота опухолей мозга, которые развиваются в 2-4 года. Этот фактор важен в развитии доброкачественных и злокачественных образований, но особенно это касается астроцитом. Еще выше риск развития опухолей у детей при курении отца. Риск заболеваемости глиомами повышен у женщин, которые курят и у лиц обоего пола, курящих марихуану.
Симптомы опухоли мозга
Как распознать это заболевание? Очень часто первые симптомы появляются, когда опухоль имеет значительные размеры, прорастает и нередко становится неоперабельной. В ряде случаев опухоль находят случайно при обследовании в связи различными жалобами. Опухоль в голове ведет себя по-разному. Глиобластома, если она не лечится, приводит к смерти уже через три месяца, а менингиома растет до 10 лет, не доставляя больному дискомфорта. При доброкачественных опухолях течение заболевания медленное и отмечается постепенное нарастание симптомов, периоды улучшения чередуются с периодическими ухудшениями. При злокачественных образованиях заболевание может начинаться внезапно, напоминая сосудистые заболевания (инсульт), что связано с кровоизлиянием в опухоль. Любые новые или непривычные для больного симптомы, которые имеют нарастающий характер, должны настораживать пациента и стоит подумать об опухолевом процессе.
Для доброкачественных и злокачественных опухолей характерны одни и те же симптомы — общемозговые и очаговые, но степень нарастания их и выраженность будет различной. Общемозговые симптомы включают головную боль, рвоту, глазодвигательные расстройства и застойные диски зрительного нерва. Очаговые симптомы зависят от локализации опухоли — это могут быть нарушение зрения, слуха, параличи и парезы.
Какие симптомы позволяют заподозрить это заболевание? Головные боли при опухоли мозга — наиболее частый симптом. Они имеют разный характер — это зависит от локализации образования и его размеров. Отмечается также изменение психического состояния: сонливость, апатия, когнитивные нарушения. При опухоли в неоперабельном состоянии возникают функциональные нарушения (параличи, парезы, ухудшение зрения), признаки внутричерепной гипертензии (рвота, изменения на глазном дне), изменяется поведение человека и развивается дислокационный синдром (смещение структур мозга).
Симптомы опухоли головного мозга на ранних стадиях
На ранних стадиях у 70-80% больных появляется головная боль. Как болит голова? Чаще всего она появляется ночью и под утро, несколько уменьшается/прекращается днем. Головная боль связана с опухолевым образованием, отеком мозга вокруг опухоли, нарушением венозного оттока и с окклюзионной гидроцефалией (закрытая гидроцефалия, при ней нарушается ток цереброспинальной жидкости из-за закрытия опухолью ликворопроводящих путей).
Первые признаки опухоли головного мозга в виде головной боли могут периодически уменьшаться или даже исчезать при перемене положения головы, при котором отток жидкости улучшается. Однако с течением времени боли становятся интенсивнее, продолжительнее или приобретают постоянный характер. Если рассматривать первые признаки у взрослых, то нужно отметить рвоту, которая появляется ночью или утром при головной боли и при изменении положения головы. У взрослых изолированная рвота является симптомом, характерным для опухоли IV желудочка, что связано с раздражением рвотного центра. Генерализованные и локальные эпилептические припадки встречаются у женщин и характерны для медленно растущих опухолей (менингиомы или глиомы низкой злокачественности). В течение длительного времени припадки могут быть единственным проявлением заболевания.
По мере роста опухоли появляются симптомы со стороны психики. Более характерны нарушения психики для внутримозговых опухолей и у 15-20% больных являются первым симптомом, у остальных больных появляются при увеличении опухоли. Нарушения психики включают: оглушенность или эйфорию, вялость, ослабление внимания, снижение критики и памяти, безучастность, расторможенность, неопрятность.
Симптомы рака головного мозга на ранних стадиях
Известно, что рак протекает более злокачественно. Так, интервал между начальными симптомами гемангиоперицитомы и установкой диагноза составляет 3 месяца. Первые признаки у женщин — головная боль и рвота, на ранней стадии появляются изменения со стороны глаза (экзофтальм) и глазного дна (застой, бледность диска зрительного нерва, расширение вен и артерий. У взрослого с анапластической астроцитомой и мультиформной глиобластомой быстро присоединяются двигательные и чувствительные нарушения, а также появляются эпиприпадки.
При локализации опухоли супратенториально (над наметом мозжечка) очаговые симптомы у женщин появляются раньше повышения внутричерепного давления. На ранней стадии появляются:
- Локальные односторонние судорожные приступы, а позже — генерализованные.
- Нарушение моторики и чувствительности (гипестезия, пирамидная недостаточность).
- Нарушение зрения (экзофтальм, выпадение полей зрения). либо гипотрофия, полифагия, несахарный диабет, задержка роста, преждевременное половое развитие – при опухолях III желудочка/хиазмы.
- Изменения психики (ухудшается внимание, нарушается речь, появляется заторможенность и изменения личности). На поздней стадии повышается внутричерепное давление.
Если опухоль локализуется под наметом, то ведущими ранними симптомами будут головная боль по утрам, рвота по утрам, косоглазие, ухудшение зрения. Из общей симптоматики отмечается утомляемость, снижение интеллекта, потеря моторных навыков. Для поздних симптомов характерно: нарушение равновесия и координации, неловкие движения, слабость мышц ног, нистагм. Также присоединяется симптоматика поражения ствола мозга: головокружение, гнусавость голоса, разная ширина глаз, диплопия (двоение в глазах), сглаженность носогубной складки, отклонение языка от средней линии, поперхивание.
Опухоль мозжечка сопровождается нарушением координации, неуклюжестью, неустойчивостью при ходьбе, изменением походки, также появляются головокружения и развивается потеря слуха. Опухоль блокирует отток жидкости, она скапливается в полостях (желудочках мозга) в связи с чем резко повышается внутричерепное давление. Поэтому появляются головные боли, рвота, летаргический сон, нарушения зрения (двоение в глазах).
Анализы и диагностика
- Компьютерная томография. Позволяет выявить «очаг», а с контрастным усилением, которое расширяет возможности КТ, можно определить характер роста (внутримозговой или внемозговой) и предположить степень злокачественности. При контрастировании гетерогенность опухоли (отличия клеток опухоли) усиливается, чем выше злокачественность, тем сильнее выражена гетерогенность опухоли, что связано с выраженной васкуляризацией опухоли.
- Магнитно-резонансной томография. Это более информативный метод, определяющий помимо локализации, еще и структуру, взаимодействие с окружающими образованиями и отделами мозга. При планировании операции эти данные являются очень важными.
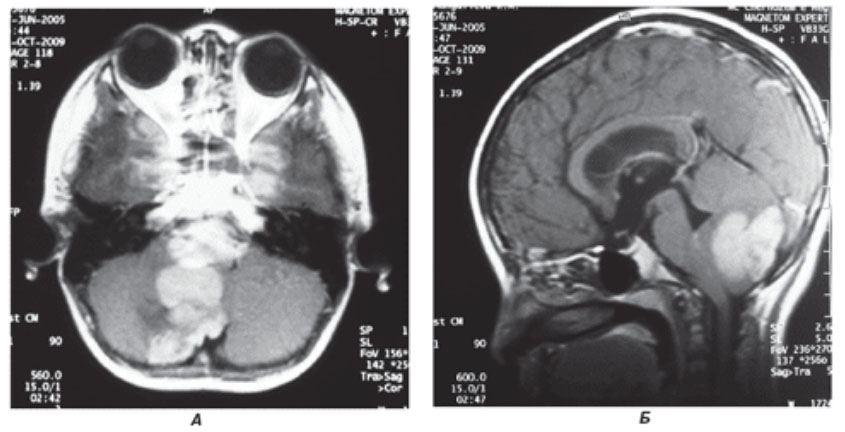
Фото МРТ больного с медулобластомой червя мозжечка (А — коронарная, Б — сагиттальная проекция)
МР-ангиографии четко показывает сосуды, снабжающие опухоль кровью, поэтому дает возможность определить, какие сосуды нужно «выключить» при операции, чтобы она была «бескровной». МР-трактография дает топографию трактов, повреждение которых нельзя допустить.
Позитронно-эмиссионная томография. Этот метод позволяет выявить опухоль на ранних стадиях (в «зачаточном» состоянии), а после операции контролировать процесс.
Лечение опухоли головного мозга
Можно ли вылечить данное заболевание? Доброкачественные опухоли полностью излечиваются после оперативного удаления. В остальных случаях эффективность лечения зависит от ранней диагностики, степени злокачественности и локализации опухоли, поскольку от этого зависит возможность ее полного удаления. При операбельных опухолях основным является хирургический метод лечения.
- Удаление опухоли головного мозга. Оно должно быть максимально радикальным, но полное удаление некоторых опухолей возможно только в 50-60%. Например, гемангиоперицитомы имеют развитую сосудистую сеть, и кровопотеря при операции опасность составляет. Учитывая это, выполняется предоперационная эмболизация сосудов или предоперационная лучевая терапия, которая тоже уменьшает кровоснабжение. Инфильтративный рост глиомы и близость важных в функциональном отношении структур также очень ограничивают (и даже исключают) возможность радикального удаления. Применяя комбинированные методы воздействия, стремятся максимально радикальному уничтожению опухоли, поскольку от этого зависит продолжительность жизни больного. Если удаление произведено неполностью, рост новообразования продолжается и приходится прибегать к повторному вмешательству. Значительное уменьшение объема опухоли позволяет предупредить развитие внутричерепной гипертензии и уменьшить неврологическую симптоматику и сдавление структур мозга опухолью.
- Лучевая терапия. Важное место в лечении опухолей, особенно при рецидивах и неполном удалении занимает лучевая терапия. Ее применяют даже во время операции (интраоперационная лучевая терапия) для устранения остатков ткани опухоли. Без гистологического диагноза лучевую терапию не назначают, поскольку не все опухоли чувствительны к лучевому воздействию. Тщательно подбираются источник и параметры, позволяющие разрушить опухоль. Значительно реже в лечении применяется интраоперационная криодеструкция.
- Химиотерапия. Химиотерапевтические средства эффективны в комплексе с лучевой терапией и удалением опухоли. Обязательным перед назначением химиопрепаратов является гистологическое определение типа опухоли. Химиотерапия при глиобластомах почти неэффективна, а при бластических опухолях имеет большое значение. Для снижения общетоксического действия химиопрепарата иногда он вводится локально в место удаленной опухоли. При лечении глиобластомы выполняют максимальную резекцию и внешнюю лучевую терапию, а потом применяют химиотерапию (Темозоломид-Тева или Темодал 6 месяцев). Препарат Тайверб (противоопухолевый препарат) показал небольшой результат при лечении метастазов головного мозга.
- Таргетная или «молекулярно-прицельная» терапия. Глиобластома — это высоковаскуляризированная опухоль, поэтому целесообразно применение бевацизумаба (препарат Авастин), который является рекомбинантным моноклональным антителом, подавляющим образование новых сосудов в опухоли. При рецидивирующей глиобластоме эффективна комбинация Авастин + Ломустин (химиопрепарат).
Ознакомившись с основными методами терапии опухолей, нужно отметить, что лечение народными средствами неэффективно.
Первые признаки опухоли головного мозга
Первые признаки опухоли головного мозга легко спутать с симптомами других, менее опасных заболеваний. Поэтому и пропустить начало развития онкологии мозга очень легко. Рассказываем, как этого не допустить.

Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В России ежегодно выявляют около 34 000 случаев опухоли головного мозга. Как и прочие заболевания, оно молодеет. Дело в том, что первые признаки опухоли головного мозга напоминают усталость, депрессию и тревожные расстройства. А при жалобах на головную боль, бессонницу и потерю внимания обычно советуют взять отпуск, а не сделать МРТ, особенно в молодом возрасте. Именно поэтому так легко пропустить начало болезни.
Первые симптомы новообразований
Первые признаки болезни не дают чёткой картины — очень уж сильно они схожи с симптомами многих других заболеваний:
- тошнота. Она будет присутствовать независимо от того, когда вы последний раз принимали пищу. И, в отличие от отравления, самочувствие после рвоты не улучшится;
- сильная головная боль, усиливающаяся при движении и ослабевающая в вертикальном положении;
- судороги и эпилептические припадки;
- нарушение внимания и ослабление памяти.
О наличии опухоли говорит совокупность этих симптомов. Конечно, есть вероятность, что они появятся по другим причинам независимо друг от друга, но встречается такое достаточно редко.
Именно на этой стадии вылечить опухоль проще всего. Но, к сожалению, редко кто принимает подобные симптомы всерьёз.
Первые общемозговые симптомы опухоли
Когда наступает вторая стадия развития заболевания, возбуждаются мозговые оболочки и повышается внутричерепное давление. В результате наступают общемозговые изменения.
Опухоль давит на мозг, влияя на его работу.
В это время лечение ещё успешно, но проходит дольше и сложнее. Симптомы второй стадии уже не так легко спутать с симптомами других болезней:
- теряется чувствительность на отдельных участках тела;
- случаются внезапные головокружения;
- ослабевают мышцы, чаще на одной стороне тела;
- наваливается сильная усталость и сонливость;
- двоится в глазах.
Вместе с тем, общее самочувствие портиться, продолжается утренняя тошнота. Всё это проявляется у больного независимо от того, в какой части мозга находится новообразование.
Однако, спутать симптомы всё-таки можно — они примерно такие же, как и при эпилепсии, нейропатии или гипотонии. Так что если вы обнаружили у себя эти симптомы, не спешите впадать в панику. Но к врачу обязательно сходите — неизвестность ещё никому не шла на пользу. Да и с такими симптомами не стоит шутить.
Очаговые признаки опухолей на ранних стадиях
Если общемозговые симптомы проявляются из-за поражения всего головного мозга и влияют на самочувствие всего организма, то очаговые зависят от участка поражения. Каждый отдел мозга отвечает за свои функции. В зависимости от местонахождения опухоли поражаются различные отделы. А значит и симптомы болезни могут быть разными:
- нарушение чувствительности и онемение отдельных участков тела;
- частичная или полная потерей слуха или зрения;
- ухудшение памяти, спутанность сознания;
- изменение интеллекта и самосознания;
- спутанность речи;
- нарушение гормонального фона;
- частая смена настроения;
- галлюцинации, раздражительность и агрессия.
Симптомы могут подказать, в какой части мозга располагается опухоль. Так, параличи и судороги характерны для поражения лобных долей, потеря зрения и галлюцинации — затылочных. Поражённый мозжечок приведёт к расстройству мелкой моторики и координации, а опухоль в височной доле приведёт к утрате слуха, потере памяти и эпилепсии.
Диагностика при подозрении на опухоль головного мозга
На наличие опухоли могут косвенно указывать даже общий или биохимический анализ крови. Однако, если есть подозрения на новообразование, назначают более точные анализы и исследования:
- электроэнцефалография покажет наличие опухолей и очагов судорожной активности коры мозга; покажет очаги воспаления, состояние сосудов и самые мелкие структурные изменения головного мозга; , особенно с применением контрастной жидкости, поможет определить границы поражения;
- анализ ликвора — жидкости из желудочков мозга — покажет количество белка, состав клеток и кислотность;
- исследование спинномозговой жидкости на наличие раковых клеток;
- биопсия опухоли поможет понять, доброкачественное это или злокачественное новообразование.
Когда бить тревогу?
Так как первые признаки опухоли головного мозга могут встречаться даже для относительно здоровых людей, следует отнестись к ним разумно: не игнорировать, но и не паниковать раньше времени. К врачу следует обратиться в любом случае, но особенно важно это сделать, если у вас:
- есть все ранние симптомы новообразования (усталость, головная боль и т. д.);
- была черепно-мозговая травма или инсульт;
- отягощённая наследственность: некоторые родственники страдали от онкологических заболеваний.
В ходе осмотра, любой врач может направить вас к неврологу, заподозрив опухоль по косвенным признакам. Офтальмолог, проверяя внутричерепное давление, а эндокринолог — после анализа крови на гормоны. Внимательный врач обратит внимание даже на речь и координацию. Не игнорируйте такие советы: лучше посетить невролога и убедиться, что вы здоровы, чем пропустить развитие заболевания.
Источник https://karpov-clinic.ru/articles/nevrologiya/5998-opukholi-golovnogo-mozga-priznaki-i-simptomy.html
Источник https://medside.ru/opuhol-golovnogo-mozga-rak-mozga
Источник https://msk.ramsaydiagnostics.ru/blog/pervye-priznaki-opuholi-golovnogo-mozga/