Лечение диабетической стопы: стандарты лечения и диагностики, препараты, мази
Синдромом диабетической стопы (СДС) называется патологическое состояние стоп, которое возникает на фоне диабетического поражения сосудов различного калибра, нервных волокон, кожных покровов и костно-суставного аппарата. Осложнение проявляется образованием трофических дефектов и гнойно-некротических процессов.

Синдром классифицируется следующим образом:
- диабетическая стопа ишемического характера;
- диабетическая стопа нейропатического характера;
- смешанная форма, в которой сочетаются проявления сосудистой и неврологической патологии.
Симптомы и лечение диабетической стопы рассмотрены в статье.
Дифференциальная диагностика
Лечение диабетической стопы зависит от ее типа и механизма развития. Особенности нейропатической формы заключаются в следующем:
- кожные покровы ног красные;
- значительная деформация ступней (пальцы становятся крючкообразными, выступают головки костей, появляется «стопа Шарко»);
- возникает двусторонняя отечность, которая может служить проявлением патологии сердца и почек;
- изменяется структура и цвет ногтевой пластины, особенно при грибковом поражении;
- в местах значительного давления выраженные гиперкератозы (кожные наросты, которые имеют свойство лущиться);
- язвы локализуются на подошвенной стороне;
- артериальная пульсация сохранена;
- кожные покровы сухие и истонченные.
Ишемическая форма патологии характеризуется следующими проявлениями:
- кожные покровы синюшные;
- деформация ног отсутствует;
- отечность незначительна, появляется, если происходит присоединение вторичной инфекции;
- структура и цвет ногтевых пластин изменяются;
- выраженные наросты вокруг язвенных дефектов в местах наибольшего давления;
- наличие зон некроза;
- артериальная пульсация резко снижена, а в критическом состоянии вовсе отсутствует;
- стопы холодные на ощупь.
Тактика ведения пациента
Лечением диабетической стопы занимаются несколько специалистов: терапевт, эндокринолог, ангиохирург, подолог. Терапевт (или семейный врач) занимается первичной диагностикой синдрома диабетической стопы, определением тактики ведения пациента, направлением на консультацию к узким специалистам. Такие же функции и у эндокринолога. Кроме того, этот врач занимается основным заболеванием.
Ангиохирург специализируется на сосудистой патологии, проводит мероприятия по восстановлению кровоснабжения, а в критических ситуациях занимается ампутацией. Подолог – врач, в работу которого входит уход за ступнями, обработка диабетической стопы, лечение вросших ногтей и т.д.
Лечение диабетической стопы основывается на четырех основных пунктах:
- Достижение компенсации сахарного диабета.
- Правильный уход за ступнями, чтоб избежать появления осложнений.
- Медикаментозная терапия.
- Немедикаментозные методы.
Компенсация основного заболевания
Гипергликемия является пусковым механизмом развития всех известных осложнений сахарного диабета. Удержание показателей сахара в крови в допустимых пределах предотвращает прогрессирование поражения сосудов и нервов, на чем основано развитие диабетической стопы.
По результатам диагностических методов исследований эндокринолог определяет эффективность схемы инсулинотерапии или приема сахароснижающих препаратов (зависит от типа основного заболевания). При необходимости проводится коррекция, одно средство заменяется другим или добавляется дополнительный препарат.

Самоконтроль уровня сахара в крови – важное профилактическое мероприятие при диабетической стопе
Важно! Необходимо добиться показателей сахара в крови не выше 6 ммоль/л, а гликозилированного гемоглобина (HbA1c) – не больше 6,5%.
Уход за стопами
Все диабетики должны соблюдать правила ухода за ногами, чтоб не допустить развития осложнений или замедлить их прогрессирование. Строгость выполнения зависит от того, насколько пострадал уровень чувствительности больного. Например, пациент с нормальными показателями чувствительности может подстригать ногти на ногах ножницами, а с нарушенными – только подпиливать.
Читайте также: Почему болят ноги при сахарном диабете
Советы специалистов по уходу за ногами заключаются в следующем:
- Подбор правильной обуви. Могут использоваться ортопедические модели или те, которые изготовлены по индивидуальным параметрам пациента. Возможно применение корректоров клювовидных пальцев, бурсопротекторов, защищающих межпальцевые промежутки, ортопедических стелек.
- Своевременное удаление мозолей. Вскрывать волдыри самостоятельно не рекомендуется, желательно доверить эту процедуру врачу.
- Устранение утолщения ногтевых пластин. Если такое состояние вызвано грибком, целесообразно провести антимикотическое лечение. Другие причины требуют постоянного спиливания верхушки ногтя.
- Избавление от сухости кожи и трещин. Используется смягчающий крем или противогрибковое лечение (зависит от этиологического фактора).
Медикаментозное лечение
Стандарты применения лекарственных препаратов для лечения диабетической стопы имеют два основных направления, которые могут использоваться в комбинации. Сюда относят средства для улучшения обменных процессов в нервной ткани и применение медикаментов для устранения симптоматики в виде боли и нарушения чувствительности.
Влияющие на метаболизм препараты
Широко применяемые группы медикаментов – производные альфа-липоевой кислоты и витамины В-ряда. Раньше назначались и другие препараты, но ничего из них не подтвердило свою эффективность. «Метаболические» средства способны замедлить прогрессирование нейропатической формы патологии и уменьшить яркость симптомов.
Альфа-липоевая кислота (Берлитион, Тиогамма, Эспа-Липон) обладает следующими свойствами:
- связывает и выводит свободные радикалы;
- улучшает кровоток по эпиневральным сосудам (тем, которые питают нервы);
- восстанавливает недостаточность клеточных ферментов;
- усиливает скорость распространения возбудимости по нервным волокнам.
Количество витаминов В-ряда в крови при сахарном диабете резко снижено. Это связано с их интенсивным выведением с мочой. Обычные монопрепараты на витаминной основе являются водорастворимыми и плохо проникают через гематоэнцефалический барьер. Для решения этого вопроса были созданы Нейромультивит, Мильгамма, Бенфотиамин.
Симптоматическое лечение
Такая терапия применяется не у всех пациентов, поскольку болезненность начальной стадии позже заменяется полным отсутствием боли и резким снижением всех видов чувствительности.
Важно! Обычные анальгетики и противовоспалительные препараты малоэффективны в устранении болевого синдрома.
Лечат пациентов, имеющих яркие проявления патологии, антидепрессантами (Амитриптилин, Имипрамин) и противосудорожными средствами (Карбамазепин, Тегретол, Фенитоин). Обе группы не используются, если у больного есть глаукома, поскольку они способны влиять на внутриглазное давление.
На данный момент широкое применение также получили:
- Габапентин – противосудорожное средство, способное подавлять нейропатический болевой синдром. Побочные эффекты практически нехарактерны. Может появляться головокружение, легкая тошнота, сонливость.
- Прегабалин – также относится к группе противосудорожных препаратов, имеет похожий с Габапентином механизм действия.
- Дулоксетин – антидепрессант, имеющий центральное действие. С осторожностью следует назначать диабетикам, у которых есть глаукома и суицидальные мысли на фоне патологии нервной системы.
Новшество
Новое в лечении синдрома диабетической стопы средство Эберпрот-П – кубинский препарат, который представляет собой рекомбинантный фактор роста эпидермальных клеток. Этот уникальный медикамент разработан для максимально быстрой регенерации клеток в зоне язвенного дефекта, вводится непосредственно по краям раны, меняя иглу после каждого прокола.

Эберпрот-П – средство для местных инъекций, которые вводятся в зоны язвенных дефектов
Кубинские врачи предполагают, что средство снижает количество необходимо санаций, уменьшает риск ампутации, способствует быстрому заживлению язв. На территории Кубы Эберпрот-П достается больным бесплатно. В других странах его цена вырастает до нескольких тысяч долларов.
Восстановление кровообращения
Включает постоянный контроль над массой тела, ее снижение при избытке, отказ от вредных привычек, поддержку оптимальных показателей артериального давления. В лечении артериальной гипертензии используют ингибиторы АПФ (Лизиноприл, Каптоприл), антагонисты кальция (Верапамил, Нифедипин) из-за отсутствия их вмешательства в обменные процессы. Положительный эффект показало и применение тиазидных диуретиков (Гидрохлоротиазид).
Следующий этап – нормализация липидного профиля. Как показали исследования, диета в самостоятельном виде не способна повлиять необходимым образом на показатели холестерина в крови у диабетиков. Медикаментозные средства назначают параллельно с диетотерапией. С этой целью используют статины (Симвастатин, Ловастатин).
Антиагреганты
Небольшие дозы Ацетилсалициловой кислоты способны снизить риск развития гангрены у больных с синдромом диабетической стопы. Если существуют противопоказания к ее приему, назначают Клопидогрел, Зилт.
Читайте также: антиагреганты что это такое, список препаратов

Восстановление микроциркуляции крови – этап лечения диабетической стопы
В случаях высокого риска сердечно-сосудистых патологий, а также после эндоваскулярного вмешательства применяют агрессивную антитромботическую терапию (Аспирин + Клопидогрел).
Вазоактивные средства
Эта группа медикаментов способна улучшить микроциркуляцию крови в зонах ишемии из-за своего влияния на реологические свойства крови и тонус сосудов. Сюда относятся:
- Пентоксифиллин (Вазонит, Трентал);
- Сулодексид;
- экстракт Гинкго Билоба.
Эффективность средств подтверждается возможностью увеличивать расстояние ходьбы пациента с синдромом перемежающейся хромоты в несколько раз. Однако их использование целесообразно при первых двух стадиях патологии. При более тяжелой степени ишемии назначаются простагландины (Вазапростан, Алпростан).
Вазодилататоры (препараты, расширяющие сосуды) свою эффективность в восстановлении микроциркуляции крови не доказали.
Оперативные вмешательства
На фоне синдрома диабетической стопы хирургические операции могут иметь несколько целей: восстановление кровоснабжения той или иной области, экстренное удаление нижней конечности при критических показателях гнойно-некротических процессов и ортопедическая коррекция.
Основные методы хирургической реконструкции:
- Шунтирование (аорто-бедренное, подвздошно-бедренное, бедренно-бедренное, бедренно-подколенное) – часто используемое вмешательство, которое позволяет создать обходной путь для крови.
- Баллонная ангиопластика – механическое «раздувание» пораженной области артерии, восстанавливающее кровоток. Может проводиться в виде отдельной операции или сочетаться с установкой стента (приспособление, которое удерживает восстановленную область от повторного сужения).
- Симпатэктомия – вмешательство, при котором удаляют несколько поясничных ганглиев, отвечающих за регуляцию сосудистого тонуса.
Ампутация – удаление нежизнеспособных тканей вместе с суставно-костными элементами. Высота вмешательства определяется ангиохирургом. Ортопедическая коррекция представлена артродезом голеностопного сустава, пластикой ахиллова сухожилья.
Лечение язвенных и гнойно-некротических поражений
Местные вмешательства подразумевают удаление некроза, ревизию язвенного дефекта, иссечение натоптышей по краям, промывание раны и наложение повязок. «Мертвые» ткани требуют удаления, поскольку они считаются оптимальной средой для размножения инфекции. Процесс может происходить при помощи скальпеля, ножниц, ложки Фолькмана, повязок с протеолитическими ферментами или гидрогелями. Обязательно проводят осмотр раны с помощью пуговчатого зонда, поскольку даже маленький на вид дефект может оказаться свищом.
По краям раны появляется гиперкератоз (утолщение кожи), который необходимо иссекать. Это позволит уменьшить давление на язву при ходьбе.

Иссечение натоптышей по краям дефекта – этап обработки язвы при диабетической стопе
Промывание раны позволяет уменьшить количество патогенной микрофлоры на ее поверхности. Эффективность показало промывание струей раствора при помощи шприца и иглы. Известно, что зеленка, йод, раствор марганцовки и Риванол противопоказаны для обработки язвенных дефектов. Перекись водорода можно применять только в стадии очищения, когда присутствует гнойное содержимое и сгустки крови.
Промывание язвы можно проводить:
- физиологическим раствором;
- Мирамистином;
- Хлоргексидином;
- Диоксидином.
После процедуры рану необходимо закрыть перевязочным материалом. Если с этой целью используется марля, ее нужно пропитать мазью для предотвращения присыхания к дефекту. Возможно назначение противомикробных средств (Бетадин, Аргосульфан), антибиотиков (мазь Левомеколь), стимуляторов восстановления (гель Бекаплермин), протеолитических средств (Химотрипсин, мазь Ируксол).
Разгрузка конечности
Как бы современные препараты не были эффективны, пока больной наступает на рану, можно не ожидать ее заживления. Если язва локализуется в области голени или тыльной поверхности, в дополнительных разгрузочных приспособлениях необходимость отсутствует. При расположении на опорной поверхности используют специальную повязку из полимерных материалов или полубашмак. Как правило, пальцы оставляют открытыми.
Важно! Средний показатель заживления существовавших годами язв на фоне разгрузочного метода – 90 дней.

Сапожок – один из способов разгрузки больной ноги
Борьба с инфекцией
Показания к назначению антибиотиков:
- рана с признаками инфекции;
- ишемический некроз;
- длительно существующий дефект больших размеров с высоким риском инфицирования.
Выбор препарата основывается на результатах бакпосева и определения чувствительности микроорганизмов. Предпочтение отдают пенициллинам (Амоксиклав), цефалоспоринам (Цефтриаксон, Цефепим), фторхинолонам (Офлоксацин, Ципрофлоксацин), аминогликозидам (Амикацин, Гентамицин).
Антибиотики принимают перорально и вводят парентерально. Длительность лечения зависит от состояния пациента. Более легкие формы требуют назначения препарата на 10-14 дней, тяжелые – на месяц и более.
Немедикаментозные методы
Эти способы не ответят на вопрос о том, как лечить диабетическую стопу, но помогут снизить яркость клинической картины. Сюда относят массаж, лечебную гимнастику, физиотерапию.
Массаж
Прежде чем начинают массаж стоп, руки специалиста обрабатывают тальком, детской присыпкой или жирным кремом. Такой способ позволит обезопасить ноги пациента от возможных повреждений и улучшить скольжение. Больной во время процедуры занимает то положение, которое доставляет ему наименьший дискомфорт (лежа на спине, на боку, сидя).
Прорабатывание нижних конечностей начинают с области голеней и голеностопного сустава, далее переходят выше от колена до паховой зоны. Сам массаж стоп происходит в последнюю очередь. Прорабатывают каждую фалангу, межпальцевые промежутки, подошвенную и тыльную поверхность, пятку.

Массаж ног – лечебный и профилактический метод при сахарном диабете
Важно! По окончании процедуры кожа увлажняется жирным кремом.
Лечебная гимнастика
Цель – улучшение микроциркуляции крови в зонах ишемии, но значительные физические нагрузки не показаны, поскольку они могут приводить к усилению болевого синдрома и появлению осложнений. Можно выполнять упражнения:
- сгибание и разгибание пальцев стоп;
- перекаты с пятки на пальцы, упираясь ногой в пол;
- круговые движения ногой в положении сидя;
- сгибание и разгибание ноги в голеностопном суставе;
- круговые движения в голеностопном суставе.
- Диабетическая нейропатия и ее лечение народными средствами
- Гангрена ноги при сахарном диабете
- Симптомы и лечение диабетической нейропатии нижних конечностей
Физиотерапия
Используют проведение лекарственного электрофореза. Через кожу с помощью постоянного тока вводят цинк, медь, калий, в которых нуждается организм больных людей. Препараты цинка благотворно влияют на состояние поджелудочной железы, медь способствует процессам метаболизма, снижает показатели глюкозы в крови. Болевой синдром позволяет купировать новокаин-йод-электрофорез, введение 5% раствора тиосульфата натрия.
Еще один эффективный метод – магнитотерапия. Поле, которое образуется в процессе проведения процедуры, обладает защитным, обезболивающим, иммуномодулирующим действием.
В терапии диабетической стопы также используется гипербарическая оксигенация. Этот метод применяется для устранения гипоксии различной степени тяжести. Сеанс может длиться до 1 часа. Таких процедур необходимо от 10 до 14.
Народные методы
Вылечить патологию народными средствами не получится, но поддерживать показатели в крови на допустимом уровне и замедлить прогрессирование болезни возможно.
Рецепт №1. Столовую ложку высушенных ягод черемухи залить 0,5 л кипятка. Поставить на водяную баню и держать не меньше 20 минут. После процеживания полученным отваром можно обрабатывать дефекты и язвы.

Ягоды черемухи – кладезь дубильных веществ, способствующих заживлению ран
Рецепт №2. 2 ст.л. липового меда растворить в литре теплой воды. Принимать ванночки для ног с полученным раствором (по 15 минут ежедневно).
Рецепт №3. Приготовить смесь из сухих цветков ромашки, листьев розмарина и зерен горчицы в соотношении 2:1:2. Залить 0,5 л теплой воды на ночь. С полученным настоем делать компрессы на места с язвенными дефектами.
Подробнее о лечении диабетической стопы в домашних условиях можно прочитать в этой статье.
К сожалению, вылечить синдром диабетической стопы невозможно, однако, нормализовать качество жизни пациента вполне реально. Для этого необходима своевременная диагностика, соблюдение рекомендаций врачей, постоянный уход за стопами.
Диабетическая полинейропатия — симптомы и лечение
Что такое диабетическая полинейропатия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Коптенко Нины Вячеславовны, невролога со стажем в 8 лет.
Над статьей доктора Коптенко Нины Вячеславовны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Диабетическая полинейропатия (ДПН) — осложнение сахарного диабета, характеризующееся прогрессирующей гибелью нервных волокон, приводящей к потере чувствительности и развитию язв стопы [2] .
Сахарный диабет (СД) занимает одно из ведущих мест среди неинфекционных заболеваний человечества. По данным Всемирной организации здравоохранения (ВОЗ), во всем мире сахарным диабетом страдает более 40 млн человек (1-4 % населения), а в возрасте 65 лет и старше — 7-10 % [1] . Факторами риска развития СД являются ожирение, низкая физическая активность, г иперлипидемия (аномально повышенный уровень липидов), артериальная гипертензия, пониженная толерантность к глюкозе, наследственность по сахарному диабету, гестационный СД в анамнезе.
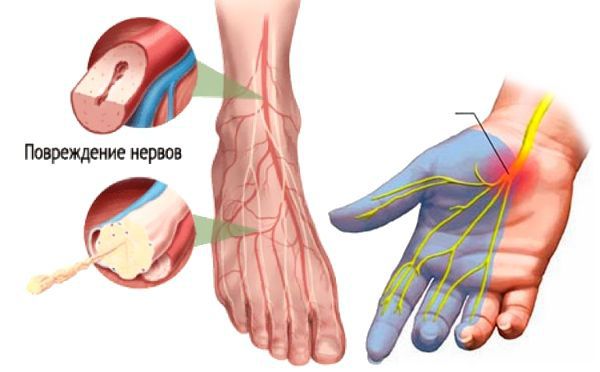
Повышенный уровень сахара в крови вызывает поражение периферической нервной системы, которое проявляется в виде развития диабетической нейропатии. Первоначальному повреждению подвергаются в основном длинные нервные волокна, обеспечивающие иннервацию (связь с центральной нервной системой) дистальных отделов нижних конечностей, т. к. они особенно чувствительные. Этим объясняется клиническая картина преимущественного поражения стоп. В дальнейшем в патологический процесс вовлекаются двигательные нервные волокна, нервные волокна, отвечающие за иннервацию внутренних органов, с чем связана мультисистемность поражения при СД.
Как правило, выраженность ДПН нарастает с увеличением степени и длительности гипергликемии (повышенного уровня глюкозы в крови). От появления первых симптомов заболевания до развития полинейропатии может пройти от 1 года до 25 лет, а в некоторых случаях диабетическая полинейропатия может быть первым клиническим проявлением сахарного диабета [3] .
Среди всех видов полинейропатий на диабетическую приходится около 30 % случаев. У больных с ДПН не только снижается качество жизни, но и повышается риск развития такого осложнения, как язвенные дефекты стоп. Клинически у каждого второго пациента с сахарным диабетом выявляются симптомы полинейропатии. При проведении инструментального обследования, в ходе которого определяется функциональное состояние мышц и периферических нерво в (электронейромиография), признаки поражения нервов встречаются у 9 из 10 больных СД [4] .
В большинстве случаев сахарный диабет является непосредственной причиной развития диабетической полинейропатии. Однако существует ряд патологических состояний, которые повышают вероятность развития как СД, так и ДПН в последующем. К таким патологическим состояниям относятся:
- нарушение обмена глюкозы (генетически обусловленная повышенная устойчивость тканей к инсулину, хроническое воспаление любой локализации, которое ведёт к нарушению клеточного обмена);
- поражение сосудов атеросклеротическими или системными заболеваниями.
Увеличивают вероятность развития осложнений в виде диабетической полинейропатии наличие у больных СД предрасполагающих факторов, таких как артериальная гипертензия, гиперхолестеринемия, повышенный индекс массы тела, курение, злоупотребление алкоголем.
В свою очередь, особенности клинического развития и течения ДПН как по локализации, так и по скорости поражения, может указывать на генетическую предрасположенность к данному осложнению, так как у некоторых пациентов, несмотря на длительный стаж болезни, не выявляются признаки поражения периферической нервной системы [18] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы диабетической полинейропатии
Среди всех форм диабетической полинейропатии чаще всего встречается хроническая дистальная сенсомоторная полинейропатия (поражение чувствительных и двигательных нервных волокон верхних и/или нижних конечностей). Её развитие зависит от типа СД: в случае инсулинозависимого сахарного диабета 1 типа симптомы могут развиваться через несколько лет после начала заболевания, тогда как при инсулиннезависимом сахарном диабете 2 типа клинические признаки полинейропатии могут быть первым проявлением СД [5] .
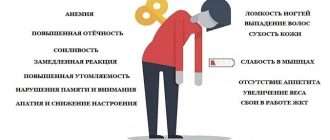
На ранних стадиях развития ДПН больные могут жаловаться на чувство онемения, покалывания, «ползания мурашек» (парестезии), жгучие, стреляющие, режущие боли в ногах, которые усиливаются во второй половине дня и часто являются причиной нарушения сна.
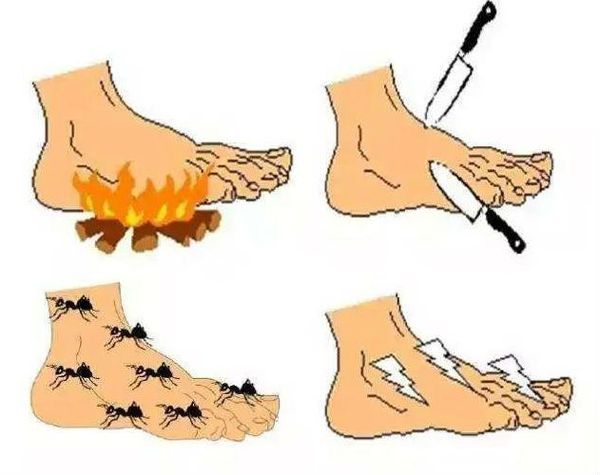
На более поздних стадиях болезни в патологический процесс вовлекаются тонкие нервные волокна, что проявляется возникновением гипералгезии или аллодинии. Гипералгезия характеризуется повышенной чувствительностью к боли от раздражителей, которые у здорового человека вызывают небольшую болевую реакцию (например, укол тупой иглой). Аллодиния — появление болевых ощущений в ответ на раздражение, которое в норме ими не сопровождается (прикосновение одеяла, кусочка ваты, кисточки).
Распространение клинических симптомов относительно симметрично, характерно начало с пальцев стоп по типу «носков» и по направлению снизу вверх. Вовлечение верхних конечностей отмечается на более поздних стадиях. Нарушение чувствительности рук распространяется по той же схеме, что и в нижних конечностях: снизу верх, принимая вид «перчаток». Наравне с нарушениями чувствительности при осмотре можно обнаружить снижение или выпадение сухожильных рефлексов, вначале дистальных (ахилловых) при проверке реакции подошвенного сгибания стопы на удар молоточком, затем коленных.
Со временем при прогрессировании диабетической полинейропатии появляются двигательные нарушения, такие как слабость и атрофия мышц. У некоторых больных на поздних стадиях характерным симптомом является паралич разгибателей стоп, в результате чего они не могут встать на пятки, а во время ходьбы выявляется патологическая походка — степпаж (при степпаже больной высоко поднимает ногу, выбрасывает её вперед и резко опускает). Скорость и вероятность развития двигательных симптомов зависит от множества факторов: как от контроля гликемии, так и от сопутствующих патологий (упомянутые ранее артериальная гипертензия, гиперхолестеринемия, курение, злоупотребление алкоголем).
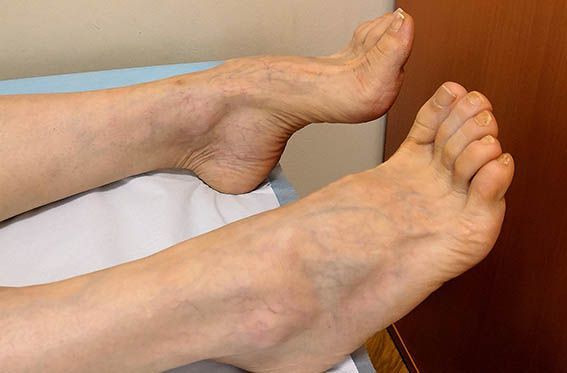
Если у больного отмечаются резкие колебания уровня гликемии, например, при декомпенсации сахарного диабета или при резкой нормализации уровня глюкозы крови в начале лечения, может развиваться острая сенсорная полинейропатия (проявляется нарушением чувствительности). Среди основных остро развивающихся симптомов характерно появление интенсивных жгучих болей в стопах, ощущений «прострелов», «удара ножом или током», которые распространяются до уровня голеней, реже — бёдер. На фоне выраженного болевого синдрома нарушение чувствительности и двигательные симптомы практически никогда не выявляются. Снижение сухожильных рефлексов и атрофия мышц не характерны.
Х роническая диабетическая полинейропатия характеризуется необратимым прогрессирующим течением, а острая полинейропатия является обратимым состоянием, при котором болевой синдром с течением времени купируется [3] [5] .
В таблице перечислены основные диагностические характеристики для сравнения хронической и острой ДПН [5] .
Патогенез диабетической полинейропатии
В развитии диабетической полинейропатии принято выделять несколько патогенетических механизмов. Основным фактором, запускающим каскад патологических реакций, является гипергликемия, которая, в свою очередь, провоцирует многообразные обменные нарушения.
Одной из основных теорий развития полинейропатии является метаболическая. Она основана на механизме недостатка инсулина, абсолютного или относительного, и развивающейся на фоне этого гипергликемии. Ферменты, участвующие в окислении глюкозы, истощаются, активность их снижается, в результате чего происходит активация альтернативных путей её метаболизма. Происходит накопление токсических продуктов, которые обладают высокой осмотической (всасывающей) активностью, вызывается чрезмерная клеточная гидратация (избыточное содержание воды в организме) и гибель клеток.
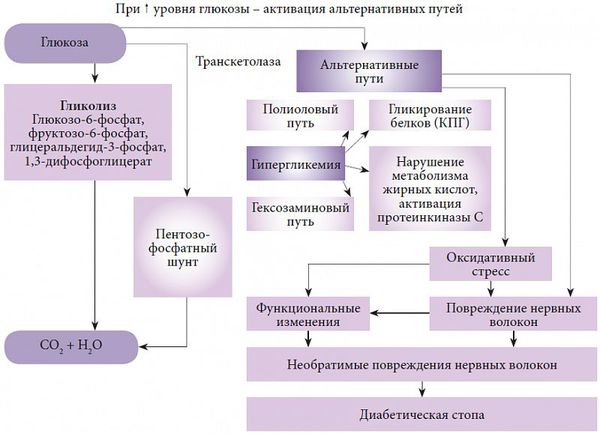
Другие важные патологические механизмы:
- Образование свободнорадикальных форм кислорода и развитие оксидативного стресса. Оксидативный стресс заключается в образовании недоокисленных продуктов обмена, которые агрессивно действуют на окружающие клетки и ткани, вызывая совокупность патологических реакций и гибель клеточных структур.
- Развитие дефицита эндотелиального релаксирующего фактора (NO), который ответственен за расслабление гладких мышц сосудов.
Все это приводит к разрушению структур биологических мембран, нарушению микроциркуляции и функций нервов.
Развитие диабетической микроангиопатии ( поражения мелких кровеносных сосудов) лежит в основе сосудистой теории ДПН . Основную роль в патогенетическом механизме её развития занимает накопление липопротеидов низкой плотности (ЛПНП, т. н. «плохого» холестерина) в сосудистой стенке и последующая активизация перекисного окисления липидов с увеличением образования свободных радикалов. Как следствие, происходят патологические изменения сосудов, питающих периферические нервы (vasa nervorum). Нарушается структура и функция эндоневральных капилляров, развивается ишемия (снижение кровообращения) нерва [6] [7] [8] [9] .
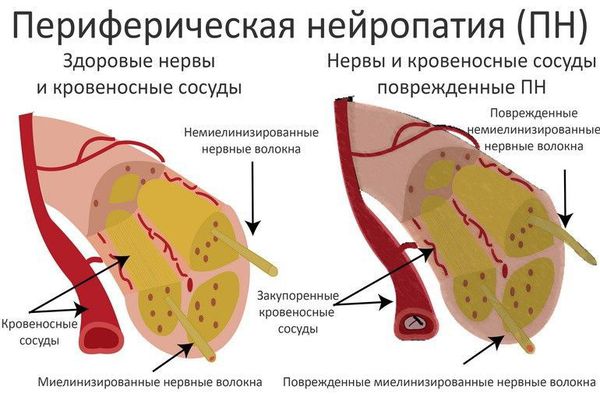
Феномен нейропатической боли при ДПН объясняется как процессами прямого поражения нервных волокон, так и взаимодействием на различных уровнях нервной системы двух механизмов: ноцицептивных (отвечающих за восприятие болевых раздражителей) и антиноцицептивных (обезболивающих). Большое внимание уделяется изучению центральной сенситизации (повышения чувствительности), в результате которой формируется феномен нейропатической боли и развивается гиперпатия (повышенная реакция на раздражители) и аллодиния [2] .
Классификация и стадии развития диабетической полинейропатии
Как и другие патологии периферической нервной системы, все диабетические нейропатии могут быть условно разделены на следующие:
- фокальные ( с поражением отдельных нервов): мононевропатии (поражение одного нерва), радикулопатии (поражение спиномозговых корешков) , плексопатии ( поражение нервных сплетений) ;
- множественные, или мультифокальные, невропатии (поражение нескольких отдельных нервов);
- диффузные (полиневропатии) — поражение всех нервных волокон какой-либо зоны организма.
При сахарном диабете наиболее частой формой поражения периферической нервной системы является именно полинейропатия.
ДПН по топографическому принципу:
- Дистальная полинейропатия затрагивает преимущественно стопы, а затем и кисти. Этот вид также имеет несколько вариантов:
- сенсорный ( поражение чувствительных нервных волокон) ;
- моторный (поражение двигательных нейронов);
- смешанный (сенсомоторный);
- вегетативный (затрагивающий нервы различных органов).
- Проксимальная, преимущественно асимметричная моторная нейропатия. Затрагивает в основном мышцы бёдер и ягодиц с развитием в них слабости и болевого синдрома.
По клиническим проявлениям:
- Обратимая полинейропатия (транзиторная гипергликемическая, острая болевая, сенсорная);
- Прогрессирующая нейропатия (дистальная сенсомоторная полинейропатия, проксимальная моторная нейропатия, вегетативная нейропатия) [10] .
Выделяют стадии развития наиболее распространённой хронической дистальной сенсомоторной диабетической полинейропатии:
- 1 стадия — субклиническая нейропатия — характеризуется отсутствием клинически выраженных симптомов, может быть диагностирована в специализированных нейрофизиологических центрах.
- 2 стадия — клиническая нейропатия — клинические проявления зависят от формы полинейропатии и соответствуют лёгкой или умеренно выраженной ДПН. Если рассматривать хроническую ДПН, то наиболее характерным является наличие симптомов, усиливающихся к вечеру: жжение, покалывание, острая или пронзающая боль, отсутствие или нарушение чувствительности, снижение или отсутствие рефлексов. В случае острой ДПН основным симптомом является боль, возможно наличие гиперестезии, аллодинии, нарушения чувствительности минимальны или отсутствуют. При безболевой форме отсутствие боли сочетается со снижением или отсутствием чувствительности и снижением или отсутствием сухожильных рефлексов.
- 3 стадия — тяжёлая полинейропатия — характеризуется выраженным дефектом сенсорных или сенсомоторных функций (с возможным развитием инвалидизации), развитием вегетативных проявлений, тяжёлого болевого синдрома и осложнений ДПН: трофических язв , нейроартропатии, диабетической стопы [10] .
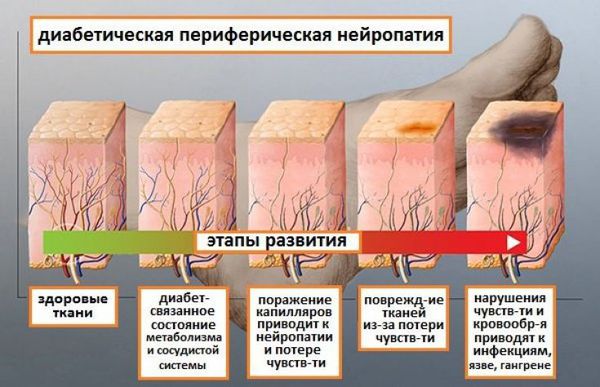
Осложнения диабетической полинейропатии
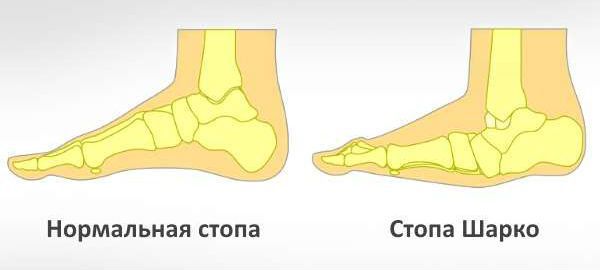
К осложнениям диабетической полинейропатии относят нейропатическую деформацию стоп с развитием нейроартропатической «стопы Шарко» и синдром диабетической стопы, осложнения которого могут привести к необходимости выполнения ампутации.
Диабетическая стопа характеризуется сухой кожей, участками гиперкератоза и развитием безболезненных язвенных дефектов в областях избыточного нагрузочного давления на подошве. Язвенные дефекты развиваются из-за нарушения болевой чувствительности: мелкие травмы (например нарушение целостности кожных покровов и формирование мозолей в результате неправильного подбора обуви) могут оставаться незамеченными, в случае инфицирования образуются язвы.
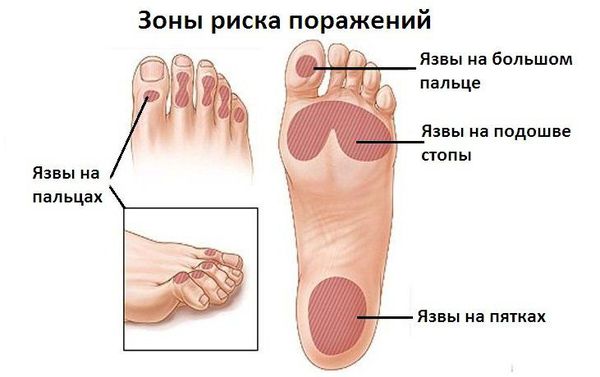
В случае развития ишемических язв (из-за недостаточного поступления артериальной крови) изменяется температура стоп, пульс становится асимметричным, появляется шелушение кожи, наблюдается выпадение волос, деформация и тусклость ногтей, перемежающаяся хромота, конечность в зависимости от положения меняет цвет: становится бледной при поднятии и цианотичной (синюшной) при опускании [10] .
Помимо язвенных дефектов может сформироваться специфическая деформация пальцев и суставов (нейроартропатия Шарко) [11] . Диабетическая нейроартропатия Шарко проявляется поэтапным формированием подвывихов и дислокацией костей с последующим заживлением. Её формирование связано с нарушением иннервации (связи с центральной нервной системой), кровоснабжения и развитием слабости связочного аппарата стоп. Кроме этого, при нейроартропатии Шарко повышается вероятность травматизации в связи с нарушением плотности костной ткани и формированием хрупких, «дефектных», неустойчивых к повторным травмам, суставов. Наиболее характерно для диабетической остеоартропатии поражение межфаланговых предплюсне-плюсневых суставов.
Диагностика диабетической полинейропатии
В диагностике диабетической полинейропатии важное значение имеет её выявление на ранней стадии. В дальнейшем это позволит улучшить качество жизни пациентов и предупредить раннюю инвалидизацию. Диагностика ДПН заключается в сборе анамнеза, качественном клиническом обследовании и использовании современных инструментальных методов обследования.
Несмотря на широкую возможность и доступность нейрофизиологических методов обследования, особое внимание уделяется клиническому обследованию. Не стоит забывать, что отсутствие симптомов не говорит об отсутствии нейропатии — часто ДПН может быть бессимптомной на ранних стадиях. Важную роль на доклинической или ранней клинической стадиях играют специфические, специальные скрининговые тесты, существующие для выявления ранних проявлений диабетической полинейропатии:
- Изучение вибрационной чувствительности с помощью градуированного камертона на 128 Гц, который прикладывается на костную часть дистальной фаланги большого пальца стопы и внутреннюю лодыжку.

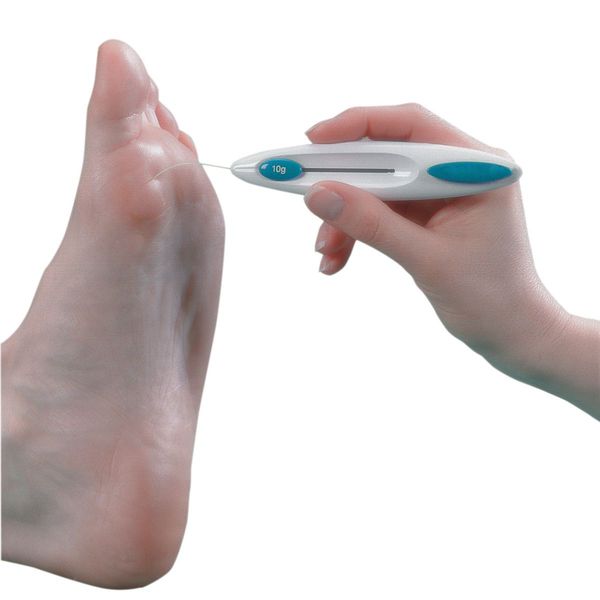
- Исследования тактильной чувствительности с помощью монофиламента. Это специальный инструмент с выдвижным моноволокном. Для проведения теста инструмент устанавливают перпендикулярно к исследуемой поверхности (области тыльной поверхности пальцев стопы, области внутренних лодыжек, голеней, коленей). При прикосновении к коже рабочее моноволокно в норме должно выгнуться, что свидетельствует о наличии реакции. Отсутствие реакции указывает на снижение чувствительности.
- Использование шкал и опросников для выявления полинейропатии. Существуют специфические шкалы для изучения мышечной силы в стопах, ахиллова рефлекса и болевой чувствительности — NISS-LL (Neuropathy Impairment Score Low Limb — оценка нейропатии в нижних конечностях) и для определения выраженности боли, онемения и парестезий — TSS (Total Symptom Score — общая оценка симптомов) [13] .
При диагностике самого распространённого варианта ДПН — диабетической дистальной симметричной сенсомоторной полинейропатии — проводится клиническая оценка существующих симптомов:
- нарушений поверхностной чувствительности в ногах, которые могут проявляться болью, жжением и онемением;
- снижения рефлексов и нарушений глубокой чувствительности (вибрационной и тактильной) за счёт повреждения патологическим процессом толстых миелинизированных волокон.
Существуют разные инструментальные методики для исследования функции нервов:
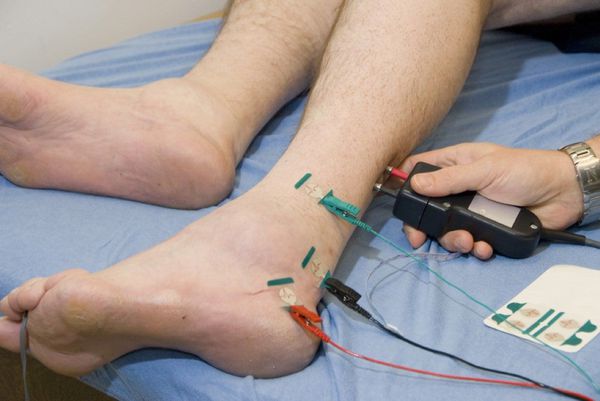
- Толстые быстропроводящие нервные волокна и их функция исследуются при помощи электронейромиографии (ЭНМГ). При помощи ЭНМГ можно выявить с нижение скорости по моторным и сенсорным нервам на ранних стадиях развития диабетической полинейропатии. Проводится путём наложения электродов на кожу.
- Тонкие нервные волокна исследуются при помощи количественного сенсорного и вегетативного тестирования (КСТ и КВТ, соответственно) [12] .
Все больные с сахарным диабетом должны быть обследованы на ДПН в рамках ежегодного скрининга вне зависимости от наличия и интенсивности жалоб. Обследование включает в себя исследование глубокой чувствительности с помощью камертона и оценку поверхностной, в частности болевой и тактильной, чувствительности с помощью монофиламента. Скрининговое обследование помогает диагностировать ДПН на ранних стадиях, что позволяет снизить вероятность развития осложнений и дальнейшей инвалидизации пациентов.
Следует проводить дифференциальную диагностику ДПН с другими полинейропатиями (ПНП), которые также могут быть симптомом других заболеваний:
- Хроническая воспалительная демиелинизирующая полирадикулонейропатия.
- Алкогольная ПНП.
- Токсические ПНП (в том числе отравления солями тяжёлых металлов).
- Лекарственная ПНП.
- Амилоидная ПНП (связана с отложением белка амилоида) .
- Паранеопластическая ПНП (поражение периферических нервов на фоне перенесённых злокачественных образований).
- Дисметаболические (уремическая, дистиреоидная, витамин В12-дефицитная порфирийная) ПНП и др. [17]
Лечение диабетической полинейропатии
При сахарном диабете и развитии диабетической полинейропатии в первую очередь необходимо нормализовать уровень глюкозы в крови пациента. В настоящее время установлено, что предшествовать медикаментозной терапии ДПН должна нормализация уровня гликированного гемоглобина (HbAс1).
Немедикаментозная терапия включает: соблюдение диеты, лечебную гимнастику и поддержание физической активности. В комплексе немедикаментозных мер обязательными являются: коррекция сердечно-сосудистых факторов риска (артериальная гипертензия, гиперхолестеринемия, ожирение, курение), которые могут способствовать как более раннему развитию, так и более тяжёлому течению осложнений сахарного диабета.
Медикаментозная терапия включает в себя симптоматическую и патогенетическую виды терапии. Среди лекарственных препаратов для симптоматической терапии диабетической полинейропатии предпочтение отдаётся лекарственным препаратам, купирующим болевой синдром. Основными группами лекарственных средств являются:
- Антиконвульсанты — прегабалин и габапентин в соответствующих противоболевых дозировках.
- Антидепрессанты с противоболевым действием. Доказанную эффективность имеют ингибиторы обратного захвата серотонина и норадреналина (СИОЗСН) — дулоксетин и венлафаксин. Препарат амитриптиллин (трициклический антидепрессант), несмотря на достаточно широкий спектр противопоказаний и побочных действий, при правильном дозировании и титровании доз в начале приёма также показал свою эффективность в лечении нейропатической боли, которая и отмечается у пациентов с ДПН [14][15] .
Среди препаратов для патогенетического лечения наиболее эффективными, согласно большинству исследований, являются препараты альфа-липоевой кислоты. Для достижения максимально положительного эффекта следует использовать двухэтапное лечение:
- На первом этапе препараты альфа-липоевой кислоты вводятся внутривенно в течение двух-трёх недель.
- На втором этапе препараты данной группы в виде перорального приёма способствуют пролонгированному лечебному эффекту, что достоверно снижает клинические проявления диабетической полинейропатии: как субъективные в виде регрессирования интенсивности боли, парестезий и онемения, так и объективные в виде улучшения вибрационной чувствительности и электрофизиологических характеристик нервных волокон [16] .
Из местных анестетиков для лечения болевого синдрома ДПН используются трансдермальные терапевтические формы 5 % лидокаина.
Высокочастотная стимуляция спинного мозга (10 кГц) может ослабить боль у пациентов с диабетической нейропатией, которым не помогает медикаментозная терапия. Лечение уменьшило боль в среднем на 77 % у 86 % пациентов [19] .
Прогноз. Профилактика
Острая полинейропатия является обратимым состоянием, при раннем выявлении заболевания прогноз для жизни благоприятный. При хронической диабетической полинейропатии дегенеративные изменения не подлежат восстановлению. Цель лечения в этом случае — улучшение качества жизни и профилактика развития осложнений. В ходе развития заболевания пациент утрачивает трудоспособность.
Основой профилактики ДПН является раннее выявление и коррекция сахарного диабета с контролем уровня гликемии, особенно это касается инсулиннезависимого сахарного диабета 2 типа. Если у пациента уже имеются клинические проявления диабетической полинейропатии, необходимо принимать меры по профилактике осложнений и инвалидизации, которые подразумевают следующее:
- коррекцию уровня гликемии;
- коррекцию сопутствующих заболеваний (особенно артериальной гипертензии и гиперхолестеринемии);
- снижение веса;
- отказ от вредных привычек;
- адекватную физическую активность.
Профилактика диабетической стопы и гнойно-некротических осложнений СД включает обязательный тщательный уход за кожей ног, правильный подбор обуви и регулярный осмотр стоп на предмет появления потёртостей или отёчности [10] .
Диабетическая нейропатия нижних конечностей и лечение невропатии ног
Поражение нервной системы (нейропатия, невропатия) – одно из поздних осложнений сахарного диабета, возникшее на фоне кислородного голодания тканей. Недостаточность трофики появляется в результате патологических изменений в сосудах мелкого и крупного калибра.

Диабетическая нейропатия нижних конечностей – наиболее частое проявление нарушений периферического отдела иннервации. Симптомы осложнения и течение болезни зависят от «стажа» сахарного диабета и частоты резких скачков глюкозы в крови.
Механизм развития
Состояние гипергликемии, которое характерно для всех больных, страдающих «сладкой болезнью», приводит к патологическим изменениям в системе кровоснабжения. Внутренний слой артерий подвергается отложениям липидов, триглицеридов с дальнейшим присоединением соединительнотканных элементов, образуя атеросклеротические бляшки. Такие бляшки сужают сосудистый просвет, нарушая процесс питания клеток и тканей организма кровью.
Нейроны (нервные клетки, по которым передаются импульсы из головного мозга) также начинают страдать от недостаточности питания. Это вызывает изменения в их анатомо-физиологических особенностях и нормальной работе.
Артерии нижних конечностей подвергаются поражениям в первую очередь. Особенно это касается артериол и капилляров ступней и голеней ног. Такой процесс объясняет высокую скорость развития нейропатии этих областей.
Симптомы заболевания
Полинейропатия характеризуется поражением мелких и крупных чувствительных и двигательных нервов. Симптомы и основные проявления зависят от того, какой тип нервных волокон нижних конечностей подвергся поражению:
- Чувствительные нарушения – развитие патологического восприятия действия холода, вибрации, изменений температурных условий, расстройство ощущений в виде их искажения, болевые ощущения вплоть до того, что они возникают на те агенты, которые в норме болезненности не вызывают.
- Двигательные патологии – появление судорожных приступов мышечного аппарата, атрофия, отсутствие нормальных и появление патологических рефлексов, нарушение координации.
- Сенсомоторные изменения (сочетанное поражение чувствительных и двигательных нервов) – ощущение онемения, болевой синдром, снижение тактильной чувствительности, мышечная слабость, нарушение походки, патология восприятия.
Особенности боли
Боль, возникающая при поражении нервных волокон, имеет различный характер:
- стреляющая,
- покалывающая,
- жгучая,
- пульсирующая,
- дергающая.
Так как в первую очередь поражаются капилляры ступней и голеней ног, начальные этапы невропатии сопровождаются болезненными ощущениями этих же областей. Позже патологические ощущения «ползут» вверх вместе с сопутствующими изменениями в сосудистых стенках артерий крупного калибра.
Особенностью является усиление боли в период ночного отдыха и ее взаимосвязь с уровнем сахара в крови. Гипергликемия вызывает усиление ощущений и, наоборот, нормализация уровня сахара приводит к быстрому избавлению от страданий.
Читайте также: Как сдавать кровь на сахар с нагрузкой при беременности
Дополнительные проявления
Пациенты также жалуются на следующие клинические признаки:
- похолодание ног;
- усиление отечности;
- повышенная потливость ступней или, наоборот, чрезмерная сухость;
- изменение цвета кожных покровов;
- образование ранок, язв, мозолей;
- утолщение пластин ногтей;
- деформация ног.
Частым проявлением становится инфицирование образованных язв и ранок. Из-за нарушения чувствительности больной может и не догадываться об их наличии. Происходит присоединение бактериальной микрофлоры с дальнейшим развитием воспаления и нагноения.
Методы диагностики
Кроме эндокринолога, пациент нуждается в консультации хирурга и невролога. Проводят визуальный осмотр нижних конечностей, оценивая наличие патологических образований, сухость кожи, состояние волосяного покрова. Проверяют наличие пульса на крупных артериях, что является свидетельством их проходимости. Измеряют артериальное давление.

Физикальный осмотр нижних конечностей – первичный этап диагностики
Лабораторный скрининг включает:
- уровень глюкозы;
- гликозилированный гемоглобин;
- С-пептид;
- количественные показатели инсулина;
- биохимию крови.
Неврологическое обследование
Специалист определяет наличие физиологических и патологических рефлексов, проверяет тактильную чувствительность монофиламентом и ватой. Ощущение вибрации проверяется на обеих нижних конечностях при помощи камертонов. Используя теплые и холодные предметы, устанавливают уровень чувствительности к температурным изменениям.
Далее назначается проведение инструментальных специфических методов диагностики для уточнения возможности передачи нервных импульсов и оценки состояния иннервации той или иной области ног:
- электронейромиография;
- вызванные потенциалы.
Полученные данные позволяют поставить диагноз «диабетическая невропатия» и определить схему лечения.
Принципы терапии
Лечение диабетической нейропатии начинается с пересмотра использования препаратов для коррекции уровня глюкозы в крови. При неэффективности применяемых средств производят замену или дополнение схемы другими медикаментами. Используют препараты инсулина и сахароснижающие средства (Метформин, Диабетон, Глибенкламид, Глюренорм, Амарил).
- Почему при сахарном диабете болят ноги
- Причины повышения инсулина в крови
Антиоксидантные средства
Препаратами выбора при полинейропатии на фоне сахарного диабета являются производные тиоктовой кислоты. Эти средства имеют свойство накапливаться в нервных волокнах, поглощать свободные радикалы, улучшать трофику периферического отдела нервной системы.
| Название препарата | Особенности применения | Указания |
| Берлитион | Выпускается в таблетках, капсулах, растворах для парентерального введения. Параллельно с нормализацией уровня сахара препарат стимулирует восстановление реологических свойств крови, функций печени | Не назначается несовершеннолетним пациентам, в период беременности и кормления грудью |
| Тиогамма | В форме таблеток и раствора для инфузий. Курс лечения – до 2 месяцев с возможностью повтора через 2-3 месяца | Побочными эффектами могут быть аллергические реакции, изменение вкусовых ощущений, судороги, повышение внутричерепного давления |
| Нейролипон | Выпускается в капсулах. Участвует в регуляции уровня холестерина, предотвращая развитие атеросклеротического процесса | Возможен прием при беременности в исключительных случаях |
| Тиолепта | Выпускается в виде таблеток и раствора. Усиливает действие инсулина, не применяется одновременно с препаратами железа, магния, молочными продуктами | Запрещено при беременности, лактации. Не сочетается со спиртными напитками, поскольку этанол снижает действие активного вещества |
Регуляция метаболизма
Витаминные препараты – средства выбора для восстановления процесса передачи нервных импульсов и нормальной работы нервной системы. Пиридоксин препятствует накоплению в крови свободных радикалов и способствует выработке специфических веществ, улучшающих скорость передачи импульсов.
Цианокобаламин улучшает трофику нейронов, обладает незначительным обезболивающим действием, восстанавливает процессы передачи импульсов по нервным волокнам. Тиамин обладает аналогичным действием. Комбинация трех витаминов позволяет усилить эффективность действия друг друга.
Другими средствами, регулирующими процессы метаболизма в организме, являются:
Борьба с болевым синдромом
Боль – один из тех симптомов, которые требуют немедленного терапевтического решения. Именно болевой синдром приводит к появлению бессонницы, депрессивного состояния, агрессивности, раздражительности пациентов. Обычные анальгетики и противовоспалительные средства не могут купировать болевые ощущения при нейропатии на фоне сахарного диабета, но известны случаи их назначения.
Специалисты отдают предпочтение следующим группам медикаментов:
- Антидепрессанты – Амитриптилин, Имипрамин, Пароксетин. Начинают прием с малых доз, постепенно увеличивая до необходимой.
- Противосудорожные – Фенитоин, Карбамазепин, Примидон. Начинают с высоких доз, постепенно уменьшая количество препарата.
- Местные анестетики в виде аппликаций – Лидокаин, Новокаин. Используют нечасто, комбинируют с другими группами.
- Антиаритмические – Мексилетин. Используется редко.
- Опиоиды – Фентанил, Промедол, Налбуфин. Можно сочетать с простыми анальгетиками при неэффективности монотерапии.
- Раздражающие средства – Финалгон, Капсикам. Средства способны уменьшать болевую пульсацию при местном нанесении.
Другие методы терапии
Среди физиотерапевтических методов широкую популярность обрели акупунктура, использование магнита и лазера, электрофорез, гипербарическая оксигенация, бальнеотерапия, транскутанная электростимуляция.
Лечение народными средствами показывает эффективность только в качестве звена комбинированного лечения. Используют компрессы на основе глины или лечебное питье с ее применением. Голубую или зеленую глину, приобретенную в аптеке, в количестве 20 г заливают ½ стакана воды и делят на три приема. Выпивают за 20 минут до приема пищи.

Использование голубой глины – чудодейственный метод для восстановления иннервации
Еще несколько действенных рецептов:
- Измельчить в блендере финики. Принимать полученную массу по 2 ст.л. трижды в день после еды на протяжении месяца. Можно сочетать с козьим молоком.
- Ежедневно ходить по горячему песку.
- Приготовить настой цветков календулы и принимать по ½ стакана трижды в сутки. Длительность курса неограниченная и может продолжаться до восстановления потерянных функций.
Каждый пациент сам может выбирать, какому методу лечения отдать предпочтение: народным рецептам, физиотерапии или приему медикаментов. Главное помнить, что все должно происходить под постоянным контролем квалифицированного специалиста. Ранняя диагностика и соблюдение рекомендаций позволят избежать развития более тяжелых осложнений и вернуть утраченные функции.
Источник https://karpov-clinic.ru/articles/endokrinologiya/10578-lechenie-diabeticheskoy-stopy-standarty-lecheniya-i-diagnostiki.html
Источник https://probolezny.ru/polinyayropatiya-diabeticheskaya/
Источник https://cdc-nv.ru/articles/endokrinologiya/13220-diabeticheskaya-neyropatiya-nizhnikh-konechnostey-i-lechenie-nevropatii.html