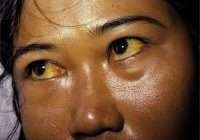
Цирроз печени

Цирроз печени – хроническое заболевание, сопровождающееся структурными изменениями печени с образованием рубцовых тканей, сморщиванием органа и уменьшением ее функциональности.
Он может развиться на фоне длительного и систематического злоупотребления алкоголем, вирусного гепатита с последующим переходом его в хроническую форму, либо вследствие нарушений аутоиммунного характера, обструкции внепеченочных желчных протоков, холангита.
Науке известны случаи, когда к данному заболеванию приводила затяжная сердечная недостаточность, паразитарные поражения печени, гемохроматоз и т.д.
Что это такое?
Цирроз печени — хроническое заболевание печени, сопровождающееся необратимым замещением паренхиматозной ткани печени фиброзной соединительной тканью, или стромой. Печень с циррозом увеличена или уменьшена в размерах, необычно плотная, бугристая, шероховатая. Смерть наступает в зависимости от различного рода случаев в течение двух–четырёх лет с сильными болями и мучениями пациента в терминальной стадии болезни.
Немного исторических данных
Еще с Древних времен, печень считали таким же важным органом, как сердце. По представлениям жителей Мессопотамии, в печени вырабатывается кровь и живет душа. Еще Гиппократ описывал связь между болезнями печени и желтухой, а также асцитом. Он утверждал, что желтуха и твердая печень – плохое сочетание признаков. Это было первое суждение о циррозе печени и его симптомах.
Цирроз печени и причины его возникновения были описаны в 1793 году Мэтью Бэйлли в трактате «морбидная анатомия». В своей работе он четко связал употребление алкогольных напитков с возникновением симптомов цирроза печени. По его мнению, болели чаще мужчины среднего и старшего возраста. Англичане окрестили цирроз печени «джиновой чумой» или «джиновой печенью».
Термин цирроз происходит от греческого «kirrhos», что означает желтый цвет и принадлежит Рене Теофилу Гиацинту Лаэннеку – французскому врачу и анатому. Над изучением цирроза печени трудились и трудятся до нашего времени много ученых. Вирхов, Кюне, Боткин, Татаринов, Абеллов и другие предложили много теорий о том, что такое цирроз печени, его симптомы, причины, методы диагностики и лечения.
Причины развития цирроза
Среди основных причин, приводящих к развитию болезни, выделяют:
- Вирусный гепатит, который по разным оценкам приводит к формированию патологии печени в 10-24% случаев. Болезнью заканчиваются такие разновидности гепатитов, как В, С, D и недавно обнаруженный гепатит G;
- Различные заболевания желчных путей, среди которых внепеченочная обструкция, желчнокаменная болезнь и первичный склерозирующий холангит;
- Нарушения в работе иммунной системы. К развитию цирроза приводят многие аутоиммунные болезни;
- Портальная гипертензия;
- Венозный застой в печени или синдром Бадда-Киари;
- Отравления химическими веществами, оказывающими токсическое влияние на организм. Среди таких веществ особо губительны для печени промышленные яды, соли тяжелых металлов, афлатоксины и грибные яды;
- Болезни, передающиеся по наследству, в частности, генетически обусловленные нарушения обмена веществ (аномалии накопления гликогена, болезнь Вильсона-Коновалова, дефицит а1-антитрипсина и галактозо-1-фосфат-уридилтрансферазы);
- Длительный приём лекарственных препаратов, среди которых Ипразид, анаболические стероидные средства, Изониазид, андрогены, Метилдофа, Индерал, Метотрексат и некоторые другие;
- Прием больших доз алкоголя на протяжении 10 лет и более. Зависимости от конкретного вида напитка нет, основополагающий фактор – присутствие в нем этилового спирта и его регулярное поступление в организм;
- Редкая болезнь Рандю-Ослера также может стать причиной цирроза.
Кроме того, отдельно стоит сказать о криптогенном циррозе, причины которого остаются невыясненными. Он имеет место в пределах от 12 до 40% случаев. Провоцирующими факторами формирования рубцовой ткани могут стать систематическое недоедание, инфекционные болезни, сифилис (бывает причиной цирроза у новорожденных). Существенно повышает риск развития болезни комбинированное влияние этиологических факторов, например, сочетание гепатита и алкоголизма.

Классификация
Современная классификация рассматриваемого заболевания основывается на учете этиологических, морфогенетических и морфологических критериев, а также критериев клинико-функциональных. Исходя из причин, на фоне воздействия которых развился цирроз печени, определяют следующие его варианты:
- (первичный, вторичный) (холестаз, холангит);
- циркуляторный цирроз (возникший на фоне венозного хронического застоя);
- обменно-алиментарный цирроз (недостаток витаминов, белков, циррозы накопления, возникающие в результате наследственных обменных нарушений);
- инфекционный (вирусный) цирроз (гепатиты, инфекции желчных путей, заболевания печени паразитарного масштаба);
- токсический цирроз, цирроз токсико-аллергический (пищевые и промышленные яды, медпрепараты, аллергены, алкоголь);
- криптогенный цирроз.
В зависимости от клинико-функциональных характеристик, цирроз печени характеризуется рядом следующих особенностей:
- уровень печеночно-клеточной недостаточности;
- общий характер течения заболевания (прогрессирующий, стабильный или регрессирующий);
- степень актуальной для заболевания портальной гипертензии (кровотечения, асцит);
- общая активность процесса течения заболевания (активный цирроз, цирроз умеренно активный, а также неактивный цирроз).
Портальный цирроз печени
Самая распространенная форма заболевания, которая характеризуется поражением печеночных тканей и гибелью гепатоцитов. Изменения происходят из-за неправильного питания и злоупотребления алкогольными напитками. В 20% портальный цирроз печени может вызвать болезнь Боткина. Сначала пациент жалуется на нарушения со стороны пищеварительного тракта. Затем развиваются внешние признаки болезни: пожелтение кожных покровов, появление на лице сосудистых звездочек. Последняя стадия характеризуется развитием асцита (брюшной водянки).
Билиарный цирроз
Это особая форма заболевания, развивающаяся вследствие длительного холестаза или поражения желчных путей. Билиарный цирроз является аутоиммунной патологией, которая длительно протекает безо всякой симптоматики. Болеют им в основном женщины 40-60 лет. Первичная степень болезни часто сочетается с сахарным диабетом, красной волчанкой, дерматомиозитом, ревматоидным артритом и лекарственной аллергией.
Первые признаки
Среди ранних симптомов, указывающих на цирроз, можно отметить следующие:
- и сухость, особенно часто в утренние часы;
- Больной несколько теряет в весе, становится раздражительным, быстрее утомляется;
- Человека могут беспокоить периодические расстройства стула, усиленный метеоризм;
- Периодически возникающие боли с локализацией в правом подреберье. Они имеют тенденцию к нарастанию после усиленных физических нагрузок или после принятия жирной и жареной пищи, алкогольных напитков;
- Некоторые формы болезни, например, постнекротический цирроз, проявляют себя в виде желтухи уже на ранних этапах развития.
В некоторых случаях болезнь заявляет о себе остро и ранние признаки отсутствуют.

Симптомы цирроза
Для цирроза характерны общие симптомы: слабость, пониженная трудоспособность, неприятные ощущения в животе, диспепсические расстройства, повышение температуры тела, боли в суставах, также отмечаются метеоризм, боль и чувство тяжести в верхней половине живота, похудение, астения. При осмотре выявляется увеличение печени, уплотнение и деформация её поверхности, заострение края. Сначала отмечается равномерное умеренное увеличение обеих долей печени, позднее как правило преобладает увеличение левой доли. Портальная гипертензия проявляется умеренным увеличением селезенки.
Развёрнутая клиническая картина проявляется синдромами печёночно-клеточной недостаточности и портальной гипертензии. Имеют место вздутие живота, плохая переносимость жирной пищи и алкоголя, тошнота, рвота, диарея, чувство тяжести или боль в животе (преимущественно в правом подреберье). В 70 % случаев обнаруживается гепатомегалия, печень уплотнена, край заострён. У 30 % больных при пальпации выявляется узловатая поверхность печени. Спленомегалия у 50 % больных.
Субфебрильная температура, возможно, связана с прохождением через печень кишечных бактериальных пирогенов, которые она не в состоянии обезвредить. Лихорадка резистентна к антибиотикам и проходит только при улучшении функции печени. Также могут быть внешние признаки — пальмарная или плантарная эритема, сосудистые звёздочки, скудный волосяной покров в подмышечной области и на лобке, белые ногти, гинекомастия у мужчин вследствие гиперэстрогенемии. В ряде случаев пальцы приобретают вид «барабанных палочек».
В терминальной стадии болезни в 25 % случаев отмечается уменьшение размеров печени. Также возникают желтуха, асцит, периферические отёки из-за гипергидратации (прежде всего отёки ног), внешние венозные коллатерали (варикозно-расширенные вены пищевода, желудка, кишечника). Кровотечение из вен часто заканчивается летальным исходом. Реже возникают геморроидальные кровотечения, они менее интенсивны.
Последствия
Цирроз печени, в принципе, в одиночку, не вызывает смерть, смертельно опасны его осложнения в стадии декомпенсации. Среди них:
- при циррозе — это скопление жидкости в брюшной полости. Назначают диету с ограничением белка (до 0,5 грамм на кг массы тела) и соли, мочегонные препараты, внутривенное введение альбумина (белковый препарат). При необходимости прибегают к парацентезу – удалению избытка жидкости из брюшной полости.
- Спонтанный бактериальный перитонит — воспаление брюшины, за счет инфицирования жидкости в брюшной полости (асцита). У больных повышается температура до 40 градусов, озноб, появляется интенсивная боль в животе. Назначают длительно антибиотики широкого спектра действия. Лечение проводят в отделение интенсивной терапии.
- Печеночная энцефалопатия. Проявляется от незначительных неврологических нарушений (головная боль, повышенная утомляемость, заторможенность) до тяжелой комы. Так как она связана с накоплением в крови продуктов белкового обмена (аммиака) – ограничивают, или исключают из рациона белок, назначают пребиотик – лактулозу. Она обладает слабительным действием и способностью связывать и уменьшать образования аммиака в кишечнике. При выраженных неврологических нарушениях лечения проводят в отделении интенсивной терапии.
- Гепаторенальный синдром – развитие острой почечной недостаточности у больных с циррозом печени. Прекращают применение мочегонных препаратов, назначают внутривенное введение альбумина. Лечение проводят в отделение интенсивной терапии.
- Острое варикозное кровотечение. Возникает из варикозно расширенных вен пищевода и желудка. У больного нарастает слабость, падает артериальное давление, учащается пульс, появляется рвота с примесью крови (цвета кофейной гущи). Лечение проводят в отделение интенсивной терапии, при неэффективности, применяют хирургическое методы лечения. Для остановки кровотечения применяют внутривенное введение октропида (для снижения давления в кровотоке брюшных сосудов), эндоскопическое лечение (перевязка варикозно расширенных узлов, склеротерапия). Осторожно проводят переливание растворов и компонентов крови, для поддержания необходимого уровня гемоглобина.
- Развитие гепатоцеллюлярной карциномы – злокачественного новообразования печени.
Кардинальное лечение гепатоцеллюлярной карциномы и декомпенсированного цирроза печени – пересадка печени. Замена печени пациента печенью донора.
Цирроз печени на последней стадии: фото людей
На фото ниже показано, как проявляется заболевание у человека.

Асцит при циррозе печени — осложнение

Отеки нижних конечностей у пациентки с циррозом печени при хроническом гепатите
Диагностика
Определение диагноза цирроз печени проходит в несколько этапов. Сам диагноз ставится на основании данных инструментальных исследований:
- Магнитно-резонансная или компьютерная томография – наиболее точный метод диагностики.
- Биопсия – метод гистологического исследования материала, взятого из печени, который позволяет установить вид цирроза крупно- или мелкоузловой и причину развития заболевания.
- УЗИ – в качестве скрининга. Позволяет установить только предварительный диагноз, однако является незаменимым при постановке диагноза асцит и портальная гипертензия.
Если при постановке диагноза гистологическое исследование не позволило определить причину развития заболевания, продолжают ее поиск. Для этого выполняют анализ крови на предмет наличия:
- антимитохондриальных антител;
- РНК вируса гепатита С и ДНК вируса гепатита В при помощи ПЦР-метода;
- альфа-фетопротеина – для того, чтобы исключить рак крови;
- уровня меди и церрулоплазмина;
- уровень иммуноглобулинов А и G, уровня Т-лимфоцитов.
На следующем этапе определяется степень повреждения организма вследствие поражения печени. Для этого используют:
- сцинтиграфия печени – радионуклидное исследование для определения работающих клеток печени;
- биохимический анализ крови для определения таких показателей, как уровень натрия и калия, коагулограмма, холестерин, щелочная фосфатаза, билирубин общий и фракционный, АСТ, АЛТ, липидограмма, протеинограмма;
- степень поражения почек – креатинин, мочевина.
Отсутствие или наличие осложнений:
- УЗИ для исключения асцита;
- исключение внутренних кровотечений в пищеварительном тракте путем исследования кала на наличие в нем скрытой крови;
- ФЭГДС – для исключения варикозных расширений вен желудка и пищевода;
- ректороманоскопия для исключения варикозных расширений вен в прямой кишке.
Печень при циррозе прощупывается через переднюю стенку брюшины. При пальпации ощутима бугристость и плотность органа, однако это возможно только на стадии декомпенсации.
При ультразвуковом исследовании четко определяются очаги фиброза в органе, при этом они классифицируются на мелкие – меньше 3 мм, и крупные – свыше 3 мм. При алкогольной природе цирроза развиваются изначально мелкие узлы, биопсия определяет специфические изменения в клетках печени и жировой гепатоз. На более поздних стадиях заболевания узлы укрупняются, становятся смешанными, жировой гепатоз исчезает. Первичный билиарный цирроз отличается увеличением печени с сохранением структуры желчевыводящих путей. При вторичном билиарном циррозе печень увеличивается за счет препятствий в желчных протоках.
Стадии цирроза печени
Течение заболевания, как правило, характеризуется собственной продолжительностью, при этом выделяют следующие основные его стадии:
- Стадия компенсации. Характеризуется отсутствием симптоматики цирроза, что объясняется усиленнием работы сохранившихся печеночных клеток.
- Стадия субкомпенсации. На данном этапе отмечаются первые признаки цирроза печени (в виде слабости и дискомфорта области правого подреберья, снижения аппетита и похудения). Выполнение функций, присущих работе печени, происходит в неполном объеме, что происходит по причине постепенного утрачивания ресурсов сохранившихся клеток.
- Стадия декомпенсации. Здесь уже речь идет о печеночной недостаточности, проявляемой выраженными состояниями (желтуха, портальная гипертензия, кома).

Как лечить цирроз печени?
Вообще, лечение цирроза печени подбирается в строго индивидуальном порядке – терапевтическая тактика зависит от стадии развития болезни, вида патологии, общего состояния здоровья больного, сопутствующих заболеваний. Но существуют и общие принципы назначения лечения.
К таковым относятся:
- Компенсированная стадия цирроза печени всегда начинается с устранения причины патологии – печень в этом случае еще способна функционировать в обычном режиме.
- Больному нужно придерживаться строгой диеты – даже небольшое нарушение может стать толчком к прогрессированию цирроза печени.
- Нельзя при рассматриваемом заболевании проводить физиопроцедуры, лечение теплом. Исключаются и физические нагрузки.
- Если болезнь находится на стадии декомпенсации, то пациент помещается в лечебное учреждение. Дело в том, что при таком течении болезни риск развития тяжелых осложнений очень высок и только медицинские работники смогут своевременно обратить внимание даже на незначительное ухудшение состояния, предотвратить развитие осложнений, которые приводят к смерти больного.
- Чаще всего при лечении назначают гепатопротекторы, бета-адреноблокаторы, препараты натрия и урсодезоксихолевой кислоты.
Общие советы больным циррозом печени:
- Отдыхайте, как только почувствуете усталость.
- Для улучшения пищеварения больным назначают полиферментные препараты.
- Не поднимайте тяжести (это может спровоцировать желудочно-кишечное кровотечение)
- Ежедневно измеряйте вес тела, объем живота на уровне пупка (увеличение в объеме живота и веса тела говорит о задержке жидкости);
- При задержке жидкости в организме (отеки, асцит) необходимо ограничить прием поваренной соли до 0,5г в сутки, жидкости — до 1000-1500мл в сутки.
- Для контроля степени поражения нервной системы рекомендуется использовать простой тест с почерком: каждый день записывайте короткую фразу, например, «Доброе утро» в специальную тетрадь. Показывайте свою тетрадь родственникам — при изменении почерка обратитесь к лечащему врачу.
- Ежедневно считайте баланс жидкости за сутки (диурез): подсчитывать объем всей принимаемой внутрь жидкости (чай, кофе, вода, суп, фрукты и т.д.) и подсчитывать всю жидкость, выделяемую при мочеиспускании. Количество выделяемой жидкости должно быть примерно на 200-300 мл больше, чем количество принятой жидкости.
- Добивайтесь частоты стула 1-2 раза в день. Больным циррозом печени для нормализации работы кишечника и состава кишечной флоры в пользу «полезных» бактерий рекомендуется принимать лактулозу (дюфалак). Дюфалак назначают в той дозе, которая вызывает мягкий, полуоформленный стул 1-2 раза в день. Доза колеблется от 1-3 чайных ложек до 1-3 столовых ложек в сутки, подбирается индивидуально. У препарата нет противопоказаний, его можно принимать даже маленьким детям и беременным женщинам.
Лечение патологических проявлений и осложнений при циррозе подразумевают под собой:
- Уменьшение асцита консервативными (мочегонные препараты по схеме) и хирургическими (выведение жидкости через дренажи) методами.
- Лечение энцефалопатии (ноотропы, сорбенты).
- Снятие проявлений портальной гипертензии — от применения неселективных бета-адреноблокаторов (пропранолол, надолол) до перевязки расширенных вен во время операции.
- Превентивная антибиотикотерапия для профилактики инфекционных осложнений при планируемых посещениях дантиста, перед инструментальными манипуляциями.
- Лечение диспепсии с помощью коррекции питания и применения ферментных препаратов без желчных кислот (панкреатин). Возможно в таких случаях и применение эубиотиков — бактисубтил, энтерол, бифидумбактерин и лактобактерин.
- Для снятия кожного зуда испорльзуют антигистаминные вещества, а также препараты, содержащие урсодеоксихолевую кислоту.
- Назначение андрогенов мужчинам с выраженными проявлениями гипогонадизма и коррекция гормонального фона женщин для профилактики дисфункциональных маточных кровотечений – под контролем эндокринолога.
- Показано применение препаратов, содержащих цинк для профилактики судорог при обычной мышечной нагрузке и в комплексе лечения печеночной недостаточности, для снижения гипераммониемии.
- Профилактика остеопороза у больных с хроническим холестазом и при первичном билиарном циррозе, при наличии аутоиммунного гепатита с приёмом кортикостероидов. Для этого дополнительно вводится кальций в комплексе с витамином Д.
- Хирургическая коррекция портальной гипертензии для профилактики желудочно-кишечных кровотечений, включает в себя наложение сосудистых анастомозов (мезентерикокавальный и спленоренальный) а так же склеротерапию имеющихся расширенных вен.
- При наличии одиночных очагов перерождения в гепатоцеллюлярную карциному и тяжести течения заболевания класса А, больным показано операционное удаление пораженных сегментов печени. При клиническом классе болезни В и С и массивном поражении, в ожидании проведения трансплантации, назначают противоопухолевое лечение для воспрепятствия прогрессии. Для этого используют как воздействие токов и температур (чрескожная радиочастотная термальная абляция), так и химиотерапию путем прицельного введения масляных растворов цитостатиков в сосуды, питающие соответствующие сегменты печени (хемоэмболизация).
Лечение такого развившегося грозного смертельного осложнения как острого массивного кровотечения из вен пищевода включает в себя:
- Местное применение зонда Блэкмора, с помощью которого раздувающаяся в просвете пищевода воздушная манжетка, сдавливает расширенные кровоточащие вены.
- Прицельное обкалывание стенки пищевода склерозирующими веществами.
- Кровезаместительная терапия.
К сожалению, это состояние и становится основной причиной смерти больных циррозом печени.

Диета при циррозе печени
Соблюдение диеты при циррозе печени предусматривает, прежде всего, отказ от пищи, в которой имеет место высокое содержание белка. Ведь у больных циррозом печени переваривание белковой пищи нарушается, и в итоге интенсивность процессов гниения в кишечнике возрастает. Диета при циррозе печени предусматривает периодическое проведение разгрузочных дней, во время которых больной вообще не употребляет пищи, содержащей белок. Кроме того, немаловажным моментом является ограничение употребления вместе с основной едой поваренной соли.
Диета при циррозе печени предусматривает исключение всех продуктов, в которых содержится питьевая сода и пекарный порошок. Нельзя употреблять солений, бекона, ветчины, морепродуктов, солонины, консервов, колбасы, соусов с солью, сыров, мороженого. Чтобы улучшить вкус продуктов, можно использовать вместо соли специи, лимонный сок.
Диета при циррозе печени допускает употребление небольшого количества диетического мяса – кролика, телятины, домашней птицы. Один раз в день можно съедать одно яйцо.
Прогноз болезни
Цирроз печени неизлечим, только если не проведена пересадка печени. С помощью вышеуказанных препаратов можно только поддерживать более или менее достойное качество жизни.
Сколько живут люди с циррозом печени, зависит от причины заболевания, стадии, на которой он был обнаружен и осложнений, которые успели появиться на момент начала лечения:
- при развитии асцита живут 3-5 лет;
- если развивается желудочно-кишечное кровотечение в первый раз, переживет его от 1/3 до половины людей;
- если развилась печеночная кома, это означает практически 100% летальность.
Есть также шкала, которая позволяет прогнозировать ожидаемую продолжительность жизни. Она учитывает результаты анализов и степень энцефалопатии:
| Параметр | Баллы | ||
| 1 | 2 | 3 | |
| Асцит | Нет | Живот мягкий, уходит под действие мочегонных | Живот напряжен, его объем плохо уменьшается при приеме мочегонных |
| Изменение личности, памяти, сонливости | Нет | Легкая степень | Сильно выражена |
| Билирубин общий | Меньше 34 мкмоль/л | 31-51 мкмоль/л | Больше 51 мкмоль/л |
| Альбумин | 3,5 г/л и более | 2,8-3,5 г/л | Менее 2,8 г/л |
| Протромбиновый индекс | Более 60% | 40-60% | Менее 40% |
| Сумма баллов | 5-6 | 7-9 | 10-15 |
| Сколько живут | 15-20 лет | Надо пересаживать печень, но послеоперационная летальность – 30% | 1-3 года. Если провести трансплантацию на этой стадии, вероятность умереть после операции 82 из 100 |
Профилактика
Цирроз печени – это довольно длительный процесс, который поддается остановке и лечению. Основной залог успеха – вовремя направиться к врачу. Тем не менее, это одно из тех заболеваний, которого можно легко избежать, придерживаясь определенных профилактических мер, в числе которых:
- вакцинация от гепатита В в детском возрасте;
- рациональное и правильное питание;
- недопущение голодования и переедания;
- отказ от алкоголя и курения, чтобы исключить алкогольный цирроз и токсическое поражение печени;
- ежегодное ультразвуковое и эндоскопическое обследование;
- своевременное обращение к врачу за медицинской помощью;
- адекватный прием витаминно-минеральных комплексов;
- жесткое пресечение и лечение наркомании.
Также помогут избежать развития цирроза профилактические меры по предупреждению вирусного гепатита.
Каковы прогнозы при циррозе печени 3 степени
Смежные специальности: гастроэнтеролог, терапевт.
Адрес: Санкт-Петербург, ул.Академика лебедева, д.4/2.
Каков прогноз при циррозе печени 3 степени? Цирроз печени (ЦП) — хроническая болезнь, сопровождающаяся обширным поражением печеночной (паренхиматозной) ткани. Вылечить патологию невозможно, однако современные методы терапии позволяют замедлить в пищеварительной железе дегенеративные изменения. Продолжительность жизни зависит от множества причин. Некоторые пациенты живут более 10 лет, другие — умирают через год-полтора после постановки диагноза.

Прогноз при циррозе определяется множеством факторов: этиологией (происхождением) болезни, степенью развития патологических процессов, наличием осложнения и т.д. По мнению гепатологов, не последнюю роль в этом вопросе играет образ жизни самого пациента. Соблюдение диеты и своевременное прохождение лекарственной терапии позволяет существенно продлить жизнь больного и снизить вероятность развития побочных патологий.
Степени цирроза
Сколько живут люди, у которых диагностировали цирроз? Даже цирротичная печень может частично выполнять свои функции, продлевая тем самым жизнь пациента. В гепатологии выделяют несколько стадий развития болезни, каждая из которых характеризуется своими особенностями течения:
| Стадии цирроза | Течение болезни | Продолжительность жизни |
|---|---|---|
| компенсированная | несущественное поражение паренхиматозной ткани, при котором «живые» гепатоциты могут выполнять функции отмерших клеток; патологические проявления болезни практически отсутствуют | 7-10 лет |
| субкомпенсированная | функциональные клетки печени (гепатоциты) постепенно истощаются, вследствие чего у пациента возникают первые признаки недомогания – дискомфорт в подреберье, пожелтение кожи, снижение аппетита и т.д. | от 3 до 6 лет |
| декомпенсированная | функциональные клетки постепенно перерождаются, что приводит к образованию в печени фиброзных спаек; орган практически перестает функционировать, поэтому состояние больного существенно ухудшается | не более 45% больных проживают от 3 до 4 лет |
| терминальная | дисфункция пищеварительной железы приводит к развитию опасных для жизни осложнений – портальной гипертензии, асцита, внутренних кровотечений и т.д. | не более 1 года |
На стадии декомпенсации пациентам рекомендуется пройти операцию по печеночной трансплантации, после которой пациенты живут 10 и более лет.
Сразу же стоит отметить, что 3 стадия цирроза не является последней и при соблюдении рекомендаций врача, а также изменении образа жизни продолжительность жизни можно существенно увеличить.
Скорость перерождения пищеварительной железы и, соответственно, снижения ее функций зависит от множества причин. Исключение хотя бы некоторых из них позволяет существенным образом повлиять на течение болезни.
От чего зависит прогноз?
Согласно статистическим данных, примерно 40% больных с декомпенсированным циррозом живут не более трех лет. Тем не менее, врачи обращают внимание пациентов на то, что продолжительность жизни зависит от целого ряда факторов. Своевременная диагностика и лечение болезни позволяют существенно замедлить процесс перерождения паренхимы в соединительную ткань. Сохранение активности гепатоцитов препятствует нарушению функций пищеварительной железы и, как следствие, развития смертельно опасных осложнений.
Этиологические факторы
Цирроз — опасное заболевание, которое приводит к необратимым процессам в пищеварительной железе. При этом скорость перерождения паренхиматозной ткани зависит от причин, спровоцировавших гибель первых гепатоцитов. Нарушение функций печени чаще всего связано с интоксикацией организма, которая может быть вызвана экзогенными или эндогенными факторами.
Согласно этиологической классификации патологий, цирроз может быть:
- вирусным;
- лекарственным;
- застойным;
- билиарным;
- обменно-алиментарным;
- алкогольным;
- врожденным;
- криптогенным и т.д.
Цирроз на ранних этапах развития протекает почти бессимптомно, поэтому вовремя выявить и предотвратить перерождение органа удается примерно в 26-30% случаев.

Наименее благоприятное течение имеют болезни, при которых невозможно исключить влияние негативных факторов. В частности это касается врожденного и билиарного цирроза. При застойном или алкогольном циррозе удается устранить причины, приводящие к интоксикации печени и нарушению ее функций.
Эффективность и регулярность терапии
Грамотно составленная схема лечения позволяет предотвратить дегенеративные процессы в органах гепатобилиарной системы, к которым относится печень. Терапия заключается в применении медикаментов, снижающих уровень интоксикации организма. Благодаря этому уменьшается нагрузка на пищеварительную железу, что препятствует отмиранию в ней гепатоцитов.
Традиционно для лечения болезни применяют:
- гепатопротекторы — защищают клетки органа от негативного влияния токсинов и метаболитов лекарственных препаратов;
- урсодезоксихолевую кислоту — восполняет в организме недостаток желчных кислот, вследствие чего возобновляется нормальный процесс пищеварения;
- гипотензивные лекарства — снижают кровяное давление в сосудах пищеварительной железы, что препятствует возникновению кровотечений.
Медикаментозное лечение улучшает самочувствие больного и позволяет продлить его жизнь на несколько лет. При этом следует понимать, что никакие препараты не способны остановить развитие болезни. Люди, страдающие компенсированным ЦП, рано или поздно пройдут через все стадии развития патологии, т.е. субкомпенсированную, декомпенсированную и терминальную.
Соблюдение диеты
Диета — один из самых эффективных ингибиторов перерождения гепатоцитов в фиброзную ткань. Правильное питание позволяет снизить нагрузки на органы детоксикации и тем самым увеличить период их функционирования. Прежде всего, из рациона нужно исключить продукты, в которых содержатся консерванты, токсические добавки, синтетические красители и т.д.
Программа питания претерпевает сильные изменения при развитии у больного отечно-асцитического синдрома и портальной гипертензии.
Соблюдение диеты №5 позволяет прожить пациентам с ЦП минимум на 2-3 года дольше тех, кто пренебрег рекомендациями врача и диетолога.
Чтобы замедлить отмирание гепатоцитов в пищеварительной железе, нужно учитывать следующие особенности питания:
- в день нужно употреблять не более 350 г углеводов, 90 г жиров и столько же белков;
- из меню нужно исключить жареную пищу и блюда (бульоны, супы), которые стимулируют секрецию желудочного сока;
- следует отказаться от употребления продуктов, богатых холестерином — свинина, субпродукты, жирная рыба и мясо и т.д.;
- желательно употреблять больше свежих овощей, так как они усиливают желчеотведение;
- употреблять пищу нужно небольшими порциями, но не менее 4-5 раз в день.
Наличие осложнений
При третьей стадии ЦП большая часть гепатоцитов погибает, вследствие чего на их месте образуются спайки из соединительной ткани. В связи с этим печень перестает справляться с привычными нагрузками, поэтому у больного нередко возникают осложнения. Продолжительность жизни во многом зависит от тяжести осложнений и скорости их прогрессирования.
При декомпенсированном циррозе часто возникают следующие побочные заболевания:
- печеночная энцефалопатия — нервно-психические нарушения, которые возникают в результате интоксикации организма и поражения головного мозга;
- портальная гипертензия — патология, вызванная повышением кровяного давления в сосудах печени, которая часто приводит к увеличению селезенки и внутренним кровотечениям;
- асцит — патологическое состояние, при котором в брюшной полости начинает скапливаться большое количество свободной жидкости.
При возникновении у больного брюшной водянки (асцита) продолжительность жизни сокращается до 2-3 лет.
Статистические данные

Существует множество статистических показателей, с помощью которых удается оценить прогноз жизни пациентов при ЦП. Как показывает практика, выживаемость при таком серьезном заболевании достаточно высокая: более 50% пациентов живут более 7 лет после постановки диагноза. Стоит отметить, что благоприятность прогноза во многом зависит от степени компенсации.
Дольше всего живут люди, страдающие компенсированным циррозом — более 7-8 лет. При средней и тяжелой степени тяжести болезни прогнозы не такие утешительные. Субкомпенсированный цирроз сокращает продолжительность жизни до 5, а декомпенсированный — до 3 лет.
На 3 стадии ЦП в пищеварительной железе практически не остается живых гепатоцитов, вследствие чего деструктивные изменения происходят во всем теле. Перерождение органа в буквальном смысле слова подрывает жизненный потенциал организма. На фоне цирроза у пациентов развиваются тяжелейшие патологии, такие как асцит, портальная гипертония и патологическое увеличение селезенки. Из-за нарушения тонуса венозных сосудов у больных возникают внутренние кровотечения, которые в 70% случаев заканчиваются летальным исходом.
Наибольшую опасность для человека представляет цирроз на терминальной стадии развития. Помимо печеночной недостаточности, кровотечений и брюшной водянки возникает риск появления печеночной комы. Полное угнетение функции пищеварительной железы приводит к нарушению дыхания и кровообращения. Накопление в организме токсинов влечет за собой поражение головного мозга и потерю сознания.
Можно ли продлить жизнь?
Срок жизни при ЦП можно изменить при соблюдении достаточно простых рекомендаций. Печень относится к органам с достаточно высокими регенеративными способностями. Да, процесс восстановления гепатоцитов протекает достаточно медленно, однако при изменении образа жизни можно замедлить их перерождение. Для этого необходимо соблюдать несколько простых рекомендаций:

- нужно строго соблюдать диету, которая предполагает исключение из рациона жирной, жареной и копченой пищи;
- перед едой рекомендуется употреблять небольшое количество минеральной воды, которая стимулирует запуск пищеварительных процессов в организме;
- при билиарном циррозе полезно принимать растительные гепатопротекторы, к которым относится масло расторопши или льна;
- снижение физических нагрузок предотвращает изнашивание пищеварительной железы;
- соблюдение гигиены и своевременное лечение кариозных зубов предотвращает развитие инфекционных осложнений.
Важно! Самостоятельное изменение питьевого режима может негативно отразиться на состоянии здоровья.
Вышеперечисленные меры позволяют улучшить прогноз и замедлить патологические реакции в печени. Помимо этого рекомендуется снизить психоэмоциональную нагрузку на организм, которая негативно сказывается на работе нервной системы и, соответственно, всего организма.
Заключение
Цирроз печени — тяжелое заболевание, характеризующееся необратимыми процессами в пищеварительной железе. Современная фармацевтика не может предложить медикаменты, способные полностью остановить процесс перерождения гепатоцитов в органе. По этой причине прогноз заболевания в большинстве случаев неблагоприятный.
Продолжительность жизни определяется множеством факторов: степенью компенсации функций печени, наличием осложнений, эффективностью лечения, образом жизни пациента, сопутствующими патологиями и т.д. Соблюдение диеты и рекомендаций врача по поводу лечения болезни влияет на скорость прогрессирования болезни и продолжительность жизни.
Пациенты с диагнозом «компенсированный цирроз» живут в среднем 7-10 лет. На стадии субкомпенсации и декомпенсации большинство гепатоцитов в пищеварительной железе погибает. В связи с этим возникают несовместимые с жизнью осложнения — асцит, внутренние кровотечения, печеночная кома и т.д. В среднем такие пациенты живут не более 3 лет при условии своевременного прохождения медикаментозной терапии.
Диагноз «Цирроз печени» — что нужно знать?

Цирроз печени – это стадия многих хронических заболеваний печени. Цирроз является следствием длительного повреждения клеток печени, в результате которого происходит замещение живой функционирующей ткани печени фиброзной рубцовой тканью. Нарушение нормального строения печени ведет к снижению способности печени выполнять свои функции и развитию ряда осложнений.
Цирроз циррозу — рознь!
Обычно люди считают, что если поставлен диагноз цирроза печени, то это приговор. Это далеко не всегда так. Существуют различные причины, формы и стадии цирроза печени. И в зависимости, главном образом, от причины болезни прогноз заболевания может быть различным. При некоторых формах цирроза устранение причины болезни приводит не только к прекращению прогрессирования, но и к восстановлению функции печени. Такие пациенты могут прожить долгую полноценную жизнь, даже если заболевание было диагностировано в очень молодом возрасте. Конечно, в тех случаях, когда причину болезни не удается устранить, а диагноз поставлен на самой поздней стадии (врачи называют это декомпенсированным циррозом), прогноз не благоприятен. В таких случаях может потребоваться операция пересадки печени.
Главное – установить и устранить причину цирроза печени!
Установление причины развития болезни является первостепенной задачей врача, так как позволяет в большинстве случаев устранить фактор, вызвавший заболевание, предотвратить прогрессирование цирроза и развитие осложнений. Наиболее частыми причинами цирроза являются алкоголь, вирусы гепатита В и С., а также нарушения обмена с отложением жира в печени . Реже встречаются аутоиммунные (аутоиммунный гепатит) и холестатические заболевания (первичный билиарный холангит, первичный склерозирующий холангит), наследственные заболевания с накоплением в печени меди (болезнь Вильсона-Коновалова) или железа (гемохроматоз), лекарственное поражение печени.
К полностью устранимым причинам поражения печени относится инфекция, вызванная вирусом гепатита С. В настоящее время медицина располагает безопасными и высокоэффективными лекарствами, позволяющими за короткий курс терапии полностью элиминировать вирус гепатита С из организма. Устранение вируса гепатита С даже на стадии цирроза печени приводит к предотвращению прогрессирования заболевания, к улучшению и восстановлению функции печени.
Для цирроза печени в исходе хронического гепатита В также есть эффективное лечение. Эту инфекцию невозможно полностью элиминировать из организма, но существуют лекарственные препараты, которые позволяют стойко подавлять инфекцию, стабилизировать заболевание, предотвращая его прогрессирование и развитие осложнений. В отличие от случаев цирроза печени, вызванного вирусом гепатита С, при наличии вируса гепатита В лечение противовирусным препаратом должно проводиться непрерывно на протяжении всей жизни.
Полное прекращение употребления алкоголя – основное лечение алкогольного цирроза печени, которое приводит к восстановлению печени, предотвращению осложнений. Поэтому прогноз при этом заболевании зависит не только от врача, но и в значительной степени от самого больного.
Есть некоторые формы цирроза печени, при которых успешно применяется лечение, направленное не на причину, а на механизм повреждения. Так, при генетически обусловленных заболеваниях печени мы не можем изменить генетику. Но, например, при болезни Вильсона-Коновалова поражение печени происходит вследствие избыточного накопления в ней меди, и выведение из организма меди специальными лекарственными препаратами приводит к восстановлению печени. Это одно из немногих наследственных заболеваний, имеющих очень успешное лечение. У таких пациентов цирроз печени диагностируется чаще в детском и юношеском возрасте. Без лечения они умирают в молодом возрасте. При условии же постоянной на протяжении жизни терапии препаратами, выводящими из организма медь, они живут полноценной жизнью (учатся, работают, рожают и воспитывают детей). При наследственном гемохроматозе цирроз печени развивается из-за избытка железа, поэтому удаление железа (простыми кровопусканиями) меняет прогноз болезни.
При циррозе печени в исходе аутоиммунного гепатита врачи действуют также на механизм поражения — подавляют патологические иммунные реакции с помощью кортикостероидных гормонов, азатиоприна и др. препаратов. Лечение позволяет остановить или существенно затормозить прогрессирование болезни. При первичном билиарном циррозе также возможно существенно замедлить прогрессирование болезни с помощью препаратов урсодезоксихолиевой кислоты.
У одного и того же пациента может быть две и более причин поражения печени. Например, вирусный гепатит может сочетаться со злоупотреблением алкоголем, обменными нарушениями или др. Очень важно установить и устранить все факторы, повреждающие печень. Это является залогом хорошего прогноза жизни больного.
У цирроза печени есть свои стадии развития
Врач при установлении диагноза цирроза печени, помимо причин повреждения печени, всегда оценивает степень активности болезни и тяжесть повреждения функции печени. В зависимости от тяжести нарушения функции печени выделяют три стадии, или класса цирроза печени:
- класс А — это полностью компенсированный цирроз (фиброз есть, но функции печени не нарушены).
- класс В — имеются начальные умеренные признаки нарушения функции печени (небольшое повышение билирубина, снижению уровня альбумина, небольшое скопление жидкости в животе, поддающееся лечению и др.).
- класс С – тяжелые нарушения (или выраженная декомпенсация) функции печени и наличие осложнений цирроза печени. У таких пациентов, как правило, есть желтуха, отеки, асцит, склонность к кровотечениям, нарушения сознания (печеночная энцефалопатия).
Понятно, что установление диагноза цирроза на стадии «класс А» более благоприятно для прогноза, но в большей степени прогноз зависит от возможности устранения причины повреждения печени. Так, например, при аутоиммунном, вирусном генезе заболевания, при болезни Вильсона –Коновалова успешное лечение возможно даже на поздних стадиях, и оно может приводить к компенсации цирроза печени (переход в класс А). В тех же редких случаях, когда лечение отсутствует или оказывается неэффективным (например, при первичном склерозирующем холангите, инфекции вируса гепатита дельта и некоторых др.) прогноз может быть не таким благоприятным и при исходном классе А цирроза.
Больные циррозом печени должны проходить регулярное обследование, включающее оценку функции печени и прогноза, для выбора адекватного лечения и профилактики осложнений.
Цирроз опасен своими осложнениями
Опасность для жизни у больных циррозом печени представляют осложнения. К основным осложнениям относят кровотечения, печеночную энцефалопатию и кому, асцит, а так же развитие рака печени.
Кровотечение. Фиброзные рубцы в печени сдавливают внутрипеченочные кровеносные сосуды, что приводит к повышению давления в сосудах, приводящих кровь в печень, и их расширению. Это называется портальная гипертензия. В расширенных портальных сосудах образуются мешотчатые выпячивания — так называемое варикозное расширение вен. Наиболее часто варикозное расширение вен наблюдается в пищеводе, желудке, прямой кишке. Разрывы таких сосудов приводят к тяжелым и опасным для жизни кровотечениям.
Наиболее опасны кровотечения из варикозно расширенных вен пищевода и желудка. Поэтому всем больным с диагнозом цирроз печени показано проведение эзофагогастродуоденоскопии (ЭГДС) не реже одного раза в год для уточнения наличия варикоза вен, оценки риска кровотечения и при необходимости проведения профилактического лигирования этих вен. Это небольшая операция, которая проводится через эндоскоп и заключается в сдавлении варикозных узлов с помощью латексных лигатур. Такая операция проводится экстренно в случаях кровотечения для его остановки, но при наличии риска кровотечения ее лучше проводить профилактически. Кроме того, большое значение имеет соблюдение определенной диеты. Врач может также порекомендовать прием лекарств, снижающих давление в портальных сосудах, а также устраняющих эрозии и язвы слизистой оболочки.
Печеночная энцефалопатия и кома. При прогрессировании цирроза нарушается способность печени обезвреживать токсические вещества. Головной мозг особенно чувствителен к воздействию токсических веществ, в первую очередь аммиака, образующегося в кишечнике вследствие переваривания белковой пищи (так называемые «азотистые шлаки»). В результате наблюдаются расстройства функции центральной нервной системы в виде снижения памяти, замедления реакций, сонливости, заторможенности, дрожания рук, нарушении координации и др. При прогрессировании энцефалопатии развивается опасное для жизни коматозное состояние.
Поэтому пациенты с циррозом печени должны проходить регулярное обследование, направленное на оценку наличия и степени печеночной энцефалопатии, назначение адекватного лечения. Больным рекомендуют придерживаться диеты с различной в зависимости от тяжести нарушения функции печени степенью ограничения употребления животного белка (в основном, красного мяса). Назначаются лекарства, устраняющие запоры и уменьшающие токсичность «азотистых шлаков», препараты, связывающие аммиак в крови, и др.
Асцит, отеки. Асцит означает скопление жидкости в брюшной полости. Асцит является следствием портальной гипертензии, а также снижением синтеза альбумина в печени. Одновременно жидкость может скапливаться в грудной клетке (в полости плевры), наблюдаются отеки. Наблюдаются увеличение живота, уменьшение количество мочи, одышка. Асцит может осложняться развитием инфицирования брюшной полости, нарушением работы почек и др. Врач назначает таким больным диету с ограничением соли, мочегонную терапию, в основе которой применение спиронолактона, препараты для профилактики бактериальной инфекции и других осложнений. Пациент должен избегать избыточного назначения мочегонных, массивного выделения мочи (более 2-2,5 литров в сутки), регулярно контролировать выделение жидкости, анализы крови и наблюдаться врачом.
Первичный рак печени — это злокачественная опухоль, которая, в отличие от метастазов в печень рака других локализаций, развивается непосредственно в ткани печени. Цирроз печени является предраковым состоянием. Наибольший риск рака печени у больных вирусным и алкогольным циррозом печени. После устранения причины цирроза печени риск развития рака печени уменьшается в десятки раз, но все-таки он остается.
Так как ранние стадии первичного рака печени имеют успешное лечение, все больные циррозом печени должны регулярно (не реже 1 раза в 6 месяцев) проходить обследование, включающее обязательное ультразвуковое исследование и исследование уровня онкомаркера печени – альфафетопротеина. В некоторых случаях требуются дополнительные исследования ( магнитно-резонансная томография и др.).
Коварство болезней печени
Многие заболевания человека могут протекать незаметно, без ярких проявлений. Но болезни печени отличаются особенно длительным бессимптомным течением, и в этом их коварство. В печени нет нервных окончаний, поэтому даже при наличии цирроза печени, она не болит. Желтуха развивается, как правило, уже на поздних стадиях цирроза. Поэтому болезнь зачастую выявляется при диспансеризации или при случайном обследовании уже на стадии цирроза, а не гепатита.
Необходимо знать, что первые проявления у всех разные, что зависит от причины и стадии заболевания. Часто это только слабость, повышенная утомляемость и дискомфорт в правом подреберье. Первыми проявлениями могут быть увеличение в объеме живота, отеки на ногах, то есть уже осложнения цирроза. Иногда это кожный зуд, кровоточивость из носа и десен, легкое появление синяков на коже, пожелтение склер глаз, боли в суставах, высыпания на коже и др.
Когда нужно обратиться к врачу гепатологу?
Для своевременной диагностики заболевания печени нужно обратиться к специалисту
Источник http://gb21perm.ru/tsirroz-pecheni/
Источник https://cardio-v.ru/tsirroz/skolko-zhivut-s-3-stepenyu.html
Источник https://www.celt.ru/articles/art/diagnoz-ciroz-pecheni.phtml