Отрицательный резус при беременности: влияние на вынашивание и роды
Отрицательный резус-фактор при беременности означает повышенный риск различных осложнений вплоть до весьма серьезных. В обычной жизни не имеет значения, положительный или отрицательный резус-фактор у человека, но после зачатия все может резко измениться. MedAboutMe рассказывает о резус-конфликте матери и плода, в каких случаях он развивается, чем опасен и как же его предупредить.

Красота по-мужски: как выбрать уход для тела и волос «современным викингам»?
Беременность и роды при отрицательном резус-факторе крови

О резус-факторе (Rh) говорят, когда на поверхности эритроцитов, клеток крови, нет особого белка. В среднем у 9 из 10 человек он есть, и такую кровь называют резус-положительной, а у одного из 10-ти этот белок на кровяных тельцах отсутствует. Такие люди относятся к группе «резус-отрицательных».
На здоровье этот белок никак не сказывается – если, конечно, соблюдать требования при переливании крови. Если человеку с резус-отрицательным фактором перелить кровь Rh+, то начнется образование антител, которое приведет к тяжелому состоянию, например, анафилактическому шоку. При беременности кровяные клетки плода попадают в кровь матери, развивается процесс негативного влияния вплоть до отторжения плода и осложнения с будущими беременностями у самой женщины – так называемый резус-конфликт.
Когда развивается резус-конфликт и как наследуется Rh?
- Конфликт по резус-фактору развивается, если у матери Rh отрицательный, а у плода – положительный. Такое наследование у ребёнка может быть в 50% случаев – он может получить как материнский Rh, так и отцовский.
- Если же у отца резус-фактор отрицательный, а у матери положительный, конфликта не будет – материнская кровь не отреагирует на кровяные клетки плода с Rh-.
- Важно знать, что ребёнок даже двух резус-положительных родителей может родится с Rh-. Вероятность этого – 25%. Это означает, что кто-то (или оба) являются носителями скрытого гена Rh-, и у ребёнка он активизировался.
А вот если оба родителя – носители Rh-, то и у малыша будет отрицательный резус, и никакие резус-конфликты при вынашивании не угрожает.
Как влияет отрицательный резус на беременность и роды в первый раз и потом?
С точки зрения медицины наиболее благоприятный исход беременности и родов с отрицательным резус-фактором отмечается при первой беременности. У материнского организма это первая встреча с другим резус-фактором, и первая выработка специфических антител иммунной системой.
При каждом последующем зачатии иммунная системы будет быстрее вспоминать, как вырабатывать антитела. Эти антитела, проникая через плаценту в кровь ребёнка, представляют для него серьезную опасность – от гемолитической болезни до самопроизвольного прерывания беременности, преждевременных родов или мертворождения.
Важно знать, что подобную ситуацию провоцируют также аборты и выкидыши. В таких случаях показано введение иммуноглобулина для снижения риска при будущих зачатиях.
Все женщины с отрицательным резус-фактором при беременности встают на особый учет и профилактику осложнений. Как ее проводят?
Введение иммуноглобулина против резус-конфликта
Для профилактики резус-конфликта показано введение иммуноглобулинов по особой схеме. Чаще всего первую инъекцию назначают в 28 недель беременности. Если была проведена процедура амниоцентеза, были влагалищные кровотечения, введение иммуноглобулина может быть перенесено на более поздний срок.
При соблюдении всех назначений беременность протекает без резус-конфликта, и можно планировать последующих детей с соблюдением тех же предосторожностей.
Для контроля состояния матери и ребёнка проводят анализы на наличие в ее крови антител к эритроцитам плода.
На данный момент разработан более совершенный анализ крови методом ПЦР с выделением свободной ДНК плода в крови матери на третьем месяце беременности. По данным ученых норвежского Института иммунологии и трансфузионной медицины, он показателен на 98-100% при проведении не ранее 9 акушерских недель гестации. Такой анализ позволяет избегать тревог, скрининга и ненужной терапии иммуноглобулинами, если у плода резус-фактор окажется положительным.
Подробнее о мифах и правде о резус-факторе при беременности читайте в нашей статье.
Чем опасен отрицательный резус-фактор у женщины при беременности
На оболочке эритроцитов 85% людей есть определенный тип белка – антиген D, который назвали резус-фактором. Те, у кого этого антигена нет, считаются резус-отрицательными. Тип крови по принадлежности к системе резус не влияет на состояние здоровья, но отрицательный резус-фактор у женщины при беременности может приводить к врожденным патологиям плода, осложнениям беременности и выкидышам.
Механизм развития несовместимости крови
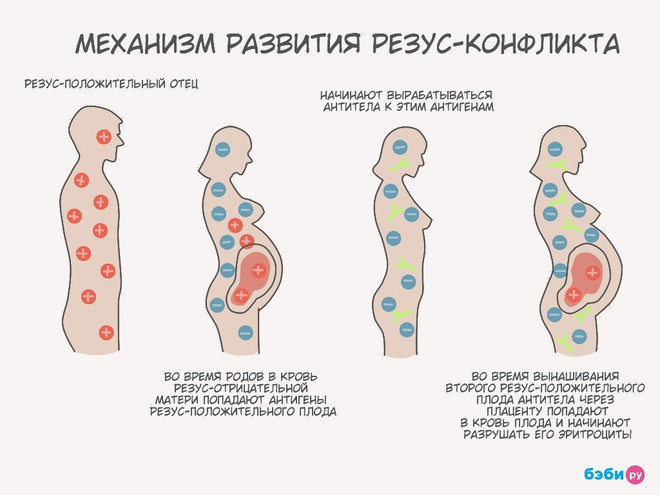
Опасность для женщины с отсутствием антигена D представляет плод, у которого кровь имеет положительный резус (Rh+). Белок антигена D начинает формироваться с 6–8-й недели гестации. Если после этого срока произойдет контакт крови плода и матери, то у беременной образуются антитела к чужеродному белку. Этот процесс называется сенсибилизацией.
Иммунизация матери происходит и при отсутствии осложнений беременности, но наиболее выражен этот процесс при:
- аборте после шести недель;
- внематочной беременности;
- биопсии хориона, амниоцентезе, кордоцентезе;
- гестозе;
- угрожающем выкидыше;
- отслойке плаценты;
- естественных своевременных родах;
- кесаревом сечении.
При первой беременности осложнения не развиваются и не зависят от ее исхода. Клинические проявления становятся заметны при второй и последующих беременностях. После первого взаимодействия у матери вырабатываются иммуноглобулины типа М (IgМ), которые имеют высокую молекулярную массу и не проникают через плаценту. Повторный контакт с эритроцитами ребенка приводит к быстрой выработке иммуноглобулинов типа G (IgG), которые проходят сквозь плацентарный барьер и вызывают резус-конфликт.
Сосудистый гемолиз крови происходит после атаки материнских иммуноглобулинов клетками крови плода, что приводит к образованию токсичного билирубина и развитию гемолитической болезни у малыша.
По каким симптомам определяют несовместимость
Клинические симптомы отрицательный резус-фактор у женщины при беременности не вызывает. Иммунная реакция оказывает неблагоприятное влияние на малыша. Из-за распада красных кровяных клеток у него развивается гемолитическая анемия. Организм пытается компенсировать это состояние, но синтеза клеток в костном мозге недостаточно, поэтому появляются дополнительные очаги кроветворения в печени, селезенке, надпочечниках, почках и на слизистой оболочке кишечника.
Этот процесс приводит к нарушению синтеза белков в печени, гипопротеинемии, последствия которой проявляются водянкой плода и выраженными отеками, асцитом и скоплением жидкости в полости сердца, грудной клетке.
Поражение головного мозга связано с токсичным действием билирубина. Он хорошо растворим в липидах, которыми богато мозговое вещество, поэтому в коре происходит накопление продуктов распада эритроцитов.
Первые симптомы гемолитической болезни плода заметны на УЗИ с 18–20-й недели. Врач обращает внимание на следующие особенности:
- толщина плаценты больше нормы на 0,5–0,8 см;
- превышение нормального размера печени, селезенки плода;
- многоводие;
- расширение вены пуповины;
- асцит;
- увеличение размеров сердца;
- гидроторакс;
- повышенная эхогенность кишечника.
Специфические изменения околоплодных вод можно заметить при исследовании их оптической плотности. Она увеличивается при появлении большого количества билирубина. Но точно установить диагноз позволяет исследование крови плода, полученной при кордоцентезе.
Гемолитическая болезнь приводит к развитию детей со следующими патологиями:
- гемолитическая анемия;
- гемолитическая анемия с желтухой;
- сочетание анемии, водянки и желтухи.
Степень тяжести состояния зависит от уровня гемоглобина и выраженности гемолиза.
Методы лечения и профилактики
Лечение проводится при развитии гемолитической болезни плода средней и тяжелой степени тяжести. Для этого проводится внутриутробное переливание крови, которое позволяет нормализовать уровень гемоглобина и гематокрит. Оптимально использование отмытых эритроцитов, которые снижают силу иммунной атаки матери, позволяют пролонгировать беременность и избежать развития тяжелых форм патологии.
Срок проведения гемотрансфузии подбирается индивидуально. При необходимости процедуру повторяют, но последняя проводится не позднее 32–34-й недели гестации. На более позднем сроке может быть принято решение о досрочных родах.
Давно признаны неэффективными плазмоферез, гемосорбция для очистки крови от антител. Не приносят результата методы десенсибилизации беременной неспецифическим методами, трансплантация кожного лоскута мужа.
Выбор метода родоразрешения зависит от срока гестации, состояния плода и готовности шейки матки. Если у ребенка легкая форма гемолитической болезни, а шейка матки созрела, то возможны роды через естественные родовые пути. Дети с тяжелыми проявлениями гемолитической анемии рождаются путем кесарева сечения.
Профилактика иммунизации резус-отрицательных женщин проводится при вынашивании первой беременности. Активный переход антител через плаценту начинается после 28 недель, поэтому всем таким беременным вводится иммуноглобулин человека антирезус RhD. Вне зависимости от срока профилактическую дозу вводят после инвазивных процедур. После родов есть 72 часа, чтобы сделать инъекцию иммуноглобулина в следующих ситуациях:
- не проводилась профилактика в 28 недель;
- определена резус-принадлежность ребенка как Rh+.
После хирургического лечения внематочной беременности, аборта иммуноглобулин вводят как можно раньше. Двойная доза препарата нужна при кесаревом сечении, ручном отделении последа или отслойке плаценты до родов.
Женщинам с Rh– необходимо избегать прерывания первой беременности, иначе это приведет к осложнениям при последующих. При планировании зачатия необходимо определить группу крови и резус-фактор отца, чтобы быть готовыми к вероятным осложнениям. У тех, кто готовится к процедуре ЭКО, есть возможность предотвратить развитие несовместимости, т.к. при отборе эмбриона репродуктологи могут выбрать тот, что унаследовал материнскую кровь, а не отцовскую.
Отрицательный резус-фактор и беременность: как избежать конфликтов?

Мать отвергает собственного малыша — такое явление бывает не только в неблагополучной семье, но также при резус-конфликтной беременности. Иммунологическая несовместимость крови беременной и плода нередко приводит к резус-конфликту, который довольно трудно преодолеть.

Его итогом могут стать серьезные осложнения — самопроизвольный аборт, преждевременные роды, гемолитическая болезнь плода.
Избежать резус-конфликта можно, если соблюдать меры профилактики. Как это правильно сделать — читайте в нашей статье!