Признаки пневмонии без температуры у взрослых, симптомы, позволяющие распознать воспаление легких, причины и лечение
П невмония — это острое или хроническое заболевание, которое поражает легкие и нижние дыхательные пути в целом. Развивается у пациентов всех возрастов. Есть специфика патологического процесса у детей, взрослых больных и пожилых.
Состояние очень сильно разнится, есть как минимум несколько форм расстройства. Еще более вариативна клиническая картина. Симптоматика развивается на фоне поражения дыхательных путей и этим обусловлена. Отсюда типичные признаки патологического процесса, вроде головных болей, кашля, скачков показателей термометра.
Всегда ли отклонение протекает по типичному сценарию? Нет, так бывает не каждый раз. Частная форма расстройства — это малосимптоматичное воспаление легких.
У ослабленных пациентов, больных иммунодефицитом, любителей бесконтрольно принимать препараты, может быть пневмония без температуры.
Состояние протекает без гипертермии, нарушение возникает спонтанно и почти не дает о себе знать. Однако опасности патологического процесса это не отменяет, наблюдается разрушение легких. Необходимо лечение.
При первых подозрительных проявлениях нужно обращаться к терапевту или сразу к пульмонологу.
Почему при пневмонии температура может оставаться нормальной
Причин этому несколько. Часто — виноват сам пациент или его лечащий врач. Вот лишь некоторые самые вероятные факторы подобной погрешности:
- Перенесенное инфекционное заболевание . Любого происхождения и независимо от локализации.
Например, гинекологические проблемы у женщин, венерические инфекции, риниты, трахеиты и прочие более специфические расстройства, близкие по расположению к нижним дыхательным путям.
В результате организм ослабевает и не может дать инфекции достойного отпора. Чем дольше и тяжелее протекало состояние, тем хуже дело в целом.
- Перенесенные обострения хронических болезней и острые патологические процессы . Воспалительные, онкологические — любые. Также сюда можно включить травмы, повреждения тканей механическим путем. Все то, что занимает ресурсы организма и требует от него реакции.
Имеет смысл устранить первичную болезнь, чтобы предотвратить расстройства в будущем. В этом случае все происходит так же: организм становится слаб, не может устранить возбудителя.
- Иммунодефицит различного происхождения . Например, обусловленный ВИЧ-инфекцией. Но не обязательно речь идет о СПИДе.
Встречаются и другие пути развития. Например, та же перенесенная инфекция, использование некоторых медикаментов, химиотерапия по поводу онкологии.
Все это отражается на характере работы иммунитета, интенсивности ответа организма.
- Прием противовоспалительных . Не обязательно нестероидного происхождения. Хотя и эти средства вызывают массу негативных явлений. Сюда же стоит включить глюкокортикоиды вроде Преднизолона, Дексаметазона и более мощных аналогов.
Медикаменты этого подвида способны спровоцировать резкое ослабление иммунитета. Именно поэтому ими нельзя злоупотреблять во время течение инфекционных патологических процессов.
- Применение антибиотиков . В небольших количествах и к месту — их не только можно, но и нужно принимать. Однако в России и странах близких к ней, сложилась пагубная практика назначать препараты всем и всегда.
Это очень опасно, поскольку снижает интенсивности работы иммунитета. Организм в буквальном смысле ленится действовать самостоятельно. Отсюда вялая реакция на стимулы инфекционного плана.
- Нарушенный гормональный фон . Обычно — не естественным путем. Например, молодые девушки и женщины принимают оральные контрацептивы, которые при длительном бесконтрольном использовании провоцируют снижение интенсивности иммунного ответа.
Ослабить организм и вывести его из равновесия— просто. Вернуть все на круги своя, чтобы было как прежде — очень сложно. Требуется помощь грамотного эндокринолога.
Самый очевидный момент, который напрашивается, патологический процесс не столь тяжелый, потому скачков температуры нет. Либо же пациент проводит замеры не в тот момент, когда это нужно делать. Показатели поднимаются, но регистрации не происходит.
В подобном случае можно говорить о ложном результате самодиагностики. Тем более, что далеко не всегда аномальный процесс протекает с постоянным повышением показателей термометра тела.
Воспаление легких без температуры сопровождается выраженным снижением иммунитета на фоне прочих болезней или проводимого лечения, также самотерапии разными препаратами.
Фактор-провокатор нужно корректировать, иначе большого смысла в коррекции воспаления не будет.
Симптомы и как ее распознать
Некоторые типы пневмонии сами по себе протекают не столь агрессивно, как прочие.
- Вирусное воспаление легких у детей среднего возраста.
- Бактериальные разновидности в неосложненной фазе.
- Латентные или хронические типы патологического процесса.
В таких относительно простых клинических случаях, картина будет минимальной и весьма стертой.
- Малой и средней интенсивности головные боли. Появляются периодически. Так же быстро заканчиваются, как начались. Обусловлены отравлением организма вредными веществами, которые вырабатывают инородные агенты.
Также продуктами распада собственных клеток: лейкоцитов и структур, из которых состоят воспаленные ткани.
- Слабость, сонливость. Работоспособность и возможность трудиться, обслуживать себя в быту становится не столь выраженной. Человек вялый, постоянно норовит прилечь.
- Кашель. При названных легких формах патологического процесса — сухой, без отделяемого. Если состояние длится свыше недели-двух и человек не получает должного лечения, возможны осложнения.
Как только болезнь прогрессирует, выходит мокрота желтого, зеленоватого или медного оттенка. Это результат гнойного поражения дыхательных путей. Ничего хорошего такая трансформация нарушения пациенту не сулит.
- Одышка. Нехватка воздуха. Обычно человек не может нормально вдохнуть. Частота движений специальных мышц достигает более 20 в минуту.
Усиление естественного процесса нужно, чтобы восстановить нормальную вентиляцию, плюс устранить дефицит кислорода в крови. Поскольку страдает сердце, поражен головной мозг. Гипоксия вызывает нарушения работы всего организма.
- Ломота в костях. Еще одно проявления общей интоксикации. Как при гриппе или чуть легче.
- У детей присутствуют катаральные явления: выделения из носа, заложенность, воспаление глаз и слезотечение. Как при аллергии или запущенном рините.
При этом, температуры все так же нет. Если болезнь достаточно развитая, но не критичная, присутствуют особенности работы тела, может быть и типичная клиническая картина.
Помимо названных симптомов, в нее включают:
- Удушье. Ощущение резкой нехватки воздуха. Невозможно ни вдохнуть, ни выдохнуть. Человек рискует погибнуть. Обычно спазмы бронхов, усиление обструкции наблюдается при стремительной перемене условий окружающей среды или положения тела. Например, сидел — резко встал. Или вышел на мороз из теплого помещения.
- Свисты, хрипы в легких. Далеко не всегда. Если патологический процесс расположен на нижних уровнях парного органа, проявления не будет как ни выслушивай звук. Точку в вопросе может поставить только рентген.
Речь идет об одностороннем воспалении легких. Если поражен весь парный орган, температура практически всегда обнаруживается.
По-другому протекают только атипичные формы , которые встречаются исключительно редко. Не более, чем в 0.5-1% от общей массы.
Причины
Факторы развития пневмонии примерно те же, что и в остальных случаях. Есть несколько моментов, которые касаются патологического процесса:
- В организм больного проникает инфекция. Какая именно — определяет ситуация. Особенно часто расстройство формируется при появлении в теле пневмококка, стафилококка, стрептококка (гноеродная флора), ротавируса, аденовируса, герпеса 4 и 5-го типов, также вируса Коксаки, грибков-кандидов и пр.
Нужно сказать, что микотические поражения сопровождаются ростом температуры практически всегда. Потому грибковых форм без высоких уровней гипертермии почти не бывает.
- После проникновения в тело, цитологические структуры начинают делиться, используя свои ресурсы и возможности организма-носителя.
- На этой же стадии начинается иммунный ответ. От его исхода зависит сценарий течения болезни. Защитные силы дали достойный отпор — нарушение на этом и остановится. Бактерии, вирусы, грибки перестанут атаковать и перейдут в условно ждущий режим. Ответ был, но недостаточный.
В таком случае велика вероятность перехода состояние в хроническое. Это не пневмония, поскольку возбудитель не проник в легкие. Но очаг формируется все равно.
Инородные агенты находятся недалеко от основного места проникновения. При воздушно-капельном пути распространения — это нос, ротоглотка.
- Если же иммунитет дает слабый ответ, провокаторы продолжают свое движение по телу. С током крови и лимфа они разносятся по анатомическим структурам и оседают в легких.
- Чтобы устранить разрушение парного органа, взять состояние под контроль, тело вырабатывает массу веществ, в том числе медиаторов воспаления. Что и становится началом патологического процесса.
Первые симптомы пневмонии без температуры неспецифичны — это головные боли, слабость, сонливость, насморк и кашель. Точно так же проявляется грипп, да и любое другое ОРВИ .
Но, если прислушаться к своим ощущениям, можно кое-что заподозрить:
- Возникают нарушения дыхания.
- Появляется чувство распирания в грудной клетке. Наравне с предыдущим симптомом расстройства.
- Цианоз носогубного треугольника. Синее кольцо вокруг рта.
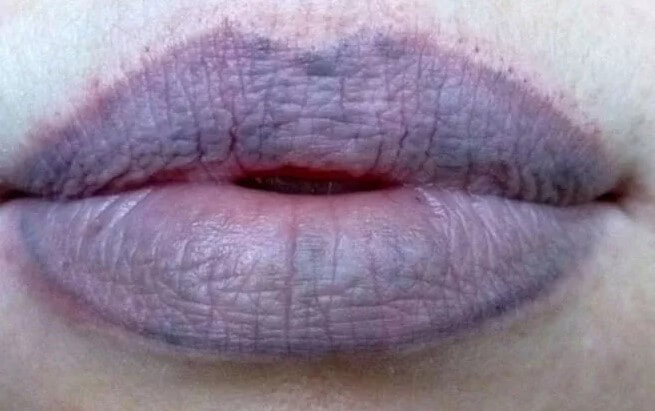
- Бледность кожи. Оба проявления обусловлены гипоксией и ишемией ткани.
- Выраженная одышка. Непереносимость физической нагрузки.
Распознать пневмонию без температуры — сложно, нужно отталкиваться от субъективных ощущений: слабости, появления кашля, проблем с дыханием. Но однозначный ответ можно дать только после проведенного обследования.
Диагностика
Ей занимаются врачи-терапевты, также специалисты по легочным патологиям — пульмонологи.
Имеет смысл пройти следующие процедуры:
- Устный опрос. В ходе первичной консультации врач задает вопросы о самочувствии. Суть в том, чтобы отвечать на все предельно пространно, по теме. Так можно выявить клиническую картину, которая имеет место.
- Сбор анамнеза. Исследование вероятных причин патологического процесса. Проходит все так же в формате устного опроса.
- Выслушивание легочного звука, аускультация. Хрипы, свисты, жесткое дыхание. Все это явные признаки пневмонии.
- Измерение температуры тела.
- Рентгенография. Рутинное инструментальное исследование. Показывает состояние легких. Основная проблема — это необходимость высокой квалификации врача и среднего медицинского персонала.
Иначе получатся недостаточно качественные снимки, а следом — ошибется и сам специалист при интерпретации.
- КТ. Если остались вопросы после рентгена, назначают компьютерную томографию. По сути — это продвинутая вариация предыдущей методики.
Если ответом так и не появилось, могут назначить бронхоскопию. В основном — в рамках сомнительных клинических случаев, когда есть вероятность пропустить раковую или доброкачественную опухоль.
При истинной пневмонии проводить исследование можно только взвесив все моменты. Поскольку есть риск навредить.
Применяются и лабораторные методики, они подтверждают догадки. Показаны общий и биохимический анализы крови, изучают мокроты, проводят серологические тесты. ПЦР , ИФА. Они назначаются, чтобы выявить возбудителя патологического процесса.
Сначала врач опрашивает больного. Признаки пневмонии без температуры у взрослого те же самые, что при остром течении патологического процесса: от головной боли до удушья.
Но возможны исключения. Потому специалист составляет единую картину, выдвигает гипотезы. Далее проверяет их инструментальными и лабораторными методами.
Лечение
Восстановлением занимаются пульмонологи или терапевты. Зависит от сложности клинического случая. Патологический процесс устраняется медикаментами.
- Антибиотики. При бактериальном происхождении, грибковом варианте поражения.
- Противовирусные специфического характера. Те, которые точно подействуют на конкретного возбудителя. Например, Ацикловир при герпесе и прочие. В строго выверенных дозах, поскольку препараты не шуточные.
- Противовоспалительные.
- Средства от грибков, если имеет место микотическая форма расстройства.
- Глюкокортикоиды в небольших количествах. Чтобы устранить удушье и предотвратить его.
- Бронходилататоры. Которые расширяют просвет дыхательных путей и нормализуют естественную работу легких.
- Иммуностимуляторы. При необходимости.
- Отхаркивающие средства. Которые помогут скорее очиститься. Также имеет смысл назначить противокашлевые, если рефлекс так и остался сухим.
По окончании острого периода — показано физиолечение, массаж. Реабилитация длится до нескольких месяцев. Как только симптомы пневмонии при отсутствии температуры сходят на нет, назначают УВЧ, электрофорез, все, что позволит устранить остаточные явления и быстрее привести пациента к выздоровлению.
Прогноз
Перспективы позитивные, особенно при неосложненных формах болезни. Выживаемость почти 85-90%. При достаточном лечении, есть все шансы ставить нарушение в прошлом и вернуться к нормальной жизни.
На лечение уходит до нескольких недель. Плюс пара месяцев на восстановление. Зависит от сложности патологического процесса.
При присоединении иммунодефицита любого типа — прогнозы становятся хуже. Выживаемость падает до 80-82%. Если виной всему ВИЧ — летальность почти 95%.
Последствия
Осложнения развиваются относительно редко. Но при запущенной форме патологического процесса, они вполне возможны.
О чем идет речь:
- Кровотечение из дыхательных путей. Без срочной помощи — фатально.
- Образование абсцесса в легком. Гнойника-инфильтрата, который может прорваться, разрушить ткани органа.
- Инсульты, инфаркт. Результат острой гипоксии. Поражение миокарда или головного мозга как плачевный итог.
- Хронизация патологического процесса. Переход в латентную форму. Затем, заболевание начинает проявляться все чаще. .
- Проблемы с сердцем. Стенокардия, расстройства нормального ритма.
- Есть реальный риск инвалидности или гибели.
Пневмония без температуры говорит или о слабом иммунитете, или о легкой форме расстройства. Если потом уровни пойдут вверх — так протекает само заболевание.
Материалы по теме:
Врач отоларинголог. В 1999-2005 обучалась в медицинском университете Белостока. Награждена почетной грамотой ректора AMB за лучшую успеваемость.Последипломную стажировку в 2005-2006 годах проходила в больнице Университета в Белостоке по специализации в оториноларингологии на кафедре отоларингологии и онкологии.Член Польского общества оториноларингологов хирургов головы и шеи. Участник многих курсов в области оториноларингологии.
Пневмония (воспаление легких) симптомы у взрослых без температуры, признаки и лечение болезни

Пневмония (воспаление легких) — воспалительное заболевание легких. Чаще всего она сопровождается ярко выраженными симптомами и требует затяжного лечения. Но существуют также и скрытые формы пневмонии. Тогда постановка диагноза становится затруднительной, и болезнь часто заканчивается летальным исходом. Потому необходимо знать основные характерные признаки, по которым можно выявить заболевание.
Пневмония (воспаление легких) у взрослых без температуры — это инфекционное воспалительное заболевание легких, в клинической картине которого не наблюдаются внешние симптомы воспаления. Симптоматика размыта и включает в себя только проявления общей интоксикации организма.
Происхождение

Симптомы пневмонии были описаны еще до нашей эры в трудах Маймонида и Гиппократа. Но только в 19 веке ученые выявили разнообразных возбудителей этого заболевания.
Чаще всего возбудители пневмонии попадают в организм человека с вдыхаемым воздухом. В некоторых случаях через кровь, крайне редко — через лимфу. Возбудители вначале фиксируются на бронхиолах, а потом распространяются в легочной ткани за их пределами, что и вызывает воспалительный процесс.
Болезнь может сопровождаться кислородной, дыхательной и даже сердечной недостаточностью. Может затрагивать один или несколько сегментов. Возникающий при этом рефлекторный кашель может перенести патогенные микроорганизмы с больного сегмента на здоровый.

Насморк уже превратился в постоянного спутника жизни? Хронический ринит излечим, если правильно определить причину его возникновения.
Если после травмы Вас мучают грудные боли и затруднено дыхание – это может указывать на закрытый пневмоторакс. Срочно ознакомьтесь с симптомами этого заболевания в статье.
Болезнь, протекающая без температуры, часто является «атипичной», т. е. вызывается нетипичными микроорганизмами:
- Микоплазмой;
- легионеллой;
- хламидией;
- пневмостицией.
Причины

Общим фактором, вызывающим любую пневмонию, является наличие возбудителя:
- Паразитов;
- бактерий;
- грибов;
- вирусов.
Причины течения пневмонии (воспаления легких) без температуры
- Снижение иммунитета — ослабление защитных реакций организма на фоне других острых или хронических заболеваний, или в пожилом возрасте;
- прием антибактериальных препаратов — если антибиотики принимаются нерационально для лечения заболеваний, то лечебного эффекта не будет наблюдаться. Но возможно значительное снижение иммунитета;
- прием противокашлевых препаратов — особенно при наличие мокроты. Это препятствует ее нормально отхождению, и вызывает воспалительный процесс.
Вариант болезни без температуры чаще всего встречается у пациентов с ярко выраженным иммунодефицитом.
В зоне риска оказываются:
- ВИЧ-инфицированные
- больные онкозаболеваниями
- пациенты длительно находящиеся в лежачем положении, в следствие различных причин.
Иммунитет снижается в том числе и в пожилом возрасте. Почти четверть всех пациентов в возрасте более 65 лет с пневмонией болеют бессимптомно.
Симптомы (признаки) у взрослых без температуры
Пневмония (воспаление легких) без температуры протекает с минимальным количеством симптомов и часто напоминает обыкновенную простуду.
- Внешний вид — бледность, румянец на щеках, возможно появление пятен на лице;
- особенности дыхания — тяжелое, отрывистое, возможен свист при глубоком вдохе. Физические нагрузки вызывают одышку;
- общие симптомы — слабость, потливость, головокружение, быстрая утомляемость, жажда, иногда наблюдаются боли в грудной клетке, может быть заметно отсутствие движений грудной клетки с пораженной стороны.

Классификация заболевания не зависит от того, протекает оно с симптомами или без них.
- Очаговая — воспаление в отдельном небольшом участке легкого;
- сегментарная — распространяется на весь сегмент легкого;
- долевая — затрагивает целую долю;
- сливная — подразумевает слияние нескольких очагов воспаления;
- тотальная — воспалительный процесс во всем легком.
В зависимости от того, на каком легком обнаруживается заболевание, различают:
- Правостороннюю;
- левостороннюю;
- двухстороннюю.
Диагностика у взрослых без температуры

После сбора анамнеза и проведения общего осмотра пациента врач, заподозривший пневмонию у больного, может назначить ему следующие методы обследования:
- Рентген грудной клетки — позволяет увидеть очаги воспаления и определить их локализацию;
- Исследование мокроты — микроскопическое исследование и посев на питательные среды. Это позволяет выявить возбудителя, что поможет в дальнейшем выборе антибактериальных препаратов;
- общие клинические и биохимические анализы — исследование мочи и крови.
В отдельных случаях могут понадобиться более серьезные виды обследования:
- Томография;
- бронхоскопия;
- биопсия;
- диагностическая торакотомия.
Дифференциальный диагноз

Микробиологические исследования позволяют не только точно определить возбудителя, но и отличить пневмонию (воспаление легких) от различных форм туберкулеза.
Аускультация и перкуссия помогут отличить воспаление легких от экссудативного плеврита.
Также следует проводить обследование с целью выявления:
- Инфаркта легкого;
- рака легкого;
- острого аппендицита;
- системного васкулита.
Лечение заболевания без температуры
Любой из видов заболевания требует одинаковых принципов лечения. Тяжесть заболевания влияет только на срок выздоровления.
- Постельный режим;
- обильное питье;
- регулярное проветривание помещения, в котором находится больной;
- дыхательная гимнастика;
- курс антибиотикотерапии, на уничтожение конкретного возбудителя.
При поставленном диагнозе категорически запрещено самолечение. Также наличие пневмонии не допускает физиотерапевтического прогревания и посещения сауны.
Профилактика

Первичная — направлена на поддержание высокого уровня иммунитета:
- Зарядка;
- закаливание;
- профилактический прием витаминных препаратов.
- Ежегодные флюорографические исследования;
- своевременное обращение к врачу;
- при высоких рисках — вакцинация.
Прогноз
При своевременном выявлении пневмонии наблюдаются благоприятные исходы лечения. Длительность лечения зависит от стадии, на которой обнаружена болезнь.
Из-за отсутствия симптомов, пациенты не всегда вовремя обращаются за врачебной помощью, а в некоторых случаях и вовсе не обращаются. Это может послужить причиной летального исхода.
Пневмония (воспаление легких) без температуры — заболевание распространенное и легко поддается лечению. Но следует помнить, что она не всегда сопровождается ярко выраженными симптомами. Потому при появлении симптомов общей интоксикации организма, а также каких-либо изменениях в дыхании, следует немедленно обращаться к врачу.
В постановке диагноза и дальнейшем обследовании и лечении могут помочь терапевт, пульмонолог, фтизиатр.
Пневмония — симптомы и лечение
Что такое пневмония? Причины возникновения, диагностику и методы лечения разберем в статье доктора Макаровой Евгении Андреевны, пульмонолога со стажем в 14 лет.
Над статьей доктора Макаровой Евгении Андреевны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Пневмония, или воспаление лёгких (Pneumonia) — вариант острой респираторной инфекции, поражающей лёгочную ткань. Лёгкие состоят из небольших мешотчатых образований (альвеол), которые в ходе акта дыхания здорового человека должны наполняться воздухом. При пневмонии альвеолы заполнены жидкостью (экссудатом) и гноем, которые ухудшают газообмен. [1]
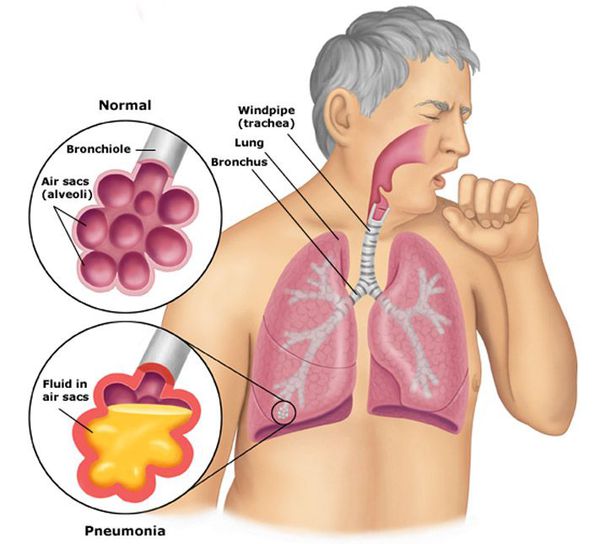
Внебольничная пневмония (ВП) — это острое инфекционное заболевание, особенно часто встречающееся среди жителей городов. По статистике, предоставленной разными авторами, в России пневмонией ежегодно заболевает около 1 500 000 человек. В структуре смертности на долю пневмоний в России в 2015 году приходилось до 50% (в группе болезней органов дыхания), в 2016 году смертность от этого заболевания достигла 21 на каждые 100 тысяч жителей. [2]
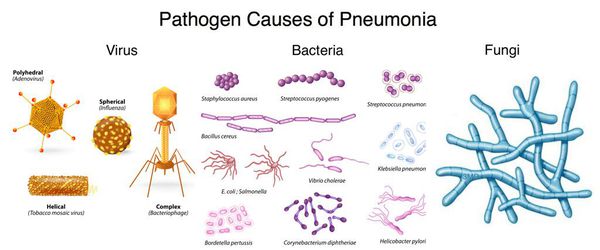
Перечень возможных возбудителей ВП включает более сотни микроорганизмов (вирусы, грибы, простейшие, но главным образом — бактерии). Однако чаще всего заболевание ассоциировано с относительно небольшим кругом микробных агентов, среди которых:
- пневмококк (S. pneumoniae);
- микоплазма (M. pneumoniae);
- хламидофила (C. pneumoniae);
- гемофильная палочка (H. influenzae);
- респираторные вирусы;
- энтеробактерии;
- золотистый стафилококк (S. aureus);
- легионелла пневмофила (L. pneumophila).
Факторы риска
Наибольшему риску развитию пневмонии подвержены:
- дети до двух лет;
- люди старше 65 лет.
К другим факторам риска относятся:
- лечение в больнице;
- хронические заболевания — астма, хроническая обструктивная болезнь легких (ХОБЛ) или болезни сердца;
- ослабленная иммунная система — высокому риску подвержены пациенты с ВИЧ, а также люди, перенёсшие трансплантацию органов, получающие химиотерапию или длительно принимающие стероиды;
- курение [12] .
Факторами риска неблагоприятного исхода являются: возраст, мужской пол и сопутствующие заболевания [3] .
Заразна ли пневмония
Пневмонию может вызывать множество различных микроорганизмов. Многие из них передаются от человека к человеку, однако не у всех при воздействии одних и тех же микробов развивается пневмония.
Как передаётся пневмония
Вирусы и бактерии, приводящие к развитию пневмонии, могут передаваться воздушно-капельным и контактно-бытовым путём. Грибковая пневмония обычно развивается, когда люди вдыхают микроскопические частицы грибка из окружающей среды.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы пневмонии
Переохлаждение организма нередко становится причиной, запускающей процесс развития воспаления лёгких у взрослых. Затем последовательно появляются симптомы заболевания.
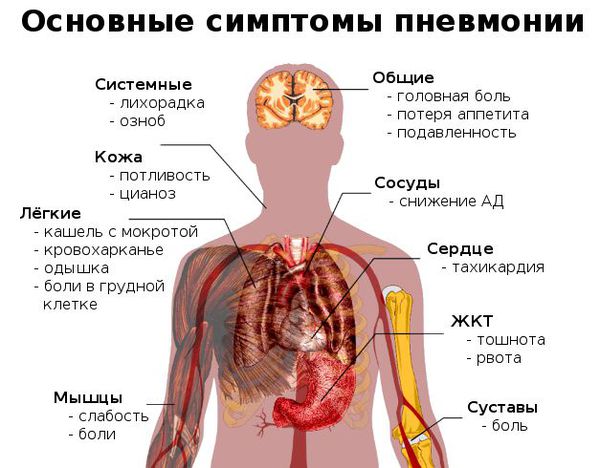
Как распознать симптомы пневмонии:
- неожиданный и очень быстрый подъём температуры тела до фебрильных цифр (свыше 38 °C);
- неспецифические проявления системной интоксикации организма (подавленность, вялость, утомляемость, мышечная слабость, сонливость, головная боль);
- через 3-4 дня возникает сухой кашель, который спустя ещё несколько дней становится влажным — начинает откашливаться слизь (мокрота), часто она имеет ржавый или бурый цвет;
- может появиться боль в грудной клетке на стороне пораженного лёгкого (или же с обеих сторон, если воспаление двустороннее), которая усиливается при кашле и дыхании;
- при дыхании могут выслушиваться хрипы в грудной клетке (слышны не у всех больных);
- одышка (частое дыхание) — является результатом массивного поражения лёгкого и проявлением дыхательной недостаточности;
- одна из сторон грудной клетки (поражённая) может отставать при дыхании. [4]
Признаки пневмонии у взрослого:
Признаки пневмонии у ребёнка
У детей симптомы пневмонии обычно выражены сильнее — они болеют с более высокой температурой, при которой могут развиться фебрильные судороги. Кроме того, дети, особенно совсем маленькие, зачастую плохо умеют откашливать мокроту, поэтому не всегда удаётся заметить её гнойный характер — жёлтый или зелёный цвет и неприятный запах.
Патогенез пневмонии
Ведущие механизмы, которые приводят к развитию ВП:
- проникновение в нижние дыхательные пути содержимого ротоглотки (аспирация);
- вдыхание аэрозольной взвеси, содержащей различные микробные агенты;
- проникновение микроорганизмов из очага инфекции, расположенного за пределами лёгких, через кровь;
- перемещение инфекционных агентов из соседних поражённых органов (прямой контакт) или в результате присоединения инфекции с ранящими предметами (оружие) в грудную клетку. [3]
Стартовым импульсом развития пневмонии лёгких становится прикрепление (адгезия) микробных агентов к поверхностной мембране клеток эпителия бронхов, особенно при предшествующей дисфункции реснитчатого мерцательного эпителия и изменении мукоцилиарного клиренса.
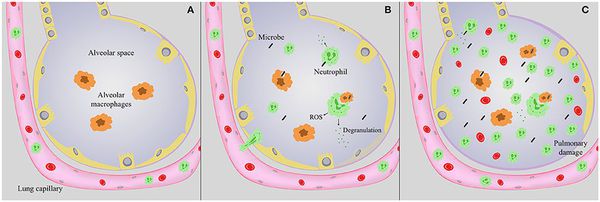
Следующим шагом в образовании воспаления является размножение микробного агента в клетках бронхиального эпителия. Нарушение целостности мембраны этих клеток приводит к интенсивной продукции биологически активных веществ — цитокинов. Они вызывают направленное движение (хемотаксис) макрофагов, нейтрофилов и целого ряда иных клеток в область воспаления.
На следующих стадиях воспалительного процесса очень значимую роль играет последовательное проникновение (инвазия), жизнедеятельность микроорганизмов внутри клеток и продукция токсинов. Все эти процессы в итоге заканчиваются экссудативным воспалением внутри альвеол и бронхиол. Наступает фаза клинических проявлений болезни. [4]
Классификация и стадии развития пневмонии
В Международной классификации болезней 10-го пересмотра (МКБ-10) в разделе «Х. Болезни органов дыхания» выделяют следующие виды пневмонии:
- неклассифицированную вирусную пневмонию (аденовирусную и другие);
- пневмококковую пневмонию (S. pneumoniae);
- пневмонию, вызванную гемофильной палочкой (H. influenzae);
- неклассифицированную бактериальную пневмонию, возникшую по причине воздействия клебсиеллы (Klebsiella pneumoniae), стафилококка (Staphylococcus spp), стрептококка группы В и других срептококков, кишечной палочки (Escherichia coli), других аэробных грамотрицательных бактерий и миклопазмы (Mycoplasma pneumoniae). Также к этой группе относятся другие бактериальные пневмонии и пневмонии неуточненной этиологии.
- пневмонию, возникшую по причине воздействия других инфекционных возбудителей: хламидий (Chlamydia spp), а также иных установленных возбудителей инфекций.
- пневмонию, возникающую при заболеваниях, классифицированных в других рубриках (при актиномикозе, сибирской язве, гонорее, нокардиозе, сальмонеллёзе, туляремии, брюшном тифе, коклюше; при цитомегаловирусной болезни, кори, краснухе, ветряной оспе; при микозах; при паразитозах; при орнитозе, ку-лихорадке, острой ревматической лихорадке, спирохетозе);
- пневмонию без уточнения возбудителя.
Данная классификация построена по этиологическому принципу, то есть основывается на виде возбудителя, послужившего причиной воспаления лёгких. [5]
Также отдельно выделяют аспирационную пневмонию, которая возникает при вдыхании или пассивном попадании в лёгкие различных веществ в большом объёме, чаще всего — рвотных масс, которые вызывают воспалительную реакцию.
К аспирационной пневмонии приводят:
- затекание желудочного содержимого в дыхательные пути при реанимации, шоке, нарушениях сознания (в том числе при алкогольной и героиновой интоксикации);
- нарушение глотания при различных неврологических нарушениях и заболеваний пищевода.
Особенности лечения аспирационной пневмонии — использование эндоскопических методов промывания и очищения дыхательных путей, антибактериальных и отхаркивающих препаратов.
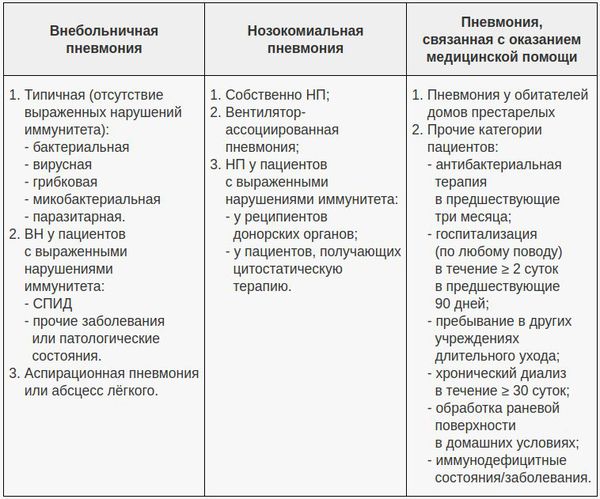
В современной клинической практике самой популярной является классификация, учитывающая три основных фактора: условия появления пневмонии, особенности инфицирования лёгочной ткани и статус иммунной системы пациента. В этом аспекте очень важно отличать внебольничную пневмонию (ВП) и внутрибольничную пневмонию (нозокомиальную, НП), поскольку концепции их лечения разнятся. Внебольничной считают пневмонию, развившуюся за пределами стационара либо выявленную в первые 48 часов после госпитализации в стационар. С 2005 года ряд авторов выделяет пневмонию, связанную с медицинским вмешательством. [6]
Признаки внебольничной, внутрибольничной (нозокомиальной) и связанной с оказанием медицинской помощью пневмонии
Осложнения пневмонии
Многие авторы выделяют две категории осложнений, развивающихся при пневмонии — «лёгочные» и «внелёгочные».
К «лёгочным» осложнениям относятся:
- парапневмонический плеврит;
- эмпиема плевры;
- абсцесс и гангрена лёгкого;
- острая дыхательная недостаточность;
- респираторный дистресс-синдром.
«Внелёгочными» осложнениями являются:
- септический шок;
- полиорганная недостаточность; ;
- миокардит;
- ДВС-синдром.
В настоящее время такое деление представляется весьма условным, поскольку интоксикационный синдром при пневмонии распространяется на весь организм.
Плеврит — воспалительное заболевание, при котором в плевральной полости скапливается избыточное количество жидкости. Наблюдается особенно часто при бактериальной и вирусной природе возбудителя.
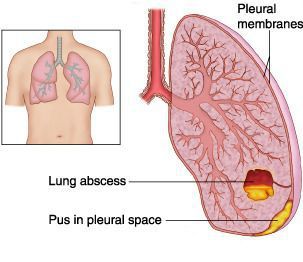
Абсцесс лёгкого — патологический инфекционный процесс, проявляющийся образованием в лёгочной ткани более или менее ограниченной полости (> 2 см в диаметре) из-за местного отмирания тканей и последующего гнойного распада. Очень часто к развитию абсцессов приводит инфицирование анаэробными микроорганизмами.
Эмпиема плевры — скопление гноя в плевральной полости, довольно часто становится крайне неблагоприятным исходом течения экссудативного плеврита.
Острая дыхательная недостаточность — резкое нарушение дыхания, при котором уменьшается транспорт кислорода в лёгкие, а обеспечение должного газового состава артериальной крови становится невозможным. В результате недостаточного поступления кислорода наступает «кислородное голодание» (гипоксия). Значительный дефицит кислорода угрожает жизни больного и может потребовать развёртывания мероприятий неотложной интенсивной терапии.
Сепсис — является самым грозным и тяжёлым осложнением пневмонии. Он развивается при проникновении инфекционного агента в кровь, и далее происходит его циркуляция по кровяному руслу. Особенность сепсиса заключается в образовании гнойных очагов во всём теле. Клинические проявления сепсиса очень яркие: температура тела повышается до фебрильных цифр, возникает тяжёлый синдром интоксикации, проявляющийся головной болью, тошнотой, рвотой, реже диареей, кожа становится «землистого» оттенка).
ДВС-синдром — патология со стороны системы гемостаза (свёртывающей и противосвёртывающей системы крови), приводящее к изменению нормальной микроциркуляции в сосудистом русле за счёт массивного кровотечения с одновременным образованием тромбов. [7]
Диагностика пневмонии
Диагностические исследования при ВП направлены на уточнение диагноза, определение возбудителя, оценку тяжести течения и прогноза заболевания, а также на обнаружение осложнений.
Алгоритм диагностики при подозрении на ВП включает:
- подробный сбор анамнеза;
- анализ жалоб пациента;
- физикальное обследование;
- лабораторные и инструментальные исследования, объём которых может быть определен в индивидуальном порядке и обусловлен тяжестью течения ВП, появлением и характером осложнений, сопутствующими болезнями пациента.
Диагноз ВП является доказанным при выявлении у пациента очаговой инфильтрации лёгочной ткани, подтвержденной рентгенологически и, как минимум, двух из перечисленных ниже признаков:
- остро возникшая лихорадка вначале заболевания (температура тела > 38,0 °С);
- кашель с мокротой;
- физические признаки, выявленные в ходе полного физикального обследования (местная крепитация или мелкопузырчатые хрипы, бронхиальное дыхание, притупление звука при перкуссии);
- увеличение общего количества лейкоцитов (> 10·109/л) и/или палочкоядерный сдвиг (> 10%).
Важно! При отсутствии или недоступности рентгенологического подтверждения очаговой инфильтрации в лёгких диагноз «ВП» считается неуточненным. При этом диагноз «Пневмония» может быть обоснован данными эпиданамнеза (истории болезни), наличием соответствующих жалоб и местных проявлений. [3]
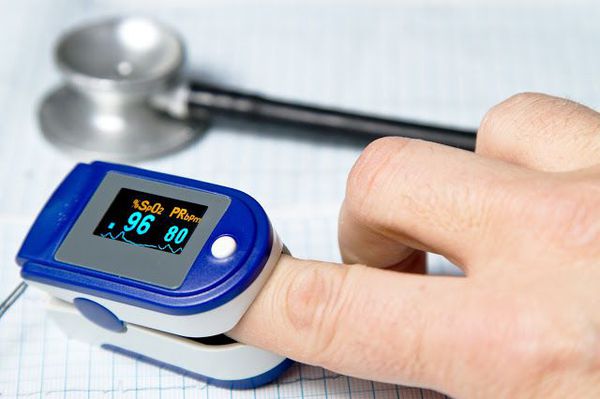
Очень важным моментом в диагностике пневмоний является использование метода пульсоксиметрии. Во всех клинических рекомендациях озвучена необходимость измерения сатурации у каждого пациента с воспалением лёгких. [9]
В настоящий момент существует целый ряд диагностических приёмов, позволяющих разделить все ВН на две категории — тяжёлые и нетяжёлые. Так, главной задачей шкал оценки тяжести (бальных систем) является выявление пациентов с неблагоприятным прогнозом и высоким риском осложнений. [8] Примеры таких шкал являются:
- PSI – индекс тяжести пневмонии;
- Шкала CURB-65;
- Шкала SMART-COP.
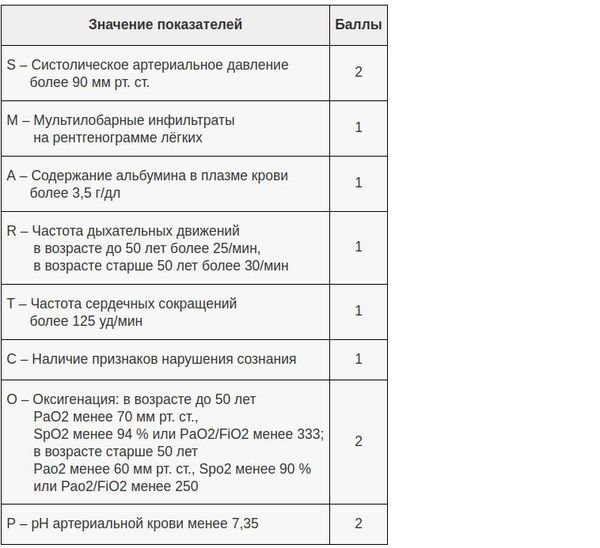
После определения степени тяжести лечащий врач принимает решение о месте лечения — амбулаторное наблюдение или госпитализация.
Как отличить воспаление лёгких от ОРВИ, гриппа и бронхита
Чтобы отличить воспаление лёгких от сезонных ОРВИ, гриппа и бронхита необходима визуализация лёгких — рентгенография органов грудной клетки, цифровая флюорография или компьютерная томография органов грудной клетки. Эти методы позволяют обнаружить инфильтраты в лёгочной ткани.
Лечение пневмонии
Какой врач лечит заболевание
Пневмонию лечит терапевт или пульмонолог.
Когда обратиться к врачу
К врачу следует обратиться при появлении проблем с дыханием, болях в груди, постоянной лихорадке (свыше 38 °C) и кашля, особенно с мокротой.
Показания при заболевании
Лечение пациентов с ВП является комплексным и основывается на нескольких базовых принципах:
- назначение антимикробных препаратов;
- адекватная респираторная поддержка при необходимости;
- использование неантибактериальных лекарственных средств (только в случае появления показаний);
- профилактика осложнений.
Чрезвычайно важным является своевременное обнаружение и лечение декомпенсации или обострения сопутствующих заболеваний, так как их наличие/тяжесть может кардинальным образом влиять на течение пневмонии. [10]
Антимикробные препараты
Важно! Антибактериальная терапия (АБТ) может быть назначена только врачом, в противном случае резко возрастает риск лекарственной устойчивости (резистентности) микроорганизмов.
Основные группы антимикробных препаратов, используемых при лечении пневмонии:
- бета-лактамные антибиотики (пенициллины и цефалоспорины);
- макролиды;
- респираторные фторхинолоны.
В некоторых случаях при наличии особых показаний могут быть использованы препараты других групп (тетрациклины, аминогликозиды, линкозамиды, ванкомицин, линезолид).
При вирусных пневмониях (как правило, ассоциированных с вирусом гриппа) наибольшее значение имеют ингибиторы нейраминидазы (оселтамивир и занамивир), которые обладают высокой активностью в отношении вирусов гриппа А и Б.
При лечении амбулаторных пациентов предпочтение отдают пероральным антибиотикам (обычно в таблетированной форме). При лечении пациентов в стационаре используют ступенчатый подход: начинают с парентерального введения антибиотиков (предпочтителен внутривенный путь), в дальнейшем по мере клинической стабилизации пациента переводят на пероральный приём (таблетки).
Длительность антимикробной терапии нетяжёлой ВП определяется индивидуально, при тяжёлой ВП неуточнённой этиологии — продолжается как минимум 10 дней. Осуществление более длительных курсов АБТ (от 14 до 21 дней) рекомендовано только при развитии осложнений болезни, наличии очагов воспаления за пределами лёгочной ткани, инфицировании S.aureus, Legionella spp., неферментирующими микроорганизмами (P.aeruginosa).
В клинической практике очень важным является решение о возможности прекращения АМТ в нужный момент. Для этого разработаны критерии достаточности:
- стойкое снижение температуры тела < 37,2ºС в течение не менее 48 часов;
- отсутствие проявлений интоксикационного синдрома;
- нормализация частоты дыхания ( < 20/мин);
- отсутствие гнойной мокроты;
- снижение количества лейкоцитов в крови ( < 10·109/л), нейтрофилов (< 80 %), юных форм (< 6 %);
- отсутствие отрицательной динамики на рентгенограмме. [3]
Респираторная поддержка
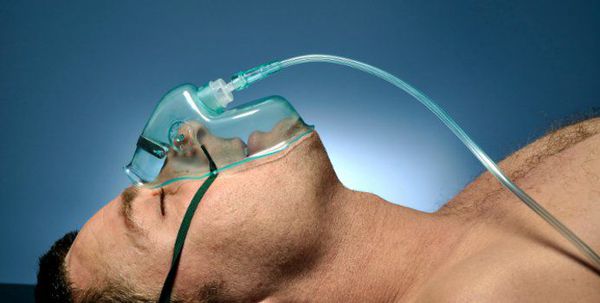
Острая дыхательная недостаточность (ОДН) является ведущей причиной смерти пациентов с ВП, поэтому адекватная респираторная поддержка — важнейший компонент лечения таких пациентов (конечно же, в совокупности с системной антибиотикотерапией). Респираторная поддержка показана всем пациентам с ВП при РаО2 < 55 мм рт.ст. или SрO2 < 88 % (при дыхании воздухом). [4]
Кислородотерапия проводится в случае умеренной нехватки кислорода в крови при помощи простой носовой маски или маски с расходным мешком.
Искусственная вентиляция лёгких (ИВЛ) используется в том случае, если даже при ингаляциях кислородом целевой уровень насыщения крови кислородом не достигается.
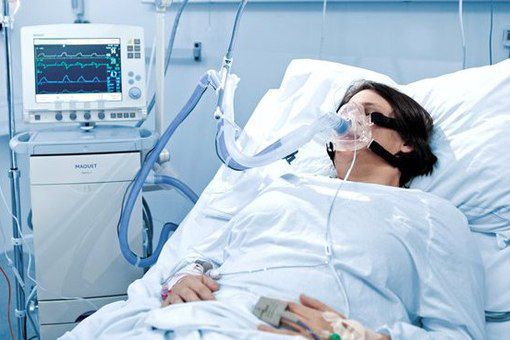
Показания к ИВЛ при ОДН на фоне ВП:
- абсолютные: остановка дыхания, нарушение сознания (сопор, кома), психомоторное возбуждение, нестабильная гемодинамика (АД сист < 70 мм рт.ст., ЧСС < 50/мин);
- относительные: ЧДД >35/мин РаО2/FiО2 < 150 мм рт.ст., повышение РаСО2 >20 % от исходного уровня, нарушение сознания.
Неантибактериальная терапия
Представлена тремя основными классами препаратов:
- системные глюкокортикостероиды (ГКС);
- внутривенные иммуноглобулины (ИГ);
- некоторые иммуностимуляторы.
Глюкокортикостероиды
Вопрос о назначении ГКС рассматривается в первую очередь при тяжёлой ВП, которая осложнена септическим шоком. ГКС способствуют ограничению разрушающего влияния системного воспаления с помощью различных геномных и негеномных эффектов.
Иммуноглобулины
Применение ИГ при терапии инфекций, осложнённых сепсисом, основано на разнообразных эффектах: от нейтрализации бактериальных токсинов до восстановления реактивности клеток при феномене «иммунного паралича».
В лечении сепсиса наиболее эффективны поликлональные ИГ, которые по сравнению с плацебо снижают относительный риск смерти. Рутинное применение внутривенных ИГ пациентами с тяжёлой ВП, осложнённой сепсисом нецелесообразно.
Иммуностимуляторы
Интерес к этим препаратам связан с их способностью усиливать фагоцитоз, образование и созревание нейтрофилов. Однако в связи с отсутствием убедительной доказательной базы на текущий момент они практически не используются в рутинной практике.
Противопоказания при заболевании
При пневмонии крайне не рекомендуется заниматься самолечением, особенно с использованием антибиотиков. В настоящий момент существует много групп антибактериальных препаратов, для подбора адекватной терапии врач задаст несколько вопросов об истории заболевания, лекарственной непереносимости, предыдущем использовании антибиотиков и о том, какие ещё препараты пациент принимает регулярно. В остром периоде заболевания рекомендовано воздержаться от активного использования физиотерапевтических методов лечения, особенно связанных с нагреванием тканей.
Прогноз. Профилактика
Благоприятный или неблагоприятный исход при ВП зависит от нескольких факторов:
- возраст пациента;
- тяжесть течения;
- наличие/отсутствие сопутствующих заболеваний.
Риск смерти минимален у пациентов молодого и среднего возраста с нетяжёлым течением ВП и не имеющих сопутствующие заболевания. У пациентов пожилого и старческого возраста существует риск летального исхода при наличии значимой сопутствующей патологии (ХОБЛ, злокачественные новообразования, алкоголизм, диабет, хроническая сердечная недостаточность), а также в ситуациях развития тяжёлой ВП.
Основная причина смерти больных с тяжёлой ВП — устойчивая нехватка кислорода, септический шок и недостаточность всех органов и систем. Согласно исследованиям, основными факторами, связанными с неблагоприятным прогнозом больных с тяжёлой ВП, являются:
- возраст > 70 лет;
- проведение ИВЛ;
- двусторонняя локализация пневмонии;
- сепсис и инфицирование сине-гнойной палочкой.
Говоря о России, отдельно следует упомянуть позднее обращение пациентов за квалифицированной медицинской помощью. Это становится дополнительным фактором риска неблагоприятного исхода.
Как предотвратить пневмонию
В настоящий момент во всём мире доступны весьма эффективные средства, позволяющие защитить себя и своих близких от этого грозного заболевания — пневмококковые и гриппозные вакцины.
С целью специфической профилактики пневмококковых инфекций, в том числе пневмоний, у взрослых используются две вакцины:
- 23-валентная неконъюгированная вакцина (содержит очищенные капсулярные полисахаридные антигены 23 серотипов S.pneumoniae);
- 13-валентная пневмококковая конъюгированная вакцина.
Все пациенты с высоким риском пневмоний должны быть защищены такими вакцинами. [11]
Источник https://deti-klinika.ru/pnevmoniya-bez-temperatury/
Источник https://clinic-a-plus.ru/articles/pulmonologiya/20005-pnevmoniya-vospalenie-legkikh-u-vzroslykh-bez-temperatury.html
Источник https://probolezny.ru/pnevmoniya/