Синдром раздраженного кишечника — симптомы и лечение
Что такое синдром раздраженного кишечника? Причины возникновения, диагностику и методы лечения разберем в статье доктора Мокеевой Екатерины Сергеевны, педиатра со стажем в 21 год.
Над статьей доктора Мокеевой Екатерины Сергеевны работали литературный редактор Елизавета Цыганок , научный редактор Вячеслав Подольский и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Синдром раздражённого кишечника, или СРК (Irritable bowel syndrome), — это расстройство, которое сопровождается хронической болью в животе, дискомфортом, вздутием, нарушениями в работе кишечника и проблемами со стулом.
В 2016 году на съезде в США гастроэнтерологи сформировали Римские критерии IV пересмотра, согласно которым СРК диагностируют при длительной боли в животе. Она должна появляться не менее трёх раз в неделю в течение трёх месяцев подряд в сочетании с другими характерными симптомами, которые длятся не менее полугода.
Главная особенность СРК заключается в том, что лабораторные, инструментальные и гистологические исследования не выявляют никаких структурных нарушений в работе органов желудочно-кишечного тракта (ЖКТ).
Раньше болезнь рассматривали только как психосоматическое расстройство, когда нарушение работы внутренних органов обусловлено психогенными факторами. Но патогенез СРК сложнее.
Распространённость синдрома раздражённого кишечника
Симптомы СРК у себя наблюдают от 10 до 15 % взрослых людей, однако лишь 25–30 % из них обращаются за медицинской помощью [1] . У женщин СРК встречается чаще, чем у мужчин.
Дети также подвержены этой патологии, однако чаще всего синдром раздражённого кишечника впервые появляется в подростковом возрасте или в период от 20 до 27 лет.
У пожилых людей болезнь проявляется реже. Это может быть связано с ухудшением работы иммуннитета и сосудистой системы слизистой кишечника, т. е. они медленнее реагируют на раздражители.
Из-за дискомфорта в животе пациенты с СРК меньше двигаются, их профессиональная активность снижается. Некоторые люди начинают меньше общаться с окружающими. Всё это усугубляет течение болезни [2] .
Причины синдрома раздражённого кишечника
Причина развития СРК до сих пор остаётся неясной, однако есть факторы, которые способствуют формированию синдрома:
- несбалансированное питание, злоупотребление продуктами, которые раздражают слизистую кишечника (специи, копчёности, маринады, солёности, уксус, алкоголь, кофе, газированные напитки);
- психоэмоциональное напряжение, стресс, депрессия;
- перенесённые болезни, в том числе инфекционные (обычно это инфекции, которые воздействуют на ЖКТ и сопровождаются рвотой и диареей, например ротавирусная инфекция, сальмонеллёз и т. д.);
- приём некоторых лекарств (например, Омепразола, Метформина, антибиотиков, слабительных, антидепрессантов или пероральных гормональных препаратов).
По механизму воздействия на организм эти факторы можно разделить на следующие группы:
- факторы, влияющие на изменение моторики кишечника;
- факторы, повышающие кишечную чувствительность;
- различные генетические и экологические факторы.
Подход к лечению пациентов с СРК должен охватывать все аспекты причинно-следственных связей заболевания.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы синдрома раздраженного кишечника
В основе СРК лежат функциональные нарушения работы кишечника, которые проявляются характерными симптомами:
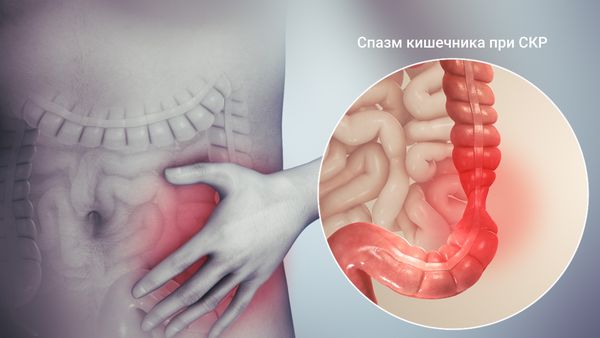
- боль в животе — отличается по местонахождению, степени интенсивности и характеру (может быть острой колющей или тупой разлитой), обычно боль связана с дефекацией и почти не тревожит во время сна;
- нарушения работы кишечника — обычно проявляются в виде диареи или запора (иногда сменяют друг друга), также беспокоят вздутие, дискомфорт, тяжесть в области живота, ощущение неполного опорожнения кишечника.
Течение болезни можно сравнить со снежным комом. Первые проявления болезни возникают на уровне тонкого кишечника: двенадцатиперстной, тощей и подвздошной кишки. Именно с их поражением связаны метеоризм, диарея и резкие боли, окрашенные вегетативными реакциями (изменением цвета кожи, повышенной потливостью и ухудшением настроения).
После тонкого кишечника в патологический процесс вовлекается толстый. В него попадают непереваренные вещества, что приводит к запорам, которые могут сменяться диареей, и менее острым болям, отдающим в спину.
Ночью пациентов обычно ничего не беспокоит [9] . Течение болезни сопровождается поочерёдной сменой обострений и ремиссий, длительность которых зависит от интенсивности симптомов и индивидуальных особенностей больного.
Патогенез синдрома раздраженного кишечника
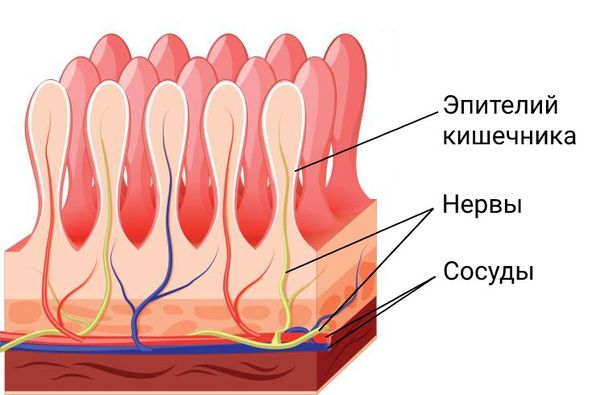
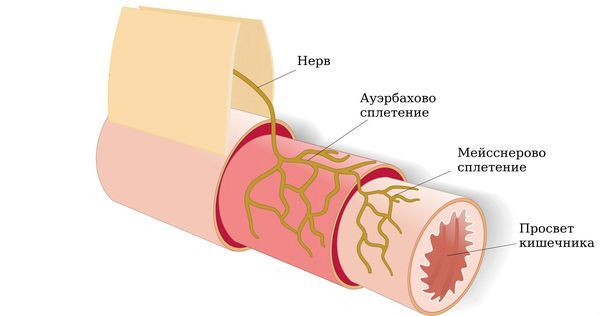
Тонкий кишечник — один из самых богато васкуляризированных органов. Несмотря на его постоянно меняющийся объём и положения петель, он получает бесперебойное кровоснабжение от брюшной аорты через большое количество артерий — дугообразных анастомозов. Именно из-за густой кровеносной сети боль часто носит разнообразный характер и сильно влияет на самочувствие.
Кроме богатой сети сосудов в стенках тонкого кишечника также много нервных сплетений, поэтому, когда кишечник начинает расширяться или сокращаться сильнее либо дольше обычного, к участкам кишки начинает поступать меньше крови, из-за чего и возникает боль.
Помимо большого количества артерий и вен стенки тонкого кишечника содержат много лимфатических сосудов, в его слизистой оболочке также находится около 80 % всех иммунных клеток, что делает кишечник важным органом иммунитета [11] .
Не только лимфоидная ткань, расположенная в непосредственной близости к слизистой оболочке, обеспечивает адаптивный иммунный ответ, но и эпителий не позволяет различным субстанциям с чужеродной генетической информацией проникнуть за пределы ЖКТ. Иммунитет кишечника также вырабатывает системную толерантность к полезным элементам, чтобы создать здоровую микрофлору.
Именно поэтому при нарушении работы слизистой кишечника сопротивляемость организма человека к бактериальным и вирусным инфекциям снижается, а риск аллергии повышается, что может способствовать развитию СРК. Согласно исследованиям, у людей с аллергией нередко встречается данный синдром, но как именно они связаны между собой ещё предстоит изучить [13] .
Почему возникает боль при СРК
Важную роль в развитии СРК играет патологическая взаимосвязь между ЖКТ и механизмами восприятия боли [2] . Например, меняется процесс синтеза и распада нейротрансмиттеров (глутамата, аспартата, нуклеотида аденозинтрифосфата и диоксид азота), которые передают болевые импульсы от кишечника к головному мозгу. У пациентов, страдающих СРК, также может снизиться влияние системы, подавляющей боль, из-за дефицита эндогенных опиатов, которые вырабатывает мозг (эндорфинов и энкефалинов). Параллельно меняется эмоциональное восприятие нервных импульсов, поступающих из кишечника в мозг [10] .
При СРК наблюдают нехватку серотонина. Из-за его неправильного обмена и перестройки нервной регуляции по оси «кишечник-мозг» в итоге может нарушиться сокращение кишечника, а также повыситься чувствительность кишки к привычному растяжению и нормальному количеству газов [6] . Такие изменения приводят к кишечным и внекишечным симптомам: боли в животе, изменению стула, нарушению пищевого поведения (от снижения аппетита до приступов неконтролируемого голода) [12] .
Также серотонин способствует положительным эмоциям и, как предшественник мелатонина, помогает регулировать циклы сна, бодрствования организма и внутренние часы [12] . Поэтому нехватка серотонина при СРК способствует тому, что у человека ухудшается настроение и возникают проблемы со сном.
Связь СРК и психических заболеваний
Согласно исследованиям, у большинства пациентов с СРК выявляют сопутствующие тревожные, депрессивные и ипохондрические расстройства. Дело в том, что тонкий кишечник напрямую связан с ЦНС через блуждающий нерв, а также грудные и поясничные спинномозговые нервы. В кишечнике также есть собственные нервные сплетения. Это определяет связь болезни с психоэмоциональной сферой и разнообразным характером болей и требует от пациента и врача комплексного и индивидуального подхода к лечению. Поэтому нарушение психического статуса таких больных приводит к усилению гастроэнтерологических симптомов [1] .
Классификация и стадии развития синдрома раздраженного кишечника
Сейчас применяют две классификации синдрома. Первая основана на преобладающем симптоме:
- СРК с кишечной дисфункцией — при этом виде синдрома возникают диарея или запоры;
- СРК с болевым синдромом — пациенты страдают от боли в животе разного характера;
- СРК с метеоризмом — у больных возникает вздутие и тяжесть в животе, отхождение газов из кишечника [4] .
В соответствии с характером стула больного выделяют:
- СРК с преобладанием запоров;
- СРК с преобладанием диареи;
- СРК со смешанным вариантом — диарея в равном соотношении сменяет запоры, самый распространённый вид;
- недифференцированный вид СРК — недостаточно данных, чтобы определить один из трёх основных видов [4] .
Также в зависимости от характера и тяжести симптомов течение болезни может быть лёгким, среднетяжёлым и тяжёлым.
Осложнения синдрома раздраженного кишечника
У пациентов с СРК могут развиться сопутствующие хронические заболевания органов, расположенных рядом с кишечником, например болезни печени, поджелудочной железы, органов мочеполовой системы и малого таза (у женщин это нарушения цикла, усиление симптомов ПМС, у мужчин — эректильная дисфункция, изменения в предстательной железе). Повышается риск геморроя и анальных трещин.
Часто при заболеваниях кишечника возникают хронические боли в спине.
Для РСК также характерно усугубление психосоматических расстройств, так как такие пациенты подвержены подавленному психоэмоциональному состоянию и стрессу.
При этом СРК никак не влияет на развитие рака или воспалительных заболеваний кишечника [6] .
Диагностика синдрома раздраженного кишечника
Главный признак СРК, который лежит в основе диагностики, — отсутствие значимых изменений в организме пациента при большом количестве жалоб. Однако доктору (терапевту, гастроэнтерологу или хирургу) приходится проводить много исследований, чтобы исключить тяжёлые патологии органов ЖКТ.
Диагностика СРК базируется на трёх пунктах:
- клинической картине и анализе истории болезни — врача интересует длительность болезни, симптом, который тревожит больше всего, провоцирующие факторы и т. д.;
- осмотре пациента — анализ физического состояния (с обязательным прощупыванием живота) и психического статуса пациента;
- лабораторных и инструментальных исследованиях — назначают индивидуально в соответствии с клиническими особенностями и рекомендациями, но чаще всего пациент проходит общеклинические исследования крови, мочи, кала, биохимические исследования крови и УЗИ органов брюшной полости.
При необходимости назначают углублённое дообследование (МРТ, рентгенологическое, эндоскопическое и расширенное серологическое обследование) [4] .
Лечение синдрома раздраженного кишечника
Лечение СРК комплексное, тактика зависит от периода болезни (обострения или ремиссии) и включает в себя несколько основных пунктов:
- коррекцию диеты и образа жизни;
- приём лекарств;
- психотерапевтическую и физическую реабилитацию.
Диета
Правильную диету подбирают в течение времени, поочерёдно исключая разные продукты и отслеживая реакцию организма. Для этого в начале болезни пациенту рекомендуют вести пищевой дневник. В результате ему назначают индивидуальный план питания, в котором не будет отдельных ингредиентов, вызывающих усиление симптомов болезни (элиминационная диета).
Врачи рекомендуют принимать пищу по 4–5 раз в день небольшими порциями. Иногда делать белковые перекусы, но избегать приёмов пищи в спешке или в процессе работы.
Продукты с высоким содержанием белка, например индейка, курица, яйца, лосось, молоко, соевые продукты и сыр, богаты триптофаном — аминокислотой, из которой синтезируется серотонин. Употребление этого вещества не означает, что организм будет поглощать и использовать его. Но доступность триптофана при необходимости улучшит синтез серотонина [8] .
Также необходимо увеличить питьевой режим: пить воду дробно и часто, при обострении лучше использовать тёплую воду.
При запорах необходимо добавлять в рацион продукты, богатые клетчаткой: овощи и фрукты (в период обострения их нужно термически обрабатывать, а при ремиссии употреблять свежими). При диарее, наоборот, стоит ограничить их потребление, при этом можно добавлять пищевые сорбенты.

В случае обострения, непрерывного и тяжёлого течения болезни важно исключить продукты, раздражающие кишечник (специи, копчёности, маринады, солёности, уксус, алкоголь, кофе, газированные напитки, фастфуд, снеки, чипсы, консервы, энергетики, пакетированные соки и компоты). Также не рекомендуются продукты, стимулирующие газообразование (все виды капусты, бобовые, картофель, виноград, молоко и свежая выпечка).
Полноценное питание — это основа здоровья и благополучия человека. При СРК полноценность питания нарушается, поэтому важно следить за качеством пищи.
Чтобы лучше регулировать и оптимизировать питание, могут порекомендовать биологически активные добавки (БАДы). Они помогают ликвидировать нехватку белков, витаминов, минералов и микроэлементов. Наиболее полезны БАДы, содержащие клетчатку (отруби, пектин, псиллиум) и обогащённые витаминами группы В, которые необходимы для оптимальной работы микробиоты кишечника [9] .
Консервативное лечение
Из лекарственных препаратов используют: спазмолитики, антидиарейные препараты, антагонисты серотонина (а именно 5-HT3-рецепторов), пробиотики, антибиотики, антидепрессанты и селективные ингибиторы обратного захвата серотонина.
Выбор препарата зависит от преобладающих симптомов, которые доставляют бóльшее беспокойство. Все лекарственные препараты и дозировку врач назначает индивидуально строго по медицинским показаниям.
Психотерапевтическая и физическая реабилитация
Обязательно показана психотерапия, особенно для пациентов со среднетяжёлым и тяжёлым течением болезни. Чтобы стабилизировать эмоциональное состояние, советуют заниматься творчеством, посещать художественные выставки, театральные постановки, слушать медитативную и расслабляющую музыку.
Физические упражнения также помогают нормализовать работу кишечника и способствуют выработке гормоноподобных веществ (эндорфинов, энкефалинов), которые снижают болевые ощущения и повышают настроение. Пациентам с СРК рекомендованы умеренные физические нагрузки, например ходьба, езда на велосипеде, плавание или йога.
Широко используется физиотерапевтическое лечение: иглорефлексотерапия, криомассаж, массаж живота, общий массаж, парафиновые, озокеритовые или грязевые аппликации на живот, питьё тёплых щелочных минеральных вод.
Иногда дополнительно проводят остеопатическое лечение. Считается, что такой метод воздействия улучшает кровоснабжение, венозный отток и подвижность органов брюшной полости, расслабляет пациента и нормализует его психоэмоциональное состояние [8] . Но эффективность остеопатического лечения пока не доказана. В последних клинических рекомендациях оно не упоминается.
Прогноз. Профилактика
СРК характеризуется волнообразным течением с чередованием периодов обострений и ремиссий. Лечение помогает 30 % пациентов, стойкая ремиссия наблюдается у 10 % [1] .
Имеющиеся данные о прогнозе течения СРК неоднозначны, так как не все пациенты обращаются к врачу. Несмотря на проводимое лечение, у большинства людей с СРК симптомы сохраняются в течение всей жизни, но они не усиливаются, а после 50–60 лет даже уменьшаются.
К факторам, оказывающим негативное влияние на прогноз, относятся отказ от лечения, длительное течение болезни без адекватного лечения, хронический стресс, а также наличие сопутствующих психиатрических и телесных заболеваний. Если человека беспокоят симптомы СКР, но он отказывается обратиться к гастроэнтерологу или проктологу, для начала ему стоит оказать психотерапевтическую помощь.
Своевременное выявление и адекватное лечение СРК позволяет значительно уменьшить симптомы и улучшить качество жизни пациентов. Лечение СРК должно быть комплексным, индивидуальным и длительным. Важно при этом сохранять позитивный настрой и обладать большим терпением.
Профилактика синдрома раздражённого кишечника
Профилактика СРК, как и других болезней кишечника, в первую очередь начинается с правильного питания. Необходимо соблюдать питьевой режим и ограничить потребление алкоголя, шоколада, напитков, содержащих кофеин, газированных напитков, сахарозаменителей, жареного, острого и солёного.
Важным средством профилактики также является двигательная активность. Аэробика, плавание, танцы и прогулки на свежем воздухе значительно снижают риск развития СРК. Однако важно заниматься спортом постоянно, без долгих перерывов.
Чтобы избавиться от тревожности и справляться со стрессом, следует заняться медитацией, йогой, дыхательной гимнастикой, растяжкой или найти любое другое успокаивающее хобби (рисование, лепка, шитьё и т. д.). (сама добавляла) [14] .
СРК часто передаётся по наследству, поэтому при выявлении симптомов важно провести семейную профилактику. Это позволит вовремя обнаружить и предупредить развитие у детей взрослых пациентов.
Синдром раздраженного кишечника: причины, симптомы, лечение
Комплексное функциональное расстройство пищеварения в медицине называют синдром раздраженного кишечника (СРК). Это состояние не связано с органическим поражением органов пищеварения, и часто диагностируется у взрослых, которые дольше трех месяцев предъявляют жалобы на неприятные ощущения в животе. Некоторые люди с СРК имеют незначительные клинические проявления, однако для других симптомы значительны и нарушают повседневную жизнь.

По статистике ВОЗ синдром раздраженного кишечника знаком трети всего взрослого населения земли, при этом женщины страдают от него в 4 раза чаще, чем мужчины. Пик заболеваемости приходится на возраст 20-40 лет.
Что такое Синдром раздраженного кишечника (СРК)
СРК также известен как спастическая толстая кишка, раздраженная толстая кишка, спастический колит. Это отдельное состояние от воспалительного заболевания кишечника и не связано с другими состояниями кишечника. СРК — это группа кишечных симптомов, которые обычно встречаются вместе. Они различаются по степени тяжести и продолжительности. Тем не менее, они сохраняются как минимум три месяца в течение как минимум трех дней в месяц.
При СРК могут быть воспалительные процессы в толстой кишке, однако подобные изменения возникают крайне редко.
СРК не увеличивает риск развития рака кишечника тракта, но может существенно повлиять на качество жизни.
Причины возникновения СРК
Основные причины заболевания врачи связывают с психосоматикой, так как очень часто синдром раздраженного кишечника появляется у людей с неустойчивой психикой, у которых любое эмоциональное переживание может спровоцировать тяжелый стресс. Врачи установили, что обострение симптоматики происходит после психоэмоциональных всплесков, стрессовых ситуаций и переживаний.

Вызвать длительное функциональное расстройство кишечника могут и другие факторы:
- изменение привычного рациона или режима питания;
- отсутствие или малое количество пищевых волокон в пище;
- гиподинамия;
- гормональные нарушения, в том числе ПМС и климакс;
- дисбактериоз.
У женщин предшественником СРК становятся гинекологические заболевания. У мужчин патология часто бывает связана с ожирением. Появиться неприятные симптомы этого заболевания могут при гипотиреозе и сахарном диабете. Также страдать от заболевания могут люди, которые имеют наследственную предрасположенность к СРК.
Симптомы СРК
Проявляется СРК в виде функциональных расстройств желудочно-кишечного тракта. Первые признаки этого заболевания напоминают обычное расстройство кишечника после пищевой погрешности. Однако при СРК симптомы сохраняются надолго и наблюдаются даже после изменения диеты.

Чаще всего больные жалуются на следующие явления:
- сильные острые боли в области пупка и в нижней части живота, возникающие после еды;
- жидкий стул, который беспокоит с утра или сразу после приема пищи;
- запор, который приходит на смену диареи под вечер;
- газообразование и возникающие вследствие него распирающие боли в животе;
- отрыжка воздухом;
- ощущение переполнения желудка, вследствие которого возникает тошнота.
Расстройствам кишечника нередко сопутствуют такие признаки, как нехватка воздуха, сухость во рту, головная боль и бессонница. Они нередко предваряют появление кишечных расстройств, а иногда сохраняются даже после того, как основные симптомы СКР уходят.
Протекать заболевание может в 4 формах:
- С ярко выраженным послаблением стула.
- С выраженными запорами.
- Без изменения характера стула, но с выраженными болями в животе.
- С переменчивым стулом и выраженным дискомфортом в животе.
При каждой форме заболевания врачу придется подбирать индивидуальные меры для устранения СРК.
Диагностика заболевания
Чтобы удостовериться, что больного беспокоит именно синдром раздраженного кишечника, а не органическое поражение желудочно-кишечного тракта, гастроэнтеролог назначает комплексную диагностику:
- лабораторные исследования крови;
- анализы кала (на гельминтов, на дисбактериоз и прочие, копрограмму);
- иммунохимический анализ кала на скрытую кровь (тест Colon View);
- ректороманоскопию;
- ирригоскопию;
- виртуальную колоноскопию;
- колоноскопию.
Колоноскопия обычно проводится только в том случае, если есть подозрения, что симптомы могут быть вызваны колитом, болезнь Крона или раком толстой кишки.
Дополнительно используют другие инструментальные методы: ультразвуковое исследование брюшной полости и малого таза, гастроскопию и виртуальная колоноскопия. Такие меры призваны исключить тяжелые патологии желудочно-кишечного тракта и других органов брюшной полости, которые могут провоцировать подобную СРК клиническую картину.

Тщательному анализу подвергается симптоматика. В пользу синдрома раздраженного кишечника свидетельствуют такие особенности:
- боль в кишечнике и нарушения стула наблюдаются чаще 3 раз в неделю;
- симптоматика сохраняется в течение 3 месяцев;
- дискомфорт в животе практически сразу проходит после дефекации;
- характер стула изменяется в течение дня;
- ухудшение наступает после определенных событий в жизни.
В ходе диагностики важно исключить органические заболевания желудочно-кишечного тракта, а также выявить сопутствующие проблемы. Только после этого можно приступать к решению проблемы, как лечить СРК.
Лечение синдрома раздраженного кишечника
Полностью устранить синдром раздраженного кишечника можно только комплексным воздействием на организм. Иногда это может занимать долгие годы, так как вылечить заболевания, вызванные психосоматикой, за пару месяцев фактически невозможно. Терапия будет максимально эффективной, если помимо гастроэнтеролога лечение будет проводить психолог или психотерапевт. При этом гастроэнтеролог будет решать проблему, как лечить расстройства кишечника, а психолог устранит основную причину их возникновения.
Симптоматическая терапия СРК
Для устранения основных проявлений заболевания применяют препараты следующих групп:
- Спазмолитики — Спарекс, Дюспаталин, Мебеверин, Тримедат и другие.
- Противодиарейные средства — Лоперамид, Имодиум и другие.
- Слабительные средства — Гутталакс, Дюффалак, Регулакс и другие.
Предпочтение отдают лекарствам на основе растительного сырья, так как они более безопасны и не вызывают привыкания. Дозировка и длительность приема у взрослых и детей определяется гастроэнтерологом индивидуально.

Дополнительно можно использовать народные средства:
- от диареи помогает отвар дубовой коры, густой рисовый отвар, чай из перегородок граната;
- от запоров избавляет отвар чернослива или семян подорожника, кисель из семян льна;
- от дискомфорта и вздутий помогут избавиться чай из фенхеля и ромашки, отвар календулы и полыни.
Прием народных средств можно совмещать с использованием лекарств, но перед этим стоит проконсультироваться с гастроэнтерологом.
Диета при СРК
Для устранения симптомов, которые вызывает синдром раздраженного кишечника, гастроэнтерологи рекомендуют пациентам придерживаться специальной диеты. Принимать пищу нужно регулярно, не менее 4-5 раз в день, чтобы не ощущать голода или переполнения желудка. Исключению из меню подлежат продукты, которые могут вызывать брожение в кишечнике, вздутия или влиять на стул:
- копчения и маринады;
- яблоки;
- бобовые;
- виноград;
- алкоголь;
- жирные сорта мяса и колбасы;
- грибы и орехи;
- капусту, в том числе квашеную;
- свежее молоко.
Желательно не употреблять в пищу сырые овощи и фрукты. Лучше, если они будут запекаться или отвариваться. Полезными будут супы и каши, отваренные на пару овощи или пюре из них. Полезными считаются рыба или котлеты, приготовленные на пару, отварное или тушеное филе курицы.

Для нормального пищеварения и восстановления микрофлоры полезными будут кисломолочные «живые» напитки. Главное, чтобы они были свежими, без излишней кислоты. Также хорошо в течение дня пить компоты из фруктов и ягод, чай, разбавленный водой клюквенный сок, кисель из фруктов и ягод.
Устранение стресса при СРК
Так как вылечить заболевание, известное как синдром раздраженного кишечника, без устранения основных причин невозможно, врачи рекомендуют уделить внимание ситуациям, которые провоцируют обострение болезни. Уменьшить влияние психологических факторов на функциональное состояние кишечника помогают:
- антидепрессанты;
- седативные препараты;
- курсы психотерапии или когнитивно-поведенческой терапии;
- медитация и релаксация.

В особо тяжелых ситуациях исправить ситуацию поможет гипнотическое воздействие. Чтобы такое лечение дало результаты, его необходимо сочетать с медикаментозной терапией и диетой. Также успокоить нервы помогут настои из корня валерианы, душицы, мяты и мелиссы.
Самостоятельно устранить СРК удается очень редко. В большинстве случаев проблема возвращается после перенесенного стресса или физического перенапряжения. Чтобы решить эту проблему раз и навсегда, рекомендуется проводить лечение под наблюдением гастроэнтеролога.
Синдром раздраженного кишечника

Синдром раздраженного кишечника — состояние, связанное с периодическими болями в животе, нарушениями стула, вздутием живота. Расстройство может возникать спонтанно, с определенной частотой, причиняя большой дискомфорт. Это состояние можно и нужно контролировать, лечить, применять профилактические меры. Ниже — подробная информация о его причинах, симптомах и лечении.
Причины
Синдром раздраженного кишечника часто встречается у взрослых. Его распространенность в мире может варьироваться от 1 до 28%. На частоту встречаемости влияет место проживания(она выше в странах Европы, в США, состояние чаще диагностируют у жителей городов, а не сельской местности), пол (женщины обращаются к врачу с этой проблемой в среднем в два раза чаще, чем мужчины).
При этом синдроме периодически возникают боли в животе. Они сопровождаются метеоризмом, диареей или, наоборот, запорами. Это происходит из-за изменения кишечной моторики и чувствительности к стимуляции, которые, в свою очередь могут быть связаны с сочетанием психосоциальных и физиологических факторов.
Психосоциальные нарушения
Синдром раздраженного кишечника связывают с рядом состояний, среди которых тревожность, депрессия, расстройства сна, хроническая усталость и другие. Конфликты и стрессы могут усиливать симптомы, провоцировать обострение, но иногда они вообще не влияют на появление недомогания.
Физиологические изменения
Особенности физиологии кишечника могут влиять на появление симптомов. При гипералгезии чувствительность кишечника к обычному растяжению стенок повышается, и возникают болевые ощущения. Дискомфорт могут вызывать вегетативные расстройства, острый гастроэнтерит в анамнезе, слишком сильный сократительный ответ толстой кишки на прием пищи. У женщин функции кишечника могут частично зависеть от колебаний уровня гормонов и его изменения в течение менструального цикла.
Изображение: Wiki Images — Scientific Animations (Creative Commons Attribution-Share Alike 4.0 International license)
На появление синдрома раздраженного кишечника также могут влиять наследственные факторы, физическое перенапряжение, несбалансированное питание, нарушение работы вегетативной нервной системы, нарушение кишечной микрофлоры. Эти факторы могут оказывать комбинированное действие, усиливая или уменьшая проявления синдрома. В то же время их наличие не означает, что синдром возникнет обязательно. Он не связан со структурными изменениями кишечника (диагностика не выявляет их).
Симптомы

Источник: СС0 Public Domain
При синдроме раздраженного кишечника минимум раз в неделю появляются боли в животе, которые связаны со следующими симптомами или состояниями:
- метеоризм, урчание в животе, усиленное газообразование, вздутие;
- чувство натуживания во время дефекации или ощущение, что кишечник опорожнен не полностью;
- слишком редкий или частый стул (меньше трех раз в неделю либо больше трех раз в сутки), изменение его формы, присутствие слизи в кале.
Главный симптом — абдоминальные боли. Их сила и частота могут меняться: у одних пациентов боли в животе бывают почти каждый день, у других они возникают реже, раз в несколько недель или даже месяцев. Живот может болеть после еды, что сопровождается вздутием, диареей, метеоризмом. Боль также может возникать после пробуждения, стресса, эмоционального возбуждения, физического напряжения. Обычно она проходит после дефекации. Живот не болит по ночам, чаще боль появляется с левой стороны в подвздошной области (боли могут быть и рассеянными). В целом болевой синдром стабильный, не нарастает, не изменяется со временем.
Вздутие живота ощущается пациентами как нарастающий дискомфорт. Нижняя часть живота увеличивается в объеме так, что одежда может становиться тесной. Появляется урчание, наблюдают повышенное газообразование в кишечнике (метеоризм).
У некоторых пациентов могут наблюдаться симптомы, не связанные с желудочно-кишечным трактом:
- мигрени, частые головные боли;
- слабость, быстрая утомляемость, усталость;
- затрудненное дыхание (ощущение неполного вдоха или кома в горле);
- дискомфорт в области груди, сердца (в том числе по ночам);
- изжога, тошнота и раннее насыщение;
- проблемы с мочеиспусканием (слишком частое, появление ложных позывов, ощущение, что мочевой пузырь опорожнен не полностью);
- боли в спине.
Эти симптомы чаще появляются у пациентов, имеющих серьезные психологические, эмоциональные проблемы.
Диагностика
Фото: photomalinka / freepik.com
Чтобы диагностировать синдром раздраженного кишечника, оценивают клиническую картину, историю болезни, потенциальное влияние психологических факторов, проводят осмотр.
Чтобы уточнить диагноз и исключить другие нарушения в работе кишечника, проводят ряд основных исследований и тестов. (таблица 1).
| Таблица 1. Перечень исследований для подтверждения синдрома раздраженного кишечника | |
|---|---|
| Исследование | Результаты |
| Клинический анализ крови | Проводится, чтобы исключить анемию, воспалительный процесс, инфекцию. |
| Биохимическое исследование крови | Контроль метаболических нарушений. При частой диарее; выявление электролитного дисбаланса. |
| Копрологические исследования | Анализы кала на содержание яиц гельминтов, простейших, кишечных патогенов, скрытой крови, патологических примесей. |
| Колоноскопия | Эндоскопическое обследование толстой кишки для оценки внутренней поверхности толстой кишки. |
| Ирригоскопия | Рентгенография толстой кишки с использованием контрастного вещества для диагностики воспалительных процессов слизистой, образования полипов, язв, для оценки строения, эластичности стенок, просвета. |
Дополнительно оценивают психологический статус пациента и отдельно — уровень тревоги и депрессии.
Большое значение имеет дифференциальная диагностика. Важно исключить воспалительные заболевания, инфекции, острые состояния, колиты, метаболические нарушения, другие заболевания. С синдромом раздраженного кишечника не связаны перечисленные ниже симптомы и состояния:
- возникновение болей по ночам;
- потеря веса;
- постоянные боли в животе при отсутствии других симптомов;
- заболевание прогрессирует, его проявления усиливаются;
- повышение температуры, лихорадка;
- наличие у родственников язвенного колита, целиакии, болезни Крона, рака толстой кишки;
- при лабораторной диагностике — выявление скрытой крови в кале, изменений в биохимических показателях крови, лейкоцитоза, повышения СОЭ, снижения уровня гемоглобина.
Это — признаки органических изменений, которые требуют углубленного обследования.
Лечение
Синдром раздраженного кишечника проявляется под влиянием комплекса факторов, и лечение должно компенсировать это и устранять основные симптомы. Для успешной терапии важно сотрудничество между врачом и пациентом, участие больного в лечении, его мотивация для преодоления и психоэмоциональных, и физиологических проблем. Для лечения может использоваться психотерапия, диетотерапия, лекарственные препараты. Врач выбирает методы лечения, учитывая, какие факторы в большей степени влияют на проявления синдрома. Также учитывают особенности здоровья пациента, длительность заболевания, то, как именно проявляется синдром.
Фото: val-suprunovich / freepik.com
Лекарственные препараты
Лекарства выбирают по набору симптомов:
- при диарее назначают обволакивающие, вяжущие и снижающие кишечную моторику лекарства, нормализующие перистальтику;
- при запорах используют слабительные с растительным составом, солевые растворы осмотического действия, другие препараты, усиливающие перистальтику;
- при метеоризме используют прокинетики, спазмолитики для нормализации перистальтики;
- для снятия болевого синдрома назначают спазмолитики.
При выраженных эмоциональных расстройствах (тревожность или возбудимость, неврастения, депрессия), дополнительно могут назначать антидепрессанты или седативные препараты.
Важно! Назначать лекарственные средства, давать рекомендации по их приему, устанавливать дозировки может только врач после подтверждения диагноза. Самолечение может быть опасным, ухудшать самочувствие, затруднять диагностику.
Психотерапия
Если появление симптомов синдрома раздраженного кишечника связано со стрессом, эмоциональным напряжением, тревожностью, помочь в решении проблемы может психотерапия. Чаще других применяют когнитивно-поведенческую терапию. Обычно это — краткосрочное лечение, которое помогает корректировать поведение, эмоциональный отклик, мысли, существующие установки. Реже может использоваться гипносуггестивная терапия, нейролингвистическое программирование или другие терапевтические методики.
Важно! Прежде, чем обращаться к психотерапевту, нужно пройти обследование у терапевта или гастроэнтеролога. Необходимо убедиться в том, что возникающие симптомы связаны именно с синдромом раздраженного кишечника, а не с другими заболеваниями.
Диета
При синдроме раздраженного кишечника пациентам рекомендуют соблюдать принципы здорового питания:
- рацион должен быть сбалансированным;
- лучше есть небольшими порциями, не торопясь;
- при вздутии живота исключают продукты, провоцирующие метеоризм (бобовые, капусту, другие продукты с высоким содержанием ферментируемой клетчатки);
- снижают потребление подсластителей, сахара, фруктозы, чтобы уменьшить риск диареи и метеоризма;
- для борьбы с запорами используют содержащие пищевые волокна пищевые добавки.
При построении плана питания для уменьшения симптомов синдрома раздраженного кишечника могут использоваться готовые диеты. Чаще других рекомендуют диету Low-FODMAP. Это — рацион из продуктов, содержащих минимум FODMAP-веществ (т.н. короткоцепочечных углеводов). К таким веществам относят:
- олигосахариды (содержатся в ржи, пшенице, бобовых, соевых продуктах, чесноке, луке);
- дисахариды (содержатся в молочных продуктах);
- моносахариды (фруктоза);
- полиолы (содержатся в сливах, персиках, грибах, цветной капусте).
Исключение продуктов, содержащих FODMAP-вещества, может уменьшать диарею и метеоризм, но такая диета эффективна не для всех пациентов. Если ее использование не дает результата, нужно отказаться от нее. Также для уменьшения проявлений синдрома раздраженного кишечника может использоваться безглютеновая диета. Формировать подходящий рацион лучше вместе с врачом после обследования.

Рисунок 1. Пример таблицы продуктов по FODMAP-диете. Источник: medicalnewstoday.com
Прогноз
При синдроме раздраженного кишечника прогноз является благоприятным: состояние пациента не ухудшается, а при правильном лечении симптомы можно контролировать или полностью убирать. При легкой форме синдрома обычно достаточно постановки диагноза, консультации, формирования рекомендаций по питанию и назначения препаратов для приема при появлении симптомов. Если состояние длится долго, является средним или тяжелым, назначают комплексное лечение. Пациента направляют к гастроэнтерологу, психотерапевту и альгологу (специалист по лечению боли). Обычно при соблюдении рекомендаций врачей состояние удается быстро улучшить.
Профилактика
Меры профилактики помогают уменьшить проявления синдрома раздраженного кишечника, лучше контролировать его, избегать боли и других симптомов.
Для профилактики врач может назначить соблюдение диеты: сбалансированное, умеренное питание. В рационе не должно быть продуктов, способных провоцировать диарею или запоры, метеоризм, абдоминальные боли. Желательно употреблять как можно меньше алкоголя, газированных, содержащих кофеин или сахарозаменители напитков, есть меньше соленого, острого, жареного. Потреблять пищу лучше небольшими порциями, через равные промежутки времени. Если синдром сопровождается запорами, лучше пить больше чистой воды.
Важно заботиться о собственном психологическом состоянии, сохранять эмоциональное равновесие. Нужно учиться контролировать эмоциональные реакции, осваивать методы релаксации. Чтобы снизить уровень стресса, соблюдают режим дня, контролируют уровень нагрузок, следят, чтобы отдых был достаточным. Хобби, занятия творчеством, увлечения помогают снижать эмоциональное напряжение и уменьшают риск появления синдрома.
Физические упражнения
Для профилактики синдрома раздраженного кишечника эффективны физические упражнения, занятия спортом. Нагрузки должны быть умеренными, посильными. Это может быть ходьба, плавание, гимнастика, йога, цигун, другие виды тренировок.
Влияние физической активности на состояние здоровья пациента с синдромом раздраженного кишечника:
- занятия спортом снимают психическое напряжение, помогают противостоять стрессу, улучшают эмоциональное состояние;
- в сочетании с диетой физические нагрузки нормализуют вес, улучшают общее самочувствие, защищают от недомоганий;
- формирование мышечного корсета в области брюшного пресса может корректировать перистальтику.
Рекомендации по физическим нагрузкам может дать лечащий терапевт, специалист по лечебной физкультуре или врач-реабилитолог. План тренировок составляют с учетом физической подготовки, состояния здоровья. Режим питания при занятиях спортом выстраивают так, чтобы между приемом пищи и началом тренировки проходило не меньше 1,5-2 часов.
Заключение
Синдром раздраженного кишечника можно лечить и контролировать. Правильное питание, здоровый образ жизни и отсутствие эмоциональных перегрузок уменьшают его проявления или полностью устраняют проблему. Главное — убедиться в том, что боли в животе и проблемы со стулом связаны именно с этим синдромом, а не с другими заболеваниями. Для этого нужно обратиться к терапевту или гастроэнтерологу, пройти обследование. По результатам диагностики врач сможет дать более точные и эффективные рекомендации по лечению и профилактике синдрома раздраженного кишечника.
Источник https://probolezny.ru/sindrom-razdrazhennogo-kishechnika/
Источник https://prokto.ru/gastro/chto-takoe-sindrom-razdrazhennogo-kishechnika-prichinyi-simptomyi-lechenie-bolezni.htm
Источник https://medportal.ru/enc/gastroenterology/intestine/5/