Эозинофилия
Эозинофилия (эозинофильный лейкоцитоз) – это увеличение в крови уровня эозинофилов больше 500 в 1 мкл крови или больше 5%. Чаще всего встречается при аллергических реакциях, паразитарных инвазиях, может свидетельствовать о тяжелых заболеваниях легких, онкологических гематологических патологиях. Специфических проявлений нет. Клиническая картина зависит от заболевания, при котором наблюдается повышенное содержание эозинофилов. Уровень эозинофилов исследуется в венозной или капиллярной крови путем подсчета лейкоцитарной формулы в общем анализе крови. Для коррекции эозинофилии необходимо лечение заболевания, которое ее вызвало.
Классификация
На сегодняшний день существуют две основные классификации эозинофилии – по уровню повышения эозинофилов и по этиопатогенетическому фактору. По количеству клеток различают следующие эозинофилии:
- Легкие. Уровень эозинофилов от 500 до 1500.
- Умеренные. Концентрация эозинофилов от 1500 до 5000.
- Выраженные. Содержание эозинофилов составляет более 5000. Наиболее характерны для гельминтозов, гематологических болезней.
Умеренные и выраженные эозинофилии объединяют термином гиперэозинофилии. По патофизиологическому механизму эозинофилии разделяют на:
- Клональные. Эозинофилы являются частью злокачественного клона. Встречаются при миелопролиферативных гемобластозах (лейкозах), системных заболеваниях тучных клеток (мастоцитозе).
- Реактивные. Общий механизм возникновения – гиперпродукция Т-хелперами интерлейкина-5, который стимулирует костномозговую выработку эозинофилов. Развиваются как ответная реакция на различные внешние воздействия на макроорганизм – аллергены, паразитарные инвазии и т.д. Составляют около 90% всех эозинофилий.
Отдельно выделяют транзиторную (кратковременную) эозинофилию, не связанную напрямую с конкретными заболеваниями. Количество эозинофилов может увеличиться при употреблении некоторых лекарственных препаратов (антибиотиков, противотуберкулезных средств), введении вакцины против гепатита А, при проведении гемодиализа, воздействии локальной радиационной терапии. Точный патофизиологических механизм повышения эозинофилов при этих обстоятельствах неизвестен.
Причины эозинофилии
Аллергии
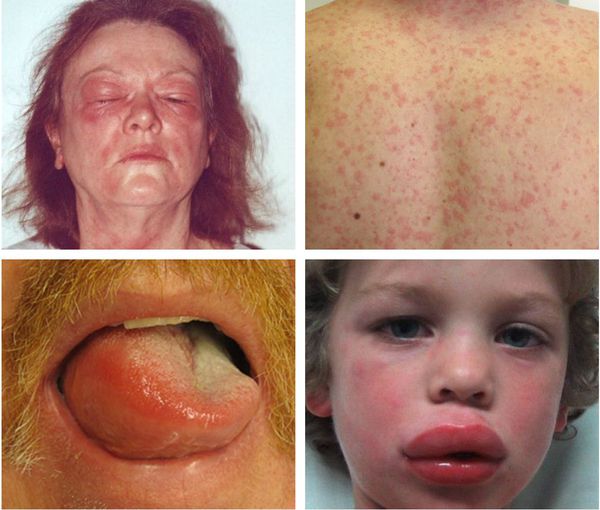
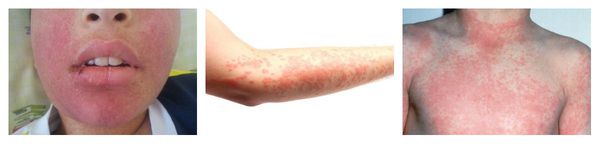
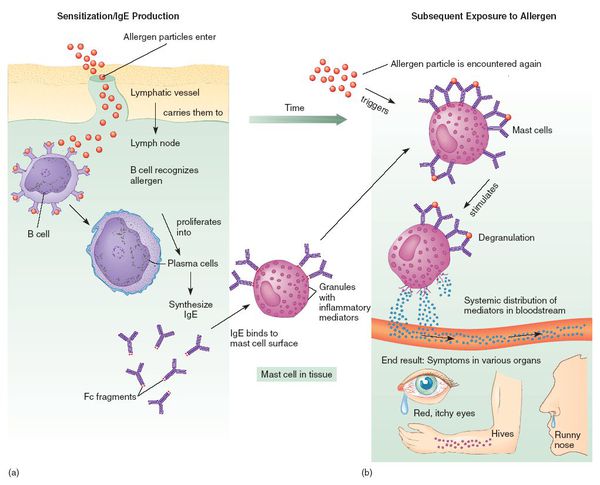
Это наиболее частая причина эозинофилии. Любые реакции гиперчувствительности сопровождаются увеличением продукции эозинофилов костным мозгом. Патогенез эозинофилий при аллергиях хорошо изучен. При попадании в организм аллергена (ингаляционно, через кожу или слизистые) он взаимодействует с IgE на мембране базофилов. Это приводит к их дегрануляции последних и высвобождению гистамина, лейкотриенов и других медиаторов, в результате чего в тканях развивается аллергическое воспаление, что и обусловливает симптоматику со стороны кожи (атопический дерматит, крапивница), слизистых оболочек (аллергический ринит, конъюнктивит), а также дыхательной системы (бронхиальная астма).
Параллельно с этим базофилами выделяется эозинофильный хемотаксический фактор анафилаксии, который стимулирует миграцию эозинофилов из периферической крови к очагу воспаления. Эозинофилы, в свою очередь, подавляют выработку медиаторов аллергии. Во время разгара аллергической реакции (обострения) уровень эозинофилии максимальный; по мере разрешения симптомов он постепенно снижается и нормализуется в стадию ремиссии.
При выраженном обострении содержание эозинофилов, наоборот, может быть снижено (эозинопения) или даже равно нулю (анэозинофилия). Такое случается, когда произошла массивная миграция эозинофилов к очагу аллергического воспаления, а новые эозинофилы еще не успели синтезироваться в костном мозге. Также, если во время рецидива бронхиальной астмы присоединится вторичная бактериальная инфекция (бронхит), то показатели эозинофилов могут оставаться в пределах нормы.
В основном при аллергиях встречается легкая степень эозинофилии. Для бронхиальной астмы, особенно атопической и аспириновой формы, характерна умеренная эозинофилия. При аллергических патологиях повышенное содержание эозинофилов наблюдается не только в крови, но и в других биологических жидкостях (в мокроте и бронхоальвеолярной жидкости – при бронхиальной астме, в носовой слизи – при рините, в соскобе с конъюнктивы – при конъюнктивите).
Гельминтозы
Другой частой причиной эозинофилий (особенно среди детей) является заражение гельминтами. Эозинофилия в данном случае обусловлена двумя патогенетическими механизмами. Во-первых, эозинофилы обладают противопаразитарной активностью – они выделяют эозинофильный катионный белок и активные формы кислорода, которые губительны для гельминтов. Во-вторых, продукты метаболизма гельминтов способны индуцировать реакции гиперчувствительности. Именно поэтому глистные инвазии часто сопровождаются аллергической симптоматикой.
Самые частые гельминтозы, сопряженные с высокой эозинофилией среди детей – аскаридоз, токсокароз, среди взрослых ‒ анкилостомидоз, описторхоз. При стронгилоидозе эозинофильный лейкоцитоз долгое время может быть единственным проявлением. Эозинофилия выявляется уже на 4-5 день инфицирования. Затем она очень быстро нарастает и достигает максимума примерно к 30-40 дню, а потом медленно начинает уменьшаться, но продолжает оставаться на высоких цифрах длительное время. Уровень эозинофилов очень большой (может составлять от 20% до 70-80%). Резкое нарастание эозинофилии происходит во время стадии миграции личинок по организму и проникновения в ткани.
Заболевания легких
Существует группа болезней легких, называемых легочными эозинофилиями, которые объединяет большое содержание эозинофилов в крови, в бронхоальвеолярной жидкости и образование эозинофильных инфильтратов в легочной ткани. Точный патогенез эозинофилии периферической крови и инфильтрации эозинофилами легочной ткани при большинстве этих заболеваний неизвестен. Различают следующие легочные эозинофилии:
- Эозинофильные пневмонии. К ним относятся синдром Леффлера (простая легочная эозинофилия), острые, хронические эозинофильные пневмонии (ОЭП, ХЭП). При синдроме Леффлера наблюдается легкая эозинофилия, которая быстро и самостоятельно разрешается. Для ХЭП характерен постоянный умеренный эозинофильный лейкоцитоз. При ОЭП отмечается эозинофилия, резко нарастающая до высоких цифр (до 25%) и столь же стремительно регрессирующая на фоне терапии глюкокортикостероидами.
- Аллергический бронхолегочный аспергиллез. Обусловлен гиперчувствительностью больных к грибкам рода аспергилл. Патогенез сходен с аллергическими патологиями (IgE-опосредованная реакция). Эозинофилия умеренная, возникает только в фазу обострения. В период ремиссии уровень эозинофилов находится пределах нормальных значений.
- Синдром Черджа-Стросса. Эозинофильный гранулематоз с полиангиитом ‒ тяжелое заболевание неизвестной этиологии из ряда системных васкулитов, поражающее несколько внутренних органов. Эозинофильный лейкоцитоз наиболее высокий среди всех легочных эозинофилий, в период рецидива может доходить до 50%.

Болезни крови
Во время некоторых злокачественных гематологических заболеваний в крови наблюдается повышенный уровень эозинофилов с разным патогенетическим механизмом. При миелопролиферативных патологиях (остром и хроническом эозинофильном лейкозе, хроническом миелолейкозе), агрессивном системном мастоцитозе эозинофилия обусловлена опухолевой (клональной) пролиферацией эозинофильного ростка кроветворения.
Эозинофилия нарастает медленно, в течение нескольких лет. При мастоцитозе достигает умеренных значений, при лейкозах – выраженных (до 60-70%). Уменьшается очень медленно, под действием химиотерапии. Кроме периферической крови, эозинофилия наблюдается также в миелограмме (мазке пунктата костного мозга). Для лейкозов существует специфичный лабораторный признак ‒ одновременное увеличение эозинофилов и базофилов (базофильно-эозинофильная ассоциация).
При лимфогранулематозе и неходжкинских лимфомах эозинофилия возникает вследствие продуцирования лимфатическими клетками цитокинов (в том числе интерлейкин-5), которые стимулируют пролиферацию нормальных эозинофилов. Эозинофильный лейкоцитоз умеренный, медленно нарастающий.
Заболевания ЖКТ
Эозинофилия сопровождает некоторые болезни органов пищеварения. К ним относят эозинофильный эзофагит, гастрит и энтероколит. Морфологическим субстратом является инфильтрация эозинофилами стенок пищевода, желудка, кишечника. Патогенез до сих пор остается предметом дискуссий.
Предполагается, что у наследственно предрасположенных лиц воздействие пищевых аллергенов на слизистую оболочку вызывает активацию антиген-презентирующих клеток (Т-лимфоцитов), вырабатывающих интерлейкины и эотаксин-3. В результате этого происходит миграция эозинофилов и инфильтрация ими слизистой оболочки органов ЖКТ. Эозинофильный лейкоцитоз обычно легкий и наблюдается только во время выраженного обострения заболевания. Высокая концентрация эозинофилов в биоптате слизистых, напротив, встречается постоянно.
Эндокринопатии
Некоторые гормоны, например, глюкокортикостероиды (гормоны коры надпочечников), стимулируют апоптоз (запрограммированную клеточную гибель) эозинофилов. Поэтому заболеваниям, сопровождающимся снижением уровня глюкокортикостероидов, сопутствует эозинофилия. К таким патологиям относятся первичная надпочечниковая недостаточность (болезнь Аддисона), врожденная дисфункция коры надпочечников, а также множественные эндокринопатии, такие как синдром Шмидта, пангипопитуитаризм. Степень эозинофилии легкая. Количество эозинофилов быстро нормализуется после введения глюкокортикоидов.
Иммунодефицитные состояния
Эозинофилия встречается при, так называемых, первичных иммунодефицитах – тяжелых болезнях с высокой летальностью, обусловленных генетическим дефектом одного или нескольких компонентов иммунной системы (клеточных, гуморальных реакций, фагоцитоза и пр.). Такими заболеваниями являются синдром Вискотта-Олдрича и синдром Джоба (гипер-IgE-синдром). Эозинофилия, вероятно, связана с аномальной гиперпродукцией иммуноглобулина Е. Уровень эозинофилов в тканях и крови очень высокий (до 60%), не поддается коррекции.
Злокачественные новообразования
Некоторые опухоли, особенно аденокарциномы легких, органов пищеварительной и мочеполовой системы, имеют способность к выработке эозинофильного хемотаксического фактора, стимулирующего костномозговую продукцию эозинофилов. При таких заболеваниях эозинофильный лейкоцитоз нарастает медленно, достигает высоких значений (до 20-40%). Концентрация эозинофилов периферической крови возвращается к норме после долгой химиотерапии или хирургического удаления злокачественного образования.
Диагностика
Эозинофилия выявляется при подсчете лейкоцитарной формулы клинического анализа крови. Так как спектр патологий, сопровождающихся эозинофилией, довольно широк, при впервые выявленных изменениях в анализах необходимо обратиться к врачу-терапевту. Для подтверждения заболевания, вызвавшего эозинофилию, с учетом клинических и анамнестических данных назначается обследование, которое может включать:
- Анализы крови. Определяется уровень эритроцитов, лейкоцитов, тромбоцитов. Проверяется наличие специфических антител к гельминтам, грибкам, антицитоплазматических антител (ANCA), концентрация некоторых гормонов (кортизола, паратгормона, эстрогенов, андрогенов). Проводится генетическое исследование на первичные иммунодефициты, а также иммунофенотипирование, иммуногистохимический анализ клеток крови для обнаружения специфических опухолевых антигенов (CD-маркеров).
- Аллергодиагностика. Для выявления аллергена выполняются различные аллергопробы – кожные (скарификационные, аппликационные, прик-тесты), провокационные (назальные, ингаляционные, конъюнктивальные), прямой и непрямой базофильный тесты. Методом ИФА измеряется уровень иммуноглобулина E (IgE).
- Исследование мокроты. Осуществляется микроскопическое исследование мокроты для изучения клеточного состава (количества эозинофилов, наличия кристаллов Шарко-Лейдена, спиралей Куршмана), выявления личинок гельминтов. Проводится бактериологический, микологический посев мокроты с определением чувствительности к антибактериальным и противогрибковым препаратам.
- Рентгенологические исследования. Одним из наиболее информативных методов диагностики легочных эозинофилий считается рентгенография грудной клетки. На снимках обнаруживаются летучие (мигрирующие) эозинофильные инфильтраты в виде участков затемнения. При аллергическом бронхолегочном аспергиллезе могут быть видны бронхоэктазы, фиброз верхних отделов легких.
- Эндоскопия. При подозрении на эозинофильное поражение органов желудочно-кишечного тракта проводятся фиброгастродуоденоскопия и фиброколоноскопия со взятием биопсийного материала. Для морфологической картины, помимо эозинофильной инфильтрации, характерен фиброз собственной пластинки слизистой оболочки.
- Спирометрия. При поражении дыхательной системы выполняется оценка функции внешнего дыхания. Измеряется степень проходимости бронхов мелкого и среднего калибра, растяжимость легочной ткани. Для пациентов с бронхиальной астмой типично уменьшение объема выдыхаемого воздуха (индекс Тиффно) и улучшение дыхательной функции после фармакологической пробы с сальбутамолом. При легочных эозинофилиях наблюдается снижение жизненной емкости легких.
- Гистология. С целью подтверждения синдрома Черджа-Стросса берется биопсия легкого. Отмечаются периваскулярные эозинофильные инфильтраты. Для изучения морфологической картины костного мозга (в случае подозрения на лейкоз) прибегают к стернальной пункции и трепанобиопсии. Обнаруживаются гиперплазия гранулоцитарного ростка кроветворения, гиперклеточность за счет эозинофильных миелобластов.

Коррекция
Самостоятельная коррекция эозинофилии невозможна. Для нормализации уровня эозинофилов необходимо бороться с причиной. Если эозинофилия легкая, связана с приемом ЛС или вакцинацией либо приходится на период реконвалесценции – беспокоиться не стоит. Нужно понаблюдать кровь в динамике через 7-10 дней. При обнаружении стойкой или высокой эозинофилии в анализе крови следует обратиться к специалисту, чтобы тот на основании осмотра, жалоб, анамнеза провел диагностический поиск этиологического фактора и назначил соответствующее лечение. Для терапии большинства болезней, сопровождающихся эозинофилией, используются лекарственные препараты из группы антигистаминных средств или глюкокортикостероидов.
Прогноз
Только по одному лишь эозинофильному лейкоцитозу в крови невозможно предсказать риск возникновения тех или иных последствий для здоровья и жизни человека. Прогноз всегда определяется основным заболеванием и своевременностью его диагностирования – он может варьироваться от благоприятного при аллергическом конъюнктивите до высокой вероятности летального исхода при злокачественных новообразованиях или миелопролиферативных патологиях. Поэтому любое превышение референсных значений эозинофилов в клиническом анализе крови требует тщательного обследования для установления причины.
2. Дифференциальный диагноз внутренних болезней: Алгоритмический подход/ Хили П.М., Джекобсон Э.Дж. — 2014.
4. Синдромная диагностика и базисная фармакология заболеваний внутренних органов. В 2 томах, т. 2/ под ред. Г.Б. Федосеева, Ю.Д. Игнатова. – 2004.
Эозинофилия — лечение в Москве
| Процедуры и операции | Цена |
Комментарии к статьеПервый раз мы слали кровь, когда дочь заболела в 2 месяца. У нас была небольшая простуда. По анализу крови эозинофилов было 13 (сдавали общий анализ крови-31. 05. 2017) врачи все списали на аллергию, хотя внешних признаков я не заметила. За тем перед прививкой сдали кровь (16 июня 17-ЭО-1). В 10 месяцев мы попали в больницу. Ребенок откусил часть листа растения малочай. Пробыли мы стационаре сутки (был небольшой ожог неба) из лечения пили антигистаминные. По общему анализу крови Э/О-9 (сдавали в стационаре 30. 01. 2018) в крови было воспаление и нам сказали пересдать кровь в ПК по месту жительства для принятия решения о назначении антибиотика, мы стали кровь 01. 02. 2018-Э/О в крови стало 23. Врач сказала, что это аллергическая реакция. Затем для очередной прививки сдаем кровь 20. 02. 2018 –ЭО-25. Затем опять перед прививкой сдаем кровь уже в сентябре ЭО-43. Назначили 10 дней попить антигистаминные, анализы на яйцеглист, мазки из носа на ЭО, каптограмму. Через 10 дней пересдали общий анализ крови ЭО-46, все остальное в норме. После этого нам назначили: УЗИ брюшной полости и почек (по результатам оказалась увеличенная селезенка-63*46, структура однородная, очаговые изменения не выявлены. V. Lienalis не расширена, остальные органы без патологий), Ренгрен грудной клетки (ренгрен патологий не выявил), Сдали анализы на Белок С, Ревматойдный фактор, Антитела к лямблиям все в норме. Имунноглобулин Е общий-1790 МЕ/мл (норма более 60 МЕ /мл), По Биохимическому анализу крови АСТ-82 Ед/л, при норме 5-34, остальные показателе в норме. Также сдали анализ на Опистархории, токсокар, трихинеллу, эхинококк класса IgG. По эхинококку результат положительный (2, 17 при норме не более 0, 90). Отправили нас в инфекционку, зав отделением назначила супрастин 7 дней и немозол 120 ед (6 мл-10 дней). Через 10 дней (30 октября сдали анализ –ЭО-5, по анализу по определению антител к эхинококку 2, 46 (увеличились за время лечения) параллельно, я нашла другого врача (узнать альтернативное мнение) мне посоветовали врача, которая ранее возглавляла инфекционную больницу, сейчас ей 86 лет, взрослого инфекциониста паразитолога, с многолетним опытом. Она принимает в платном центре. Она поставила под сомнение правильность лечения, написала, что выявили антитела класса G к эхинаккоку, что свидетельствует о давнем инфицировании, что у ребенка в 1. 8 месяцев маловероятно, антитела будут в крови всю оставшеюся жизнь и лечению не подлежат. Она обратила внимание, что по биохимии уровень АСТ значительно выше нормы, сказала ложиться в стационар на лечить печень. Мы снова переслали ОАК И биохимию. Кровь сдали 28. 11. 2018 (почти через месяц после 10 дневного лечения немозолом) уровень АСТ стал 42 (чуть выше нормы). Зато ЭО-31 ( ( ( (. Пошла я опять в детскому инфекционисту, назначила она пропить немозол еще 18 дней. Я постоянно спрашивала про кисты, о которых много читала, врач сказала, что их возможно не видно, спрашивала про МРТ И Кт, врач не видела в этом смысла. Сходила я к гемотологу с дочкой. Она сказала, что у ребенка либо такая особенность (Лейкемотоидная реакция изонофильного типа) либо глистная инвазия (эхинококковая), ссылаясь на диагноз инфекциониста. Заболеваний крови нет, сообщила она, про которые я думала (уже думала самое плохое). Все остальные показатели крови в норме, кроме ЭО. После окончания лечения (18 дней пили немозол) 09. 01. 2019 сдали ОАК –ЭО-1, 48 при норме 0, 5-5. По Биохимии AST-48 (5-34 норма). Антитела к эхиноккоку уменьшились до 1, 40 (при норме 0, 85) сдали там же анализ на аскарид тем же методом. 4, 39 при норме (0, 85) я вообще уже ничего не понимала. Через 2 недели повторяем общий анализ крови – ЭО-снова 31. Опять нам прописывает врач немолоз по 6 мл 28 дней. Пьем. Кровь сдаем 26. 02. 2019 После сдаем ОАК ЭО-11, лимфоциты повышены 4, 88 (норма 1, 09-2, 99), АСТ-51 (при норме до 31). Кровь сдаем на антитела к паразитам по эхинакокку 0, 81 при норме 0, 85 (получается после такого курса немозола анализ крови показал, что нет эхинококка, правда на аскарид в этот раз не сдавали). 13 марта сдаем общий анализ –ЭО-4, 19 апреля ЭО-9. 20 апреля УЗИ брюшной полости. Заключение –эхоструктурных изменений не выявлено. Все органы в норме, не увеличены. 3. 07 сдаем кровь –ЭО 33, 6 (при норме 1-5), лимфоциты увеличены 3, 86 (1, 09-2, 99) хочу отметить, что у ребенка появилась аллергия на укусы комаров. Большие, плотные блямбы. , вот на момент анализа они были, плюс еще на следующий день обнаружила остриц в кале. Пили настой трав от глистов. Результаты анализа получили 26 июля от 03. 07 (были в отъезде), 27 июля поехали с Десткую Ивано-Матренинскую больницу пересдали кровь. ЭО-22 (компьютер посчитал 20) лаборант пересчитывала в ручную, сказала каких –то патогенных клеток нет, нейтрофилы п/я 2, с/я-34, лимфоциты-36, моноциты-6. У дочки сейчас в месте укуса комара, как бы покраснение и в месте прокола небольшие прыщики с нагноением. Сейчас пьем Зодак. Сдали анализы опять в диагностическом центре на паразитов Да, интересно пришли к адекватному результату. У нас врачи даже особо не заинтересовались этой патологией-я поняла, что найти истинную причину очень сложно-почти что пальцем в небо. Или лечить одновременно все возможные причинные направления. Аллергия Аллергия – хроническое заболевание, возникающее вследствие неадекватной реакции организма на попадание в него потенциально безопасных веществ. Развивается при повторном контакте с таким веществом, проявляясь все ярче и ярче с каждой последующей встречей. При отсутствии лечения приводит к осложнениям, ухудшает общее состояние пациента, снижает качество его жизни. Избежать этого поможет своевременная явка на консультацию к аллергологу и соблюдение данных специалистом рекомендаций. О заболеванииТермин «аллергия» в переводе с греческого означает дословно «реакция на чужое». Она возникает строго при соблюдении трех условий:
Сегодня болезни аллергической природы приобрели характер эпидемии – ими страдает порядка 30% людей, преимущественно жители больших городов – крупных промышленных центров с высокой степенью загрязненности воздуха. Дети болеют чаще, взрослых мужчин и женщин аллергия поражает с одинаковой частотой. В зависимости от причинного фактора выделяют аллергию таких типов:
Учитывая условия, в которых реакция гиперчувствительности развилась, различают 3 вида аллергии:
Попадая в организм разными путями (с вдыхаемым воздухом, пищей, инъекционно, при прямом контакте), аллергены поражают разные органы и системы, что проявляется соответствующей симптоматикой. На основании этого критерия выделяют такие группы аллергических болезней:
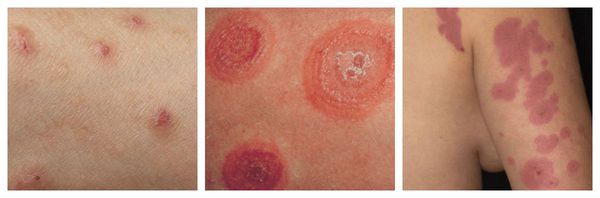
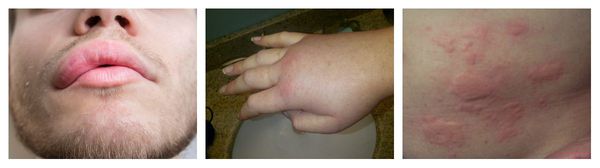
СимптомыПризнаки аллергии у взрослых и детей зависят от того, какой орган стал мишенью для данного провоцирующего вещества: 1. Аллергодерматозы характеризуются сухостью, зудом, шелушением, покраснением кожи, пятнисто-папулезной или другого характера сыпью в области прямого контакта с аллергеном либо по всему телу. Для острых аллергических реакций характерно образование крупных пузырей с последующим самопроизвольным их вскрытием и образованием открытых ран. 2. При поражении органов дыхательной системы у пациента возникают:
Если аллергическая реакция выражена, страдает и общее состояние пациента – он испытывает слабость, головокружение, быстро устает, становится раздражителен, плохо спит ночью. Перечисленные выше симптомы аллергии у взрослых возникают строго после контакта с определенными веществами (например, нанесения на кожу духов, вдыхания пыльцы ромашки или употребления арахиса), а при отсутствии его воздействия на организм пациент чувствует себя хорошо и не испытывает неприятных ему ощущений. В тяжелых случаях развивается анафилактическая реакция, последней стадией которой является анафилактический шок – состояние, угрожающее жизни пациента, характеризующееся падением артериального давления, нарушением дыхания, потерей сознания, а при неоказании медицинской помощи – остановкой дыхания и кровообращения с последующим летальным исходом. ПричиныПричиной аллергии у взрослых и детей может стать абсолютно любое химическое соединение, которое при попадании в организм расценивается им как чужеродное, опасное, и вызывает реакцию иммунной системы, направленную на то, чтобы это соединение обезвредить. Наиболее часто аллергию вызывают:
При первичном контакте с аллергеном активируется иммунная система, формируются специфические антитела – иммуноглобулины. Когда «чужеродное» вещество поступает в организм повторно, срабатывает иммунологическая память – иммунитет «узнает» аллерген, стремительно вырабатывает огромное количество иммуноглобулинов, синтезирует ряд биологических веществ (медиаторов аллергии), чтобы потенциально опасное соединение связать и вывести из организма. Именно медиаторы обусловливают появление у пациента тех или иных признаков и симптомов аллергии. Получить консультациюЕсли у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья. Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону: Лекарственная аллергия — симптомы и лечениеЧто такое лекарственная аллергия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Воронцовой Ольги Анатольевны, аллерголога со стажем в 21 год. Над статьей доктора Воронцовой Ольги Анатольевны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
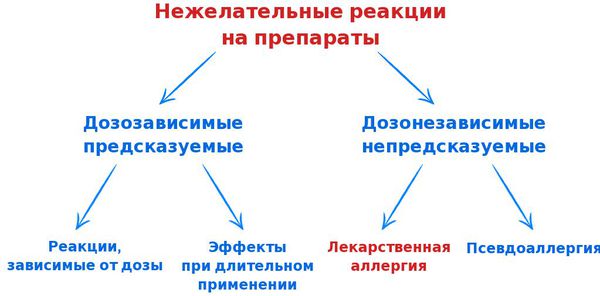
Определение болезни. Причины заболеванияЛекарственное средство (препарат, лекарство) — это природное или искусственно созданное вещество (смесь веществ), представленное в форме таблетки, раствора или мази, которое предназначено для лечения, профилактики и диагностики заболеваний. Прежде чем препараты допускают к использованию, они проходят клинические исследования, в ходе которых выявляются их лечебные свойства и побочные эффекты. С древних времён люди для спасения своей жизни и избавления от страданий использовали различные природные лекарственные средства, которые содержались в растениях или животном сырье. С развитием такой науки, как химия, выяснилось, что целебные свойства этих средств заключаются в определённых химических соединениях, которые избирательно воздействуют на организм. Постепенно эти «лечебные» соединения стали синтезировать в лабораторных условиях. В связи с возникновением всё большего количества лекарств и широкого их применения для лечения разных патологий всё чаще стали возникать нежелательные реакции на препараты. Их можно разделить на две основные группы:
Также нежелательные реакции подразделяют на четыре типа:
Лекарственная аллергия — это реакция организма, связанная с повышенной чувствительностью к препарату, в развитии которой участвуют механизмы иммунной системы. [2] Аллергическую реакцию на препараты также называют лекарственной гиперчувствительностью.
В настоящее время количество пациентов, обращающихся к аллергологам в связи с предполагаемой аллергией на медикаменты, неуклонно растёт. Вызвать лекарственную аллергию может любой препарат. [10] К лекарствам, чаще всего вызывающим аллергические реакции, относят:
Факторы риска лекарственной аллергии:
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья! Симптомы лекарственной аллергииАллергия на лекарства может возникать на любых участках тела и в любых органах. Выраженность симптомов варьирует от минимального дискомфорта до жизнеугрожающих состояний, а их продолжительность — от нескольких минут до недель или месяцев. Выделяют три группы симптомов лекарственной аллергии:
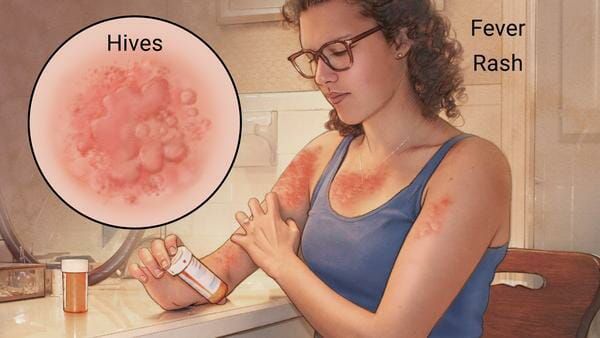
Наиболее частые проявления лекарственной аллергии:
При лекарственной аллергии возможны нарушения различного характера:
СИСТЕМНЫЕ ПОРАЖЕНИЯАнафилаксия — серьёзная жизнеугрожающая системная реакция гиперчувствительности. Она возникает буквально через несколько минут или часов после проникновения аллергена. Об анафилаксии свидетельствует появление двух и более следующих симптомов:
Ещё одним вариантом течения анафилаксии является острое изолированное снижение АД, также возникающее через несколько минут или часов после приёма препарата-аллергена. Систолическое (верхнее) давление взрослых снижается ниже 90 мм рт. ст. или более чем на 30% от исходного давления. Уровень АД детей и его снижение зависит от возраста. Довольно часто аналогичные симптомы могут указывать на неаллергическую анафилаксию. Её лечение также не отличается от купирования аллергической анафилаксии. Разница лишь в том, что истинный анафилактический шок протекает намного тяжелее, а риск летальности выше. Острые тяжёлые распространённые дерматозы:
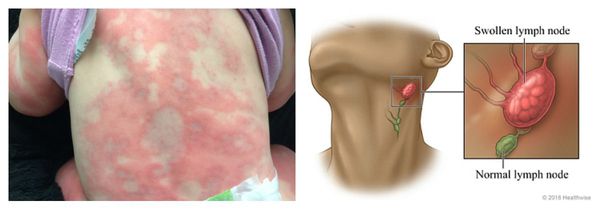
Сывороточная болезнь — аллергическая реакция, которая длится несколько дней или недель. Возникает после введения гетерологичных сывороток и применения пенициллинов, цитостатиков, сульфаниламидов (противомикробных препаратов) и НПВС. Первые проявления возникают спустя 1-3 недели от начала лечения. К ним относятся: сыпь, лихорадка, боль в крупных суставах и увеличение лимфоузлов. Реже аллергия сопровождается синдромом Гийена — Барре, гломерулонефритом (повреждением почечных клубочков), поражением периферических нервов и системным васкулитом.
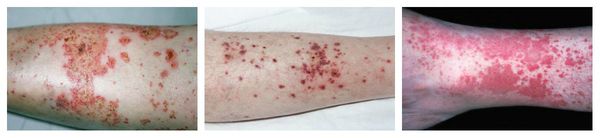
Системный лекарственный васкулит — аллергическая реакция, при которой на коже нижних конечностей и крестце возникает симметричная геморрагическая сыпь. Одновременно с этим появляется лихорадка, недомогание, боль в мышцах и анорексия. При более тяжёлом течении поражаются суставы, почки и желудочно-кишечный тракт. В редких случаях в лёгких появляются инфильтраты (скопления крови и лимфы), и нарушается функционирование нервных волокон (проявляется слабостью в мышцах и болью в поражённой области тела). Лекарственно-индуцированный волчаночный синдром — аллергическая реакция, симптомы которой похожи на проявления системной красной волчанки. Отличие заключается в отсутствии «бабочки» на щеках (встречается крайне редко). Течение такой аллергии благоприятное. Она может проявляться болью в суставах и мышцах с увеличением размеров печени и нарушением функции почек (гломерулонефрит). После отмены препарата-аллергена состояние пациента улучшается спустя несколько дней или недель. Лекарственная лихорадка — нежелательная реакция, отличающаяся от других лихорадок сохранением относительно хорошего самочувствия несмотря на высокую температуру и потрясающие ознобы. Исчезает спустя 2-3 для после отмены лекарства-аллергена, но в случае его повторного применения появляется спустя несколько часов. Синдром лекарственной гиперчувствительности (DRESS-синдром) — потенциально жизнеугрожающая реакция на лекарственные средства, при которой возникает кожная сыпь и лихорадка, происходит увеличение лимфоузлов, развивается гепатит и другие системные поражения, а также повышается уровень лейкоцитов и эозинофилов в крови. Перечисленные симптомы могут развиваться от одной недели до трёх месяцев и продолжаться около нескольких недели даже после отмены препарата-аллергена.
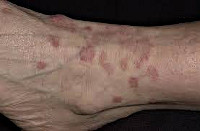
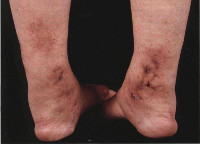
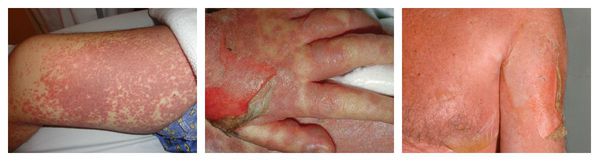
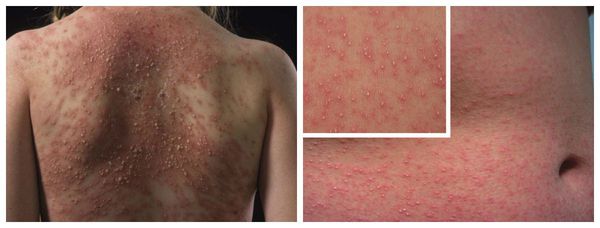
КОЖНЫЕ ПОРАЖЕНИЯМакулопапулезные высыпания — зудящая сыпь, которая внезапно появляется спустя 7-10 суток от начала приёма лекарства. Возникает преимущественно на туловище. Может перерасти в синдром Стивенса — Джонсона и синдром Лайелла. Провоцирующие препараты: пенициллины, НПВС, сульфаниламиды и противосудорожные препараты. Крапивница — единичные или множественные волдыри различного размера и локализации, способные сливаться и сопровождаться ангиоотёком. Как правило, сыпь исчезает бесследно. Провоцирующие препараты: НПВС, ингибиторы АПФ, рентгеноконтрастные (йодосодержащие) вещества, витамины группы В, наркотические анальгетики, сульфаниламиды, пенициллины и другие антибиотики. Ангиоотёк — безболезненный при прикосновении отёк различной локализации с чёткими границами, который иногда сопровождается сыпью как при крапивнице и кожным зудом.
Аллергический васкулит — воспаление сосудистых стенок, которое сопровождается симметричными высыпаниями в виде мелких кровоизлияний на коже голеней (как правило, в нижней трети), ягодиц и рук. При этом кожа лица и шеи остаётся без изменений. Провоцирующие препараты: сульфаниламиды, барбитураты, соли золота и йодосодержащие препараты.
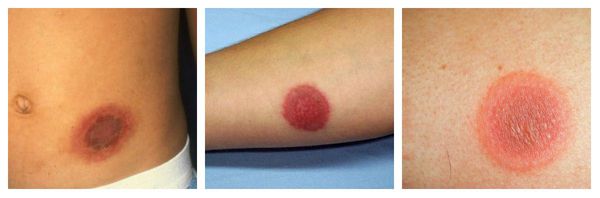
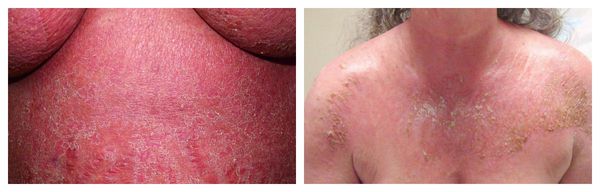
Контактный аллергический дерматит — аллергическое поражение кожи, возникающее в месте воздействия лекарства, которое проявляется эритемой, отёком, иногда появлением везикул и булл. В некоторых случаях возможно распространение воспаления на участок кожи, не контактировавший с лекарственным средством. Провоцирующие препараты: неомицин, левомицетин, сульфаниламиды, бензокаин, пенициллин и другие антибиотики. Фиксированная эритема — воспалительное аллергическое высыпание в виде эритем, булл или отёчных бляшек разных размеров с чёткими конурами. Оно может возникнуть снова даже после кажущегося улучшения. Через два часа после повторного применения причинно-значимого лекарства высыпания появляются ровно на том же месте и сохраняются примерно 2-3 недели, оставляя хроническую поствоспалительную пигментацию. Провоцирующие препараты: тетрациклины, барбитураты, сульфаниламиды и НПВС.
Фотодерматиты — аллергические высыпания в виде покраснения, возникающие на открытых участках тела, иногда сопровождающиеся появлением везикул и булл. Провоцирующие средства: препараты местного действия, в том числе и добавленные к мылу галогенизированные фенольные соединения, ароматические вещества, НПВС, сульфаниламиды и фенотиазины. Феномен Артюса — Сахарова — местная аллергия в виде инфильтрата, абсцесса или фистулы, которая появляется через 7-9 дней или 1-2 месяца после контакта с лекарственным средством. Провоцирующие препараты: гетерологичные сыворотки и антибиотики, а также инсулин (спустя 1-2 месяца после его введения). Эксфолиативная эритродермия — жизнеугрожающее распространённое поражение кожи (занимает более 50% её поверхности), представленное покраснением, инфильтрацией и обширным шелушением. Провоцирующие средства: препараты мышьяка, ртути и золота, пенициллины, сульфаниламиды и барбитураты.
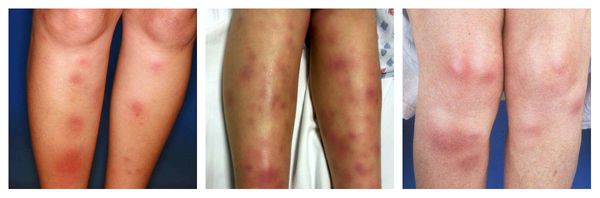
Узловатая эритема — аллергическая реакция в виде симметричных и болезненных при прикосновении подкожных красных узлов разного размера, которые обычно возникают на передней поверхности голеней. Может сопровождаться небольшим повышением температуры, недомоганием, болями в мышцах и суставах. Провоцирующие средства: сульфаниламиды, оральные контрацептивы, пенициллины, барбитураты, препараты брома и йода.
Острый генерализованный экзантематозный пустулёз — аллергическая реакция кожи, при которой на фоне покраснений возникают гнойничковые высыпания. Протекает с повышением температуры до 38°C и количества лейкоцитов в крови. Исчезает через 10-15 суток после отмены лекарства-аллергена. Провоцирующие препараты: блокаторы кальциевых каналов (дилтиазем), сульфаниламиды, аминопенициллины (ампициллин, амоксициллин) и макролиды.
ПОРАЖЕНИЯ ДРУГИХ ОРГАНОВ И СИСТЕМПомимо перечисленных клинических проявлений при лекарственной аллергии могут возникнуть:
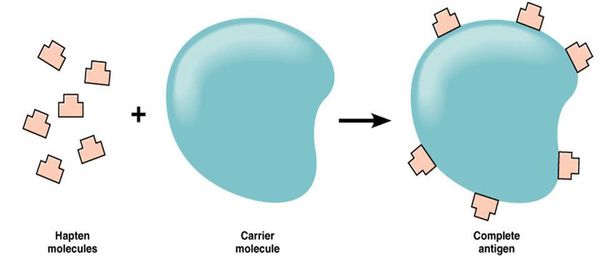
Патогенез лекарственной аллергииБольшинство лекарств — это простые химические вещества небелковой природы, которые подвергаются метаболическим превращениям в организме. Если в результате биотрансформации препарата образуется вещество, которое способно соединяться с белком организма, то создаётся предпосылка для сенсибилизации — повышения чувствительности организма к чужеродным веществам (антигенам). Так как в иммунологическом отношении лекарства являются неполноценными антигенами (т. е. гаптенами), то для сенсибилизирующего действия они должны превратиться в полный гаптен.
В связи с этим для развития лекарственной аллергии необходимы, по меньшей мере, три этапа:
При развитии иммунного ответа на лекарственные препараты продуцируются гуморальные антитела (в том числе IgE) и сенсибилизированные Т-лимфоциты. ЛА зачастую развивается после повторного приёма препарата. В редких случаях сенсибилизация не происходит, и аллергическая реакция возникает после первого применения лекарства. Такие ситуации относятся к псевдоаллергиям из-за отсутствия третьего этапа — развития иммунной реакции. [9] Классификация и стадии развития лекарственной аллергииЛекарственную аллергию можно классифицировать по механизму её развития. [2] Источник https://www.krasotaimedicina.ru/symptom/blood/eosinophilia Источник https://www.smclinic.ru/diseases/allergiya/ Источник https://probolezny.ru/lekarstvennaya-allergiya/ |