Хронический синусит

Воспаление околоносовых пазух — распространенное заболевание. В острой форме оно проявляется обильным насморком, температурой, отеком, а в хронической стадии признаки смазаны, клиническая картина не ясная. Болезнь коварна тем, что даже легкая простуда вызывает обострение, а лечение длится долго. До сих пор остается нерешенным вопрос, как эффективно вылечить хронический синусит, не прибегая к операции.
Что такое хронические синуситы по определению ? Это воспаление придаточных околоносовых пазух, при котором не менее 3 месяцев сохраняются 2 и более симптома — заложенность носа, выделения из носовых ходов, а также головные боли и снижение обоняния.
Причины развития заболевания
Хронические воспалительные процессы в придаточных пазухах носа часто являются последствием перенесенного острого риносинусита. Но одних только патогенных микроорганизмов для развития хронического синусита недостаточно. Для поддержания постоянного воспаления должно возникнуть нарушение оттока содержимого из пазухи. Есть несколько факторов, которые негативно влияют на дыхательный аппарат человека, поддерживая воспаления в полости носа и околоносовых пазухах:
- Вредная окружающая среда (химические вещества, курение, другие раздражители).
- Особенности анатомии носа (деформация носовой перегородки, гипертрофия средней или нижней раковин носа, кисты пазух )
- Различные виды хронического ринита.
- Непереносимость нестероидных противовоспалительных препаратов.
- Осложнения после инфекционных заболеваний.
- Аллергические реакции.
- Слабый иммунитет.
- Увеличение и воспаление аденоидов.
- Обратный заброс кислоты желудка (рефлюкс) в пищевод.
По современным данным считается, что главную роль в развитии хронического риносинусита играют нарушения, возникающие в средних носовых ходах. Данная область изначально является достаточно узкой и сложной с точки зрения анатомии, и патологический процесс в ней предрасполагает к развитию постоянного воспаления. Затруднения оттока содержимого по среднему носовому ходу способствуют размножению патогенных бактерий и длительному их нахождению на слизистой оболочке. Большую роль в возникновении хронического течения синусита играют иммунодефицит и аллергический ринит. Под воздействием аллергенов возникает длительный отек слизистой, в том числе в области естественного соустья придаточной пазухи.
В настоящее время возрастает распространенность стоматологических причин хронического риносинусита. В этом случае он называется одонтогенным. Он может развиться повреждения верхнечелюстной пазухи при удалении зубов или попадания туда пломбировочного материала при лечении корневых каналов зуба. 1
Симптомы хронического синусита
Сильных выделений из носа при текущем заболевании не будет. Явные признаки проявят себя только в периоды обострения. В большинстве случаев человек не может определить давность возникновения первых признаков болезни. Исключение составляют случаи хронического риносинусита после лечения у стоматолога. Но даже при таком вялотекущем процессе есть основные симптомы хронического синусита:
- длительные выделения из носа;
- отеки в местах скопления гноя;
- периодическая давящая головная боль;
- потеря вкуса и обоняния;
- неприятный запах при дыхании и разговоре; ;
- общая слабость, сильная утомляемость.
Во время обострения хронического синусита имеющиеся проявления нарастают, могут присоединиться общие симптомы: повышение температуры, интенсивные боли в области пораженных пазух, нарушения сна. После стихания обострения основные проявления уменьшаются, прекращается головная боль, но сохраняется периодическая или постоянная заложенность носа. Большинство людей продолжают беспокоить выделения из носа, а также неприятное чувство постоянного стекания слизи в носоглотке.
Для определения степени тяжести риносинусита существует визуальная аналоговая шкала (ВАШ). Она представляет собой горизонтальную линию 10 см, на которой больному предлагается указать вертикальной чертой, насколько его беспокоят проявления заболевания от 0 до 10 см (баллов). Соответственно 0 баллов означают, что симптомы болезни отсутствуют, а 10 баллов, что состояние настолько плохое, насколько это можно себе представить. Легкой формой синусит считается при оценке по ВАШ 0–3 балла, при среднетяжелой форме количество баллов составляет 4–7, а тяжелое заболевание характеризуется выраженностью проявлений от 8 до 10. 2
Формы заболевания
В зависимости от локализации процесса, различают следующие виды болезни:
- — воспаление в пазухах верхней челюсти; — воспаление в клиновидных синусах; — воспаление в лобных пазухах; — воспаление в решетчатой кости.
На долю верхнечелюстных синуситов приходится 56–73%.
Инфекция может скопиться только в одной из пазух, в нескольких с одной стороны лица или заполнить все пазухи одновременно. Слизистая носа и пазух в норме всегда влажная за счет вырабатываемой жидкости. Она помогает собирать попавшие с воздухом микробы и выводить через ходы наружу. Когда же возникает воспаление, производство жидкости ускоряется, а отека она не полностью выходит в полость носа. Застоявшаяся слизь с собранными микробами остается на месте и вызывает развитие воспаления. Симптомы хронического синусита у взрослых сохраняются через двенадцать недель после первых признаков заболевания. Хронический риносинусит может сопровождаться образованием полипов (хронический полипозный риносинусит).
Синусит у детей практически не отличается признаками от взрослых. Но выраженность его четче, осложнений дает больше. Он часто провоцируется воспаленными аденоидами и проявляется упорным кашлем и увеличенными лимфоузлами шеи. Иммунитет ребенка еще не научился справляться с подобными состояниями.
Какие осложнения может вызвать хроническая форма
Инфекционные процессы в синусах часто оказывают негативное влияние на ткани вокруг себя и отравление организма в целом. Микробы проникают в кровь, вызывая слабость и головокружение, могут стать причиной остеомиелита.
Кроме того, распространены следующие формы осложнений:
- воспаления глаз (слезных каналов, конъюнктивы, зрительного нерва );
- отит и поражения горла (тонзиллит, ларингит и др.);
- болезни легких;
- кислородное голодание;
- сепсис, менингит.
Диагностика заболевания
Первое, что вызывает подозрение у врача — это заложенность носа и утолщение слизистой оболочки. С помощью специального инструментария доктор обследует органы, по совокупности симптомов поставит диагноз. Во время осмотра полости носа с помощью специального зеркала и осмотра с помощью эндоскопа обнаруживается расширение сосудов слизистой оболочки, ее отек. В носовых ходах, а также в месте соустья воспаленной пазухи выявляется патологическое содержимое. Такое же отделяемое обнаруживается на задней стенке носоглотки при осмотре полости рта.
Дополнительно применяются следующие виды обследований:
- Рентгенография;
- Ультразвуковое;
- Компьютерная томография;
- Пункция придаточных пазух носа.
Наиболее информативным методом диагностики является рентгеновская компьютерная томография (РКТ) околоносовых пазух. Она дает точное представление не только о характере и выраженности патологии, но и позволяет выявить инородные тела, анатомические особенности строения полости носа и придаточных пазух. РКТ необходима при планировании операции.
Обычное рентгенологическое исследование пазух в современных условиях не считается достаточно точным методом диагностики. Но оно может быть проведено при отсутствии РКТ. УЗИ околоносовых пазух также считается малоинформативным, но используется для диагностики риносинусита при беременности.
Пункцию пораженных пазух используют с диагностической или лечебной целью. Удаленное содержимое можно отправить на посев. Удаленное содержимое можно отправить на посев для выявления патогенных микроорганизмов и подобрать действующий на них антибиотик. 2
Методы лечения хронического синусита у взрослых
Лечение при хроническом синусите должно подбираться комплексно и индивидуально. Врач выбирает способ борьбы с болезнью, исходя из ее формы. Как лечить у взрослых хронический синусит, зависит от причины, вызвавшей это состояние. Если природа болезни — инфекция, не обойтись без антибиотиков. Антибактериальная терапия назначается только при обострении заболевания. Подбирать лекарство должен доктор. Если антибиотик не эффективен в течение 3–4 дней, его меняют.
Кроме того, используют:
- сосудосуживающие препараты;
- местные глюкокортикостероидные средства;
- муколитики;
- препараты растительного происхождения;
- процедуру промывания.
Курс лечения хронического синусита у взрослых занимает длительное время. Наиболее эффективными являются местные глюкокортикоиды, но их необходимо применять длительно, от 3 месяцев. Продолжительность приема и дозировку препаратов вам назначит врач. Строго соблюдайте его рекомендации.
Важный метод в терапии — промывание пазух. Применение носовых душей признано простым, безопасным и достаточно эффективным средством лечения хронического риносинусита, в особенности если проводилась операция. Для процедуры обычно используют изотонический раствор поваренной или морской соли. 3
В стационаре больному в одну ноздрю заливают антисептический раствор, а из другой содержимое отсасывается прибором. Для лечения хронического синусита в домашних условиях применяют аптечные средства, удобные для самостоятельного использования. Спрей Аквалор — используют в составе комплексной терапии этого заболевания. Он мягко удаляет вредные микробы из носовых ходов, открывая доступ воздуху, удаляет избыточное отделяемое. Аквалор можно применять детям с рождения (Аквалор Беби) и кормящим мамам (за исключением Аквалор Протект). Процедуру проводят несколько раз в день. 4 В линейке спреев имеются изотонические растворы — Аквалор Софт и Аквалор Беби, подходящие для длительного непрерывного применения. Они могут применяться как для ежедневного очищения полости носа, так и для промывания при насморке. При затяжном насморке можно использовать Аквалор Актив Софт. Благодаря пузырькам СО2 он способствует разрушению бактериальных пленок, которые являются причиной некоторых хронических заболеваний полости носа.
В случае, когда возникает аллергический синусит, назначают антигистаминные или глюкокортикостероидные препараты местные или системные. Как только исчезнет раздражитель, постепенно закончится реакция на него.
Если все лекарственные средства оказались неэффективными в борьбе с болезнью, то приходится прибегать к хирургическим способам лечения. Можно ли вылечить хронический синусит операцией? Да, если имеются анатомические аномалии строения или инородное тело — остатки стоматологических материалов. Хирургическое лечение понадобится и при наличии полипов. Во всех этих случаях проводится операция, где устраняются анатомические дефекты и измененные ткани, полипы, кисты, восстанавливается проходимость устьев носовых пазух. 5
Чем лечить хронический синусит у взрослых, если болезнь крайне запущена и угрожает жизни пациента? Есть очень действенный способ — пункция в месте очага воспаления. Шприцем извлекают гной через прокол, затем вводят обеззараживающее вещество. Облегчение наступает сразу же, давление на органы черепа прекращается.
Профилактика болезни
Чтобы не допустить подобное развитие событий, следите за своим здоровьем. Если появились признаки инфекционного заболевания, то не откладывайте визит к врачу. Гораздо проще вылечить легкую степень простуды, чем хроническую форму синусита.
Укрепляйте иммунную систему:
- Занимайтесь спортом;
- Правильно питайтесь;
- Употребляйте витамины;
- Соблюдайте гигиену рук и полости носа.
Возьмите за правило делать профилактические промывания в сезон простудных заболеваний спреем Аквалор.
Хронический гиперпластический пансинусит
Пациент, 38 лет, жалобы на заложенность носа, зависимость от сосудосуживающих капель.

Связанные услуги:
- Полисинусотомия
- Септопластика
- Септопластика: исправление искривления носовой перегородки
Жалобы
Пациент, 38 лет, обратился в клинику с жалобой на заложенность носа, зависимость от сосудосуживающих капель на протяжении 8 лет.
Осмотр и обследование
Было проведено эндоскопическое обследование полости носа: слизистая розовая, перегородка носа искривлена. В полости носа полипозная ткань, исходящая из-под средней носовой раковины, на 2/3 обтурирующая общий носовой ход с двух сторон. Носовое дыхание затруднено.
По остальным лор-органам патологии не было выявлено.
Была проведена компьютерная томография носа и придаточных пазух: мягкотканное образование в полости носа, субтотально затемнены все околоносовые пазухи, искривлена перегородка носа (см. фото 1).

Диагноз
Хронический гиперпластический пансинусит. Искривление перегородки носа.
Хирургическое лечение
Учитывая жалобы пациента, данные осмотра и компьютерной томографии, было рекомендовано хирургическое лечение: эндоскопическая полисинусотомия, септопластика.
Пациент прошел курс противовоспалительной терапии перед запланированным вмешательством. После полного предоперационного обследования пациент госпитализирован в стационар клиники. Оперативное вмешательство прошло под общей анестезией.
Первым этапом была выпрямлена перегородка носа.
Вторым этапом было удалено мягкотканное образование из общего носового хода. После чего, под эндоскопическим контролем, при помощи микроинструментов сформированы гаймороназальные соустья с обеих сторон поочередно. Через сформированные соустья верхнечелюстные пазухи осмотрены эндоскопом 70 градусов, удалено муцинозное содержимое.
Третьим этапом удалено мягкотканное образование из решетчатых клеток.
Четвертым этапом носолобные соустья расширены, удалено муцинозное содержимое. В полость носа установлены тампоны.
В ходе операции были взяты образцы удаляемого мягкотканного образования из полости носа с обеих сторон на гистологическое исследование (см. результат, фото 2).

Послеоперационный период
После операции пациент в течение суток наблюдался в условиях стационара. Пациенту проведено курсовое антибактериальное лечение.
Послеоперационный период протекал гладко. На следующие сутки после операции были удалены носовые тампоны. В течение последующих 5 суток у пациента были небольшие слизисто-геморрагические выделения из полости носа. Носовое дыхание значительно улучшилось ко 2 неделе после операции.
Отдалённые результаты лечения
Пациент осмотрен через 2 месяца после проведённого лечения. У пациента значительно улучшилось носовое дыхание.
Проведен огромный объем хирургического лечения, после которого пациент вновь обрёл свободное дыхание. Осуществлённый малоинвазивный эндоскопический доступ позволил минимизировать травматические послеоперационные явления и реабилитировать пациента настолько быстро, насколько это было возможно, учитывая объем лечения.
Своевременное обращение к врачу поможет сохранить Ваше здоровье.
Не откладывайте лечение, звоните прямо сейчас. Мы работаем круглосуточно в Москве.
Пансинусит
Пансинусит – это воспалительный процесс инфекционного характера, поражающий слизистую оболочку всех околоносовых пазух. К основным симптомам относятся лихорадка, боль в проекции придаточных пазух, затруднённое носовое дыхание, снижение обоняния, отделяемое из носа различного характера. Диагноз ставится с учётом данных риноскопии, пункции, ультразвукового исследования, КТ, МРТ параназальных синусов, а также бактериологического посева. Лечение проводится консервативно (антибиотики, физиотерапия, промывания синусов) или с помощью эндоскопических операций.
МКБ-10



Общие сведения
Пансинусит – это воспаление всех придаточных пазух носа: клиновидной (сфеноидит), верхнечелюстных (гайморит), лобных (фронтит), лабиринта решётчатой кости (этмоидит). Для пансинусита типична сезонность: большая часть людей заболевает в период осенне-зимних простуд и весеннего цветения. Острая форма воспаления околоносовых синусов выявляется в 2-4 раза чаще хронической. У детей синуситы сопровождают большинство патологий дыхательных путей. Основную группу больных составляют лица в возрасте от 4 до 35 лет. У лиц мужского пола пансинусит диагностируется незначительно чаще, чем у женщин – 53% от общего числа случаев.

Причины пансинусита
Ключевую роль в развитии острого воспаления придаточных синусов играет ОРВИ, вызванная респираторно-синцитиальной инфекцией, аденовирусами, парвовирусами. При хроническом течении болезни в качестве возбудителя чаще выступают бактерии: стафилококки, бета-гемолитические стрептококки, пневмококки. В последние годы увеличивается количество атипичных возбудителей, к которым относят различные грибки, микоплазму и хламидии. На формирование пансинусита оказывают влияние следующие факторы:
- Аномалии полости носа исинусов. Нарушение нормального оттока содержимого из полости пазух – ведущий этиологический фактор в формировании пансинусита. Это состояние наблюдается при дефектах костных стенок синусов, обуславливающих их сообщение между собой, наличии дополнительных перегородок в пазухах, сужении носовых ходов, слишком узких или широких синусах.
- Травматические воздействия. Повреждения средней и верхней трети черепа сопровождаются разрушением костных структур синусов, носовой перегородки, в результате чего развивается обтурация выводных протоков. Внедрение в синус инородных тел сопровождается формированием аналогичного состояния.
- Злокачественные или доброкачественные образования.Полипы, объёмные опухоли или кисты могут полностью или частично закрывать выходные отверстия, нарушая процесс естественного дренирования. Это приводит к задержке и инфицированию содержимого пазух.
- Хронические заболевания ЛОР-органов. Инфицированию способствуют частые риниты, наружные, внутренние, средние отиты, тонзиллиты. У детей большое значение имеет разрастание нёбных миндалин с последующим их воспалением (аденоидит).
Пансинусит чаще возникает на фоне снижения активности иммунитета. Это может быть связано с ВИЧ-инфекцией длительной антибактериальной терапией, сахарным диабетом. Реже воспаление пазух встречается при гемобластозах, онкологических патологиях, дыхательной недостаточности.

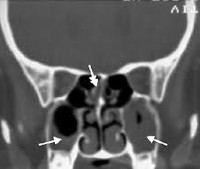
КТ ППН. Полипозный пансинусит. Отек слизистой оболочки верхнечелюстных пазух (красная стрелка), полиповидные образования в в/челюстных пазухах (синяя стрелка), выраженное снижение пневматизации полости носа (зеленая стрелка).
Патогенез
Полость носа с помощью узких ходов соединяется с семью околоносовыми синусами: парными верхнечелюстными, лобными и решётчатыми, одной клиновидной. Таким образом происходит регулярное очищение пазух от секрета желёз и микроорганизмов. Пусковым моментом в развитии пансинусита обычно служит вирусная инфекция верхних дыхательных путей. Воспалительный процесс провоцирует формирование отёка за счёт гиперсекреторной деятельности желёз и транссудации плазмы.
Очищение носовой полости путём высмаркивания способствует созданию давления около 65-85 мм рт. ст., в результате чего инфицированное содержимое проходит из носовых ходов в пазухи. Слизистая оболочка пазухи утолщается в несколько десятков раз, формирует подушкообразное выбухание, которое заполняет весь просвет, создаёт блокаду для естественного оттока. Благодаря отёку, нарушенному дренированию и избыточной секреции возникают оптимальные условия для роста бактериальной или грибковой инфекции.
Классификация
С учётом характера воспалительного процесса и формирующихся в пазухах изменений в клинической отоларингологии выделяют несколько видов заболевания. Различают экссудативную и продуктивную (пролиферативную) форму, каждая из которых имеет свои разновидности. Для экссудативного пансинусита характерно образование секрета различного характера внутри синуса. Разновидности экссудативной формы заболевания:
- Серозная. Отделяемое водянистое, бесцветное, содержит белок, лейкоциты, лимфоциты и эпителиальные клетки. Прогноз такого воспаления благоприятный: наблюдается быстрое рассасывание экссудата, восстановление повреждённых тканей.
- Катаральная. Характеризуется скоплением слизистого экссудата с преобладанием слущенных клеток эпителия и эозинофилов (при наличии аллергического компонента). Острая форма такого воспаления заканчивается полным восстановлением, а при хронической наблюдается атрофия слизистой.
- Гнойная. Гной состоит из дегенеративно измененных лейкоцитов, альбуминов, гликолитических и протеолитических ферментов, лецитинов, жиров. Процесс восстановления после этой формы болезни протекает медленнее, может осложняться присоединением вторичной инфекции.
Продуктивная форма воспалительного процесса протекает с менее выраженной симптоматикой. Для неё характерна гиперплазия слизистой оболочки. Пролиферативный пансинусит подразделяют на:
- Пристеночно-гиперпластический. Эта форма заболевания сопровождается утолщением слизистой оболочки в области стенок пазухи. Вследствие этого уменьшается объём синуса, что усугубляет тяжесть воспалительного процесса.
- Полипозный. Для такого пансинусита характерно разрастание тканей над слизистой оболочкой синуса. Полипы могут иметь тонкую ножку или широкое основание, посредством которого прикрепляются к стенкам.

КТ ППН. Этот же пациент. Диффузное снижение пневматизации ячеек решетчатого лабиринта (синяя стрелка), гиподенсный отек слизистой оболочки сфеноидальных пазух (красная стрелка).
Симптомы пансинусита
При остром воспалительном процессе клинические проявления выражены крайне ярко и продолжаются до трех недель. Для хронической формы заболевания типично чередование обострений и ремиссий: основные признаки сохраняются в течение нескольких месяцев. Пансинусит сопровождается выраженной интоксикацией: повышается температура до фебрильных значений, появляются ознобы, потливость (в особенности в ночное время). При длительном течении патологии нарастают неврологические расстройства: парестезии, генерализованная слабость, бессонница.
Боль преимущественно локализуется в области переносицы, надбровной зоны, орбит, затылка, центральной части головы, может иррадиировать в зубы и нижнюю челюсть. При пальпации неприятные ощущения усиливаются, в проекции синусов наблюдается отёк мягких тканей. Головные боли – самый первый признак острого пансинусита. Их возникновение связано с распространением воспалительного процесса на оболочки головного мозга. Головная боль имеет распространённый характер без чёткой локализации, усиливается при резких движениях головой и физических нагрузках.
Затруднения при носовом дыхании могут быть временными или постоянными. Из-за обструкции выводных отверстий синуса и отёчности слизистой оболочки нарушается прохождение воздуха по верхним дыхательным путям. Компенсация этой проблемы осуществляется за счёт дыхания через рот, может проявляться в форме смешанной одышки. Из-за атрофии слизистой оболочки полости носа у пациентов резко снижается чувствительность к запахам или возникает аносмия.
Отделяемое из полости носа в первые несколько дней имеет катаральный или серозный характер. Такие выделения бесцветны, выделяются из носа в небольшом количестве. По мере прогрессирования патологического процесса содержимое пазух становится гнойным. Эти выделения имеют зелёно-жёлтый цвет, более густые, отходят при сморкании или стекают по задней стенке глотки.
Осложнения
Осложнения пансинусита связаны с распространением инфекционного процесса на ближайшие структуры. При проникновении микроорганизмов в кости черепа развивается остеомиелит. При прогрессирующем течении пансинусита наблюдается снижение зрения (связано с поражением зрительного перекрёста), ухудшение обоняния. Самыми опасным осложнением является воспаление мозговых оболочек – менингит, который без должного лечения приводят к инвалидности или смерти. Если инфекция распространяется контактным путём со стороны лобной пазухи, может сформироваться эпидуральный или субдуральный абсцесс.
Диагностика
Диагноз пансинусита выставляется на основании анализа жалоб, данных физикального обследования, проводимого врачом-отоларингологом, комплекса лабораторных и инструментальных исследований. При опросе пациента выясняются первичные клинические проявления болезни, динамика их прогрессирования, наличие сопутствующих патологий ЛОР-органов, дыхательной системы. Для подтверждения диагноза используются:
- Физикальное обследование. При ощупывании и перкуссии переносицы, надбровных дуг, затылочной и теменной области пациент испытывает выраженные неприятные ощущения. Попытка наклона головы вниз провоцирует усиление боли. Пальпаторно обнаруживается отёчность в проекции пазух.
- Передняя и задняя риноскопия. Воспаление синусов сопровождается выраженной гиперемией и отёчностью слизистой оболочки. При экссудативном пансинусите выявляется прозрачное или жёлто-зелёное содержимое, а при продуктивном ‒ обнаруживаются полипы и гипертрофия слизистой.
- Диагностическая пункция. После проведения аспирации содержимое пазухи отправляется на микроскопическое или бактериологическое исследование. Это позволяет определить характер возбудителя и подобрать этиотропную терапию.
- Инструментальные исследования. Рентгенография, ультразвуковое исследование, КТ околоносовых пазух помогают определить наличие патологического экссудата, его уровень. Для обнаружения осложнений гнойного характера и поражения мозга используется МРТ.
В общем анализе крови при пансинусите наблюдается картина острого воспалительного процесса: увеличение СОЭ более 10 мм/час, повышение лимфоцитов, эозинофильных клеток (если имеется аллергический компонент). При вирусной природе патологии происходит сдвиг в лейкоцитарной формуле влево, а при бактериальной – вправо. Дифференцировать пансинусит необходимо с ринитом, инородными телами полости носа, злокачественными новообразованиями пазух и черепных ямок.

КТ ППН. Этот же пациент. Диффузное снижение пневматизации обеих лобных пазух, справа с гиперденсными включениями (желтая стрелка).
Лечение пансинусита
Лёгкие формы можно лечить дома при регулярном посещении врача, в то время как среднетяжёлые и тяжёлые требуют госпитализации в отделение отоларингологии. Пациенту назначается палатный или общий режим с ограничением нагрузок, а также диета с высоким количеством белков, витаминов, минеральных комплексов. План лечения включает в себя:
- Этиотропные препараты. Если заболевание имеет бактериальную природу, назначают антибиотики широкого спектра (цефалоспорины, защищённые пенициллины, аминогликозиды) на срок до 14 дней. При вирусной инфекции используют интерфероны, синтетические нуклеозиды, а при грибковой этиологии болезни применяют фунгицидные средства.
- Симптоматическая терапия. Для облегчения общего состояния и профилактики побочных эффектов этиотропного лечения используют симптоматические препараты. К ним относят нестероидные противовоспалительные средства, антигистаминные, глюкокортикоиды. Для нормализации микрофлоры назначают пробиотики, пребиотики.
- Физиотерапевтические процедуры. Для улучшения дренирования пазух широко применяют УВЧ, лампу-соллюкс, микроволновую терапию. С целью общего укрепления организма назначают лечебную гимнастику, ультрафиолетовое облучение.
- Неинвазивное дренирование. Промывание синусов через соустье, санация околоносовых пазух ЯМИК-катетером не требуют обезболивания. В основе этих способов лечения лежит разность давления, обеспечивающая эвакуацию жидкости из синусов.
- Инвазивное дренирование пазух. Чаще всего проводят пункцию околоносовых пазух, а также трепанопункцию лобной пазухи. Методики позволяют удалить из синусов скопление патологического экссудата, осуществить промывание. Для этого используют физиологический раствор и антибиотики.
- Хирургическое лечение. Оперативное вмешательство показано при хронических и пролиферативных формах полисинусита, когда нет возможности консервативным путём восстановить проходимость отверстий пазух. С помощью эндоскопического оборудования расширяется соустье синуса, опорожняется его полость. При необходимости удаляется часть носовой перегородки или иссекаются полипы.
Прогноз и профилактика
При своевременно начатой терапии пансинусита прогноз для здоровья и жизни пациента благоприятный. При отсроченном вмешательстве существует риск развития гнойных осложнений, полной утраты обоняния. Профилактика развития болезни включает терапию хронических заболеваний ЛОР-органов и коррекцию аномалий развития, предотвращение травматических воздействий на область лица. Необходимо также укреплять иммунитет путём регулярных физических нагрузок и здорового питания.
2. Острый и хронический риносинусит: этиология, патогенез, клиника, диагностика и принципы лечения/ Лопатин А.С., Гамов В.П. – 2011.
3. Острый и хронический риносинусит: этиология, патогенез, клиника, диагностика и принципы лечения/ Лопатин А.С., Гамов В.П. – 2011.
4. Диагностика и лечение острого синусита/ Лучихин Л.А., Полякова Т.С.// Русский медицинский журнал. – 2004 — №4.
Источник https://aqualor.ru/poleznaya-informatsiya/stati/khronicheskiy-sinusit/
Источник https://lorlor.ru/clinicalcases/khronicheskiy-giperplasticheskiy-pansinusit/
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_lor/pansinusitis


