Применение радиоактивного йода у больных с папиллярным раком щитовидной железы, каких результатов ожидать?
Треть пациентов с папиллярным раком щитовидной железы имеют перстистирующее или рецидивирующее течение заболевания, несмотря на изначальную терапию. Большинство таких пациентов подвергается повторным операциям. При этом роль терапии радиоактивным йодом после повторных оперативных вмешательств остается не ясной.
Американские исследователи оценили влияние лечения радиоактивным йодом у больных с рецидивирующим папиллярным раком щитовидной железы на исходы.
Дизайн исследования
В ретроспективное когортное исследование были включены 102 пациента, которым выполнялась повторная операция по поводу перстистирующего или рецидивирующего папиллярного рака щитовидной железы (апрель 2006-январь 2016 года).
После операции 50 пациентов получали лечение радиоактивным йодом и 52 больным терапия не проводилась.
У пациентов оценивали биохимический ответ на терапию и частоту рецидива.
Уровень тиреоглобулина определяли до оперативного вмешательства, после операции и после радиотерапии (или через такой же интервал времени в контрольной группе).
Результаты
Средний возраст пациентов составил 44 года, 67% исследуемых были женщинами.
- Клинико-патологические характеристики пациентов двух групп на момент выполнения операции не различались.
- Уровень тиреоглобулина до операции в основной и контрольной группах составил 3,3 нг/мл vs. 2,4 нг/мл; после операции, 0,6 нг/мл vs. 0,2 нг/мл; после лечения радиоактивным йодом, 0,5 нг/мл vs. 0,2 нг/мл (через равный промежуток времени). Различия между группами не достигли статистической значимости.
- Структурный рецидив заболевания был диагностирован у 36% пациентов из группы радиоактивной терапии и у 19% из группы контроля.
- Мультивариантный анализ показал, что уровень тиреоглобулина до операции, терапия радиоактивным йодом и клинико-патологические характеристики не были ассоциированы с частотой последующего рецидива.
Заключение
Терапия радиоактивным йодом после хирургического лечения у пациентов с рецидивирующим или персистирующим папиллярным раком щитовидной железы не ассоциирована с улучшением клинических исходов.
Источник: Matthew L. Hung, James X. Wu, Ning Li, et al. JAMA Surg. Published online August 15, 2018.

Всероссийская Образовательная Интернет-Сессия
Информация и материалы, представленные на настоящем сайте, носят научный, справочно-информационный и аналитический характер, предназначены исключительно для специалистов здравоохранения, не направлены на продвижение товаров на рынке и не могут быть использованы в качестве советов или рекомендаций пациенту к применению лекарственных средств и методов лечения без консультации с лечащим врачом.
Лекарственные препараты, информация о которых содержится на настоящем сайте, имеют противопоказания, перед их применением необходимо ознакомиться с инструкцией и проконсультироваться со специалистом.
Мнение Администрации может не совпадать с мнением авторов и лекторов. Администрация не дает каких-либо гарантий в отношении cайта и его cодержимого, в том числе, без ограничения, в отношении научной ценности, актуальности, точности, полноты, достоверности научных данных представляемых лекторами или соответствия содержимого международным стандартам надлежащей клинической практики и/или медицины основанной на доказательствах. Сайт не несет никакой ответственности за любые рекомендации или мнения, которые могут содержаться, ни за применимость материалов сайта к конкретным клиническим ситуациям. Вся научная информация предоставляется в исходном виде, без гарантий полноты или своевременности. Администрация прикладывает все усилия, чтобы обеспечить пользователей точной и достоверной информацией, но в то же время не исключает возможности возникновения ошибок.
Все о лечение щитовидки радиоактивным йодом
Число обращений к врачам с злокачественными опухолями щитовидной железы в последние годы не уменьшается, а лишь возрастает. Причем среди пациентов все чаще встречаются не только зрелые люди, но и подрастающее поколение, у которых также заболевания щитовидной железы. Новообразования преимущественно протекают достаточно агрессивно, у них наблюдается раннее метастазирование, что неизбежно уменьшает шансы людей на благоприятный исход.
При комплексном лечении заболевания щитовидной железы популярным методом является радиойодтерапия, дающая хорошие результаты и сильно улучшающая прогноз, когда стоит диагноз рак щитовидной железы. После применения метода возрастают шансы избавиться от метастаз, а также увеличить сроки ремиссии. Разберемся, что такое радиойодтерапия и в чем преимущества данного метода в целом и относительно лечения рака щитовидной железы.
Что такое радиойодтерапия

Радиойодтерапия – использование радиоактивного йода, который в медицинской терминологии также носит название радиойод I/131. Данный вид йода является одним из 37 изотопов йода-126, который можно встретить в любой аптечке.
В процессе использования, радиойод, имеющий периода полураспада сроком в 8 дней, самопроизвольно растворяется в человеческом организме. Идет образование ксенона, а также излучений радиоактивного типа, таких как гамма и бета-излучение.
Лечебный эффект достигается благодаря потоку частиц типа «бета» (или быстрые электроны), одним из свойств которых является повышенная проникающая способность в ткани организма, находящиеся близ скопления йода в связи с хорошей вылетающей скоростью. Бета-частицы проникают вглубь на 0.5-2 миллиметра. А так как радиус их работы ограничивается только данными цифрами, йод выполняется свои функции лишь в пределах щитовидной железы.
У гамма-частиц тоже хорошая проницаемость, что обеспечивает их прохождение в любые человеческие ткани. Чтобы их зарегистрировать требуется специальное оборудование, особые камеры. Лечебный эффект от частиц «гамма» отсутствует, зато излучение дает возможность обнаружить места скоплений йода. При сканировании человеческого тела с помощью гамма-камеры, врач легко определяет зону формирования изотопа.
Данная информация очень ценна для больных раком, так как выявленные очаги, появившиеся после лечения радиойодтерапией помогают говорить о наличии метастазов злокачественного характера.
Основная цель терапии – полное избавление от пораженных тканей щитовидной железы.
Эффект можно ожидать спустя несколько месяцев от момента начала лечения. Для тех, кто сталкивается с рецидивом патологии, нередко назначается повторный терапевтический курс, чтобы заболевание щитовидной железы перестало беспокоить пациента.
Показания и противопоказания
Радийодтерапия показана лицам, страдающим:
- повышенной активностью работы щитовидной железы, при которой возникают доброкачественные узелковые новообразования (гипертиреоз);
- состоянием, особенностью которого является переизбыток гормонов щитовидной железы, и являющимся следствием тиреотоксикоза;
- всеми типами рака щитовидной железы, которые характеризуются появлением новообразований злокачественного характера в тканях больного органа, с наличием воспалительного процесса;
- отдаленными метастазами, которые способны избирательно «копить» изотоп.
Лечение рака щитовидной железы рассматриваемым методом обусловлено незначительным влиянием йода на другие органы.
Если целью является лечение рака щитовидной железы, когда есть смысл избавиться от ткани органа, которая имеется после хирургии или при затрагивании лимфатических узлов и других частей тела, используется также терапия йодом.
Радиоактивный вид лечения дает возможность улучшить выживаемость больных с другими формами рака, например, фолликулярным и папиллярным. Лечение рака щитовидной железы в данных случаях является вполне стандартной практикой.
Менее очевидной принято считать пользу от терапии при небольших раковых повреждениях органа. В этом случае должно приниматься решение что наиболее целесообразно: лечение рака щитовидной железы или полное хирургическое удаление.
Чтобы лечение рака щитовидной железы принесло максимум эффекта, пациент должен иметь высокий показатель уровня тиреотропного гормона в крови. Он увеличивает поглощение больными клетками поступаемого йода.
Радиойодтерапия зарекомендовала себя как метод с высокой эффективностью для лечения базедовой болезни, функциональной автономии. При указанных заболеваниях терапия используется как альтернатива операции.
Также метод оправдан при рецидиве патологии, когда уже проведена операция и щитовидка удалена. Наиболее часто они случаются при удалении диффузного зоба токсического типа.
Послеоперационные осложнения имеют высокий процент вероятности. По этой причине многие специалисты все чаще выбирают лечение радиоактивным йодом.
Рассматриваемый метод категорически противопоказан при:
- беременности, поскольку не исключены пороки развития плода после воздействия;
- грудном вскармливании.
Плюсы и минусы процедуры
Если сравнивать процедуру лечения щитовидки радиоактивном йодом с операцией, она имеет определенные преимущества:
- отсутствует необходимость в наркозе;
- нет тяжелого послеоперационного периода;
- исключены шрамы и рубцы в области шеи;
- порция йода принимается единожды, возможные неприятные ощущения после лечения достаточно легко устраняются при использовании лекарств местного типа;
- большая доля излучения, полученного при процедуре, приходится на щитовидку, лишь небольшая часть попадает на соседние органы;
- доза воздействия определяется в каждом случае индивидуально и зависит от вида недуга;
- отсутствует угроза для жизни, как, например, при повторном хирургическом вмешательстве.
Важно отметить и недостатки терапии:
- небольшие дозы йода могут накапливаться в женском организме, например, в придатка, молочных железах или яичниках. У мужчин бывают случаи накопления в простате;
- имеются примеры ухудшения зрения и развития офтальмопатии Грейвса;
- иногда пациенты отмечают чрезмерную усталость, мышечную боль, изменения в весе;
- обостряются хронические заболевания;
- меняются вкусовые ощущения, появляется тошнота и рвота;
- после прохождения процедуры несколько дней придется провести в изоляции, поскольку организм будет выделять излучение, опасное для окружающих.
Что предпочтительнее: операция или радиоактивный йод?
Мнения касательно данного вопроса расходятся даже среди специалистов, практикующих лечение щитовидной железы на протяжении многих лет.
Одни строго придерживаются мнения, что после операции по удалению щитовидной железы, человек, принимающий массу препаратов может продолжать вести привычный для него образ жизни.
Сторонники радиойодтерапии щитовидной железы утверждают об отсутствии весомых побочных эффектов, с которыми неизбежно придется столкнуться при операционном вмешательстве.
Есть специалисты, которые сильно преувеличивают, говоря, что терапия может привести к полноценной работе щитовидки. Но это утверждение сильно ошибочно, ведь терапия характеризуется полным подавлением работы органа.
Таким образом, оба лечебных подхода сводятся к достижению идентичной цели. Поэтому и выбирать придется в каждом конкретном случае индивидуально, прислушиваясь к совету специалиста, которому доверяете собственное здоровье. Радиоактивный йод хорош тем, что отсутствуют болевые ощущения, инвазивность. Нет риска осложнений, которые возможны после операции.
Подготовительные мероприятия перед терапией

Готовиться к приему изотопа стоит за полмесяца до начала лечения.
- исключить попадание йода на кожную поверхность до терапии. Нельзя использовать средство при лечении ран и порезов, делать йодную сеточку;
- не посещать соляные пещеры, не купаться в морской воде, не выезжать в места с морским воздухом, насыщенным йодом;
- отменить прием витаминных комплексов, добавок, лекарственных средств, которые содержат гормоны или йод;
- женщинам исключить возможность наступления беременности;
- перед тем как принять капсулы с веществом, стоит сделать тест, показывающий поглощение радиоактивного йода тканями щитовидки.
Если было оперативное вмешательство для удаления железы, стоит провести тест на определение чувствительности к йоду со стороны лимфоузлов и легких, так как именно они выполняют накопительную функцию йода у данной группы пациентов.
Безйодовая диета перед радиойодтерапией
Если решение о проведении терапии уже принято, стоит подумать о корректировки питания, использование безйодовой диеты. Из рациона должны быть убраны продукты, в которых имеется большое количество йода.
Запрещается употреблять, при применении безйодовой диеты:
- морепродукты, водоросли и морскую капусту;
- молокосодержащие продукты, яичные желтки;
- продукты, содержащие сою;
- цитрусовые разновидности фруктов, как и яблоки, виноград и хурму;
- красную фасоль;
- геркулес;
- продукты, имеющие в составе пищевые красные пищевые красители.
В период безйодовой диеты меню может выглядеть следующим образом:
- около 150 грамм мяса в сутки;
- порядка 200 грамм крупы или каши;
- разрешается 200 грамм макаронных изделий в сутки, не содержащих яиц;
- овощи и фрукты кроме тех, что не запрещены диетой;
- орехи;
- мед или сахар;
- травяные приправы;
- соль, не содержащая йод;
- масла растительного происхождения;
- чай, в небольшом количестве кофе.
Безйодовая диета перед радиойодтерапией может выглядеть довольно просто и одновременно вкусно. Меню безйодовой диеты на конкретный день составляется таким образом, чтобы рацион был максимально полноценным. День, как правило, начинают с каши, сладкого чая и фруктов.
В обед имеет смысл приготовить суп из овощей, отварное мясо с гарниром, немного пресного хлеба, компот. На десерт разрешается мед с орешками. Хорошим вариантом ужина, при соблюдении безйодовой диеты может стать кусок нежирной рыбы и овощи, а также чай с вареньем.
Процедура лечения после проведения эктомии щитовидки

Рассматриваемая процедура часто делается больным с онкологией, которые уже прошли через операцию по удалению железы. Основной задачей лечения является полное избавление от аномального типа клеток, которые могли остаться в зоне удаленной щитовидки и в кровяной плазме.
Человек, который принял препарат, располагается в изолированной палате, которая оборудована исходя из особенностей и специфики проводимого лечения. Персонал контактирует с пациентом лишь при крайней необходимости или для проведения процедур. Лечение после радиойодтерапии включает ряд простых рекомендаций.
Рекомендации
Лица, прошедшие лечение радиоактивным йодом, должны:
- для ускорения вывода продуктов распада основного действующего вещества, выпивать достаточное количество жидкости;
- максимально часто мыться;
- использовать индивидуальные гигиенические принадлежности;
- при использовании унитаза дважды спускать за собой;
- постараться тесно не контактировать с детьми: не обнимать, не брать на руки. С младенцами временно стоить вовсе исключить контакт;
- первые несколько дней после выписки спать стоит одному, минимизировать близкие контакты со здоровыми людьми;
- не общаться первую неделю после выписки с беременными женщинами;
- при попадании в медицинское учреждение сразу сообщить о том, что уже было лечение радиоактивным йодом персоналу;
- пожизненно принимать тироксин, а также 2 раза в год посещать специалиста-эндокринолога.
Во всем остальном жизнь будет такой же, как и до проведения лечения. Вышеперечисленные условия будут лишь на кратковременный срок после радиойодтерапии щитовидной железы.
Последствия
Лечение радиоактивным йодом часто является причиной ухудшения работы щитовидки, поэтому не происходит развитие гипотиреоза. Недостаточное количество гормонов на данный период времени должно быть восстановлено с помощью медикаментов. Когда произошло восстановление уровня гормонов, далее можно жить без ограничений и рамок, кроме ситуации, когда орган полностью удален.
Проведенные исследования показали возможность появления некоторых неприятных последствий после лечения заболевания щитовидной железы:
- острые симптомы детерминированных эффектов;
- часто незаметные для человека или появившиеся через какой-то временной промежуток отдаленные эффекты. На первый взгляд хорошее самочувствие после курса лечения не гарантирует побочных явлений.
Острые побочные явления
Когда лечение радиоактивным йодом завершено, как правило, присутствует состояние общей интоксикации. Проявляется оно в виде рвоты, тошноты. У пациента может подниматься температура, он достаточно слаб, чувствуются боли в мышцах.
Описанная симптоматика достаточно индивидуальна и исчезает в течение 2-3 суток после терапии. Если состояние чересчур напряженное, можно принять препараты для снятия неприятных симптомов, чтобы избавить организм от интоксикационной нагрузки.
Распространенными побочными эффектами являются отеки, напряжение в шейной зоне, болезненность глотания. Такое состояние является следствием действия радиойода на остатки органа. Описанные симптомы после лечения заболевания щитовидной железы чаще всего проходят без дополнительных вмешательств в течение 2 недель с момента терапии.
Радиойодтерапия после которой приблизительно у 10% лиц появляется воспаление слюнной железы около уха, может стать причиной появления сухости во рту, нарушенного глотания твердой еды, припухлости в области уха. В виде профилактики назначается интенсивное питье, жевательные виды таблеток, кислые леденцы.
Методика негативно влияет на ЖКТ, имеются случаи развития лучевой разновидности гастрита и энтерита. Состояние после радиойодтерапии может быть таким, что человек чувствует боли в области живота, его тошнит, аппетит ухудшается. Но такие симптомы, как правило, минимальны и сами проходят менее чем через неделю. В некоторых странах используют капсулированный радиоактивный препарат, что дает возможность значительно уменьшить негативные воздействия на слизистую желудка.
Отдельные случаи говорят о том, что высокие дозы йода ведут к угнетению кроветворных функций костного мозга. Происходит снижение эритроцитов, тромбоцитов и лейкоцитов, но и данное состояние проходит через пару месяцев, стоит лишь соблюдать требования лечащего врача по образу жизни и необходимости приема дополнительный фармпрепаратов для облегчения неприятных симптомов по итогу лечения.
Отдаленные последствия
За многие годы применения Йода И-131 не было подтвержденных фактов канцерогенных заболеваний по итогу терапии. Исследования говорят о том, что радиойод поглощается клетками, которые имеют на своей поверхности особые восприимчивые к нему рецепторы. Лечение радиоактивным йодом безопасно, воздействие на другие ткани и клетки минимально, что дает возможность расширять границы использования метода.
Актуальным вопросом остаются последствия мутагенного и тератогенного характера от применения терапии. Долгосрочные исследования не подтверждают мутагенного воздействия. Непродолжительный срок полувыведения, отсутствие накопления, возможность сохранить генетический материал, быстрое восстановление репродуктивного функционала возможно уже через год после лечения.
Где лечат радиойодтерапией в России?
Радиоактивное лечение на территории России проводится во многих клиниках:
- РНЦРР «Российский научный центр рентгенорадиологии»;
- Архангельский «Северный клинический центр Семашко»;
- Казанский «Центр ядерной медицины»;
- Обнинский научный центр Цыба;
- Краснодарский «Центр ядерной медицины Сибирского центра ФМБА».
Сколько стоит лечение?
Имея полис обязательного медстрахования, лица, нуждающиеся в терапии, могут рассчитывать на получение бесплатного вида квоты. Сперва стоит обратиться в одно из лечебных учреждений для выяснения возможно ли у них провести лечение. Специалисты дадут ответ о возможности лечения и целесообразности квоты. Практика говорит о том, что шансы получить квоту в начале года намного больше, чем в конце.
Платное лечение будет более быстрым, ждать и выяснять о возможности получения квоты не придется. Стоит лишь выбрать клинику для лечения и приступать к терапии.
Стоимость лечения будет зависеть от уровня медучреждения, квалификации его сотрудников и, конечно, от дозировки вещества. В среднем, в платной клинике терапия может обойтись от 70 до 130 тысяч. Существуют клиники, где цена процедуры в районе 180 тысяч рублей.
Информация о стоимости требуемой терапии необходимо уточнять при личном контакте с клиникой, выбирая ту, которая внушает доверие и спокойствие. Ведь в конечном итоге и от этого в том числе будет зависеть результативность и успех дальнейшего лечения.
Радиойодтерапия: лечение рака ЩЖ

Необходимыми условиями к проведению радиойодтерапии I131 в качестве адъювантного (дополнительного) метода лечения при диагнозе «высокодифференцированный рак щитовидной железы» являются:
- Проведение тотальной тиреоидэктомии. От качества выполненного оперативного вмешательства во многом зависит возможность и эффективность проведения терапии радиоактивным йодом.
- Оптимальные сроки проведения терапии радиоактивным йодом – 4-6 недель после операции.
- Уровень ТТГ перед радиойодаблацией – не менее 30 мЕд/мл. Для этого следует отменить прием принимаемого Л-тироксина за 25-30 дней. Возможно также применение Тирогена.
- За 14 дней до проведения радиойодтерапии следует придерживаться диеты, обедненной йодом.
Пациентам:
1. Виды рака:
Виды рака щитовидной железы
По гистологическому строению новообразований рак ЩЖ имеет свою классификацию.
Папиллярный рак
Другие названия — папиллярная аденома, злокачественная папиллома, папиллярная цистаденома относится к наименее злокачественным формам рака щитовидной железы. Чаще всего обнаруживают у лиц до 40 лет.
Прогнозы на выживание при данной разновидности рака ЩЖ относительно благоприятные.
Гистологически опухоль состоит из разветвляющихся стеблей, имеющих васкуляризированную соединительнотканную основу и покрытых кубическим или цилиндрическим эпителием. Митозы наблюдаются редко. Папиллярные раки нередко имеют смешанное папиллярно-фолликулярное строение. Опухоль почти никогда не имеет капсулы. Выражена наклонность к кистозной дегенерации и кальцификации. Рост инвазивный.
Клинически папиллярный рак проявляется в виде бессимптомного, плотного, «холодного» узла в ЩЖ. Рост медленный. Опухоль годами может не выходить за пределы железы, с возрастом имеет тенденцию становиться более злокачественным . На рентгенограмме могут быть выявлены участки кальцификации.
Папиллярный рак обычно метастазирует в соседние участки ткани ЩЖ и регионарные лимфоузлы. На поздних стадиях возможны метастазы в легких. Иногда метастазы в регионарные лимфатические узлы обнаруживают раньше первичной опухоли — так называемая аберрантная струма.
Фолликулярный рак
Зачастую развивается на фоне острого дефицита йода в организме.
Фолликулярный рак (метастазирующая аденома, атипичная аденома, инкапсулированная ангиоинвазивная карцинома, злокачественная аденома). Встречается обычно после 40-летнего возраста.
Опухоль в большинстве случаев инкапсулирована. Преобладает фолликулярная структура. Фолликулы мелкие, часто неправильной формы, содержат незначительное количество коллоида. В отдельных местах — тубулярные и папиллярные элементы. Опухоль имеет выраженную наклонность к метастазированию гематогенным путем, чаще в кости и легкие. Фолликулярный рак и его отдаленные метастазы обычно хорошо захватывают йод, поддаются лечению радиойодтерапией и способны продуцировать тиреоидные гормоны.
Клинически фолликулярный рак проявляется в виде очень плотного округлого и подвижного при глотании узла в ЩЖ. Узел может быть «холодным», «теплым» или «горячим». Рост опухоли медленный.
Метастазы в регионарные лимфатические узлы наблюдаются редко, имеют папиллярное строение. Характерны отдаленные метастазы в кости, легкие и реже — в мозг пли печень. Костные метастазы проявляются болями и патологическими переломами. У отдельных больных продукция тиреоидных гормонов опухолевой тканью приводит к развитию тиреотоксикоза.
Вариантом фолликулярного рака является опухоль из клеток Гюртле (оксифильноклеточный рак), которая характеризуется присутствием крупных клеток с розовой цитоплазмой, содержащей множество митохондрий. Подробнее здесь.
Медуллярный рак
Опухоль крайне опасна по причине своей склонности к метастазированию в клетки печени, кости, надпочечников, легких или лимфатических узлов еще до того, как будет диагностирована. Встречается у лиц среднего и пожилого возраста, обычно старше 50 лет. Рост инфильтративный.
Клинически проявляется узловым увеличением ЩЖ. Узел может иметь различную консистенцию — от мягкой до каменисто-плотной, контурируется как «холодный».
Рост опухоли относительно медленный, но более быстрый, чем папиллярного или фолликулярного рака.
Почти в 80% медуллярный рак ЩЖ возникает спорадически; остальные 20% имеют семейный характер, который может быть трояким:
- семейный медуллярный рак без сопутствующих эндокринных заболеваний;
- синдром МЭН IIА, включающий, помимо Медуллярного рака ЩЖ, феохромоцитому и гиперпаратиреоз;
- синдром МЭН IIБ — Медуллярный рак ЩЖ, феохромоцитома и множественный невромы слизистых. Различают также вариант синдрома МЭН IIА с папулезным амилоидозом кожи (зудящими высыпаниями в верхней части спины). В основе этих семейных синдромов лежат мутации протоонкогена ret (гена рецепторной тирозинкиназы — RЕТ). Чаще всего обнаруживаются мутации в экзонах 10, 11 и 16 этого протоонкогогена.
При выявлении медуллярного рака щитовидной железы (в ходе операции или с помощью ТАБ) необходимо проводить анализ ДНК на мутации протоонкогена ret. Отрицательные результаты такого анализа почти всегда свидетельствуют о спорадической природе опухоли, и в таких случаях обследование членов семьи больного не требуется. При обнаружении соответствующих мутаций необходимо обследовать всех членов данной семьи.
Недифференцированный (анапластический) рак щитовидной железы
Опухоль крайне злокачественна и дает отдаленные метастазы.
Анапластический рак капсулы не имеет. Гистологическая картина полиморфна. Преобладают веретенообразные и гигантские клетки. Обилие митозов. Закономерно наблюдаются некрозы центральных участков опухоли, вызванные недостатком ее кровоснабжения.
Клинически опухоль проявляется локальным увеличением ЩЖ, нередко болезненным при пальпации. Опухоль быстро увеличивается в размерах, прорастает в соседние ткани и органы. Кожа над опухолью может быть теплой на ощупь. Регионарные лимфатические узлы увеличены. Рано появляются отдаленные метастазы. Ни первичная опухоль, ни метастазы радиоактивный йод не аккумулируют.
К недифференцированным опухолям ЩЖ относятся мелкоклеточные, гигантоклеточные и веретеноклеточные образования. Такие опухоли встречаются обычно у пожилых больных с длительным анамнезом зоба, у которых внезапно (за недели или месяцы) железа увеличивается настолько, что сдавливает окружающие ткани, приводя к дисфагии или к парезу голосовых связок. Больные погибают через 6-36 месяцев после установления диагноза от массивных местных поражений. Недифференцированные опухоли плохо поддаются лечению.
Лимфома
Еще одна разновидность патологии – лимфома ЩЖ. Эта опухоль формируется из лимфоцитов. Она может возникать как одно из осложнений аутоиммунного тиреоидита, либо же развиваться в качестве самостоятельной, первичной, патологии.
Лимфома ЩЖ может быть первичной или отражать генерализованный патологический процесс. В первом случае опухоль почти всегда возникает у больных с давним тиреоидитом Хашимото и гистологически ее трудно отличить от хронического тиреоидита. Дифференциальной диагностике помогает тот факт, что при лимфоме лимфоциты накапливаются в фолликулах и стенках сосудов, а не в интерстициальной ткани. В отсутствие поражений других органов эта опухоль легко поддается лучевой терапии.
Метастазы рака в щитовидную железу
К опухолям, дающим метастазы в ЩЖ, относятся рак молочной железы и почки, бронхогенный рак и меланома. Локализация первичного очага обычно известна. Иногда диагноз устанавливают с помощью ТАБ или открытой биопсии быстро растущего «холодного» узла ЩЖ. Прогноз зависит от характера первичной опухоли. Подробнее здесь.
Симптомы рака ЩЖ

Опасность рака ЩЖ заключается в том, что этот патологический процесс в течение долгого времени ничем себя не выдает.
По мере прогрессирования онкологического заболевания, появляются следующие симптомы:
- чувства сдавливания в горле;
- осиплости голоса;
- проблем с глотанием;
- головных болей, которые трудно купируются с помощью обезболивающих препаратов;
- общей слабости;
- повышенной потливости;
- одышки;
- приступов беспричинного кашля;
- болей в горле;
- потери или снижения аппетита.
Помимо вышеперечисленных симптомов, для рака ЩЖ характерно внезапное и безосновательное снижение массы тела. Это один из клинических признаков, который возникает тогда, когда болезнь уже перешла на поздний этап развития. Поэтому появление ранее описанной симптоматики должно насторожить, и заставить пациента как можно раньше обратиться за помощью к врачу.
Диагностика
Диагностические методы включают в себя:
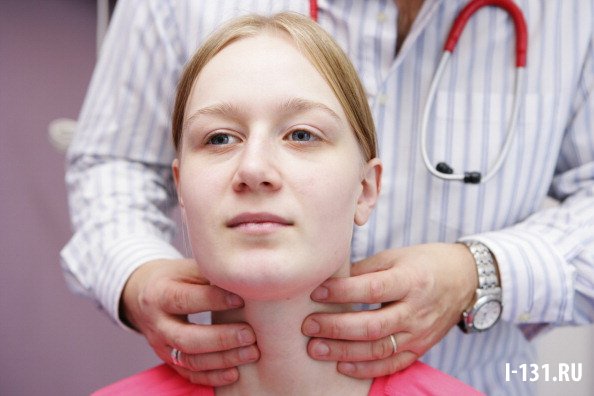
- Врачебный осмотр щитовидной железы эндокринологом: врач может определить наличие зоба, его степень, нащупать узлы, подсчитать их количество, оценить текстуру ЩЖ, ее подвижность, состояние периферических лимфоузлов.
- Лабораторные исследования.
- Инструментальная диагностика.
- Цитологическое исследование — тонкоигольная биопсия с последующим анализом биоптата.
Лабораторные методики исследования щитовидной железы
Для полноценной диагностики состояния щитовидной железы важны анализы крови, в ходе которых определяют присутствие и количество тех или иных гормонов, онкомаркеров, микроэлементов и витаминов.
Чаще всего для оценки функции ЩЖ врачи назначают анализ крови на:
- тиреотропный гормон гипофиза;
- тироксин и трийодтиронин (свободный и общий);
- тиреоглобулин;
- антитела к тиреоглобулину, тиреопероксидазе, рецепторам ТТГ, микросомам тироцитов.
Инструментальные методы диагностики
- УЗИ. Основной инструментальный метод исследования ЩЖ из-за доступности, высокой информативности, простоты выполнения, безболезненности для пациента. Позволяет оценить анатомическую структуру и размеры железы, выявить узлы, кистозные образования, изучить кровоток в органе.
- Рентгенография органов шеи. Применяется редко, так как на сегодня существуют более информативные методики исследования. С помощью рентгена можно определить смещение органов шеи из –за зоба или опухоли щитовидной железы, выявить метастазы.
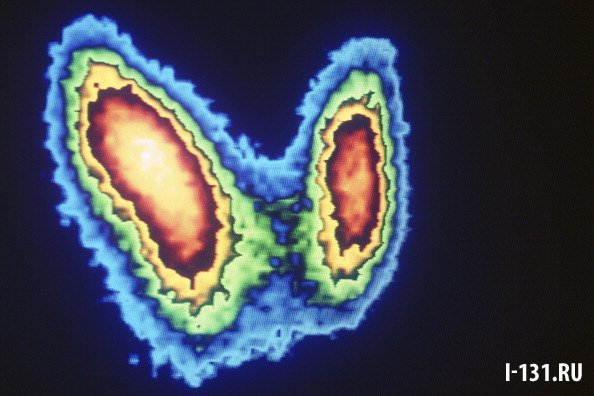
- КТ и МРТ. Это современные методики диагностики, которые позволяют с большой точностью изучить анатомическое строение ЩЖ, оценить ее расположение и связь с соседними органами и тканями, выявить узлы или кисты, точно определить их размер. . Это радиоизотопное исследование, которое позволяет оценить не только структуру органа, но и его функцию. По активности накопления радиоактивного йода можно судить о функциональной активности железы в целом и отдельных ее участков, узлов.
- Биопсия. Только биопсия с дальнейшим цитологическим и морфологическим исследованием биоптатов позволяет подтвердить или исключить диагноз злокачественной опухоли. Также такое исследование дает возможность верифицировать любой диагноз (аутоиммунный тиреоидит, диффузный зоб, токсическая аденома и пр.).
Кому показана пункция щитовидной железы

Биопсия ЩЖ проводится далеко не всем пациентам. Показанием служат узлы или опухоли диаметром больше 1 см. При наличии у пациента генетической предрасположенности к раку или доброкачественной онкологии ЩЖ, пункция может быть назначена и при опухоли с диаметром, не достигающим 1 см.
Основные правила проведения биопсии щитовидной железы:
- При узлах или опухолях до 1 см процедура выполняется однократно.
- При обнаружении новообразований больше 1 см манипуляцию проводят несколько раз с равными промежутками времени.
Помимо этого, есть и другие показания к проведению пункции, и это:
- обнаруженное новообразование не накапливает радиоактивный йод;
- обнаружение метастазов в других органов или в ЩЖ (вследствие ракового поражения любых других внутренних органов);
- появление множественных узловых новообразований;
- образование кисты;
- подозрение на злокачественную природу опухоли;
- внутри узла было зафиксировано активное кровообращение;
- опухоль локализуется в зоне перешейка ЩЖ;
- кровные родственники пациента страдали/страдают от рака ЩЖ;
- вблизи от патологического узла произошло увеличение лимфатических узлов;
- больной жалуется на болезненность в одной части шеи, возникающую при пальпации;
- узел не имеет капсулы с четкими контурами;
- новообразование содержит кальцинаты или другое «наполнение»;
- пациент ранее пребывал в регионах, подвергшихся радиоактивному излучению.
Однако, не только наличие узловых образований в щитовидной железе является основанием для проведения пункции. Так, манипуляция необходима при тиреоидите, зобе или рецидиве аденомы (зоба, карциномы, папиллярного, медуллярного или другого рака ЩЖ). Перед назначением процедуры врач обязательно изучает анамнез пациента, поскольку пункция щитовидной железы тоже имеет свои противопоказания к выполнению.
Лечение рака щитовидной железы
Общая схема лечения:
- Тотальная или субтотальная тиреоидэктомия (должна выполняться опытным хирургом, чтобы свести к минимуму осложнения операции).
- После удаления органа назначается супрессивная, заместительная гормональная терапия.
- Радиойодтерапия — применение радиоактивного йода необходимо для разрушения остатков тиреоидной ткани после тиреоидэктомии и профилактики рецидива рака. Остатки тиреоидной ткани разрушаются при введении I131 в дозах 30-50 мкКи, но при инвазивном или метастазирующем раке требуются большие дозы — 100-200 мкКи.
- Лечение после РЙТ — реабилитационные программы.
Дифференцированный рак щитовидной железы
Поскольку клетки и папиллярного, и фолликулярного рака реагируют на ТТГ и накапливают йод, эти виды рака часто объединяют общим названием «дифференцированный рак ЩЖ». Больных можно условно разделить на группы низкого и высокого риска. К группе низкого риска относят больных моложе 45 лет с опухолью меньше 2 см и отсутствием признаков ее распространения как внутри, так и за пределы железы. В таких случаях, как правило, рекомендуют тотальную тиреоидэктомию, хотя достаточным, вероятно, может быть и удаление одной только пораженной доли железы (лобэктомия). Всех остальных больных следует причислять к группе высокого риска, и им показана тотальная тиреоидэктомия, а при поражении регионарных лимфоузлов — и футлярно-фасциальное иссечение шейных лимфоузлов.
Многим больным группы низкого риска и всем без исключения больным группы высокого риска после операции показана радиойодтерапия.
Медуллярный рак щитовидной железы
Ведение больных с медуллярным раком ЩЖ отличается от лечения других видов рака только тем, что маркерами его рецидива являются повышенный уровень кальцитонина или КЭА, а применение I 131 для разрушения остатка тиреоидной ткани лишено смысла. Членов семьи больного с мутациями онкогена ге1 обследуют, как указано на схеме:
Метастазирующий медуллярный рак ЩЖ не поддается радиойодтерапии. Поэтому необходима максимально радикальная операция. Химиотерапия неэффективна. Супрессивная терапия Т4 не показана, так как такие опухоли прогрессируют независимо от ТТГ. При появлении метастазов можно использовать наружное облучение.
Медуллярный рак ЩЖ наиболее агрессивно протекает у больных с синдромом МЭН IIБ, медленнее — при спорадической опухоли и наименее агрессивно, — у больных с синдромом МЭН IIА и семейным Медуллярным раком щитовидной железы. Лучший метод лечения — ранняя радикальная хирургическая операция.
После появления метастазов любые методы малоэффективны, хотя некоторые виды Медуллярного рака щитовидной железы прогрессируют очень медленно
Недиффиринцированный рак щитовидной железы
Прогноз анапластического рака щитовидной железы очень плохой. Химиотерапия малоэффективна. В некоторых случаях диссеминированного неоперабельного рака, не поддающегося ни супрессивной терапии Т4, ни лучевой терапии, может помочь введение доксорубицина в дозе 75 мг/м2 (однократно или дробно по 1 инъекции в день в течение трех дней) с 3-недельными интервалами. Это вещество очень токсично и вызывает повреждение миокарда, лейкопению, облысение и желудочно-кишечные расстройства. Анапластический рак обычно приводит к смерти больных в течение 1 года.
г. Москва, Ленинский проспект,
д.42, корпус 2, офис 21-23.
Размещенная на сайте информация и прейскурант не являются публичной офертой.
Источник https://internist.ru/publications/detail/primenenie-radioaktivnogo-yoda-u-bolnykh-s-papillyarnym-rakom-shchitovidnoy-zhelezy-kakikh-rezultato/
Источник https://cdc-nv.ru/articles/endokrinologiya/19483-vse-o-lechenie-schitovidki-radioaktivnym-jodom.html
Источник https://radioiodterapia.ru/lechenie-raka-shchitovidnoj-zhelezy.html