Атеросклероз сонных артерий: почему и как возникает, проявления, лечение
Атеросклероз – это хронически протекающее заболевание, для которого характерно нарушение обмена холестерина, избыточное накопление последнего в крови с отложением холестериновых бляшек во внутренней оболочке сосудов. Атеросклероз является довольно распространенным заболеванием в последние годы и встречается более, чем у 50 % лиц старше 45-50 лет. Наиболее часто атеросклеротические отложения наблюдаются в стенке артерий, питающих головной мозг, сердце, нижние конечности, а также аорте. Подобная локализация чревата развитием грозных осложнений – инсультов, инфарктов и гангрены нижних конечностей. В связи с этим одним из опаснейших типов атеросклероза является отложение бляшек в сонных артериях.

Что происходит при атеросклерозе сонных артерий?
Сонные артерии – это сосуды, несущие насыщенную кислородом кровь в структуры головного мозга. Острая или хроническая нехватка кислорода в клетках головного мозга приводит к нарушению его функций, в том числе жизненно важных. При атеросклерозе холестерин, избыточно циркулирующий в крови, откладывается в интиме сонных артерий, повреждая сосудистую стенку изнутри. Сужение просвета при этом может сильно варьировать, достигая в тяжелых случаях почти полного перекрытия сосуда.

В зависимости от того, насколько в процентах обтурирован просвет сосуда, атеросклероз сонных артерий может быть стенозирующим и нестенозирующим, а также мультифокальным. Соответственно, в первом случае просвет артерии снижен более, чем на 50%, а во втором – менее, чем на 50%. Мультифокальным атеросклерозом считается отложение бляшек в просвете нескольких артерий, например, в общей, в наружной и во внутренней сонной артерии.
Опасность таких бляшек в том, что в связи с повреждением интимы на бляшку начинают осаждаться тромбоциты – формируется тромб, который с током крови попадает в более глубокие внутричерепные сосуды, приводя к острому ишемическому инсульту. По статистике, к фатальным осложнениям атеросклероз приводит от 1 до 5% среди всех пациентов с наличием бляшек в сонных артериях. Последствиями инсульта являются как частичная парализация больного, так и полное вегетативное состояние пациента. Поэтому любой врач должен знать и уметь диагностировать атеросклероз, а взрослые люди старше 40 лет должны заботиться о своем образе жизни и здоровье, и помнить о причинах развития атеросклероза.
Что может привести к атеросклерозу сонных артерий?
Самой главной причиной формирования бляшек является дисбаланс в обмене холестерина. Так, циркулирующий в крови холестерин подразделяется на холестерин, содержащийся в липопротеидах низкой, очень низкой и высокой плотности. Первые два вида отображают уровень “плохого” холестерина в крови, и чем их больше, тем выше риск развития атеросклероза. Высокая плотность означает содержание в этих липопротеидах “полезного” холестерина, который очень важен в синтезе многих веществ в организме, в частности, половых и стероидных гормонов. Таким образом, неправильное соотношение указанных частиц влечет за собой повышение уровня холестерина, который повреждает изнутри стенку сосудов.

К основным пусковым факторам дисбаланса холестеринового обмена с отложением бляшек в сонных артериях относятся следующие:
- Наследственные дислипидемии – состояния, при которых в организме человека изначально существует склонность к дисметаболизму холестерина,
- Пол и возраст – поражение сосудов начинается в возрасте старше 45 лет для мужчин и старше 55 лет для женщин,
- Вредные привычки – способствуют повреждению интимы изнутри, на которую затем с легкостью откладываются липопротеиды,
- Лица с ожирением более подвержены риску атеросклеротического поражения артерий,
- Наличие сахарного диабета создает неблагоприятный преморбидный фон для поражения сонных артерий,
- Неправильное питание с поступлением избыточного количества жиров и холестерина в организм человека извне.
Разумеется, только одного из перечисленных факторов недостаточно для поражения сонных артерий, а вот совокупность двух и более факторов способствует быстрому прогрессированию и поражению нескольких сосудов одновременно.
Как проявляется заболевание?

Симптомы атеросклероза данной локализации не являются строго специфичными, а степень их выраженности зависит от степени сужения просвета сосуда.
- Головокружение, частые головные боли, повышенная утомляемость и сонливость,
- Нарушения походки, шаткость при ходьбе, нарушения равновесия,
- Нарушения зрения, помутнение, нечеткость перед глазами,
- Появление чувства онемения в какой-либо половине лица, шеи, в верхних конечностях,
- Когнитивные нарушения – снижение памяти, психоэмоциональная неустойчивость и др.
Стенозирующий атеросклероз, в свою очередь, может привести к острому ишемическому инсульту. Основными признаками последнего являются нарушения функции нервной системы различной степени тяжести – от незначительных парезов и параличей с сохранной или слегка нарушенной речевой функцией до полной парализации больного с полным отсутствием речи и выраженным расстройством глотания, дыхания и других жизненно важных функций организма.
Как обнаружить бляшку в сонной артерии?
После того, как пациент подробно расскажет о своих жалобах, врач уже может заподозрить атеросклеротическое поражение сонных артерий. Но если речь идет о незначительных жалобах, не нарушающих объективное состояние пациента, их можно принять за проявления шейного остеохондроза и некоторых других заболеваний.

Именно поэтому любому пациенту после обращения к врачу показаны следующие методы исследования:
- УЗИ сосудов шеи и головы – с помощью ультразвука хорошо визуализируется сосудистая стенка и патологические отложения в ней.
- Дуплексное сканирование сонных артерий проводится вместе с УЗИ, и позволяет оценить кровоток в сосудах.
- Ангиография – исследование строения и проходимости сосуда с помощью рентгеноконтрастного вещества, введенного в кровь, с последующим проведением рентгеновских, КТ- или МРТ-снимков.
- Компьютерная и магнитно-резонансная томография (КТ и МРТ) проводятся не только при подозрении на ТИА – транзиторную ишемическую атаку (предынсультное состояние), но и на острый инсульт по ишемическому типу (ОНМК – острое нарушение мозгового кровообращения), вызванный полной или почти полной закупоркой просвета сонной артерии или одной из ее ответвлений. Кроме этого, данные методы показаны при проведении дифференциального диагноза между инсультами и другой внутричерепной патологией (опухоли, мальформация, аневризма и др).
Каковы последствия и как их избежать?

ишемический инсульт – последствие стенозирующего атеросклероза
Последствия атеросклероза могут быть возникающими остро или протекающими хронически. В первом случае, конечно, речь идет об инсульте. Это серьезное осложнение атеросклероза, которое может оказаться фатальным. В любом случае, даже если пациент останется жив, качество его жизни будет сильно страдать, так как в период восстановления потребуется длительный период реабилитации, а многие симптомы могут остаться на всю последующую жизнь.
Последствиями нестенозирующего атеросклероза является хроническое нарушение кровоснабжения головного мозга, приводящее к энцефалопатии. Это морфо-функциональные изменения в нейронах головного мозга, клиническими проявлениями которого являются когнитивные, двигательные и речевые расстройства. Как правило, пациенты с атеросклерозом страдают еще и гипертонией, а в возрасте старше сорока лет начинаются проблемы с шейным отделом позвоночника. Поэтому энцефалопатия в подобных случаях имеет смешанный характер, и в заключении невролога можно увидеть такое заключение, как энцефалопатия атеросклеротической, гипертонической и вертеброгенной природы.
Избежать последствий помогут профилактические и лечебные мероприятия, начатые своевременно. Здесь важно понимать, что профилактикой нужно заниматься еще тогда, когда нет ни малейших признаков сердечно-сосудистых заболеваний. Правильный образ жизни, здоровое питание с лечебной диетой, адекватная полу и возрасту физическая нагрузка, отсутствие вредных привычек – все это поможет сохранить здоровые сосуды и предотвратить риск развития инфарктов и инсультов – наиболее частых инвалидизирующих заболеваний сердечно-сосудистой системы.
Как лечить атеросклероз сонных артерий?
В том случае, когда бляшка в сонной артерии не только возникла и выросла, но и уже привела к возникновению симптомов со стороны нервной системы, следует задуматься о лечебных мероприятиях. Смысл лечения при этом заключается не в том, чтобы эта бляшка чудесным образом «рассосалась», а в том, чтобы не произошло ее дестабилизации, так как в случае разрыва ее оболочки в этом месте обычно возникает тромб, способный стать причиной инсульта.

Немаловажным фактором при лечении атеросклероза является нормализация уровня холестерина, ведь если в крови его уровень в пределах нормы, то и бляшка расти не будет. Достичь снижения холестерина вполне реально с помощью диеты, но её достаточно только в том случае, если у пациента еще не было инфаркта, инсульта, стентирования или шунтирования коронарных артерий (проводимых именно из-за бляшек, но в артериях сердца), а также сахарного диабета. В противном случае лечение атеросклероза обычно сразу же начинается с назначения гиполипидемических препаратов – статинов, например, таких препаратов, как симвастатин (вазилип, симгал 10-40 мг на ночь), аторвастатин (аторис, торвакард 10-40 мг на ночь), розувастатин (крестор 5-40 мг на ночь), питавастатин (ливазо 1-4 мг на ночь).
Кроме статинов, показан прием препаратов-антиагреганов на основе аспирина, так как они способствуют снижению тромбообразования, что весьма актуально в сосуде, пораженном бляшкой. Так, используются аспикор, ацекардол, тромбоАсс и многие другие современные препараты. Допустим также прием простого аспирина, но обычно в дозе ¼ таблетки (125 мг).
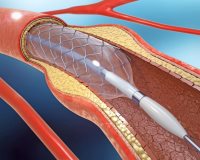
В случае, когда просвет сосуда закрыт более, чем на 50%, врач после тщательного обследования может провести хирургическое лечение атеросклероза. В настоящее время применяется следующие методики – каротидная эндартерэктомия, лазерная коагуляция бляшки и стентирование каротидной артерии.

Первая методика заключается в иссечении участка артерии, пораженной бляшкой, с наложением микрохирургического шва на иссеченный сосуд. Использование лазера решает такую проблему, как удаление бляшки без иссечения сосуда. Введение стента позволяет расширить суженный за счет бляшки участок артерии. Каждая из этих методик имеет свои показания и противопоказания, поэтому способ оперативного вмешательства в каждом конкретном случае выбирается строго индивидуально.
Допустимы ли народные методы лечения?
Когда речь идет об атеросклерозе сонных артерий, любое самолечение может стоить человеку жизни. Поэтому самостоятельное использование настоек, травяных отваров и настоев категорически запрещается. Если же пациент склонен больше доверять народным рецептам, ему можно порекомендовать некоторые продукты и растения, но только в совокупности с лекарствами, если они назначены врачом! Шиповник, бананы, картофель (только не жареный), лук, чеснок, лимоны и свекла – вот далеко неполный список продуктов, которые в народе рекомендуют употреблять пациентам с атеросклерозом.
Прогноз
Прогноз атеросклероза как такового, и атеросклероза сонных артерий в частности, весьма неоднозначен. Бывает так, что пациент много лет чувствует себя прекрасно, и однажды у него стремительно развивается ишемический инсульт, приводящий к гибели. А бывает наоборот, хронически протекающий нестенозирующий атеросклероз обуславливает много симптомов у пациента, но он с ними живет, лечится и в принципе много лет может сохранять трудовую активность. Поэтому заранее спрогнозировать, как себя поведет бляшка в сонной артерии, практически невозможно. Остается только помнить о правильном образе жизни, приеме лекарств, выписанных врачом и регулярном врачебном осмотре с проведением УЗИ сонных артерий.
Атеросклероз сонных артерий ( Каротидный атеросклероз )
Атеросклероз сонных артерий – это хроническое системное заболевание, для которого характерно отложение липидных бляшек в каротидных сосудах. Патология возникает при сочетании нарушений обмена липидов с воспалительными изменениями в интиме артерий и повышенной склонностью к тромбообразованию. Для каротидного атеросклероза характерно асимптомное течение. Клинические проявления возникают только при развитии осложнений. Для диагностики используют дуплексное УЗИ сосудов, ангиографию, КТ или МРТ головного мозга. Лечение предполагает гиполипидемическую терапию, коррекцию образа жизни, удаление крупных бляшек малоинвазивным или хирургическим способом.
МКБ-10


Общие сведения
Атеросклероз сонных артерий (каротидный атеросклероз) менее освещен в медицинской литературе, по сравнению с церебральной или коронарной формой заболевания, однако он имеет важное клиническое значение. Болезнь называют одним из главных предикторов развития сосудистых осложнений, в том числе инсультов и транзиторных ишемических атак. При скрининговом ультразвуковом исследовании у 2-8% пациентов обнаруживаются атеросклеротические бляшки в сонных артериях, которые перекрывают более половины их просвета и существенно нарушают кровоток.

Причины
Атеросклеротическое поражение сонных артерий развивается по тем же закономерностям, что и другие формы атеросклероза. Хорошо изучены неуправляемые факторы риска: возраст старше 55-60 лет, мужской пол, отягощенный семейный анамнез по кардиологическим заболеваниям. Модифицируемые факторы включают высокохолестериновую диету, гиподинамию, дислипидемию, вредные привычки. В современной кардиологии есть несколько теорий развития атеросклероза:
- Гемодинамическая теория. Многочисленные наблюдения доказывают связь каротидного атеросклероза с артериальной гипертензией. Сужение сонных артерий наблюдается как минимум у 30% пациентов с длительным стажем гипертонической болезни, что связывают с негативным влиянием высокого кровяного давления и развитием хронического воспаления в сосудистой стенке.
- Рецепторная теория. Многие ученые называют нарушения липидного спектра крови первичным звеном в формировании атеросклеротической бляшки. Повышение атерогенных фракций липопротеидов способствует отложению липидов в интиме сонных артерий, в результате чего образуются патогномоничные «пенистые» клетки.
- Нейро-метаболическая теория. Вегетативная иннервация и трофика сосудов зависит от общего состояния нейроэндокринной регуляции в организме. На фоне хронических психоэмоциональных стрессов и неблагоприятных экзогенных факторов изменяется контроль за тонусом сосудов, усиливаются нарушения жирового обмена.
- Тромбогенная теория. Образованию атеросклеротической бляшки способствует повышенная вязкость крови и формирование пристеночных кровяных сгустков в артериях. В пораженных тромбами участках интимы намного быстрее откладываются атерогенные липиды, и развивается атеросклероз сонных артерий.
Патогенез
В механизме развития каротидного атеросклероза играют роль 3 ключевых фактора: нарушение равновесия между «хорошими» и «плохими» фракциями холестерина, хроническое воспаление в сосудистой стенке, повышенная склонность к тромбообразованию. Патологический процесс может возникать во внутренней или наружной сонной артерии, в неблагоприятных ситуациях происходит множественное поражение сосудистого бассейна.
Формирование атеросклероза начинается со скопления липидов в интиме, которое имеет вид пятна или полосы. Постепенно на этом месте возникает выступающая бляшка, которая содержит липиды и соединительную ткань. Впоследствии ее покрышка истончается, что создает благоприятные условия для отрыва фрагментов и эмболии церебральных артерий с развитием нарушений мозгового кровотока.

Симптомы
Отличительная черта атеросклероза сонных артерий – отсутствие любых клинических проявлений. Пока липидные бляшки имеют небольшой размер, и кровоток в каротидном бассейне поддерживается на должном уровне, пациент даже не догадывается о проблеме. По мере ухудшения гемодинамики возникают неврологические симптомы, которые обусловлены нарушением притока крови к головному мозгу.
При осложненных формах каротидного атеросклероза пациенты жалуются на периодическое головокружение, головные боли, снижение работоспособности. При длительном существовании болезни возникают проблемы с памятью, концентрацией внимания и скоростью мышления. Если болезнь вызывает эпизод острого нарушения мозгового кровообращения (ОНМК), возможно выпадение моторных и сенсорных функций.
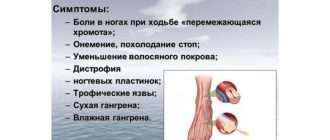
Поскольку атеросклероз сонных артерий в большинстве случаев сопровождается поражением коронарных сосудов и артериальной гипертензией, у больных возникают кардиологические симптомы. Некоторые люди жалуются на перебои в работе сердца, боли в левых отделах грудной клетки, одышку при физической нагрузке. При присоединении атеросклероза артерий нижних конечностей беспокоит повышенная утомляемость и боли в ногах при ходьбе.
Осложнения
Наличие и степень сужения каротидных артерий используется врачами для оценки риска ишемических повреждений головного мозга. При стенозе менее 50% вероятность нарушения церебрального кровотока составляет 3-4,8%. Если степень сужения находится в пределах 50-70%, вероятность развития инсульта составляет около 10% в год. При прогрессировании атеросклероза и стенозе артерий более чем на 70% частота неврологических осложнений достигает 15-46%.
Около 20-25% людей с атеросклерозом внутренней сонной артерии имеют «немые» инсульты в анамнезе – гибель небольшого участка вещества мозга, которая не вызывает типичной клинической картины и не диагностируется вовремя. Такое осложнение обнаруживается только при прицельном сканировании методами МРТ или КТ. Риск асимптомного инсульта резко возрастает у пациентов с комбинацией каротидного атеросклероза и артериальной гипертонии.
Диагностика
Атеросклероз сонных артерий зачастую обнаруживается при плановом кардиологическом обследовании больных, имеющих высокий сердечно-сосудистый риск по шкале SCORE. Также пациент может самостоятельно обратиться на прием к врачу-неврологу с жалобами на головокружение, когнитивные нарушения. Комплексная диагностическая программа включает следующие методы:
- УЗИ сонных артерий. При исследовании сосудов в дуплексном режиме одновременно оценивают толщину комплекса интима-медиа – ТКИМ, наличие и размеры атеросклеротических бляшек, параметры гемодинамики в каротидном бассейне. Для уточнения информации применяется триплексное сканирование, которое дополняется цветным картированием кровотока.
- Ангиография магистральных артерий головы. Рентгенконтрастное исследование используется для наиболее точной визуализации расположения, размеров и особенностей структуры липидной бляшки. Результаты рентгенографии обязательно потребуются сосудистому хирургу для выбора тактики операции.
- КТ головного мозга. Нейровизуализация назначается всем пациентам с явными неврологическими признаками и больным с асимптомным атеросклерозом, чтобы исключить случаи «немого» инсульта. Для более детального изучения структуры нервной ткани дополнительно проводят МРТ.
- Эхокардиография. Ультразвуковое исследование сердца необходимо, чтобы оценить фракцию выброса, обнаружить признаки гипертрофии миокарда, которые типичны для длительно существующей артериальной гипертензии. Комплексную диагностику дополняют проведением электрокардиографии, суточного мониторирования артериального давления (СМАД).
- Лабораторные исследования. Важную роль в диагностике и выборе лечения играют результаты липидограммы – оценки уровня общего холестерина и фракций липопротеидов. В диагностическую программу входит клинический анализ крови, расширенное биохимическое исследование, коагулограмма. По показания проводят определение острофазовых показателей и миокардиальных маркеров.
Дифференциальная диагностика
Поскольку каротидный атеросклероз в основном протекает бессимптомно и определяется по ультразвуковой картине, у опытного врача не возникает сомнений при постановке диагноза. В сложных случаях может потребоваться дифференциальная диагностика симптомов болезни с нейродегенеративными заболеваниями неатеросклеротического генеза, объемными образованиями головного мозга, астеновегетативным синдромом.

Лечение атеросклероза сонных артерий
Консервативная терапия
Коррекция липидного обмена начинается с диеты. Всем пациентам рекомендовано сократить прием насыщенных животных жиров и простых углеводов, уменьшить потребление поваренной соли. В рационе должны преобладать блюда с белками, сложными углеводами, растительными ненасыщенными жирами. Людям с ожирением назначают гипокалорийное питание и посильные спортивные тренировки для постепенного снижения массы тела.
Основу фармакотерапии составляют статины – препараты первой линии при дислипидемии. Их дозировки подбираются индивидуально с учетом степени кардиоваскулярного риска, целевых показателей липидограммы. Статины эффективны для снижения атерогенных фракций липидов крови и предупреждении сердечно-сосудистых катастроф. В дополнение к статинам назначают препараты из других групп: ингибиторы PCSK9, фибраты, блокаторы всасывания холестерина в кишечнике.
Для профилактики тромбоэмболических осложнений показана терапия антикоагулянтами и антиагрегантами, которые нормализуют реологические свойства крови, снижают риск тромбообразования. При артериальной гипертензии схему лечения дополняют гипотензивными препаратами. По показаниям терапию усиливают препаратами ПНЖК, которые благоприятно влияют на липидный обмен и работу сердечно-сосудистой системы.
Хирургическое лечение
При стенозе артерии более чем на 50%, наличии в анамнезе кардиоваскулярных осложнений или появлении симптомов атеросклероза пациентам показано оперативное вмешательство на пораженном сосуде. Наилучшую эффективность показывают два метода: каротидная эндартерэктомия, которая предполагает удаление бляшки через небольшой разрез сосудистой стенки, и каротидная ангиопластика – баллонная катетеризация и установка стента в суженый участок артерии.
Прогноз и профилактика
Атеросклероз сонных артерий сопряжен с высоким риском неврологических осложнений, поэтому его течение и исход будет зависеть от своевременности диагностики, соблюдения пациентом назначенной схемы терапии. Превентивные меры включают гипохолестериновую диету, активный образ жизни, контроль веса и артериального давления. Важную роль в профилактике играет плановое обследование каротидных сосудов у людей из групп риска.
1. Цереброваскулярные заболевания и атеросклеротический стеноз сонной артерии: хирургические и медикаментозные подходы к терапии/ А.А. Беляев// Фарматека. – 2019. – №9.
2. Значение субклинического атеросклероза сонных артерий для первичной профилактики сердечно-сосудистых заболеваний. Обзор основных международных исследований/ Е.К. Букина, Е.В. Бочкарева// Рациональная фармакотерапия в кардиологии. – 2016. – №5.
3. Асимптомные стенозы сонных артерий: еще один взгляд на проблему/ М.М. Танашян// Анналы клинической и экспериментальной неврологии. – 2009. – №2.
Симптомы и лечение атеросклероза сонных артерий и других сосудов шеи
Прежде чем обсуждать вопрос атеросклероза сосудов шеи и сонных артерий, давайте разберемся с основами анатомии – где располагаются эти сосуды и для чего они нам нужны.
Главные сосуды шеи: расположение и функции
У человека есть два основных вида магистральных артерий шеи – сонные и вертебральные (позвоночные). Обе являются парными. Правая отходит от плечеголовного ствола, левая – от дуги аорты. Далее они на уровне верхнего края щитовидного хряща разделяются на наружную и внутреннюю сонную артерию (НСА и ВСА соответственно).

Общая сонная артерия кровоснабжает кожу головы, язык, мышцы глотки, внутренняя – орган зрения, большие полушария головного мозга и промежуточный мозг (таламус и гипоталамус).
Позвоночные артерии отходят от подключичных и через отверстия в позвонках шейного отдела направляются к головному мозгу, где они формируют так называемый вертебро-базиллярный бассейн, который кровоснабжает спинной и продолговатый мозг, а также мозжечок. ВСА и позвоночные артерии как главные источники питания головного мозга объединены под названием «брахиоцефальные» или «экстракраниальные».
Основную проблему представляет атеросклероз внутренних сонных артерий.

Атеросклероз сонных артерий
Патология представляет собой хроническое сосудистое заболевание, при котором в стенке сонных артерий откладывается холестерин. Со временем формируются бляшки, сужающие их просвет и нарушающие гемодинамику головном мозге. В международной классификации болезней эта патология находится под шифром I65.2. Риск ишемического инсульта (смерти участка мозга вследствие прекращения или затруднения поступления крови) при сужении просвета ВСА более, чем на 50 %, возрастает в 3 раза.
Атеросклероз ВСА является причиной примерно 20 % ишемических инсультов.
Атеросклероз сонных артерий входит в структуру так называемой цереброваскулярной болезни, которая наряду с инфарктом миокарда и инсультом занимает ведущие позиции среди причин смерти. Ее распространенность составляет примерно 6000 случаев на 100 000 населения. Особенно часто она встречается у пожилых людей.
Причины и механизм развития болезни
Атеросклероз сонных артерий развивается вследствие множества причин. Перечислим их в порядке значимости:
- Дислипидемия. Представляет собой нарушение обмена липидов, а именно появление высокого уровеня общего холестерина, липопротеидов низкой плотности («плохой холестерин»), а также низкое содержание липопротеидов высокой плотности («хороший холестерин»). Иногда встречается наследственная гиперхолестеринемия.
- Высокое артериальное давление. Постоянно повышенное АД увеличивает риск осложнений любых болезней сердца и сосудов .
- Сахарный диабет. Уже давно известно, что длительная высокая концентрация глюкозы в крови в несколько раз ускоряет развитие атеросклероза.
- Ожирение. У людей с избыточным весом уровень холестерина и триглицеридов в крови намного выше, чем у тех, которые имеют нормальную массу тела. Определить свой индекс массы тела можно здесь.
- Малоподвижный образ жизни – недостаточная физическая активность закономерно ведет к ожирению.
- Курение – компоненты табачного дыма, в том числе и никотин, способствуют образованию в организме свободных радикалов (активных форм кислорода), запускающих перекисное окисление липидов. Такой холестерин откладывается в стенках сосудов.
- Неправильное питание. Избыток в рационе мяса и недостаток овощей, фруктов и рыбы ведут к метаболическому синдрому, который повышает риски фатальных сердечных состояний.
- Стресс приводит к повышению артериального давления и выбросу гормонов, увеличивающих содержание глюкозы в крови.
- Генетическая предрасположенность.
- Мужской пол. У мужчин раньше и быстрее развивается атеросклероз, потому что женские половые гормоны (эстрогены) способны замедлять процесс формирования бляшек.
Сам механизм образования атеросклеротической бляшки довольно сложен и до конца не выяснен.
Стоит отметить, что у любого человека на крупных сосудах имеются отложения холестерина, даже у мертворожденных детей на вскрытии обнаруживают минимальные атеросклеротические изменения в стенках аорты.
На данный момент времени ученые выделяют три основные стадии атеросклероза:
- Образование липидных пятен и полосок. Первым звеном является повреждение эндотелия (внутренней оболочки) артерии, что создает благоприятные условия для проникновения частиц холестерина. Сильнее всего этому способствует высокое АД. Макрофаги поглощают молекулы липопротеида, превращаясь в пенистые клетки.
- Появление фиброзной бляшки. Далее из-за повреждения эндотелия и скопления пенистых клеток выделяются факторы роста, что приводит к усиленному делению гладкомышечных клеток и выработке соединительнотканных волокон (коллагена и эластина). Формируется стабильная бляшка с толстой и плотной фиброзной покрышкой и мягким липидным ядром, сужающая просвет сосуда.
- Формирование осложненной бляшки. Прогрессирование процесса ведет к увеличению липидного ядра, постепенному истончению фиброзной капсулы, разрыву и пристеночному тромбообразованию, почти или полностью закупоривающим просвет артерии.
В случае внутренней сонной артерии пристеночный тромб отрывается и закупоривает более мелкие сосуды (среднюю, переднюю мозговую артерии), вызывая ишемический инсульт.

Любимые места бляшек
Наиболее часто атеросклеротические бляшки располагаются в следующих местах:
- в области бифуркации сонной артерии, т. е. там, где общая сонная разделяется на наружную и внутреннюю;
- в устье ВСА – начальный сегмент ее ответвления от НСА;
- в устье позвоночных артерий;
- в сифоне ВСА (месте изгиба при ее входе в череп).
Это объясняется тем, что в этих местах из-за неровности хода сосуда создается турбулентный (вихревой) поток крови, что увеличивает вероятность повреждение эндотелия.
Симптомы и жалобы больного
Клинические симптомы атеросклероза сосудов шеи возникают, когда просвет артерии сужен более чем на 50 %, и головной мозг начинает испытывать кислородное голодание. Как показывает практика, есть пациенты и с большей степенью стеноза, которые не предъявляют никаких жалоб и чувствуют себя вполне здоровыми. Длительная недостаточность кровоснабжения головного мозга называется хронической ишемией или дисциркуляторной энцефалопатией. Ее симптомы:
- быстрое наступление усталости, снижение физической и интеллектуальной работоспособности;
- ухудшение памяти и умственная деградация;
- утрата критического мышления;
- частые перепады настроения;
- нарушение сна – сонливость днем, бессонница ночью;
- головокружение, головная боль, шум в ушах.
Коварство атеросклероза в том, что долгое время он может протекать абсолютно бессимптомно вплоть до развития острых состояний. К ним относятся:
- транзиторная ишемическая атака;
- ишемический инсульт (ОНМК).
Транзиторная ишемическая атака (ТИА) – это резкое ухудшение кровообращения определенного участка головного мозга. Она является предынсультным состоянием. Симптомы:
- головокружение;
- нарушение равновесия, шаткость походки;
- преходящая слепота на 1 глаз;
- нарушение речи;
- онемение, чувство слабости в одной половине лица, руке, ноге и т. д.
При ишемическом инсульте наблюдается практически та же картина, но более тяжелая, с риском летального исхода, также может наступить полный паралич одной половины тела или эпилептический припадок. Основное отличие ТИА от инсульта состоит в том, что ее симптомы полностью проходят через 24 часа, а в случае с ОНМК остаются надолго, а также требуют проведения специализированных мероприятий. Если ТИА вовремя не диагностировать и не оказать квалифицированное лечение, то она может перейти в инсульт.
Признаки атеросклероза на УЗИ, доплере и дуплексе
УЗИ – это быстрый и простой способ оценить, в каком состоянии находятся сосуды. Это один из первых инструментальных методов диагностики, который назначается пациенту при подозрении на такой диагноз, как атеросклероз сонных артерий.
Существует 2 метода ультразвукового исследования сосудов:
- допплерография;
- дуплексное сканирование.
При допплерографии можно увидеть только скорость кровотока и определить, нарушен ли он. Дуплексное сканирование позволяет оценить анатомию сосуда, его извитость, толщину стенки и бляшки. Для диагностики атеросклероза сонных артерий назначается именно этот вид исследования, так как он более информативен.
Методы лечения
Лечение атеросклероза сонных артерий представляет собой сложную задачу. Способ терапии напрямую зависит от степени стеноза сосудов и клинической картины, а именно наличия дисциркуляторной энцефалопатии и перенесенных транзиторных ишемических атак и инсультов. При небольшом сужении ВСА и незначительной симптоматике, отсутствии острых состояний можно обойтись только лекарственной терапией:
- Статины (Аторвастатин, Розувастатин) – основной вид препаратов, замедляющих прогрессирование атеросклероза. Они снижают концентрацию холестерина в крови. Целевой уровень липопротеидов низкой плотности составляет меньше 1,8 ммоль/л. предотвращает образование тромба на атеросклеротической бляшке. Если у пациента есть язвенная болезнь желудка или 12-перстной кишки, ему предпочтительно назначается Клопидогрель.
- Средства для снижения артериального давления. Пациенту необходимо поддерживать цифры АД на определенном уровне (
- Лекарства для сахарного диабета. Для стабилизации уровня глюкозы в крови назначают сахароснижающие средства (Метформин, Глибенкламид) или инъекции инсулина.
Какие же хирургические методы лечения применимы при атеросклерозе сосудов шеи? Есть 3 основные показания к их использованию:
- стеноз более 70 % при абсолютно бессимптомном течении;
- стеноз более 60 % при дисциркуляторной энцефалопатии;
- стеноз более 50 %, если имелись острые состояния (ТИА или ишемический инсульт).
Даже если человеку решено проводить оперативное лечение атеросклеротической бляшки в сонной артерии, он все равно должен принимать лекарственные препараты, перечисленные выше.
Существует следующие способы оперативного вмешательства при атеросклерозе ВСА, у каждого из которых есть свои тонкости и нюансы:
- каротидная эндартерэктомия – классическая и эверсионная;
- стентирование.
При классической эндартерэктомии операция выполняется под общей анестезией. После рассечения кожи и подкожной жировой клетчатки выделяется сонная артерия в области бифуркации. Затем во избежание массивного кровотечения ОСА пережимается. Проводится продольный разрез ВСА, шпателем аккуратно отделяется атеросклеротическая бляшка от интимы.
Отверстие закрывается заплатой из большой подкожной вены или синтетического материала. Ее установка предпочтительнее простого ушивания, так как имеет меньшую частоту рестенозов. Данный метод используется при протяженности бляшки более 2 см.
Эверсионная эндратерэктомия отличается тем, что предполагает не продольный разрез ВСА, а полное ее отделение от ОСА, постепенное выворачивание и очищение от холестериновой бляшки. Преимущество такого метода заключается в меньшей деформации и снижении риска рестеноза артерии. Однако он может применяться только при небольшой протяженности поражения (до 1,5-2 см).
Третий способ – эндоваскулярное стентирование. Эта операция выполняется под местной анестезией. Через прокол в бедренной артерии вводится катетер с баллончиком. Под контролем рентгеноскопии он добирается до места сужения в сонной артерии. Баллончик раздувается, затем с помощью другого катетера устанавливается металлический стент (проволочный цилиндр), удерживающий сосуд в расширенном состоянии. Данная операция малотравматична, более безопасна, не требует общей анестезии. Однако она менее эффективна по сравнению с эндартерэктомией, особенно при выраженной степени стеноза (более 85 %).

Советы специалиста: изменение образа жизни
Помимо медикаментозного и хирургического лечения, немаловажную роль играет коррекция образа жизни. Я всегда рекомендую своим пациентам отказаться от курения, регулярно заниматься физическими упражнениями, внести изменения в свой рацион питания (кушать больше овощей, фруктов и рыбы). Больным сахарным диабетом нужно периодически сдавать кровь на гликированный гемоглобин, соблюдать низкоуглеводную диету, посещать эндокринолога и принимать назначенные препараты для снижения сахара в крови.
Стенозирующий и нестенозирующий атеросклероз сонной артерии: разница в симптомах и лечении
На самом деле, это лишь разные стадии одного заболевания. Нестенозирующий атеросклероз – это состояние, при котором бляшка занимает менее 50 % просвета артерии. Как правило, он никак себя не проявляет. Заподозрить его можно по слабому систолическому шуму на сонных артериях. В некоторых случаях нужна лекарственная терапия (статины, антигипертензивные препараты и т. д.). Подробное описание клинической картины и лечения стенозирующего атеросклероза приведено выше.
Атеросклеротическое поражение других сосудов шеи: признаки, диагностика и лечение
Атеросклероз позвоночных артерий встречается реже и развивается в более позднем возрасте, чем сонных. Тем не менее, он является причиной 20 % ишемических инсультов затылочной области головного мозга.
Клинические симптомы следующие:
- проблемы со зрением – двоение в глазах, вспышки, молнии, затуманенность или выпадение полей зрения;
- ухудшение слуха, шум в ушах;
- нарушение равновесия, неустойчивость тела при ходьбе или стоянии;
- головокружение, иногда настолько сильное, что вызывает тошноту и рвоту.
Весьма характерным признаком поражения позвоночных артерий являются дроп-атаки. Это внезапные падения без потери сознания, возникающие при резких поворотах или запрокидывании головы. При выраженном стенозе могут развиться описанные выше острые состояния (ТИА и инсульт). Диагностика осуществляется теми же методами, что и при атеросклерозе сонных артерий – ультразвуковая допплерография и дуплексное сканирование. Иногда применяется КТ-ангиография.
Медикаментозная терапия остается без изменений, а показания к оперативному вмешательству несколько отличаются.
Если у пациента нет никаких симптомов нарушения мозгового кровообращения, то операция не проводится, даже несмотря на выраженную степень стеноза.
При наличии клинических признаков и стенозе более 50 % выполняется хирургическое вмешательство. Предпочтение отдается открытой эндартерэктомии, так как эндоваскулярное стентирование у таких больных показало очень низкую эффективность.
Случай из практики: атеросклероз вертебральных артерий
Мужчина 57 лет начал жаловаться на небольшое головокружение, ухудшение слуха. Близкие сказали ему, что его походка стала неровной. Неделю назад, когда он резко повернул голову, произошла потеря чувства равновесия и падение, после чего пациент пришел к врачу.
При расспросе выяснилось, что он страдает гипертонией и сахарным диабетом 2 типа. Прописанные лекарства принимает нерегулярно. При измерении артериального давления тонометр показал значение 165/95 мм рт. ст. Подозревая атеросклеротическое поражение позвоночных артерий, я назначил дуплексное сканирование, в ходе которого были обнаружены стеноз правой ПА до 65 %, сужение левой ПА до 40 %. Я направил больного на хирургическое лечение.
Проведена эндартерэктомия правой ПА. Также больному прописано лекарственную терапию – Розувастатин, Ацетилсалициловая кислота, Периндоприл, Метформин. Пациент отметил значительное улучшение – головокружения прекратились, вернулось чувство равновесия.
Для подготовки материала использовались следующие источники информации.
Источник https://clinic-a-plus.ru/articles/sosudi-veni/15219-ateroskleroz-sonnykh-arteriy-vozniknovenie-simptomy-diagnostika-lechenie.html
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_cardiology/carotid-atherosclerosis
Источник https://cardiograf.com/bolezni/zabolevanie-arteriy/ateroskleroz-sonnyh-arterij.html