Врожденный ихтиоз
Категории МКБ: Врожденная буллезная ихтиоформная эритродермия (Q80.3), Врожденный ихтиоз неуточненный (Q80.9), Другой врожденный ихтиоз (Q80.8), Ихтиоз плода [плод арлекин] (Q80.4), Ихтиоз простой (Q80.0), Ихтиоз, связанный с x-хромосомой [x-сцепленный ихтиоз] (Q80.1), Пластинчатый [ламеллярный] ихтиоз (Q80.2)
Общая информация
Краткое описание
Рекомендовано
Экспертным советом
РГП на ПХВ «Республиканский центр
развития здравоохранения»
Министерства здравоохранения
и социального развития
Республики Казахстан
от «15» сентября 2015 года
Протокол № 9
Ихтиоз – это большая группа генетически детерминированных болезней кожи с характерным нарушением процесса кератинизации (ороговения), клинически проявляющаяся поражением всего или большей части кожного покрова с наличием гиперкератоза и/или шелушения [1,2,3].
Название протокола: Врожденный ихтиоз.
Код протокола:
Код (коды) МКБ-10:
Q 80 Врожденный ихтиоз
Q 80.0 Врожденный ихтиоз простой
Q 80.1 Врожденный ихтиоз, связанный с Х-хромосомой (Х-сцепленный ихтиоз)
Q 80.2 Врожденный пластинчатый (ламеллярный) ихтиоз
Q 80.3 Врожденная буллезная ихтиозиформная эритродермия
Q 80.4 Врожденный ихтиоз плода (‘плод арлекин’)
Q 80.8 Другой врожденный ихтиоз
Q 80.9 Врожденный ихтиоз неуточненный
Сокращения, используемые в протоколе:
| АЛАТ – аланинаминотрансфераза АСАТ – аспартатаминотрансфераза ЖКТ – желудочно-кишечный тракт Мг – миллиграмм Мл – миллилитр МНН – международное непатентованное название ОАК – общий анализ крови ОАМ – общий анализ мочи СКВ – системная красная волчанка СФТ – селективная фототерапия CHILD – congenital hemidysplasia with ichthyosiform erythroderma and limb defects (врожденная гемидисплазия с ихтиозиформной эритродермией и дефектами конечностей) IBIDS – ichthyosis, brittle hair, impaired intelligence, decreased fertility and short stature (ихтиоз, ломкие волосы, нарушение интеллекта, снижение рождаемости и низкорослость) KID – keratitis-ichthyosis-deafness (кератит-ихтиоз-глухота) |
Дата разработки протокола: 2015 год.
Категория пациентов: взрослые, дети.
Пользователи протокола: дерматовенерологи, врачи общей практики, педиатры, терапевты.
Примечание: в данном протоколе используются следующие классы рекомендаций и уровни доказательств:
Классы рекомендаций:
Класс I — польза и эффективность диагностического метода или лечебного воздействия доказана и и/или общепризнаны
Класс II — противоречивые данные и/или расхождение мнений по поводу пользы/эффективности лечения
Класс II а — имеющиеся данные свидетельствуют о пользе/эффективности лечебного воздействия
Класс II b – польза / эффективность менее убедительны
Класс III — имеющиеся данные или общее мнение свидетельствует о том, что лечение неполезно/ неэффективно и в некоторых случаях может быть вредным
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |

Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 5500 KZT / 27 BYN — 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация: [4,5]
С учётом генетического фактора:
1. Наследственные формы:
· аутосомно-доминантный (вульгарный, простой);
· аутосомно-рецессивный (ламеллярный, ихтиоз плода, линеарный огибающий ихтиоз Комеля, иглистый ихтиоз Ламберта);
· Х-сцепленный рецессивный.
2. Наследственные синдромы, включающие ихтиоз:
· Нетертона;
· Рефсума;
· Руда;
· Шегрена-Ларссона;
· Юнга-Вогеля;
· Попова;
· Синдром Дофмана-Чанарина;
· Синдром Конради-Хюнерманна;
· IBIDS-синдром;
· CHILD-синдром;
· KID-синдром.
3. Ихтиозиформные приобретенные состояния:
· симптоматический (гиповитаминоз А, болезни крови, злокачественные новообразования и др.);
· сенильный ихтиоз;
· дисковидный ихтиоз.
В зависимости от вида чешуек:
· ихтиоз простой (чешуйки мелкие, поражена вся кожа);
· ихтиоз блестящий (чешуйки располагаются в виде мозаики, серовато-прозрачные);
· ихтиоз змеевидный (чешуйки крупные, серовато-коричневые).
В соответствии с тяжестью клинической картины:
· тяжёлая форма (ребёнок рождается недоношенным и в течение первых дней погибает);
· средней тяжести (доброкачественная, т.е. совместимая с жизнью);
· поздняя форма (первые проявления со 2-3 месяцев жизни, реже – 2-5 лет).
В зависимости от времени развития:
· младенческий (до 2 лет);
· детский (от 2 до 13 лет);
· взрослый.
По распростаренности процесса:
· ограниченный;
· распространенный;
· диффузный.
Диагностика
Перечень основных и дополнительных диагностических мероприятий
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
· ОАК;
· ОАМ.
Дополнительные диагностические обследования, проводимые на амбулаторном уровне: (уровень доказательности III, IV – С, D)
· биохимические анализы крови.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне:
· ОАК;
· ОАМ.
Дополнительные диагностические обследования, проводимые на стационарном уровне: (уровень доказательности II, III – В,С) [4,5,6,13,17]
· патоморфологическое исследование биоптата кожи с последующей гистологией;
· электронно-микроскопическое исследование;
· иммунограмма I и II уровня.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: не проводятся.
Диагностические критерии постановки диагноза:
Жалобы и анамнез: [6]
Жалобы:
· сухость кожных покровов;
· чувство стягивания;
· шершавость кожи;
· шелушение;
· ониходистрофии;
· истончение, разрежение волос;
· умеренный зуд.
Анамнез:
· Время появления первых симптомов заболевания: при простом (вульгарном) ихтиозе кожа новорожденного не поражена, первые проявления – на первом году жизни (3–7 месяцев) или позднее (до 5 лет); при Х-сцепленном ихтиозе – первые проявления с рождения, но чаще начинается с первых недель или месяцев жизни.
· Наследственность: наличие ихтиоза у родственников 1-й и 2-й степени родства;
· Сезонность заболевания: при простом ихтиозе отмечается четкая сезонность-улучшение в летнее время и усиление клинических проявлений в зимний период; при Х-сцепленном ихтиозе сезонность выражена слабо, однако улучшение летом отмечает большинство больных.
Аллергоанамнез:
· Нередко сочетание врожденного ихтиоза с атопическим дерматитом, могут быть одновременно проявления бронхиальной астмы, вазомоторного ринита, крапивницы. Характерна непереносимость ряда пищевых продуктов и лекарственных препаратов.
· Наличие сопутствующих заболеваний. При простом врожденном ихтиозе характерны заболевания желудочно-кишечного тракта и желчевыводящих путей (гастрит, энтероколит, дискинезии желчевыводящих путей). Встречается крипторхизм или гипогенитализм. Больные подвержены пиококковым, вирусным и грибковым инфекциям. При Х-сцепленном ихтиозе наблюдается помутнение роговицы без нарушения зрения, крипторхизм.
Физикальное обследование:
Патогномоничные симптомы:
· сухость кожи;
· мелкопластинчатое шелушение ромбовидной формы, цвет их варьирует от белого и темно-серого до коричневого;
· фолликулярный кератоз;
· усиление кожного рисунка на ладонях и подошвах;
· гиперлинеарность ладоней, подошв.
Лабораторная диагностика: (уровень доказательности II, III – В,C) [5,6,17]
Гистологическое исследование биоптата кожи: умеренный гиперкератоз с образованием кератотических пробок в устьях волосяных фолликулов; истончение или отсутствие зернистого слоя. В дерме скудные периваскулярные лимфогистиоцитарные инфильтраты, сальные железы атрофичные, количество волосяных фолликулов и потовых желез не изменено.
Электронная микроскопия: резкое снижение количества гранул кератогиалина, их мелкие размеры, локализация у края пучков тонофиламентов; снижение количества пластинчатых гранул; единичные зернистые эпителиоциты.
Инструментальные исследования: не проводятся.
Показания для консультации специалистов:
· медико-генетическое консультирование для верификации диагноза и прогнозирования вероятности заболевания при повторных беременностях;
· гастроэнтеролог (при наличии гепатомегалии, спленомегалии, дискинезии желчевыводящих путей, гастрита, колита, дуоденита и др.) [7];
· окулист (при наличии эктропиона, миопии, дальнозоркости, астигматизма, сходящегося косоглазия, частичной атрофии зрительного нерва, дакриоцистита новорожденных и др.) [8];
· оториноларинголог (при наличии нейросенсорной тугоухости, снижении остроты слуха по причине окклюзии наружного слухового прохода, хронического тонзиллита и др.);
· невропатолог (при наследственных синдромах, включающих ихтиоз, с сочетанием с сопутствующей патологией в виде гидроцефалии, микроцефалии, эпилепсии, умственной отсталости, полиневрита, парезов и параличей дистальных отделов конечностей, расстройств походки, патологического положения стоп, мозжечковых симптомов (атаксия, нистагм) и др.) [9];
· аллерголог (при наличии сопутствующей патологии в виде бронхиальной астмы, аллергического ринита, крапивницы, поллиноза и других аллергических состояний);
· эндокринолог (при наличии сопутствующей патологии в виде крипторхизма, гипогонадотропного гипогонадизма, умственной отсталости, патологии щитовидной и поджелудочной желез и др.);
· педиатр (при наличии пневмонии, анемии, иммунодефицитных состояний, снижении индекса массы тела и других состояний).
Дифференциальный диагноз
Дифференциальный диагноз [10,11,12]
Дифференциальную диагностику врожденного ихтиоза проводят с такими болезнями как приобретенный ихтиоз, ихтиозиформные дерматозы, псориатическая эритродермия и другие. В таблице 1 приведены основные клинические дифференциально-диагностические критерии врожденного ихтиоза.
Таблица 1. Основные клинические дифференциально-диагностические критерии врожденного ихтиоза:
| Приобретенный ихтиоз | Приобретенный ихтиоз манифестирует в зрелом возрасте, чаще внезапно, носит симптоматический характер. Является паранеопластическим процессом и в 20–50% случаев сопровождает такие злокачественные новообразования, как лимфогранулематоз, лимфома, миелома, карцинома легких, яичников и шейки матки. Кожные проявления нередко являются первым симптомом опухолевого процесса или развиваются по мере прогрессирования заболевания. Кроме того, данная форма ихтиоза может развиваться при патологии ЖКТ (синдром мальабсорбции), при аутоиммунных заболеваниях (СКВ, дерматомиозит), эндокринных расстройствах (сахарный диабет), заболеваниях крови, болезнях почек, редко при приеме некоторых лекарственных препаратов (циметидина, никотиновой кислоты, антипсихотических препаратов). Гистологическая картина при приобретенном ихтиозе идентична таковой при врожденном ихтиозе. Для верификации диагноза необходимо обращать внимание на анамнестические данные, наследственность, отягченность сопутствующей патологией. |
| Лишай волосяной | Распространенная наследственная форма (тип наследования аутосомно-доминантный с вариабельной пенетрантностью гена) фолликулярного кератоза с преимущественной локализацией на коже разгибательных поверхностей конечностей. Представлен симметричными, фолликулярными роговыми папулами от нормального телесного до красно-коричневого цвета на фоне неизмененной кожи. Кожа ладоней и подошв не изменена. Пик клинических проявлений приходится на период полового созревания. Гистологическая картина: выраженный фолликулярный гиперкератоз, зернистый слой сохранен. Во взрослом возрасте наблюдается постепенное улучшение и регресс кожного процесса. |
| Псориатическая эритродермия | Вариант тяжелой формы течения псориаза, развивающийся в результате воздействия раздражающих факторов (воздействие прямых солнечных лучей, аутоинтоксикация, механические воздействия, нерациональное лечение и др). Начало заболевания в более позднем возрасте. Клинически представлена сплошными, сливными, гиперемированными очагами инфильтрации, иногда с обильным пластинчатым или отрубевидным шелушением. Сохраняются патогномоничные признаки «псориатической триады». Наблюдается лимфоаденопатия, нарушение общего состояния, возможна псориатическая артропатия. |
| Буллезный эпидермолиз | Наследственный дерматоз, проявляющийся образованием на коже и слизистых оболочках пузырей и эрозий в результате травматизации или спонтанно на фоне видимо здоровой кожи, диффузными воспалительными изменениями кожных покровов, обширным слущиванием эпидермиса. Эритродермия и наслоение роговых масс отсутсвует. Гистологическая картина: акантолиз, в верхней части дермы — отек, расширение кровеносных и лимфатических сосудов и различной интенсивности хронический воспалительный инфильтрат, состоящий из лимфоцитов, фибробластов, гистиоцитов и плазматических клеток. |
Лечение
· купирование клинических симптомов: улучшение гидратации кожи, достижение кератолиза и нормализации процесса кератинизации;
· предупреждение развития осложнений;
· уменьшение числа рецидивов, удлинение ремиссии;
· улучшение качества жизни и прогноза заболевания.
Тактика лечения:
Немедикаментозное лечение:
Режим №2 (общий);
Стол №15 (общий);
Рекомендуется ограничить прямой контакт с аллергенами (средства бытовой химии – чистящие, моющие, косметические, шерсть животных, синтетические ткани).
Медикаментозное лечение:
Местная терапия: используется при любых формах врожденного ихтиоза. При легкой степени тяжести возможно проведение монотерапии:
Системная терапия: используется в терапии среднетяжелых форм врожденного ихтиоза.
Лечение должно быть комплексным, с учетом звеньев патогенеза, клиники, степени тяжести, осложнений.
Могут использоваться другие препараты указанных групп и препараты нового поколения.
Медикаментозное лечение, оказываемое на амбулаторном уровне:
Перечень основных лекарственных средств (имеющих 100% вероятность назначения)
Системная терапия
Ретиноиды I поколения (уровень доказательности III, IV – С, D)
· Ретинол, капсулы по 100000МЕ, внутрь после еды, 1 раз в сутки из расчёта 3500-6000 МЕ/кг/сут, 7-8 недель с постепенным снижением дозы в 2 раза для поддерживающей терапии. Противопоказан детям до 18 лет.
· Ретинол, капсулы по 33000МЕ, внутрь (через 10-15 минут после еды) рано утром или поздно вечером 1 раз в сутки из расчёта 3500-6000 МЕ/кг/сут, 7-8 недель с постепенным снижением дозы в 2 раза для поддерживающей терапии. Противопоказан детям до 7 лет.
· Ретинола пальмитат + альфа-токоферилацетат, капсулы 10 мг, внутрь ежедневно по 1 капсуле 1 раз в сутки в течение 10-14 дней. Противопоказан детям до 18 лет.
Местная терапия
Дексапантенол, мазь, крем 5%, наносят на поврежденный или воспаленный участок кожи 1-2 раза в день (уровень доказательности IV – С, D).
Медикаментозное лечение, оказываемое на стационарном уровне
Перечень основных лекарственных средств (имеющих 100% вероятность назначения)
Системная терапия
Ретиноиды I поколения (уровень доказательности III, IV – С, D)
· Ретинол, капсулы по 100000МЕ, внутрь после еды, 1 раз в сутки из расчёта 3500-6000 МЕ/кг/сут, 7-8 недель с постепенным снижением дозы в 2 раза для поддерживающей терапии. Противопоказан детям до 18 лет.
· Ретинол, капсулы по 33000МЕ, внутрь (через 10-15 минут после еды) рано утром или поздно вечером 1 раз в сутки из расчёта 3500-6000 МЕ/кг/сут, 7-8 недель с постепенным снижением дозы в 2 раза для поддерживающей терапии. Противопоказан детям до 7 лет.
· Ретинол + альфа-токоферилацетат, капсулы 10 мг, внутрь ежедневно по 1 капсуле 1 раз в сутки в течение 10-14 дней. Противопоказан детям до 18 лет.
Ретиноиды II поколения (уровень доказательности II – IV – В)*[15]
· Ацитретин, таблетки, 0,5-1,0 мг/кг/день, внутрь во время еды или с молоком 1 раз в сутки 2-4 недели.
· Изотретиноин, таблетки, 0,5-1,0 мг/кг/день, внутрь во время приема пищи в два приёма, 4-6 месяцев.
Гепатопротекторы (уровень доказательности В) [16]
· Урзодезоксихолевая кислота, капсулы, 250 мг, внутрь, не разжевывая, с пищей или легкой закуской, запивая достаточным количеством воды 3 раза в день на весь курс лечения.
Глюкокортикостероиды (уровень доказательности III, IV – С, D)
· Преднизолон, ампула, 30 мг, 1,0 мл, в/в или в/м, доза и кратность определяются индивидуально.
Местная терапия
Кератолитические средства (уровень доказательности II – IV – В)
· Другие эмоллиенты, содержащие в составе глицерин (глицерол) или витамина Е ацетат.
Дексапантенол, мазь, крем 5%, наносят на поврежденный или воспаленный участок кожи 1-2 раза в день (уровень доказательности IV – С, D).
Топические ретиноиды (уровень доказательности II – IV – В)*
· Третионин, 0,1%, 0,05%, 0,025% крем/гель; 0,05% лосьон; 0,1% раствор, на вымытую и высушенную поверхность пораженного участка кожи равномерно наносят тонким слоем (гель и крем наносят пальцем, лосьон и раствор — ватным тампоном) 1–2 раза в сутки на 6 ч, после чего смывают водой. Курс лечения — 4–6 нед (до 14 нед). В профилактических целях — 1–3 раза в неделю в течение длительного времени (после обработки теплой водой). Для людей со светлой и сухой кожей время экспозиции в начале лечения составляет 30 мин, затем продолжительность воздействия постепенно увеличивают.
· Тазаротен, 0,1%, 0,05% гель; 0,1% крем, наносить на вымытую и высушенную поверхность пораженного участка кожи равномерно,1 раз в день на ночь.
· Лиарозол, 5% крем, наносить на вымытую и высушенную поверхность пораженного участка кожи равномерно 1 раз в день на ночь.
Глюкокортикостероидные препараты наружного применения (уровень доказательности IV – С, D)
Очень сильные (IV)
· Клобетазол пропионат, 0,05% мазь, крем, наносят на пораженную поверхность кожи тонким слоем, легко втирая, 1-2 раза в день.
Сильные (III)
· Бетаметазона валерианат, 0,1% мазь, крем, наносят тонким равномерным слоем на пораженный участок кожи 1-2 раза в день, или
· Метилпреднизолона ацепонат, 0,1% мазь, крем, наносят тонким равномерным слоем на пораженный участок кожи 1-2 раза в день, или
· Мометазона фуроат, 0,1% крем, мазь, наносят тонким равномерным слоем на пораженный участок кожи 1-2 раза в день, или
· Бетаметазона дипропионат, 0,05% крем, мазь, наносят тонким равномерным слоем на пораженный участок кожи 1-2 раза в день.
Умеренно сильные (II)
· Флуоцинола ацетонид, 0,025% крем, мазь, наносят тонким равномерным слоем на пораженный участок кожи 1-2 раза в день, или
· Триамцинолона ацетонид, 0,1% крем, мазь, наносят тонким равномерным слоем на пораженный участок кожи 1-2 раза в день, или
· Флуметазона пивалат, 0,02% крем, мазь, наносят тонким равномерным слоем на пораженный участок кожи 1-2 раза в день.
Слабые (I)
· Преднизолон, 0,25%, 0,5% крем, мазь, наносят тонким равномерным слоем на пораженный участок кожи 1-2 раза в день наружно, или
· Гидрокортизона ацетат, 0,1%, 0,25%, 1,0% и 5,0% крем, мазь, наносят тонким равномерным слоем на пораженный участок кожи 1-2 раза в день. Комбинированные:
· Бетаметазона дипропионат + гентамицина сульфат + клотримазол, трехкомпонентная мазь, содержащая в 1000 мг: бетаметазона дипропионат + гентамицина сульфат (1 мг) + клотримазол (10мг), наносить тонким слоем на всю пораженную поверхность кожи и прилегающую область, 1-2 раза в день, или
· Гидрокортизон + натамицин + неомицин, трехкомпонентная мазь, крем, содержащие в 1000 мг: гидрокортизон + натамицин (10 мг) + неомицин (3500 ЕД), наносить тонким слоем на всю пораженную поверхность кожи и прилегающую область 1-2 раза в день, или
· Бетаметазон + гентамицин, двухкомпонентная мазь, крем, содержащие в 1000 мг: бетаметазон (1мг) + гентамицина сульфата (1 мг), наносить тонким слоем на всю пораженную поверхность кожи и прилегающую область 1-2 раза в день.
Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи: нет необходимости
Другие виды лечения:
· селективная фототерапия курсом 15-20 процедур;
· комбинированная фотохимиотерапия (ПУВА) с препаратами витамина А, курсом 15-20 процедур;
· наружные ванны:
солевые ванны (10 г/л хлорида натрия, t°=35-38°С, 10-15 минут);
крахмальные (1-2 стакана крахмала, t°=35-38°С, 15-20 минут);
сульфидные (0,1-0,4 г/л, t°=36-37°С, 8-12 минут);
кислородные (под давлением = 2,6 кПа, t°=36°С, 10-15-20 минут);
щелочные, отрубевидные, ванны с морской солью или отваром ромашки.
Другие виды лечения, оказываемые на амбулаторном уровне: нет.
Другие виды, оказываемые на стационарном уровне:
· широкополосная фототерапия UVA+UVB (290-400 нм);
· узкополосная фототерапия UVB (311-313 нм);
· UVA-1 (340-400 нм).
Другие виды лечения, оказываемые на этапе скорой неотложной помощи: нет необходимости.
Хирургическое вмешательство: нет.
Хирургическое вмешательство, оказываемое в амбулаторных условиях: нет.
Хирургическое вмешательство, оказываемое в стационарных условиях: нет.
Дальнейшее ведение:
· диспансерный учет по месту жительства у дерматолога, педиатра;
· наблюдение и лечение у смежных специалистов;
· в межрецидивный период уход за кожей (применение эмолентов и других смягчающих средств);
· профилактические мероприятия;
· санаторно-курортное лечение;
· медико-социальная реабилитация.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения:
· уменьшение или исчезновение субъективных ощущений,
· регресс основных кожных высыпаний,
· отсутствие появления новых элементов,
· улучшение общего состояния.
Лечение при врожденном ихтиозе
Причины ихтиоза кожи
Причины ихтиоза кожи
Ихтиоз – это заболевание, которое относится к группе наследственных и отличается нарушениями в процессе ороговения, когда в эпителиальной ткани происходит сбой преобразования рогового вещества. Само название напоминает уже знакомое вымышленное морское существо-человека с жабрами «ихтиандра», тело которого было покрыто чешуйками. Так и в случае с ихтиозом – из-за гипертрофированного мутационного гена на верхнем слое кожи человека появляются огрубевшие пластинки, напоминающие рыбью чешую.

За возникновение ихтиоза ответственны поврежденные гены
Что собой представляет ихтиоз?
В переводе с греческого языка термин «ихтис» означает «рыба». В русском языке все, что связано с рыбами и рыбными производными, имеет приставку «ихтио». Исходя из этого, несложно догадаться, что такое ихтиоз. Данное заболевание обусловлено наличием мутантного гена, который приводит к гиперкератозу кожи. Это означает, что в эпителии образуется роговое вещество с кератином измененной структуры, который приводит к чрезмерному загрубению кожи. Внешне это напоминает рыбьи чешуйки. Ихтиоз начинает свое проявление уже на первых годах жизни человека, чаще всего, это промежуток от года до трех. Данному заболеванию характерно чрезмерное шелушение кожи. В зависимости от степени прогрессирования, ихтиоз проявляется по-разному:
- пациенты переносят его в легкой форме и спокойно могут сосуществовать с данной болезнью всю свою жизнь,
- в более тяжелых ситуациях – ареал поражения распространяется на все тельце ребенка и может привести к летальному исходу (ихтиоз плода).
Вместе со стремительным прогрессом жизни заболевание также не стоит на месте и постоянно мутирует, из-за этого возникает все больше и больше новых форм, которые специалистами до конца еще не изучены. Насчитывают около 30 разновидностей ихтиоза. Все больше врачей склоняются во мнении к тому, что причины генной мутации спровоцированы:
- недостатком в организме витамина А,
- или же когда нарушается работа эндокринной системы.
Главным критерием патологии ихтиоза выявлено:
- чрезмерное количество вырабатываемого кератина, он же белок кожи,
- кровь переполнена аминокислотами,
- избыток холестерина приводит к нарушению жирового обмена.
Данное заболевание носит врожденный характер, очень редко его можно обозначить, как приобретенное. Характерные особенности ихтиоза кожи:
- во время течения заболевания у пациента отмечается нарушение в питании клеток волос, ногтевых платин и зубов: внешне они меняются и уже не напоминают здоровые,
- наряду с ихтиозом у пациента выявляют другие заболевания, относящиеся к группе инфекционных,
- ихтиоз может поражать глазную сетчатку,
- самым частым видом заболевания называют вульгарный ихтиоз, в 90% случаев у больных выявляют именно его,
- самый критический возрастной промежуток начинается с 12 недели рождения и длится до 50 лет: статистика показывает, что именно в это время появляются первые кинические симптомы,
- на каждые четыре тысячи населения планеты Земля констатируют одного больного ихтиозом и происхождение недуга пока остается неизвестным.

Существует теория, что причиной ихтиоза может быть дефицит витамина А
Как проявляется ихтиоз
Данное заболевание кожи проявляется в разных своих клинических подвидах с различными симптомами. Для каждой отдельной формы определяется свой симптоматический ряд показателей, который меняется в зависимости от степени недуга. Общий характерный признак – чешуйчатый кожный покров. Между ороговевшими пластинками собирается излишек аминокислот, которые не усваиваются организмом. Данное соединение приводит к уплотнению и огрубению кожи, и плотные чешуйки плотно присоединяются к здоровым клеточкам. В то время, когда чешуйки начинают отслаиваться, больной испытывает нестерпимую боль. Симптоматика заболевания выражается:
- кожа становится заметно сухой и шероховатой – это происходит из-за того, что нарушается водно-солевой баланс, жидкость не задерживается в слоях эпидермиса: уровень сухости кожи напрямую зависит от объемов выходящей жидкости,
- тело шелушится – данный признак проявляется, когда эпидермис начинает в чрезмерном количестве отторгать роговые пластинки,
- четко вырисовывается рисунок на коже, особенно это заметно на ладонях и стопах – это одна из явных причин наследственного ихтиоза,
- на ладонях образуются мукоидного вида шелушения,
- наблюдается сбой в работе гормональной системы, снижается интенсивность метаболизма,
- ногти, волосы и зубы подвержены структурным изменениям,
- нарушается нормальная температура тела,
- чрезмерное развитие или же недостаточное отшелушивание ороговевших пластинок,
- потовые железы проходят сбой в нормальном функционировании,
- в случае с эритродермией, наряду с шелушением появляется краснота, оттенок кожи варьируется от степени заболевания.
Ногтевые пластины деформируются: из-за нарушенной выработки белка ногтевые пластины начинают расслаиваться, уплотняться либо же неизмеримо искажаться – вульгарный ихтиоз как раз таки не поражает ногти. Волосы истончаются и ломаются: волосяной стержень также, в основном, состоит из кератина, поэтому нарушенный обмен белка приводит к истончению волосков– роговые пробки, образующиеся на коже головы, приводят к атрофии волосяной фолликулы, что делает волос ломким и нездоровым.
Запущенное заболевание ихтиоз может спровоцировать хроническую сердечную недостаточность и нарушения в работе печени. Из-за падения иммунитета возникают вторичный признак – гнойное воспаление. Травмирование кожи при ихтиозе делает ее прямой мишенью для инфекций.
Некоторые разновидности ихтиоза поражают глаза, что может привести к развитию конъюнктивита (воспаляется слизистая оболочка глаза), ретинита (воспаляется сетчатка), наследственной близорукости.

Ихтиоз проявляется характерными чешуйками на коже
Причинность заболевания
К главным причинам развития ихтиоза относят генетическую мутацию, когда в процессе развития плода неправильно используется генетическая информация в синтезе необходимых белков, которые несут в себе код промежуточных форм кератина. Во время ихтиоза нарушается обмен белка и жира. Избыток липидов приводит к неусвоению витамина А, необходимого для растворения жира, и к аккумуляции количества холестерина в крови. Все это приводит к тому, что участки кожного покрова кожа покрывается ороговевшими пластинами.
Формы ихтиоза
У каждой отличной формы ихтиоза есть свои механизмы зарождения, развития и проявления заболевания. Ихтиоз подразделяют на такие формы:
- вид ихтиоза вульгарного,
- ламеллярный ихтиоз,
- ихтиоз Х-сцепленного вида,
- разновидность болезни Дарье,
- вид ихтиозиформной эритродермии.
Простая форма ихтиоза
Вульгарный ихтиоз еще называют обыкновенным, он является самым распространенным подвидом заболевания. Наибольший процент заболевших относится к данному виду и, в основном, ему подвержены детки в период развития до 3 лет. Причины появления вульгарного ихтиоза – унаследованный генетически мутированный ген хотя бы от одного родителя. Он одинаково наследуется как женским, так и мужским полом. Обыкновенный ихтиоз симптомы имеет на всей поверхности кожи. Крайняя сухость, шелушащаяся кожа, уплотнение, притупляется работа сальных и потовых желез.
Ихтиоз простой характеризуется одной главной особенностью – он поражает разгибательные верхние и нижние конечности, у деток поражается лицо, от тонких и прозрачных, до массивных и темных чешуек.
Касаемо внутренних сгибательных зон, подмышек, паховой зоны – их болезнь не затрагивает. Все основные симптомы ихтиоза присущи вульгарной форме:
- чрезмерное ороговение,
- страдают волосы, сальные железы,
- роговый слой утолщается и тем самым снижается зернистость кожи.
Согласно проявленной клинической картине вульгарный вид ихтиоза классифицируют на несколько форм.
- Ксеродермия – самая облегченная форма ихтиоза. Болезнь протекает без осложнений. Ей характерны сухость и малая доля отрубевидных шелушений. Пластинки имеют вид мучнисто-белых полос. В области разгибания суставы покрываются небольшими узелками от сероватого, бледно-розового до синеватого оттенка, также им подвержены ягодицы.
- Простая форма – отличается вялой симптоматикой. В основном, это сухая кожа и мелкое шелушение. Ареал поражения выходит за предел конечностей и распространяется по всему телу, в волосах.
- Фолликулярная форма. Отличительная черта – шероховатая кожа роговые пробки в фолликулярных лунках. Поражает ягодицы, переднюю часть ног.
- Блестящая форма ихтиоза – внешне напоминает перламутровые чешуйки, похожие на мозаику. Полупрозрачные, грязно-белые, «мраморные» пластинки селятся у разгибательных суставов, поражают фолликулярные устья.
- Змеевидная форма (пластинчатый ихтиоз) – ороговевшие пластинки собираются в ленты, имеют серый и коричневый оттенки, каждая отдельная чешуйка опоясана канавкой, словно змеиная чешуя. Страдает голова, лицевая часть тела, спина, лицо, деформируется ушная раковина, прирастая к голове, веки становятся укороченными, детей преследует аномалия в виде готического неба.
- Черная форма – черный ороговевший слой покрывает живот, поясницу, ягодицы, переднюю и заднюю поверхность голени. Лицо остается чистым.
- Гистриксоидная форма – довольно редкая, но тяжелая разновидность заболевания. Ей присущи твердые, уплотненные грязно-серые пластинки в виде шипов, они возвышаются над поверхностью кожи, окаймленные углублениями.
Проявления заболевания стихают во время полового созревания, в тот момент, когда играют гормоны. Простая форма ихтиоза тянется весь период жизни пациента, обостряясь в холодное время года.

Блестящий ихтиоз отличается перламутровыми чешуйками
Ламеллярная форма ихтиоза
Ламеллярный ихтиоз развивается в следствии дистрофированного фермента трансглутаминазы, участвующего в образовании поперечных сшивок белка соединительной ткани. Из-за этой причины происходит сбой в производительности кератиноцитов, что приводит к ускоренному чрезмерному ороговению. Ламеллярный ихтиоз покрывает детское тельце тонкими пластинкам желто-коричневого оттенка. Бывает так, что этот пластинчатый слой перерастает в слой крупных роговых чешуек, которые вскоре могут бесследно пропасть. Однако, в большинстве случаев пластинки остаются на всю жизнь. Ламеллярный ихтиоз изменяется вместе с возрастом пациента, чаще всего, отягощая симптоматику. Однако, краснота кожи сходит. Зоны поражения: кожные складки, лицо, на утолщенных участках кожи. Характерна повышенная потливость, кожа на лице краснеет, натягивается и отшелушивается.
Необходимая терапия
Говоря о терапии наследственных заболеваний, связанных с генетическим изменением, то это довольно сложно, потому как учеными еще не создан препарат, способный иметь влияние на ДНК клеток эпидермиса и наводить порядок в процессах выработки кератина. Лечение ихтиоза кожи сводится к тому, чтобы снизить выраженные симптомы, мешающие нормальной работе всего организма и нарушающие жизненный уклад и моральное настроение пациента. На вопрос: «Как вылечить ихтиоз?» современная медицина предлагает несколько действенных методов:
- необходимо корректировать гормональный фон,
- назначаются медикаменты локального действия,
- применение физиотерапевтических процедур,
- прием комплекса витаминов.

Для лечения ихтиоза назначается комплекс витаминов
Лечить ихтиоз кожи необходимо в комплексе , одновременно с другими присущими недугами. Назначать конкретную терапию дозволено лишь дерматологу. В легких формах ихтиоз лечится стационарно, тяжелая требует амбулаторного лечения. Как лечить ихтиоз? Основное правило эффективного лечения , соблюдение рекомендаций врача.
- Первым делом в рецепте стоят витамины. Курс лечения назначается длительный и частый, в основном, это витамины, относящиеся к группам А. Е, В, С, сюда же причисляют никотиновую кислоту.
- С помощью липотропных препаратов смягчаются ороговевшие пластинки.
- Чтобы стимулировать нарушенную иммунную систему, используют процедуру переливания плазмы, назначают железо- и кальцесодержацие препараты, лекарства с экстрактом алоэ.
- При пораженной щитовидке, приписывается гормональный препарат Тиреоидин – для понижения функции щитовидной железы, либо Инсулин – для повышения деятельности щитовидки.
- Врожденный ихтиоз лечение требует начинать с принятия гормонов, постепенно снижая дозировки при видимых улучшениях, до полного прекращения.
- Когда поражаются веки – глаза капают раствором ретинол ацетата.
- Локальное лечение требует принятия водных процедур с добавлением раствора перманганата калия, а после увлажнения кожи обычными детскими кремами в соединении с витамином А. Ванны, как местного, так и общего характера с солевыми и крахмальными добавками, витамином А, хлористым натрием, мочевиной.
- Грязевые, углекислые, сульфидные и УФ-процедуры применяют на легких стадиях заболевания, когда острая картина устранена и просто в профилактических мерах.
- В последнее время весьма популярными стали ароматические производные витамина А (ретиноид). С их помощью организм получает необходимую дозу белка, восстанавливается работа клеток эпидермиса и нормализируются процессы метаболизма. Они могут быть как внутреннего назначения, так и местного.
Кормящие мамы принимают тот же комплекс витаминов, что и больные детки. В период ослабевания хронического ихтиоза проводится анализ крови, дабы держать под контролем состояние больного и не допустить ухудшения клинической картины.

Грязевые ванны помогают при легких формах болезни и для ее профилактики
Домашняя терапия
Лечение ихтиоза в домашних условиях также необходимо и мало того – во многом облегчает жизнь пациента. В этом случае терапия подразумевает использование физиотерапевтических водных процедур, заранее разрешенных лечащим врачом. Под воздействием ванн поврежденная кожа увлажняется и усиливается метаболизм в тканях. Уже спустя неделю есть благоприятный результат. Дома возможно принятие таких лечебно-расслабляющих ванночек:
- к ним относят ванны с кислородом (газовая ванночка) , с добавлением перманганат калия, серной кислоты и пергидроля,
- ванны с солью – требует слабой концентрации соли, примерно 1 грамм соли на 1 литр воды,
- ванны с крахмалом – в ванную добавляют заранее размешанный в холодной водице крахмал, в соотношении к общей ванной применяют 1 килограмм крахмала, получается пресная вода.
В общей сложности каждую водную процедуру нужно проводить не более 25 минут, в среднем 10 раз в воде с температурой около 36 градусов.
Народными средствами также проводят терапию ихтиоза.
- Применение талассотерапии – оздоровление с помощью прямых продуктов моря или океана. Морская вода богата различными микро- и макроэлементами, которые просто незаменимы в работе всего организма. Постоянное лечение с помощью морской воды и ее производных надолго насыщает кожу жидкостью и снимает выраженные симптомы болезни.
- Применение гелиотерапии. Самый любимый и популярный способ улучшения настроения и поднятия крепости духа – солнечные ванны. Под воздействием солнечных лучей организм начинает активно вырабатывать витамин D, укрепляется иммунитет. Пребывание под палящим солнцем строго запрещается, голову нужно непременно держать прикрытой. Процедуры лучше начинать с минимального времени и постепенно увеличивать длительность.
Ихтиоз – болезнь, с которой приходится сосуществовать всю жизнь, поэтому важно не только лечить, но проводить постоянную профилактику.
Ихтиоз — симптомы и лечение
Что такое ихтиоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Лысенко Анны Николаевны, детского дерматолога со стажем в 21 год.
Над статьей доктора Лысенко Анны Николаевны работали литературный редактор Юлия Липовская , научный редактор Татьяна Репина и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Ихтиоз (ichthyosis) — это группа заболеваний кожи, при которых по всему телу нарушается ороговение верхнего слоя и кожа становится похожа на рыбью чешую. Отсюда и название болезни: греческое слово «ihtiosis» значит «рыба» [1] [3] . Диагностикой и лечением ихтиозов занимается врач-дерматолог.
![Кожа похожа на рыбью чешую [26]](https://probolezny.ru/media/bolezny/ihtioz/kozha-pohozha-na-rybyu-cheshuyu-26_s.jpeg)
Ихтиоз может быть самостоятельным заболеванием и проявляться только на коже (изолированный, несиндромный ихтиоз), а может сочетаться с поражением внутренних органов и систем организма (синдромальный ихтиоз) [18] .
Наиболее известные формы ихтиоза:
- вульгарный (простой, обычный, змеевидный, блестящий);
- эпидермолитический (врождённая буллёзная ихтиозиформная эритродермия, эритродермия Брока, ихтиозиформный эпидермолитический гиперкератоз);
- Х-сцепленный рецессивный;
- ламеллярный (пластинчатый, сухая ихтиозиформная эритродермия);
- ихтиоз плода ( «плод Арлекин») .
Ихтиоз бывает врождённым и приобретённым. Врождённый проявляется при рождении или в первые несколько месяцев после рождения. Приобретённый обычно развивается у взрослых под воздействием разных факторов [25] .
Причины ихтиоза
Причина врождённого ихтиоза — мутации генов, которые изменяют внешний вид и поведение кератиноцитов (клеток кожи) в роговом слое.
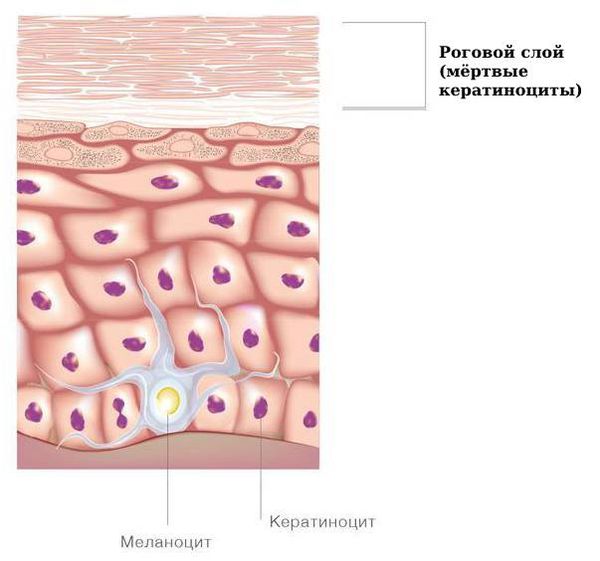
Мутации могут возникать случайно в период внутриутробного развития плода (спорадические, несемейные случаи) или передаваться от родителей (наследственный ихтиоз).
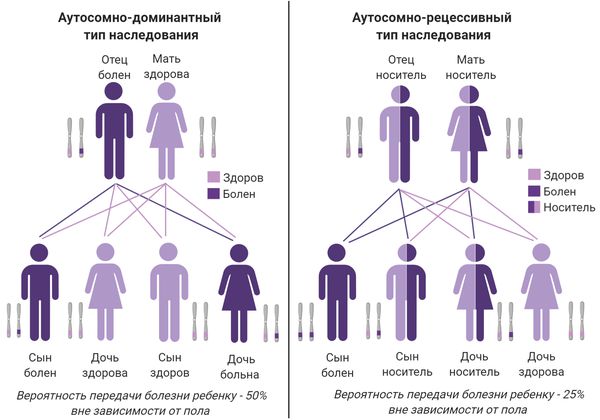
- аутосомно-доминантный — мутантный ген передаётся от одного родителя, который болен ихтиозом, так наследуется вульгарный и эпидермолитический ихтиоз;
- Х-сцепленный рецессивный — развивается только у мужчин, имеющих одну Х-хромосому с аномальным геном;
- аутосомно-рецессивный — мутантный ген передаётся от обоих родителей, которые являются носителями, так наследуется ламеллярный и ихтиоз плода.
Точная причина преобретённого ихтиоза (очень сухой кожи) неизвестна, но выделяют некоторые факторы риска:
- заболевания щитовидной железы: гипотиреоз, cахарный диабет;
- заболевания желудочно-кишечного тракта: язвенная болезнь желудка или 12-перстной кишки, колиты (воспаления кишечника), дисбактериоз и др.;
- системные заболевания: проказа (болезнь Хансена), лимфома, СПИД, множественная миелома и др.;
- нарушение питания, например низкое содержание витаминов А, Е, D в пище;
- неправильный уход за кожей, например частые купания, которые смывают нормальную защитную плёнку (липидную мантию) с поверхности кожи;
- некоторые препараты: никотиновая кислота, трипаранол, бутирофеноны и др. [23]
Распространённость ихтиоза
Среди всех кожных заболеваний ихтиоз встречается редко. Распространённость разных форм оценивают примерно так:
- вульгарным ихтиозом болеет примерно один человек из 250 – 1000, это самая распространённая форма заболевания [4][24] ;
- Х-сцепленным рецессивным ихтиозом — один человек из 2000 – 6000 [6][24] ;
- эпидермолитическим ихтиозом — один человек на 200 – 300 тыс. [20] ;
- ламеллярным и ихтиозом плода — примерно один новорождённый из 300 тыс. [7][19]
В некоторых регионах России частота ихтиоза составляет 1:3000 [2] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы ихтиоза
Главный симптом ихтиоза — сухая чешуйчатая кожа, как правило, на больших участках тела. Также кожа может шелушиться, зудеть и краснеть.
Вульгарный ихтиоз
Обычно он протекает довольно легко. Симптомы развиваются примерно с 2-месячного возраста. На коже ребёнка появляются наслоения чешуек (кератоз) различных размеров и цвета: от белесоватых до серо-чёрных. Кожа становится сухой, шершавой на ощупь и сморщенной. Изменения кожи чаще всего появляются на локтях и коленях. На шее, в локтевых и подколенных сгибах, а также в подмышечных впадинах кожа не изменяется [1] [2] [12] .
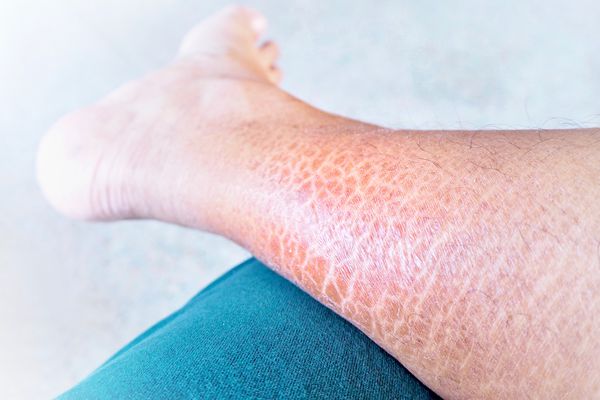
У детей кожа лица, как правило, не поражена или изменена незначительно, у взрослых иногда шелушится лоб и щёки. На коже ладоней и подошв выражен изменённый сетевидный кожный рисунок и небольшое шелушение. Типичен также фолликулярный кератоз в виде мелких суховатых узелков [1] [2] .
Самая лёгкая форма вульгарного ихтиоза — ксеродерма (xeroderma) — проявляется сухостью, шероховатостью, шелушением кожи локтей, коленей и ягодиц. На коже заметны мелкие невоспалительные роговые узелки [1] [2] .
Более выраженной формой вульгарного ихтиоза является простой ихтиоз (ichthyosis simplex). При его развитии роговой слой напоминает растрескавшийся пергамент. Белые бороздки делят его на многоугольные тонкие чешуйки, похожие на слюду. Цвет чешуек серовато-белый, иногда они блестят и напоминают перламутр (ichthyosis nitida). Реже встречаются люди с крупными многогранными роговыми чешуйками, похожими на кожу змеи (ichthyosis serpentina). Иногда наслоения толстых больших роговых пластинок напоминают кожу ящера или крокодила ( ichthyosis sauriasis ), роговые выросты создают сходство с кожей дикобраза (ichthyosis hystrix) [1] .
Х-сцепленный рецессивный ихтиоз
Эта форма встречается только у мужчин. Симптомы появляются вскоре после рождения — обычно в первые недели жизни. Отмечается сухость кожи, позже на локтях, коленях и задней поверхности шеи появляются светло- и тёмно-коричневые плотные чешуйки. В отличие от других форм при Х-сцепленном рецессивном ихтиозе кожа лица и кистей не поражена [6] .
![Потемнение кожи шеи при Х-сцепленном рецессивном ихтиозе [21]](https://probolezny.ru/media/bolezny/ihtioz/potemnenie-kozhi-shei-pri-h-sceplennom-recessivnom-ihtioze-21_s.jpeg)
Аутосомно-рецессивный ихтиоз
Такой ихтиоз протекает тяжелее, так как ребёнок наследует мутантные гены от обоих родителей.
При более лёгкой форме (ламеллярном ихтиозе) ребёнок рождается с покраснением кожи (эритродермией) и утолщением в области складок. Редко признаки заболевания проявляются через несколько дней или недель после рождения. Иногда заметно укорочение и деформация век и ушных раковин. Лицо маскообразное. Кожа ладоней и подошв утолщена. Отмечается усиленная потливость поражённой кожи и других областей [1] [2] [4] . При такой форме врождённого ихтиоза дети могут выжить, но у них резко заторможено умственное и физическое развитие [1] .
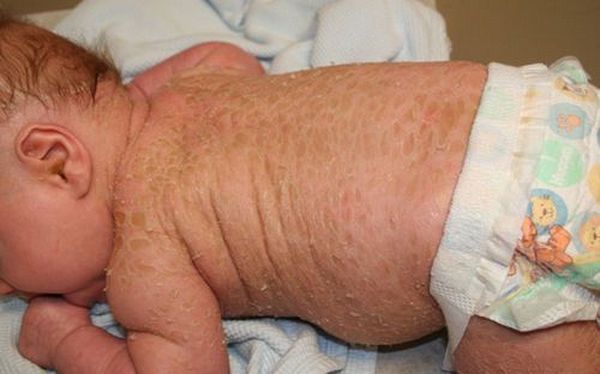
При тяжёлой форме (ихтиозе плода) ребёнок рождается как бы в панцире из толстых роговых пластинок, образующихся ещё внутриутробно. Гиперкератоз (утолщение кожи) отмечается даже в паховых складках, на шее, в локтевых, подколенных сгибах и подмышечных впадинах. Веки и ушные раковины либо совсем отсутствуют, либо сильно деформированы. Иногда деформируется и выворачивается верхняя губа. Носовые ходы, полость рта, ушные раковины и наружные слуховые проходы закупорены роговыми массами. Лицо маскообразное. Такая форма ихтиоза угрожает жизни новорождённого [1] [2] .
Наследственная ихтиозиформная эритродермия
Различают сухую (наследуется от обоих родителей) и буллёзную форму заболевания (наследуется от одного родителя). Характерным признаком этой формы является эритродермия, при котором вся кожа становится красной. Сильнее всего поражаются крупные естественные складки, а также лицо и шея. Гиперкератоз и разрастания, похожие на сосочки, отмечаются не только на туловище и конечностях, но и в подмышечных впадинах, паховых и межягодичных складках, локтевых и подколенных сгибах, а также на шее и лице. Кожа лица красная, блестящая, натянутая, покрывается шелушащимися чешуйками.
При буллёзной форме на коже периодически возникают пузыри. Когда пузыри лопаются, из них вытекает прозрачная жидкость. Гиперкератоз с повышенным потоотделением наблюдается также на ладонях и подошвах. Кроме того, ногти и волосы растут быстрее и утолщаются [1] [2] .
![Врождённая буллёзная ихтиозиформная эритродермия [22]](https://probolezny.ru/media/bolezny/ihtioz/vrozhdyonnaya-bullyoznaya-ihtioziformnaya-eritrodermiya-22_s.jpeg)
Синдромальный ихтиоз
Иногда ихтиоз является компонентом наследственных синдромов и сочетается с поражениями внутренних органов и систем организма :
- Синдром Руда — ихтиоз в этом случае сочетается с эпилепсией, гипогенитализмом (недоразвитием половых желёз), полиневритом, атрофией всех мышц, арахнодактилией (синдром «паучьих пальцев») и анемией Бирмера.
- Синдром Шегрена — Ларссона — ихтиоз сочетается с олигофренией, симметричной слабостью ног, деформацией стоп и ретинитом [1][2] .
Приобретённый ихтиоз
Такой ихтиоз может начинаться в любом возрасте, но чаще развивается после полового созревания. Симптомы приобретённого ихтиоза — сухость и шелушение кожи.
Патогенез ихтиоза
Причина наследственных ихтиозов — мутация генов.
При вульгарном ихтиозе отмечают поломку гена, который отвечает за образование профилаггрина — предшественника белка, который обеспечивает увлажнение кожи. При дефиците этого белка кожа становится сухой [4] [11] .
Эпидермолитический ихтиоз возникает из-за мутаций в генах, кодирующих кератин 1 и 10. Кератин является основным структурным «материалом» рогового слоя кожи. Из-за поломки генов образуется дефектный кератин, возникают пузыри и нарушается барьерная функция кожи [20] .
При Х-сцепленном рецессивном ихтиозе мутирует ген, который отвечает за образование стероидной сульфатазы. Этот фермент расщепляет холистерин сульфат, который необходим для «сцепки» различных элементов рогового слоя между собой. Из-за недостатка стероидной сульфатазы в коже скапливается избыток холистерин сульфата. Это приводит к повышенному сцеплению роговых чешуек и более медленному их отшелушиванию [6] .
В некоторых случаях ламеллярного ихтиоза обнаруживают мутации гена, который участвует в образовании трансглутаминазы кератиноцитов. Этот фермент участвует в формировании рогового слоя. При поломке гена структура внешнего слоя нарушается [7] .
Ихтиоз плода развивается из-за мутации гена ABCA12. Этот ген отвечает за образование белков-транспортёров, которые переносят липиды в клетки кожи и таким образом формируют липидный барьер [8] .
Советский учёный, врач-дерматовенеролог Г. И. Мещерский предполагал связь ихтиоза с заболеваниями эндокринной системы. И. И. Патоцкий считал эндокринную теорию происхождения ихтиоза самой важной, так как щитовидная и половые железы участвуют в развитии и росте кожи, волос и ногтей [1] [13] .
И. И. Патоцкий и А. А. Грабовская выявили некоторые нарушения функции коры надпочечников при ихтиозе: незначительное повышение 17-оксикортикостероидов (стероидных гормонов, образующихся в корковом веществе надпочичников) и их переработанных форм и увеличение количества 17-кетостероидов (продуктов обмена андрогенов) [14] .
Исследователь Lynch H. F. отметил явления гипогонадизма (недостаток андрогенов) при Х-сцепленном и врождённом ихтиозе [15] . W. Gertler считает, что в основе развития ихтиоза лежит подавление потовых желёз, в результате чего нарушается образование водно-жировой эмульсии на поверхности кожи. Также было замечено, что при вульгарном ихтиозе pH поверхности кожи изменяется в щелочную сторону [1] [16] .
Классификация и стадии развития ихтиоза
С. С. Кряжева и соавторы выделяют следующие формы ихтиоза:
1. Наследственные формы:
- аутосомно-доминантный ихтиоз : вульгарный и эпидермолитический ихтиоз;
- Х-сцепленный рецессивный ихтиоз ;
- аутосомно-рецессивный ихтиоз: ламеллярный, ихтиоз плода, линеарный огибающий ихтиоз Комеля.
2. Наследственные синдромы, включающие ихтиоз: Нетертона, Рефсума, Руда, Шегрена — Ларссона, Юнга — Фогеля, Попова.
3. Ихтиозиформные приобретённые состояния (приобретённый ихтиоз):
- симптоматический ихтиоз — является симптомом заболеваний внутренних органов: гиповитаминоза А, болезни крови, злокачественных новообразований;
- сенильный (старческий) ихтиоз;
- дисковидный ихтиоз [9] .
В Международной классификации болезней 10-го пересмотра (МКБ-10) приобретённый ихтиоз имеет код L85.0, врождённый ихтиоз — Q80.
Формы врождённого ихтиоза кодируются так:
- Q80.0 Ихтиоз простой.
- Q80.1 Ихтиоз, связанный с X-хромосомой (X-сцепленный ихтиоз).
- Q80.2 Пластинчатый (ламеллярный) ихтиоз.
- Q80.3 Врождённая буллёзная ихтиозиформная эритродермия.
- Q80.4 Ихтиоз плода («плод Арлекин») .
Осложнения ихтиоза
При ихтиозе любой формы в патологический процесс вовлекаются волосы, ногти и зубы. Характерны сухие, ломкие волосы, ногти обламываются и расслаиваются, присоединяется множественный кариес. Часто ихтиоз проявляется поражением глаз в виде хронических конъюнктивитов и ретинитов. Пациенты имеют предрасположенность к близорукости.
Из за сниженного иммунитета иногда развиваются гнойные (пиодермии), грибковые (микозы) и аллергические заболевания (атопический или контактный дерматит). Позже может нарушаться работа внутренних органов, часто развивается сердечная недостаточность и заболевания печени [1] [2] . При тяжёлой форме ихтиоза у новорождённых может развиваться дыхательная недостаточность и сепсис, что может привести к смерти [17] .
Диагностика ихтиоза
Чаще всего клинических проявлений достаточно, чтобы поставить диагноз. Сбор анамнеза позволяет уточнить, есть ли такое же заболевание у родственников, т. е. является ли ихтиоз наследственным.
Гистологический анализ. Это исследование участка кожи, который взяли у пациента при биопсии. Анализ позволяет подтвердить диагноз [1] [3] .
- При вульгарном ихтиозе — гиперкератоз (утолщение рогового слоя), зернистый слой тонкий или отсутствует, мальпигиев слой (базальный и шиповатый) истончён, местами поражены потовые железы. Воспалительных изменений в дерме нет.
- При буллёзной форме (с пузырьками) — вакуольное повреждение шиповатых клеток [1] .
- При аутосомно-рецессивном ихтиозе — гиперкератоз, зернистый слой сохранён, акантоз (утолщение шиповатого слоя), вокруг сосудов в дерме отмечаются скопления лимфоцитов.
- При Х-сцепленном ихтиозе — расширенный роговой слой без утолщения. В отличие от вульгарного ихтиоза при этой форме зернистый клеточный слой может быть нормальным.
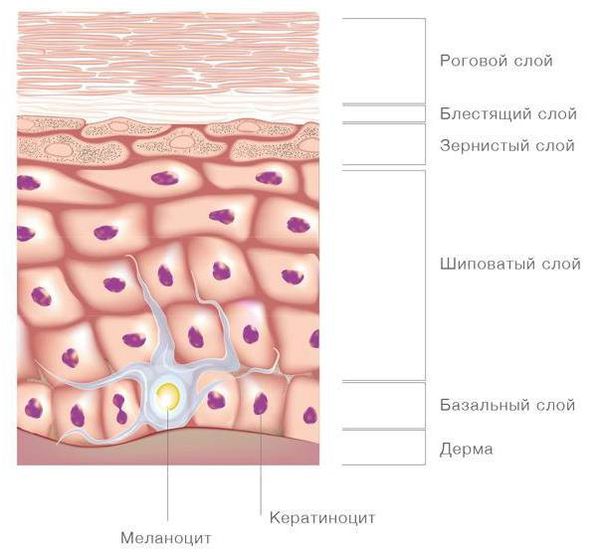
Пренатальная диагностика. Во время беременности для ранней диагностики некоторых форм ихтиоза, например ихтиоза плода, может проводиться биопсия ворсин хориона или амниоцентез (взятие околоплодных вод через брюшную стенку матери) с последующей ДНК диагностикой материала плода [3] [8] .
Лечение ихтиоза
Врождённый ихтиоз невозможно вылечить полностью, можно лишь облегчить состояние больного.
Лечение вульгарного ихтиоза
Лечение зависит от степени выраженности клинических симптомов. При лёгких формах можно ограничиться наружными препаратами и бальнеологическими процедурами.
Наружная терапия:
- Кератолитические (размягчающие и отшелушивающие) средства: мазь с мочевиной, салициловой, молочной и гликолевой кислотами. При сочетании вульгарного ихтиоза и атопического дерматита не рекомендуется применять гликолевую кислоту.
- Смягчающие и увлажняющие средства (например, мазь с ретинолом, мочевиной или пропиленгликолем ).
- Для купания вместо щелочного мыла лучше использовать гели с эмолентами.
Бальнеологическое лечение:
- Тёплые солевые ванны (35–38 °C). После ванны рекомендуется втирать в кожу солевой крем на основе ланолина и рыбьего жира.
- Тёплые ванны (38 °C) с морской солью, крахмалом, отрубями, содой, отваром ромашки. Если вульгарный ихтиоз сочетается с атопическим дерматитом, ванны с морской солью не рекомендуются.
- При санаторно-курортном лечении возможно делать сульфидные и кислородные ванны.
- Общее ультрафиолетовое облучение.
Если шелушение и сухость ярко выражены, назначается ретинол в виде драже или раствора, которые нужно принимать внутрь в течение 7–8 недель. Можно проводить повторные курсы терапии через 1–4 месяца [5] .
Лечение Х-сцепленного рецессивного ихтиоза
Системная терапия (для всего организма, а не только для кожи):
- в виде драже или раствора, его нужно принимать внутрь в течение 8 недель. Можно повторить курс ретинола через 3–4 месяца. в виде капсул. Его принимают не менее 6–8 недель.
Наружная терапия и бальнеологическое лечение такие же, как и при вульгарном ихтиозе.
Лечение ламеллярного ихтиоза
Назначают Ацитретин в виде капсул. Курс длится от 2–3 месяцев до года. Если лечение отменяется, обострение начинается примерно через 6 недель.
Лечение врождённой буллёзной ихтиозиформной эритродермии
При этой форме ихтиоза применяется Ацитретин в виде капсул. Чтобы эрозии быстрее заживали, рекомендуются местные средства, которые стимулируют регенерацию.
Лечение ихтиоза плода
Новорождённым нужна интенсивная терапия в условиях инкубатора. Проводится внутривенная коррекция водно-электролитного баланса, применяются системные антибактериальные препараты.
При тяжёлой форме врождённого ихтиоза проводится системная терапия. Её необходимо начать в первые дни жизни ребёнка. Назначаются системные глюкокортикоиды, например Преднизолон, в течение 1–1,5 месяцев с постепенным снижением дозы до полной отмены.
Важно ухаживать за кожей: увлажнять и использовать заживляющие средства. Чтобы в раны не попала инфекция, нужно ежедневно менять нательное бельё, исключить контакт с больными пиодермиями и микозами. Удалять чешуйки не рекомендуется [5] .
Лечение приобретённого ихтиоза
Приобретённый ихтиоз может полностью пройти, если вылечить основную причину или прекратить приём лекарства, которое вызывает сухость кожи.
Прогноз. Профилактика
Тяжёлые формы ихтиоза могут угрожать жизни новорождённого, но такие формы встречаются редко. В большинстве случаев ихтиоз не сокращает продолжительность жизни.
Пациенты должны осознавать, что наследственный ихтиоз — это хроническое состояние, которое требует длительной терапии. Правильный уход за кожей и адекватное лечение может сделать жизнь комфортнее. Без терапии состояние будет ухудшаться и могут развиться осложнения.
Что пациенты могут делать самостоятельно, чтобы улучшить качество жизни:
- Принимать ванны, чтобы смягчить кожу. Использовать мягкое мыло. Мягко отшелушивать роговой слой, например с помощью пемзы.
- После купания промокнуть кожу полотенцем и оставить её слегка влажной.
- Нанести на влажную после купания кожу увлажняющий крем с мочевиной или пропиленгликолем.
- Два раза в день использовать средства с мочевиной и молочной кислотой или низкой концентрацией салициловой кислоты. Мягкие кислотные соединения помогают избавиться от омертвевших клеток. Мочевина хорошо увлажняет кожу.
- Использовать в помещении увлажнитель воздуха [24] .
Профилактика ихтиоза
Если в семье есть случаи ихтиоза, в период планирования беременности паре нужно пройти генетическое консультирование. ДНК-диагностика позволяет определить, есть ли у будущих родителей мутантные гены и с какой вероятностью у них родится больной ребёнок. Однако такую диагностику можно провести не во всех клиниках [25] .
Источник https://diseases.medelement.com/disease/%D0%B2%D1%80%D0%BE%D0%B6%D0%B4%D0%B5%D0%BD%D0%BD%D1%8B%D0%B9-%D0%B8%D1%85%D1%82%D0%B8%D0%BE%D0%B7/14276
Источник https://clinica-opora.ru/%D0%B4%D0%B5%D1%80%D0%BC%D0%B0%D1%82%D0%BE%D0%BB%D0%BE%D0%B3%D0%B8%D1%8F/%D0%BF%D1%80%D0%B8%D1%87%D0%B8%D0%BD%D1%8B-%D0%B8%D1%85%D1%82%D0%B8%D0%BE%D0%B7%D0%B0-%D0%BA%D0%BE%D0%B6%D0%B8/
Источник https://probolezny.ru/ihtioz/

