Фиброзирующий альвеолит
Фиброзирующий альвеолит — ряд прогрессирующих заболеваний легких, которые характеризуются склерозом межальвеолярных перегородок и воспалительной инфильтрацией; при которых формируется диффузный легочный фиброз и происходит фиброзная перестройка структур легкого.
Большинство болезней, объединенных в этом термине, также называются интерстициальными пневмониями. А обычная интерстициальная пневмония называется идиопатическим легочным фиброзом.
Эпидемиология
Существующие данные о распространенности данных заболеваний противоречивы. Но в большинстве стран отмечается постоянный рост случаев фиброзирующего альвеолита. Эпидемиологические закономерности четко выявлены для аллергических альвеолитов. Распространенность их зависит от ряда факторов:
- экологических
- географических
- бытовых
- профессиональных
Наибольшее число заболевших регистрируется среди разводящих птицу фермеров, у рабочих, которые имеют дело с определенными видами древесины, и у тех, чья работа связана с производством муки. Токсический фиброзирующий альвеолит имеет связь с приемом некоторых лекарств.
Виды фиброзирующего альвеолита
Термин «интерстициальные болезни легких» включает и фиброзирующие альвеолиты. Заболевание может быть с неустановленной и установленной этиологией. Последние включают:
- лекарственные поражения легких
- экзогенный аллергический альвеолит
Идиопатический фиброзирующий альвеолит делят на такие формы:
- облитерирующий бронхиолит с организующейся пневмонией
- неспецифическая интерстициальная пневмония
- десквамативная интерстициальная пневмония
- обычная интерстициальная пневмония

Идиопатический фиброзирующий альвеолит
Это легочная болезнь непонятной этиологии, при которой поражаются в основном альвеолы и легочный интерстиций, и при которой проявляется прогрессирующая дыхательная недостаточность, объясняющаяся развивающимся пневмофиброзом. Морфологический вариант данного заболевания влияет на степень выраженности симптомов и характер течения.
Из-за того, что причину и возбудителей не удается обнаружить, этиотропное лечение невозможно. Предполагают, что аутоиммунные реакции могут быть индуцированы различными триггерами.
Основные изменения при идиопатическом фиброзирующем альвеолите развиваются в области аэрогематического барьера. Это сочетания разных фибропролиферативных и клеточных иммуновоспалительных реакций. Иммунокомпетентные клетки накапливаются в зоне интерстициальной ткани легких, как и секретирующие в начале болезни медиаторы повреждения:
- хемокины
- интерлейкины
- оксиданты
Из-за особенностей патогенеза при выраженном пневмофиброзе в части случаев может развиться рак легких.
Симптоматика в основном неспецифична:
- выраженная одышка при физнагрузках на ранних стадиях
- выраженная одышка даже в состоянии покоя на поздних стадиях болезни
- боли в грудной клетке
- сухой кашель
- кровохарканье (не во всех случаях)
Распространенные жалобы:
- снижение веса
- проблемы со сном
- сильная утомляемость
Признаки при осмотре и аускультации:
- цианоз кожи (на поздней стадии заболевания)
- фаланги пальцев в виде «барабанных палочек» и «часовых стекол»
- крепитация в базальных отделах легких с двух сторон
О диагнозе идиопатического фиброзирующего альвеолита говорит быстрое развитие заболевания, быстро развивающаяся дыхательная недостаточность, развитие правожелудочковой сердечной недостаточности и легочной гипертензии.
Инструментальные исследования
Рентгенография органов грудной клетки обнаруживает мелкоочаговые и диффузные изменениях в левом и правом легких, в основном они локализируются в базальных отделах. Но изменений на рентгенограмме может не быть. При развитии заболевания бывает выявлено «сотовое легкое».
Исследование ФВД также является инструментальным. В начале болезни обнаруживается, что гипоксия и нарушения диффузионной способности легких бывают только при нагрузках. Но с прогрессированием болезни они отмечаются в состоянии покоя также. Постепенно снижается диффузионная способность легких.
Компьютерная томография при идиопатическом фиброзирующем альвеолите обнаруживает симптом «матового стекла» и легочный фиброз с кистозной деформацией легочного рисунка. Также этим методом оценивают проводимое лечение. Если площадь «матового стекла» сходит на нет, и отсутствует прирост кистозных структур по сравнению с данными проведенного в прошлый раз ЭКГ, это говорит об эффективности назначенного врачом лечения.
Биопсия легкого — обязательный метод диагностики идиопатического фиброзирующего альвеолита. У метода очень высокая достоверность, потому так проще выбрать тактику терапии. На сегодня актуальна торакоскопическая биопсия с видеоконтролем. В части случаев приходится применять биопсию легкого.
Лечение
Иммуносупрессивная терапия является основой терапии рассматриваемого заболевания. Прежде всего, применяют глюкокортикоиды: преднизолон 1 мг/(кг/сут), пульстерапия метилпреднизолоном. Эффективны иммунодепрессанты:
В ряде случаев назначают колхицин, который является альтернативой цитостатикам и большим дозам ГК. Для торможения прогрессирования легочной гипертензии актуальны аналоги простациклина, антагонисты эндотелина-1, ингибиторы 5-фосфодиэстеразы.
Прогноз
Продолжительность жизни от начала заболевания при идиопатическом фиброзирующем альвеолите в среднем составляет 5-6 лет. Самое благоприятное течение бывает при идиопратическом легочном фиброзе с морфологической картиной обычной интерстициальной пневмонии.
Экзогенные аллергические альвеолиты
Это группа болезней, которые возникают вследствие интенсивного и продолжительного вдыхания пыли, в которой есть белки животного и растительного происхождения или неорганические соединения. Болезни характеризуются аллергическим диффузным поражением альвеолярных и интерстициальных структур легких.
Этиологическим фактором чаще всего выступают некоторые микроорганизмы либо чужеродные белки, большие количества более простых химических веществ. Возбудителем «легкого фермера» являются споры термофильных актиномицетов, которые находятся в заплесневелом сене. «Легкое птицевода» вызвано антигенами перьев, белками помета попугаев, голубей, кур. Источником возбудителя «легкого рабочего, обрабатывающего солод» являются заплесневелый солод и ячмень.
Также выделяют такие формы заболевания в данной группе как «легкое сыровара», «болезнь работника зернохранилища» и экзогенный аллергический альвеолит. Последний отмечается у работников таких промышленностей:
- деревообрабтывающая
- текстильная
- фармацевтическая
- химическая
Три процесса имеют значение в патогенезе экзогенного аллергического альвеолита:
- интерстициальный фиброз
- интерстициальное воспаление
- интерстициальный отек
Стадии заболевания делят на острую и хроническую. На острой поражаются капилляры и клетки альвеолярного эпителия, нарастает внутриальвеолярный и интерстициальный отек, далее формируются гиалиновые мембраны. Болезнь может угаснуть или прогрессировать. В хроническую стадию процесс прогрессирует до обширного повреждения легкого и отложения коллагена. Разрываются альвеолярные пространства, которые выстланы атипичными клетками.
Симптомы и диагностика
Попадание аллергена в ослабленный организм приводит к тому, что спустя 4-8 часов развивается экзогенный аллергический альвеолит. Но от момента контакта может пройти и гораздо больше времени (в редких случаях). Характерны такие симптомы:
- повышение температуры тела
- озноб
- сухой кашель
- одышка
- боль в суставах
- боли в груди
- головная боль
- вазомоторный ринит (не всегда)
При хронических формах медленно усугубляется одышка, нарастает утомляемость и субфебрилитет. Первые симптомы при экзогенных аллергических альвеолитах иногда напоминают обострение хронического бронхита или двустороннюю пневмонию. В острой фазе при кашле мокрота отделяется трудно. Врач выслушивает мелко- и среднепузырчатые хрипы, а при развитии бронхообструктивного синдрома — сухие свистящие. В половине случаев заболевания может быть крепитация. По мере прогрессирования заболевания, как и при идиопатическом фиброзирующем альвеолите, развивается дыхательная недостаточность с признаками «легочного сердца».
Инструментальные исследования
Рентгенография органов грудной клетки — обязательный метод исследования при рассматриваемых заболеваниях. В большинстве случаев обнаруживаются негомогенные затенения в основном в нижних долях легких. При отеке межальвеолярных перегородок затенение становится гомогенным. Компьютерная томография находит консолидацию воздушных пространств, интерстициальные изменения, симптом «матового стекла». Также данным методом определяют зону поражения, откуда берут биоптат.
Исследование ФВД обнаруживает признаки бронхиальной обструкции в острую фазу и нарастание рестрикции на поздних стадиях. Также применяют такие методы как:
- Эхокардиография
- Электрокардиография
- Открытая биопсия легкого
- Бронхоскопия
Лабораторные исследования
В острой фазе заболевания обнаруживается выраженный лейкоцитоз (до 20х109/л), увеличение СОЭ до 50 мм/ч, повышение содержания эозинофилов в периферической крови.
Дифференциальная диагностика
Экзогенный аллергический альвеолит дифференциируют с:
- эозинофильными инфильтратами
- пневмонией
- системными заболеваниями соединительной ткани
- диссеминированным туберкулезом
- саркоидозом
- милиарным карциноматозом
- идиопатическим гемосидерозом
- альвеолярным протеинозом
- лимфангиолейомиоматозом
- первичным амилоидозом
- синдромом Гудпасчера
Лечение
Обязательный компонент лечения — полное устранение контакта с провоцирующим фактором. В ряде случаев доктор назначает глюкокортикоиды. Не применяют в подавляющем большинстве случаев цитостатики.
Токсический фиброзирующий альвеолит
Это патологический процесс в легких, который возникает как результат влияния на паренхиму токсических веществ, в том числе некоторых лекарств и их метаболитов.
Причинами могут быть производственные факторы:
- металлы в виде дымов, паров, оксидов и солей
- раздражающие газы (аммиак и др.)
- пластмассы
- гербициды
Лекарства, которые чаще всего вызывают фиброзирующий альвеолит:
- нитрофураны
- большинство цитостатиков
- пеницилламин
- сульфаниламиды
- гексаметония бензосульфонат
- амиодарон
- хлорпропамид
- карбамазепин
- гидралазин
Патогенез
В патогенезе данного заболевания имеет место поражение капиллярного русла легких, нарушение диффузии газов через альвеолярно-капиллярную мембрану, нарушение аэрогематического барьера вследствие массивного некроза альвеолоцитов 1-го типа, спадание альвеол вследствие метаплазии альвеолоцитов 2-го типа и потери ими способности вырабатывать сурфактант. На альвеолоциты токсически влияют как лекарства, так и их активные метаболиты.
Симптомы и диагностика
При токсическом фиброзирующем альвеолите у человека появляется одышка. Когда причинный фактор влияет на организм, одышка становится сильнее. Выздоровление верочтно только при прекращении повреждающего фактора. Но даже при таком условии патологические изменения в легких могут оставаться и развиваться, в части случаев развивается тяжелое фиброзирование.
Для диагностики важен сбор бытового, профессионального и аллергологического анамнеза. Часто у лиц с рассматриваемым заболеванием обнаруживают сильный кашель, вызванный раздражением токсическими агентами верхних дыхательных путей. Вероятне отек легкого. Перкусионные методы обнаруживают перкуторного звука, аускультативно может выслушиваться крепитация. На стадии фиброзирования изменения в легких практически одинаковы при всех вариантах токсического поражения легких.
Лечение
Важно обнаружить и устранить причину, повреждающий фактор. При появлении признаков острого поражения легких эффективны такие средства:
- бронхолитики
- глюкокортикоиды
- симптоматические кардиотропные препараты
- муколитики и антиоксиданты
Оксигенотерапия применяется не всегда и только при угрозе развития отека легкого. Обязательна профилактика гастроэзофагеального рефлюкса. После ликвидации основных проявлений токсического поражения легких важен контроль состояния функциональных легочных тестов. Если сохраняются нарушения ФВД, следует назначить бронхо- и муколитики.
Во всех случаях проводится вторичная профилактика бронхолегочной инфекции. Эффективны в этом плане физиотерапевтические процедуры и дыхательная гимнастика. При поражениях легких, вызванных ЛС, необходимо прекратить прием соответствующего препарата.
Фиброзирующий альвеолит: причины воспаления

Фиброзирующий альвеолит — это достаточно редко встречающееся пульмонологическое заболевание, имеющее тяжелое течение и плохо поддающееся лечению. При данном патологическом процессе в альвеолах и легочном интерстиции развивается воспаление, приводящее к появлению диффузно расположенных очагов фиброза. На фоне происходящих изменений нарушается функциональная активность легких, что ведет к постепенному возникновению дыхательной недостаточности. Прогноз при этой патологии крайне серьезный. Даже после проведенного лечения она нередко продолжает прогрессировать и становится причиной летального исхода.
Фиброзирующий альвеолит также называется диффузным интерстициальным пневмофиброзом или синдромом Хаммена-Рича. Наиболее часто такое воспаление диагностируется у представителей мужского пола, находящихся в старшей возрастной группе. У них частота встречаемости этой патологии составляет около двадцати случаев на сто тысяч населения. Среди женщин распространенность данного заболевания составляет примерно тринадцать случаев на сто тысяч населения. Уровень летальности при такой болезни находится в районе пятнадцати процентов. Замечено, что при отсутствии медицинской помощи продолжительность жизни пациента с этим диагнозом не превышает четырех лет. Однако иногда после устранения провоцирующего фактора фиброзные изменения в легких самостоятельно регрессируют.
В настоящее время вопрос о том, почему развивается фиброзирующий альвеолит, все еще остается открытым. Предполагается, что в силу определенных причин иммунная система начинает атаковать клетки собственного организма после воздействия на него провоцирующего фактора. Таким образом, данное воспаление имеет аутоиммунную природу. Также существует мнение о том, что свою роль в возникновении этой патологии могут сыграть некоторые представители вирусной флоры и наследственная предрасположенность. Замечено, что значительно чаще с фиброзирующим альвеолитом сталкиваются курящие люди, а также лица, систематически контактирующие с пылью и парами химических веществ.
Механизм развития данной болезни заключается в первичном образовании воспалительной реакции в альвеолярных стенках. На фоне воспалительных изменений стенка альвеол отекает, и в ней формируются гиалиново-мембранные комплексы. По мере дальнейшего прогрессирования заболевания отмечается отложение коллагена и возникновения фиброзных очагов, распространяющихся на интерстициальную ткань легких. В последней стадии такого воспаления вся капиллярная сеть и альвеолярная ткань замещаются соединительнотканными очагами. Все это ведет к угнетению газообменной функции и прогрессирующей дыхательной недостаточности.
В классификацию фиброзирующего альвеолита включены три его варианта: фиброзирующий идиопатический, экзогенный аллергический и фиброзирующий токсический. Фиброзирующий идиопатический вариант устанавливается в том случае, если причину воспаления выявить не удается. При экзогенном аллергическом варианте ведущая роль отводится аллергической реакции, возникающей в ответ на вдыхание пыли, неорганических поллютантов и любых других веществ, на которые имеется повышенная чувствительность. Фиброзирующий токсический вариант подразумевает под собой поражение легочной ткани на фоне проникновения в дыхательные пути различных токсических соединений.

Суперфуды в косметике: сочные коктейли для здоровья кожи и волос
Симптомы при фиброзирующем альвеолите

Наиболее ранним симптомом данного патологического процесса является одышка. На первых порах она имеет минимальную степень выраженности, однако по мере прогрессирования заболевания все больше усиливается. Первоначально больной человек замечает одышку при какой-либо физической нагрузке. Как правило, он длительное время не обращает на нее внимание, списывая все на другие причины. В среднем с момента развития первых клинических проявлений до обращения за медицинской помощью проходит от трех месяцев до трех лет.
По мере того, как легочной интерстиций замещается фиброзной тканью, одышка становится все более выраженной. Она начинает появляться даже при небольшой физической активности и сопровождается приступами малопродуктивного кашля. Если при кашле мокрота и выделяется, то она имеет очень скудный характер. Дополнительно присутствуют такие симптомы, как болезненность в грудной клетке, общее недомогание и повышение температуры тела. Боль, как правило, локализуется сразу с двух сторон под лопатками и становится более интенсивной при глубоком вдохе. Больной человек указывает на быструю утомляемость и снижение веса.
При осмотре пациента обнаруживаются специфические симптомы, характерные для дыхательной недостаточности. К ним относятся изменения ногтевых пластин по типу «часовых стекол», утолщение пальцевых фаланг, а также посинение носогубного треугольника. С течением времени в патологический процесс вовлекаются правые отделы сердца. Они гипертрофируются и расширяются. Все это сопровождается отеками, тахикардией, набуханием шейных вен и так далее.
Диагностика и лечение болезни
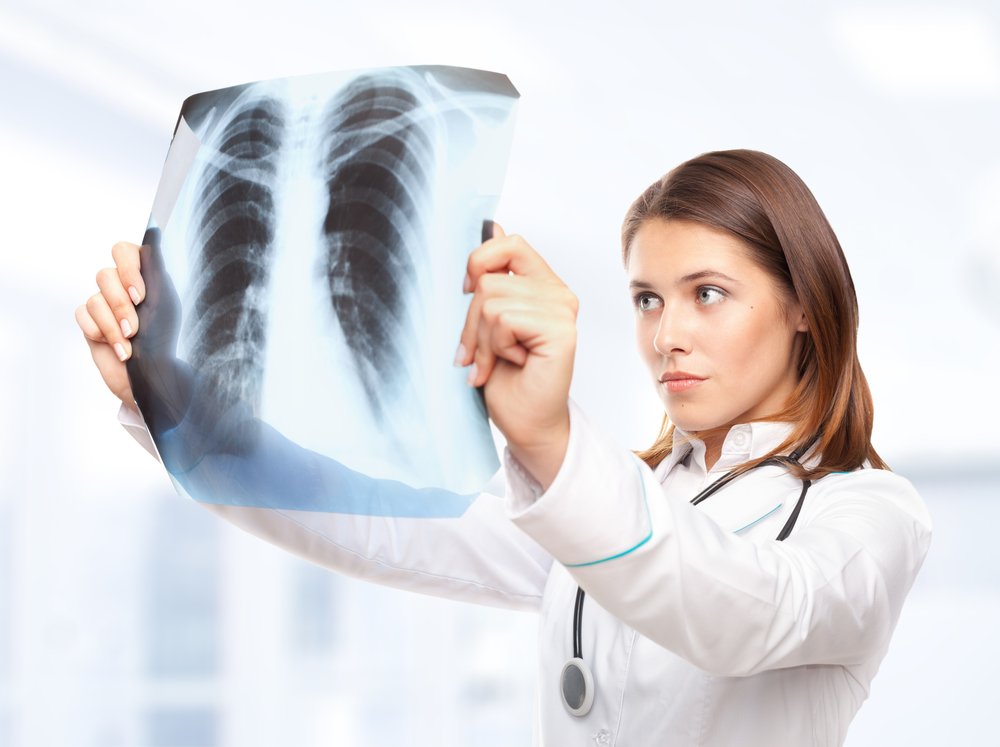
Диагностика фиброзирующего альвеолита начинается с аускультации пациента. Данная болезнь в обязательном порядке должна быть подтверждена с помощью рентгенографии легких. Более информативной является компьютерная томография. Дополнительно проводят исследования, направленные на оценку дыхательной функции, а также электрокардиографию. Для определения стадии заболевания показана биопсия с последующей гистологией полученного материала.
Принципы лечения при таком воспалении складываются из назначения глюкокортикостероидов и иммунодепрессантов, антифиброзных препаратов. Параллельно могут использоваться бронхолитики и кислородная терапия. Однако перечисленные методы, как правило, оказывают положительный эффект только на начальных стадиях заболевания.
Профилактика развития воспаления
Специфической профилактики фиброзирующего альвеолита не существует. К общим рекомендациям относятся отказ от курения и избегание контакта с парами химических веществ, а также пылью.
Фиброзирующий альвеолит — симптомы и лечение
Что такое фиброзирующий альвеолит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Коротковой Марии Владимировны, пульмонолога со стажем в 11 лет.
Над статьей доктора Коротковой Марии Владимировны работали литературный редактор Елизавета Цыганок , научный редактор Елена Лобова и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Фиброзирующий альвеолит (Fibrosing alveolitis) — это распространённое воспаление альвеол, при котором структурная лёгочная ткань меняется на соединительную. В переводе с латинского эта болезнь значит «воспаление в лунке, ячейке».
![Фиброзирующий альвеолит [20]](https://probolezny.ru/media/bolezny/fibroziruyushiy-alveolit/fibroziruyushiy-alveolit-20_s.jpeg)
Так как альвеолы участвуют в газообмене, эта патология приводит к дыхательной недостаточности: больному кажется, что ему не хватает воздуха, у него появляется одышка [6] .
Распространённость фиброзирующего альвеолита
Распространённость болезни оценить сложно, так как она маскируется под другие заболевания, и пациентам ставят неправильные диагнозы, например хроническую обструктивную болезнь лёгких, бронхиальную астму, а иногда даже ишемическую болезнь сердца.
Обычно встречается у людей от 40 до 70 лет, чаще у мужчин. По официальным данным, в США на 100 000 мужчин приходится 20 заболевших, среди женщин показатель меньше — 13 случаев болезни. В Великобритании на 100 000 человек приходится 6 пациентов с таким диагнозом, в России — 10–11 человек. Однако в действительности больных фиброзирующим альвеолитом намного больше [1] .
Причины фиброзирующего альвеолита
Есть несколько предположительных причин возникновения фиброзирующего альвеолита:
- Аутоимунные процессы — болезнь развивается после формирования в организме иммунных комплексов, которые повреждают собственные ткани. Эту теорию развития фиброзирующего альвеолита подтверждают исследования, при которых в крови у пациентов обнаружили антитела к коллагену, формирующему лёгочную ткань [9] . К тому же альвеолит часто сочетается с аутоиммунными заболеваниями, например с системной склеродермией, ревматоидным артритом и т. д.
- Лекарства — препараты от давления, аритмии и противоопухолевые средства.
- Вирусные инфекции — есть данные о развитии болезни под воздействием вирусов гепатита С, Эпштейн – Барр, герпеса и цитомегаловируса (может привести к поражению практически всех органов и систем) [1] . Иногда вирусы сами запускают механизм воспаления, в других случаях размножение вируса в повреждённой ткани приводит к прогрессированию уже существующей болезни на поздних стадиях. Они могут усиливать реакции хронического воспаления и взаимодействовать с генами, которые регулируют рост клеток.
- Работа на вредных производствах или проживание в неблагоприятных районах — несколько исследований доказали, что фиброзирующий альвеволит часто встречается у людей, которые работают с латунью, свинцом, сталью и древесной пылью. Также в группе риска находятся маляры, парикмахеры, работники прачечных и косметических салонов. Не исключена роль и других видов неорганической пыли: асбеста и силикатной пыли [10] .
- Генетическая предрасположенность — если у кого-то из родителей есть ген лёгочного фиброза, с вероятностью в 50 % он передастся ребёнку, вне зависимости от его пола.
- Гастроэзофагеальный рефлюкс — желудочный сок забрасывается в пищевод и далее попадает в дыхательные пути, что приводит к воспалению. и2-го типа — независимый фактор развития фиброзирующего альвеолита [2][3][6] .
Неблагоприятные факторы среды, например плесень, домашние животные или древесная пыль, запускают процессы фиброзирования на генном уровне у людей, склонных к аномальным реакциям соединительной ткани [13] .
Курение также является провоцирующим фактором [1] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы фиброзирующего альвеолита
Болезнь не имеет специфических симптомов. Как правило, у пациентов появляются:
- Одышка и ощущение нехватки воздуха — с начала больной адаптируется к одышке. Многие списывают её на пожилой возраст или сердечную патологию. Но со временем одышка прогрессирует настолько, что человек с трудом справляется с обычными занятиями, например с ходьбой. Иногда это приводит к тому, что больной больше не может себя обслуживать, тогда ему приходится оформлять инвалидность.
- Боль в грудной клетке — при глубоком вдохе.
- Кашель — чаще всего непродуктивный. Выделение мокроты связывают с плохим прогнозом.
- Слабость и быстрая утомляемость.
- Патология суставов — например, воспаление.
- Боль в мышцах.
- Снижение массы тела.
- Симптом барабанных палочек — у пациентов утолщаются концевые фаланги пальцев. , набухание шейных вен и отёки ног — э ти симптомы характерны для поздних стадий. Также кожа может стать серо-пепельной.
![Симптом барабанных палочек [17]](https://probolezny.ru/media/bolezny/fibroziruyushiy-alveolit/simptom-barabannyh-palochek-17_s_X0riDdt.jpeg)
Патогенез фиброзирующего альвеолита
В развитии воспаления участвуют разные клетки организма, например альвеолярные макрофаги, нейтрофилы, эозинофилы и тучные клетки. Они высвобождают определённые активные вещества, которые повреждают ткани и активируют клетки, способствующие развитию соединительной ткани. Чем дольше человек болеет, тем больше структурной лёгочной ткани меняется на грубую соединительную (рубцовую) ткань.
Также появляются антитела, разрушающие коллаген — основу лёгочной ткани. В нормальном состоянии иммунитет защищает организм только от чужеродных антигенов. Однако старение и некоторые болезни приводят к формированию антител, направленных против собственных тканей, которые организм воспринимает как опасные [1] [11] [12] .
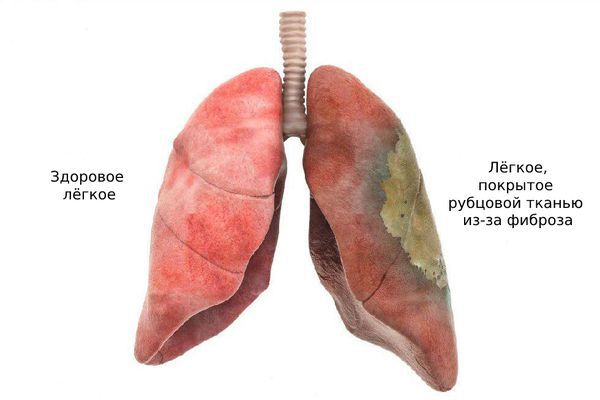
Классификация и стадии развития фиброзирующего альвеолита
Существует несколько различных классификаций фиброзирующего альвеолита.
По причинам развития болезни выделяют:
- Идиопатический фиброзирующий альвеолит — причину такого альвеолита установить невозможно. Если течение такой формы болезни ухудшается, пациенты могут получить дорогостоящие препараты (Варгатеф) по ОМС как в рамках региональной льготы, так и при оформлении группы инвалидности по федеральной льготе.
- Экзогенный аллергический фиброзирующий альвеолит — воспаление альвеол развивается на фоне аллергии, например на чистящие средства, бытовую химию, мех, зерновые культуры или животных. Если не остановить этот процесс вовремя, болезнь переходит в хроническую форму, когда на месте воспаления формируется рубцовая ткань. Пациенты с такой формой могут получить лекарство только при оформлении группы инвалидности.
- Токсический фиброзирующий альвеолит — возбудителями являются токсические вещества, например тяжёлые металлы, противоопухолевые препараты при химиотерапии, некоторые кардиологические и ревматологические средства для лечения нарушений сердечного ритма, ревматоидного и псориатического артритов.
По морфологической классификации, т. е. по изменениям в лёгких, идиопатический фиброзирующий альвеолит относится к идиопатическим интерстициальным пневмониям. Его основой является обычная интерстициальная пневмония, которая иногда развивается на фоне системных болезней, например склеродермии или ревматоидного артрита. Она проявляется одышкой и сухим кашлем и имеет крайне неблагоприятный прогноз. В этом случае мультиспиральная компьютерная томография (МСКТ) лёгких показывает расширение и разрушение крупных бронхов, а также продолжающееся разрастание соединительной ткани.
Стадии фиброзирующего альвеолита дяелятся на:
- Острую — с воздухом или током крови в лёгкие попадают вредные факторы и повреждают клетки лёгочной ткани, приводя к развитию отёка (острого альвеолита) и выбросу активных клеток. Течение болезни на этой стадии может улучшиться, т. е. воспаление полностью проходит, или ухудшиться до острой интерстициальной пневмонии.
- Хроническую — воспаление широко распространяется, отложение коллагена в тканях усиливает разрастание рубцовой ткани, гладкая мышечная ткань увеличивается. Всё это приводит к разрыву стенок альвеол, после чего альвеолярные пространства увеличиваются.
- Терминальную — рубцовая ткань практически полностью заменяет нормальную лёгочную ткань, из-за чего воздухоносные полости расширяются и визуально лёгочная ткань становится похожа на «пчелиные соты» (так называемое сотовое лёгкое) [1][7] .
![Сотовое лёгкое [18]](https://probolezny.ru/media/bolezny/fibroziruyushiy-alveolit/sotovoe-lyogkoe-18_s.jpeg)
В каждом случае длительность стадий отличается. Это зависит от активности воспаления, насколько больной предрасположен к разрастанию соединительной ткани и как долго на него воздействовали провоцирующие факторы.
Осложнения фиброзирующего альвеолита
Среди осложнений болезни выделяют:
- Развитие бронхоэктазов — стойких расширений одного или нескольких участков бронхов, которые появляются из-за разрушений эластического и мышечного слоёв их стенки. Это повышает риск присоединения инфекции, так как реснички эпителия бронха больше не могут полноценно выполнять свою работу и выводить слизь — благоприятную среду для бактерий. В таком случае необходима антибактериальная терапия и очищение бронхов.
- Дыхательная исердечно-сосудистая недостаточность при развитии сотового лёгкого.
- Повышение давления в лёгочной артерии — приводит к увеличению и расширению правых отделов сердца.
- Смерть[1][8] .
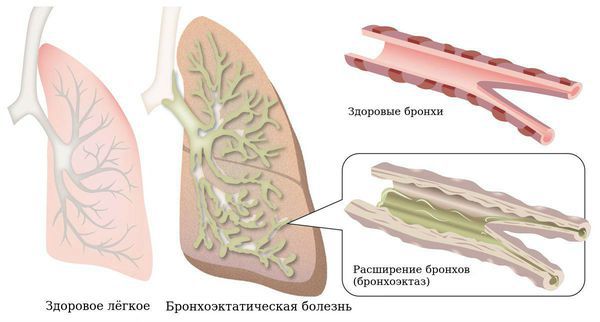
Диагностика фиброзирующего альвеолита
При осмотре врач обязательно слушает грудную клетку. У пациента с фиброзирующим альвеолитом можно услышать хрипы, напоминающие треск целлофана или звук замка-молнии. Сухие хрипы встречаются у 5–10 % больных. Обычно это значит, что помимо альвеолита пациент также болен бронхитом. До 50 % всех больных жалуются на учащение дыхания [1] [7] .
Лабораторная диагностика
С помощью лабораторных тестов установить диагноз практически невозможно, так как у заболевания нет характерных лабораторных признаков, но по результатам исследований можно заподозрить воспаление, предположить причину и наблюдать за течением болезни.
В общем анализе крови может быть повышение уровня антител (в амбулаторной практике исследуют редко) или скорости оседания эритроцитов.
У некоторых пациентов повышается уровень ревматоидного и антинуклеарного факторов — признаков аутоиммунных болезней.
На динамику воспалительного процесса в лёгочной ткани указывает уровень сывороточного уровня протеинов сурфактанта А и D, однако такое исследование не входит в обязательное медицинское страхование и проводится редко.
Инструментальная диагностика
Основным диагностическим методом является компьютерная томография высокого разрешения [4] . Она показывает:
- нерегулярные линейные тени;
- кистозные просветления;
- снижение прозрачности лёгочных полей («эффект матового стекла»), что указывает на уплотнение ткани лёгкого;
- признаки сотового лёгкого;
- повреждение лёгочной ткани в нижних и субплевральных отделах лёгких.
![Эффект матового стекла [19]](https://probolezny.ru/media/bolezny/fibroziruyushiy-alveolit/effekt-matovogo-stekla-19_s.jpeg)
Чтобы исключить скопление жидкостей и получить более объективную картину, иногда исследования проводят не только в положении на спине, но и на животе. После компьютерной томографии диагноз уточняют с помощью других методов обследования.
ЭКГ и УЗИ сердца выявляют повышенное давление в лёгочной артерии.
Чтобы оценить работу лёгких, проводят функциональные тесты:
- Спирографию с препаратом, снимающим бронхоспазм, — измеряет объём лёгких, скорость выдоха и его объём за одну секунду. На ранних стадиях показатели в пределах нормы, на поздних стадиях снижаются.
- Бодиплетизмография — регистрирует снижение общей ёмкости лёгких.
- Исследование диффузионной способности лёгких (DLCO) — показывает как кислород проходит через мембраны лёгких и попадает в капилляры. Уменьшение этой способности является одним из самых ранних признаков болезни.
- Тест с 6-минутной ходьбой — исследует уровень кислорода в крови. В покое на первых этапах заболевания этот показатель, как правило, в пределах нормы, но при физической нагрузке количество кислорода в крови может уменьшиться. Со временем уровень опускается ниже 88 % и в спокойном состоянии, а после ходьбы, даже на меньшие расстояния, сердечный ритм восстанавливается всё дольше. Также из-за частого дыхания повышается уровень углекислого газа. В связи с этими изменениями, переносить нагрузки при фиброзирующем альвеолите становится тяжелее.
Среди других исследований выделяют:
- сканирование лёгких с галлием-67 — интенсивное накопление галлия указывает на активное течение альвеолита;
- позитронное томографическое сканирование лёгких (ПЭТ) после ингаляции кислотой (диэтилентриаминпентаацетатом), помеченной радиоактивным маркером (99mTc-DTPA) — это исследование выявляет стабильное и прогрессирующее течение болезни;
- бронхоскопия — не имеет большого значения, чаще всего описывает картину умеренного катарального бронхита и иногда — скопление слизистой мокроты;
- открытая биопсия лёгких — наиболее точное исследование, при котором диагноз подтверждается более чем в 94 % случаев, но биопсию назначают крайне редко, так как она сопряжена с большим количеством осложнений, может ухудшить течение и прогноз болезни, при этом риск смерти доходит до 3 % [7] ;
- видеоторакоскопическая биопсия — такую процедуру пациенты переносят легче: больные быстрее восстанавливаются и осложнения случаются реже.
Однако эти исследования используют редко, так как их стоимость доступна не всем пациентам и их можно провести не во всех больницах. Также есть противопоказания, например беременность, грудное вскармливание и сахарный диабет (уровень глюкозы более 11 ммоль/л). С особой осторожностью такие обследования проводят пациентам с психоневрологическими расстройствами, выраженной печёночной и почечной недостаточностью.
Критерии диагноза идиопатического фиброзирующего альвеолита:
- Большие критерии:
- исключение других болезней лёгких, причина которых известна;
- проблемы с дыханием, включающие нарушение вентиляции лёгких и процесса газообмена;
- двустороннее утолщение ткани в нижних отделах лёгких (жидкость, фиброз, инфильтрация) с минимальными изменениями по типу «матового стекла» по данным компьютерной томографии высокого разрешения;
- результаты трансбронхиальной биопсии или бронхоскопии не указывают на другой диагноз.
- Малые критерии:
- возраст старше 50 лет;
- незаметное, постепенное нарушение дыхания при физической нагрузке;
- длительность болезни более 3 месяцев;
- хрустящий звук при прослушивании нижних отделов лёгких.
Чтобы подтвердить диагноз, необходимо присутствие всех четырёх больших критериев и минимум трёх малых [16] .
Лечение фиброзирующего альвеолита
Специфического лечения нет, главная цель терапии — это улучшить качество жизни пациента и показатели здоровья, а также предотвратить прогрессирование болезни. При этом чем раньше начать начать лечение, тем эффективнее оно будет.
Проводят противовоспалительную, антифиброзную и симптоматическую терапию. Основой являются системные гормональные или противоопухолевые препараты, которые нужно принимать минимум полгода. Однако использовать их можно только по назначению врача, так как эти лекарства вызывают много побочных эффектов:
- увеличивают артериальное давление;
- повышают уровень глюкозы;
- оказывают токсическое воздействие на печень и почки;
- увеличивают вес;
- приводят к надпочечниковой недостаточности.
На ранних стадиях выписывают Ацетилцистеин, который необходимо принимать от трёх месяцев.
При доказанном бронхоспазме назначают ингаляцию препаратами, которые расслабляют мышечный слой и расширяют просвет бронхов. Если использовать эти препараты без показаний или превысить дозировку, могут развиться осложнения, например нарушение ритма сердца и ишемия.
При гастроэзофагеальной рефлюксной болезни назначают соответствующую терапию, так как эта болезнь ухудшает прогноз. Как правило, пациенты принимают препараты, снижающие кислотность желудочного сока, придерживаются диеты с ограничением специй и исключением газированных напитков, и соблюдают режим труда и отдыха (например, им нельзя работать вниз головой или лежать после еды) [1] .
Оксигенотерапию проводят пациентам со сниженным уровнем кислорода в крови. Как правило, больным рекомендуют приобрести или арендовать кислородный концентратор со скоростью потока не менее пяти литров в минуту.
Антифибротическая терапия
Перспективным препаратом считается Варгатеф (Нинтеданиб), активное вещество которого приостанавливает разрастание фиброза и блокирует рецепторы фактора роста клеток сосудов, соединительной ткани и уровня тромбоцитов. Его часто применяют для лечения пациентов с фиброзирующим альвеолитом на фоне склеродермии или ревматоидного артрита.
Препятствием для назначения лекарства является только его высокая стоимость, но при прогрессировании болезни препарат можно получить по льготе. Для этого пациенту нужно пройти медико-социальную экспертизу.
Варгатеф может вызвать побочные эффекты, например диарею или тошноту, но, как правило, сопутствующая терапия корректирует эти проявления, поэтому пациент может его принимать без осложнений.
Хирургическое лечение
Для лечения фиброзирующего альвеолита может понадобится трансплантация лёгких. После неё выживаемость пациентов в течение года составляет около 64 %, при этом успешно выполненная трансплантация улучшает работу внешнего дыхания, газообмен, повышает переносимость нагрузок и качество жизни [1] [7] .
Реабилитация таких больных включает в себя аэробные тренировки, силовые упражнения, обучающие лекции в школах пациентов, сбалансированное питание и работу с психологами.
Прогноз. Профилактика
Прогноз обычно неблагоприятный и зависит от течения болезни. При остром течении риск смерти крайне высок: по статистике, пациент может умереть в течение 2 лет после постановки диагноза [1] .
Хронический фиброзирующий альвеолит прогрессирует постепенно, но неуклонно приводит к смерти в течение 6 лет. Если болезнь имеет рецидивирующий характер, то срок жизни после появления симптомов составляет от 2 до 5 лет.
Развитие обострения ухудшает прогноз: смертельный исход при госпитализации достигает 65 % и более чем в 90 % случаев смерть наступает в течение 6 месяцев от начала развития обострения [1] .
Профилактика фиброзирующего альвеолита
Специфической профилактики не существует. После выявления болезни и замедления фиброза пациент должен наблюдаться у пульмонолога не реже 1 раза в 3 месяца, делать компьютерную томографию органов грудной клетки и следить за работой внешнего дыхания с помощью спирометрии и диффузного теста [8] .
Источник https://www.eurolab-portal.ru/allergy/920/965/48943/
Источник https://medaboutme.ru/articles/fibroziruyushchiy_alveolit_prichiny_vospaleniya/
Источник https://probolezny.ru/fibroziruyushiy-alveolit/