Колит — симптомы и лечение
Что такое колит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Куракина Александра Анатольевича, проктолога со стажем в 12 лет.
Над статьей доктора Куракина Александра Анатольевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Колит (лат. colitis, от греч. kolon (толстый кишечник) и itis (воспаление) — собирательное понятие, включающее большую группу заболеваний с одним общим признаком: воспалением толстого кишечника.
Основные признаки колита: частый жидкий стул с кровью, боль в животе и высокая температура.
Колиты встречаются в практике гастроэнтерологов, инфекционистов, терапевтов, колопроктологов, хирургов и других специалистов.
Этиология колита
Основные формы колитов можно описать только по отдельности, в зависимости от этиологического фактора. Размеры статьи не позволяют коснуться всех видов колита. Рассмотрим только основные из них.
Инфекционный колит — это заболевание кишечника, возникающее из-за активизации условно-патогенных микроорганизмов в кишечнике или попадания новых болезнетворных микробов из внешней среды. [1]
Инфекционный колит имеет очень широкое распространение: нет человека, ни разу не переносившего данное заболевание. Количество заболевших увеличивается в жаркий период, когда создаются благоприятные условия для распространения инфекции. Поэтому чаще болеют люди в регионах с жарким климатом (Африка, Юго-Восточная и Средняя Азия). Заболевание чаще встречается в детском возрасте, особенно у детей, посещающих учебные заведения (детские сады, школы и т. д.). Гастроэнтерологи и проктологи могут встречать в практике больных с данной патологией, но она не является профильной. Лечат заболевание обычно инфекционисты.
Причины инфекционного колита:
- бактерии (шигеллы, эшерихии, сальмонеллы, клостридии, иерсинии, брюшнотифозная палочка, кампилобактерии, протей, стафилококки);
- вирусы (аденовирус, энтеровирус, ротавирус);
- простейшие (амебы, лямблии и др.);
- возбудители туберкулеза и сифилиса;
- грибки (кандида, актиномицеты). Возникновение грибкового колита свидетельствует о снижении иммунитета и часто проявляется у лиц, страдающих СПИДом, получающих химиотерапию, стероидные гормоны;
- дисбактериоз.
Формы инфекционного колита:
- катаральная;
- фиброзная;
- катарально-геморрагическая;
- флегмонозная;
- флегмонозно-гангренозная;
- некротическая.
Воспалительные явления могут иметь стадийный характер, а могут сразу иметь картину запущенного воспаления. Его выраженность напрямую зависит от характера инфекции. Некротическое и флегмонозно-гангренозное воспаление встречается при клостридиальной инфекции. Катарально-геморрагическое — при дизентерии. Катаральное воспаление встречается чаще при вирусных заболеваниях. [2]
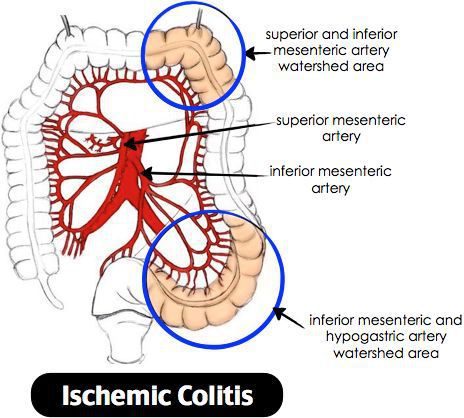
Ишемический колит — воспаление стенки толстого кишечника, возникающее из-за нарушения процессов кровобращения. Существует хроническое и острое нарушение кровообращения. [3]
Причиной нарушения кровообращения является полное прекращение или критическое снижение притока крови к толстой кишке, вследствие чего возникает воспаление. При тяжёлом течении может приводить к некрозу стенки кишечника. Причиной закупорки сосудов могут быть тромбы, но чаще всего к сужению просвета сосуда приводят атеросклеротические бляшки. Поэтому болезнь чаще проявляется у лиц пожилого возраста. Около 79% больных ишемическим колитом старше 48 лет. [4] Частота встречаемости не имеет связи с половой принадлежностью и регионом. Впервые открыт в 1966 году. Ишемический колит является профильным заболеванием для колопроктологов, но им также занимаются общие хирурги и гастроэнтерологи. [5]
Причины ишемического колита:
- сосудов;
- закупорка брыжеечных сосудов вследствие эмболии или тромбоэмболии (в результате аллергических реакций, травм, осложнений операций, системного васкулита, ДВС-синдрома);
- снижение давления крови может приводить к нарушению питания стенки кишки.
Закупорка просвета сосуда приводит к ишемии стенки кишки, а как следствие — к некрозу и далее перфорации. [6]
Объём поражения зависит от размера питающей артерии, длительности закупорки. Если закупорка сосуда происходит постепенно (при образовании атеросклеротических бляшек в сосудах), то говорят о хроническом нарушении кровообращения, что в свою очередь приводит к стриктурам.
При критических состояниях и снижении давления крови (например, анафилактический шок, ДВС-синдром и т.д.), происходит централизация кровообращения, при этом резко снижается приток крови к кишечнику, что приводит к ишемии и некрозу.
При атеросклерозе чаще страдает сигмовидная и поперечная ободочная кишка. Воспаление начинается со слизистой оболочки, затем переходит на все слои. [7]
По характеру поражения выделяют:
- транзиторную форму (когда ишемические процессы обратимы);
- стенозирующую (когда формируются стриктуры);
- гангренозную (когда образуются язвы с дальнейшим развитием некроза, поражение носит необратимый характер). [8]
Лучевой колит — образуется в результате ионизирующего воздействия на стенку толстого кишечника.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы колита
Симптомы острого и хронического колита: боль в животе, кровь в кале, диарея, высокая температура, слабость, слизь и кровь в стуле, спазмы.
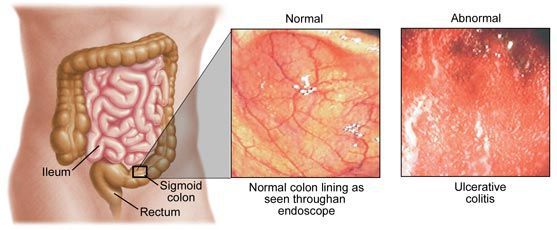
Симптомы язвенного колита: к перечисленным выше признакам добавляются боли в анусе и анемия.
Боли при колите кишечника:
Инфекционный колит
Клиника инфекционного колита напрямую зависит от возбудителя.
Для любого инфекционного колита независимо от этиологии характерно:
- начало заболевания, как правило, имеет острый характер;
- жидкий частый стул с примесью слизи в кале;
- боли локализуются чаще в левом подреберье, но могут также распространяться по всем отделам живота;
- боль имеет периодический, спазматический характер;
- высокая температура;
- чувство слабости, недомогания;
- сухость кожных покровов и слизистых;
- белый налет на корне языка;
- рвота как первый симптом колита кишечника (если в воспалительный процесс вовлечен желудок).
Для первичной оценки этиологии инфекционного колита оценивают характер дефекации, объём и особенности каловых масс.
- при дезентерии стул очень частый, малыми порциями (до 20 раз за день) со слизью и прожилками алой крови (ректальный «плевок»);
- при амебиазе кал имеет вид малинового желе;
- при сальмонеллезе кал напоминает болотную тину, имеет неприятный запах;
- при псевдомембранозном колите (вызыванном клостридиями) частый жидкий стул с запахом гнили.
Ишемический колит
Симптоматика очень вариабельна, характерно быстрое прогрессирование.
- болезненные ощущения в животе;
- кровь и слизь в стуле;
- неустойчивый, частый стул;
- выраженные боли в околопупочной и левой подвздошной области;
- при ректальном осмотре можно заметить кал с кровью, слизью или гноем;
- при хронической форме боли имеют низкую интенсивность, обычно возникают после еды;
- при длительной хронической ишемии появляются стриктуры в толстой кишке, которые в дальнейшем могут быть следствием непроходимости или малигнизации (раковому перерождению).
Лучевой колит
Обычно колит формируется у лиц, перенёсших курс лучевой терапии по поводу новообразований, локализующихся в области малого таза или брюшной полости. [12]
- большую чувствительность к излучению имеет тонкий кишечник, формируется лучевой энтерит, который клинически проявляется нарушением абсорбции в тонком кишечнике;
- повреждению кишечника свойствен избирательный характер, обычно воспаление локализуется в прямой и сигмовидной кишке, при этом клиника сопоставима с клиникой язвенного и ишемического колита. При воздействии больших доз радиации клиника развивается не сразу, проявляется обильным, жидким стулом, при этом нарушается всасывание в толстом кишечнике. [13]
Патогенез колита
Толстый кишечник очень восприимчив к ионизирующему излучению. [10] Лучевой колит возникает при воздействии малых доз облучения: происходит атрофия слизистой оболочки (сразу после облучения).
- Усиливаются процессы деления клеток, уменьшается длина ворсинок.
- Активизируются воспалительные процессы с нейтрофильной реакцией. Чаще всего эти процессы локализуются в прямой и сигмовидной кишке.
- При воздействии больших доз (более 40 Гр.) воспалительные процессы могут возникать спустя длительное время после облучения (до нескольких лет), в данной ситуации происходит воспаление мелких сосудов кишечника, что приводит к ишемизации кишечника. Развиваются язвы и стриктуры. Могут поражаться все отделы толстого и тонкого кишечника. [11]
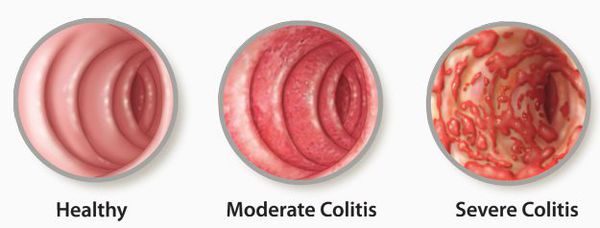
Классификация и стадии развития колита
По течению:
По этиологии:
- язвенный колит кишечника и болезнь Крона (воспалительные заболевания кишечника с неизвестной этиологией);
- инфекционный (этиологический фактор бактериальный, вирусный, грибковый, паразитарный);
- ишемический (развивается вследствие снижения притока крови к толстой кишке);
- спастический (из-за неправильного питания нарушается моторика толстого кишечника и возникают спазмы);
- токсический (при применении нестероидных противовоспалительных препаратов);
- лучевой (при поражении радиацией).
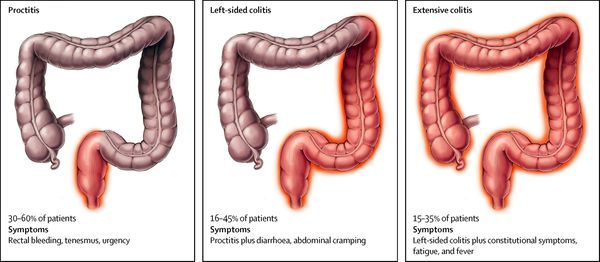
По локализации:
| Вид колита | Локализация |
|---|---|
| проктит | воспаление прямой кишки |
| панколит | тотальное поражение кишечника |
| тифлит | воспаление слепой кишки |
| трансверзит | воспаление поперечной ободочной кишки |
| сигмоидит | воспаление сигмовидной кишки |
| диффузный колит кишечника | охватывает два и более отдела кишечника |
Поражение кишечной стенки подразделяют на три вида:
- катаральный колит кишечника — слабое воспаление, слизистая краснеет, и возникает отёк;
- эрозивный колит кишечника — появляются эрозии;
- атрофический колит кишечника — слизистая атрофируется.
Осложнения колита
- сильное кровотечение;
- перфорация толстой кишки;
- сильное обезвоживание; ;
- воспаление кожи, суставов и глаз;
- повышенный риск рака толстой кишки;
- токсичный мегаколон;
- повышенный риск образования тромбов в венах и артериях [15] .
Диагностика колита
Инфекционный колит:
- Лабораторные методы:
- анализ кала на вирусы, бактерии, паразиты (позволяет точно поставить диагноз);
- серологическое исследование (определяют антитела к вирусам, паразитам);
- анализ крови на стерильность (при подозрении на сепсис);
- общеклинический анализ крови (высокое СОЭ, увеличение количества лимфоцитов при вирусной этиологии).
- Инструментальные методы:
- ректороманоскопия используется как дополнительный метод для дифференциальной диагностики;
- ультразвуковое исследование используется для исключения осложнений.
Ишемический колит:
- Ректороманоскопия дает возможность оценить состояние слизистой оболочки. При осмотре можно отметить наличие точечных кровоизлияний, сглаженность сосудистого рисунка, бледность слизистой. При обнаружении данных признаков показано взятие биопсии.
- Ирригоскопия — самое необходимое исследование. Обнаруживается симптом пальцевых вдавливаний. Признаки дефектов слизистой свидетельствуют о наличии язв, сужения просвета при стриктурах.
- Колоноскопия показана для уточнения распространенности воспаления, также показана биопсия в области измененного участка.
- Ангиография позволяет определить степень сужения сосуда и его локализацию. [9]
- Злокачественные новообразования. Опухоли развиваются достаточно длительное время, в течении многих лет.
- Инфекционный колит. Преобладают симптомы общей интоксикации (слабость, лихорадка и т.д.). Кроме того, имеет место эпидемический анамнез.
- Язвенный колит и болезнь Крона. Для них характерно достаточно медленное прогрессирование. Проявляются обычно в раннем возрасте.
Лучевой колит:
- При сборе анамнеза учитывают наличие факта облучения ионизирующей радиацией.
- Ректороманоскопия и колоноскопия с биопсией позволяют выявить воспаление слизистой оболочки толстого кишечника. При лучевом энтерите воспаление сочетается с атрофией слизистой. Крипты становятся менее глубокими, уменьшается длина ворсинок. При лучевом колите на слизистой обнаруживают язвы, стриктуры. [14]
- Энтерит лучевого генеза следует дифференцировать с болезнями тонкой кишки, при которых страдает функция всасывания (целиакия), при данных заболеваниях происходит атрофия по гиперрегенераторному типу, а при лучевом поражении преобладают гипорегенераторные процессы слизистой.
- Радиационные поражения толстого кишечника дифференцируют с язвенным колитом, болезнью Крона, новообразованиями толстого кишечника. [15]
Лечение колита
Инфекционный колит:
- антибактериальные, противогрибковые средства с учетом чувствительности микроорганизмов. Предпочтение отдают таблетированным формам препаратов;
- восполнение потерянной жидкости и минералов: растворами для приема внутрь (Регидрон и др.), внутривенное введение (раствор Рингера, Трисоль и др.);
- прием сорбентов;
- пробиотики и пребиотики;
- ферменты (креон, фестал);
- симптоматическая терапия (противовоспалительные средства, спазмолитики и др.)
Ишемический колит:
- консервативное лечение колита (щадящая диета, препараты, смягчающие стул, лекарства для улучшения кровотока, дезагреганты, витаминные препараты, дезинтоксикационное лечение, восполнение баланса электролитов и жидкости, гемотрансфузии (при показаниях), антибактериальные препараты);
- оперативное лечение колита.
Показаниями для срочного хирургического лечения служат:
- перфорация, толстокишечная непроходимость. В таком случае удаляется участок кишки, с последующей санацией и дренированием брюшной полости.
- плановое оперативное лечение колита кишечника показано больным в случае сужения (стриктуры) толстого кишечника без явлений острой кишечной непроходимости.
Терапия лучевого колита схожа с терапией язвенного колита и болезни Крона:
- лекарства, содержащие 5-аминосалициловую кислоту (месалазин, салофальк);
- антибактериальная терапия.
Может быть полезно вести дневник питания, чтобы отслеживать, что вы едите, а также свои чувства. Если вы обнаружите, что некоторые продукты вызывают обострение ваших симптомов, вы можете попробовать их устранить.
Диетотерапия
Убедительных доказательств того, что неправильное питание приводит к воспалению кишечника, нет. Но оно может усугубить симптомы болезни, особенно при обострении. Поэтому полезно вести дневник питания и отслеживать свои реакции на определённые продукты.
- есть меньше молочных продуктов — у пациента может быть непереносимость лактозы, т. е. организм не переваривает молочный сахар;
- есть небольшими порциями по 5–6 раз в день;
- пить больше жидкости — предпочтительнее вода; алкоголь и напитки, содержащие кофеин, стимулируют кишечник и могут усилить симптомы болезни [15] .
Прогноз. Профилактика
На сегодняшний день хорошо известны причины возникновения инфекционного колита, разработаны современные методики лечения. Поэтому при неосложненном течении и вовремя начатой терапии удается достигнуть полного выздоровления. Менее благоприятный прогноз у лиц с явлениями иммунодефицита и ослабленной иммунной системой (например, у людей пожилого возраста). Прогноз благоприятный.
Основными методами профилактики являются:
- гигиенические мероприятия (тщательное мытье рук);
- использование только свежих продуктов, чистой воды;
- уделение особого внимания термической обработке пищи.
При транзиторной форме ишемического колита прогноз благоприятный. При гангренозной форме — зависит от вовремя поставленного диагноза и проведенного лечения.
Так как ишемический колит является осложнением других болезней, то для его профилактики необходимо:
- своевременное лечение сопутствующих заболеваний;
- сбалансированное питание.
Лучевой колит приводит к постоянным, необратимым изменениям кишечной стенки, поэтому прогноз неблагоприятный.
При радиационном колите могут появляться язвы и стриктуры на слизистой оболочке толстого кишечника, что может привести к кишечной непроходимости. В таком случае необходимо хирургическое лечение, от своевременности которого зависит прогноз. При правильном и вовремя проведенном лечении прогноз благоприятный. Специальных методов профилактики лучевого колита не существует.
Колит: воспаление толстого кишечника — симптомы
Воспаление толстого кишечника – это собирательное название, использующееся для обозначения болезненных процессов, протекающих в одном или нескольких отделах упомянутого органа. Развивающееся по различным причинам, такое состояние одинаково часто возникает у людей обоих полов и всех возрастов. При этом из-за сложности заболевания, его лечение должно подбираться для каждого отдельно взятого пациента индивидуально, и обязательно – специалистами.
По каким же причинам возникают воспаления в толстом кишечнике? Как проявляет себя данный недуг? Можно ли диагностировать такое заболевание на ранней стадии и, самое главное, — как и чем его лечить? На эти и другие не менее важные вопросы, связанные с воспалительными процессами в кишечнике, и ответит наша статья.
Почему возникает воспаление?
Воспаление — это гибель клеток слизистых оболочек.
Прежде чем ответить на этот вопрос, нужно разобраться, как вообще протекает данный болезненный процесс.
С медицинской точки зрения, любое воспаление – это гибель клеток слизистых оболочек, сопровождающаяся обильным кровоснабжением пораженной области.
Данный процесс сопровождается неизбежными нарушениями в работе «травмированного» органа и, как следствие, — болевым синдромом.
В роли спровоцировавшего проблему фактора, как правило, выступают различные вредоносные организмы. Если речь идет о воспалении кишечника, обычно это:
- и прочие паразиты;
- возбудители инфекций (вирусы и микробы);
- иная патогенная флора.
Разумеется, причиной возникновения нарушения могут служить и иные негативные факторы. Среди них можно выделить:
- аутоиммунные заболевания, влекущие за собой самопроизвольное отторжение клеток слизистой оболочки толстого кишечника;
- генетическую предрасположенность, иначе говоря, наследуемую нехватку пищеварительных ферментов, провоцирующую проблемы с органами ЖКТ;
- неправильное питание, провоцирующее химические и механические повреждения слизистых оболочек участвующих в пищеварительном процессе органов (обычно — посредством употребления чрезмерно острой или жирной пищи);
- атеросклеротические отклонения, из-за сужения сосудов неизбежно приводящие к нарушению кровоснабжения кишечных стенок.
О симптомах и лечении колита расскажет видеосюжет:
Классификация заболеваний
Дуоденит — расстройство функции двенадцатиперстной кишки.
В зависимости от локализации очага воспаления, болезненные процессы в кишечнике принято классифицировать следующим образом:
- . Под этим термином понимают воспаление тонкого кишечника (как всех сразу, так и любого отдельно взятого его отдела). . Под этим названием подразумевают расстройство функции двенадцатиперстной кишки.
- Мезадениты. При подобных заболеваниях воспаление затрагивает лишь расположенные в кишечнике лимфатические узлы (сам болезненный процесс при этом, как правило, бывает вызван инфекцией). . Данный обобщающий термин принято использовать для описания воспалительных процессов, как раз, в толстом кишечнике. Причем, поражен может быть как весь орган, так и только нижний его отдел. Также колитами принято называть воспаления слизистой оболочки всего остального кишечника.
Типичная симптоматика

Вздутие живота говорит о нехватке пищеварительных ферментов.
Симптомы, проявляющиеся при воспалительных процессах в кишечнике, могут сильно разниться в зависимости локализации проблемы.
Тем не менее, некоторые из характерных проявлений подобных недугов можно считать общими.
Именно на них и опираются медики при постановке предварительного диагноза «воспаление кишечника». В ряду таких специфических признаков особо можно выделить следующие:
- боли распирающего или сдавливающего характера, определить основной очаг возникновения которых, как правило, не представляется возможным;
- тошнотно-рвотный синдром, обычно усиливающийся после принятия пищи и ослабевающий после очищения желудка; и прочие симптомы, говорящие о нехватке пищеварительных ферментов;
- неустойчивый стул (от запоров до диарей);
- анемия (малокровие возникает в результате нехватки железа, неизбежной при повреждениях кишечника);
- повышение температуры (реакция, типичная для любого воспалительного процесса).
Как диагностируют воспаление кишечника?

Анализ крови определит степень развития воспаления.
В случае с воспалением любого из отделов кишечника, лабораторная диагностика заболевания является необходимым перед назначением лечения шагом.
Именно она позволяет установить очаг болезненного процесса, а значит – выявить его причины. Без таких процедур разработка адекватной стратегии лечения воспаления была бы попросту невозможной.
Какие же обследования придется пройти пациенту при подозрении на проблемы с кишечником? Сегодня особенной популярностью (ввиду своей эффективности) пользуются следующие лабораторные и инструментальные методы диагностики заболеваний органов ЖКТ:
- бактериологическое исследование кала (служит для выявления присутствия в организме болезнетворных микробов);
- общий анализ крови (позволяет определить количество активных лейкоцитов в теле, а значит – и степень развития воспаления);
- ФЭГДС, колоноскопия или видеокапсульная эндоскопия (визуальный осмотр кишечника и желудка позволяет точно выявить очаг воспаления и, более того, получить биоматериал, необходимый для дальнейших лабораторных исследований, например, биопсии);
- копрограмма (более детальное исследование кала необходимо для определения нехватки пищеварительных ферментов).
Лечебные меры
Этиотропная терапия подразумевает систематический прием антибиотиков.
После выявления очага заболевания и постановки точного диагноза, врач может разработать адекватную случаю стратегию лечения воспаления в кишечнике. Обычно подобная терапия проводится в несколько этапов, суть которых заключается в следующем:
- Корректировка режима питания. Данный шаг необходим для минимизации нагрузки на слизистую оболочку кишечника. Основные принципы назначаемой при воспалениях кишечника диеты обычно сводится к отказу от любой пищи, кроме сырой, сваренной или приготовленной на пару. Что касается конкретных продуктов, медики, как правило, рекомендуют своим пациентам ввести в повседневный рацион ржаной хлеб и свежие овощи и фрукты. Не менее полезной при воспалениях кишечника оказывается и пища, богатая белком (например, мясо или молоко). Главное, чтобы больной следил за жирностью таких продуктов и не перегружал свою пищеварительную систему.
- Устранение первопричины заболевания. Этиотропная терапия, как правило, подразумевает систематический прием антибиотиков. Такие меры направлены на полное уничтожение возбудителя недуга. В случае если развитие воспаления спровоцировали паразиты, антибиотики заменяют противоглистными препаратами. Если же проблемы с кишечником вызваны аутоиммунным заболеванием, пациенту дополнительно назначаются иммунодепрессанты.
- Купирование воспалительного процесса. Патогенетическая терапия, в первую очередь, подразумевает прием сорбентов. Такие препараты связывают осевшие в кишечнике вредные вещества и быстро, но мягко выводят их из организма. Разумеется, параллельно с сорбентами больным назначают и обычные противовоспалительные препараты, а также – ферментосодержащие средства, снижающие нагрузку на органы ЖКТ.
- Симптоматическое лечение. Для устранения болезненности, возникающей при воспалительных процессах, протекающих в кишечнике, врачи обычно назначают своим пациентам анальгетики и спазмолитические препараты. Также уместен и прием пеногасителей (помогающих при вздутиях живота) и прочих узкоспециализированных средств. Особое внимание в этом вопросе стоит уделить достижениям народной медицины.
Народные средства для лечения симптомов воспаления

При повышенной кислотности поможет настой из ромашки.
Лекарственные растения с успехом применяются для борьбы с симптомами многих тяжелых заболеваний. Не стали исключением и воспаления в кишечнике.
Сегодня средства, позволяющие облегчить симптомы данного недуга, можно найти в любой аптеке. Перечислим же наиболее действенные из них:
- От вздутия живота и для стабилизации стула в равных пропорциях смешивают плоды фенхеля, тмина и цветки ромашки. Полученную массу заливают кипятком. Жидкость процеживают и принимают после еды (максимум — трижды в день).
- При повышенной кислотности в желудке готовят настойку из аптечных сборов ромашки, девясила, валерианы, тысячелистника, сушеницы, ольхи, календулы, солодки и алтея. Перечисленные ингредиенты смешиваются, заливаются кипятком и на 5 минут отправляются на водяную баню. Готовая жидкость фильтруется и пьется по полстакана за раз перед каждым основным приемом пищи (то есть – трижды в день).
- При пониженной кислотности используют уже другие травы. В этом случае настойка готовится из сборов липы, алтея, ромашки, фенхеля и девясила. Ингредиенты смешивают и помещают в кипяток. Жидкость настаивают и процеживают. Пьют средство не регулярно, а в качестве обезболивающего (иначе говоря – только при обострениях заболевания).
- Уменьшить воспаление в кишечнике помогут сок подорожника и мед. Упомянутые компоненты смешивают в пропорции 2 к 1 и пьют трижды в день (по столовой ложке, как минимум, за час до основательного приема пищи).
- Хорошо помогают при воспалениях и клизмы на основе 3% раствора борной кислоты и календулы. Для одного сеанса берут по столовой ложке каждого из компонентов. Ставить же такую клизму лучше всего перед сном.
Профилактические меры

Нужно всегда мыть руки перед едой.
Как и любого заболевания органов ЖКТ, воспаления кишечника можно с легкостью избежать, если с детства соблюдать простые правила гигиены.
Например – следить за чистотой рук и мыть продукты перед едой. Однако на практике не менее важным оказывается и соблюдение банальных принципов правильного питания. В чем же они заключаются?
Если больному уже известно о склонности его кишечника к воспалениям, для него совсем не лишним будет полностью пересмотреть свой рацион, дабы не допустить перехода недуга в хроническую стадию. Самыми рациональными шагами в этом смысле станет полный отказ от любой экзотической пищи и разумные ограничения в употреблении острых приправ.
13 лучших продуктов при болезни Крона

Поделитесь информацией с друзьями
Вас консультирует Трейси Далессандро, диетолог из Briarcliff Manor, штат Нью-Йорк, советник по диете Американской Ассоциации Болезней Крона и Язвенного Колита (Crohn’s & Colitis Foundation of America), у которой у самой диагностирована болезнь Крона.
Правильная диета и выбор продуктов при болезни Крона очень индивидуальна — поэтому используйте метод проб и ошибок, чтобы увидеть, что будет работать для вас.
Что можно есть, если у Вас есть болезнь Крона
Если у вас воспалительное заболевание кишечника (болезнь Крона или неспецифический язвенный колит), вам нужно подсчитывать килокалории, потребляемые с пищей. Большинство продуктов при болезни Крона не могут ускорить заживление слизистой кишечника, но существует много продуктов, которые помогут насытиться и не усугублять симптомы болезни.
Миндальное молоко

У множество людей с болезнью Крона наблюдается непереносимость лактозы. К счастью, отличная альтернатива молочной пище: миндальное молоко, которое приготавливается из созревшего миндаля и может быть использовано для укрепления организма, т.к. содержит много кальция как и обычное молоко (проверьте данные на этикетке молока))).
Миндальное молоко – отличный продукт при болезни Крона и, также, содержит витамины D и E, но не содержит холестерина или насыщенных жиров, обладает меньшей калорийностью, чем коровье молоко. Если выберите упаковку без подсластителей, то снизите калорийность продукта около 20 калорий на порцию.

Яичница, сваренные вкрутую и всмятку яйца – являются недорогим источником легко усваиваемого белка и отличным продуктом при болезни Крона. Убедитесь, что у вас всегда есть в холодильнике яйца. Яйца и тосты являются резервным запасом во время обострения болезни Крона вместе с картофелем и яичной лапшой. Все, что не жирное, то и хорошо. Есть правило, которое может и вам подойти — когда обострение застает вас, ешьте только углеводы.
Овсяная каша

Эта комфортная еда и отличный выбор. Овсянка хороша и в период ремиссии, и в период не выраженного обострения.
Нерастворимые волокна — особый вид грубой растительной клетчатки в травах, плодах,овощах и орехах — заставляют воду оставаться в просвете кишки и могут вызвать или усилить понос у людей с воспалительными заболеваниями кишки. Но овсянка имеет растворимые волокна, которые сами поглощает воду и проходят более медленно через пищеварительный тракт.
Овощной суп

Многие люди с болезнью Крона очень боятся есть овощи. Большую часть времени их диетпитание состоит из множества белых углеводных продуктов, которые, конечно разрешены и одобрены для питания при болезни Крона, но они не имеют сбалансированных питательных веществ. Но даже во время обострения, протертые овощи, такие как тыквы, мускатная тыква, морковь и пастернак будут хороши для питания. И Вы не будете терять питательные вещества, как это случается при варке овощей.
Лососевые

Двадцать пять процентов потребляемой энергии должно поступать с калориями за счет протеинов, что является ключом к исцелению. Нежирный белок, такой как содержится в морепродуктах, это лучший вариант. Рыба чрезвычайно полезна, особенно рыба с высоким содержанием Омега-3, как лосось. Креветки и белая рыба, как тилапия и камбала также питательны и хорошо перевариваемые продукты при болезни Крона. Готовьте морепродукты на пару, готовьте на гриле, но избегайте фритюрницы.
Папайя

Люди с болезнью Крона думают, что они должны избегать фруктов, но даже во время обострения тропические фрукты, такие как бананы, являются легким для переваривания, питательным вариантом. Манго и папайя очень богаты питательными веществах и очень, очень легко усваиваются. Папайя содержит энзим папаин, который помогает вашему телу усвоить протеины; этот фрукт с содержанием легких масел также богат и витамином C, и витамином A с фолиевой кислотой и калием. Дыня тоже хороший выбор.
Протертые бобы

Фасоль обычно относят к запрещенным продуктам для тех, у кого проблемы с пищеварением. Но протертый нут, основной компонент хумуса, и хорошо протертая чечевица являются потрясающим источником постного белка и других питательных веществ и являются безопасными, даже у пациентов с болезнью Крона.
Птица

Курица и индейка богаты белком, и нежирные, так что не ограничивайте потребление белого мяса. Они имеют мягкую консистенцию и легко перевариваются, что делает их отличным источником протеина для людей с воспалительными заболеваниями кишечника и отличным продуктом при болезни Кронна.
Авокадо

Мягкой и однородной консистенции, полный полезных жиров, витаминов группы B, витамина E, и калия, авокадо должны определенно находиться в меню при болезни Крона. Они являются также одними из немногих фруктов, содержащих легко усваиваемые растворимые волокна, преимущественно в мякоти, наряду с нерастворимым типом волокон в кожуре.
Салат-латук

Диагноз болезнь Крона не означает, что лакомство салатом закончилось. До тех пор, пока не появилась диарея, имеется возможность наслаждаться салатом из салата-латука. Также известный салат Бостон Бибб, сорт салата полукочанного типа с нежной зеленью, с отличными вкусовыми качествами, широко доступный светло-зеленый салат гораздо, более нежный и легко усваивается, чем другие салатные зелени.
Жареный красный перец

Прекрасный и супервкусный, жареный перец с удаленной кожей – питательный и безопасный продукт при болезни Крона.
Добавляйте его к салату, в сандвич, или даже используйте его как украшение в супе. Но проследите, как он влияет на ваше пищеварение; не для всех он подойдет.

Традиционный выбор для тех, кто страдает от проблем с желудком. Белый рис и другие рафинированные углеводы не могут быть очень питательными, но они легко переносятся кишечником. Они могут обеспечить калориями организм во время болезней кишечника. Важно только следить, что эти простые углеводы не вытесняют из рациона белок и хорошо приготовленные овощи.
Однородная ореховая паста

Будет превосходным источником полезных жиров, витамина E, и протеина, но усваивание ее представляет определенную трудность для большинства людей с болезнью Крона.
Можно получать преимущества орехового питания, не усугубляя симптомы болезни, потребляя масло ореховой пасты. Убедитесь в том, что выбрали однородный продукт, без хрустящих включений. В дополнение к арахисовому маслу, появились магазины торгующие миндалиной пастой и пастой кешью.
Источник https://probolezny.ru/kolit/
Источник https://paracels66.ru/info/interesnoe/vospalenie-tolstogo-kishechnika-simptomy
Источник https://dr-endoscopy.ru/articles/13-best-products-for-crohns-disease/