Пеленочный дерматит
Пеленочный дерматит — локальное воспаление кожи ребенка первого года жизни, вызванное неблагоприятным влиянием химических, физических, механических или микробных факторов, действующих на кожу под пеленками или подгузниками. Воспалительные изменения характеризуются отечностью и покраснением кожи, повышением местной температуры. В более тяжелых случаях в пораженной области может появиться сыпь, мокнутие, трещины, эрозии. Лечение и профилактика пеленочного дерматита состоит в правильном уходе за кожей ребенка, использовании качественных памперсов и средств ухода, предназначенных специально для детей.
МКБ-10

Общие сведения
Наблюдения, которые проводит детская дерматология, говорят о том, что пеленочный дерматит является одной из самых часто встречающихся дерматологических проблем у детей грудного возраста. По различным данным таким дерматитом страдает от 35% до 50% младенцев. Дети, получающие искусственное вскармливание, прошедшие курс антибиотикотерапии или имеющие склонность к аллергическим реакциям, более подвержены заболеванию.

Причины пеленочного дерматита
Возникновению пеленочного дерматита способствуют некоторые особенности кожи маленьких детей: она тонкая и нежная, хорошо впитывает находящиеся на ее поверхности вещества, при этом ее барьерная и защитная функции еще не совсем развиты.
Пеленочный дерматит может быть спровоцирован: трением кожи о подгузники, пеленки или одежду (механический фактор), воздействием каловых масс или мочи (химический фактор), перегреванием или повышенной влажностью кожи (физический фактор), проникновением в кожу болезнетворных бактерий или грибов (микробный фактор). Неправильное применение средств ухода за кожей (присыпок, кремов и мыла), некачественные подгузники, плохое выполаскивание пеленок также могут стать причиной пеленочного дерматита.
Симптомы пеленочного дерматита
Наиболее подверженными пеленочному дерматиту являются паховые складки, кожа промежности, складка между ягодицами, подмышечные области, складки на шее и за ушами.
Проявления пеленочного дерматита зависят от его тяжести. Легкая степень пеленочного дерматита характеризуется покраснением и отечностью ограниченного участка кожного покрова. Место гиперемии является более теплым на ощупь, чем окружающая его здоровая кожа. Если лечение не начато вовремя, то развивается средняя степень дерматита: краснота усиливается, на коже возникают трещины, отдельные гнойничковые элементы, эрозии. Прикосновения к пораженной дерматитом области вызывают беспокойство или плач ребенка. При тяжелой степени пеленочного дерматита эрозии и трещины увеличиваются в размерах, появляется мокнутие, может произойти отслойка пораженного эпидермиса с образованием язв.
Общее состояние ребенка при пеленочном дерматите нарушено из-за жжения и зуда в пораженной области. Малыш беспокоен, часто плачет, плохо спит, возможно снижение аппетита. При отсутствии надлежащего ухода и лечения течение пеленочного дерматита может осложниться присоединением грибковой или бактериальной инфекции.
Лечение пеленочного дерматита
Появление симптомов пеленочного дерматита однозначно являются поводом для консультации дерматолога или педиатра. Врач проведет осмотр, путем опроса родителей постарается выяснить причину возникшей проблемы, даст рекомендации по уходу и назначит наиболее подходящее ребенку лечение.
Лечение пеленочного дерматита, как и его профилактика, начинается в первую очередь с правильного ухода за кожей младенца. Необходимо регулярно менять подгузники и пеленки, подмывать ребенка после каждой дефекации, почаще устраивать воздушные ванны, каждый день купать, после мытья высушивать кожу, осторожно и тщательно промакивая ее мягким полотенцем. Для детей с пеленочным дерматитом хорошо подходят ванны с отваром ромашки, обладающие противовоспалительным эффектом.
В лечении пеленочного дерматита применяют смазывание пораженных участков раствором фурацилина, фукарцина, риванола. Используют мази на основе цинка и декспантенола. Присоединение инфекции требует применения местных антисептиков, антибактериальных мазей или противогрибковых средств. Пеленочный дерматит с нетяжелым и неосложенным течением легко поддается лечению и обычно проходит через несколько дней. Запущенные и тяжелые формы дерматита требуют более длительной терапии, но также успешно излечиваются в амбулаторных условиях.
Профилактика пеленочного дерматита
Предупредить появление пеленочного дерматита сможет элементарное соблюдение правил ухода за грудничком. Кожа ребенка должна быть чистой, не слишком влажной и не слишком сухой. Для предупреждения влажности кожи применяют специальные детские присыпки. При излишней сухости кожи ее обрабатывают маслом или детским кремом. Также важен адекватный тепловой режим, чтобы кожа ребенка не пересыхала и не увлажнялась от перегрева.
Необходимо тщательно полоскать пеленки и одежду грудничка для предупреждения воздействия на его кожу химических веществ стирального средства. Важно использовать «дышащие» памперсы и осуществлять уход за кожей ребенка только качественными детскими средствами. Чтобы исключить трение или сдавливание кожи, следует использовать памперсы нужного размера (не слишком большие и не слишком маленькие), одежду и пеленки из мягкой хлопчатобумажной ткани.
К профилактике инфицирования кожи ребенка относится регулярное подмывание и купание младенца, проглаживание его пеленок и одежды, тщательное мытье рук перед любым контактом с кожей малыша.
Пеленочный дерматит — симптомы и лечение
Что такое пеленочный дерматит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Столяровой Елены Александровны, детского аллерголога со стажем в 17 лет.
Над статьей доктора Столяровой Елены Александровны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Пелёночный дерматит — это острая воспалительная реакция кожи в области контакта с пелёнкой или подгузником, которая проявляется в виде высыпаний, раздражения, отёка или покраснения кожи. Возникает из-за совокупности факторов: раздражения мочой, калом, повышенной влажностью и трением [1] .
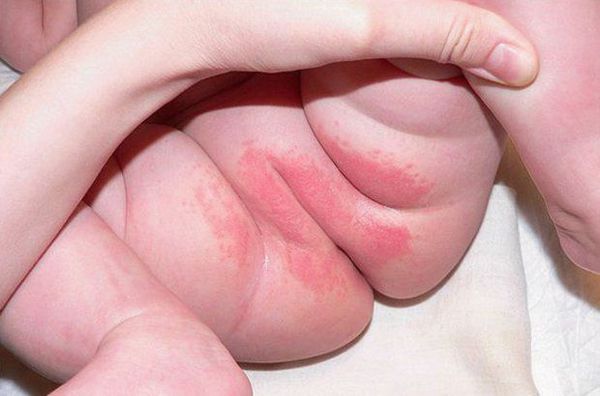
Пелёночный дерматит — одно из самых часто встречаемых заболеваний. Им страдает от 7 до 35 % младенцев и детей младшего возраста. Эта проблема может составлять до 25 % обращений к дерматологу на 1 году жизни. Есть сообщения, что половина детей младшего возраста, носивших подгузники, в какой-то момент страдали пелёночным дерматитом. Распространённость среди госпитализированных младенцев и детей составила ещё большую цифру — от 17 до 43 % [2] .
Пелёночный дерматит чаще возникает у детей, обычно он начинается в возрасте 3-12 недель жизни, а пик встречаемости отмечается в возрасте 9-12 месяцев. Однако заболевание может возникнуть и у взрослых, так как некоторым пациентам требуется длительное ношение подгузников (например при недержании кала и/или мочи). Встречаемость пелёночного дерматита не зависит от пола и расы.
Провоцирующие факторы возникновения пелёночного дерматита:
- контакт с повреждающими агентами: грубые и синтетические ткани, бытовые и косметические средства (хлорные отбеливатели; порошки для стирки, содержащие фосфат);
- редкая смена подгузников, перегрев;
- длительный контакт кожных покровов с мочой и калом (например, при диарее);
- микробные факторы, действующие внутри пелёнок и подгузников, меняющие состав мочи.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы пеленочного дерматита
Простой пелёночный дерматит
Проявляется эритемой, т. е. покраснением кожи, при дальнейшем развитии воспалительного процесса может появиться мацерация (пропитывание тканей кожи жидкостью и их набухание) и даже эрозивные поверхности. Наибольшее раздражение возникает в местах, где подгузник плотно контактирует с кожей, особенно с выступающими поверхностями (ягодицы, нижняя часть живота, мошонка или большие половые губы, поверхность бёдер). Складки кожи остаются чистыми.
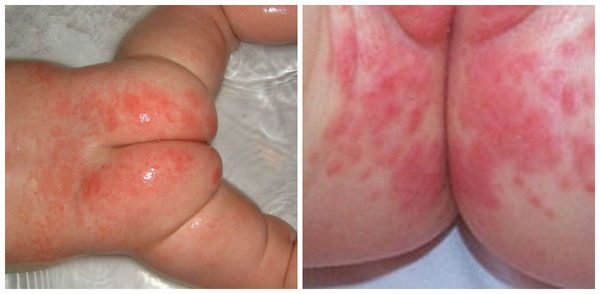
Пелёночный дерматит, осложнённый грибковой инфекцией (Candida)
Сыпь часто локализуется в кожных складках (паховых, ягодичных). Раздражение проявляется ярко-красными, хорошо разграниченными пятнами, которые шелушатся по краям. Часто высыпания в виде папул дают «отсевы», т. е. появляются такие же очаги на коже ягодиц, гениталий, живота и бёдер. При хроническом течении могут появляться гранулематозные папулы и узелки [3] .
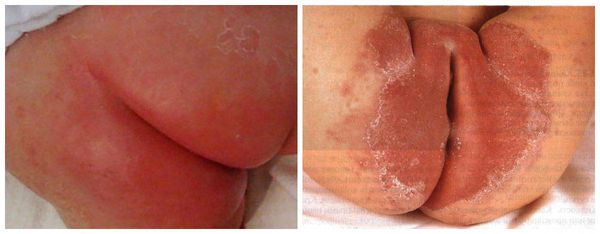
Патогенез пеленочного дерматита
Детская кожа сильно отличается от кожи взрослого. Она очень чувствительна и ранима, бедна липидами и естественным увлажняющим защитным фактором. Липиды являются связующим раствором между клетками, благодаря которому образуется барьер, защищающий кожу от инфекций, ультрафиолета и потери влаги. Кроме этого, детская кожа обладает высокой проницаемостью и имеет повышенный показатель pH. Высокий уровень pH активирует пищеварительные ферменты (протеазы и липазы). Поэтому при появлении неблагоприятных факторов у детей очень быстро нарушается защитный барьер кожи и развивается воспаление.
Ирритантный контактный дерматит
Механизм развития этого типа дерматита можно представить следующим образом:
- Влажная среда и трение приводят к разрушению рогового слоя (наружного слоя кожи).
- Моча вызывает чрезмерное увлажнение кожи, что увеличивает проницаемость для потенциальных раздражителей и микроорганизмов.
- Ферменты кала (бактериальные уреазы) расщепляют аммиак из мочевины мочи, что ещё сильнее повышает рН кожи.
- Повышенный уровень pH активирует пищеварительные ферменты (протеазы и липазы), которые также содержатся в кале. Они вызывают покраснение и разрушение эпидермального барьера.
Кандидозный пелёночный дерматит
Грибы рода Candida — это дрожжевые микроорганизмы, обычные представители микробного сообщества нашего организма, которые обитают на слизистых желудочно-кишечного тракта, ротовой полости, во влагалище и на коже. Это самые частые микотические агенты, вызывающие поражение кожи и слизистых оболочек у человека.
В 90 % случаев кандидоз — это эндогенная (внутренняя) инфекция, вызываемая собственными грибками кандида. При появлении неблагоприятных факторов (приёме антибиотиков, иммунодефицитных состояниях и пр.) грибки начинают активно размножаться и синтезировать протеазы (пищеварительные ферменты) и гемолизины (токсины, разрушающие эритроциты). Протеазы и гемолизины повреждают клетки и вызывают клинические проявления кандидоза. В 10 % случаев заражение происходит от больного человека или здорового носителя контактно-бытовыми путями. Например, ребёнок может заразиться при родах, когда проходит через инфицированные родовые пути матери.
Грибки (кандида и дерматофиты) развиваются при более высоком уровне углекислого газа (CO2). Подгузники плохо пропускают воздух, под ними возникает «парниковый эффект», и за счёт этого уровень CO2 повышается [4] .
Классификация и стадии развития пеленочного дерматита
Степени тяжести пелёночного дерматита:
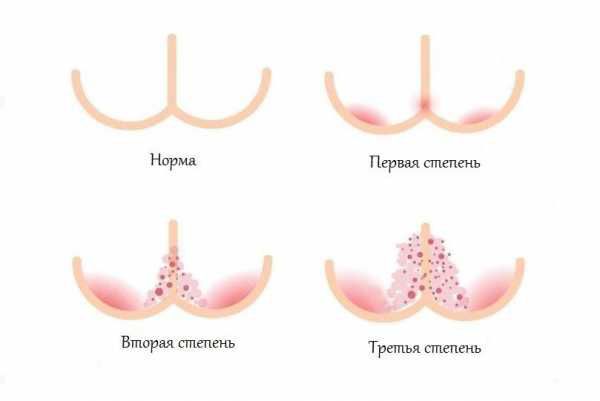
Выделяют различные клинические формы пелёночного дерматита.
- Пелёночный дерматит в результате трения. Его главная причина — механическое повреждение материалом подгузника кожи ребёнка. Складки кожи при этом чистые, поражаются выступающие поверхности, максимально прилегающие к памперсу или пелёнке.
- Контактный ирритантный пелёночный дерматит. Чаще всего располагается в анальной зоне, в процесс включается воспаление межъягодичных, паховых складок, кожи живота и бёдер. Причина его возникновения — длительный контакт кожи с мочой и калом (в результате нарушения стула).
- Пелёночный дерматит, осложнённый кандидозом. Иногда его ещё называют интертригинозным. Это наиболее частое осложнение пелёночного дерматита, который не был вовремя пролечен. На повреждённую кожу с лёгкостью наслаивается разнообразная патогенная и условно-патогенная микрофлора (грибки и бактерии). Высыпания обычно пятнисто-папулёзные, ярко-красные, хорошо разграниченные между собой.
Наиболее распространёнными являются первые две формы пелёночного дерматита. При должном уходе и лечении они обычно проходят в течение трёх дней.
В Европе и США нет разделения на пелёночный дерматит, возникший из-за трения, и на ирритантный, они объединены единый термином — простой, или ирритантный пелёночный дерматит, ещё его иногда называют дерматит салфеток (салфеточный) [5] . Вероятно, название связано с тем, что поражение кожи возникает из-за частого использования салфеток.
Осложнения пеленочного дерматита
Пелёночный дерматит может быть осложнён суперинфекцией (присоединением другой инфекции), например грибковой (Candida) или бактериальной. В случае бактериальной инфекции развивается пиодермия. Это гнойное поражение кожи в виде пустул (гнойничков) и даже абсцессов и пузырей, которые лопаются и оставляют обширные эрозивные поверхности. Пиодермии очень опасны, так как могут распространяться не только на соседние участки, но и в глубину кожи с возможным развитием сепсиса ( опасного инфекционного заболевания, вызванного попаданием возбудителя в кровь ).
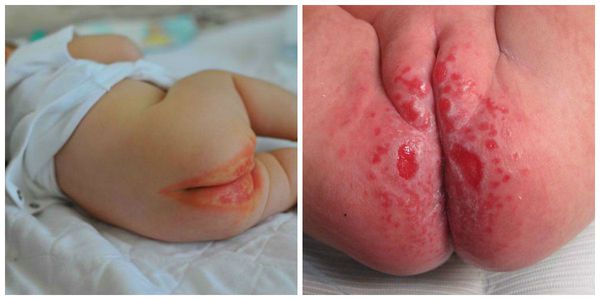
У недоношенных детей кожные кандидозные инфекции могут проникать в дерму и вызывать потенциально опасный для жизни инвазивный системный кандидоз, который поражает внутренние органы [6] . Симптомы будут зависеть от локализации инфекции. Как правило, они включают дисфагию (нарушение глотания), поражение кожи и слизистой оболочек, нарушение слуха, зрения, вагинальные признаки (зуд, чувство жжения, выделения), лихорадку, нарушение работы почек с дальнейшим развитием шока.
Диагностика пеленочного дерматита
Перед осмотром доктор расспрашивает о симптомах заболевания:
- Когда появилась сыпь (дерматит, существующий более трёх дней, может инфицироваться).
- Есть ли беспокойство, боль или зуд кожи, особенно во время дефекации или мочеиспускания (ребёнок при этом будет беспокойным, может плакать).
- Есть ли изменение частоты стула или диарея.
- Какие используются моющие средства, детские салфетки и подгузники. Как часто они меняются.
- Используются ли барьерные смягчающие кремы, пасты или присыпки.
- Что получает ребёнок: грудное молоко или молочную смесь. Были ли введены в рацион новые продукты. Многие исследования сообщают, что у младенцев, которые получают молочную смесь, вероятность развития умеренного или тяжёлого пелёночного дерматита выше, чем у детей на грудном вскармливании [7] .
- Принимал ли ребёнок препараты, провоцирующие развитие пелёночного дерматита (антибиотики, слабительные препараты).
- Нет ли сопутствующих заболеваний (атопический дерматит, запор, недавно перенесённый вирусный гастроэнтерит, синдромы мальабсорбции — нарушения всасывания питательных веществ в тонкой кишке).
Далее врач осматривает пациента на наличие раздражений или повреждений в области подгузника или пелёнок.
При подозрении на кандидозный дерматит дл я более глубокого обследования может быть выполнен соскоб с кожи и его исследование на наличие грибка . Если пелёночный дерматит не отвечает на стандартное лечение или внешне не типичен, проводят биопсию кожи для исключения иной патологии кожи (например новообразований).
При настойчивом, хроническом течении пелёночного дерматита необходимо исключить дефицит цинка, что может указывать на наличие редкого наследственного врождённого заболевания — акродерматита энтеропатического. Причиной данной патологии является нарушение обмена веществ, приводящее к серьёзному дефициту цинка. Проявляется дерматитом, облысением, диареей и отставанием в росте. Обычно проявляется в первые 4-10 недель жизни у младенцев, которых не кормят грудью, и в период отлучения от груди у детей на грудном вскармливании. Это связано с тем, что коровье молоко содержит больше цинк-связывающих веществ, которые препятствуют всасыванию цинка. Лечится это заболевание препаратами цинка пожизненно.
Дифференциальный диагноз включает контагиозное импетиго, кандидоз, себорейный дерматит, псориаз и другие кожные заболевания, которые локализуются в аногенитальной зоне и связаны с болезнетворными микроорганизмами.
Лечение пеленочного дерматита
Когда необходимо обратиться к врачу:
- Сыпь не проходит на фоне правильных гигиенических мероприятий и ухода за кожей в течение 2-3 дней.
- Сыпь включает в себя шелушение кожи, волдыри, пузырьки, гнойные элементы, эрозии и язвы.
- На фоне приёма антибиотиков появилась ярко-розовая или красная сыпь.
- Сыпь очень болезненна, что может быть признаком целлюлита — острого разлитого гнойного воспаления подкожно-жировой клетчатки. Причина целлюлита — попадание микроорганизмов из внешней среды в жировую клетчатку через повреждённую кожу.
- Повышенная температура тела в дополнение к сыпи.
- Дискомфорт и боль во время дефекации и/или мочеиспускания [8] .
Для восстановления кожного барьера при простом ирритативном дерматите, по данным американских и европейских источников, используются следующие средства наружной терапии:
- Оксид цинка. В составе защитного крема является препаратом первой линии терапии.
- Ланолин. .
- Кремы с витамином А (например мазь A & D).
- Кремы, содержащие оксид титана, парафин, диметикон или другие силиконы. Эти составляющие обладают водоотталкивающим действием, что помогает предотвратить избыточное увлажнение кожи и развитие мацерации.
- Бентонитовый крем 50 % (бентонит — природный глинистый минерал, не токсичный, при контакте с водой образует гель). Показал высокую эффективность и безопасность [9] .
- Гвайазулен-содержащие стики (гвайазулен — это синтетический аналог ромашки аптечной). Оказывает противовоспалительное действие, ускоряет регенерацию кожи [10] .
- Очень интересным оказалось исследование, которое показало, что местное применение грудного молока может быть столь же эффективным, как и гидрокортизоновая мазь 1 %. Может применяться для устранения симптомов у здоровых детей с пелёночным дерматитом лёгкой и средней степени тяжести [11] . Грудное молоко содержит в себе массу полезных веществ и молекул, обладающих защитным и заживляющим действием (иммуноглобулины, лактоферрин, и пр.).
- Короткий курс (менее двух недель) топических кортикостероидов (крема) с низкой активностью (класс VI или VII) может быть рассмотрен для лечения раздражающего пелёночного дерматита, не чувствительного к другим методам лечения. Рекомендуется крем с гидрокортизоном 1 или 2,5 % или дезонидом. Пользоваться им можно только по назначению врача, строго соблюдая инструкцию по длительности применения и технике нанесения. Неправильное использование сильных кортикостероидов (бетаметазон) может вызвать тяжёлые осложнения, например синдром Кушинга (поражение нейроэндокринной системы организма) из-за высокой проницаемости кожи и окклюзионных свойств подгузника [12] .
Следует избегать потенциально вредных местных методов лечения пелёночного дерматита. К ним относятся продукты с ассоциированным риском системной токсичности и/или метгемоглобинемии (повышения количества метгемоглобина), такие как:
- пищевая сода (бикарбонат натрия);
- фенолкамфараборная кислота (дезинфицирующее средство);
- бензокаин салицилаты (дезинфицирующее средство);
- дифенгидрамин (димедрол). Была зафиксирована смерть ребёнка, вызванная смертельной концентрацией дифенгидрамина при местном его применении [13] .
- Не рекомендовано использование талька и кукурузного крахмала, учитывая сообщения об аспирации (вдыхании), которая может привести к пневмониту (специфическому воспалению лёгких).
В РФ для терапии ирритантного (простого, раздражённого) пелёночного дерматита на фоне диареи рекомендуется назначение декспантенола 5 % наружно в виде крема в сочетании с цинковой мазью в течение 7 дней [14] .
Лечение кандидозного пелёночного дерматита по данным европейских исследований и рекомендаций:
- крем. Широко используется местно, так как имеет высокий профиль безопасности.
- Могут быть назначены другие противогрибковые средства, эффективные против Candida, такие как клотримазол, эконазол, кетоконазол, миконазол, оксиконазол, сертаконазол и циклопирокс.
- У детей может использоваться комбинированный противогрибковый, барьерный препарат миконазол в оксиде цинка и вазелине. Препарат одобрен FDA (Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов, США). Он применяется местно при каждой смене подгузников.
В РФ для лечения пелёночного дерматита, осложнённого грибковой кандидозной инфекцией, местно используют следующие препараты:
- клотримазол 1 % крем [15] ;
- нистатин мазь;
- натамицин 2 % крем [16]
Для лечения пелёночного дерматита, осложнённого бактериальной инфекцией (стафилококковой или стрептококковой) рекомендовано:
- мупироцин 2 % мазь;
- фузидовая кислота 2 %.
Системная противогрибковая терапия может потребоваться при рецидивирующей или распространённой кожной инфекции, вызванной грибом рода кандида или при кандидозе полости рта и желудочно-кишечного тракта. При этом используются пероральные суспензии нистатина или флуконазола. Возможное побочное действие указано в инструкции к препаратам.
Другие методы лечения включают растительные препараты: ромашка, алоэ вера, оливковое масло, масло примулы вечерней, масло календулы. База, доказывающая эффективность этой группы препаратов, недостаточна.
Прогноз. Профилактика
Прогноз благоприятный. В подавляющем большинстве случаев заболевание не опасно и, как правило, не требует специфических медикаментозных средств. Обычно проходит само после прекращения использования подгузников и выполнения надлежащего ухода за кожей [18] .
Для профилактики пелёночного дерматита используется комплекс мероприятий ABCDE (а ббревиатура от английских слов):
- А — air (воздух);
- B — barrier (барьер);
- C — cleansing (очищение);
- D — diapering (смена подгузников)
- E — education (обучение).
Аir — воздух. Подразумевается частое проведение воздушных ванн, когда на ребёнке нет подгузника. Рекомендовано проводить воздушные ванны хотя бы по 5-10 минут при смене подгузника [19] .
Barrier — барьер. Использование защитных кремов. Их нанесение необходимо при каждой смене подгузников. Чаще всего в их составе есть цинк, декспантенол, вазелин, ланолин. Эти кремы создают защитную плёнку, отделяющую кожу от раздражающего действия мочи и фекалий.

Cleansing — очищение. Если кожа в зоне подгузника воспалена, ежедневная ванна поможет удалить раздражители и снизить риск инфицирования грибками и бактериями. Очищение проводят водой, оно должно быть бережным, можно использовать ватные шарики или хлопковую ткань. Детские салфетки разрешается использовать только на неповреждённой коже. В их составе не должно быть парабенов, алкоголя, отдушек, раздражителей или аллергенов, pH должен быть нейтральным. После купания нужно мягко промокнуть кожу полотенцем, избегая трения [20] .
Diapering — смена подгузников. Подгузники нужно менять каждые 2 часа (каждый час у новорождённых) или после каждого стула или мочеиспускания. Лучше выбрать подгузник с высокой впитывающей способностью. Чем лучше подгузник впитывает, тем лучше он сохраняет кожу сухой. Хотя в настоящее время нет данных, показывающих, какой тип подгузника лучше всего предотвращает появление опрелостей, тканевые подгузники обычно впитывают хуже, чем большинство одноразовых «памперсов». Если при использовании тканевых подгузников у ребёнка возник пелёночный дерматит, то на время болезни лучше перейти на одноразовые подгузники. Необходимо убедиться, что подгузник не слишком тугой, особенно одетый на ночь. Свободный подгузник будет меньше тереться о кожу. Пусть кожа ребёнка полностью высохнет, прежде чем надевать новый подгузник. Также важно не допускать прилипания липких вкладышей к коже ребёнка. До и после смены подгузников нужно мыть руки, чтобы предотвратить распространение микробов, которые вызвали инфекцию на коже младенца [21] .
Education — обучение. Важное значение имеет обучение родителей правильному уходу за ребёнком. Необходимо предоставить им чёткие инструкции относительно ежедневного ухода за кожей и дать информацию о том, какие продукты по уходу являются полезными, а какие могут принести вред [22] .
Дерматит у детей
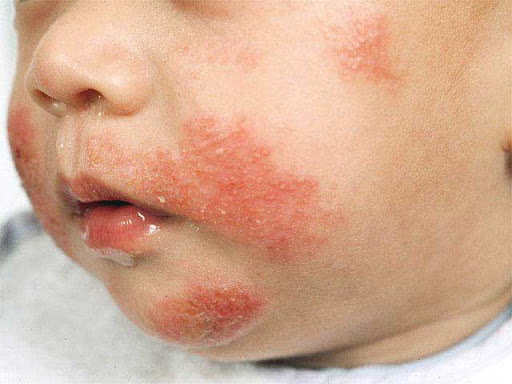
Детский дерматит ― комплекс аллергических реакций, который появляется на коже ребенка из-за воздействия раздражителя. Его проявления различны ― это могут быть покраснения, зуд, чешуйки, влажная сыпь, общее ухудшение самочувствия, зуд. Чтобы вылечить дерматит, нужно устранить причину раздражения кожи и грамотно обработать пораженные зоны. Чаще всего назначаются антигистаминные препараты, витамины, поддерживающие иммунитет, лечебные мази и седативные средства.
Что такое дерматит у детей
Дерматит у детей ― довольно распространенное заболевание, спровоцированное аллергеном. В педиатрической практике приблизительно половина случаев заболеваний кожи ― это дерматит.
Самый «чувствительный» возраст для дерматита ― младенчество и младший дошкольный возраст. Иногда после лечения возникают рецидивы, но чаще всего пациенты полностью выздоравливают сразу после врачебного вмешательства.
Классификация и симптомы дерматита у детей
Самые распространенные формы заболевания ― атопический дерматит, себорейный, контактный и пеленочный.
Проявления атопического дерматита
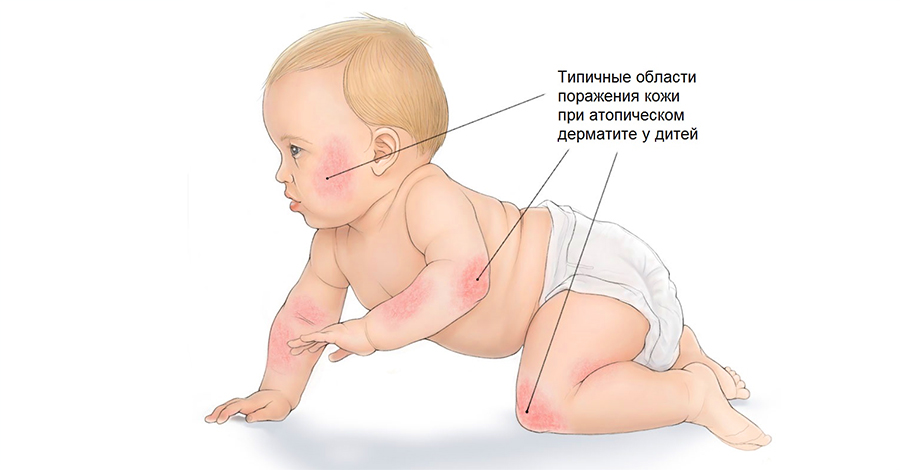
Чаще всего атопический дерматит проявляется в первые 6 месяцев жизни, редко ― в школьном и старшем возрасте. Его отличают такие признаки ― отчетливая красная сыпь, небольшие отеки в зоне поражения, сухость и шелушения кожи, либо, наоборот, влажная сыпь в покрасневшей зоне.
Атопический дерматит симметричен ― пораженные участки внешне одинаково проявляются на руках или ногах, лице или суставах. Еще один частый симптом ― «старые» ладони и стопы с большим количеством складок (гиперлинеарность).
Если своевременно не лечить атопический дерматит, он может стать причиной конъюнктивита, ринита и астмы. Одновременное проявление симптоматики этих заболеваний называется «атопический марш».
Симптомы себорейного дерматита у детей
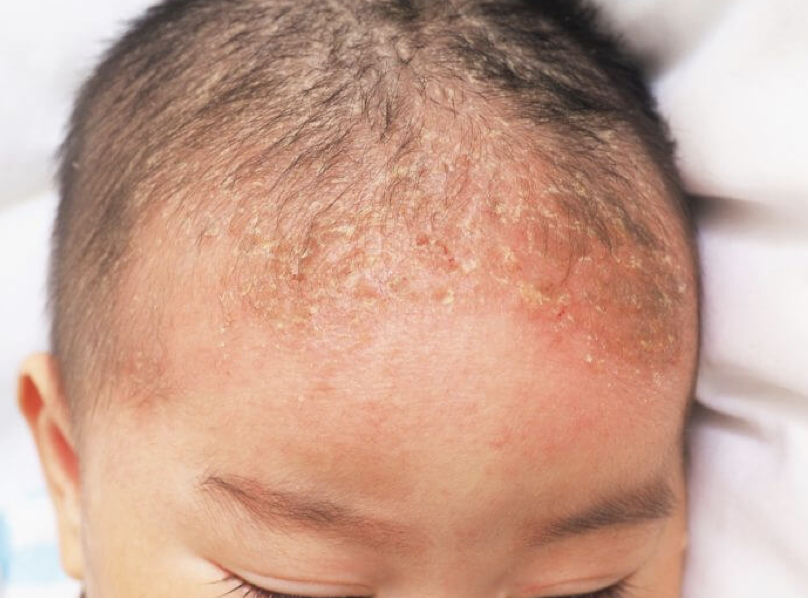
Чаще всего развивается в первые несколько месяцев жизни и полностью проходит к 4 годам. В волосистых частях тела ребенка появляются серые отрубевидные чешуйки. Постепенно они образуют сальную корку. Чаще всего зонами поражения выступают лоб, брови и области за ушами, реже высыпания находятся в естественных складках туловища, рук и ног.
При себорейном дерматите зуд минимальный, чешуйки, хоть и сальные, но сухие. Если попробовать насильно содрать их, то под ними обнаружится покрасневшая и чуть отечная кожа. В ранку на месте содранной чешуйки может легко попасть инфекция.
Признаки пеленочного дерматита
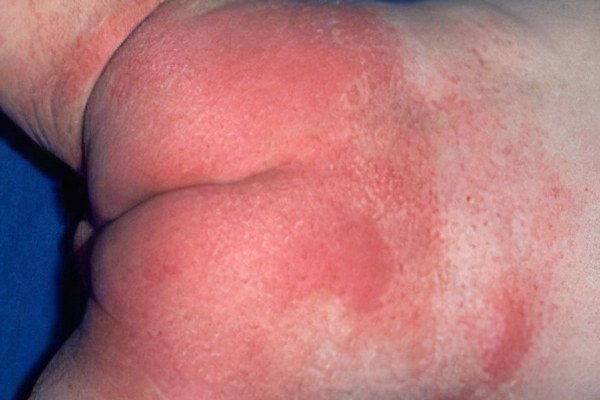
Симптомы пеленочного дерматита ― зуд на поверхности ягодиц, бедер, живота, промежности, поясницы. Этот вид заболевания встречается у каждого 3–го новорожденного. Больше подвержены пеленочному дерматиту девочки в период от полугода до года.
У заболевания есть 3 степени:
Легкая. Кожа в пораженных участках краснеет, появляется небольшая влажная сыпь.
Средняя. На покрасневших участках кожи часто образуются папулы и пустулы.
Тяжелая. Появляющиеся пузырьки сыпи лопаются, образуются эрозии.
Чем активнее развивается дерматит, тем беспокойнее становятся дети. Сначала ребенок начинает хуже есть и спать, затем ― плакать при касании к местам поражения. Присутствует сильный зуд. Если пеленочным дерматитом страдает девочка, то в дальнейшем она может заболеть вульвитом (раздражением наружных половых органов).
Симптоматика детского контактного дерматита
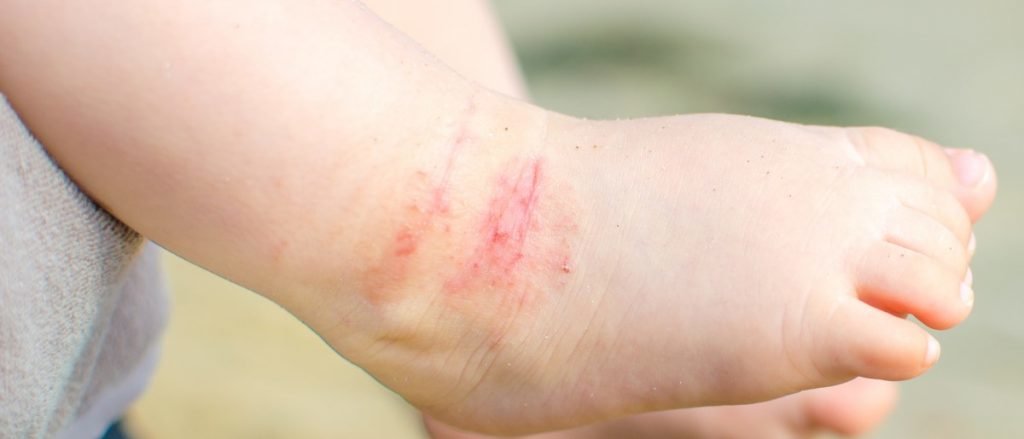
Признаки контактного дерматита ― сыпь и зуд в том месте, к которому прикасался раздражитель. При этом у пораженной зоны четко очерченные границы. Покрасневшие участки болят и зудят. Часто образуются волдыри. Если их насильно вскрывать, на их местах появляются мокнущие эрозии.
Контактный дерматит может протекать остро или хронически. Первый вариант означает быстрое проявление высыпаний после контакта с раздражителем, а второй ― рецидив дерматита и в дальнейшем аллергию на конкретный вид раздражителя.
Признаки потницы
Этот вид дерматита выглядит, как красная сыпь на местах опрелостей. Часто появляется только после 3–го месяца жизни, когда начинают активно работать потовые железы. Чтобы избавиться от потницы, нужно на время лечения отказаться от подгузников и обеспечить свободный доступ воздуха к местам поражения.
Диагностика дерматита у ребенка
В первую очередь нужно получить консультацию педиатра, а после ― врача-аллерголога. Дополнительно педиатр может назначить визит к дерматологу.
Диагностика дерматита заключается в следующем:
Сбор семейного анамнеза. Опрос родителей ребенка на предмет наличия подобных заболеваний у них или родных братьев/сестер маленького пациента.
Сбор анамнеза заболевания. Врач определяет характер течения заболевания, устанавливает время проявления первых симптомов, фиксирует аллергены и сопутствующие заболевания ребенка.
Непосредственный осмотр. Сначала врач осматривает кожу на предмет сухости и шелушений (нередко в младенческом возрасте кожа даже при дерматите достаточно увлажнена). Затем определяет локализацию сыпи, наличие расчесов, инфекций (ведь расчесывание пораженных зон часто приводит к бактериальным заражениям). Самые серьезные из них ― герпетические поражения. Также врач изучает тело ребенка на предмет сопутствующих синдромов (например, при атопическом дерматите часто наблюдается «географический» язык).
Дополнительно специалист назначает лабораторные исследования:
анализ крови на иммуноглобулин,
общий анализ крови,
биохимический анализ крови,
Лечение и профилактика дерматита у детей

Первый и самый важный шаг в лечении любого вида дерматита у ребенка ― исключение контакта его кожи с аллергеном. Далее малышу разрабатывают диету, медикаментозную программу лечения, иммунотерапии.
Врач назначает прием антигистаминных препаратов, витаминов, энтеросорбентов, а в случае тяжелого протекания болезни ― глюкокортикоидов.
Лечение любых видов дерматита включает комплекс общих оздоровительных мероприятий:
грамотную гигиену, в особенности качественный уход за кожей,
ношение одежды из натуральных материалов,
частую смену подгузников и т.д.
Важно откорректировать питание, нормализовать работу ЖКТ и повысить иммунные функции. Необходимо строго исключить контакты с пищевыми и бытовыми аллергенами.
Лечение атопического дерматита
Наружная (местная, топическая) терапия устраняет сухость и воспаления, восстанавливает защитные функции пораженных участков кожи, а также исключает рецидив. Врач назначает специальные мази, кремы, примочки, жидкости ― их перечень и комбинации индивидуальны для каждого пациента. Дополнительно ребенок может пройти рефлексотерапию, индуктотермию, светотерапию и другие немедикаментозные процедуры.
Лечение себорейного дерматита
Если у ребенка диагностирован себорейный дерматит, ему назначают противогрибковые шампуни, кремы и мази. Мыть голову малышу можно только специальными дерматологическими средствами. Далее на пораженные зоны наносят минеральное или оливковое масло. Дополнительно используют аптечные косметические гели и кремы. Период лечения составляет около 6 недель.
Лечение пеленочного дерматита
Основной метод лечения ― корректный гигиенический уход. Ребенку нужно часто (приблизительно раз в 3–4 часа) менять пеленки и подгузники, обмывать зону промежности после каждого акта дефекации и мочеиспускания. Дополнительно назначают травяные и воздушные ванны. Пораженные дерматитом участки должны быть обработаны специальными средствами, например, декспантенолом.
Важно! Лечение пеленочного дерматита не предполагает никакого агрессивного воздействия на кожу. Поэтому практически никогда врачи не назначают топические кортикостероиды. Чтобы снять воспаления, выписывают цинковые мази и присыпки.
Профилактика дерматита у детей
Дерматит ― временное явление, которое можно довольно быстро устранить. По мере роста малыша совершенствуется работа его ЖКТ, налаживается функциональность печени, повышается иммунная защита и симптомы заболевания исчезают. Но лучше его предотвратить. В этом поможет длительное грудное вскармливание (при условии соблюдении матерью диеты), корректное введение прикорма и, в целом, систематические полноценные приемы пищи, а также тщательная гигиена и исключение контакта с сильными аллергенами.
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_dermatologia/nappy-rash
Источник https://probolezny.ru/pelenochnyy-dermatit/
Источник https://polyclin.ru/articles/dermatit-u-detey/