Алкоголизм — симптомы и лечение
Что такое алкоголизм? Причины возникновения, диагностику и методы лечения разберем в статье доктора Шулькина Марка Залмановича, нарколога со стажем в 46 лет.
Над статьей доктора Шулькина Марка Залмановича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Алкоголизм — это психическая и физическая зависимость человека от приёма напитков, содержащих этанол. Они становятся необходимыми, так как помогают снимать психическое напряжение или улучшать физическое состояние, которое ухудшилось как раз из-за отмены или долгого неупотребления алкоголя.
Вред алкоголя для организма человека
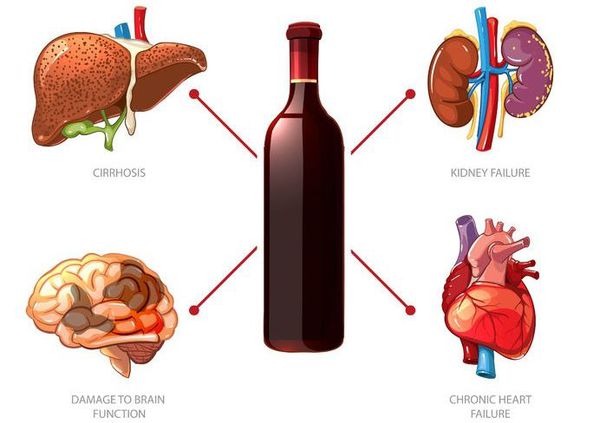
Алкголизм приводит к прогрессирующей деградации личности и характерным поражениям внутренних органов: печени (гепатит, гепатохолецистит, цирроз печени), ЖКТ (панкреатит, гастрит, язва желудка и двенадцатиперстной кишки), сердца (кардиомиопатия, гипертония, миокардиодистрофия, кардиосклероз), лёгких (туберкулёз из-за снижения иммунитета). Больные психически деградируют, у них сужается круг интересов, нарушаются когнитивные способности, снижается интеллект.
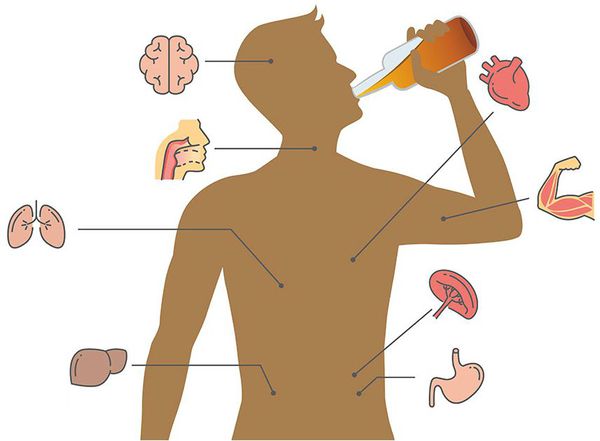
Алкогольная зависимость — самая распространённая разновидность расстройств, связанных с употреблением психоактивных веществ. По данным Всемирной организации здравоохранения, из-за злоупотребления алкоголем ежегодно во всём мире умирает 2,5 млн человек [14] .
Мужчины, как правило, пьют чаще и больше женщин, поэтому риск развития алкоголизма у них гораздо выше [14] . ДНК мужчин устроено иначе, из-за чего способность мужского организма прикрывать неблагоприятные рецессивные признаки гораздо слабее чем у женщин.
Почему одни люди становятся алкоголиками, а другие нет
Наследственный (генетический) фактор сказывается на скорости повреждения обменных процессов в организме. При нарушении фрагментов генов, участвующих в метаболизме алкоголя, снижается возможность организма компенсировать повреждения и регулировать другие процессы. Это увеличивает риск не только развития алкоголизма, но и заболеваний, связанных с этой зависимостью (например, цирроза печени) [16] .
Зависимость формируется по отношению к тем веществам, которые по своей химической структуре напоминают вещества самого организма или могут принимать участие в процессах метаболизма. В связи с приёмом таких токсичных веществ нарушается активность естественных ферментов, а после перерыва в приёме спиртного возникает напряжение. Чтобы снять его, зависимые люди компенсируют недостаток естественных ферментов очередной порцией алкоголя.
В число неблагоприятных факторов, ведущих к формированию зависимости, следует отнести и этнологический фактор. Скорость нарушения метаболизма у коренных народов Европы намного ниже, чем у коренных народов, населяющих Россию. У малых северных народов, коренных народов Азии и американских индейцев генофонд позволяет развиваться зависимостям намного быстрее.
Какие факторы ускоряют развитие алкоголизма
На развитие алкоголизма влияют такие факторы, как [16] :
- бытовая неустроенность, сложности в профессиональной сфере и личной жизни;
- неблагополучное, пьющее окружение;
- депрессия и другие расстройства личности.
В целом злоупотребление алкоголем может провоцировать любой психогенный фактор — как положительный, так и отрицательный. Основной показатель в таком случае — это частота употребления, принятая в конкретном окружении.
Действительно ли женский алкоголизм тяжелее мужского
Алкогольная зависимость у женщин имеет свою специфику и её необходимо учитывать при выборе тактики лечения. Основные задачи на первом этапе лечения состоят в формировании психогенных факторов, способствующих созданию необходимого микросоциума, то, что принято считать нормальной семьёй. Первый этап лечения — это компенсация дефицитарных состояний и исключение провоцирующих факторов.
Утверждения, что у женщин алкоголизм развивается быстрее и лечится сложнее абсолютно непрофессиональны. Развитие алкогольной и любой другой зависимости у женщин затруднено вследствии специфичности их генофонда, который может прикрывать неблагоприятные (рецессивные) признаки. По-видимому, этим объясняется достаточно постоянная относительно небольшая доля женщин среди страдающих алкогольной зависимостью. Однако в последние годы разрыв между мужчинами и женщинами, страдающими алкоголизмом, сокращается.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы алкоголизма
Алкоголь влияет на определённые системы и структуры мозга, вызывая синдром зависимости [2] [3] [19] . Именно этот синдром является стержнем клинической картины алкоголизма. На первый план выступает не сам факт чрезмерного употребления алкоголя, а проблемы на работе, в семейных отношениях и т. д.
Как отличить алкоголика от выпивающего
Основной признак алкогольной зависимости — это растущая потребность в алкоголе в периоды стресса, неприятных ситуаций. Мотивом к употреблению может стать любой фактор, который повышает уровень напряжения человека.
В формировании первичного влечения большую роль играет месячный биологический ритм. Его задача — помогать организму приспосабливаться к условиям жизни. При приёме алкоголя в течение месяца скорость метаболизма меняется, а вместе с ним — и скорость синтеза ферментов. Чаще всего на фоне такого снижения формируется запой — длительное пьянство, остановить которое проблематично не только окружающим, но и самому больному.
Изменения личности, основные признаки при алкоголизме
В отсутствии алкоголя или другого психоактивного вещества человек становится обессиленным, нервным, дисфоричным — мрачным, раздражительным. По мере прогрессирования алкоголизма человеку сложнее контролировать ситуацию и объём выпитого, начинают формироваться амнезии на период опьянения, изменяется поведение, ухудшается эмоциональное состояние.
Чтобы вывести человека из запоя, близкие часто прибегают к психологической помощи. Но если болезнь прогрессирует, прекратить запой сможет только медикаментозное лечение.
Алкогольные психозы, или делирий
Делирий при алкоголизме — состояние, которое формируется при отрыве (лишении) от алкоголя на третий-пятый день. Пациенты на фоне бессонницы, снижения аппетита, тремора и других болезненных проявлений «слышат» звуки, «видят» изображения, как правило, пугающие, и чувствуют преследование зверей. Видения яркие, абсолютно актуальные для больных и определяющие их поведение.
Алкогольные галлюцинозы, симптомы
При галлюционозах нарушается восприятие — слуховое, зрительное, осязательное. Нарушения настораживают больного. Галлюцинозы могут развиватся в делирий, либо становиться хроническими.
Бредовые психозы при алкоголизме
Бредовые психозы, наиболее тяжёлый вид развития алкогольной болезни, развивается у лиц с пограничными состояниями психики, ближе к психическому заболеванию, очень трудно поддаются лечению. Самый яркий пример — бред ревности. Любое событие больными трактуется, несмотря на абсурдность, как нарушение супружеской верности.
Алкогольные энцефалопатии, симптомы
Алкогольные энцефалопатии формируются на фоне повреждения структур мозга, могут характеризоваться слабостью интеллектуальной деятельности, слабоумием, на их фоне менее ярким, но хроническим развитием психозов.
Патологическое опьянение
Это состояние не зависит от количества принятого алкоголя. При патологическом опьянении больной действует агрессивно по отношению к окружающим и может перемещаться в пространстве, плохо контролируя себя. При выходе из этого состояния, как правило, ничего об этом рассказать не может. Формируются, так называемые сумеречные состояния. Патологическое опьянение развивается у лиц с пограничными состояниями психики.
Патогенез алкоголизма
Развитие алкоголизма связано с нарушением метаболизма — обмена веществ в организме. Оно возникает на фоне длительного злоупотребления психоактивным веществом — этанолом.
Данный агент активно участвует в метаболизме, нарушая основную функцию этого процесса — синтез, т. е. выработку необходимых для жизнедеятельности веществ, в том числе дофаминов, катехоламинов и других [9] [11] [12] . В связи с этим у людей очень быстро формируется зависимость не только к этанолу, но и к другим видам психоактивных веществ.
При достаточном частом и длительном употреблении алкоголя в организме пациента возникает биохимический дефект, который приводит к снижению естественного алкогольного фона — небольшой дозы этила, которую вырабатывает сам организм.
Условно процесс усвоения алкоголя можно разделить на три фазы:
- первая фаза — приём алкоголя;
- вторая фаза — формирование в организме сосудистого яда — ацетальдегида;
- третья фаза — усвоенный алкоголь, который стал частью организма.
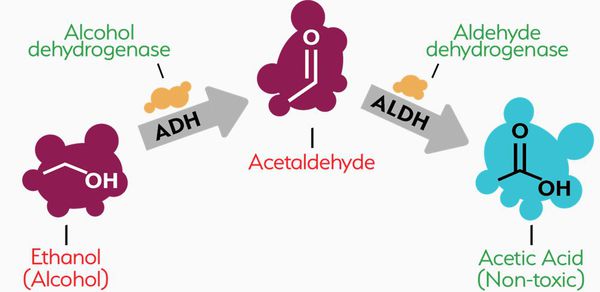
Здоровый человек не замечает первые две фазы, они быстро проходят. В организме больных из-за нарушения синтеза и других процессов вторая фаза становится длительной, человек испытывает неприятные ощущения, уровень которых зависит от глубины нарушений.
Чтобы улучшить состояние, необходимо снизить уровень сосудистого яда, который сформировался в ходе переработки алкоголя. Для этого нужно изменить одно из звеньев:
- либо концентрацию конечного продукта — это организм больного сам, без медицинской помощи, сделать не может;
- либо концентрацию исходного продукта — для этого нужно просто принять дополнительную дозу алкоголя, т. е. «похмелиться».
Зависимые люди выбирают второй вариант. После очередной дозы спиртного биохимическое равновесие смещается, состояние облегчается до тех пор, пока новая доза не перерабатывается, после чего опять наступает вторая фаза. Из-за искусственного улучшения состояния с помощью алкоголя биохимический дефект растёт. Это приводит к необходимости повышения дозы алкоголя, что влечёт за собой повышение уровня болезненных состояний, формирующихся в отсутствии приёма алкоголя. Так возникает порочный круг.
Этот цикл может прервать только какой-то сильный психогенный фактор либо медицинская помощь. В противном случае организм не откажется принимать алкоголь — это может закончится по-разному, не исключая летальный исход.
Классификация и стадии развития алкоголизма
Выделяют три стадии алкоголизма.
Первая стадия алкоголизма — преклиническая (начальная) [6] . Её основной признак — неформальное наличие наркологических проблем. При положительном влиянии работы и семьи человек может более-менее успешно решить или погасить моменты социального напряжения без помощи извне.
В этот период человек употребляет алкоголь нерегулярно. У него возникают случаи псевдозапоя — теряется контроль за количеством выпитого. Толерантность (степень переносимости) к алкоголю повышается [1] [13] . В картине опьянения преобладает эйфория. Уровень охваченности влечением относительно невысок. Влияние семьи и окружающих может помочь или заставить больного прекратить пьянство.
Физическое и интеллектуальное состояние человека существенно не ухудшается, так как ферментная система и утилизация психоактивных веществ нарушены слабо. За наркологической помощью такие пациенты обращаются крайне редко.
Вторая стадия алкоголизма — формирование физической зависимости. В этой стадии состояние больного не позволяет отказаться от приёма алкоголя, так как организму необходимо компенсировать внутренний дефицит. Достоверный признак — амнезия опьянения.
Во второй стадии приём алкоголя становится более регулярным. В связи с этим увеличивается количество проблем и конфликтов в семье или на работе. Физические и интеллектуальные способности относительно сохраняются [1] [13] .
На фоне высокой толерантности и утраты количественного контроля выпитого эйфория в картине опьянения постепенно сменяется торможением или раздражительностью. В этот период меняется сама личность: вне приёма алкоголя и в периоды интоксикаций больной становятся нервозными, отмечается пониженное или повышенное настроение, которое не связано с внешними раздражителями, появляются неоправданно яркие эмоциональные реакции. Обратиться к врачу больного вынуждает стремление сохранить стабильность своего окружения.

В предотвращении алкогольного эпизода на этой стадии большую роль может играть борьба мотивов — состояние, когда больной чувствует, что решение о принятии алкоголя противоречит другим его потребностям — сохранению семьи, работы и т. д. Уровень охваченности влечением стремительно нарастает перед запоем и падает после употребления спиртного.
Как правило, во второй стадии больной ещё достаточно сохранён, чтобы работать и участвовать в делах семьи, начинает давать адекватную оценку своему болезненному состоянию в периоды трезвости и, при определённом уровне воздействия извне, может отложить употребление алкоголя.
Форма пьянства во второй стадии — истинные запои. Они связаны с высоким напряжением ферментных систем [9] . Формируются признаки отмены алкоголя, которые больные вынужденно купируют дополнительным приёмом спиртного либо медикаментозным путём.
Третья стадия алкоголизма — стадия деградации. В этот период больной не в состоянии решить возникшие проблемы — распадается семья, из-за периодических прогулов увольняют с работы. Приём алкоголя становится практически постоянным, меняется только интенсивность. На третьей стадии алкоголизма уровень охваченности влечением высокий. Алкоголь становится необходимым для того, чтобы поддерживать жизненно необходимые ферментные системы [10] .
Толерантность относительно снижается из-за большого объёма выпитого на протяжении всего времени. В картине опьянения преобладает торможение. На решение об употреблении спиртного борьба мотивов, как таковая, уже не влияет.
В связи с токсическим характером пьянства меняется не только уровень метаболизма, но и ухудшается работа отдельных органов и систем. Возникают значительные соматические и интеллектуальные нарушения. Изменения личности носят тотальный характер. Развивается энцефалопатия, полинейропатия, деменция, при этом снижается уровень трудоспособности — наступает неформальная инвалидизация. Неформальной она называется потому, что больные, несмотря на фактическую инвалидизацию, редко обращаются за медицинской помощью.
Визуально уровень влечения к алкоголю на каждой стадии можно изобразить в виде синусоиды. У здорового человека фазы биологического ритма располагаются выше условной линии здоровья. У больного алкоголизмом синусоида по отношению к условной линии здоровья постепенно опускается вниз. Клинически это выглядит, как увеличение длительности алкогольных эпизодов, связанных с повышением толерантности [1] [4] [5] .
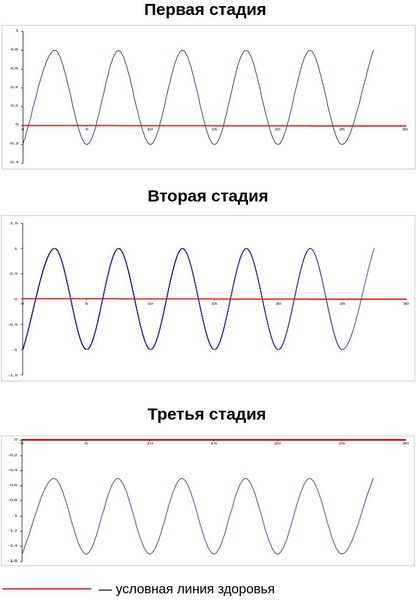
Стадии алкоголизма у мужчин и женщин
Первая стадия алкоголизма — состояние, которым можно управлять, используя психогенные рычаги. На этой стадии психогенное воздействие со стороны окружающих (близких, работодателей и др.) может прервать алкогольный эпизод. У женщин, в зависимости от их места в социальной структуре, это может быть успешней, чем у мужчин.
Вторая стадия алкоголизма — состояние, которое требует для прерывания алкогольного эпизода не только психогенного воздействия, но и медикаментозного. На этой стадии женщины чаще употребляют алкоголь в одиночку, чтобы об этом знало как можно меньше окружающих.
Третья стадия алкоголизма — состояние, когда употребление алкоголя необходимо для поддержки жизненно-необходимых функций. Различий на этой стадии в зависимости от половой принадлежности нет.
Осложнения алкоголизма
При хроническом алкоголизме из-за длительной интоксикации поражается нервная система. Поэтому при выходе из запоя у зависимого может возникнуть алкогольный делирий — белая горячка. Иногда наблюдаются галлюцинозы, бредовые состояния, депрессия и алкогольная эпилепсия. Эти состояния, в отличие от белой горячки, не всегда связаны с резким отказом от спиртных напитков.
Постепенно больные психически деградируют, у них сужается круг интересов, нарушаются когнитивные способности, снижается интеллект и т. д. Развал семьи, отсутствие регулярной работы, формирование соответствующего окружения довольно часто приводят к беспорядочной сексуальной жизни [18] и заражению венерическими заболеваниями, СПИДу, снижению иммунитета и повышению риска банальных инфекций.
Всегда страдают наиболее уязвимые органы и системы [14] :
- печень — гепатит, гепатохолецистит, цирроз печени;
- ЖКТ — панкреатит, гастрит, язва желудка и двенадцатиперстной кишки;
- сердце — кардиомиопатия, гипертония, миокардиодистрофия, кардиосклероз;
- лёгкие — туберкулёз (из-за снижения иммунитета).
Эти нарушения начинают развиваться с первых дней злоупотребления алкоголем, причём чаще возникают у женщин, чем у мужчин [18] . Обычно они становятся хроническими и требуют длительного лечения в стационаре. Их тяжесть и необратимость зависит от стадии алкоголизма.
Помимо этого повышается риск развития рака ротоглотки, пищевода, желудка, печени, толстой и прямой кишки [14] [15] [18] .
На поздних стадиях алкоголизма нередко встречается алкогольная полинейропатия. Сначала возникают изменения в ногах — наступает мышечная слабость, появляется чувство онемения или покалывания. Если приём алкоголя не прекращается, то дело может дойти до энцефалопатии — ухудшается память, снижается внимание, замедляется мышление, быстро наступает утомление, возникает головокружение, болит голова [19] .
Находясь под влиянием алкоголя, зависимые люди часто травмируются, попадают в опасные ситуации, которые могу закончится инвалидизацией или смертью.
Диагностика алкоголизма
Основной критерий при постановке диагноза «алкоголизм» — это соответствующий анамнез. При этом могут опрашивать не только пациента, но и знающих его людей, которые в той или иной форме способствуют формированию алкогольной зависимости — привычное пьянство в семье или на работе, внешние раздражители, вызывающие напряжение и привычное пьянство.
При сборе анамнеза используют опросник CAGE. Он состоит из четырёх вопросов [16] :
- Появлялись ли мысли о том, что Вам нужно меньше пить?
- Раздражались ли Вы, когда люди критиковали Ваше пристрастие к алкоголю?
- Возникало ли чувство вины из-за злоупотребления спиртными напитками?
- Появлялось ли желание выпить утром после предыдущего употребления алкоголя?
Если пациент утвердительно ответил на три вопроса, то это говорит о возможном систематическом употреблении алкоголя. Четыре положительных ответа указывают на алкоголизм. От пагубного употребления алкоголя алкоголизм отличается наличием синдрома зависимости.
Дополнительно могут потребоваться результаты исследования биологических проб в токсикологических лабораториях и тесты на определённый перечень наркотических веществ.
В наркологических клиниках и диспансерах проводят исследование крови на наличие CDT — маркера хронического злоупотребления алкоголем. Его концентрация повышается, если человек употребляет более 40 г алкоголя в течение 1-2 недель. При алкоголизме CDT будет выше 1,6 %. С помощью этого исследования можно проверять успешность оказываемого лечения.
Обычно зависимые люди не нуждаются в лабораторной диагностике: она необходима при нетипичной клинической картине и одновременном злоупотреблении другими видами психоактивных веществ.
Дифференциальная диагностика проводится с биполярным, паническим и тревожным расстройствами [16] .
Лечение алкоголизма
Современные методы лечения алкоголизма направлены на устранение последствий, т. е. изменение конечных звеньев патогенеза. Для этого чаще всего используют психогенные методики, но они обычно не снижают уровень напряжения [7] . При стрессотерапии или гипнозе напряжение удаётся снять, но временно. Это связано с биологическим ритмом.
Медикаментозная терапия также направлена на последствия алкоголизма. С этой целью назначают препараты, которые влияют на выброс веществ, снижающих или повышающих эмоциональную активность [2] [3] . Такое лечение всегда приводит к разбалансированию гомеостаза (постоянства внутренней среды) и снижает уровень трудоспособности. Поэтому оно не является оптимальным вариантом купирования зависимости.
Избавиться от алкоголизма можно только при грамотном сочетании возможных методов и строгом следовании принципов лечения.
Может ли человек самостоятельно излечиться от зависимости
Если это действительно зависимость, сформировашаяся вследствие употребления алкоголя, то может. Для этого необходим микросоциум, который будет постоянно тормозить возможность употребления алкоголя – семья, дети, необходимость обеспечения семьи, необходимость участия в трудовых, общественных процессах и т.д.
Но внутренний дефицит будет присутствовать и это, как правило, в той или иной степени сказывается на общении с окружающими.
Можно ли заставить человека лечиться от алкозависимости
Основной принцип лечения алкоголизма — добровольность. Обычно считают, что зависимые от алкоголя люди не хотят лечиться. На самом деле желание избавиться от алкоголизма есть (именно желание, а не согласие), но оно носит волнообразный характер.
Для успешного лечения нужно сохранить стремление пациента к выздоровлению. С этой целью проводится психокоррекция, а именно гипноз. Он не всегда продлевает желание избавиться от алкоголизма, к тому же ему подвержены не все.
Другой способ сохранить стремление к выздоровлению — медикаментозный. Чтобы он оказал должный эффект, лечащий врач должен владеть знаниями о биоритме и методикой сохранения минимальной напряжённости ферментных систем.
Принципы лечения алкоголизма
Комплексный подход к лечению. Помимо эмоциональных нарушений, у людей с алкоголизмом часто обостряются заболевания внутренних органов и систем. У них более выражены вегетативные реакции — ответ организма на боль. Таким пациентам требуется не только наркологические методы, но и терапевтическое, психиатрическое лечение.
Индивидуальный подход к устранению зависимости. Напрямую к врачам-наркологам чаще всего обращаются пациенты, у которых уровень соматических (телесных) нарушений не настолько высок, чтобы стать основным поводом для оказания медицинской помощи. Поэтому лечение проводится амбулаторно, т. е. на дому. Только в этих условиях можно добиться предельно индивидуального лечения. Это позволяет учесть не только соматическое состояние больного, но и среду, в которой он живёт.
Врачебное искусство состоит в том, что при выборе метода лечения он должен максимально учитывать не только соматическую и психическую индивидуальность больного, его установки и биологический ритм, но и установки и возможности его окружения.
Госпитализация необходима только при неотложных состояниях — синдроме отмены, интоксикации и др. В остальных случаях госпитализация не оправдана, так как после выпадения больного из искусственно созданных условий (вынужденного алкогольного «голодания») он, как правило, снова начинает пить спиртное, только в ещё большем количестве. Это связано с тем, что дефицит имеет свойство накапливаться.
Максимальный соматический и психологический комфорт. Многие ошибочно предполагают, что для отказа от алкоголя нужна «сила воли», т. е. силы делать то, чего не хочется. По отношению к больному — это насилие. При таком подходе у него сохраняется внутреннее состояние борьбы мотивов, навязчивых идей. Он постоянно находится в напряжении, которое при накоплении может вылиться в компульсию — навязчивое поведение.
Более корректным по отношению к больному и его состоянию является принцип лечения, который позволяет пациенту чувствовать себя комфортнее в условиях неупотребления алкоголя, чем при его употреблении. Для этого применяются медикаметозные средства и немедикаментозная терапия, а также курация среды, в которой больной живёт: уменьшение количества факторов, которые могут напоминать о пьянстве.
Основные задачи такого лечения:
- снижение наркологических проблем и компенсация состояния дефицита;
- формирование другого жизненного опыта, привычек и стереотипов.
Первая задача решается приёмом препаратов, которые принимаются больным длительное время в соответствии с месячным биологическим ритмом. Такое лечение не мешает работе, не доставляет трудностей. Оно финансово доступно абсолютно всем группам населения. Необходимые лекарственные препараты в аптечной сети есть всегда.
Вторая задача решается формированием состояний, когда для пациента неприятно не только пить спиртное, но и неприятна мысль об этом. Он должен почувствовать, что ему лучше жить без алкоголя. Только при формировании комфортного состояния больного эта «установка» станет его убеждением.
Такой результат возможен благодаря психогенному воздействию. Оно возможно только тогда, когда разрешены основные проблемы, компенсированы состояния дефицита. В лечении обязательно принимают участие близкие, которые заинтересованы в выздоровлении больного.
Как показывает практика, такая врачебная тактика приводит к формированию других, более прагматичных жизненных приоритетов и собственного убеждения человека в правильности новой жизни.
Преодоление абстинентного синдрома, детоксикация
Детоксикация больше подходит для врачебной тактики при отравлении. Помощь при лечении абстинентного синдрома заключается в решении следющих задач:
- нормализация сердечно-сосудистой деятельности;
- выведение из организма веществ, которые сформировались в результате усвоения алкоголя и стали для него ядом, нормализации кислотности в биосредах организма;
- использования средств, которые компесируют внутренний дефицит.
Социально-психологическая реабилитация в специализированном центре и постреабилитационный период
Как только пациенты выпадают из искусственно созданных условий специализированного центра рано или поздно внутренний дефицит даёт о себе знать, а нарушенные межличностные связи становится субъективным мотивом для возобновления приёма алкоголя.
Если пациент достаточный период получает поддерживающее (компенсационное) лечение, а затем вписывается в социум, в профессиональную деятельность и чувствует себя комфортно, то по прошествию определённого времени у него формируются новые приоритеты, которые не дают ему соскользнуть обратно в пьянство.
Прогноз. Профилактика
Как показывает личный 20-летный опыт использования описанной методики лечения, 90 % пациентов не употребляют алкоголь в течение одного года после терапии, 80 % — в течение двух лет, около 70 % — в течение пяти лет.
Безусловно, чем раньше больной или его близкие обратятся за помощью, тем меньше накопится метаболических нарушений в организме. На первой стадии в большей степени потребуется психогенное воздействие, на третьей — медикаментозное.
Что делать, если у близкого проблемы с алкоголем
Многое в лечении зависит от родственников больного. Чаще всего они сами страдают от пьянства члена семьи и пытаются его лечить. Но иногда у них присутствуют аналогичные проблемы или близкие к ним состояния.
Всякое нарушение взаимоотношений, причиной которых стало пьянство, необходимо воспринимать как звонок — нужно срочно действовать, так как продолжительное употребление спиртного рано или поздно приведёт к формированию зависимости.
Первое, что нужно сделать, — определить причины, которые служат для человека оправданием пьянства. Ими могут быть влияние самих пьянствующих близких, неудовлетворённость семейными отношениями, влияние друзей, коллег по работе и т. д. Если дело ещё не дошло до болезни, то достаточно сильного психогенного воздействия, чтобы решить проблему пьянства.
Окружающие не всегда замечают людей с алкогольной зависимостью: вплоть до третьей стадии болезни они кажутся вполне здоровыми личностями. Их изъян видят только в том, что они плохо поступают с близкими, плохо работают и т. д. Поэтому нужно быть внимательным ко всем родным и близким, кто употребляет алкоголь, чтобы вовремя обнаружить их зависимость.
Основой профилактики алкоголизма является влияние семьи. Дети впитывают всё, что видят рядом, без анализа. Их жизненное кредо весьма редко отличается от кредо родителей и окружающих. Например, если дети понимают, что родители могут обманывать или причастны к другим неблаговидным делам, то они будут вести себя так же. Аналогично и с алкоголем. Поэтому профилактику алкоголизма необходимо начинать не только с отсутствия в семье примера употребления психоактивных веществ, но и с воспитания чистоплотности в жизненных ситуациях.
Текст книги «Патогенез и биологическое лечение алкоголизма: пособие для врачей»

Выделяют две причины для употребления психоактивных веществ. Первая – это поиск удовольствия, эйфории, вторая – терапевтическая, попытка избавиться от гнетущего состояния или депрессии. Психоактивные вещества (алкоголь и наркотики) оказывают токсическое действие на весь организм: во – первых, на все органы и системы, особенно на паренхиматозные ткани, мозг, печень, сердце, почки; во – вторых, на специфические структуры мозга, чем собственно и вызван психотропный эффект; в – третьих, на потомство, вызывая предрасположенность к алкоголизму или наркомании.
Нейрофизиологическими механизмами формирования зависимости от психоактивных веществ считаются эмоционально – позитивные реакции, возникающие в ответ на химическое действие наркотика на стволовой отдел мозга, называющийся «системой подкрепления» (Анохина И. П., Коган Б. М. с соавт., 1990). Эта система функционирует при участии нейромедиаторов из группы катехоламинов и в первую очередь дофамина.
Теоретические построения относительно значения медиации нервного импульса имеют конкретное практическое значение, прежде всего в области создания лекарственных средств. Развивается новое направление фармакологии – фармакология веществ, действующих в области синаптических окончаний («синаптотропные вещества»). Однако с развитием учения о нейромедиации стало очевидным, что селективность действия синаптотропных веществ условна, поскольку в реализации механизма действия того или иного препарата, как правило, участвует не только один тип рецепторов. В организме сосуществуют механизмы, усиливающие, дублирующие или ослабляющие какие‑либо физиологические эффекты. Это обеспечивает надежность и защищенность организма.
Медиация, или химический механизм передачи нервного импульса от нервного окончания на другую клетку, к настоящему времени достаточно хорошо исследована. Сформировались устойчивые представления о медиаторах как об эндогенных субстанциях, выполняющих функцию химического посредника в процессе передачи нервного импульса от нейрона к другой клетке. Такую функцию выполняют ацетилхолин, норадреналин, адреналин, дофамин, серотонин, гистамин, ГАМК, глутаминовая кислота, аспарагиновая кислота, глицин, субстанция Р и некоторые другие вещества, в том числе пептиды. Сам процесс медиации сложен и включает следующие звенья: 1) выделение медиатора из пресинаптического депо в синаптическую щель; 2) прохождение его по синаптической щели; 3) взаимодействие с рецептором постсинаптической мембраны. Кроме того, важны такие механизмы, как обратное поглощение медиатора из синаптической щели, взаимодействие его с ферментами, катаболизирущими трансмиттер, механизмы синтеза, аксонального транспорта, депонирования и лабилизация в пресинаптическом депо.
Классическими медиаторами являются две группы веществ: одна из них относится к аминам (адреналин, норадреналин, дофамин, серотонин, гистамин), другая – к аминокислотам (ГАМК, глутаминовая и аспарагиновая кислоты, глицин). Третью группу составляют пуриновые нуклеотиды. Нейропептиды составляют четвертую группу медиаторов, или скорее, нейромодуляторов, поскольку они регулируют действие других медиаторов.
По современным представлениям в индивидуальном нейроне синтезируется более одного медиатора, при этом каждое пресинаптическое окончание способно высвобождать несколько медиаторов, сочетание которых может быть неодинаковым для разных синапсов одного и того же нейрона.
В последние годы расширились представления и о химической медиации сигналов в нервной системе. В системах с «химическим» адресом специфичность передачи сигнала обусловлена не локальной анатомической связью пре– и постсинаптической структуры, а наличием специализированных рецепторов к данному медиатору только на клетках – мишенях, причем такой тип передачи сигнала может быть медленным, диффузным. Именно в передаче такого типа участвуют многие нейропептиды с некоторыми классическими нейромедиаторами, в частности моноаминами, которые тоже могут высвобождаться дистантно по отношению к клетке – мишени.
Таким образом, медиаторные вещества условно можно разделить на две большие группы: нейромедиаторы, которые осуществляют передачу сигнала в синапсе, и нейромодуляторы, которые регулируют передачу сигнала (Шабанов П. Д., Штакельберг О. Ю., 2000).
По предложенному определению, нейромедиатор – это вещество, которое синтезируется в нейроне, содержится в пресинаптических окончаниях, высвобождается в синаптическую щель в ответ на нервный импульс и действует на специализированные рецепторные участки постсинаптической клетки, вызывая изменения мембранного потенциала и/или метаболизма клетки.
Отличительными характеристиками нейромодуляторов, согласно исследованию М. А. Каменской (1996), являются следующие: 1) не обладая самостоятельным физиологическим действием, нейромодуляторы модифицируют эффект нейромедиаторов; 2) действие нейромодуляторов имеет медленное развитие и большую продолжительность; 3) нейромодуляторы могут освобождаться не только из синапсов, но, например, из глии; 4) действие нейромодуляторов не сопряжено во времени с эффектом нейромедиатора и не обязательно инициируется нервными импульсами; 5) мишенью нейромодуляторов может быть не только постсинаптическая мембрана и не только мембранные рецепторы; 6) нейромодулятор действует на разные участки нейронов, причем его действие может быть и внутриклеточным.
В отличие от нейромедиаторов, вызывающих кратковременные изменения синаптических процессов, модулирующее воздействие пептидных регуляторов проявляется как длительно текущее детерминирование уровней нейрональной возбудимости. За счет своего экстрасинаптического высвобождения пептидные регуляторы могут осуществлять более широкие связи и, помимо регуляции собственно синаптических процессов, модулировать поступление сенсорной информации на разных уровнях афферентных систем, изменять уровень бодрствования, эффективность подкрепляющих систем, регулировать аффективные состояния и процессы обучения и консолидации памяти (Шабанов П. Д., 1999).
Этанол СН3 СН2 ОН – небольшая амфифильная органическая молекула без изомерных атомов углерода. Отсутствие изомерии и малые размеры молекулы снижают вероятность того, что этанол активирует специфические молекулярные мишени. Амфифильность этанола позволяет ему растворяться в воде и жирах и, таким образом, взаимодействовать с липидами мембран нервных клеток. Специфические белки – рецепторы, ионные каналы, ферменты неодинаково чувствительны к этанолу. Нарушение этих белковых систем является причиной интоксикации этанолом.
Наиболее изученным рецептивным элементом является рецептор γ—аминомасляной кислоты (ГАМК) – хлорный канал. ГАМК является основным тормозным нейромедиатором в ЦНС, который вызывает аллостерическое изменение ГАМК – рецептора после связывания. Это изменение индуцирует повышенное выделение хлорида, который гиперполяризует клетки. Эффективность бензодиазепинов и барбитуратов при лечении синдрома отмены алкоголизма предполагает, что алкоголь может перекрестно реагировать с ГАМК – чувствительными рецепторами.
Согласно психогенетической теории алкоголизма K. Blum и V. Trachtenberg (1988), выделяется три типа алкогольного поведения: 1) с преобладанием факторов генетической предрасположенности; 2) провоцируемое стрессовыми ситуациями; 3) связанное с токсическим действием алкоголя. Д. Мак – Дональд и соавт. (2000) приводит следующие генетические нарушения, связанные с алкоголизмом. 1). Алкоген – ген, ответственный за развитие алкоголизма. Выявлена тесная связь между А1–аллелью дофамина 2–рецепторного (D2DP) гена и тяжелым алкоголизмом. А1–аллель связана с общим уменьшением количества D2–рецепторов. Низкое количество D2–рецепторов коррелирует с числом поступков, связанных с получением удовольствия. В1–аллель также связана с развитием тяжелого алкоголизма. 2). Дефицит серотонина. Более низкое соотношение в крови триптофана (предшественник серотонина) к другим аминокислотам чаще встречается в случаях семейного, рано начинающегося алкоголизма, чем в случаях ненаследственного, поздно начинающегося алкоголизма. Серотониновой теорией объясняется также двухфазный эффект алкоголя, связанный с первоначальным увеличением, а затем подавлением серотониннергической активности. Ингибиторы обратного захвата серотонина, эффективные при лечении алкоголизма также свидетельствуют в пользу серотониновой теории алкоголизма. 3). Недостаточная способность мозга алкоголиков окислять альдегиды объясняет больший токсикоз у них, нежели у тех, кто не склонен к злоупотреблению спиртным.
И. П. Анохина (2000), предлагает следующий патогенез развития алкоголизма: 1) Длительный прием алкоголя (наркотика) вызывает истощение запасов нейромедиатора (дофамина) – употребление алкоголя компенсирует дефицит – возникает клиническая картина психической зависимости. 2) Происходит срыв компенсации нейромедиаторов на фоне усиленного синтеза (усиленный синтез – усиленный распад) – возникает клиническая картина физической зависимости. Повышение уровня дофамина в значительной степени обусловливает основные симптомы абстинентного синдрома – беспокойство, бессонница, возбуждение, вегетативные расстройства, подъем артериального давления. Уровень дофамина определяет тяжесть абстинентного синдрома. При уровне дофамина в крови до 300 % развивается алкогольный психоз (делирий). При ремиссии в течение нескольких месяцев происходит нормализация уровня дофамина.
Согласно теории эндогенные опиоиды модулируют активность нейронных ансамблей, обеспечивающих механизмы подкрепления, и действуют как анальгетики. При употреблении алкоголя в организме происходит конденсация некоторых продуктов метаболизма алкоголя и дофамина, в результате чего образуются морфиноподобные вещества тетрагидроизохинолины (ТГИХ). Интимные механизмы участия пептидов в обеспечении психической деятельности неясны.
П. Д. Шабанов и О. Ю. Штакельберг (2000) предлагают следующий патогенез алкоголизма. При нормальном физиологическом состоянии, характеризующемся состоянием «опиоидной достаточности», отмечается баланс между синтезом, высвобождением, связыванием с рецептором и обратным захватом нейромедиатора, результатом которого является чувство внутреннего комфорта. При состоянии опиоидного дефицита, вызывающего влечение к алкоголю, и дистресса уменьшается синтез энкефалинов и других нейромедиаторов, прежде всего моноаминов, вследствие генетических различий, вторичного изменения уровня опиоидных пептидов в головном мозгу или токсических эффектов алкоголя. Следовательно, в синаптическую щель высвобождается уменьшенное количество нейромедиаторов, и часть постсинаптических рецепторов остаются незанятыми. Это состояние сопровождается чувством влечения к алкоголю, депрессией, страхом, дисфорией.
При ремиссии происходит изменение эффективности синтеза опиоидов, однако, длительно сохраняется повышенная чувствительность постсинаптических рецепторов к действию ТГИХ. Синтез энкефалинов восстанавливается значительно медленнее. Однако использование энкефалиназ ускоряет выздоровление.
Алкоголь метаболизируется на 90–98 % в печени, превращаясь в диоксид углерода и воду. Два основных фермента катализируют процесс окисления алкоголя: алкогольдегидрогеназа (АДГ), присутствующая главным образом в печени и желудке, и альдегиддегидрогеназа (АлДГ), относительно равномерно распределенная в организме.
Микросомальная система оксидаз (НАДФН – цитохром Р-450–редуктаза) смешанной функции гепатоцитов превращает алкоголь в ацетальдегид. У людей с нормальной функцией печени алкоголь метаболизируется со скоростью около 120 мг/кг/час.
Алкогольдегидрогеназа ответственна за метаболизм малых и средних доз алкоголя, превращает его в токсичное соединение ацетальдегид. Отмечен более низкий уровень АДГ в желудке у женщин, по сравнению с мужчинами. В результате пониженного окисления алкоголя в желудке у женщин повышается его биодоступность.
Альдегиддегидрогеназа способствует расщеплению токсичного ацетальдегида. Люди азиатской расы имеют в более половине случаев дефицит митохондриальной АлДГ2.
В исследованиях И. П. Ашмарина и соавт. (1996) установлено, что ацетальдегид, взаимодействуя с дофамином, может образовывать в организме сальсолинол, а взаимодействуя с серотонином – метил – тетрагидро—β-карболин, имеющих определенное структурное сходство с морфином.
Терапия алкогольного синдрома отмены
При лечении наркоманий и алкоголизма, как правило, проводятся различия между а) мотивацией к лечению, б) детоксикацией и в) профилактикой рецидива (Герлингс П. Й., с соавт.,1999).
Проведение мотивирующих бесед не является лечением в узком смысле слова, так как речь идет о подготовке к возможной терапии и о мотивировании к ней. Детоксикация предшествует любой терапии, направленной на достижение полного воздержания. Детоксикация представляет собой прекращение потребления алкоголя под наблюдением, при этом принимаются необходимые меры для предупреждения и лечения синдрома отмены (абстинентного синдрома). По современным представлениям важную роль в хрониотоксикозе отводится жировой ткани. На Международной научной конференции «Детоксикация человека», которая состоялась в сентябре 1997 г. в Стокгольме, Швеция были представлены новые экспертно – диагностические подходы к определению степени интоксикации организма по анализу нативного жирового пунктата и разработке эффективных фармакологических и немедикаментозных методов детоксикации, включающей селективную элиминацию наркотических веществ из жировых тканей. Это новые перспективные программы эфферентной терапии, новое научное направление по изысканию средств и методов выведения из организма заблокированных липидов, вступивших в необратимые биохимические реакции с токсическими веществами или высвобождение и выведение их из жировой ткани. Современные программы комплексной детоксикации включают физическую гипертермию, повышенные дозы никотиновой кислоты, а также другие витамины, диету, прием по специальным схемам масел растительного происхождения. Наряду с новыми методами не отрицается возможность применения кратковременных викарных терапевтических интервенций с использованием фармакопейной номенклатуры наркотиков и транквилизаторов.
А) Лечение алкогольного абстинентного синдрома
Синдром отмены, или алкогольный абстинентный синдром, формируется у больных после многолетнего злоупотребления алкоголем и возникает при прекращении проблемного употребления алкоголя. Синдром отмены сопровождаются различными симптомами психического и физического характера, такими как тревога, возбуждение, бессонница, тремор и нарушения со стороны вегетативной нервной системы, которые выражаются в артериальной гипертензии, тахикардии, учащенном дыхании, головокружении, субфебрильной температуре и потливости. В тяжелых случаях (1–3 %) может возникнуть дезориентировка, обманы восприятия и эпилептические припадки. Кроме того, часто встречаются диспепсические нарушения, такие как тошнота и рвота.
Симптомы отмены проявляются в основном в течение первых 48 часов после снижения уровня алкоголя в крови.
Поскольку абстинентный синдром имеет различную степень выраженности, D. H. Barlow (1993) предложил следующие рекомендации по принятию решения о месте оказания детоксикации:
1. Амбулаторно
• Хорошее соматическое состояние
• Легкая или умеренная форма синдрома отмены
• Отсутствие осложняющих факторов
• Наличие домашней поддержки
2. Отделение дезинтоксикации в больнице общего профиля
• Неудовлетворительное соматическое состояние
• Чрезмерное потребление алкоголя (тяжелое пьянство)
• Тяжелая форма синдрома отмены
• Перенесенный в прошлом алкогольный делирий
• Судорожные припадки в анамнезе
• Неудачные попытки отвыкания в прошлом
• Отсутствие надлежащих домашних условий
2. Психиатрический (наркологический) стационар
• Серьезные проблемы со здоровьем
• Многократные судорожные припадки
Предполагаемым патогенетическим механизмом синдрома отмены является гипервозбудимость ЦНС – активация симпатической нервной системы, повышение концентрации катехоламинов в моче и плазме (Мак Дональд Д., и соавт, 2000 и др.) Результаты изучения нейромедиаторов, полученные в 80–е годы, подтверждают нарушения баланса норадренергической, дофаминергической и ГАМК – ергической систем в клинике алкогольного абстинентного синдрома (Morgner J., корпоративная информация ASTA MEDICA). В исследовании Н. Н. Теребилиной (1986) показано, что алкогольный абстинентный синдром характеризуется выраженными нарушениями функционирования опиоидных и нейроэндокринных систем, при этом нарушения β—эндорфина и мет – энкефалина могут иметь патогенетическое значение. В работе А. Г. Селезнева (1998) убедительно доказано, что хроническая алкоголизация, меняя белково – липидные ассоциации в плазматической мембране, нарушает гормонокомпетентность клеток, что влечет за собой дезорганизацию во взаимосвязи нейромедиаторной и эндокринной систем на уровне тканей – мишеней, в балансе процессов синтеза – метаболизма гормонов, в гормональной регуляции обменных процессов всего организма. В работе А. Р. Панас (1999) показано, что изменение скорости Na, K, Cl – котранспорта в эритроцитах больных алкоголизмом является различным. При наличии алкогольных заболеваний печени скорость Na, K, Cl – котранспорта достоверно выше, чем в эритроцитах контрольной группы. Однако, практически у всех больных, у которых алкогольные заболевания печени сочетаются с гипертонической болезнью, скорость указанной транслокации является аномально низкой. Выявлен корригирующий эффект фуразолидона на контраспорт электролитов. Имеются также сведения об участии иммунной системы в патогенезе синдрома отмены. Однако, как отмечают А. Г. Гофман с соавт. (1995), имеющиеся сведения о патогенезе синдрома отмены фрагментарны, но в соответствии с доказанными звеньями патогенеза алкоголизма строится вся терапевтическая стратегия.
Детоксикация
Одним из компонентов купирования алкогольного абстинентного синдрома является проведение детоксикационной терапии. Однако назначение большого количества жидкости может ускорить падение концентрации алкоголя в крови и усугубить тяжесть состояния (Гофман А. Г. с соавт.,1995). Следует помнить, что при алкогольном абстинентном синдроме дегидратация развивается не всегда, напротив, возможна гидратация, требующая введения диуретиков. Поэтому важное значение приобретает оценка потери воды. Д. Сироло с соавт. (1998) предлагает использовать следующие оценочные критерии с учетом алкогольной патологии:
А) К исследованию тургора кожи следует относится осторожно, поскольку при алкоголизме из‑за нарушений питания подкожная клетчатка нередко истончена, что может создавать видимость дегидратации.
Б) Вес тела является информативным показателем, при условии, что имеются результаты предыдущих взвешиваний. Однако похудание может быть признаком, как дегидратации, так и истощения. Приняв вес при поступлении за исходный, с помощью ежедневного взвешивания можно оценивать изменение количества воды в организме. Поэтому взвешивание при алкогольном абстинентном синдроме обязательно. Прибавка в весе не должна превышать 0,5–1,0 кг/сут.
В) Уровень АМК может быть обманчив. Он повышается при почечной недостаточности и при желудочно – кишечном кровотечении. Необычно низкий АМК наблюдается при белковом голодании, а также при печеночной недостаточности, когда нарушен синтез мочевины в печени.
Г) Жажда и сухость слизистых при абстинентном синдроме могут быть следствием учащенного дыхания, а не дегидратации.
Д) Если ранее у больного была анемия, то при дегидратации гематокрит будет нормальным из‑за гемоконцентрации.
Е) Анализ мочи информативен только в отсутствие почечной недостаточности. Признаки дегидратации: удельный вес мочи выше 1,025, концентрация Na ниже 10 мэкв/л.
Если дегидратация не очень выражена, то больному просто разрешают пить и есть по его желанию. Пациентам, которые не могут есть и пить, жидкость вводят внутривенно. Если данные обследования свидетельствуют о дегидратации, то количество вводимой жидкости должно не только покрывать естественные потери воды, но и восполнять ее дефицит. Инфузионную терапию следует проводить очень осторожно, особенно при циррозе печени и нарушении обмена натрия.
Для детоксикации при алкоголизме успешно применяются методы эфферентной терапии (Сосин И. К., Мысько Г. Н., Гуревич Я. Л., 1986). Выделяются следующие основные модификации сорбционной терапии: аппликационная сорбционная детоксикация; гастроэнтеросорбционная детоксикация; сорбционная экстракорпоральная детоксикация гуморальных внутренних сред организма (гемосорбция, плазмосорбция, лимфосорбция, ликворосорбция).
Общими для всех этих модификаций является использование в качестве детоксикатора нефармакологических веществ – активированных углей или ионообменных смол, обладающих избирательными, по отношению к токсическим веществам, поглотительными, сорбционными свойствами. Основное различие между ними заключается в месте приложения детоксикатора. Существенное значение придается экономической целесообразности применения того или иного метода детоксикации. Гемосорбция является наиболее дорогостоящим методом лечения. И. К. Сосин (1982) указывает на целесообразность применения метода гемосорбции в наркологической практике при следующих состояниях: тяжелые формы алкогольного абстинентного синдрома при угрозе прехода его в алкогольный делирий; выраженный алкогольный делирий; выраженные стадии алкоголизма, «алкогольный патоморфоз личности» с соматическими последствиями алкогольной интоксикации – значительное нарушение детоксикационной функции печени, цирроз, панкреатит и др.
И. К. Сосиным и соавт.(1986) разработан и применяется модифицированный вариант гемосорбции, названный «малой гемосорбцией». Техника «малой гемосорбции» следующая: пунктируются две кубитальные вены. В одну из них вводится 400 мл изотонического раствора хлорида натрия, из другой в то же время забирают 400 мл крови во флакон с 1,0 мл гепарина, 20,0–50,0 мл изотонического раствора хлорида натрия. По окончании забора крови флакон от системы однократного переливания крови отсоединяют и подключают к предварительно гепаринизированной колонке – детоксикатору (2,0 мл гепарина с 40,0 мл изотонического раствора хлорида натрия), а выходное колено колонки подключают к вене, в которую был введен изотонический раствор хлорида натрия. Скорость перфузии регулируется устройством, имеющимся в системе переливания крови (от 30 до 125 капель /20,0–50,0 мл в мин). Интравенозное вливание крови, прошедшей через колонку – детоксикатор, сопровождается параллельным повторным забором крови во второй флакон из другой вены и т. д. При повышенном артериальном давлении предварительного введения изотонического раствора хлорида натрия не проводят.
В Украинском НИИ социальной и судебной психиатрии и наркологии успешно разрабатываются эти методы. В. Я. Пишель и соавт. (1995–2000) применяют методику дискретного плазмофереза с эксфузией крови в пластиковые контейнеры или флаконы. Извлекали 600–800 мл плазмы с последующим замещением ее коллоидными и кристалоидными растворами. Процедуру осуществляли, как правило, трижды. После 3–го сеанса плазмофореза наблюдалась отчетливая редукция соматовегетативных проявлений абстинентного синдрома, сопровождающаяся коррекцией основных биохимических показателей, нормализацией состояния свертывающей системы крови, восстановлением водно – электролитного баланса. Применение плазмофореза способствовало снижению резистентности к психотропным препаратам, что позволяло использовать их в меньших дозах, а также повышало эффективность лечения в целом.
Энтеросорбция с использованием активированного угля предложена еще И. В. Стрельчуком (1966). В последующем методики лечения модифицировались. В. Г. Николаев (1984) и др. предложил следующую методику лечения: активированный уголь назначают для приема внутрь в дозе 20–30 г. три раза в сутки за три часа до/ или после еды. И. К. Сосин с соавт. предложил следующую схему лечения алкогольного абстинентного синдрома: очищение тонкого и толстого кишечника с помощью клизмы – назначение 40,0 мл крупнопористого активированного угля, предварительно уравновешенного с 40 % этиловым спиртом – внутривенное введение диазепама – продолжение энтеросорбции по 30,0 мл три раза в сутки в течение трех суток. Наши исследования, проведенные совместно с Т. Н. Пушкаревой (1995), и практический опыт свидетельствуют об эффективности энтеросорбции с помощью кремнеорганического селективного сорбента энтеросгель в условиях комплексного лечения синдрома отмены. Выявлено благотворное влияние энтеросорбции с помощью сорбента энтеросгель на систему биогенных аминов – адреналина, норадреналина, серотонина и дофамина, имеющих важное значение в патогенезе синдрома отмены. Кроме того, энтеросгель благотворно влияет на функциональное состояние печени и ее ферментного спектра.
У больных алкоголизмом, даже при отсутствии поражения печени, отмечается дефицит калия, признаками которого являются депрессия, мышечная слабость, нарушение ритма сердца и утомляемость. Алкогольный абстинентный синдром часто сопровождается гипервентиляцией и респираторным алкалозом, что приводит к входу калия в клетку без изменений его общего содержания в организме. В норме в организме содержится содержится 3000–3500 мэкв калия, из них в сыворотке находится лишь 1 %. При нормокалиемии восполнения дефицита калия можно производить постепенно с пищей. Гипокалиемия в отсутствие алкалоза – это почти всегда признак общего дефицита калия. Максимальная скорость введения калия – 30–40 мэкв/ч, средняя суточная доза – 100–140 мэкв. По возможности препараты калия дают внутрь.
Обмен магния сходен с обменом калия. У большинства больных алкоголизмом имеется дефицит магния, независимо от уровня этого катиона в сыворотке. Симптомы дефицита магния – сонливость, общая слабость, снижение порога судорожной готовности и нарушение ритма сердца. Предпочтителен прием магния внутрь.
Для алкогольного абстинентного синдрома характерна гипофасфатемия. Дефицит фосфатов лучше восполнять с помощью пищевых продуктов.
А. Г. Гофман и соавт, (1995) предлагает следующие терапевтические рекомендации: внутривенно капельно вводятся полиионные растворы и 4 % раствор гидрокарбоната натрия (до 500 мл). Используются 5 % раствор глюкозы и 0,9 % раствор натрия хлорида, которые вводятся внутривенно капельно (до 500 мл). Из гипертонических растворов используется 40 % раствор глюкозы по 10–20 мл внутривенно, 30 % раствор мочевины, который вводится внутривенно капельно на 10 % растворе глюкозы. Мочевина повышает осмотическое давление крови, в результате чего жидкость поступает в сосуды из тканей. С этой же целью используется маннитол, вызывающий выделение воды и натрия и практически не влияющий на выведение калия. Маннитол вводится в виде 20 % раствора внутривенно, капельно. Также в качестве гипертонического раствора применяется сульфат магния (катион магния обладает легким седативным, противосудорожным и гипотензивным эффектом). Выявлена прямая корреляция гипомагниемии и тяжести синдрома отмены. Магнезия вводится внутримышечно по 5–10 мл 25 % раствора. Из плазмозаменяющих растворов используется гемодез, содержащий ионы калия, кальция, магния, натрия, хлора. Вводится капельно до 50 капель в мин – 500,0 мл в сутки. Реополиглюкин вводится капельно внутривенно в дозе 400,0–1000,0 мл.
В многочисленных работах упоминается о применении тиоловых препаратов, действие которых основано на активности сулфгидрильных групп, связывающих токсические продукты. Тиосульфат натрия, способствующий восстановлению активности ферментных систем, вводится внутривенно по 10 мл 30 % раствора. Унитиол вводится внутримышечно по 5–10 мл 5% раствора.
Витаминотерапия
При алкоголизме всегда имеется явный или бессимптомный гиповитаминоз. Неврологические симптомы – нистагм, мозжечковая атаксия, когнитивные расстройства указывают на недостаток тиамина (вит. В1). Имеется прямая зависимость между тяжестью алкогольного абстинентного синдрома и степенью недостаточности тиамина. При введении тиамина редуцируются психосоматические и неврологические расстройства. Тиамин вводят сразу после поступления на лечение в дозе 100–300 мг/сут. Мегалобластная анемия, похудание, ломкость ногтей, полиневритические нарушения характерны для дефицита фолиевой кислоты. Фолиевая кислота назначается в дозе 0,005 г/сут до нормализации эритроцитарных индексов и уровня фолата в сыворотке. Витамин В6 (пиридоксин) улучшает функцию печени и желудочно – кишечного тракта и, таким образом, устраняет последствия алкогольной интоксикации. Пиридоксин вводится парентерально в дозе 20–100 мг/сут. Витамин В12 (цианкобаламин) участвует в гемопоэзе, синтезе аминокислот. Назначается внутримышечно в дозах 200–500 мкг. При синдроме отмены содержание аскорбиновой кислоты в крови и ликворе снижено в два раза, и лишь через две недели возвращается к норме. Витамин С (аскорбиновая кислота) вводится внутривенно в дозах 50–400 мг/сут. Удлинение протромбинового времени указывает на дефицит витамина К. Гиповитаминоз при алкоголизме диктует необходимость применения почти всех витаминов, которые лучше назначать в виде поливитаминных комплексов.
Из общеукрепляющих средств, применяются аминокислоты для восстановления нарушенного алкоголем белкового обмена. Глутаминовая кислота, выводящая аммиак, назначается по 2–3 г/сут. Глицин, обладающий транквилизирующим действием, назначается в дозах 0,2–0,4 г/сут. Метионин, обладающий липотропным и антитоксическим действием, назначается в дозах 1,5–4,5 г/сут.
Апоморфин, будучи антагонистом дофамина, применяется в качестве патогенетической терапии алкогольной абстиненции по предложению O. Martensen‑Larsen (1976) и нашедший свое дальнейшее развитие в клинике алкоголизма ГНЦСиСП РФ им. В. П. Сербского (Морозов Г. В., 1980; Анохина И. П., 2000). Апоморфин применяется в желатиновых капсулах по 10, 20, 40, и 60 мг. В капсулу добавляют аскорбиновую кислоту, которая облегчает абсорбцию апоморфина. Пациенты применяют препарат через каждые 2 ч. (7–8 раз в сутки). Длительность курса лечения 5–7 сут. В начале лечения подбирается оптимальная терапевтическая доза. В первый раз дают 10 мг Апоморфина, затем каждые 2 ч дозу увеличивают на 10 мг, пока у пациента не появляется ощущение тошноты. После этого количество препарата уменьшают на 10 мг, и в такой «субрвотной» дозе Апоморфин назначают на весь курс лечения. Оптимальная терапевтическая доза составляет от 20 до 160 мг. Апоморфин в капсулах переносится больными достаточно хорошо. Изредка наблюдается тяжесть в голове, головная боль, сонливость, аллергия. Лечение Апоморфином противопоказано при язвенной болезни и сердечно – сосудистой декомпенсации. После назначения Апоморфина заметно редуцируются вегетативные и аффективные расстройства в структуре абстиненции, а также патологическое влечение к алкоголю.
Внимание! Это не конец книги.
Если начало книги вам понравилось, то полную версию можно приобрести у нашего партнёра — распространителя легального контента. Поддержите автора!
Современные подходы к лечению и профилактике алкогольной зависимости (обзор)

В мире современной медицины на сегодня разработаны и применяются множество средств и методов лечения алкоголизма. Однако, эффективность этих технологий не всегда высока на практике.
В последнее время в нашей стране, как и за границей фиксируется колоссальное увеличение количества употребляемого алкоголя на душу населения той или иной страны, что естественно прямо пропорционально объясняет рост пациентов с диагнозом — хронический алкоголизм. Более того, причиной большинства клинических случаев психических расстройств у пациентов развиваются в следствии употребления психоактивных веществ (ПАВ).
В мире современной медицины на сегодня разработаны и применяются множество средств и методов лечения алкоголизма. Однако, эффективность этих технологий не всегда высока на практике.
Развитие медицины и инновационных технологий обусловили влияние экономических и социальных сфер общества на качество и принципы оказания наркологической помощи населению, что повлекло за собой образование множества разных по сути и содержанию организаций с внебюджетной системой финансирования. Деятельность этих учреждений полностью соответствует мировым тенденциям в сфере охраны здоровья и значительно улучшает качество и эффективность помощи больным, страдающим алкогольной зависимостью.
Кроме всего прочего, по прежнему остается актуальным вопрос о роли и месте вышеуказанных медучреждений в системе отечественной наркологической службы. До сих пор также активно ведутся поиски эффективной системы непродолжительной медицинской интервенции, которые на сегодня являются просто необходимыми при проведении амбулаторной терапии больных зависимых от психоактивных веществ.
В тоже время значимость и роль применения психотерапевтического воздействия в комплексе с другими методами терапии алкоголизма значительно и непрерывно возрастает. В связи с этим одной из основных задач психотерапии алкоголизма является разработка и интегральной и комплексной методики, посредством усовершенствования, адаптации, изменения новейших техник психотерапии в комплексе с ушной психотерапией.
Исходя из вышеизложенного, уместным напрашивается вывод о необходимости поиска новых подходов в лечении алкогольной зависимости в амбулаторных условиях современных терапевтических учреждений.
Эффективное лечение алкоголизма и наркозависимости в Краснодаре. Срочный вывод из запоя в стациоанре и на дому, 247!
ЗВОНИТЕ ПРЯМО СЕЙЧАС!
Основные подходы в лечении алкогольной зависимости
Современная медицина, не смотря на значительное количество фармацевтических разработок и методов терапии алкогольной зависимости, результативность лечения этого заболевания остается невысокой. Согласно официальной статистики отечественного МИНЗДРАВа только у 14,3 % алкоголиков, прошедших лечение, наблюдается устойчивая ремиссия. Это обусловлено несколькими причинами.
Так, среди основных причин наркологи отмечают недостаточный уровень наркологической помощи больным алкоголизмом в процессе прохождения основной терапии. Имеется в виду отсутствие в ряде случаев слаженной организации терапевтического процесса, а именно — отсутствие поддерживающего лечения и качественной постлечебной реабилитации. Врачи отмечают, что перед тем, как начать лечить алкоголика, его родственники должны изначально ориентироваться на прохождение длительной поддерживающей терапии, без которой успех просто невозможен. Другие исследователи считают все же, что проблема возникновения и специфика развития алкоголизма до конца еще не изучена, что и является основным фактором большинства неудач и рецидивов после лечения.
Не смотря на значительное разнообразие программ и подходов к лечению алкоголизма, практически все врачи мира стремятся в своей практике применять структурированный комплексный подход к лечению с обязательным учетом всех индивидуальных особенностей физиологии и личности больного.
В профессиональном лечении алкогольной зависимости выделяют следующие подходы:
- Фармакологический подход — предполагает широкое использование медикаментов, направленных на достижение трезвости и устранения физиологических приобретенных характерных для алкоголизма патологий;
- Психосоциальный подход — психологическое лечение, что заключается в разработке и применении специальных методик, способствующих обучению больных навыкам преодоления соблазнов, нормального межличностного общения, построении здоровых внутри семейных отношений, нормализации профессиональной и социальной деятельности;
- Поведенческий подход — применение методики условно-стрессовой терапии (УРТ);
- Подход с привлечением групп взаимопомощи.
В последнее время значительно увеличился спектр лекарственных препаратов для лечения алкоголизма. Но, не смотря на это эффективность от применения этих лекарств на сегодня является во многом противоречивой и нередко взаимоисключающей. Однако, в большинстве случаев врачи считают медикаменты достаточно сильным средством против алкоголизма.
Большинство практикующих наркологов считает, что применение медикаментов против алкоголизма, несомненно, эффективно при снятии конкретных видов психопатологических расстройств, применять лекарства следует целенаправленно, комплексно с другими методиками, обязательно с учетом индивидуальных клинических особенностей больного. Для проведения транскраниальной электростимуляции предлагает использовать аппарат «Лэнар» (1996). Авторами установлены позитивный терапевтический эффект у больных алкоголизмом, проявляющийся нормализацией гормонального статуса.
Наркологи утверждают: «Установление диагноза алкоголизм не является достаточным основанием для применения в лечении шаблонных методик терапии».
Медикаментозное лечение алкоголизма
Анализируя данные из открытых научно-медицинских источников, можно сделать вывод, что большинство медикаментозных методик лечения алкоголизма своей конечной целью ставят модуляцию функционирования дофаминергической системы (блокировку удовольствия).
Медики считают, что агонист дофамина — бромкриптин подавляет болезненное влечение к алкоголю, стабилизирует состояние больного в период восстановления (ремиссии) и является неким предохранителем очередного срыва.
В современной врачебно-наркологической практике активно обсуждается вопрос (как правило, на уровне исследований) об применении в лечении алкогольной зависимости антидепрессантов нового поколения: левирон, золофт, феварин, прозак и др. По данным западных исследователей установлено, что эти препараты действительно эффективно уменьшают тягу к спиртному, а также вызывают снижение уровня употребления алкогольных напитков на 15 — 20%. При лечении алкоголиков отмечается также эффективность применения препарата акампросат.
Активно утверждается также идея об использовании в качестве дополнительного средства лечения алкоголизма препарата под названием налтрексон. Под влиянием этих обстоятельств было проведено исследование эффективности применения среди пяти разных по классу препаратов и установлено, что именно налтрексон и акампросат обладают наибольшим количеством преимуществ перед «плацебо».
Применение антиконвульсантов в настоящее время также очень активно внедряется в наркологическую практику терапии алкогольной зависимости.
В свою очередь, использование комбинированного препарата «Медихронал-Дарница» характеризуется устранением физической тяги к спиртному, оказывает эффективное дезинтоксикационное действие, снимает похмельный синдром, приводит к выраженному отрезвляющему эффекту, нормализует общее состояние, улучшает самочувствие, не имеет противопоказаний и побочных эффектов.
Применяются также препараты «Пропротен-100» и «Анар», новизна которых состоит в комбинации медикаментозного лечения и гомеопатии.
В месте с тем, что несмотря на большой выбор методов и средств медикаментозного лечения алкогольной зависимости, результативность терапии алкоголизма остается недостаточной. Особенно затрудняет терапевтический процесс возникающие побочные эффекты, явления, осложнения, противопоказания, а также дополнительная лекарственная нагрузка. Исходя из этого, единой точки зрения в выборе оптимальной медикаментозной терапии, схемы реабилитации и индивидуальных конкретных лекарственных показаний среди врачей на сегодня не существует. К негативным моментам медикаментозного лечения алкоголизма врачи относят риск «актуализации патологического влечения к алкоголю», «нарушения процессов послестрессовой адаптации».
Среди доводов в осторожном и умеренном использовании медикаментов при терапии алкоголиков наркологи приводят такие наркологические аксиомы, как поражение жизненно важных паренхиматозных органов, сердечно-сосудистой системы (ССС) и центральной нервной системы (ЦНС), которые неизбежно возникают в следствии длительного злоупотребления алкоголя, что существенно увеличивают риск возникновения побочных эффектов действия антиалкогольных лекарств.
Немедикаментозная терпапия алкоголиков
Проблемы с использованием фармацевтических препаратов вынуждают исследователей к поиску, разработке и внедрению новых подходов к лечению алкогольной зависимости. Так, в последнее время разработано и активно используются немедикаментозные методы лечения алкоголизма. К их преимуществам относят возможность аппаратного удаления токсинов и стимуляции естественной восстановительной функции организма, истощенной хронической алкоголизацией. Применение этих методик в настоящее время не только актуально, но и интенсивно набирает популярность, вызывая большой интерес.
На практике очень хорошо себя зарекомендовала методика транскраниального электрического воздействия, в основе которой лежит принцип активации неспецифических мозговых систем положительного эмоционального подкрепления, дистантной ксеноимплантации. Для проведения транскраниальной электростимуляции врачи нередко предлагают использовать аппарат «Лэнар». Установлено, что он дает позитивный терапевтический эффект у больных алкоголизмом и проявляется в виде нормализации гормонального статуса.
В свою очередь, широкое применение в лечении алкогольной зависимости получала рефлексотерапия, одним из вариантов которой является микроволновая резонансная терапия. Недавно начали использовать новый метод лечения алкоголизма в амбулаторных условиях путем воздействия на зону нулевой точки ушной раковины иглами, изготовленными самими врачами.
Психотерапевтические методы лечения алкогольной зависимости
Психотерапия на сегодня является методом выбора большинства современных наркологических клиник в лечении больных с алкогольной зависимостью. Кроме того, ее роль и удельный вес в комплексе терапевтических воздействий постоянно набирает популярность. Согласно определению, психотерапия — комплексное лечебное воздействие с помощью психических средств на психику больного, а через нее на весь организм, с целью устранения болезненных симптомов, изменения отношения к себе, своему состоянию и окружающей среде.
Задачи психотерапии, по сути, отражают поэтапный характер психотерапевтического процесса: от изучения личности пациента, через осознание к изменению — коррекции нарушенных отношений больного и обусловленных ими неадекватных эмоциональных и поведенческих стереотипов.
При этом особенно важным является уточнение компонентов синдрома психической зависимости, к которым относят:
- систему механизмов психологической защиты;
- нарушения в сфере эмоционально-волевой регуляции;
- нарушения самооценки и самосознания;
- изменения в системе настоящее — будущее;
- нарушения в системе направленности личности и мотивации поведения.
Психотерапевтические методы, при лечении больных алкоголизмом, по мнению отечественных наркологов следует разделять на три группы, которые различаются по характеру психотерапевтического воздействия:
- методы манипулятивной стратегии;
- методы развивающие личность;
- синтетические методы.
В отечественной наркологии традиционно для лечения алкоголизма широко применяются различные методы суггестивной и гипносуггестивной психотерапии.
Эмоционально-стрессовая психотерапия
Концепция эмоционально-стрессовой психотерапии (ЭСП), была разработана и применяется с 1985 года и предполагает диалектическое понимание эмоционального стресса, сформулированное еще канадскими патофизиологами в 1979 году. Концепция содержала одновременно две возможности этого процесса: влияние стресса на организм и личность может быть как патогенным, так и стимуляционно-активирующим и тем самым — лечебным. Понимание того, что стресс — не только отрицательное напряжение, но и положительное, не только разрушение, но и созидание, что он может быть как патогенным, так и саногенным, заставляет видеть в нем не только «врага», но и «союзника» в борьбе с болезнью, в первую очередь, когда эта борьба ведется средствами психотерапии.
Гипнотическому воздействию, при проведении ЭСП предшествуют психотерапевтические беседы, лечебное влияние которых закрепляется в гипнозе. Последние проводятся по предложенной автором методике удлиненных сеансов гипнотерапии (не менее 1—1,5 ч). В гипнозе вырабатывается условно-рефлекторная тошнотнорвотная реакция на вкус запах и вид алкоголя.
В практике отечественной суггестивной терапии наиболее известным остается метод стрессовой терапии, разработанный А. Р. Довженко, сущность которого состоит в создании психологической установки на длительное воздержание от алкоголя путем применения комплекса психотерапевтических приемов в виде физических (стрессовых) воздействий, направленных на активизацию эмоциогенных механизмов мозга.
Несмотря на небольшую продолжительность лечебного процесса, в пределах 3—4 часов, методика А. Р. Довженко предусматривает определенную этапность. Каждый из этапов преследует свои цели, а психотерапевтическое воздействие различается по форме, направленности и содержанию. Обязательным условием является полное воздержание от употребления алкогольных напитков в течение 21 дня. Также существует мнение о том, что лечение путем «кодирования» по А. Р. Довженко эффективно для людей с тоталитарным менталитетом. При этом, недостатками метода являются разовый, однократный сеанс, отсутствие работы с проблемами пациента, его семьи. В связи с этим, в последние годы предложены различные модификации указанного выше метода.
Одним из популярных методов психотерапии является «блокирование». Данная методика разработана на основе западных методов психотерапии (трансактного анализа, нейролингвистического программирования, недирективной психотерапии по М. Эриксону), а также отечественных авторских наработок, и построена на выявлении позитивных возможностей и перспектив в жизни человека, его ресурсных состояний. Пациент получает позитивную программу жизни без спиртного. С помощью психотерапевтического воздействия блокируется влечение к алкоголю. Метод «блокирования», по мнению авторов, представляется эффективным и гуманным подходом к лечению алкогольной зависимости. В свою очередь, также разработан метод массовой эмоциональноэстетической психотерапии. По мнению авторов, увеличение числа пациентов до 500—600 человек на общем сеансе позволяет повысить терапевтическую результативность самого сеанса и использовать эффект взаимного эмоционально-психологического потенцирования — «храмовый эффект».
Медикаментозная опосредованная терапия
Методы медикаментозной опосредованной терапии основаны на новизне применяемых лекарственных средств и вере пациентов в их эффективность. Так, известный метод терапии под условным названием «Торпедо» заключается во внутривенном введении 10 мл 25 % раствора сульфата магния с добавлением 1 мл 1 % раствора никотиновой кислоты и 0,1 г метиленовой сини, которое вызывает бурную вегетативную реакцию. Введение «Торпедо» сопровождается императивным внушением отвращения к алкоголю, суггестивной установкой на неминуемость подобной реакции в случае употребления алкоголя в течение оговоренного срока воздержания от приема спиртных напитков. Существуют и многие другие методики, в основе которых лежит выработка аверсии к алкоголю.
По-прежнему широко применяются пролонгированные формы дисульфирама: эспераль, для имплантации в подкожную клетчатку, или 25 % раствор дисульфирама — «тетлонг-250» в виде инъекций с соответствующим психотерапевтическим воздействием. По мнению большинства наркологов, эффект эсперали — чисто психотерапевтический — «эффект терапевтической новизны», однако допускается его применение, у определенного контингента больных при должном качестве процедуры терапии. Данное обстоятельство подтверждается многочисленными сравнительными исследованиями.
Разработан также метод аффективной контратрибуции, основанный на способности кетамина вызывать сильные психоделические переживания. Особенностью терапии является преимущественно негативная эмоциональная окраска психоделических переживаний, которая может быть атрибутирована тому, что пациенты в образной символической форме переживают вытесненные в подсознание основные личностные конфликты и проблемы, которые у них во многом связаны со злоупотреблением алкоголя и негативными аспектами алкогольного образа жизни. Такие переживания обусловливают впоследствии особое катартистическое чувство разрешения личностных проблем, а также психологическое неприятие алкогольного образа жизни, твердую установку на трезвость. Врачи отмечают эффективность разработанного метода (69,8 % ремиссий более 1 года). Его недостатками являются: высокий риск осложнений на введение кетамина и ухудшение психического состояния, что требует обязательного участия в процедуре врача-анестезиолога, специальной реанимационной аппаратуры, последующего наблюдения.
Групповая психотерапия алкоголиков
Основной тенденцией развития психотерапии алкоголизма на современном этапе является ее эволюция от гетеро- и аутосуггестивных воздействий, направленных на выработку отвращения к алкоголю, разъясняющей терапии в группах к глубокому анализу личности больного, системы его ценностных отношений, имеющему своей целью повышение социально-психологической адаптации».
Принимая во внимание наличие у больных нарушений в сфере эмоционально-волевой регуляции, самооценки и самосознания, в системе направленности личности и мотивации поведения, а также учитывая роль психосоциальных факторов в возникновении, течении алкоголизма, подчеркивается важность использования групповой психотерапии, целью которой являются: изменение отношения к болезни, преодоление алкогольной анозогнозии, коррекция интрапсихических и межличностных проблем.
Отмечают, что особенностью терапии является неэффективность применения какой-либо одной психотерапевтической техники. Те или иные психотерапевтические методики используются в зависимости от возникающих проблем и задач во время самого группового терапевтического процесса. Как отмечают некоторые зарубежные медики, это обусловлено способностью пациентов достаточно быстро вычислять терапевтическую тактику врача и формировать защитное поведение, позволяющее нивелировать все усилия по формированию критики к заболеванию и установки на трезвость.
Наиболее применимы следующие методики: разъяснительная и рациональная, рационально-эмотивная психотерапия, ролевые игры, элементы психодрамы, трансактный анализ и его составляющие.
Особая роль при этом отводится дискуссионной психотерапии. Главной ее целью является формирование у больных АЗ установок на полное воздержание от употребления алкоголя. Эффективность данного метода обусловлена тем, что у пациентов имеется единство опыта в развитии заболевания, сходные психологические и социальные проблемы, а также общая необходимость в постоянной поддержке и помощи на весь период реабилитации. Следует отметить, что патологическое влечение к алкоголю вызывает в то же время известные трудности при его обсуждении в процессе дискуссионной психотерапии. Во многом это связано с недостаточной степенью осознания больными этого клинического феномена, отличиями в его проявлениях.
Индивидуальная психотерапия
Определенной особенностью групповой психотерапии при алкоголизме является наличие в ней выраженного компонента рациональной психотерапии. При этом задачами индивидуальной психотерапии алкоголиков считают анализ глубинных механизмов возникновения болезни, воздействие на сознательные и неосознанные установки больных посредством детальной реконструкции их анамнеза, установления причинно-следственных связей между преморбидными особенностями личности, образом жизни и злоупотреблением алкоголя. Другие указывают, что индивидуальная психотерапия должна быть личностноориентированной в отношении каждого больного и ее основная задача — не только укрепление трезвеннической установки, но и обучение больного способам дезактуализации первичного патологического влечения к алкоголю в случае его обострения во время ремиссии.
Исходя из того, что групповая рациональная психотерапия имеет те же задачи, что и индивидуальная (преодоление алкогольной анозогнозии, создание установки на лечение и трезвый образ жизни), в числе преимуществ групповой психотерапии отмечают возможность значительно большего охвата больных при меньших затратах времени, их положительную взаимную индукцию.
Установлено, что эффективность групповой психотерапии при алкогольной зависимости тесно связана с семейной психотерапией. При этом основными задачами ее являются выявление конфликтов супругов, реконструкция семейных отношений, адаптация семьи и больного к режиму трезвости. Авторами выявлена статистическая значимость между степенью активности отношения жен к лечению и терапевтическим эффектом при алкоголизме. Одновременно установлено, что отношения значительно улучшались в тех семьях, где жены привлекались к психотерапии, в особенности групповой. При этом ремиссии более года отмечены у 75,3 % больных.
Интегративный подход в психотерапии
Одной из особенностей развития мировой психотерапии в последнее десятилетие является ее интегративность. Стремление осуществить и соответственно оптимизировать объединение различных направлений, подходов, способов психотерапии, и необходимость осознанного системообусловленного управления этим процессом способствовало формированию концепции интегративности в психотерапии. Интегративный подход в психотерапии в отличие от эклектического, использующего простое сочетание приемов, различных психотерапевтических направлений, предполагает, прежде всего, концептуальный синтез разных теоретических систем психотерапии.
Так, в ходе интеграции психоаналитической и поведенческой психотерапии возникли психодинамическая психотерапия, когнитивно-аналитическая, небихевиористские направления (нейролингвистическое программирование), гештальт-терапия и другие.
В гештальт-подходе основой терапевтического воздействия является снятие блокирования и стимулирование процесса развития, осознание и переживание контакта с самим собой и с окружением. Главным принципом гештальт-терапии является важность находиться в настоящем, «здесь и теперь». Больные алкоголизмом предпочитают вместо этого находиться в будущем или прошлом. Поэтому одной из задач психотерапии является обучение пациентов жить в настоящем, переживать то, что происходит с ними сейчас. Вторым положением является работа с самосознанием.
Нейролингвистическое программирование (НЛП)
Все более популярным методом психотерапии алкоголизма становится нейролингвистическое программирование (НЛП). Авторам удалось выявить устойчивые лингвистические образования речи, невербальные приемы в общении, оказывающие положительное влияние на больных.
К традиционно применяемым техникам в психотерапии пациентов с алкогольной зависимостью следует отнести и методы психоаналитической ориентации. Однако эффективность классически ориентированных психоаналитических методов подвергается серьезным сомнениям, а психодинамические техники все чаще входят лишь в виде отдельных компонентов в другие методы терапии.
Холотропная терапия
На основе интеграции психоаналитически-ориентированных школ и экзистенциально-гуманистической традиции, а также в контексте философских учений и практик Востока, возник холотропный подход, реализовавший себя в методе холотропного дыхания.
Холотропная терапия — система психотехнологий, ориентированная на изменение психологических установок личности, которое происходит в вызываемых особых измененных состояниях сознания, достигающихся с помощью длительной гипервентиляции со специальным музыкальным сопровождением. Установлено, что увеличение частоты и глубины дыхания, как правило, ослабляет психологическую защиту и ведет к освобождению и проявлению бессознательного материала.
В 2002 году разработана система интегративной психотерапии, сущностью которой является эффективная помощь больному путем дополнения клинического анализа состояния пациента иными способами изучения и понимания личности. В качестве «модельных описаний» личности алкоголика в его системе используются понятия и принципы диалектики «последнего русского философа» А. Ф. Лосева и учение о мифе, которые помогают полнее раскрыть проблемы пациента. Дианалитический метод, в отличие от клинико-психопатологического, по мнению автора, открывает возможность создавать любые интерпретации изменения поведения и душевной организации человека и тем самым точнее формулировать «терапевтическую идею» и выстраивать терапевтическую логику психотерапии в процессе непрерывного диалога профессионала, работающего с больным.
До настоящего времени продолжаются попытки использования в терапии алкоголизма аутогенной тренировки. Целью ее при этом является нормализация вегетативных нарушений и снятие эмоционального напряжения. Вместе с тем, отмечается недостаточная эффективность при алкоголизме обычной техники аутогенной тренировки. В связи с этим сотрудниками судебной психиатрии разработана методика ситуационнопсихологического тренинга, целью которой является психотерапевтическая коррекция патологического влечения к алкоголю у больных алкоголизмом. Она представляет собой методику групповой психотерапии, объединяющую групповые структурированные дискуссии, ролевое воспроизведение ситуаций и состояний, актуализирующих патологическое влечение к алкоголю и психическую саморегуляцию. Задачами ситуационно-психологического тренинга являются: повышение степени осознания больными у себя ПВА и выявление конкретных признаков, типичных индивидуальных факторов актуализации патологического влечения к алкоголю и обучение методам противодействия этим факторам; выработка навыков аутогенной релаксации.
Методы, направленные на улучшение психической саморегуляции
В большинство психотерапевтических программ входят также методы, направленные на улучшение психической саморегуляции: аутосуггестия, самоуправление, стрессоуправление, самоинструктирование. Психокоррекционные воздействия могут быть оказаны в группах само- и взаимопомощи.
В Польше разработана стратегически-структурная модель психотерапии алкоголиков, основной задачей которой является воздержание от потребления алкоголя, обучение пациентов трезвой жизни, помощь в решении личных проблем и др. Психотерапия направлена на сдерживание механизмов зависимости, ликвидацию факторов, активизирующих эти механизмы, и включает пять этапов. Кроме индивидуальной работы больные принимают участие в групповых встречах с участием психотерапевта, существенную роль в процессе которых играют поведенческо-познавательные вмешательства и отработка практических действий, при этом им рекомендуется посещать собрания групп Анонимных Алкоголиков и клубов абстинентов.
В зарубежных исследованиях особое внимание уделяется также христианским программам реабилитации больных алкоголизмом. Авторы подчеркивают, что эффективность этих программ обусловлена комплексным анализом биологических, психологических, социальных и духовных параметров болезни, а также подходом к лечебно-реабилитационным мероприятиям.
Духовно-ориентированная терапия, построенная на основах религиозности, с одной стороны, синтезирует в себе идеи самоактуализации личности, а с другой — приобщает человека к высшим ценностям, свободе. Религиозность таких психотерапевтических движений как движение Анонимных Алкоголиков, родственников больных, в американской практике именуемое «Ал-Анон», очевидна. Используемая этими движениями программа «12 шагов», служит базой лечебных программ так называемого Миннесотского или Хейзелденского типов, основной акцент в которых делается на углубленное изучение каждого из «12 шагов», групповой и индивидуальной психотерапии, ориентированной на духовное, эмоциональное и интеллектуальное развитие пациента. Следует отметить, что лечебные программы не признают никакой авторитарности, манипулятивности, в них отсутствует традиционное для медицины противопоставление «врач — пациент», а основную терапевтическую роль в них играют консультанты — люди, преодолевшие путем работы собственные проблемы, связанные с алкогольной зависимостью.
По мнению отечественных исследователей, это движение существенно не поможет решить проблему лечения алкогольной зависимости, что связано с неконгруентностью православному менталитету, сохраняющемуся в душе нашего народа. Поэтому не любая религиозная, самоактуализирующаяся, а именно православно ориентированная психотерапия представляется нам наиболее приемлемой и потенциально эффективной в нашей стране.
Профилактика алкогольной зависимости
Касаясь вопросов профилактики алкогольной зависимости, необходимо отметить, что многие специалисты едины во мнении о том, что до настоящего времени не выработано единой стратегии по данной проблеме. Так, по мнению одних авторов основным средством профилактики является санитарно-просветительная работа в школе. Другие исследователи утверждают, что эта пропаганда порождает нездоровый интерес и неэффективна.
В соответствии с терминологией ВОЗ выделяют первичную, вторичную и третичную профилактику АЗ. Предупреждение злоупотребления алкоголем относится к задачам первичной профилактики. В настоящее время она осуществляется по четырем кардинальным направлениям и предполагает широкую воспитательную работу среди молодежи, санитарно-гигиеническое воспитание населения, общественные меры борьбы с распространением алкоголизма, административно законодательные меры.
С этой целью создан ряд международных и национальных общественных организаций, одной из которых является Интернациональная организация гуманизма и трезвости, насчитывающая несколько миллионов человек в 50 странах. ВОЗ стала инициатором утверждения Европейского плана действий по борьбе с алкоголем. Целью принятой общеевропейской концепции и плана действий является стремление к постепенному сокращению и уменьшению потребления алкогольных напитков. Такой перенос акцентов дал возможность ряду стран Европы существенно уменьшить уровень потребления алкоголя (Франция, Швеция, Италия, Португалия, Финляндия и др.).
В свою очередь, мировой опыт свидетельствует о том, что наиболее эффективным методом профилактики является проведение программ, направленных на уменьшение спроса на алкоголь.
Так, национальная политика Голландии в области здравоохранения становится все более ориентированной на раннюю профилактику пьянства и алкоголизма. Приоритетным является то, что взаимодействие административных и медицинских служб реализуется в тесном сотрудничестве с различными общественными организациями.
Во многих странах мира профилактическая работа проводится городскими и общинными центрами по профилактике, а также создаваемыми в структурах благотворительных обществ молодежными центрами, клубами.
В свою очередь, вторичная профилактика алкогольной зависимости включает в себя мероприятия по раннему выявлению алкогольных заболеваний, привлечению этих больных к лечению, проведению медико-социальных воздействий, способствующих оздоровлению микросоциальной среды и профилактики рецидивов болезни. В этом плане приобретает особое значение, с одной стороны, интегративная деятельность психиатров-наркологов с представителями соматической службы, в первую очередь, с участковыми терапевтами, семейными врачами, персоналом подростковых кабинетов, школьными врачами. Другой, важной задачей является работа с лицами, имеющими высокую степень риска заболевания.
С целью повышения качества лечения и реабилитации пациентов с АЗ, а также в связи с Указом Президента Украины «О дополнительных мерах по улучшению медицинской помощи населению Украины», концепции развития охраны здоровья, необходимо проведение мероприятий, как государственного уровня, так и отраслевых мероприятий в рамках системы охраны здоровья.
В целом, указанные выше факторы свидетельствуют о том, что профилактика алкогольной зависимости должна быть активной, ориентированной на выявление нуждающихся в помощи лиц и носить системный характер. При этом системность предполагает выполнение следующих условий:
- Воздействие на лиц, злоупотребляющих алкоголем и так называемых «умеренно пьющих» должно осуществляться с учетом социально-психологической микросреды.
- Влияние на социально-психологическую микросреду должно сочетаться с предупредительными мероприятиями в государственном масштабе.
- Профилактическая работа должна представлять собой часть нравственного воспитания личности, повышения их общей культуры.
Все это обусловливает необходимость создания комплексной государственной программы, которая должна включать создание образовательной антиалкогольной инфраструктуры, привлечение средств массовой информации к проведению антиалкогольной профилактики, а также разработку финансовой основы профилактических программ.
Если вы или ваши близкие страдают зависимостью от наркотиков или алкоголя, специалисты частного наркологического центра в Краснодаре предоставят каждому полноценную медицинскую помощь по адресу:
- Организация: Центр практической наркологии
- Главный офис: Краснодар, улица Дзержинского, 8
- Телефон: +7 (985) 876-50-05
- E-mail: info@narko-info.com.

Вывод из запоя в стационаре: быстрое снятие алкогольной интоксикации в стационаре наркологической клиники в Краснодаре, анонимно, недорого.

Реабилитация алкоголиков в Краснодаре и Краснодарском крае, полное восстановление по программе «12 шагов» с проживанием.

Лечение алкоголизма в Краснодаре с помощью индивидуальных программ, полное восстановление, гарантия от срыва, анонимно, доступная цена — недорого.



* Все введенные вами данные обрабатываются исключительно специалистами нашего центра и не передаются третим лицам, анонимность всех передаваемых вами данных гарантируется.
© 2010–2018 Центр практической наркологии — анонимное лечение и реабилитация от химической зависимости. Сайт не является публичной офертой и носит гугубо информационный характер. За качество медицинских услуг ответственность несет юридическое лицо, с которым заключается договор.
Источник https://probolezny.ru/alkogolizm/
Источник https://iknigi.net/avtor-nataliya-dzeruzhinskaya/52968-patogenez-i-biologicheskoe-lechenie-alkogolizma-posobie-dlya-vrachey-nataliya-dzeruzhinskaya/read/page-1.html
Источник https://narko-info.com/materialyi/sovremennyie-podxodyi-k-lecheniyu-i-profilaktiki-alkogolnoj-zavisimosti-(obzor).html