Инфекционный мононуклеоз у детей: симптомы и лечение
Инфекционный мононуклеоз (болезнь Филатова, железистая лихорадка, «поцелуйная болезнь», болезнь Пфейера) представляет собой острую вирусную инфекцию, поражающую верхние дыхательные пути, лимфоузлы, печень, селезенку. Характерный симптом заболевания – изменение состава крови, в которой начинают циркулировать особые клетки: атипичные мононуклеары.
Патология имеет несколько названий-синонимов:
- ангина моноцитарная;
- доброкачественный лимфобластоз;
- болезнь Филатова.
Ее возбудителем является вирус Эпштейна-Барр (ВЭБ), он же вирус герпеса 4 типа.
Как передается
ВЭБ попадает в организм преимущественно воздушно-капельным способом, но может передаваться через кровь при трансплантации органов или переливании плазмы.
Не исключается также контактно-бытовой способ передачи через различные предметы, немытые руки, поцелуи и половые контакты, а также от матери к ребенку при родах.
Инфекционным мононуклеозом может заразиться любой человек, независимо от места жительства и времени года. В группу повышенного риска входят молодые люди 14-18 лет обоего пола.
Для лиц старше 40 лет болезнь нехарактерна, поскольку в подавляющем большинстве случаев примерно к 32 годам формируется специфический иммунитет. Исключение составляют лишь ВИЧ-инфицированные пациенты, у которых лимфобластоз, протекающий в скрытой форме, может обостриться.
У детей клиническая картина ВЭБ напоминает ОРЗ. Малыши до года болеют очень редко в силу врожденного иммунитета.
Инкубационный период длится 5-45 дней. Выделение вируса в окружающую среду инфицированным носителем продолжается от 6 месяцев до 1.5 лет.
Порядка 20% людей имеют специфические антитела к инфекционному мононуклеозу и его следы на слизистых ротоглотки.
Механизм развития
Возбудитель инфекционного мононуклеоза у детей – это ДНК-содержащий вирус из семейства герпесвирусов. Он отличается тем, что не убивает клетки, напротив, активизирует их рост, клонируясь в В-лимфоцитах.
ВЭБ вдыхается и оседает на слизистых горла, провоцируя местное воспаление средней интенсивности. Отсюда он проникает в близлежащие лимфоузлы и становится причиной лимфаденита.
Проникая в системный кровоток, ВЭБ внедряется в В-лимфоциты и начинает активно клонироваться в них, запуская каскад иммунных реакций и патологическое изменение клеток.
Поскольку инфекция активна в клетках иммунитета, а эта активность во многом зависит от иммунного статуса человека, болезнь относят к СПИД-ассоциированным.
Вирус ВЭБ остается в организме на всю жизнь и может обостряться при общем снижении иммунной защиты. Количество таких обострений не ограничено.
Классификация
По характеру течения инфекционный мононуклеоз бывает двух видов:
- Типичный, с характерной симптоматикой и наличием мононуклеаров в крови.
- Нетипичный, протекающий в скрытой либо малосимптомной форме.
С учетом продолжительности ВЭБ классифицируется на 5 разновидностей, среди которых:
- острая – симптомы сохраняются до 3-х месяцев;
- затяжная – от 3-х месяцев до полугода;
- рецидивирующая – симптоматика появляется снова через месяц или менее после выздоровления;
- хроническая – заболевание длится больше чем полгода.
По тяжести протекания выделяют легкую, среднетяжелую и тяжелую форму ВЭБ, а также осложненную и неосложненную.
Кроме того, на фоне инфекционного мононуклеоза могут обостряться хронические болезни, в связи с чем различают ВЭБ с обострением хронических болезней и без.
Симптомы
В инкубационном периоде симптомы могут отсутствовать или ограничиваться слабостью, недомоганием, слабовыраженными катаральными проявлениями. В подобных случаях клиническая картина постепенно становится более яркой: слабость усиливается, повышается температура тела до 37.5-38°, закладывает нос, першит и саднит в горле.
Если болезнь начинается остро, возникает озноб и лихорадка, человек обильно потеет, испытывает ломоту во всем теле, у него болит голова и горло. Лихорадочное состояние может продолжаться несколько дней или недель.
Через 6-7 дней наступает пик заболевания с развитием всех типичных признаков:
- ;
- воспаляются миндалины;
- печень и селезенка становятся более крупными, увеличиваясь в размерах;
- нарастают симптомы общей интоксикации – жар, лихорадка, слабость;
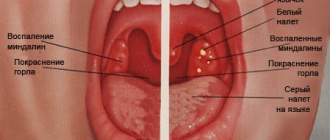
- миндалины сильно краснеют, покрываются рыхлым налетом желтоватого оттенка.
Поражаться может любая группа лимфоузлов, но наиболее уязвимыми являются подчелюстные и затылочные. Они уплотняются, но почти или совсем не болят и сохраняют подвижность.
Со стороны гепатобилиарной системы может отмечаться не только увеличение печени и селезенки, но и потемнение мочи, пожелтение глазных оболочек и кожи, нарушение пищеварения.
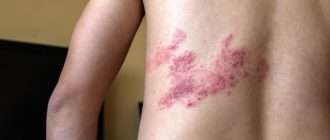
У ряда больных обнаруживается сыпь различной локализации, при которой отсутствует жжение и зуд.

Симптомы мононуклеоза Эпштейна-Барр у детей
Острая фаза болезни длится порядка 2-3-х недель, затем постепенно стихает, и начинается выздоровление. Нормализуется температура, горло перестает болеть, печень и селезенка возвращаются к исходным размерам.
Иногда небольшая температура может держаться несколько недель, наряду с увеличенными лимфоузлами.
Продолжительность хронического рецидивирующего мононуклеоза увеличивается до года и более.
Стоит отметить, что во взрослом возрасте больные чаще жалуются на симптоматику, связанную с дисфункцией печени – проблемы с пищеварением и желтуху. Признаки ангины и воспаления лимфоузлов выражены, как правило, слабо.
Диагностика
Предварительный диагноз ставится на основании данных осмотра. Прежде всего, выявляются увеличенные лимфоузлы, печень и селезенка.
В ходе диагностического обследования могут назначаться:
- анализы крови (общий, биохимия);
- ПЦР-тесты;
- анализы крови на антитела;
- УЗИ лимфоузлов, печени, селезенки, органов брюшной полости;
- электрокардиограмма, при наличии шумов в сердце и/или нарушении сердечного ритма;
- рентген придаточных пазух носа при развитии синусита;
- рентген или КТ органов грудной клетки при подозрении на пневмонию;
- пункция спинного мозга в случае осложнений на ЦНС;
- коагулограмма, если уровень тромбоцитов снижен. Тромбоцитопения обнаруживается в результатах общего анализа крови.
Таким образом, основой диагностики является изучение состава крови. Общий анализ при ВЭБ показывает умеренный рост лейкоцитов с доминированием лимфоцитов и моноцитов. Уровень нейтрофилов при этом несколько снижен.
Лейкоцитарная формула сдвигается влево: в крови циркулируют новые незрелые нейтрофилы, которые у здоровых людей есть лишь в костном мозге, в кровяном русле их не бывает.
В системном кровотоке возникают также специфические клетки больших размеров – мононуклеары. Чтобы диагностировать мононуклеоз, их достаточно до 10-12%, хотя зачастую число мононуклеаров достигает 80% и больше от общего числа компонентов белой крови.
Характерно, что в первые дни заражения мононуклеары обнаруживаются не всегда, что, тем не менее, не исключает основной диагноз. Данные клетки могут образовываться на протяжении 2-3-х недель и сохраняться в крови даже после выздоровления.
ПЦР-тесты в последнее время практически не используются из-за нерациональности и трудоемкости исследования.
Что касается антител, то иммуноглобулины к ВЭБ могут выявляться почти сразу после заражения. На пике болезни они имеются абсолютно у всех пациентов и пропадают только после полного выздоровления.
Именно эти антитела являются ключевым диагностическим критерием инфекционного мононуклеоза. У лиц, перенесших это заболевание, глобулины типа G остаются в кровяном русле пожизненно.

Инфекционный мононуклеоз ротоглотка
Обязательное тестирование на ВИЧ
Все пациенты с диагностированным либо предполагаемым мононуклеозом трижды сдают тесты на ВИЧ-инфекцию, так как для нее также характерна циркуляция в крови атипичных мононуклеаров.
Первый анализ сдается в остром периоде болезни, второй – спустя 3 месяца, третий – еще через 3 месяца.
К какому врачу обращаться
При появлении признаков ангины или других симптомов ВЭБ следует обращаться к терапевту, ЛОР-врачу или инфекционисту. Ребенка можно сначала показать педиатру.
Консультация ЛОР-врача может понадобиться для исключения ангины, вызванной другими причинами. Гастроэнтеролог нужен всем, у кого увеличена печень и селезенка.
Лечение
Вирус Эпштейна-Барр, протекающий в легкой и умеренно тяжелой форме, лечится в домашних условиях. При сильном ухудшении самочувствия на фоне высокой температуры рекомендован постельный режим.
В случае проблем с печенью назначается диета – лечебный стол №5 по Певзнеру. Специфической терапии инфекционного мононуклеоза не существует, проводятся в основном симптоматические мероприятия.
При выраженном отеке миндалин показан короткий курс лечения Преднизолоном. Возможно назначение антибиотиков: препаратами выбора являются пенициллины и тетрациклины. Сульфаниламиды и хлорамфеникол больным ВЭБ противопоказаны ввиду побочных эффектов со стороны кроветворной системы.
Разрыв селезенки – одно из осложнений мононуклеоза – служит прямым показанием к ее удалению.
В терапии ВЭБ применяются также жаропонижающие, общеукрепляющие, антигистаминные средства и иммуномодуляторы (интерфероны).
Прогноз неосложненного инфекционного мононуклеоза благоприятный, нежелательные последствия развиваются довольно редко.
Эта запись была размещена в М,Справочник заболеваний. Добавить в закладки постоянная ссылка.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Инфекционный мононуклеоз

Инфекционный мононуклеоз – это одна из наиболее распространенных вирусных инфекций на земле: по статистике 80-90% взрослых людей имеют в крови антитела к возбудителю болезни.
Им является вирус эпштейн-барра, названный так по фамилиям вирусологов, открывших его в 1964 году. Наиболее подвержены мононуклеозу дети, подростки и молодые люди. У лиц старше 40 лет он развивается крайне редко, так как до этого возраста формируется стойкий иммунитет в результате перенесенной инфекции.
Особую опасность вирус представляет для людей старше 25 лет, беременных женщин (при условии первичного заражения), так как вызывает тяжелое течение болезни, присоединение бактериальной инфекции, может послужить причиной выкидыша или мертворождения. Своевременная диагностика и грамотное лечение существенно снижают риск развития подобных последствий.

Что это такое?
Инфекционный мононуклеоз – это острая патология инфекционного генеза и антропонозного профиля, течение которой сопровождается появлением лихорадочной реакции, поражением ротоглотки и органов ретикулоэндотелиальной системы, а также провоцирующим нарушением количественного и качественного состава крови.
История
На инфекционную природу этого заболевания указал ещё Н. Ф. Филатов в 1887 году, который первым обратил внимание на лихорадочное заболевание с увеличением лимфатических узлов и назвал его идиопатическим воспалением лимфатических желез. Описанное заболевание долгие годы носило его имя — болезнь Филатова. В 1889 году немецкий учёный Эмиль Пфайффер (нем. Emil Pfeiffer) описал аналогичную клиническую картину заболевания и определил его как железистую лихорадку с поражением зева и лимфатической системы.
С введением в практику гематологических исследований были изучены характерные изменения состава крови при этом заболевании, в соответствии с которыми американские учёные Т. Спрэнт и Ф. Эванс назвали заболевание инфекционным мононуклеозом. В 1964 году М. А. Эпштейн и И. Барр выделили из клеток лимфомы Беркитта герпесоподобный вирус, названный в их честь вирусом Эпштейна — Барр, который позднее с большим постоянством обнаруживали при инфекционном мононуклеозе.
Патогенез
Вирус Эпштейна-Барр вдыхается человеком и поражает клетки эпителия верхних дыхательных путей, ротоглотки (способствуя развитию умеренного воспаления в слизистой оболочке), оттуда возбудитель с током лимфы попадает в регионарные лимфоузлы, вызывая лимфаденит. При попадании в кровь вирус внедряется в В-лимфоциты, где начинает активную репликацию.
Поражение В-лимфоцитов приводит к формированию специфических иммунных реакций, патологической деформации клеток. С током крови возбудитель распространяется по организму. В связи с тем, что внедрение вируса происходит в иммунные клетки и значимую роль в патогенезе играют иммунные процессы, заболевание относят в СПИД-ассоциированным. Вирус Эпштейна-Барр сохраняется в организме человека на всю жизнь, периодически активируясь на фоне общего снижения иммунитета.

Пути передачи инфекции
Вирус Эпштейна-Барра – это повсеместно распространенный представитель семейства герпевирусов. Поэтому инфекционный мононуклеоз можно встретить практически во всех странах мира, как правило, виде спорадических случаев. Зачастую вспышки инфицирования регистрируются в осенне-весенний период.
Болезнь может поражать пациентов любого возраста, однако чаще всего страдают от инфекционного мононуклеоза дети, девушки-подростки и юноши. Груднички болеют достаточно редко. После перенесенной болезни практически у всех групп пациентов вырабатывается стойкий иммунитет. Клиническая картина заболевания зависит от возраста, пола и от состояния иммунной системы.
Источниками инфекции являются вирусоносители, а также больные с типичными (манифестными) и стертыми (бессимптомными) формами заболевания. Вирус передается воздушно-капельным путем или посредством инфицированной слюны. В редких случаях возможно вертикальное заражение (от матери к плоду), инфицирование во время трансфузии и при половых контактах. Также существует предположение, что ВЭБ может передаваться через предметы домашнего обихода и алиментарным (водно-пищевым) путем.
Эпидемиология
Источником инфекции является больной человек, в том числе со стёртыми формами болезни, и вирусоноситель. От больного человека к здоровому возбудитель передаётся воздушно-капельным путём, чаще всего со слюной (например, при поцелуе, отсюда название «поцелуйная болезнь», при использовании общей посуды, белья, постели и т. п.), возможна передача инфекции при переливании крови. Заражению способствуют скученность и тесное проживание больных и здоровых людей, поэтому нередки вспышки заболевания в общежитиях, интернатах, лагерях, детских садах.
Мононуклеоз называют также «болезнью студентов», так как клиническая картина заболевания развивается в подростковом и молодом возрасте. Около 50 % взрослого населения переносят инфекцию в подростковом возрасте. Максимальная заболеваемость у девочек отмечается в возрасте 14–16 лет, у мальчиков — в 16–18 лет. К 25–35 годам у большинства людей в крови выявляют антитела к вирусу инфекционного мононуклеоза. Однако у ВИЧ-инфицированных возобновление активности вируса может наступать в любом возрасте.
Симптомы мононуклеоза у ребенка
Симптомы инфекционного мононуклеоза разнообразны. Иногда проявляются общие признаки продормального характера, например, слабость, недомогание и катаральные симптомы. Постепенно температура возрастает до субфебрильной, самочувствие ухудшается, наблюдается першение в горле, заложенность носа ухудшает дыхание. К симптомам развития мононуклеоза также относится патологическое разрастание мигдалин и гиперемия слизистой оболочки ротоглотки.
Иногда болезнь начинается внезапно и имеет ярко выраженные симптомы. В таком случае не исключено:
- повышенное потоотделение, озноб, сонливость, слабость;
- лихорадка, она протекает по-разному (обычно 38 -39С) и продолжается несколько дней или даже месяц;
- признаки интоксикации – головная боль, ломота в мышцах и болевые ощущения при глотании.
В кульминации заболевания проявляются основные особенности инфекционного мононуклеза, такие как:
- ангина – на задней стенке слизистой оболочки глотки возникает зернистость, фолликулярная гиперплазия, гиперезия, возможно кровоизлияние в слизистой;
- лимфаденопатия – увеличение размера лимфатических узлов;
- лепатоспленомегалия – увеличение селезенки и печени;
- сыпь на коже по всему телу;
- общая интоксикация организма.
Наиболее важным симптомом инфекционного мононуклеоза, традиционно считают полиаденит. Она возникает как результат гиперплазии лимфоидной ткани. В большинстве случаев на миндалинах носоглотки и неба развиваются островковые наложения серого или беловато-желтоватого оттенка. Их консистенция рыхлая и бугристая, они легко удаляются.
Сыпь при мононуклеозе чаще всего возникает в начале заболевания, одновременно с лихорадкой и лимфаденопатией, при этом она может быть достаточно интенсивной, локализоваться на ногах, руках, лице, животе и спине в виде мелких красных или бледно-розовых пятнышек. Сыпь не требует лечения, поскольку она не чешется, ее нельзя ничем мазать, она самостоятельно ликвидируется по мере усиления борьбы иммунитета с вирусом. Однако, если ребенку назначили антибиотик и сыпь начала чесаться — это указывает на аллергическую реакцию к антибиотику (чаще всего это пенициллиновый ряд антибиотиков — ампициллин, амоксициллин), поскольку сыпь при мононуклеозе не чешется.
Для инфекционного мононуклеоза характерна гепатоспленомегалия, то есть патологическое увеличение селезенки и печени. Эти органы очень чувствительны к заболеванию, поэтому изменения в них начинают происходить уже в первые дни после заражения. Селезенка может увеличиться настолько, что ее ткани не выдерживают давления, и она разрывается. Кроме того, увеличиваются периферические лимфатические узлы. В них задерживается активно размножающийся вирус. Особенно интенсивно растут лимфоузлы на задней поверхности шеи: они становятся весьма заметными, когда ребенок поворачивает голову в стороны. Рядом расположенные лимфоузлы взаимосвязаны, и практически всегда их поражение носит двухсторонний характер.
Первые 2-4 недели наблюдается непрерывный рост размеров этих органов, в некоторой степени он продолжается и после выздоровления ребенка. Когда температура тела возвращается к физиологическим значениям, происходит нормализация состояния селезенки и печени.
С какими заболеваниями можно спутать инфекционный мононуклеоз?
Инфекционный мононуклеоз следует дифференцировать с:
- ОРВИ аденовирусной этиологии с выраженным мононуклеарным синдромом;
- дифтерией ротоглотки;
- вирусным гепатитом (желтушной формой);
- острым лейкозом.
Следует отметить, что наибольшие трудности возникают при дифференциальной диагностике инфекционного мононуклеоза и острой респираторно-вирусной инфекции аденовирусной этиологии, характеризующейся наличием выраженного мононуклеарного синдрома. В данной ситуации к отличительным признакам относят конъюнктивит, насморк, кашель и хрипы в легких, которые не характерны для железистой лихорадки. Печень и селезенка при ОРВИ также увеличивается достаточно редко, а атипичные мононуклеары могут определяться в незначительных количествах (до 5-10%) однократно.
В данной ситуации окончательная постановка диагноза осуществляется только после проведения серологических реакций.

Диагностика заболевания
С целью подтверждения мононуклеоза обычно назначаются следующие исследования:
- анализ крови на наличие антител к вирусу Эпштейна-Барра;
- биохимический и общий анализы крови;
- УЗИ внутренних органов, в первую очередь печени и селезенки.
Основными симптомами заболевания, на основании которых ставят диагноз, являются увеличенные лимфоузлы, тонзиллит, гепатоспленомегалия, лихорадка. Гематологические изменения являются вторичным признаком болезни. Картина крови характеризуется повышением СОЭ, появлением атипичных мононуклеаров и широкоплазменных лимфоцитов. Однако следует учитывать, что указанные клетки могут появляться в крови только спустя 3 недели после инфицирования.
При проведении дифференциальной диагностики необходимо исключить острый лейкоз, болезнь Боткина, ангину, дифтерию зева и лимфогранулематоз, которые могут иметь похожие симптомы.
Хронический мононуклеоз
Продолжительное персистирование вируса в организме редко проходит бессимптомно. Учитывая, что при скрытой вирусной инфекции возможно появление самых разнообразных болезней, нужно четко выделить критерии, позволяющие диагностировать хронический вирусный мононуклеоз.
Симптомы хронической формы:
- перенесенная в течение полугода тяжелая форма первичного инфекционного мононуклеоза или ассоциированная с большими титрами антител к вирусу Эпштейн-Барра;
- увеличение содержания частиц вируса в пораженных тканях, подтвержденное методом антикомплементарной иммунофлуоресценции с антигеном возбудителя;
- подтвержденное гистологическими исследованиями поражение некоторых органов (спленомегалия, интерстициальная пневмония, увеит, гипоплазия костного мозга, персистирующий гепатит, лимфаденопатия).
Осложнения
Осложнения инфекционного мононуклеоза преимущественно связаны с развитием присоединившейся вторичной инфекции (стафилококковые и стрептококковые поражения). Может возникнуть менингоэнцефалит, обструкция верхних дыхательных путей гипертрофированными миндалинами.
У детей может отмечаться тяжелый гепатит, иногда (редко) формируется интерстициальная двусторонняя инфильтрация легких. Также к редким осложнениям относят тромбоцитопению, перерастяжка лиенальной капсулы может спровоцировать разрыв селезенки.

Как лечить инфекционный мононуклеоз
Терапия большинства типичных случаев инфекционного мононуклеоза проводится в условиях инфекционного отделения. При легком течении лечение можно проводить в амбулаторных условиях, но под наблюдением участкового врача и инфекциониста.
В период разгара патологии ребенок должен соблюдать постельный режим, химически и механически щадящую диету и водно-питьевой режим.
Симптоматическая терапия включает жаропонижающие препараты, местные антисептики для горла (гексорал, тандум-верде, стрепсилс, биопарокс), анальгетики, полоскание полости рта отварами трав, фурацилином. Этиотропное лечение (действие направлено на уничтожение возбудителя) окончательно не определено. У детей рекомендуют применять противовирусные препараты на основе интерферона (свечи «Виферон»), иммуномодулирующие средства (изопринозин, арбидол).
У маленьких или ослабленных малышей оправдано назначение антибактериальных препаратов с широким спектром действия, особенно при наличии гнойных осложнений (пневмония, отит, менингит). При вовлечении в процесс центральной нервной системы, симптомах асфиксии, снижении работы костного мозга (тромбоцитопении) используется гормональная терапия в течение 3-5 дней.
Реабилитация
Диспансерное наблюдение в течении 6 месяцев и более с участием педиатра, инфекциониста, специалистов узких направлений (ЛОР, кардиолог, иммунолог, гематолог, онколог), с применением дополнительных клинико-лабораторных исследований (приведены в разделе диагностика + ЭЭГ, ЭКГ, МРТ и т.д).
Также освобождение от физической культуры, ограждение от эмоциональных стрессов – соблюдение охранного режима около 6-7 месяцев. Следует всегда оставаться на чеку, т.к любая компрометация может вызвать запуск аутоиммунных реакций.
Профилактика
В большинстве ситуаций инфекционный мононуклеоз протекает благоприятно, и все же, как любая другая инфекция, данная патология оставляет развитие тяжелых последствий по типу менингоэнцефалита, обструктивных заболеваний дыхательных путей, а также патологического увеличения миндалин.
Редкими последствиями инфекционного мононуклеоза является развитие двусторонней интерстициальной инфильтрации легких, токсического гепатита, тромбоцитопении и разрыва селезенки, избежать которых можно соблюдая элементарные профилактические неспецифические мероприятия.
Ввиду того, что специфическая профилактика такого заболевания как инфекционный мононуклеоз не проводится, особое внимание для ее предотвращения следует уделять мероприятиям неспецифического значения. Наибольшей эффективностью в отношении профилактики инфекционного мононуклеоза обладают мероприятия, обеспечивающие формирование нормальной работы иммунного аппарата человека, что возможно при соблюдении здорового образа жизни, рационализации пищевого поведения людей различного возраста, использовании разнообразных закаливающих методик и периодическом применении иммуномодуляторов растительного происхождения. В качестве таких лекарственных средств следует использовать курсовый прием Иммунала, Иммунорма, которые помимо стимуляции иммунных реакций обуславливают активацию регенерации слизистых оболочек, обеспечивающих полноценную защиту органов дыхательной системы.
Неспецифическая профилактика инфекционного мононуклеоза у детей подразумевает минимизацию возможного близкого орального контакта с окружающими людьми, проведение адекватной схемы мероприятий санитарно-гигиенического профиля.
Прогноз
У большинства пациентов прогноз благоприятный. Заболевание протекает в легкой и стертой формах и без труда поддается симптоматическому лечение. Проблемы бывают у пациентов с низким иммунитетом, при котором вирус начинает активно размножаться, что приводит к распространению инфекции.
Профилактических мероприятий против инфекционного мононуклеоза не существует, за исключением общего укрепления иммунной системы организма с помощью сбалансированного питания, закаливания и физической активности. Кроме этого, следует избегать мест большой скученности людей, проветривать помещение и изолировать таких пациентов, особенно от детей.
Инфекционный мононуклеоз у детей: что это за болезнь, её признаки, симптомы и лечение
Если ребенок часто переживает заболевания верхних дыхательных путей, это свидетельствует о сниженном иммунитете. Иммунная система препятствует проникновению вирусных и бактериальных инфекций, а ее ослабление – открытая дорога патогенам в организм. В статье мы расскажем про инфекционный мононуклеоз у детей, что это такое за болезнь, какие симптомы проявляются, как назначают лечение, а также покажем фото горла на начальной стадии.

Второе название, распространившееся среди врачей, – «болезнь молодых». Ее так называют, потому что основной процент заразившихся – это люди в возрасте до 35 лет. Соответственно, большая доля среди них – это юные пациенты с неокрепшим организмом и повышенной любознательностью к окружающему миру. Из-за отсутствия у ребенка границы личного пространства малыши часто пользуются индивидуальными средствами гигиены других людей, могут не вымыть руки после посещения туалета или прогулки на улице. Патогены проникают воздушно-капельным путем.
Для взрослых вирус не так опасен, так как, согласно статистическим данным Минздрава, около 90% населения имеют устойчивость к возбудителю, потому что они переболели в детстве.
Эпидемии начинаются в осенне-зимний период. Хотя заразиться пациент мог и летом, например, при купании в водоеме. Но иммунная система увеличивает инкубационный период заразы, а с наступлением холодов слабеет, давая проявиться первым симптомам. Именно по этой причине осенью обязательно нужно давать детям иммуномодулятор «Цитовир-3» в форме сиропа или суспензии для малышей от года или в капсулах для ребят от 6 лет.
Инфекционный мононуклеоз у ребенка – что это
Воспалительный процесс также называют:
- доброкачественный лимфобластоз;
- болезнь Филатова;
- «поцелуйное заболевание».
В медицинской литературе недугу присвоен код по МКБ 10: B27.

Это острое инфекционное воспаление, вызванное вирусом Эпштейна-Барра. Патоген проникает в организм через дыхательные пути или слизистые оболочки. Может непродолжительное время дремать в латентной стадии, а затем проявиться, затрагивая глотку, гортань, носовые полости, нарушая работу селезенки и почек, меняя состав крови. Появление в кровоснабжении атипичных мононуклеаров приводит к повсеместному распространению в организме и возможных проявлениях на коже в виде гнойничков или нарывов.
Признаки могут проявляться как сильная простуда или ангина, а если очень хороший уровень иммунного ответа, то и вовсе проходит практически незамеченным. Но в возрасте от 13 до 16 лет, когда происходит гормональный скачок и все соответствующие изменения в организме, обычно ослабляются защитные функции, тогда пациент будет чувствовать сильную симптоматику.
Вирус Эпштейн-Барр считается одним из подтипов герпетической инфекции, поэтому инф. мононуклеоз у детей может, как и герпес, передаться в организм через мать, а также любые другие близкие контакты. Основное влияние, которое оказывает патоген, сосредоточено на:
- лимфоидную ткань – поэтому значительно воспаляются лимфоузлы, сначала шейные, а затем все остальные;
- кровоток – кроме появления атипичных мононуклеаров, выражается изменение лейкоцитов и лимфаденопатия.
Пути передачи инфекции
Способ проникновения возбудителя в организм – воздушно-капельный. Патоген попадает на слизистую (носа, если произошло заражение через вдох, или ротовой полости, если был контакт через слюну), создает воспалительный процесс в носоглотке, а затем всасывается в кровь. Вместе с кровеносными элементами он попадает сначала к местным лимфоузлам, а затем спускается к жизненно важным органам. При атаке Эпштейн-Барра на печень и селезенку те, в свою очередь, увеличиваются в размере, что опытный врач легко заметит на УЗИ или даже при пальпации в процессе диагностики.

Заболевание вирусный мононуклеоз у детей можно получить, если ребенок будет:
- не соблюдать правила личной гигиены;
- находиться в одном помещении с зараженным человеком;
- иметь близкий контакт с переносчиком инфекции;
- выходить в общественные места в период эпидемий;
- пользоваться личными вещами больного – посудой, столовыми приборами, полотенцем.
Можно ли второй раз заболеть
Формально пациент остается болен всегда после первого контакта, потому что вирус не уходит, а лишь купируется с помощью выработки собственного специфического иммунитета к возбудителю. Можно почувствовать схожую симптоматику, только если патоген мутирует.
Зафиксированы случаи рецидива у взрослых людей с диагнозом ВИЧ-инфекция. Их защитные функции организма в целом очень ослаблены, поэтому для них перенесенная в юношестве болезнь при повторном появлении может стать значительной.
Причины появления инфекции мононуклеоз у детей
Мы уже сказали о внешнем воздействии. Эпштейн-Барр передается по воздуху. Но в открытых условиях, особенно зимой при минусовых температурах, он долго не живет. Для него приемлема теплая среда и недолгое нахождение в атмосфере. Таким образом, заразиться можно только в помещении при довольно тесном контакте – тактильном или при общении.

Самой большой рассадник инфекции – это детский сад. Именно здесь малыши постоянно подхватывают недуг, что вполне объяснимо. Если малыш не переболел в детсадовском возрасте, то его поджидает угроза в школе. Сильно этого опасаться не стоит, но нужно дать одноразовую медицинскую маску, если разыгралась эпидемия, а то и вовсе дать пару дней отдыха.
Способ передачи – различные контакты:
- чихание и кашель;
- поцелуи;
- еда одной ложкой или питье из одного стакана.
Для девочек меньше характерно проявление симптомов, по статистике мальчики болеют в 2 раза чаще, но представительницы слабого пола могут являться переносчиками.
При заражении первые признаки мононуклеоза у детей появляются через 7-10 дней. За этот срок в кровоток просачивается инфекция, возбуждая воспалительный процесс и увеличение внутренних органов.
Длительность заболевания в некоторых случаях может достигать одного или полутора месяцев. Это связано с несвоевременным обращением к врачу и с низким уровнем иммунной защиты.

Различают следующие формы:
- атипичная – она же яркая, острая – может проявиться быстро, но и проходит обычно за непродолжительный промежуток времени;
- хроническая – клиническая картина смазана, болезнь течет вяло, как и симптоматика, но плохое самочувствие может быть у малыша долго.
Симптомы инфекционного мононуклеоза у ребенка
Если контакт с зараженным произошел, то первые признаки могут появиться уже через 5 дней. Если этого не случилось и в последующие две недели, то можно говорить о хорошей иммунной системе и бессимптомной болезни. Так как нет вакцины или особенных профилактических мер, то есть только один совет родителям – на протяжении всего года нужно укреплять иммунитет малыша. Уже с первого года жизни, когда мать прекращает грудное вскармливание, нужно давать «Цитовир-3» в сиропе или суспензии. Это средство продается без рецепта, оно абсолютно безопасно и рекомендуется к употреблению с 12 месяцев. Курс состоит всего из 4 дней, но такая профилактика поможет не заразиться мононуклеозом.
Но если инфекция уже поселилась в организме, то будут следующие симптомы атипичного мононуклеоза у детей:
- повышение температуры тела – жар при острой форме или при осложнениях может достигать 39,5 градусов;
- лихорадка и озноб;
- активное потоотделение, пот холодный и липкий;
- сыпь, покраснение кожи, появление небольших очагов на руках, спине, животе;
- общая слабость, сонливость;
- увеличение и болезненность шейных лимфоузлов;
- першение в горле, красная слизистая гортани, ее отек;
- заложенность носа из-за расширения сосудов и отечности носовых протоков;
- воспаление и увеличение в размере гланд;
- головная боль и головокружения;
- потеря аппетита.
Глотка выглядит так же как и при катаральной ангине, появляется гиперемия слизистых оболочек, то есть скопление в сосудах крови с последующим зернистым покраснением.
При лечении мононуклеоза у ребенка не стоит уделять повышенного внимания высыпаниям на кожном покрове – они не чешутся, и с выздоровлением пройду сами. Но если появился зуд, то это может стать симптомом развития аллергической реакции, тогда понадобятся антигистаминные.

Основной симптом – это воспаление лимфатических узлов, которое называется полиаденит. Сначала воспаление касается только шейных лимфоузлов, это можно прощупать и выявить самостоятельно, так как при повороте головы появится ощущение дискомфорта. Затем начнется воспалительный процесс в брюшных лимфатических узлах, они, в свою, очередь надавливают на брюшину могу вызывать острые боли в животе.
На миндалинах может образоваться небольшой желтоватый налет. Он также не требует особенного ухода и пройдет вместе с основными проявлениями.
Диагностика заболевания
Для врача важны не только внешние симптомы, но и состояние внутренних органов – печени и селезенки, которые увеличиваются в размере, что видно при УЗИ. После планового осмотра ротовой полости, пальпации живота и лимфоузлов, специалист назначает следующие процедуры:
- Анализ крови – в составе могут быть антитела, которые свидетельствуют о наличии вируса Эпштейн-Барр.
- Биохимия.
- Ультразвук внутренних органов.
Затем врач назначит медикаментозное лечение.
Как и чем лечить инфекционный мононуклеоз у детей
Терапия в основном проходит в домашних условиях, стационар назначают редко, только при тяжелых случаях, например, если малыш очень маленький. Госпитализируют в следующих случаях:
- когда появились осложнения;
- жар более 39,5 градусов;
- затрудненное дыхание;
- серьезное обезвоживание или другие проявления повышенной интоксикации.
Лечение в целом назначается симптоматическое, так как нет противовирусного препарата, который бы убил возбудитель – вирус Эпштейна-Барра. В комплексе с лекарствами также применяют домашние средства, но только после назначения специалиста.

Как лечить мононуклеоз у ребенка медикаментами
- Жаропонижающие на основе парацетамола – они мягче аналогов, принимаются только после превышения отметки на градуснике в 38 градусов. До этого периода организм должен бороться самостоятельно.
- Антиперспиранты с антисептическим средством, спреи нужно распылять на миндалины, чтобы там не развился очаг инфекции.
- Поднятие иммунитета с помощью «Цитовира-3» – четырехдневный курс поможет справиться с вирусом в короткие сроки и без обострений и осложнений.
- Желчегонные лекарства. Их вводят в терапию, когда есть значительное увеличение печени.
- Антибиотики помогут в том случае, когда активно проявляется воспалительный бактериальный процесс в носоглотке с появлением слизи на гландах, неприятным запахом изо рта, насморком.
- Пробиотики – идут в комплекте с антибактериальными препаратами. Остальные средства могут понадобиться в зависимости от симптоматики, например, если покраснения на коже начали зудеть, то, возможно, это повод начать антигистаминные.
Профилактика мононуклеоза у детей
Чтобы не заразиться, нужно следовать простым правилам:
- Употреблять большое количество витаминизированных продуктов – овощей, фруктов, рыбы и мяса, богатых белком.
- Не выходить из дома в период эпидемий без индивидуальной защитной медицинской маски.
- Мыть руки перед едой, а также после посещения общественных мест.
- Не вступать в близкий контакт с зараженными людьми.
- Поддерживать иммунную систему на высоком уровне: закаляться, заниматься спортом, принимать иммуномодулятор «Цитовир-3».

Также стоит чаще гулять на свежем воздухе с ребенком, отправить его заниматься в спортивную секцию, следить за экологической обстановкой в месте жительства, а также за порядком дома. Стоит часто делать влажную уборку и проветривать помещение, особенно спальную комнату малыша.
Диета №5
Юным пациентам следует придерживаться определенного меню. Оно разработано специально для тех, кому нужно восстановить функции печени и селезенки, а также укрепить свои силы после заболевания.
- меньше жирной пищи;
- жареное, соленое, копченое;
- охлажденная еда;
- продукты, в состав которых входит грубая клетчатка – она провоцирует вздутие живота.
- малое употребление соли;
- чистая вода натощак;
- 4-5 разовое питание.
В статье мы рассказали, чем опасен мононуклеоз у детей и как его лечить. Укрепляйте иммунитет ребенка вместе с «Цитовир-3».
Источник https://el-klinika.ru/infekczionnyj-mononukleoz-u-detej-simptomy-i-lechenie/
Источник http://gb21perm.ru/infektsionnyj-mononukleoz-u-detej/
Источник https://cytovir.ru/articles/infektsionnyy-mononukleoz-u-detey/