Атеросклероз — симптомы и лечение
Что такое атеросклероз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Зафираки Виталия Константиновича, кардиолога со стажем в 26 лет.
Над статьей доктора Зафираки Виталия Константиновича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
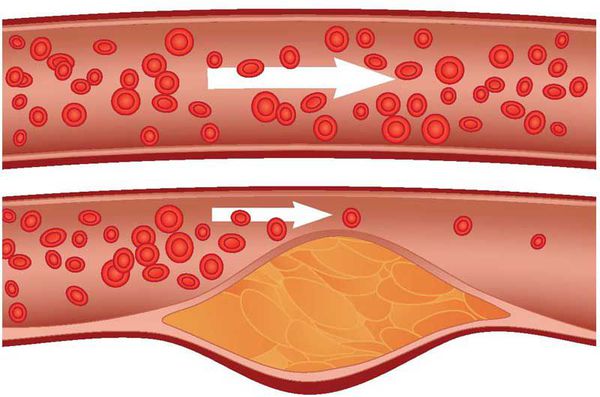
Атеросклероз — системное заболевание, первоначально поражающее сосуды, но не все, а только артерии, в стенках которых накапливается холестерин и его эфиры, образующие характерные для этого заболевания бляшки. [1]
Чем опасен атеросклероз
В дальнейшем, по мере того, как снижается способность пораженных атеросклерозом кровеносных сосудов доставлять необходимое для работы внутренних органов количество крови, поражаются и сами эти органы. Это происходит либо медленно и постепенно — в силу роста атеросклеротических бляшек, либо остро — при развитии тромбоза сосуда. Тромбоз сосудов может приводить к инфаркту миокарда, инсульту, гангрене нижней конечности.
В медицине сложилась странная ситуация, когда для поражения атеросклерозом ряда органов имеются названия соответствующих «болезней», хотя фактически болезнь одна и та же: атеросклероз, и только преимущественная локализация процесса может быть разной. В частности, при наличии симптомов поражения артерий сердца (коронарных) говорят об ишемической болезни сердца (ИБС), при симптомном поражении артерий, кровоснабжающих нижние конечности — об атеросклерозе артерий нижних конечностей («перемежающаяся хромота»), а, например, при разрыве атеросклеротической бляшки и тромбозе одного из сосудов, кровоснабжающих головной мозг — об ишемическом атеротромботическом инсульте.
Факторы риска атеросклероза
Возникновение и развитие атеросклероза нельзя свести к какому-то одному причинному фактору — обычно это переплетение причин. Однако среди всех причин можно выделить те, которые связаны с генетическими особенностями человека, [2] и те, которые обусловлены образом жизни. [3]
В случаях, связанных с «генетическими поломками», никаких других причин для развития атеросклероза может и не потребоваться, а болезнь может иметь весьма злокачественный характер, когда, к примеру, инфаркт миокарда или инсульт случаются на третьем-четвертом десятилетии жизни, а сама жизнь значительно укорачивается. [2]
Холестерин и атеросклероз
«Генетическими поломками» вызвана так называемая семейная гиперхолестеринемия, при которой перемещающиеся в крови комплексы липидов, содержащие холестерин, плохо захватываются тканями (прежде всего, печенью). В результате концентрация в крови этих частиц и, соответственно, холестерина, возрастает, и избыточный холестерин, а также его эфиры оказываются в конечном счете в стенке артерий. Конечно, процесс этот гораздо сложнее и в действительности является многоэтапным, но конечный результат его — образование атеросклеротических бляшек в стенках сосудов.
Повышение концентрации содержащих холестерин частиц в крови может гораздо чаще происходит не в силу генетических поломок, а вследствие нездорового образа жизни.
Количество холестерина, поступающего с пищей, для развития атеросклероза не играет сколь-нибудь существенной роли, вопреки существовавшим в течение многих десятилетий представлениям [4] . Поэтому нет никаких научных обоснований для ограничения холестерина в пище, и вся рекламная шумиха вокруг борьбы с пищевым холестерином лишена смысла. Дело в том, что почти весь холестерин образуется внутри нас — во многом под влиянием того, что мы едим, и определённые виды пищи (фаст-фуд, многие полуфабрикаты, жирное мясо и жирные молочные продукты, маргарины, продукты с пальмовым маслом и др.) способствуют ускоренному синтезу нашего собственного холестерина.
Сам по себе холестерин — жизненно необходимое вещество, и каждая наша клетка способна его синтезировать по мере надобности. А вот когда способности организма использовать и утилизировать свой холестерин снижаются, вот тогда его концентрация в крови возрастает, со всеми дальнейшими последствиями. Снижают способность утилизировать свой собственный холестерин такие факторы, которые изменяют химический состав липидных частиц, в состав которых входит и холестерин. Это, например, курение, сахарный диабет, хроническое воспаление. Эти же факторы повреждают стенки сосудов, облегчая тем самым проникновение в них содержащих холестерин липидных частиц крови.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы атеросклероза
Атеросклероз долгое время (годы и десятилетия) протекает без симптомов. Причем исподволь поражаются обычно многие сосуды, поскольку атеросклероз — системное заболевание. Если в каком-то участке сосудистого русла обнаружена атеросклеротическая бляшка — скорее всего, бляшки имеются и в других сосудистых бассейнах. Появление симптомов связано прежде всего с проявлениями снижения кровотока в пораженном сосуде. Если такое поражение связано с хроническим ограничением кровотока, возникают симптомы хронической ишемии (последствий снижения кровотока) соответствующего органа.
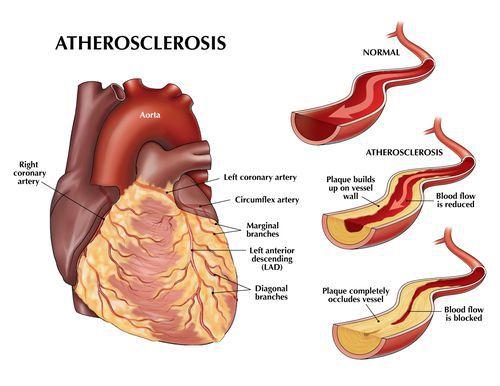
Атеросклероз коронарных артерий
Если атеросклеротические бляшки значительного размера ограничивают кровоток в сосудах сердца, развивается так называемая «стенокардия напряжения» — боль в грудной клетке или дискомфорт (тяжесть, жжение, сдавливание в груди) при физической нагрузке — ходьбе, беге, подъеме тяжестей.
Атеросклероз артерий нижних конечностей
Если то же самое происходит в артериях нижних конечностей, развивается симптоматика, которая получила название «перемежающаяся хромота», при которой во время ходьбы появляется боль, жжение или резкая усталость в мышцах ног. Эти симптомы довольно быстро проходят, если остановиться, но возникают через некоторое время опять при продолжении ходьбы.
Атеросклероз сосудов головного мозга
Наиболее серьёзными проявлениями атеросклероза сосудов головного мозга является ишемический инсульт и транзиторная ишемическая атака.
Симптомы инсульта и транзиторной ишемической атаки могут быть сходными, но при транзиторной ишемической атаке они проходят в течение 24 часов, а при инсульте — более стойкие. Симптомы в основном проявляются нарушениями со стороны двигательной и/или чувствительной сферы:
- онемением или слабостью мышц лица, руки или ноги, чаще на одной стороне тела;
- внезапным появлением проблем с речью или пониманием речи;
- внезапным появлением проблем со зрением;
- головокружением, нарушением координации движений;
- появлением сильной головной боли по неизвестной причине.
Наличие и сочетание симптомов зависит от локализации очага поражения в мозге и может не исчерпываться перечисленными [12] .
Атеросклероз почечной артерии
Атеросклероз почечных артерий может приводить к артериальной гипертензии, в том числе устойчивой к лечению.
Патогенез атеросклероза
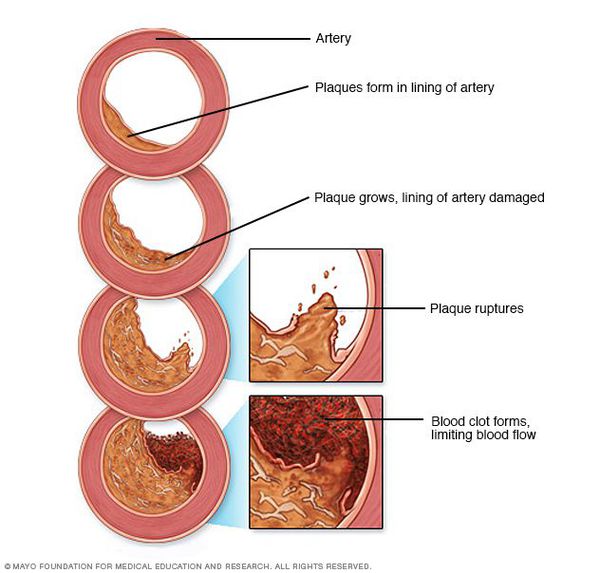
Рост атеросклеротических бляшек — процесс, растянутый на долгие годы и десятилетия. Если бляшка в стенке сосуда достигает значительных размеров (около 70% просвета сосуда или более того), она может создавать существенные препятствия для кровотока и для кровоснабжения соответствующего органа — например, сердца или мозга. Бляшки, небольшие по размерам, тоже небезопасны — при разрыве таких бляшек (это возможно в случаях, когда истончается по разным причинам их «покрышка») в месте разрыва возникает образование тромба, который может полностью перекрыть просвет сосуда. [5] В этом случае из-за резкого ограничения кровотока возникает гибель значительного количества клеток органа, кровоснабжаемого данным сосудом — инфаркт (например, инфаркт миокарда или инфаркт мозга — инсульт, возникающий при атеросклерозе сосудов головного мозга).
Классификация и стадии развития атеросклероза
Выделяют две стадии развития атеросклероза: субклиническую и симптомную.
Длительное время атеросклероз протекает бессимптомно, эта стадия называется «субклиническим атеросклерозом». На этом этапе с помощью инструментальных методов диагностики можно обнаружить атеросклеротические бляшки, часто в той или иной степени суживающие просвет сосуда.
Появление симптомов (например, стенокардия напряжения, перемежающаяся хромота, ишемический инсульт и др.) соответствует понятию «симптомный атеросклероз» или «атеросклеротическое сердечно-сосудистое заболевание» и симптомной стадии атеросклероза.
Осложнения атеросклероза
В тех случаях, когда объем кровотока по пораженной артерии снижается быстро — а это происходит в случае разрыва атеросклеротической бляшки и формирования в этом участке тромба — столь же быстро развиваются симптомы, связанные с поражением соответствующего органа: инфаркт миокарда, инсульт, гангрена нижней конечности и др.
Диагностика атеросклероза
В той или иной степени атеросклеротические бляшки в стенках артерий имеются у большинства взрослых людей, ведущих современный «западный» образ жизни, однако далеко не у всех этот процесс достигает того этапа, когда появляются клинические симптомы. [6] Если клинических симптомов, которые можно связать со снижением кровотока по тем или иным артериям, нет, врач тем не менее оценивает риск атеросклероза и смерти от заболеваний, связанных с ним, с помощью выявления так называемых факторов риска атеросклероза. [3] К наиболее важным из них относятся мужской пол, возраст (с каждым прожитым десятилетием риск заболеваний, связанных с атеросклерозом, увеличивается), повышенное артериальное давление, повышенный уровень холестерина (особенно холестерина липопротеинов низкой плотности), курение, сахарный диабет, ожирение, ряд генетических поломок и др. Риск смерти от заболеваний, связанных с атеросклерозом, на ближайшие 10 лет можно индивидуально для себя рассчитать с помощью электронного калькулятора. [3] Высоким риск считается, если он превышает 5%. 5% — вроде бы немного. Однако надо учитывать, что это риск именно смерти. Риск нефатальных заболеваний, грозящих развиться в течение этого срока, в 3-5 раз выше. Причем фактический риск обычно выше расчетного, поскольку калькулятор учитывает всего лишь 5 основных факторов риска, а их гораздо больше. Например, наличие сахарного диабета увеличивает расчетный риск у мужчин в 3 раза, а у женщин — в 5 раз!
Поскольку важнейшим фактором риска атеросклероза любой локализации является повышенный уровень холестерина в крови (особенно холестерина липопротеинов низкой плотности), обычно выполняют исследование крови, называемое «липидограмма» (входит в понятие «биохимический анализ крови»). Это подразумевает не только измерение концентрации общего холестерина, но и его распределение по двум (а теперь доступно и по трем) фракциям липопротеинов: холестерин липопротеинов низкой плотности и холестерин липопротеинов высокой плотности. Кроме того, липидограмма подразумевает измерение концентрации триглицеридов (жиров) в крови. В результате точнее можно оценить риск заболеваний, связанных с атеросклерозом, и наметить мишени для лечебных воздействий. Нарушения, выявленные в липидограмме, не являются сами по себе синонимом заболевания «атеросклероз», но увеличивают риск этого заболевания тем в большей степени, чем тяжелее выявленные биохимические нарушения.
Сами атеросклеротические поражения артерий для своего выявления требуют проведения различных инструментальных исследований в зависимости от того, атеросклероз какой локализации предполагает врач. Наиболее доступная локализация для выявления атеросклероза — сонные артерии. Для этого выполняют их ультразвуковое исследование (триплексное сканирование брахиоцефальных артерий). Это исследование позволяет оценить состояние сосудистой стенки, экстраполируя эти данные более или менее успешно на всё артериальное сосудистое русло. Подразумевается, что если атеросклеротические бляшки есть в сонных артериях, с высокой вероятностью они имеются и в других сосудах, поэтому такому пациенту скорее всего потребуется медикаментозное снижение уровня холестерина и воздействие на другие факторы риска атеросклероза (например, артериальное давление, масса тела, курение). [7]
Довольно просто оценить наличие атеросклеротических бляшек и в сосудах ног. Это делается с помощью того же ультразвукового метода. Бляшки, находящиеся в сосудах сердца, увидеть сложнее. Однако для принятия решения о лечении имеют значение только те бляшки в коронарных сосудах, которые значительно перекрывают кровоток, вызывая симптомы — в случае хронического поражения этих сосудов речь идет о «стенокардии напряжения», которую выявляют путем анализа имеющихся клинических проявлений (в типичном случае это боль или дискомфорт в грудной клетке, возникающие при ходьбе, беге или поднятии тяжести и проходящие за несколько минут в покое) и выполнением исследования с физической нагрузкой в ходе которого регистрируют электрокардиограмму, эхокардиограмму или сцинтиграфическое изображение сердца с целью выявить объективные признаки ишемии, т. е. временного несоответствия между доставкой крови к миокарду и потребностей в ней при нагрузке. В случаях, когда врач решает, что имеются показания для проведения операции на сосудах сердца, выполняют коронароангиографию — рентгенологическое исследование сосудов сердца с введением контрастного вещества, в ходе чего можно непосредственно увидеть просвет сосудов сердца и имеющиеся в этих сосудах сужения, с целью наметить план операции и выбрать ее вариант. [8]
Лечение атеросклероза
Следует отделять, с одной стороны, те мероприятия, которые направлены на профилактику атеросклероза и затормаживание темпов его развития/прогрессирования, и, с другой стороны — мероприятия по лечению заболеваний, в основе которых лежит атеросклеротическое поражение артерий.
Какой врач лечит атеросклероз сосудов
В зависимости от того, со стороны какого органа имеются симптомы, следует обратиться:
- к неврологу (головная боль, потеря чувствительности, слабость мышц);
- к кардиологу (боли в грудной клетки, одышка, изменение пульса или артериального давления);
- к сосудистому хирургу ( хроническая тазовая боль , онемение в конечностях).
Обратим ли атеросклероз сосудов
В наши дни пока еще нет возможности исправить те «поломки» на уровне генов, благодаря которым у некоторых людей ускоряется развитие атеросклероза. Поэтому с целью остановить или затормозить его развитие лечебные и профилактические воздействия при атеросклерозе направлены в основном на то, чтобы снизить негативное воздействие факторов риска атеросклероза, в том числе — добиться снижения уровня холестерина в крови, и прежде всего, того самого «плохого» холестерина липопротеинов низкой плотности. [4] Снижение уровня холестерина в крови и, самое главное, поддержание его на оптимальном уровне в течение многих лет способно остановить прогрессирование атеросклероза и даже отчасти обратить его вспять. [9] Эти мероприятия проводятся как в рамках оздоровления образа жизни, так и в виде медикаментозного лечения. Впрочем, большинство людей обычно не готово к серьезным изменениям в своем образе жизни и больше уповают на какие-то внешние воздействия, которые над ними могли бы произвести врачи, либо на мероприятия в рамках самолечения. На этот счет существует огромное количество заблуждений и мифов, неэффективных якобы «лечебных» мер, препаратов и биодобавок.
Медикаментозное лечение атеросклероза
Из числа лекарственных препаратов с доказанной эффективностью, способных затормозить развитие и прогрессирование атеросклероза, а также в определенной мере вызвать обратное его развитие, наибольшую доказательную базу имеют статины [4] (аторвастатин, розувастатин, питавастатин, симвастатин). Статины не только снижают уровень общего холестерина и холестерина, содержащегося в липопротеинах низкой плотности, но и, благодаря этому, при длительном применении статины способны остановить или замедлить рост атеросклеротических бляшек, снизить риск инфаркта миокарда и инсульта, а также увеличить продолжительность жизни при заболеваниях, связанных с атеросклерозом. Для того, чтобы рассчитывать на такие эффекты, статины надо принимать в течение ряда лет и в правильных дозах, которые были установлены в тех клинических исследованиях, которые обнаружили положительные эффекты статинов.
Существуют и другие лекарственные препараты, которые улучшают биохимические показатели крови, отражающие липидный профиль, и благодаря этому снижают риск заболеваний и осложнений, связанных с атеросклерозом. Помимо статинов, это эзетимиб (эзетрол), препятствующий всасыванию пищевого холестерина в кишечнике, а также недавно появившиеся кумабы — антитела к обнаруженному в 2003 году ферменту, сокращенно называемому PCSK9 (эволокумаб и алирокумаб зарегистрированы в России). Упрощая, можно сказать, что этот фермент — PCSK9 — регулирует скорость поглощения холестерина, содержащегося в крови, клетками печени. [10] Правда, кумабы в настоящее время весьма дороги, но это единственный их недостаток. Существуют и другие группы лекарств, способные влиять на липидный профиль в сторону его улучшения, но их значение существенно меньше.
Оперативное лечение. Как подготовиться к операции
Главное перед операцией — это по возможности достигнуть компенсации тех серьёзных хронических заболеваний, которые имеются (сахарный диабет, хроническая обструктивная болезнь лёгких, хроническая сердечная недостаточность и др.). Это задача лечащего врача. Хотя в неотложных ситуациях операция проводится в срочном порядке по жизненным показаниям. За несколько дней до плановой операции лечащим врачом могут быть отменены некоторые лекарства, снижающие свёртываемость крови.
Диета
В основном, рекомендуется свести к минимуму продукты, которые содержат в больших количествах насыщенные жиры и трансжиры. Опознавательным признаком этих жиров является твёрдая консистенция при комнатной температуре.
Народные методы лечения атеросклероза
Ни красное вино, ни свиное сало, ни настойка чеснока, ни лазерное облучение крови, ни мониторная очистка кишечника, равно как и огромное количество других «лечебных» мер, не способны лечить атеросклеротическое поражение сосудов.
Прогноз. Профилактика
Для лечения и профилактики атеросклероза имеет значение воздействие на все основные причинные факторы (факторы риска) его развития:
- снижение артериального давления;
- оздоровление питания;
- прекращение курения;
- устранение ожирения и малоподвижности. [3]
В тех случаях, когда развитие атеросклероза достигает того этапа, при котором появляются клинические симптомы того или иного заболевания, связанного с атеросклерозом, начинают лечить само это заболевание, или точнее будет сказать, атеросклеротическое поражение того или иного органа: сердца, мозга, почек, нижних конечностей. Причем нередко это лечение может быть хирургическим. [11] Обычно такое лечение состоит в хирургических воздействиях, локально восстанавливающих проходимость пораженных атеросклерозом артерий. Например, при поражении сосудов сердца это может быть малотравматичная операция по установке в месте сужения специального внутрисосудистого каркаса — стента, которая проводится через прокол в сосуде, а может быть и «большая» операция коронарного шунтирования со вскрытием грудной клетки и наложением путей обходного кровотока в сердце — шунтов. При этом атеросклероз как системное заболевание остается, и хирургическое лечение никоим образом не отменяет необходимость лечить его — прежде всего, корректируя факторы риска, среди которых крайне важным является нарушенное соотношение фракций липопротеинов, содержащих холестерин.
Атеросклероз
Для многих не секрет, что употребление продуктов, богатых холестерином, негативно сказывается на здоровье. В этой статье мы рассказываем, почему это так, и как холестерин становится причиной ишемической болезни сердца и инфаркта.
Что такое атеросклероз
Атеросклероз — распространенное заболеваний артерий, при котором сосуды теряют эластичность, а на их стенках откладываются липидные фракции (холестериновые бляшки). По мере прогрессирования заболевания размер бляшек увеличивается, структура этих бляшек может меняться, а просвет сосуда становится меньше. Это приводит к нарушению кровотока, а в дальнейшем — инфаркту органа, который снабжается кровью.
Атеросклероз характерен для всех типов артерий, в том числе — аорты, коронарных артерий, сонных, а также артерий конечностей и других. Наиболее распространенные последствия атеросклероза — это ишемическая болезнь сердца и инфаркт миокарда. На фоне атеросклеротического поражения сосудов также могут развиваться: почечная недостаточность, инсульты, гангрена конечностей и другие патологии.
Важно: плохой и хороший холестерин. Под холестериновыми бляшками понимают «плохой» холестерин. Это липопротеины низкой плотности (ЛПНП), в которых много жиров, но мало белка. «Хорошим» холестерином считают липопротеины высокой плотности (ЛПВП), который не представляет опасности для сосудов. Холестерин — жизненно важный компонент, входящий в состав клеточных мембран и ряда гормонов.
Различают несколько разновидностей атеросклероза в зависимости от происхождения и локализации. По первому параметру атеросклероз бывает:
- Гемодинамический — развивается на фоне сосудистых патологий, в том числе и артериальной гипертензии. Воспалительные процессы на стенках сосудов притягивают клетки иммунной системы и жировые фракции. Так образуются бляшки, которые со временем увеличиваются в размерах.
- Метаболический — возникает при нарушениях метаболизма, когда в крови циркулирует избыточное количество ЛПНП. Точные механизмы появления атеросклеротических бляшек на фоне метаболических нарушений пока неизвестны. Неблагоприятными факторами в данном случае являются ожирение, сахарный диабет, чрезмерное употребление простых углеводов и гиподинамия.
- Смешанный — развивается на фоне гемодинамических и метаболических нарушений. Установлено, что в большинстве случаев у пациентов речь идет именно о смешанном атеросклерозе, когда метаболические изменения приводят к гемодинамическим, а те в свою очередь еще сильнее ухудшают обменные процессы.
В зависимости от локализации атеросклероз бывает следующих видов:
- аорты;
- коронарных сосудов;
- сосудов нижних конечностей;
- сосудов головного мозга;
- сосудов почек, печени, поджелудочной железы;
- других сосудов.
Существует еще одна классификация заболевания — по степени развития патологии. Здесь выделяют четыре этапа:
I этап — бессимптомный или доклинический. Выявить атеросклеротические изменения можно только при помощи специальных диагностических инструментов.
II этап — ишемический. Просвет артерий сужается, из-за чего органы, снабжаемые кровью, недополучают питательные вещества и кислород. Наиболее заметны ишемические проявления при атеросклерозе коронарных артерий и артерий головного мозга.
III этап — тромбонекротический. В местах скопления холестериновых бляшек образуются сгустки крови — тромбы. Опасность тромба в том, что он может оторваться от стенки артерии, а затем с током крови закупорить сосуды с меньшим диаметром. Полная закупорка сосуда приводит к некротическим изменениям, что требует немедленного медицинского вмешательства.
IV этап — склеротический. Это терминальный период атеросклероза, на котором пораженная область сосуда заменяется рубцом. Артерия теряет эластичность и не в состоянии выполнять свои функции по обеспечению равномерного тока крови.
Кто в группе риска
Атеросклеротическим изменениям сосудов в той или иной степени подвержены все люди. Все зависит от того, когда атеросклероз приведет к серьезным осложнениям — в 40 лет или в 80. Рассмотрим основные группы людей, которые рискуют встретиться с этой проблемой раньше остальных:
- Люди с артериальной гипертензией. Повышенное давление — повреждающий фактор для сосудов. При повреждении развивается воспалительный процесс, являющийся основным триггером для появления холестериновых бляшек.
- Люди с заболеваниями обмена веществ. Нарушения липидного обмена, сахарный диабет, а также гормональные нарушения являются факторами риска развития атеросклероза.
- Люди, страдающие от ожирения. Этот фактор в совокупности с неправильным питанием — один из основных в развитии атеросклероза.
- Люди, ведущие малоподвижный образ жизни. Гиподинамия ухудшает ток крови, а также способствует развитию застойных явлений.
- Другие факторы. Развитию атеросклероза также способствуют инфекционные заболевания (источники воспаления), неправильное питание, стрессы, наследственные факторы, а также повышенная вязкость крови.
Важно: атеросклероз и холестерин. До конца прошлого века врачи полагали, что между употреблением животной пищи (в которой содержится холестерин) и атеросклерозом существует прямая связь. Считалось, что чем больше употреблять холестерина, тем выше вероятность болезни. Однако для развития атеросклероза одного лишь холестерина недостаточно. Если стенки артерий не повреждены, то сколько бы холестерина не циркулировало в крови, атеросклероза не будет. Кроме того, основное количество холестерина синтезируется в печени, поэтому привнесенный извне холестерин практически не оказывает негативного влияния.
Причины атеросклероза
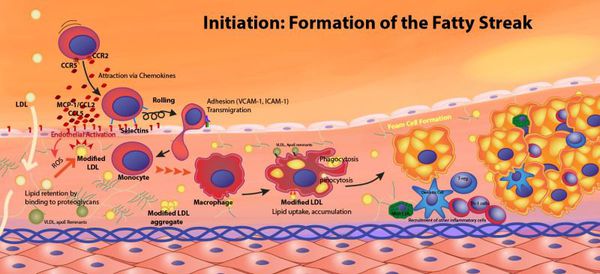
До сих пор точные причины развития атеросклероза неизвестны. Накопленные на сегодняшний день сведения о заболевании показывают, что главная причина атеросклероза — это повреждение внутренней стенки сосуда, например, при высоком давлении. Косвенным подтверждением этой теории является тот факт, что чаще всего атеросклеротические изменения затрагивают места разветвления артерий, куда приходится максимальное давление крови.
При повреждении стенок сосудов развивается воспалительный процесс. Кроме того, усиленный поток крови при повышенном давлении способствует продукции в стенках сосудов молекул адгезии. Они притягивают на себя иммунные клетки, в частности, макрофаги. Со временем макрофаги накапливают в себе окисленные липопротеины и образуют пенистые клетки. Так формируются жировые полоски на стенке артерии, которые затем трансформируются в бляшки.
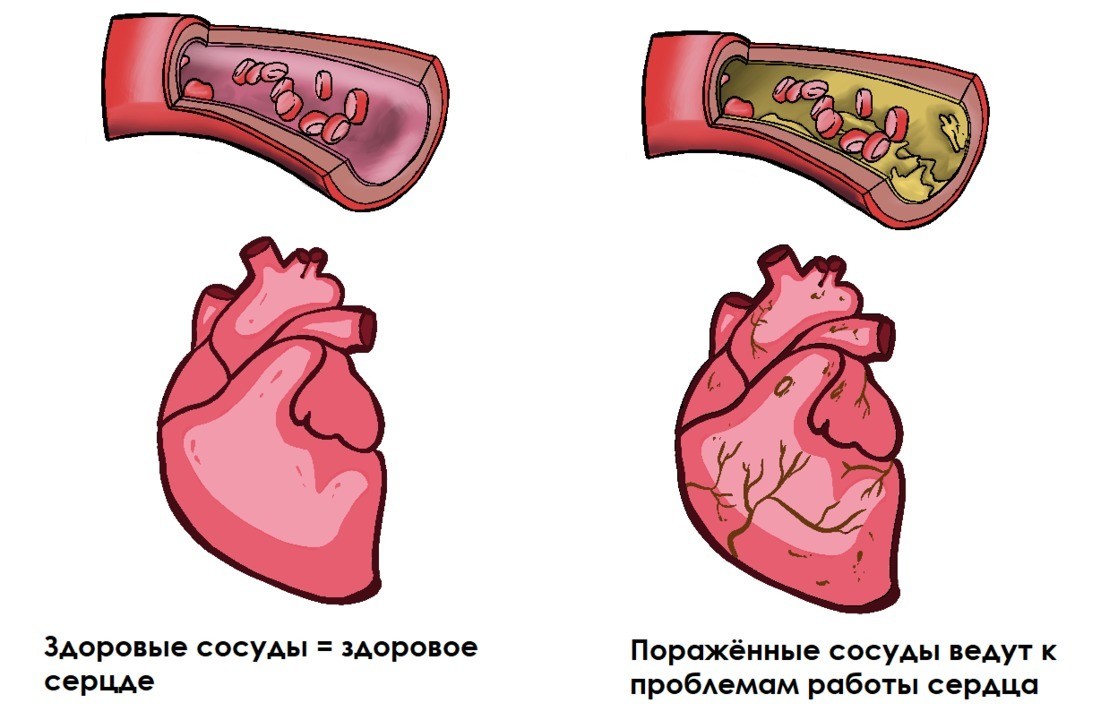
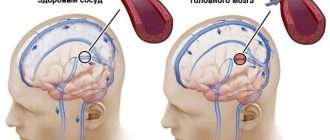
Рисунок 1. Как состояние сосудов отражается на здоровье сердца. Источник: МедПортал
Поэтому одним из наиболее серьезных факторов развития атеросклероза является артериальная гипертензия. При наличии нарушения липидного обмена, это почти всегда приводит к атеросклерозу.
Важно: атеросклероз и мясо. Казалось бы, с понимаем того, что экзогенный холестерин не несет опасности сосудам, мясная пища должна быть реабилитирована. Но не все так просто. Если посмотреть на статистику, то вегетарианцы болезнями сердца и сосудов болеют значительно реже. Согласно последним исследованиям, причина этого может крыться в ТМАО. Такой аббревиатурой называют вещество триметиламиноксид. Причем тут мясо? В мясе содержится много карнитина, который очень нравится кишечным бактериям. В бактериях карнитин превращается в триметиламин (ТМА), который уже в печени окисляется до триметиламиноксида (ТМАО). В настоящее время ТМАО рассматривается как один из факторов развития атеросклероза, инсульта и других сердечно-сосудистых заболеваний. При этом точный механизм развития атеросклероза под воздействием ТМАО пока остается непонятным.
Механизм развития болезни
Рассмотрим подробнее механизмы и три этапа развития атеросклероза, с чего все начинается и чем заканчивается.
Первый этап
Изначально на внутренних стенках артерий образуются жировые полоски и пятна. Из-за воспалительного процесса артериальная стенка отекает, становится рыхлой и притягивает все больше липидных фракций.
Второй этап
Из соединительной ткани и липидов образуются атеросклеротические бляшки. На этом этапе бляшки еще мягкие, поэтому при сильном токе крови они могут разрываться и закупоривать более мелкие сосуды.
Третий этап
На последнем этапе в бляшках скапливается кальций, что делает их тверже.
До сих пор, относительно механизмов развития атеросклероза ведутся дискуссии. Предполагается, что появление атеросклеротических бляшек также связано и с некоторыми инфекциями. Также рассматривают и роль мутаций, при которых стенки артерий становятся более уязвимыми перед повреждающими факторами.
Симптомы атеросклероза
Поскольку атеросклероз поражает различные артерии, то и симптоматика зависит от локализации поражения. При поражении сосудов, питающих сердце, развивается ишемическая болезнь сердца; при атеросклерозе почечных сосудов — почечная недостаточность и так далее. Рассмотрим подробнее симптомы атеросклероза разных артерий.
Атеросклероз сосудов сердца
При поражении атеросклерозом аорты и коронарных артерий на начальных этапах заболевания симптомов у больного нет. Со временем возникают проявления, напоминающие стенокардию. Для атеросклероза сердца характерны боль и ощущение сдавливания в области груди. Боль может распространяться на левую руку и в область под левой лопаткой. Приступ стенокардии в большинстве случаев длится недолго, но в данной случае такие боли могут беспокоить больного часами.
У человека может быть увеличен размер левого желудочка сердца. Это связано с тем, что при атеросклеротическом поражении сердечных сосудов затрудняется ток крови в сердце. Это приводит к переполнению левого желудочка. В таких условиях стенки желудочка начинают растягиваться и утолщаться, поскольку им приходится выполнять дополнительную работу по прокачке крови. Подобные изменения на начальных стадиях хорошо поддаются терапии, поэтому крайне важно как можно раньше обратиться к врачу и начать лечение.
Атеросклероз брюшных артерий
Брюшные артерии питают кровью внутренние органы, располагающиеся в этой области, главным образом, органы ЖКТ. Поэтому при атеросклеротическом поражении сосудов брюшной области у больного возникают жалобы на нарушение пищеварения.
Одним из первых симптомов при атеросклерозе брюшных артерий является боль в животе, тошнота и рвота. Как правило, это затяжные боли, которые могут беспокоить человека о по несколько часов. Как правило, болевые ощущения затрагивают область пупка и верхних отделов живота.
Ухудшение кровоснабжения органов пищеварительного тракта также приводят к вздутию, запорам или диарее. На поздних стадиях атеросклероза брюшных артерий больного часто беспокоит рвота с остатками непереваренной пищи. В тяжелых случаях терминальных стадий атеросклероза возникают некротические изменения тканей кишечника.
Атеросклероз сосудов нижних конечностей
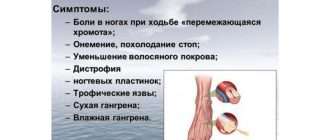
Как и атеросклероз сердечных артерий, атеросклероз сосудов нижних конечностей — достаточно распространенное явление. Эта болезнь может не проявляться годами, а при прогрессировании патологии у человека появляется боль в ногах. На первых этапах боль возникает при прохождении длительных расстояний. Однако, чем больше закупориваются сосуды ног, тем меньшее расстояние может пройти больной без передышки.
Еще одним косвенным признаком атеросклеротического изменения сосудов нижних конечностей является частичная потеря волосяного покрова на ногах. Происходит это из-за ухудшения кровоснабжения. Также возникают и проблемы с ногтями и кожей.
Опасность атеросклероза нижних конечностей, прежде всего, в трофических нарушениях конечности. Если болезнь не лечить, то со временем возрастает риск появления трофических язв и некротических изменений. В запущенных случаях при атеросклерозе нижних конечностей развивается гангрена, при которой показана ампутация.
Атеросклероз сосудов головного мозга
При атеросклеротическом поражении сосудов, питающих головной мозг, у больного на первом этапе возникают симптомы кислородного голодания мозга. В первую очередь беспокоят головные боли и головокружения. Кроме того, ухудшается концентрация внимания и память. Человек становится более рассеянным и вялым.
При прогрессировании болезни часто начинает беспокоить тошнота, иногда рвота. Из-за нехватки кислорода в головном мозге возможно чувство онемения конечностей. При дальнейшей закупорке сосуда возрастает риск ишемического инсульта, при котором отмирает часть ткани мозга.
Когда обратиться к врачу
При подозрении на атеросклероз из-за наличия в семейном анамнезе сердечно-сосудистых заболеваний, лучше всего будет записаться к врачу, чтобы проверить уровень холестерина.
Врач захочет узнать, был ли в семейном анамнезе люди с повышенным уровнем холестерина, высоким давлением или другими заболеваниями сердца. Также важно сообщить врачу об образе жизни, пищевых привычках, употреблении табака. Помимо этого врачу понадобится информация о том, проходил ли человек тест на холестерин раньше.
Осложнения атеросклероза
В зависимости от пораженных атеросклерозом сосудов у пациента могут развиться следующие осложнения:
- ишемическая болезнь сердца и инфаркт миокарда;
- ишемический инсульт;
- сбои в работе ЖКТ;
- образование тромба;
- аневризма аорты;
- нарушение в работе почек;
- трофические язвы и гангрена конечности;
- другие осложнения.
Диагностика
Диагностика при атеросклерозе включает проведение ряда процедур:
- Осмотр пациента и сбор анамнеза. На первом этапе врач изучает жалобы человека, осматривает кожу (при атеросклерозе она, как правило, бледная), а также прослушивает сердце и измеряет артериальное давление.
- Анализы крови (общий и биохимический). При атеросклерозе у больного может быть повышен сахар, белок, холестерин и некоторые другие показатели. По анализу крови также можно предположить, какие именно артерии поражены атеросклерозом.
- Анализы мочи. Изменения состава мочи особенно заметны при атеросклерозе почечных сосудов.
- Инструментальная диагностика. В зависимости от локализации атеросклеротического поражения, пациенту могут проводить электрокардиограмму, эхокардиографию (УЗИ сердца), фонокардиограмму, ангиографию сосудов нижних конечностей, магнитно-резонансную томографию и другие виды исследований.
После проведения исследований лечащий врач устанавливает точный диагноз и составляет схему лечения.
Особенности лечения

Источник: Yapanda/Depositphotos
Атеросклероз — болезнь, лечение которой не ограничивается одним лишь медицинским вмешательством. Важное значение в лечении заболевания занимает модификация образа жизни. Пациенты должны придерживаться принципов правильного питания и отказаться от вредных привычек. Неотъемлемой частью жизни должны стать ь регулярные физические нагрузки. Их уровень подбирает врач исходя из возраста пациента и общего состояния здоровья. Как правило, это прогулки с постепенным увеличением времени и интенсивности ходьбы.
Для замедления патологического процесса пациенту при атеросклерозе назначают следующие виды лекарств:
- Статины — препараты, снижающие уровень холестерина в крови.
- Секвестранты желчных кислот — препараты, угнетающие выработку желчных кислот. При нехватке желчных кислот намного быстрее утилизируется холестерин.
- Фибраты — препараты, уменьшающие продукцию жиров.
- Сосудорасширяющие препараты. К таким относятся, например, производные никотиновой кислоты. При расширении сосудов кровь легче продвигается по пораженным атеросклерозом сосудам.
В большинстве случаев изменения образа жизни и медикаментозной терапии достаточно для улучшения состояния больного и остановки патологического процесса. Однако в запущенных случаях, при слишком тяжелых изменениях в сосудах и органах, которые они снабжают кровью, пациенту показано хирургическое вмешательство. Основные виды операций при атеросклерозе:
- Шунтирование — создание дополнительных сосудов (шунтов) для обеспечения нормального тока крови.
- Ангиопластика — малоинвазивная операция, при которой в артерию вводится катетер с баллоном на конце. При достижении пораженного участка баллон открывают, что позволяет расширить участок артерии. Затем на это место устанавливают стент — металлическую сетчатую трубку, которая позволяет беспрепятственно продвигаться крови по сосуду.
В лечении атеросклероза крайне важно и лечение сопутствующих заболеваний, так как сахарный диабет, артериальная гипертензия, болезни почек и других.
Диета при атеросклерозе
Диета при атеросклерозе должна удовлетворять следующие принципы:
- Ограничение насыщенных жиров. Человеку рекомендуется уменьшить количество потребляемых животных жиров. Лучше отказаться от жареного мяса, поскольку при жарке происходит изомеризация жиров. Из-за этого в жареном мясе увеличивается доля трансжиров, а от них желательно полностью отказаться.
- Больше овощей и фруктов. Ешьте больше растительной пищи, поскольку в ней содержится клетчатка, которая нормализует уровень сахара и липидов в крови, а также улучшит пищеварение.
- Ограничение соли и сахара. Чрезмерное потребление простых углеводов (сахар, сладости, сладкие напитки, в том числе и натуральный сок) способствует ожирению и нарушению обмена веществ. А слишком большое количество соли в рационе увеличивает риск возникновения сердечно-сосудистых заболеваний в целом.
Крайне важно соблюдать правила пищевого поведения. Никогда не переедайте, ешьте медленно и тщательно пережевывайте пищу. Относительно количества приемов пищи — проконсультируйтесь со своим врачом. Для некоторых пациентов достаточно 2-3 приема пищи в день, а некоторым нужно дробное питание — до 4-6 раз маленькими порциями.
Прогнозы при атеросклерозе
В настоящее время полностью избавиться от атеросклероза невозможно. Пока еще не разработаны такие препараты, которые бы позволили полностью избавиться от бляшек, а самое главное — восстановить стенки сосудов. Поэтому прогнозы при атеросклерозе зависят от того, на какой стадии заболевания пациент обратился к врачу. Если это ранние стадии, то прогноз благоприятный при соблюдении всех рекомендаций врача, особенно касающихся изменения образа жизни.
Профилактика атеросклероза
Профилактические мероприятия в отношении атеросклероза сводятся к соблюдению следующих рекомендаций:
- Соблюдение принципов здорового и сбалансированного питания. Отказ от чрезмерного употребление сахара, соли и жирной пищи.
- Физическая активность минимум 150 минут в неделю.
- Нормализация веса.
- Отказ от вредных привычек (курения, злоупотребления спиртными напитками).
- Контроль психического здоровья и избегание стрессов.
Заключение
Атеросклероз намного легче предупредить, чем лечить. Если с раннего возраста вести здоровый образ жизни, то вероятность атеросклероза и сопутствующих проблем существенно снижается. Так можно защитить свой организм от целого ряда заболеваний, поскольку работы всех органов и систем во многом зависит от состояния сосудов.
Болезни сосудов

К болезням сосудов относят заболевания лимфатических сосудов и вен, которые сопровождаются их воспалением или же закупоркой. В отдельную группу заболеваний входят артериовенозные мальформации: так называют патологические и чаще всего врожденные сообщения между венами и артериями.
При поражении сосудов в питаемых ими областях существенно нарушается кровообращение, возникает дефицит питательных веществ и кислорода. Это и определяет тяжесть болезни, а также ее основные проявления.
Обычно нарушение нормального состояния сосудов – прямое следствие неправильного образа жизни и множества различных заболеваний, включая эндокринные расстройства и патологии сердечно-сосудистой системы. Все эти болезни могут долго оставаться незамеченными, постепенно прогрессируя. При их прогрессе постепенно начинаются существенные расстройства кровообращения, которые могут привести к необходимости операции и даже к инвалидности.

Симптомы болезней сосудов
У поражения периферических сосудов есть множество разнообразных симптомов. Однако на начальных стадиях болезни они обычно неспецифичны и часто приписываются физической перегрузке или же неврологическим расстройствам. Особенно часто это происходит в случае с сосудистыми заболеваниями нижних конечностей. Когда поражаются сосуды, которые питают мозг и внутренние органы, это приводит к серьезным нарушениям их работы.
При поражении сосудов конечностей пациент предъявляет жалобы на:
- судороги (как длительные, которые сопровождаются сильными болями, так и отдельные спастические подергивания);
- онемение, а также покалывание разной степени интенсивности в разных местах;
- слабость в конечностях;
- кожа становится сухой и тонкой;
- хромота, которая возникает периодически;
- на конечностях появляется сетка, состоящая из сосудистых звездочек, расширенных мелких сосудов или же заметных сосудистых стволов;
- нарушается рост ногтей и волос;
- на коже появляются темно-коричневые пятна, уплотнения, язвы.

Кто в группе риска?
Больше всего рискуют получить сосудистые заболевания те, кто ведет неправильный образ жизни, а также те, у кого есть предрасположенность к ним от рождения.
Существуют общие факторы риска поражения сосудов, в число которых входит:
- курение – оно является одним из основных факторов риска;
- мужской пол;
- частые и сильные стрессы;
- редкая физическая активность;
- работа, которая связана с подъемом тяжестей, долгим стоянием на ногах или пребыванием в одной позе;
- переохлаждение;
- избыток веса;
- много соли и жиров в пище;
- диабет;
- высокий уровень холестерина;
- повышенное кровяное давление.
Диагностика заболеваний сосудов
Специалисты ставят диагноз, основываясь на истории болезни, ее проявлениях и результатах различных исследований. Сейчас для диагностики сосудистых заболеваний используется УЗИ сосудов с допплеровским усилением. При лабораторных исследованиях специалисты уделяют особое внимание исследованию показателей свертывающей системы крови – коагулограмма, поскольку самые сильные осложнения патологии сосудов влекут за собой риск повышенного тромбообразования.
Лабораторные исследования, которые используются для диагностики сосудистых заболеваний:
- , СОЭ;
- общий анализ мочи;
- АЧТВ;
- D-димер; ;
- антитромбин III;
- белок общий, мочевина, креатинин и калий в сыворотке;
- креатинин в суточной моче;
- ревматоидный фактор; ;
- С-реактивный белок;
- ренин;
- диагностика антифосфолипидного синдрома;
- гомоцистеин.
Лечение болезней сосудов
Специалисты лечат заболевания периферических сосудов, опираясь на степень выраженности их клинических проявлений и тип их повреждения (закупорка, воспаление). Врач на консультации в обязательном порядке включит в лечебный план рекомендации по правильному питанию и здоровому образу жизни, позволяющие на ранних этапах замедлить развитие многих разных болезней.
В лечение сосудистых заболеваний входит:
- назначение пациенту медикаментов. Опираясь на результаты обследования, врач выбирает одну из конкретных схем терапии, устанавливает дозу препаратов и определяет длительность их приема. В процессе лечения сосудистых заболеваний могут использоваться следующие лекарственные средства;
- медикаменты, которые влияют на уровень холестерина;
- противовоспалительные средства;
- препараты, позволяющие улучшить тканевой обмен и микроциркуляцию, спазмолитики;
- препараты с антиаритмической функцией, которые снижают артериальное давление;
- хирургические методы лечения.

Профилактика заболеваний сосудов
Профилактика сосудистых заболеваний – это уменьшение или полное исключение действия факторов риска, а также нормализация кровотока.
Источник https://probolezny.ru/ateroskleroz/
Источник https://medportal.ru/enc/vessels/atherosclerosis/atherosclerosis/
Источник https://www.labstori.ru/about/forpatients/book/bolezni-sosudov/