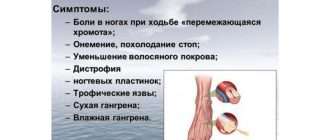
Симптомы и лечение атеросклероза сосудов верхних конечностей
Симптомы атеросклероза верхних конечностей встречаются крайне редко. Нарушение обмена липидов и отложение бляшек является диффузным процессом и обычно поражает все артерии. Явные проявления данной патологии в первую очередь отражаются на состоянии сердца и головного мозга. В исключительных случаях на первое место выходят признаки нарушения кровотока в руках.
Какие сосуды поражаются
Атеросклеротические бляшки чаще всего локализуются в области подключичной артерии. Этот парный сосуд выходит из аорты и питает голову, сердце и руки. По статистике, в 2 % случаев отмечается нарушение кровотока с обеих сторон. Чаще всего такое явление наблюдается слева. Сужение просвета приводит к появлению ретроградного оттока с развитием «синдрома обкрадывания» и сопровождается онемением рук и вертебробазилярными отклонениями. Гораздо реже встречается отдельная закупорка мелких сосудов в области предплечья, запястья и кисти.
Важно! Частично кислород и питательные вещества в верхние конечности поступают из брахиоцефального ствола, но при нарушении тока крови в нем на первое место выходит неврологическая симптоматика.
Симптомы и признаки
Атеросклероз верхних конечностей проявляет себя неспецифической симптоматикой, которая зависит от стадии патологии:
- На первых порах частичное замедление кровотока проявляется слабо или не замечается пациентом. Иногда человек ощущает зябкость в пальцах руки на стороне поражения, хуже переносит холод.
- Постепенно состояние ухудшается, появляется болезненность в дистальных отделах, преходящее нарушение чувствительности в виде зуда, ползания мурашек или жжения. Усиливается при нагрузке на больную конечность или во время сна.
- Когда просвет артерии закрывается более чем на 50 %, возникает облитерирующий атеросклероз, и рука замерзает даже при нормальной температуре. Неприятные ощущения нарастают и переходят от пальцев и кистей на область предплечья и приобретают постоянный характер, беспокоят как при нагрузке, так и в покое. Действия, требующие использования мелкой моторики, выполняются с большим трудом (застегивание пуговиц, письмо, завязывание шнурков). Ногти становятся тусклыми и ломаются, начинается выпадение волос, судорожные подергивания отдельных мышечных волокон.

- Последняя стадия проявляется язвами на руке, выраженным отеком и появлением участков некроза, кожа становится синюшной. Наблюдается полная утрата трудоспособности. Запущенная форма атеросклероза приводит к необходимости ампутации конечности или смерти больного в результате развития гангрены.
Совет врача: как заподозрить болезнь
Для того чтобы избежать операции, следует начинать лечение и профилактику прогрессирования атеросклероза верхних конечностей на ранних стадиях. Я хочу порекомендовать обращаться к врачу сразу, если возникает хотя бы один признак проблемы кровоснабжения в руке:
- боль и неприятные ощущения в пальцах и кистях, а также в области расположения сосуда;
- бледность кожи, потеря натурального цвета;
- при изменении давления разница на правой и левой руке составляет более чем 20 мм рт. ст.;
- появление судорог, которые усиливаются при физическом напряжении;
- повышенная чувствительность к холоду или перепаду температуры;
- ухудшение состояния ногтей и волосяного покрова на руке;
- нарушение чувствительности, зуд, жжение или ползание мурашек по коже;
- мышечная слабость в одной из конечностей;
- быстрая утомляемость при выполнении обычных действий, ранее не вызывающих затруднения.
Диагностика и обследования
Для диагностирования атеросклероза проводится опрос пациента. Обычно я выясняю, когда появились первые ощущения и изменения. Неврологические патологии часто сопровождаются похожими симптомами, но они чаще всего развиваются за более короткий промежуток времени.
С момента начала отложения холестерина на стенке сосуда и до появления признаков заболевания может пройти несколько лет, поэтому нужно понимать длительность развития патологии.
Кожа на пораженной конечности более бледная или синюшная по сравнению со здоровой рукой, холоднее на ощупь. На ней пульс прощупывается слабее, артериальное давление ниже. Просьба постоять в течение 3 минут, приподняв руку параллельно земле, для пациента практически невыполнима. Неврологические тесты выявляют снижение чувствительности.
Лабораторное исследование крови при атеросклерозе покажет увеличение уровня холестерина, триглицеридов и липопротеидов низкой плотности. Дополнительную помощь в диагностике оказывают инструментальные методики:
- Дуплексное сканирование. Оно не является высокоинформативным в данном случае, но может подтвердить присутствие «синдрома обкрадывания», то есть наличие обратного направления кровотока.
- МРТ или КТ. Предоставляют полную картину поражения с высокой точностью и используются для определения необходимости и метода хирургического лечения.
Методы лечения
Лечение атеросклероза сосудов верхних конечностей лучше всего начинать на ранней стадии. В этом случае может помочь медикаментозная терапия и соблюдение диеты с ограничением калорий и продуктов с холестерином. Полезными будут физические нагрузки, особенно дыхательные, динамические и статические упражнения, которые проводятся больной и здоровой рукой, прогулки на свежем воздухе. На последних стадиях реальную помощь может оказать только операция.
Медикаменты
Я обычно рекомендую к применению следующие группы лекарственных средств:
- статины – они снижают уровень холестерина за счет ингибирования его продукции в печени (Аторвастатин, Розувостатин, Симвастатин);
- дезагреганты и тромболитики для предупреждения образования кровяных сгустков и полной окклюзии места сужения артерии;
- сосудистые средства для улучшения кровотока и снятия спазма;
- анальгетики или местные новокаиновые блокады при выраженном болевом синдроме.
Когда нужна операция?
Восстановить просвет артерии помогает ангиопластика со стентированием. Для этого в пораженный сосуд направляется катетер с баллончиком, в котором находится специальное прочное трубчатое приспособление, устанавливаемое в область сужения, оно укрепляет стенку и не позволяет ей спадаться. Цена в Москве на данную операцию составляет от 55 до 150 тыс. руб., при этом стоимость стента оговаривается отдельно.

Патогенетически обоснованной операцией является эндартерэктомия, когда производится удаление бляшки с той частью внутренней оболочки сосуда, где она расположена. Стоимость вмешательства составляет в разных клиниках столицы от 49 до 140 тыс. руб.
Принцип проведения этой процедуры хорошо виден на фото:

Шунтирование предполагает установку обходного пути для нормализации кровотока. Чаще всего проводится на венечных артериях, но нередко используется для устранения ишемии на периферии. Цена такой операции может варьироваться от 14 до 21 тыс. руб.
Любая операция при атеросклерозе не устраняет причины заболевания. Если не принимать препараты для снижения холестерина, продолжать злоупотреблять курением и жирной пищей, возможно появление новых участков с нарушением кровотока.
Случай из практики: почему оперироваться нужно вовремя
Хочу рассказать интересный случай из моей практики. Мужчина 56 лет пришел с жалобами на похолодание в левой руке, боли и жжение в области предплечья, головокружение, обморочные состояния. При осмотре наблюдались признаки атрофии, посинение кожи, нарушение структуры ногтей и отсутствие волосяного покрова. Пульс слабый на обеих конечностях, слева – нитевидный, давление на пораженной руке на 30 единиц ниже.
После осмотра и опроса выяснилось, что больному год назад был поставлен диагноз атеросклероза подключичной артерии, и прописаны препараты, которые он принимал недолго. В это же время была рекомендована операция для восстановления кровотока (стентирование), от которой он отказался. Результатом стала атрофия мышц руки. В настоящий момент пациент проходит подготовку к хирургическому лечению во избежание некроза и ампутации.
Для подготовки материала использовались следующие источники информации.
Заболевания сосудов верхних конечностей — лечение в Израиле
Заболевания сосудов верхних конечностей — это состояния, при которых кровоток в артериях, идущих от грудной клетки к верхним конечностям, нарушен вследствие их сужения или закупорки.
Болезни сосудов верхних конечностей – это относительно редкая форма заболеваний артерий.
Обычно они возникают постепенно и прогрессируют в течение определенного периода времени. В начальных стадиях пациент может не отмечать каких-либо симптомов. По мере развития и прогрессирования процесса у больного могут появиться боли в руках при физической активности. В конце концов, если не прибегнуть к лечению, то могут появиться язвочки и даже гангрена в области пальцев. Гангрена – это омертвение тканей, возникающее при отсутствии кровотока.
Как и другие заболевания артерий, болезни сосудов верхних конечностей могут быть вызваны атеросклерозом. В норме просвет аорты и артерий гладкий и равномерный. Однако с возрастом, а также при некоторых заболеваниях, например, атеросклерозе, сахарном диабете, на стенках артерий появляются жировые отложения – атеросклеротические бляшки. Они состоят из холестерина, кальция и фиброзной ткани. Чем больше появляется бляшек на стенках артерий и аорты, тем больше они сужают просвет и тем сильнее ухудшают кровоток. Этот процесс называется атеросклероз. В конце концов происходит сужение просвета артерий до такой степени, что кровоток по ним уже не может нормально осуществляться.
Причины заболеваний сосудов верхних конечностей
Атеросклероз – это главная причина заболеваний сосудов верхних конечностей.
- Болезнь Бюргера – воспаление мелких кровеносных сосудов и нервов в области кистей и стоп, возникающее чаще у курильщиков.
- Болезнь Такаясу – аутоиммунное заболевание, чаще поражает азиаток. Аутоиммунное означает, что иммунная система пациента начинает бороться против своего организма.
- Болезнь Рейно – состояние, когда отмечается высокая чувствительность пальцев рук к холоду.
- Так называемы системные коллагенозы – красная волчанка, склеродермия и ревматоидный артрит
- Эмболия, когда кровяной сгусток из сердца попадает в артерии руки и происходит их закупорка
- В редких случаях причинами болезней сосудов верхних конечностей могут быть отморожения, радиация при лечении рака груди, повторяющаяся травматизация.
К факторам риска заболеваний сосудов верхних конечностей относятся курение и возраст старше 60 лет, повышенный уровень холестерина и кровяного давления.
Симптомы заболеваний сосудов верхних конечностей
В самом начале заболевания могут отмечаться боли, судороги и утомляемость в руках при физической нагрузке, непостоянное ощущение онемения в пальцах. Кожа пальцев и кистей при этом может быть бледной и холодной на ощупь. Чаще всего данные симптомы появляются, когда пациент имеет дело с холодной водой.
Иногда могут быть тяжесть в руках, ощущение слабости, утомляемости. Волосяной покров становится редким. Ногти утолщаются.
Со временем просвет артерий верхних конечностей сужается больше, и кровоток нарушается сильнее. Боли в пальцах и кистях становятся постоянными или проявляются при малейшей нагрузке, кожа пальцев холодная. Пульс на лучевых артериях (место на запястье, где обычно ощупывается пульс.) ослаблен либо не прощупывается.
Диагностика заболеваний сосудов верхних конечностей в клинике Ихилов (Сураски)
Диагностика заболеваний сосудов верхних конечностей начинается с общего исследования состояния здоровья пациента.
Врач расспрашивает о том, как началось заболевание, как оно прогрессировало, жалобы, наличие вредных привычек.
Обязательно проводится измерение артериального давления и биохимические анализы крови.
Врач также проводит определение пульса на определенных местах ног: это позади лодыжек и на стопе, в подколенной ямке и на бедре. Врач не просто определяет частоту пульса, но и его качество.
Кроме того, врач проводит специальные пробы для определения характера кровотока в нижних конечностях.
Сегментарное измерение кровяного давления, то есть в разных местах руки
Рентгенография грудной клетки
Ультразвуковая допплерография – неинвазивный метод диагностики заболевание сосудов (артерий или вен) с помощью ультразвука. Метод основан на физическом феномене Допплера и применяется с целью выявления уровня сужения или закупорки сосудов
Дуплексное ультразвуковое сканирование — также один из методов диагностики заболевание сосудов (артерий или вен) с помощью ультразвука, но с более широкими возможностями
Компьютерная аксиальная томография
Лечение заболеваний сосудов верхних конечностей в клинике Ихилов (Сураски)
Лечение заболевания зависит от причины, места и объема закупорки.
При повышенном кровяном давлении назначаются препараты, снижающие его.
При болезни Бюргера наиболее значимым моментом является отказ от курения.
Кроме того, используется такой метод лечения, как симпатическая блокада. Он заключается в том, что в место нервного узла, относящегося к нервному сплетению верхней конечности, вводится обезболивающее вещество. Это делается с целью блокады проведения нервных импульсов от руки к мозгу. Если данная процедура помогает облегчить пациенту боль. То врач может порекомендовать такой метод, как симпатэктомия – операция, заключающаяся в удалении симпатического узла. Результатом этой процедуры служит снятие спазма артерий.
При поражении крупных сосудов верхней конечности врач может порекомендовать ангиопластику. Метод ангиопластики заключается в том, что через маленький разрез в артерию вводится катетер с надувающимся баллончиком на конце. Процедура проводится под постоянным контролем с помощью рентгеновского монитора. Кончик катетера подводится к месту сужения и баллончик надувается. При этом суженное место расширяется. Часто эта процедура сочетается с методом стентирования, когда с помощью надувшегося баллончика устанавливается стент – проволочное устройство цилиндрической формы, выполняющее роль каркаса.
При более тяжелых поражениях артерий может быть выполнена эндартерэктомия либо шунтирование.
Эндартерэктомия – это вскрытие просвета артерии и удаление атероматозной бляшки вместе с внутренней стенкой артерии. Эта техника применяется только при локальных аорты или подвздошных артерий. Существуют открытый, полуоткрытый и закрытый способы данной операции.
Шунтирование – метод, заключающийся в том, что в обход суженного участка пораженной артерии подшивается сосуд – так называемый шунт.
Профилактика болезней сосудов включает в себя отказ от курения, нормализация избыточного веса, соблюдение безхолестериновой диеты и занятие физическими упражнениями.
(495) 506-61-01 — срочная организация лечения в Израиле
| Ангиография — исследование сосудов в Израиле |
| Церебральная ангиография — исследование сосудов в Израиле |
| Коронарная ангиография — исследование сосудов в Израиле |
| Вентрикулография — исследование сосудов в Израиле |
| Ангиография — исследование сосудов в Израиле |
| Ангиография сосудов конечностей — исследование сосудов в Израиле |
| Флебография — исследование сосудов в Израиле |
| Лимфография — исследование сосудов в Израиле |
| Висцеральная ангиография — исследование сосудов в Израиле |
| Ангиопульмонография — исследование сосудов в Израиле |
| Ангиография сетчатки — исследование сосудов в Израиле |
| КТ-ангиография — исследование сосудов в Израиле |
| Магнитно-резонансная ангиография — исследование сосудов в Израиле |
| Дуплексное ультразвуковое сканирование — исследование сосудов в Израиле |
| Стентирование — сосудистая хирургия в Израиле |
| Ангиопластика — сосудистая хирургия в Израиле |
| Коронарная ангиопластика — сосудистая хирургия в Израиле |
| Аортокоронарное шунтирование — сосудистая хирургия в Израиле |
| Болезни сосудов — заболевания периферических сосудов |
| Заболевания сосудов нижних конечностей — лечение в Израиле |
| Заболевания сосудов верхних конечностей — лечение в Израиле |
| Тромбоэмболия лёгочной артерии — лечение в клинике Ихилов |
| Окклюзионные заболевания аорты и подвздошных артерий — лечение в Израиле |
| Болезни сонных артерий — лечение в клинике Ихилов |
| Каротидная эндартерэктомия — сосудистая хирургия в Израиле |
| Каротидное стентирование — сосудистая хирургия в Израиле |
| Коронарная катетеризация — сосудистая хирургия в Израиле |
| Аневризма брюшного отдела аорты — лечение в Израиле |
| Аневризма грудного отдела аорты — лечение в Израиле |
| Аневризма периферических сосудов — лечение в Израиле |
| Синдром верхней апертуры грудной клетки — лечение в Израиле |
| Мезентериальная ишемия — лечение в клинике Ихилов |
| Гиперлипидемия — лечение в клинике Ихилов |
| Лимфедема — лечение в клинике Ихилов |
| Осложнения при сахарном диабете — лечение в клинике Ихилов |
| Реноваскулярные заболевания — лечение в клинике Ихилов |
| Тромболитическая терапия — лечение сосудов в Израиле |
| Гемодиализ — сосудистая хирургия в Израиле |
.jpg)
Кардиохирургия в клинике Ихилов
В центре кардиохирургии госпиталя Сураски (Ихилов) проводятся все виды кардиохирургического лечения как у детей. так и у взрослых. Подробнее
.jpg)
Онкологический центр Ихилов
Онкологический центр при Тель-Авивском медцентре им. Сураски (Ихилов) функционирует с 2005-го года и является в настоящее ведущим среди подобных учреждений во всем Израиле. Команда опытнейших, высококвалифицированных специалистов, имеющих за плечами не менее, чем 20-летний стаж работы, под руководством всемирно известного профессора онкологии Моше Инбара добивается хороших результатов в лечении даже самой сложной, тяжелой онкопатологии. Подробнее
.jpg)
Департамент нейрохирургии медицинского центра Ихилов
Основано это отделение было еще в 1964-м году для оказания специализированной нейрохирургической помощи как израильтянам, так и иностранным пациентам. Ежегодно здесь проводится более 2,5 тысяч нейрохирургических операций у детей и взрослых. Руководит отделением нейрохирург с мировым именем — проф. Цви Рам. Подробнее
Синдром Рейно — симптомы и лечение
Что такое синдром Рейно? Причины возникновения, диагностику и методы лечения разберем в статье доктора Бабинцевой Марины Юрьевны, ревматолога со стажем в 29 лет.
Над статьей доктора Бабинцевой Марины Юрьевны работали литературный редактор Юлия Липовская , научный редактор Елена Беляева и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Синдром Рейно (Raynaud’s syndrome) — это спазм сосудов кистей или стоп в ответ на холод или эмоциональный стресс. Из-за спазма в ткани пальцев перестаёт поступать кровь, поэтому при синдроме Рейно пальцы на короткое время немеют, становятся бледными, холодными и теряют чувствительность.
Синонимы — болезнь Рейно, феномен Рейно.
Распространённость синдрома Рейно
Синдромом Рейно страдает в среднем 3–5 % населения. Больше всего заболевших выявляется в возрасте 20–30 лет. Женщины болеют чаще мужчин, по данным разных авторов, в 2–9 раз. При этом среди детей и людей старше 50 соотношение мужчин и женщин с этой патологией примерно одинаковое [1] [2] [4] .
Синдром Рейно бывает первичным и вторичным:
- первичный синдром (идиопатический, или болезнь Рейно) развивается как самостоятельное заболевание и встречается более чем в 80 % случаев;
- вторичный синдром — это проявление или осложнение других патологий.
Причины синдрома Рейно
Первичный синдром связан с нарушениями в работе автономной нервной системы, но причины этих нарушений до конца не ясны [2] [3] .
Возможные причины вторичного синдрома:
- системные заболевания соединительной ткани: системная склеродермия (синдром Рейно присутствует в 95 % случаев этого заболевания), системная красная волчанка, синдром Шёгрена, дерматомиозит, полимиозит и др.;
- васкулиты: гранулематоз с полиангиитом (гранулематоз Вегенера), узелковый полиартериит , синдром Чёрджа — Стросса, гигантоклеточный артериит и др.;
- другие сосудистые заболевания: атеросклероз, артериовенозная фистула, синдром вибрации руки, синдром канала Гийона и др.;
- гематологические нарушения: множественная миелома, полицитемия, криоглобулинемия, антифосфолипидный синдром и др.;
- злокачественные опухоли: рак лёгких, кишечника, женских половых органов, предстательной железы и др.;
- болезни нервной системы и нейровегетативные расстройства: идиопатическая периферическая нейропатия, синдром запястного канала, рефлекторная симпатическая дистрофия и др.;
- эндокринные заболевания: гипотиреоз, сахарный диабет, акромегалия, феохромоцитома и др.;
- воздействие лекарственных средств и токсических веществ: химиотерапии, Циклоспорина, симпатомиметиков, наркотиков, никотина, мышьяка, органических растворителей и др.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы синдром Рейно
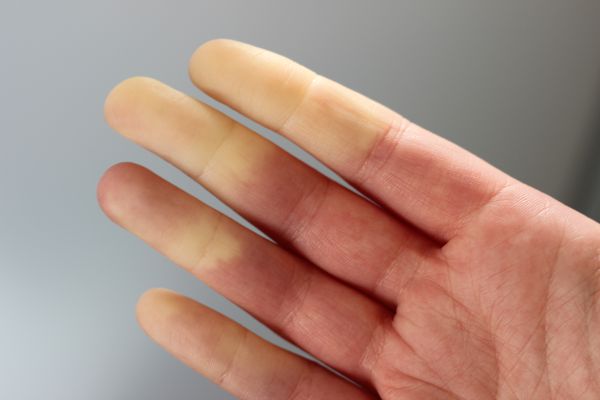
У классического приступа синдрома Рейно три фазы. Вначале пальцы белеют, затем становятся синюшными (цианотичными), а в конце приступа — ярко-красными. Но так бывает только у 15 % больных, у остальных 85 % приступы протекают в одну или две фазы. Причём чаще всего наблюдается цианоз пальцев кистей [4] .
![Цианоз пальцев при синдроме Рейно [14]](https://probolezny.ru/media/bolezny/sindrom-ryayno/cianoz-palcev-pri-sindrome-ryayno-14_s.jpeg)
Во время приступа видно границу между здоровыми тканями и зонами с изменённой окраской кожи. На коже рук и ног при спазме сосудов наблюдается мраморная окраска — сетчатое ливедо [2] . Пациенты при этом отмечают различные чувствительные нарушения: онемение, покалывание, боль, жжение.
Чаще поражаются пальцы рук (процесс начинается со II–IV пальцев), реже — стоп. Симптомы возникают симметрично, т. е. на обеих руках или на обеих ногах. У 40 % больных приступ наблюдаются одновременно на кистях и стопах, а у 8 % приступы затрагивают кончик носа, подбородок и ушные раковины. В редких случаях патологический процесс локализуется в артериях кончика языка. Тогда у пациента немеет язык, речь становится невнятной и смазанной.
У 60 % больных приступы повторяются ежедневно, у 10 % — 1–3 раза в месяц, а у 1 % пациентов возникает 1–3 приступа в год [3] .
Если заболевание прогрессирует, в период между приступами может сохраняться отёчность поражённых тканей и повышенное потоотделение. Затем присоединяются трофические изменения: появляются болезненные поверхностные язвочки на кончиках пальцев; ногти утолщаются и деформируются, отделяются от ногтевого ложа и вдавливаются; кожа пальцев утолщается и уплотняется.
![Язва на кончике пальца [15]](https://probolezny.ru/media/bolezny/sindrom-ryayno/yazva-na-konchike-palca-15_s.jpeg)
Пальцы становятся очень ранимыми и не переносят холод. При этом спазм сосудов возникает даже при незначительном снижении температуры воздуха. Примерно через 1–3 года без лечения трофические изменения прогрессируют, вплоть до гангрены и некроза (ометрвения) кончиков пальцев с их самопроизвольным отторжением.
Патогенез синдром Рейно
Механизм развития синдрома Рейно до конца не изучен. Считается, что сосуды спазмируются из-за нарушения механизма, который регулирует их сужение и расширение [5] .
Главную роль в патогенезе синдрома Рейно играет эндотелий — внутренняя стенка сосудов. Эндотелий вырабатывает в азодилататоры , расширяющие просвет сосудов, и вазоконстрикторы, которые сужают сосуды. В норме сохраняется баланс между этими веществами. При синдроме Рейно баланс нарушается: под воздействием холода и стресса повышается выработка вазоконстрикторов: серотонина, тромбоксана и ангиотензина.
Из-за неправильной работы эндотелия может развиваться атеросклероз, повышаться свёртываемости крови и возникать тромбоз артерий. Из-за этого сосудистая стенка повреждается и утолщается, преимущественно это происходит в мелких артериях и капиллярах. Повреждённые сосуды начинают неадекватно реагировать на холодовые и стрессовые раздражители — они сильно сужаются [5] [6] .
Нарушаются свойства тромбоцитов и эритроцитов, увеличивается количество эритроцитов в крови, из-за этого повышается её вязкость, кровь хуже проходит по капиллярам, клетки получают меньше кислорода и питательных веществ.
В результате различных патологических процессов (артериальной гипертензии, атеросклероза, сахарного диабета, васкулитов и др.) нарушается ауторегуляция кровообращения, т. е. защитная реакция организма, которая помогает кровоснабжать головной мозг, несмотря на нарушения. В этих условиях, если снижается артериальное давление, то ухудшается кровоснабжение головного мозга. Нарушение мозгового кровообращения вызывает целый каскад биохимических реакций, в частности в сосудах: сначала происходит чрезмерный спазм сосудов с медленным расширением, а затем возникают необратимые изменения: стенки сосудов утолщаются.
Особую форму представляет синдром Рейно при системной склеродермии. Стенки мелких сосудов при этой болезни уплотняются и утолщаются, их просвет сужается. Прогрессирующее сужение сосудов, вплоть до полного их перекрытия, и необратимое нарушение периферического кровотока приводит к тяжёлым трофическим нарушениям — язвам и некрозам. Синдром Рейно обычно бывает первым ранним симптомом системной склеродермии [13] .
В происхождении первичного синдрома Рейно основное значение имеет симпатическая нервная система. Просвет кожных сосудов целиком регулируется нервной системой, причём эти сосуды чрезмерно чувствительны к симпатическому влиянию и действию катехоламинов.
Одним из объяснений происхождения первичного синдрома Рейно является теория локального дефекта на уровне пальцевых артерий. Локальный дефект объясняется возбуждением α2-рецепторов, которые участвуют в сужении сосудов. Сущность дефекта заключается в том, что при недостатке кислорода, который возникает из-за спазма сосудов и снижения кровотока, не вырабатываются сосудорасширяющие вещества, хотя в норме они должны выделяться, чтобы нормализовать давление и восстановить кровоток. Дополнительно сосуды сужает повышенный серотонин. Кроме того, при первичном синдроме Рейно нарушена выработка специфического нейропептида, который оказывает мощное сосудорасширяющее действие [2] .
Классификация и стадии развития синдром Рейно
С точки зрения причин болезни и механизма её развития наиболее точной является классификация синдрома Рейно 1959 года, предложенная французскими врачами L. и P. Langeron, L. Croccel. С современными изменениями и дополнениями классификация выглядит так:
- Синдром Рейно локального происхождения. Возникает из-за артериитов пальцев рук и ног, травмы, в том числе профессиональной, например при воздействии общей или локальной вибрации и др.
- Синдром Рейно регионарного происхождения. Связан с повреждением регионарных сосудов: подключичной, подмышечной артерии и т. д. Возможные причины таких повреждений: дополнительные рёбра, отходящие от шейных позвонков; сдавление подключичной артерии из-за спазма передней лестничной мышцы; дегенерация или аномалии развития межпозвоночных дисков и др.
- Синдром Рейно сегментарного происхождения. Наблюдается при частичном или полном перекрытии просвета сегментарных артерий, в частности, при облитерирующем атеросклерозе сосудов рук и ног.
- Синдром Рейно в сочетании с системным заболеванием: васкулитами, гипертонической болезнью, первичной лёгочной гипертензией.
- Синдром Рейно при недостаточности кровообращения. Возникает из-за тромбозов, воспаления и травмы вен, сердечной недостаточности, спазме сосудов головного мозга и др.
- Синдром Рейно при неврологической патологии. Наблюдается при полинейропатии, демиелинизирующих заболеваниях (синдроме Гийена — Барре, невральной амиотрофии Шарко — Мари — Тута) и др.
- Сочетание синдрома Рейно с болезнями пищеварительной системы:язвенной болезнью желудка, первичным билиарным циррозом печени и др.
- Синдром Рейно в сочетании с гормональными нарушениями:акромегалией, гипотиреозом, сахарным диабетом и др.
- Синдром Рейно при болезнях крови: полицитемии, пароксизмальной ночной гемоглобинурии и др.
- Синдром Рейно при криоглобулинемии, т. е. при системных васкулитах, которые характеризуются образованием иммунных комплексов, выпадающих в осадок при определённых температурах.
- Синдром Рейно присклеродермии.
- Истинная болезнь Рейно[5][12] .
Стадии синдрома Рейно:
- I стадия — приступы длятся несколько минут, возникают редко, особенно в тёплое время года. На этой стадии нет никаких трофических изменений в пальцах (кожных язв, изменений ногтей и т. д.).
- II стадия — продолжительность приступов увеличивается (может длиться до часа), промежутки между приступами сокращаются, появляются сильные «разрывающие» боли. II стадия наступает примерно через полгода от начала заболевания. У большинства больных синдром Рейно на этой стадии стабилизируется на многие годы, т. е. III стадия у них может вообще не наступить. Это особенно характерно для первичного синдрома Рейно.
- III стадия — боль во время приступов усиливается, в пальцах появляются трофические изменения: болезненные язвочки и разрушение костей кончиков пальцев, дистрофические изменения ногтей и др. III стадия наблюдается через 1–3 года от начала заболевания.
- IV стадия (выделяется не всеми авторами) — боль становится постоянной, пациент физически и психически истощён. В пальцах различные трофические изменения, вплоть до некроза (отмирания) ногтевых фаланг [2][3] .
Осложнения синдром Рейно
Основные осложнения синдрома Рейно связаны с тем, что в течение длительного времени (более трёх лет) тканям пальцев не хватает кислорода. Из-за этого в них происходят изменения: появляются кожные язвы, кости кончиков пальцев разрушаются, кожа пальцев утолщается и уплотняется, суставы теряют подвижность [2] .
Нарушение кровообращения и критический недостаток кислорода (ишемия) может привести к сухой гангрене кончиков пальцев. Независимыми факторами риска развития гангрены являются курение, наличие трёх и более кожных язв на кончиках пальцев, а также выполненная ранее симпатэктомия (пересечение нервов, которые регулируют тонус сосудов).
![Сухая гангрена кончиков пальцев [16]](https://probolezny.ru/media/bolezny/sindrom-ryayno/suhaya-gangrena-konchikov-palcev-16_s.jpeg)
Кожные язвы на пальцах сохраняются от 3 до 6 и более месяцев, они очень болезненны, часто инфицируются и плохо поддаются лечению. Если в язву попала инфекция, есть большой риск, что поражённую часть придётся ампутировать (отсечь). 40–50 % больных хотя бы однократно отмечали у себя кожные язвы, а у 31–71 % из них такие язвы появляются снова и снова [3] .
Из-за утолщения стенок сосудов развивается остеопороз, кости пальцев разрушаются, а мягкие ткани становятся толще и грубее. Трофические поражения сухожильно-связочного аппарата приводят к тугоподвижности суставов.
Вторичный синдром Рейно может сопровождаться хронической ишемией головного мозга, при которой возникают когнитивные нарушения: пациентам требуется больше времени на решение обычных задач, им трудно сосредоточиться, трудно переключиться с одного вида деятельности на другой. Без лечения процесс прогрессирует: у человека ухудшается память на текущие события, возникают эпизоды преходящей амнезии, при которой пациент растерян, дезориентирован и на некоторое время перестаёт что-либо запоминать [3] .
Диагностика синдром Рейно
При подозрении на синдром Рейно нужно обратиться к хирургу (общему или сосудистому) или ревматологу.
Сбор жалоб и анамнеза
Диагностика синдрома Рейно основывается на сборе жалоб и анамнеза пациента. Пациент обычно жалуется, что в ответ на холод кожа пальцев меняет цвет: бледнеет или становится синюшной. Основным критерием диагностики при этом является именно бледный или синюшный цвет кожи, а не просто слова пациента о том, что у него повышена чувствительность к холоду. Побеление пальцев — это характерный признак болезни [4] [5] [6] .
Осмотр
Если пациент жалуется на чувствительность пальцев к холоду, при осмотре выполняется холодовая проба. Сначала измеряется исходная температура в пальцах, затем пациент погружает кисть в холодную воду (5 °С) на пять минут. Через 10–12 минут врач снова меряет температуру. У здоровых людей за это время температура в пальцах восстанавливается, а при синдроме Рейно — нет.
Дифференциальная диагностика
Если у человека есть признаки синдрома Рейно, нужно определить, первичный он или вторичный. У пациента спрашивают:
- есть ли у него какие-либо диагностированные болезни, которые могли стать причиной вторичного синдрома Рейно;
- воздействует ли на него вибрация или иные травмирующие сосуды факторы;
- принимает ли определённые препараты.
Чтобы исключить патологии, которые могут стать причиной синдрома Рейно, за пациентом необходимо наблюдать не менее двух лет [2] [4] .
На вторичный синдром Рейно может указывать позднее начало заболевания (после 40 лет), асимметричный характер поражения (при истинной болезни Рейно атаки всегда симметричные), выраженная ишемия и трофические изменения. При истинной болезни Рейно трофические изменения чаще всего не развиваются.
Лабораторная диагностика
Лабораторные методы для выявления синдрома Рейно малоинформативны. Они применяются, когда нужно определить возможные причины вторичного синдрома.
На III – IV стадии болезни Рейно может наблюдаться повышенный титр холодовых и противососудистых антител, а также повышенная вязкость крови. Чтобы определить эти показатели, нужно провести иммунологическое исследование и выполнить коагулограмму.
Инструментальная диагностика
Из инструментальных методов используются: капилляроскопия, рентгенография, лазерная допплеровская флуометрия, термография, реовазо- и плетизмография.
Капилляроскопия ногтевого ложа наиболее информативный метод. Он позволяет исследовать структуру капилляров, локальную капиллярную сеть и оценить нарушение кровотока. К плюсам этого метода можно отнести его доступность и неинвазивность [2] [3] [4] [8] .
![Капилляроскопия со стационарным микроскопом и ручным датчиком [17]](https://probolezny.ru/media/bolezny/sindrom-ryayno/kapillyaroskopiya-so-stacionarnym-mikroskopom-i-ruchnym-datchikom-17_s.jpeg)
Рентгенография. Применяется при подозрении на поражение кости кончиков пальцев: снижение плотности кости (остеопороз), её рассасывание (остеолизис) и разрушение (о стеонекроз ) . С помощью специальной плёнки и «мягкого» рентгеновского излучения можно увидеть отёк и фиброз подкожной клетчатки на поражённых пальцах, подкожная клетчатка становится ячеисто-фиброзной, её контуры не определяются.
Лазерная допплеровская флуометрия. Позволяет оценить кожный кровоток. При выполнении провокационных проб сосуды резко сужаются и медленно расширяются.
Термография. Используется с холодовыми пробами, при этом врач оценивает время восстановления температуры в пальцах после охлаждения и измеряет температуру вдоль пальца.
Реовазография. Помогает исследовать эластичность сосудов.
Плетизмография. Позволяет измерить давление в артерии пальца. Снижение давления на 70 % при охлаждении характерно для вторичного синдрома Рейно [3] [4] .
Лечение синдром Рейно
Лечение синдрома Рейно включает консервативные и хирургические методы.
Консервативное лечение
Терапию всегда начинают с консервативных методов и продолжают не менее двух лет. Один курс длится не меньше двух месяцев, в год нужно проводить два курса.
При вторичном синдроме Рейно в первую очередь лечат основное заболевание, которое вызывает спазм сосудов пальцев. Терапия при этом проводится длительно, часто препараты нужно принимать всю жизнь [2] [3] [6] .
При синдроме Рейно назначают препараты, которые помогают снять спазм и расширить просвет сосудов, уменьшить воспаление сосудистой стенки, улучшить кровообращение в капиллярах и питание тканей, снять боль и укрепить сосудистую стенку.
Из сосудорасширяющих препаратов в первую очередь назначают блокаторы кальциевых каналов дигидропиридиновой группы: Нифедипин, Амлодипин, Фелодипин. Примерно у третьей части пациентов могут возникать побочные эффекты: учащённое сердцебиение, снижение артериального давления, головная боль, отёки ног. При непереносимости дигидропиридинов назначаются другие блокаторы кальциевых каналов: Дилтиазем, Верапамил, Флуоксетин, однако они менее эффективны.
Ингибиторы обратного захвата серотонина (Флуоксетин, Кетансерин) назначают, если синдром Рейно связан с эмоциональным стрессом [1] [2] [3] . Хороший результат даёт также применение препаратов из групп симпатолитиков (Изобарин, Резерпин, Допегит и др.) и альфа-адреноблокаторов (Празозин). Эти препараты блокируют симпатическую нервную систему, которая вызывает спазм сосудов.
Сосудорасширяющие лекарства различных групп могут применяться вместе, если лечение препаратом одной группы недостаточно эффективно.
Если болезнь прогрессирует, а сосудорасширяющие препараты первого ряда не помогают, больным внутривенно вводят стабильные аналоги простагландинов (простаноидов). В России зарегистрированы два препарата из этой группы: Илопрост и Алпростадил. Простаноиды оказывают выраженный сосудорасширяющий эффект, предотвращают слипание тромбоцитов, уменьшают воспаление сосудистой стенки и сосудистую проницаемость. Илопрост оказался эффективнее блокаторов каналов кальция, особенно у пациентов с язвами на пальцах. Но простаноиды значительно повышают риск развития инфаркта миокарда и инсультов, поэтому перед их применением нужно оценивать возможность кардиоваскулярных осложнений [1] [2] [3] [10] .
При неэффективности простаноидов применяются антагонисты эндотелина-1, которые блокируют сужение сосудов: Бозентан, Мацитентан и Амбризентан. Возможна комбинированная терапия простаноидами и антагонистами эндотелина-1.
При выраженном синдроме Рейно, если терапия недостаточно эффективна, могут применяться ингибиторы фосфодиэстеразы-5. Они применяются под контролем кардиолога из-за высокого кардиваскулярного риска.
Статины (препараты, снижающие уровень холестерина) целесообразно назначать пациентам с атеросклерозом. Эти препараты защищают стенки сосудов от повреждений [3] .
В комплексной терапии синдрома Рейно используются ангиопротекторы и антиагреганты. Они улучшают состояние эндотелия, уменьшают вязкость крови и увеличивают кровоток в мелких сосудах.
Если лечение помогло уменьшить выраженность атак и предотвратить новые повреждения тканей, терапия считается успешной. Однако курс обязательно нужно пройти до конца, чтобы закрепить эффект лечения и снизить вероятность рецидива.
Хирургическое лечение
Показаниями к оперативному лечению считается ишемия III или IV степени с трофическими изменениями фаланг пальцев, не поддающаяся консервативной терапии в течение двух лет [11] . Среди хирургических методов применяют десимпатизацию (симпатэктомию) и ампутацию.
Десимпатизация — это пересечение нервов, которые отвечают за сужение и расширение сосудов. Эффективность симпатэктомии до сих пор является предметом спора, поэтому выполняют её нечасто.
Менее чем у 1 % больных приходится ампутировать поражённые пальцы — это крайняя и вынужденная мера [2] .
Прогноз. Профилактика
При первичном синдроме (болезни) Рейно прогноз относительно благоприятный, если проводить адекватное лечение и соблюдать меры профилактики. Сочетание консервативного и хирургического лечения даёт положительные результаты у 79–93 % больных [2] .
При вторичном синдроме Рейно прогноз зависит от основного заболевания, которое стало причиной поражения сосудов пальцев. При этом у 13 % пациентов признаки основной болезни могут развиться в течение 10 лет после того, как впервые появились симптомы синдрома Рейно. Поэтому все пациенты с синдромом должны находиться под диспансерным наблюдением и проходить осмотры у общего или сосудистого хирурга не реже одного раза в год. Если у пациента появляются новые симптомы, нужно обратиться к врачу внепланово, так как они могут говорить о развитии таких заболеваний, как системная склеродермия, системная красная волчанка, лимфома и др. [4]
Профилактика синдрома Рейно
Первичной профилактики, которая позволила бы предотвратить развитие болезни, на сегодняшний день не существует. Однако можно уменьшить количество приступов, для этого нужно избегать факторов риска сосудистого спазма:
- отказаться от курения, употребления алкоголя, кофе и кофеинсодержащих напитков;
- ограничить время пребывания на холоде, в том числе в холодных и влажных помещениях, по возможности переехать в местность с мягким и тёплым климатом;
- носить рукавицы вместо перчаток, теплосберегающее бельё, тёплые шапки;
- отказаться от работы, связанной с локальным или местным переохлаждением, вибрацией или перенапряжением кистей рук;
- не принимать препараты, которые могут вызвать уменьшение просвета сосудов (симпатомиметиков, Клонидина и др.);
- избегать эмоциональных перегрузок, при необходимости принимать седативные средства (Реланиум, Элениум, Сибазон и др.), использовать психотерапию, гипноз, аутотренинг.
Если приступ всё же случился, необходимо по возможности ограничить его длительность, для этого нужно согреть руки: опустить в тёплую воду, сделать несколько быстрых круговых движений кистями и др.
Источник https://cardiograf.com/bolezni/zabolevanie-arteriy/ateroskleroz-verhnih-konechnostej-simptomy.html
Источник http://www.rusmedserv.com/ichilov/vascular-surgery/vascular-upper-extremities/
Источник https://probolezny.ru/sindrom-ryayno/