Папиллярная карцинома щитовидной железы: симптомы
На сегодняшний момент папиллярная карцинома является одной из наиболее часто выявляемых форм рака со стороны щитовидной железы. При этом такое новообразование характеризуется самым благоприятным течением, особенно при своевременной его диагностике. Единого мнения относительно механизма развития данного заболевания нет. В подавляющем большинстве случаев оно на протяжении длительного времени имеет бессимптомное течение. В этой статье мы постараемся разобраться, что же такое папиллярный рак щитовидной железы?

Суперфуды в косметике: сочные коктейли для здоровья кожи и волос
Причины развития и классификация папиллярной карциномы щитовидной железы

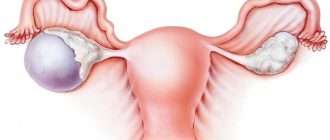
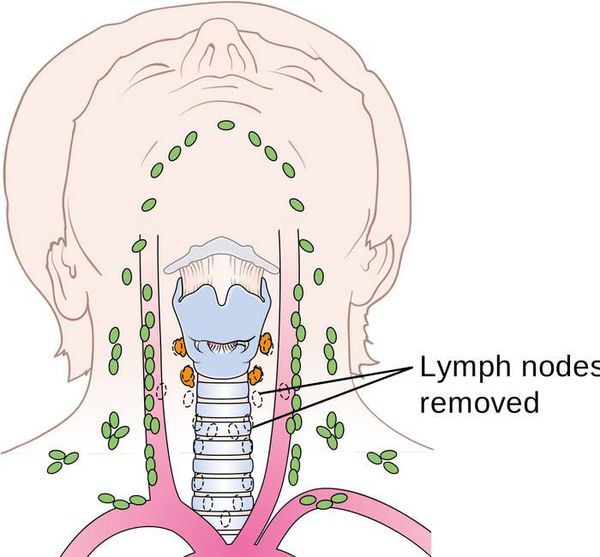
Папиллярная карцинома щитовидной железы – это злокачественное новообразование, имеющее медленный рост и низкую склонность к метастазированию. С клинической точки зрения данное заболевание может проявляться безболезненным уплотнением в области щитовидной железы, увеличением шейных лимфатических узлов в размерах и так далее. Основным методом лечения при папиллярном раке является полное или частичное удаление органа.
Как мы уже сказали, такая опухоль является наиболее часто диагностируемой формой рака со стороны щитовидной железы. Как показывает статистика, на ее долю приходится более 70%. Кроме этого, из всех форм рака она имеет самое благоприятное течение. Метастазы при папиллярной карциноме наблюдаются редко. Исключение составляет метастазирование в шейные лимфатические узлы, с которым сталкивается до 60% пациентов.
Данное новообразование может развиваться абсолютно в любом возрасте, в том числе и у детей. Примечательно то, что в детской возрастной группе папиллярный рак склонен к более агрессивному течению с частым метастазированием даже в отдаленные органы. Наибольшее количество случаев выявляется среди людей старше 30 лет. При этом женщины в большей степени, нежели мужчины, подвержены возникновению этой опухоли.
Прогноз при своевременном выявлении папиллярной карциномы щитовидной железы относительно благоприятный. В среднем продолжительность жизни пациентов после проведенного хирургического вмешательства составляет 10 и более лет. Однако при метастазировании в другие внутренние органы, например, в легкие, прогноз ухудшается. Чаще всего летальные исходы бывают обусловлены рецидивом первичной опухоли.
Как мы уже сказали, единого мнения о том, почему развивается папиллярная карцинома, нет. Считается, что в подавляющем большинстве случаев в основе ее возникновения лежат соматические мутации. В качестве предрасполагающих факторов принято рассматривать:
- Имеющиеся доброкачественные новообразования в области щитовидной железы;
- Недостаточное поступление йода в организм;
- Наличие аналогичной болезни у близких родственников;
- Эндокринные нарушения;
- Проведение лучевой терапии по поводу каких-либо других злокачественных опухолей.
В подавляющем большинстве случаев при обследовании выявляются одиночные новообразования. Множественные опухоли встречаются гораздо реже. Размеры папиллярной карциномы могут существенно различаться – от нескольких миллиметров до пяти и более сантиметров в диаметре.
На сегодняшний момент выделяют четыре степени папиллярного рака щитовидной железы. При 1 степени внешняя деформация органа отсутствует. 2 степень делится на два варианта: а и б. При 2а степени орган внешне деформирован, однако метастазы отсутствуют. 2б степень имеет место при наличии лимфогенных метастаз с пораженной стороны. 3 степень характеризуется сдавливанием рядом расположенных органов, а также двусторонними метастазами в лимфатических узлах. 4 степень устанавливается при прорастании опухоли в соседние ткани, гематогенном и лимфогенном метастазировании.
Симптомы при папиллярной карциноме щитовидной железы
Ранее мы уже говорили о том, что в подавляющем большинстве случаев карцинома на протяжении длительного времени имеет бессимптомное течение. Наиболее ранним симптомом рака является уплотнение, обнаруживаемое в щитовидной железе. На ранних стадиях новообразование подвижно, имеет плотную консистенцию и гладкую или немного неровную поверхность. В дальнейшем отмечается рост опухоли, ее поверхность становится бугристой, а подвижность утрачивается.
За счет роста карциномы может происходить сдавливание рядом расположенных органов. В этом случае больной человек обращает внимание на трудности при глотании, изменение тембра голоса, постоянную одышку и так далее.
В некоторых случаях первичным симптомом является увеличение шейных лимфатических узлов за счет метастазирования опухоли. Иногда можно обнаружить внешнюю деформацию шеи. На поздних этапах метастазы нередко появляются в легких или костях.
Методы диагностики и лечения
В первую очередь, для постановки диагноза необходимо провести пальпаторное обследование щитовидной железы. В обязательном порядке назначается ультразвуковое исследование или радиоизотопное сканирование. Оба эти метода позволяют визуализировать опухоль, а также оценить ее размеры. Крайне информативным методом является тонкоигольная биопсия с последующим направлением полученного материала на гистологическое исследование.
В 2018 году были опубликованы результаты работы ученых из Института эндокринологии и обмена веществ им. В. П. Комиссаренко НАМН Украины. Целью исследования была оценка результативности интраоперационной цитологии как дополнительного метода при выявлении папиллярной карциномы щитовидной железы. В результате было установлено, что в случае инкапсулированных образований щитовидной железы комплексное выполнение экспресс-гистологического исследования и интраоперационной цитологии позволяет повысить эффективность диагностики папиллярной карциномы.
Основным методом лечения является хирургическое удаление опухоли. С этой целью проводится частичная или полная тиреоидэктомия. При необходимости также удаляются пораженные лимфатические узлы. После операции пациентам назначается радиойодтерапия. На поздних этапах может решаться вопрос о проведении лучевой терапии.
Рак щитовидной железы — симптомы и лечение
Что такое рак щитовидной железы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Хитарьяна Александра Георгиевича, онколога со стажем в 32 года.
Над статьей доктора Хитарьяна Александра Георгиевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
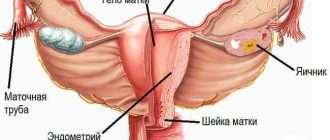
Рак щитовидной железы — это злокачественное образование, которое возникает за счёт появления фолликулярных, медуллярных или папиллярных клеток в тканях щитовидной железы.
Эпидемиология рака щитовидной железы
Совсем недавно данное заболевание считалась достаточно редкой онкопатологией. Но в последние 10-15 лет всё больше и больше людей стали обращаться в медицинские учреждения по поводу этого нарушения, примечая у себя его опасные и тревожные черты. В связи с этим количество случаев диагностированного рака щитовидной железы за прошедшие 12-18 лет увеличилось на 7%. Эксперты выдвигают теории, что это связано с применением ультразвуковых методов диагностики, позволяющих на ранних сроках выявить злокачественные образования щитовидной железы, которые раньше оставались незамеченными. [1]
Сейчас заболеваемость раком щитовидной железы составляет 2-3% от всех злокачественных новообразований других локализаций.
Факторы риска
Раком щитовидной железы чаще болеют женщины в возрасте 40-65 лет. У мужчин же данная патология встречается в четыре раза реже, чем у женщин. У детей данный вид рака встречается редко.
После Чернобыльской катастрофы количество случаев возникновения рака щитовидной железы увеличилось во много раз, особенно среди детей, так как их щитовидная железа намного больше предрасположена к накоплению вредных химических соединений, а именно радиоактивного йода.
Профилактика для людей, проживающих вблизи атомных электростанций, не требуется. На случай аварии на АЭС желательно иметь в домашней аптечке таблетки йодида калия. При работе станции в штатном режиме опасности для здоровья жителей нет.
При отсутствии воздействия радиоактивных веществ частота появления рака щитовидной железы растёт за счёт увеличения возраста. [2]
В группу риска входят люди с диффузно-токсическим зобом. Так, по результатам исследований различных медицинских учреждений, эта патология становится причиной 86% всех случаев онкологии щитовидной железы.
Уделять больше внимания своему здоровью следует не только пациентам с диффузно-токсическим зобом, но и людям со следующими особенностями:
- симптомы различных хронических воспалительных процессов в щитовидной железе;
- опухоли (в том числе и доброкачественные) или долгий воспалительный процесс в половой системе и молочных железах у женщин;
- аденома или цистаденома щитовидной железы, которую считают предраковым состоянием железы;
- наследственная предрасположенность к раку, опухолям внутренней секреции или дисфункциям;
- различные наследственные генетические изменения щитовидной железы;
- гормональная перестройка организма в связи с беременностью, лактацией, гормональным сбоем или климаксом;
- наличие вредных привычек, особенно курения. [4]
Отдельно стоит отметить, что к причинам рака щитовидной железы относят воздействие рентгеновского или радиоактивного излучения на весь организм человека или область головы и шеи. В особенности это касается детей и подростков.
Также к отрицательным факторам, увеличивающим уровень риска возникновения рака щитовидной железы, относятся условия труда, связанные с тяжёлыми металлами и испарениями. Но наибольшая опасность развития злокачественной опухоли железы возникает тогда, когда все перечисленные факторы сочетаются вместе, тем самым влияя на организм человека максимально негативно. [5] [6]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы рака щитовидной железы
Основными критериями течения рака щитовидной железы являются размытость клинической картины, отсутствие болезненности узлов при пальпации, раннее распространение метастазов в лимфоузлы и другие органы и ткани (не при всех формах данной патологии).
На начальном этапе болезни пациенты отмечают появление узловых образований на шее в области проекции щитовидной железы или увеличение шейных лимфоузлов. С течением времени происходит увеличение опухоли железы, в результате чего начинают появляться и другие симптомы заболевания.
Первоначальные симптомы рака практически невозможно обнаружить. Как у мужчин, так и у женщин они сходны с признаками простудных заболеваний. К таковым можно отнести следующие проявления:
- наличие отёка на шеи в области железы;
- болезненные ощущения, локализация которых распространяется снизу вверх;
- затруднение при глотании, а также нарушения при дыхании в виде приступов удушья, возникновения одышки и появления приступообразного кашля;
- осиплость и охриплость голоса, возникающие из-за того, что большой узел железы сдавливает гортань;
- ощущение инородного тела в глотке.
У женщин при раке щитовидной железы возникают следующие характерные симптомы:
- быстрая прибавка или снижение веса;
- неожиданное появление плохого настроения без видимых причин;
- ломкость и выпадение волос;
- повышенная сухость кожи;
- болезненные ощущения в областях различных суставов;
- нестабильность артериального давления;
- изменение голоса;
- приступы жара;
- снижение либидо;
- появление на шее увеличенных лимфоузлов;
- возникновение небольшого уплотнения в области шеи;
- рассеянность и расстройства памяти;
- бессонница;
- повышенная утомляемость.
У мужчин при раке щитовидной железы тоже возникают свои специфические симптомы:
- быстрая смена настроения;
- плохой сон;
- повышение артериальное давление;
- раздражительность;
- тремор рук;
- эректильная дисфункция;
- одышка;
- более частое мочеиспускание;
- обнаружение плотных узлов в области шеи при пальпации;
- воспаление шейных лимфоузлов. [7]
Наибольшая доля подобных симптомов связана с наличием узла щитовидной железы, который в 90% случаев оказывается доброкачественным. Чтобы исключить рак железы, при обнаружении узелков в её области следует обратиться к специалисту. [3] [8]
Патогенез рака щитовидной железы
Причины, ведущие к развитию рака щитовидной железы, до конца не выяснены, но ведущую роль в возникновении этой патологии отдают влиянию ионизирующего излучения (при внешнем облучении или приёме радиоактивного йода), нарушению иммунно-нейро-эндокринного аппарата и недостаточности йода в организме.
Ионизирующее излучение сильно влияет на превращение здоровых тканей щитовидной железы в злокачественные двумя способами:
- первичное изменение ДНК — является важным аспектом в образовании злокачественных тканей;
- уменьшение функции щитовидной железы из-за её облучения, прогрессирование её недостаточности и постоянная стимуляция тиреотропного гормона — приводят к самопроизвольной гиперплазии тканей железы, образованию узла и его превращению в раковую опухоль. [9]
Специалисты предполагают, что злокачественные опухоли щитовидной железы возникают вследствие дисгормонального превращения. Так, сбой образования гормонов в железе ведёт к увеличению секреции тиреотропного гормона. Он повышает стимуляцию щитовидной железы, что приводит к появлению в ней злокачественного новообразования. Проведённые наблюдения и исследования подтверждают, что длительный приём тиреотропного гормона может вызывать трансформацию здоровых тканей железы в злокачественные. [9] [10]
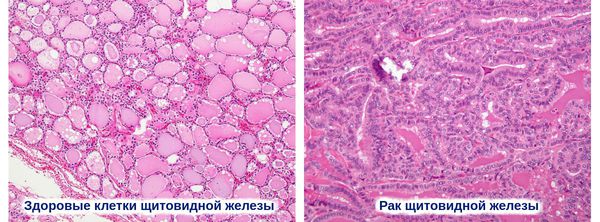
В целом новообразования щитовидной железы имеют свои особенности развития и определённые законы роста. Так как они не являются ступенями единого процесса, их появление предположительно связано с клетками, обладающими высоким потенциалом роста, которые находятся в тиреоидных фолликулах. Именно эти клетки формируют локально-доминантные очаги, которые предположительно имеют папиллярную структуру. Они либо остаются бессимптомными в течение всей жизни человека, либо вследствие определённых факторов превращаются в опухоль. Совсем недавно стала появляться информация о высокой частоте скрытого рака щитовидной железы. [11]
Единым критерием для образования опухолей любого органа, в том числе и щитовидной железы, является изменение процессов нормальной клеточной пролиферации — разрастания ткани при помощи деления клеток.
Доказано, что под влиянием внутренних факторов происходит активизация и рост тиреоидных клеток. Так, тиреотропный гормон запускает рост тиреоцитов через аденилатциклазный путь передачи гормональных сигналов. Совместно с тиреотропным гормоном действуют инсулин и ИФР-1 (инсулиноподобный фактор роста). Так, в тиреоидной ткани, взятой при операции у пациентов с раком щитовидной железы, обнаружили значительно высокие показатели ИФР-1. Предположительно это связано с тем, что тиреотропный гормон увеличивает инсулининдуцированное аутофосфорилирование рецепторов ИФР-1 в тиреоцитах, активируя не только аденилатциклазный, но и фосфорилазный С-путь. Включение фосфорилазы С даёт начало возникновению диацилглицерина и инозитолтрифосфата, что приводит к увеличению концентрации внутриклеточного кальция, пробуждая тем самым клеточную пролиферацию. Не поддающийся контролю клеточный рост приводит к озлокачествлению, что проявляется снижением уровня стабильного йода в ткани опухоли щитовидной железы. [10] [11] [12]
В последнее время стали появляться данные об участии онкогенов и опухоль-супрессорных генов в механизмах развития рака. Онкогены — это часть генома, которая обычно находится в «спящем» или «тихом» состоянии. Их включение может произойти из-за мутации, что приводит к неконтролируемому росту клеток. [13]
Классификация и стадии развития рака щитовидной железы
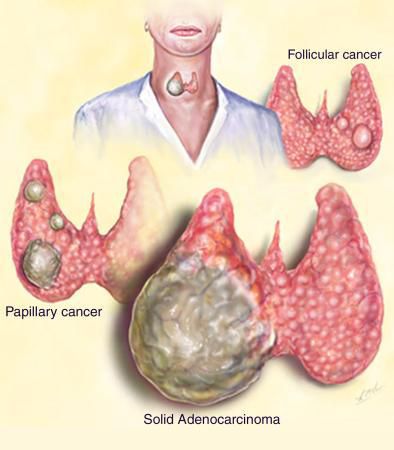
Гистологические виды рака щитовидной железы:
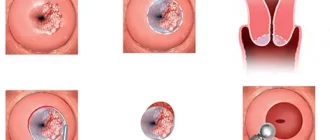
- Папиллярный рак. Эта форма возникает в 60-70% случаев. Она включает варианты с микрофокусами (включениями) фолликулярного рака. Прогрессирует медленно и практически бессимптомно. Метастазирование в другие органы и ткани происходит редко. Рак данного типа хорошо поддаётся лечению при его обнаружении на ранних стадиях. Летальность имеет довольно низкие показатели. Из-за патологического роста клеток в ткани других органов развивается опухоль или киста.
- Фолликулярный рак. Иначе его называют «Хюртль-клеточный рак». Такой тип заболевания составляет 20-30% случаев. По статистике, он обнаруживается у одного из 10 пациентов. Причём чаще фолликулярным раком болеют пожилые люди. Важной чертой данного типа болезни является прорастание злокачественной опухоли в кровеносный сосуд.
Фолликулы превращаются в злокачественные клетки и дают начало возникновению рака и появлению первых клинических признаков. Их довольно сложно распознать как у женщин, так и у мужчин за счёт медленного течения болезни. Увеличенная щитовидная железа при пальпации хорошо прощупывается, появляются боли и неприятные ощущения.
Результаты прогноза являются не такими оптимистичными, как при папиллярной форме рака щитовидной железы. Количество смертельных случаев зависит от того, с какой скоростью прогрессирует рак. Метастазирование имеет агрессивный характер и может проникать в различные органы и ткани. [11] [12] [13] [14]
- Медуллярный рак. Встречается в 5% случаев. Характеризуется агрессивным течением. Патология начинается в С-клетках, которые контролируют синтез кальцитонина. Метастазирование происходит в лимфоузлы шеи. Летальность будет зависеть от того, как агрессивно протекает болезнь. Данный тип рака трудно дифференцировать, также трудно подобрать правильное лечение. Это связанно со сложным течением болезни.
- Недифференцированный (анапластический) рак. Возникает в 5-10% случаев и обнаруживается очень редко. Характеризуется высокими темпами роста, тяжело поддаётся лечению. показатели смертности — высокие. При микробиологическом исследовании злокачественные формы клеток сильно отличаются от здоровых клеток. Этот тип рака начинается из дифференцированной формы, реже — из зоба. Процесс роста опухоли обладает быстрым темпом.
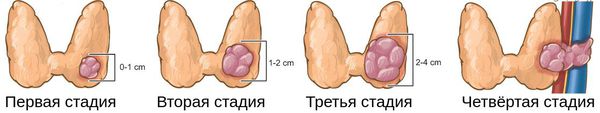
Также рак щитовидной железы делят на четыре стадии:
- I стадия — опухоль развивается внутри железы, наружная капсула железы никак не изменена, клинические признаки практически отсутствуют;
- II стадия — опухоль растёт и проникает через капсулу железы, изменяя её форму, злокачественные клетки попадают в лимфоузлы, возможно возникновение припухлости в области железы и охриплости голоса.
- III стадия — метастазы опухоли выходят за границы капсулы, появляются болевые ощущения в области железы;
- IV стадия — метастазы опухоли проникают в другие органы и ткани, возникают различные клинические проявления в зависимости от того, в какой орган попали злокачественные клетки. [13][14][15][16]
Осложнения рака щитовидной железы
Ведущим методом лечения рака щитовидной железы является операция, в ходе которой нельзя исключать возникновение осложнений. Их делят на две группы — специфические и неспецифические осложнения.
К неспецифическим относят кровотечения, нагноения, иногда возникновение отёков. Даже если эти проблемы возникают, то они хорошо устраняются.
Последствия операции
К специфическим послеоперационным осложнениям относят:
- Гипопаратиреоз. Из-за возникшей недостаточности околощитовидных желёз, которые участвуют в поддержании нормального состояния кальций-фосфорного обмена, происходит сбой метаболизма кальция и фосфора. Это приводит к нехватке кальция, вследствие чего у пациентов возникают так называемые «мурашки» или гусиная кожа. Такое осложнение развивается в 50% случаев и напрямую зависит от техники выполнения операционного вмешательства.
- Травма возвратного нерва гортани. При ранении нерва во время операции в дальнейшем могут возникнуть изменения в голосе, вплоть до его полного исчезновения. Такое осложнение появляется в 20% случаев. Повреждение нерва можно обнаружить с помощью ларингоскопии. Более опасным осложнением считается двустороннее повреждение возвратных нервов, в результате которого может произойти нарушение функции дыхания.
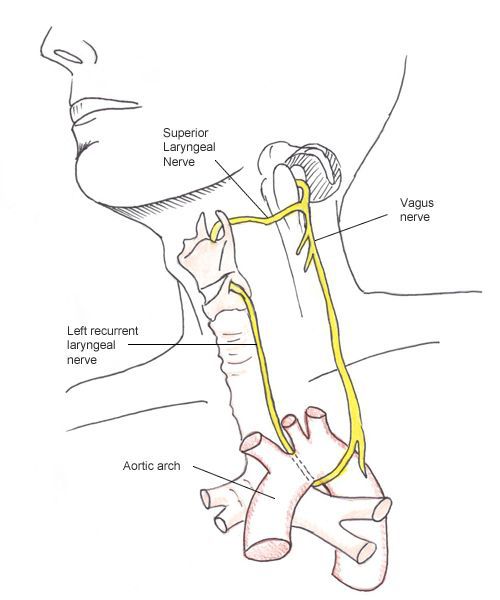
- Отёк или травма голосовых связок. Такие осложнения приводят к изменению голоса, восстановление которого наступает спустя 3-5 месяцев.
- Ранение добавочного нерва. Нередко это повреждение возникает при выполнении радикальной лимфаденэктомии. Такая травма возникает примерно в 17% случаев [17] и приводит к атрофии трапециевидной мышцы, вследствие чего появляются нарушения двигательной активности плечевого сустава. В самых сложных случаях данное осложнение может привести к инвалидизации пациента.
- Гипотиреоз. Это осложнение возникает из-за назначения заместительной гормонотерапии, включающую в себя приём тиреоидных гормонов. В результате этого происходит угнетение роста остаточных патологических клеток, что ведёт к предотвращению развития признаков гипотиреоидизма — недостаточности функции щитовидной железы.
Ещё одним методом лечения рака щитовидной железы является применение радиоактивного йода, при котором могут возникнуть острые и отдалённые осложнения.
К острым осложнениям относят:
- аллергические реакции на йод и интоксикация пациента;
- атрофия яичек с развитием аспермогении — наблюдается у 50% больных, получивших большие дозы йода-131;
- отёк головного и спинного мозга — возможен, если процесс метастазирования успевает попасть в мозг;
- аменорея и дисменорея у женщин (отсутствие менструаций или возникновение боли перед и во время месячных);
- возможное наступление тиреоидного криза через две недели после выполнения операции за счёт выброса гормонов из злокачественных клеток;
- проникновение метастазов в лёгкие с последующим возникновением травматической пневмонии;
- послелучевой цистит (встречается редко);
- паротит.
Отдалённые осложнения в настоящее время до конца не ясны. Но точно известно, что терапия радиоактивным йодом не оказывает отрицательного воздействия на потомство людей с раком щитовидной железы. [18]
Диагностика рака щитовидной железы
Когда необходимо обратиться к врачу
Первые симптомы рака щитовидной железы схожи с признаками простудных заболеваний. К ним относятся: боль и отёк на шее в области железы, затруднение при глотании, приступы удушья, одышка, приступообразный кашель, ощущение инородного тела в глотке, осиплость и охриплость голоса. При появлении этих симптомов следует немедленно посетить врача.
Рак щитовидной железы относится к тем опухолям, которые хорошо поддаются лечению: при своевременной постановке диагноза выживаемость составляет почти 100%.
Главная задача специалистов — отличить доброкачественные новообразования от злокачественных.
Методы диагностики рака щитовидной железы:
- Пальпация щитовидной железы. Это исследование является самым простым и доступным методом определения опухоли. С его помощью удаётся обнаружить образования размером от 1 см. Также ощупывание области щитовидной железы даёт возможность судить о консистенции образования и позволяет распознать увеличенные лимфоузлы.
- Лабораторные исследования. Диагностика рака щитовидной железы по показателям общего анализа крови проводится очень редко, так как это исследование на протяжении долгого времени не даёт никаких результатов, свидетельствующих о наличии опухоли. Определение уровня кальцитонина и присутствия онкомаркеров позволяет судить о медуллярном типе рака железы. Анализ на тиреоглобулин необходим для оценки результатов проведённой терапии. После оперативного лечения следят за уровнем тиреотропного гормона (ТТГ), трийодтиронина (Т3) и тироксина (Т4).
- Ультразвуковое исследование. Данный метод является одним из основных при определении опухоли. Он позволяет определить локализацию новообразования, его форму, размеры и другие параметры.
- Биопсия щитовидной железы. Забор клеток из «подозрительного» участка железы по праву считается самым точным методом установления диагноза. По данным этого исследования можно судить о том, какой тип рака возник у пациента и какой вариант лечения будет оптимальным.
- Магнитно-резонансная томография. Визуализация щитовидной железы при помощи электромагнитного поля в полном объёме позволяет судить о состоянии органа. Плюс данного метода в том, что пациент не подвергается вредному воздействию ионизирующего излучения.
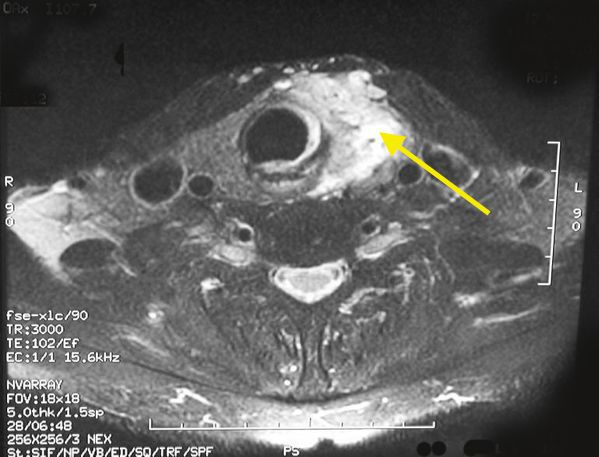
- Компьютерная томография. Послойные изображения области щитовидной железы позволяют в большом объёме получить данные о заболевании и дают картину метастазирования (если этот процесс запущен). [11][12][13][14][15][16][17][18]
Лечение рака щитовидной железы
На сегодняшний день существует несколько методов лечения рака щитовидной железы:
- выполнение хирургического вмешательства;
- применение препаратов радиоактивного йода;
- назначение гормонотерапии;
- прохождение курса химио- и лучевой терапии.
Причём применение комбинационных схем лечения, включающих в себя два и более методов, во много раз повышают процент излечения пациентов с данным заболеванием. [18] [19]
Прежде чем принимать решение в пользу того или иного метода лечения, необходимо учесть тип новообразования, его стадию и оценку общего состояния пациента.
Хирургическое лечение рака щитовидной железы
Чаще всего в борьбе с раком щитовидной железы прибегают к операции по удалению щитовидной железы — тиреоидэктомии. Он может быть тотальной и субтотальной (частичной).
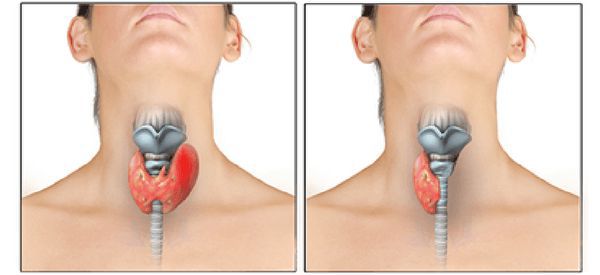
При обнаружения рака 1-2 степени, когда опухоль находится в одной доле железы и не выходит за её пределы, выполняют удаление поражённой доли вместе с перешейком и подозрительными участками другой доли, если такие имеются.
При 3-4 стадии заболевания прибегают к тотальной тиреоидэктомии с обязательным удалением регионарных лимфоузлов и подкожно-жировой клетчатки.
Питание после операции: первые дни рекомендуется соблюдать щадящую диету, чтобы избежать раздражения слизистой полости рта и глотки. В дальнейшем можно придерживаться стандартных принципов рационального питания.
Гормональная терапия
После удаления щитовидной железы пациентам назначается гормонозаместительная терапия.
Радиойодтерапия
Совместно с хирургическим вмешательством проводится курс терапии радиоактивным йодом I-131, под действием которого происходит разрушение раковых клеток. Такая процедура позволяет остановить процесс метастазирования в лёгкие и может привести к их полному исчезновению.
Лучевая терапия
Лучевая терапия также помогает ликвидировать злокачественную опухоль, воздействуя на неё бета-, гамма- и рентгеновскими излучениями. Такой метод лечения применяют после частичного или полного удаления щитовидной железы для уничтожения злокачественных клеток, оставшихся в организме после операции. Иногда лучевую терапию применяют, чтобы уменьшить размеры образования и замедлить его рост. Обычно это делают пациентам с неоперабельным видом рака для облегчения его состояния.
Химиотерапия
Химиотерапия в борьбе с раком щитовидной железы не всегда оказывается эффективной, поэтому данным видом терапии пользуются редко. Химиотерапию проводят в случае невосприимчивости опухоли к другим методам лечения и при обширном процессе метастазирования. [12] [13] [14] [15] [16] [17] [18] [19]
Таргетная терапия
Таргетную терапию применяют достаточно редко. Её назначают в следующих случаях:
- высокодифференцированные формы рака щитовидной железы, нечувствительные к радиойодтерапии;
- метастатические высокодифференцированные формы;
- низко- и недифференцированные формы рака щитовидной железы (анапластический рак).
Для лечения применяют:
- ингибиторы факторов роста кровеносных сосудов («Пазопаниб», «Мотезаниб»);
- ингибиторы рецепторов тирозинкиназы («Вандетаниб», «Акситиниб»);
- мультикиназные ингибиторы («Левантиниб»).
Хорошие результаты продемонстрировал «Сорафениб» — мощный ингибитор киназы RET. В России препарат также применяется. Его назначают индивидуально после рассмотрения каждого конкретного случая.
Поддерживающая (паллиативная) помощь
Облегчить состояние и улучшить качество жизни пациентов позволяет симптоматическое лечение.
Народные средства лечения
Лечение рака щитовидной железы народными средствами бесполезно. Без адекватной терапии пациент погибнет. Поэтому при появлении первых признаков заболевания, перечисленных выше, нужно обязательно обратиться к врачу.
Рак щитовидной железы и беременность
Высокодифференцированные формы рака щитовидной железы (папиллярный и фолликулярный) у беременных диагностируют и лечат по стандартным протоколам, но без радиоизотопного сканирования и радиойодтерапии. Для диагностики выполняют тонкоигольную биопсию узлов и определяют уровень тиреотропного гормона (ТТГ) и тиреоглобулина (ТГ). Если диагноз подтвердился, то щитовидную железу удаляют и назначают гормонозаместительную терапиею.
Беременность не ухудшает прогноз рака щитовидной железы, опухоль развивается так же, как и у других пациентов. Однако при назначении гормонозаместительной терапии после тиреоидэктомии нужен тщательный контроль.
Низкодифференцированные формы рака крайне агрессивны. При их развитии рекомендуется прервать беременность и провести полноценное лечение.
Прогноз. Профилактика
Наиболее точно оценить прогноз можно только после определения стадии заболевания, получения сведений о том, как протекало начало терапии, а также по результатам гистологического исследования новообразования. Если рак удаётся диагностировать на ранних стадиях развития, а характер злокачественности опухоли невыраженный, то процент выздоровления таких пациентов достигает 80-90%.
Неблагоприятный прогноз отмечается при постановки диагноза «Анапластическая форма тиреоидного рака». В таких случаях смертность пациентов в течение полугода от начала болезни близка к 100%. Медулярный рак также обладает большой степенью злокачественности, особенностью которого является усиленный процесс метастазирования в различные системы органов и тканей, что тоже крайне неблагоприятно.
Фолликулярный рак щитовидной железы характеризуется более благоприятным прогнозом в сравнении с медулярной формой. Самым благоприятный сценарий развития и лечения онкопатологии щитовидной железы возможен при папиллярной раке и раке смешанной формы.
Прогноз заболевания также зависит и от возраста пациента: у людей зрелого возраста с диагнозом рак щитовидной железы он будет более благоприятным, чем у лиц старше 65 и младше 25 лет.
Рецидивы рака щитовидной железы
- местные рецидивы — развиваются в оставшейся ткани щитовидной железы при её неполном удалении, например после органосохраняющей операции;
- регионарные — метастазы в лимфоузлах шеи;
- отдалённые — метастазы в костях, головном мозге и лёгких.
При лечении высокодифференцированных форм рака щитовидной железы у 90 % пациентов в течение 10 лет не возникают рецидивы. У 10 % рецидивы чаще всего происходят на 3–5 год после окончания лечения. Однако они могут развиться даже спустя 20–30 лет. При агрессивных формах рака щитовидной железы рецидивы возникают всегда.
Продолжительность жизни после операции
Дифференцированные злокачественные новообразования щитовидной железы зачастую вылечиваются полностью. Продолжительность жизни таких пациентов превышает 15 лет.
При своевременном лечении медуллярного рака пятилетней выживаемости удаётся достичь у 98 % пациентов. Анапластические формы рака считаются самыми агрессивными, средняя продолжительность жизни составляет несколько месяцев.
Жизнь после лечения рака щитовидной железы
Удаление щитовидной железы зачастую не приводит к инвалидизации, потере трудоспособности или невозможности жить полноценной жизнью. После лечения пациенты принимают гормон L-тироксин, который полностью заменяет функцию утраченного органа.
Подбор дозы препарата может занять несколько месяцев. Пациентам рекомендуется временно ограничить физические и эмоциональные нагрузки, больше отдыхать и полноценно питаться. В этот период многие из них отмечают подавленное настроение, вплоть до депрессии. Но со временем состояние улучшается и всё налаживается.
Профилактика
Профилактика рака щитовидной железы предполагает устранение недостатка йода в организме за счёт употребления йодированной соли и морепродуктов.
Весомым аспектом профилактики болезни является своевременное и постоянное наблюдение у врачей эндокринологов. В особенности это необходимо людям с патологией щитовидной железы и тем, кто входит в группу риска:
- люди, живущие на территории, где наблюдается нехватка йода;
- пострадавшие от различных облучений;
- люди, в семье которых были случаи заболевания раком щитовидной железы. [20]
За дополнение статьи благодарим Андрея Пылёва — онколога, химиотерапевта, научного редактора портала «ПроБолезни».
Гид по раку щитовидной железы: можно ли избежать и как лечить?
Сентябрь — месяц информирования о раке щитовидной железы — самой распространенной злокачественной опухоли эндокринной системы. Как часто он встречается и от чего зависят темпы его роста и прогноз? Что известно о причинах развития рака «щитовидки» и кто находится в группе риска? Какие симптомы должны насторожить и есть ли способы обнаружить заболевание без каких-либо признаков? Рассказывает онколог Максим Котов — сотрудник хирургического отделения опухолей головы и шеи Национального медицинского исследовательского центра онкологии имени Н.Н. Петрова, выпускник Высшей школы онкологии (проект фонда «Не напрасно»).
Как устроена и зачем нужна щитовидная железа?
Щитовидная железа — это часть эндокринной системы. Она поглощает йод из кровотока для создания гормонов, которые регулируют основной обмен веществ в организме, — гормонов щитовидной железы.
- Фолликулярные клетки отвечают за выработку гормонов щитовидной железы, которые контролируют основной обмен веществ в организме.
- С-клетки — клетки, которые вырабатывают кальцитонин — гормон, участвующий в метаболизме кальция.
Что такое рак щитовидной железы и как часто он встречается?
Рак щитовидной железы — наиболее распространенная злокачественная опухоль эндокринной системы. По данным Всемирной организации здравоохранения (ВОЗ) и Международного агентства изучения рака (МАИР), в 2020 году были зарегистрированы 586 202 новых случая заболевания раком щитовидной железы во всем мире и почти 44 тысячи смертей от этой опухоли. При этом женщины в среднем болеют в три раза чаще мужчин. Рак щитовидной железы может возникнуть в любом возрасте, однако чаще всего — в возрасте от 20 до 55 лет.
В России в 2019 году рак щитовидной железы диагностировали у почти 14 тысяч человек, смертность была в 14 раз ниже — по данным Минздрава, составила 967 случаев.
Какие типы рака щитовидной железы бывают? Какой у них прогноз?
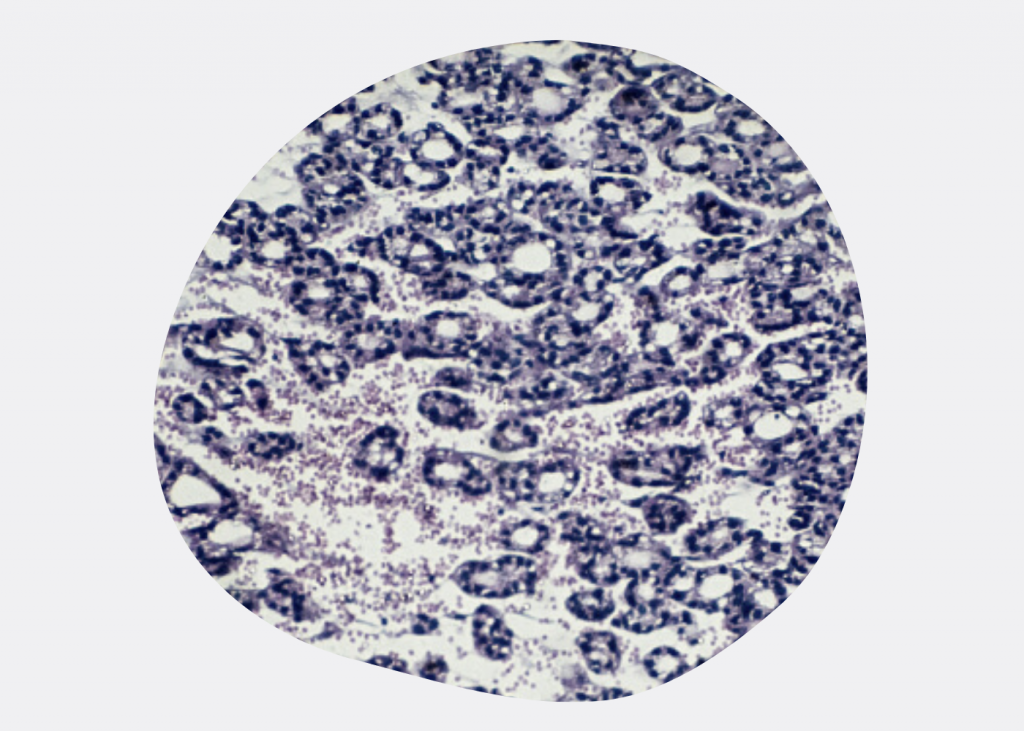
Темпы роста рака щитовидной железы и прогноз зависят прежде всего от гистологического типа и стадии.
- Папиллярный рак. Это наиболее частая форма рака щитовидной железы, на долю которой приходится 70-80% всех случаев заболевания. Она может возникнуть в любом возрасте, имеет тенденцию к медленному росту и медленному распространению в лимфатические узлы шеи. Прогноз заболевания благоприятный (но об этом — чуть ниже).
- Фолликулярный рак.Составляет 10-15% случаев рака щитовидной железы. Он также может распространяться в лимфатические узлы, однако значительно реже, чем папиллярный вариант. Но в тоже время, в отличие от папиллярного рака, эта форма характеризуется высокой вероятностью отдаленного метастазирования, прежде всего, в легкие и кости.
- Медуллярный рак развивается из парафолликулярных С-клеток и составляет около 2% всех случаев рака щитовидной железы. Примерно в 25% случаев он имеет наследственный характер, связанный с наличием мутации в гене RET. Медуллярный рак также может быть проявлением синдрома множественной эндокринной неоплазии (МЭН 2А и МЭН 2Б). Поэтому важно тестировать членов семьи пациента с медуллярный раком щитовидной железы на наличие мутации в протоонкогене RET — это позволяет диагностировать у них медуллярный рак щитовидной железы на ранней стадии.
- Анапластический ракщитовидной железы — самый редкий гистологический тип, который составляет менее 2% случаев. Он характеризуется быстрым ростом и отдаленным метастазированием, а также слабым ответом на лечение. Наиболее часто встречается после 60 лет.
Прогноз рака щитовидной железы определяется показателем выживаемости за определенный промежуток времени (как правило, за 5 лет) и выражается в процентах.
Пятилетняя выживаемость при локальном (то есть распространенном в пределах органа) папиллярном раке щитовидной железы составляет 100%, при наличии поражения лимфатических узлов шеи — 99%, при наличии отдаленных метастазов — 76%. При медуллярном раке показатели пятилетней выживаемости составляют 100%, 91% и 38%, а при анапластическом — 31%, 10% и 3% соответственно.
В большинстве случаев рак щитовидной железы представлен высоко дифференцированным гистологическим типом (то есть опухолевые клетки схожи с нормальными клетками щитовидной железы. К этому типу относятся папиллярный и фолликулярный рак), распространяется в пределах органа и, как следствие, чаще всего имеет отличный прогноз и очень высокий процент полного излечения. В связи с этим рак щитовидной железы некоторые не считают раком.

Женский пол: по статистике, 3 из 4 случаев рака обнаруживается у женщин.
Возраст: рак щитовидной железы может возникнуть в любом возрасте, однако наиболее часто диагностируется в 40-50 лет у женщин и в 60-70 лет у мужчин.
Генетические факторы:
У большинства людей рак щитовидной железы не связан с семейной историей заболевания или наследственными синдромами. Тем не менее существует ряд наследственных заболеваний, которые могут влиять на развитие различных вариантов рака щитовидной железы. Причем заболевание часто встречается среди людей с необычными генетическими синдромами, такими как:
- Семейный аденоматозный полипоз (в том числе синдром Гарднера). У людей с таким синдромом развивается большое количество полипов толстой кишки и очень высок риск развития рака этой локализации. Также повышен риск некоторых других видов онкозаболеваний, включая папиллярный рак щитовидной железы. Синдром Гарднера и семейный аденоматозный полипоз вызваны дефектами в гене APC.
- Болезнь Каудена. Люди с этим синдромом имеют повышенный риск заболеваний щитовидной железы, например, узлового зоба и высокодифференцированного рака, а также ряда доброкачественных новообразований (в том числе так называемых «гамартом»). У них также повышен риск развития рака матки, молочной железы и щитовидной железы, как правило, папиллярного или фолликулярного типа. Этот синдром чаще всего вызван дефектами в гене PTEN.
- Комплекс Карни, тип I. У людей с этим синдромом, вызванным дефектами в гене PRKAR1A, может развиться ряд доброкачественных опухолей и эндокринологических заболеваний, а также папиллярный или фолликулярный рак щитовидной железы.
А медуллярный рак передается по наследству?
Примерно 2 из 10 медуллярных карцином щитовидной железы — результат наследования аномального гена. Эти случаи известны как семейная медуллярная карцинома щитовидной железы, которая может возникать самостоятельно или вместе с другими опухолями.
Сочетание семейной медуллярной карциномы и опухолей других эндокринных желез называется множественной эндокринной неоплазией 2 типа (МЭН 2). Существует два подтипа — МЭН 2a и МЭН 2b, оба вызваны мутациями (дефектами) в гене RET.
- При МЭН 2а подтипе медуллярный рак щитовидной железы встречается наряду с феохромоцитомами (опухолями надпочечников, вырабатывающими адреналин) и опухолями паращитовидной железы.
- При МЭН 2b подтипе медуллярный рак щитовидной железы связан с феохромоцитомами и доброкачественными новообразованиями нервной ткани на языке и в других местах, называемых невромами. Этот подтип встречается гораздо реже, чем МЭН 2а.
Важно: Большинство случаев семейного медуллярного рака щитовидной железы можно предотвратить или вылечить на ранней стадии, удалив щитовидную железу. Как только болезнь обнаружена у кого-то в семье, другим родственникам нужно пройти генетическое тестирование для поиска мутировавшего гена.
Какие факторы риска есть еще?

Семейная история. Наличие родственника первой степени (родителя, брата, сестры или ребенка) с раком щитовидной железы, даже без известного наследственного синдрома в семье, увеличивает риск развития рака щитовидной железы, однако генетическая основа этих видов рака не совсем ясна.
Диета с низким содержанием йода. Фолликулярный рак щитовидной железы чаще встречается в тех районах мира, где в рационе людей мало йода. С другой стороны, диета с высоким содержанием йода может увеличить риск возникновения папиллярного рака щитовидной железы.
Ионизирующее излучение. Воздействие умеренных доз радиации на область головы и шеи может увеличить риск развития папиллярного и фолликулярного рака щитовидной железы. К таким источникам воздействия относятся:
- Лечение рентгеновскими лучами в низких и умеренных дозах, применявшееся до 1950 года для лечения детей с акне, тонзиллитом и другими заболеваниями в области головы и шеи.
- Лучевая терапия лимфомы Ходжкина или других форм лимфомы с поражением лимфатических узлов головы и шеи.
- Воздействие радиоактивного йода (I131), особенно в детстве.
- Радиационное облучение, особенно в детском возрасте. По возможности необходимо избегать лучевых методов диагностики с использованием рентгеновского излучения.
- Воздействие ионизирующего излучения, включая радиоактивные изотопы, образовавшиеся в результате испытаний атомного оружия в 1950-х и 1960-х годах и аварий на атомных электростанциях. Например, на Чернобыльской АЭС в 1986 году и землетрясение 2011 года, разрушившее атомные электростанции в Фукусиме (Япония). Другой источник ионизирующего излучения — выброс радиоактивного йода I-131 в окружающую среду с заводов по производству атомного оружия.
А гипотиреоз и аутоиммунный тиреоидит? Они не провоцируют развитие рака щитовидной железы.
Важно: Большинство людей с раком щитовидной железы не имеют известных факторов риска, поэтому предотвратить это заболевание чаще всего невозможно.
Какие симптомы должны насторожить?
При раке щитовидной железы обычно бывает мало симптомов, или их нет совсем. Это онкозаболевание часто диагностируется при стандартном осмотре шеи во время общего медицинского осмотра. Рак «щитовидки» также непреднамеренно обнаруживаются с помощью рентгеновского изображения, МРТ, компьютерной томографии, которые выполнены по другим причинам — например, из-за проблем с шейным отделом позвоночника или сосудами шеи (атеросклерозом).
- Новообразование (узлы) в передней части шеи в зоне трахеи. Они могут быть заметны при осмотре или ощупывании.
- Охриплость
- Увеличенные лимфатические узлы на шее
- Трудности с глотанием
- Затрудненное дыхание
- Боль в горле или шее
- Кашель, который сохраняется длительное время.
Впрочем, иногда у людей с раком щитовидной железы нет никаких признаков и симптомов, описанных выше.
Эффективного скрининга — то есть выявления онкозаболевания при отсутствии симптомов — для рака щитовидной железы нет.
В настоящее время международные организации, включая Всемирную организацию здравоохранения, не рекомендуют применять скрининговые диагностические тесты для выявления рака щитовидной железы, так как они не снижают смертность, но при этом несут определенные риски.
Какие риски из-за скрининга могут быть?
- Узлы щитовидной железы могут быть диагностированы чрезмерно. Ситуация, когда результат скринингового теста приводит к диагностике и лечению узлов щитовидной железы, которые, возможно, никогда не вызывали бы симптомов или не становились бы опасными для жизни, называется гипердиагностикой. В большинстве случаев узлы «щитовидки» — доброкачественные, а диагностические тесты (например, аспирационная биопсия тонкой иглой) и методы лечения (такие как хирургия и терапия радиоактивным йодом) могут быть сопряжены с нежелательными явлениями — повреждением гортанных нервов и паращитовидных желез, осиплостью голоса и сухостью во рту, гипокальциемией.
- Можно получить ложноположительные результаты теста.Результаты скрининговых тестов могут показаться ненормальными, даже если рака нет. Ложноположительный результат теста (то есть показывает наличие рака, когда на самом деле его нет) может вызвать беспокойство, и обычно за ним следуют дополнительные тесты и процедуры, например, аспирационная биопсия тонкой иглой, которые также сопряжены с рисками.
- Можно получить ложноотрицательные результаты теста. Результаты скрининговых тестов могут показаться нормальными, даже если присутствует рак щитовидной железы. Человек, получивший ложноотрицательный результат теста (то есть показывает, что рака нет, когда он действительно есть), может отложить обращение за медицинской помощью, даже если есть симптомы. Поэтому прежде всего необходимо ориентироваться на них.
Резюмируем:
Можно ли увидеть рак на УЗИ? УЗИ — это скрининг? На УЗИ можно увидеть рак — это метод диагностики. УЗИ может быть способом скрининга, только существующие программы скрининга рака щитовидной железы с помощью УЗИ не снижают смертность от заболевания, а, следовательно, не эффективны.
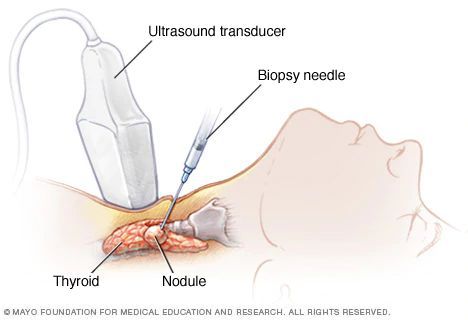
Что делать, если на УЗИ обнаружили узлы? Если на УЗИ обнаружили узлы, их нужно классифицировать по системе Ti-RADS и выставить показания к пункции — тонкоигольной аспирационной биопсии (ТАБ).
Как диагностируют рак щитовидной железы?
Сначала нужно определить характер узлов щитовидной железы. Для этого используют УЗИ щитовидной железы и лимфатических узлов, а также тонкоигольную аспирационную биопсию (ТАБ) узлов щитовидной железы с последующей цитологической оценкой.
Для интерпретации характера узлов по данным УЗИ используют систему TI-RADS (Thyroid Imaging Reporting and Data System). Согласно этой системе, в баллах оценивают следующие параметры узлов: эхоструктура, эхогенность, форма, контур и наличие включения. По сумме баллов каждого параметра выставляется категория:
- TI-RADS 1 (0 баллов): доброкачественный узел. ТАБ не требуется.
- TI-RADS 2 (2 балла): узел без подозрения на злокачественную природу. ТАБ не требуется.
- TI-RADS 3 (3 балла): вероятно, доброкачественный узел. При размере больше 15 миллиметров рекомендовано наблюдение, при размере больше 25 мм. — ТАБ. Наблюдение через 1, 3 года и 5 лет.
- TI-RADS 4 (4-6 баллов): подозрение на злокачественность узла щитовидной железы. При размере больше 10 миллиметров рекомендовано наблюдение, при размере больше 15 мм. — ТАБ. Наблюдение через 1, 3 года и 5 лет.
- TI-RADS 5 (7 баллов): высокий риск злокачественной природы узла щитовидной железы. При размере больше 5 миллиметров рекомендовано наблюдение, при размере больше 10 мм. — ТАБ. Наблюдение 1 раз в год в течение 5 лет.
Что может показать биопсия?
- Категория I. Недиагностическая. Полученный материал не позволяет поставить диагноз. Риски злокачественности — 5-10%. Необходима повторная тонкоигольная аспирационная биопсия.
- Категория II. Доброкачественная. Доброкачественный узел щитовидной железы — коллоидный зоб, аденоматозный зоб или аутоиммунный (лимфоцитарный) хронический тиреоидит в соответствующем клиническом контексте. Риски злокачественности — 0-3%. Тактика — наблюдение.
- Категория III. Атипия неясного генеза или изменения клеток фолликулярного эпителия неясной этиологии. Риски злокачественности — 6-18%. Тактика — молекулярно-генетический анализ или хирургическое удаление одной доли щитовидной железы (гемитиреоидэктомия).
- Категория IV. Фолликулярная неоплазия или подозрение на фолликулярную неоплазию. Риски злокачественности — 10-40%. Тактика — молекулярно-генетический анализ или хирургическое удаление одной доли щитовидной железы (гемитиреоидэктомия).
- Категория V. Подозрение на малигнизацию. Риски злокачественности — 45-60%, Тактика — хирургическое удаление одной или обеих долей щитовидной железы (геми- или тиреоидэктомия).
- Категория VI. Малигнизация. Означает наличие неоспоримых морфологических признаков рака. Риски злокачественности — 94-96%.
Какие методы диагностики нужны еще?
- Компьютерная томография мягких тканей шеи с внутривенным контрастированием.
- Магнитно-резонансная томография мягких тканей шеи с внутривенным контрастированием
- Компьютерная томография органов грудной полости с внутривенным контрастированием.
- Позитронно-эмиссионная компьютерная томография с 18F глюкозой.
- Позитронно-эмиссионная компьютерная томография с Ga68 DOTA-TATE (при медуллярном раке щитовидной железы).
- Ларингоскопия для оценки подвижности голосовых складок (особенно если есть осиплость голоса).
Есть и лабораторные тесты:
- Тиреотропный гормон (ТТГ). Уровень тиреотропного гормона, который вырабатывается гипофизом, используется для оценки функции щитовидной железы. Он может быть высоким, если щитовидная железа не вырабатывает достаточное количество гормонов. При раке щитовидной железы уровень ТТГ обычно нормальный.
- Т3 и Т4 (гормоны щитовидной железы). Это основные гормоны, вырабатываемые щитовидной железой. Их уровни можно измерить, чтобы оценить функцию щитовидной железы. При раке щитовидной железы уровни Т3 и Т4 обычно нормальны.
- Тиреоглобулин. Тиреоглобулин — это белок, вырабатываемый щитовидной железой. Измерение его уровня в крови не используется для диагностики рака щитовидной железы, но может быть полезно после хирургического лечения высокодифференцированного (папиллярного и фолликулярного) рака для диагностики рецидива.
- Кальцитонин. Кальцитонин — это гормон, регулирующий обмен кальция в организме. Он вырабатывается С-клетками щитовидной железы, то есть источником медуллярного рака. Повышенный уровень кальцитонина может свидетельствовать о наличии медуллярного рака щитовидной железы. По уровню концентрации кальцитонина можно отслеживать эффективность проводимого лечения или рецидивы после него.
- Раковый эмбриональный антиген (РЭА). Это неспецифический маркер — повышение его концентрации позволяет предположить медуллярный рак щитовидной железы.
Как лечат рак щитовидной железы?
При лечении рака щитовидной железы могут применяться различные методы, выбор которых зависит от гистологического типа заболевания, стадии и клинической ситуации. Это:
- Хирургическое лечение — это основной метод. Удаляется одна или две доли щитовидной железы с перешейком (гемитиреоидэктомия и тиреоидэктомия).
- Лечение радиоактивным йодом I-131. Терапия используется при папиллярном и фолликулярном раке щитовидной железы. Изотоп I-131 избирательно накапливается в раковых клетках органа, разрушая их при помощи бета-излучения и практически не влияя на окружающие ткани.
- Дистанционная лучевая терапия с использованием лечебных линейных ускорителей используется в том случае, когда невозможен хирургический метод, есть резистентность к лечению радиоактивным йодом, а также с паллиативной целью.
- Химиотерапия. Правда, ее роль в лечении рака щитовидной железы ограничена из-за низкой эффективности.
- Таргетная терапия.
- Иммунотерапия.
- Гормональная терапия.

В подавляющем большинстве случаев стиль жизни пациентов после операции не меняется. Единственное, после удаления всей щитовидной железы необходима пожизненная заместительная гормональная терапия — ежедневно утром за 30 минут до еды принимается таблетка (эутирокс или L-тироксин).
Прогноз заболевания после хирургического лечения в 90% случаев крайне благоприятный.
Подробнее о методах диагностики и лечения мы расскажем в следующих материалах.
Если вы или ваш близкий столкнулись с онкологическим заболеванием и нуждаетесь в помощи эксперта, заполните заявку на сайте бесплатной онлайн-справочной «Просто спросить». Специалист поможет узнать больше о диагнозе, корректности назначенной схемы лечения и необходимых обследованиях.
Источник https://medaboutme.ru/articles/papillyarnaya_kartsinoma_shchitovidnoy_zhelezy_simptomy/
Источник https://probolezny.ru/rak-shitovidnoy-zhelezy/
Источник https://media.nenaprasno.ru/articles/pravila/gid-po-raku-shchitovidnoy-zhelezy-mozhno-li-izbezhat-i-kak-lechit-chast-1-/