Катаракта: виды, диагностика, методы лечения

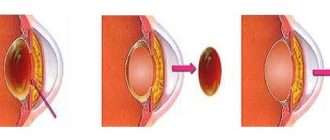
Катара́кта — заболевание, связанное с помутнением хрусталика глаза, которое может привести к полной потере зрения.
Здоровый хрусталик имеет прозрачную структуру и выполняет функцию природной линзы, которая пропускает лучи света, фокусируя их на сетчатке. Как только хрусталик теряет свою прозрачность, пропускная способность его ослабляется и у человека ухудшается зрения.
Как диагностируется болезнь, ее первые симптомы, по каким причинам возникает катаракта глаза, почему она опасна своим прогрессированием, ведущим к полной потере зрительной функции. Своевременное лечение катаракты и точная диагностика на ранних стадиях заболевания позволяют избежать тяжелых последствий и сохранить зрение.
Причины катаракты
Прозрачная структура хрусталика сохраняется благодаря свойствам белковой ткани, из которой состоит природная линза глаза человека. Нарушение обменных процессов в организме способствуют изменению физико-химических и биологических свойств тканей хрусталика, что приводит к его помутнению. Этот процесс прогрессирует и является необратимым.
Развивается катаракта в период старения организма и связано это с возрастными изменениями. В 90% случаев катаракту диагностируют у пациентов старшего пенсионного возраста.
Факторы, которые ускоряют развитие заболевания, связаны с нарушением обменных процессов, недостаточным поступление витаминов, неблагоприятной экологическая обстановка и сахарным диабетом.
Помутнение хрусталика также может развиваться из-за перенесенных травм глаз или быть врожденным заболеванием, диагностируемым у младенцев. Врожденная катаракта имеет несколько типов, которые отличаются локализацией помутнения. Риск рождения ребенка с катарактой возрастает у беременных женщин, болеющих диабетом, а также перенесших в первом триместре беременности инфекционные заболевания.
Виды катаракты
Катаракта глаза в зависимости от периода развития может быть врожденной из-за патологий развития плода, приобретенной в результате травм и возрастной из-за естественных процессов старения организма.
В зависимости от расположения помутнения на хрусталике различают:
- Полярную заднюю и переднюю катаракту, когда помутнение находится на полюсах хрусталика и практически не влияет на остроту зрения. Наиболее распространена у новорожденных.
- Слоистую катаракту, когда ткани хрусталика мутнеют слоями и чередуются с прозрачными.
- Веретенообразную катаракту, расположенную в центральной части хрусталика. Она слабо влияет на остроту зрения и практически не прогрессирует.
- Корковую катаракту, которая встречается у пожилых пациентов.
- Субкапсулярную катаракту с быстрым прогрессированием и значительным влиянием на снижение остроты зрения.
- Полную катаракту, которая охватывает всю поверхность хрусталика.
Виды катаракты классифицируются по нескольким признакам:
- возрасту пациента;
- причине возникновения;
- локализации помутнения;
- стадии развития.
Признаки и симптомы
Первым явным симптомом заболевания является ухудшение зрения и ощущение пелены перед глазами. Человек видит предметы словно через запотевшее стекло. В таком случае единственным лечением является операция по удалению помутневшего хрусталика и его замене на интраокулярную линзу.

Катаракта глаз характеризуется явными симптомами, которые сложно не заметить:
- ухудшается острота зрения в темное время суток;
- возникают сложности с фокусировкой зрения на ближнем расстоянии для выполнения ручного труда, чтения и шитья;
- цветовосприятие ослабляется и яркость объектов снижается;
- изображение перед глазами двоится и может искажаться;
- подбор оптических средств коррекции зрения усложняется.
Врожденная катаракта
У младенцев врожденная катаракта возникает в результате нарушений в период внутриутробного развития плода и может поражать один или оба глаза одновременно. Заболевание у новорожденных часто сопровождается косоглазием и ритмическим подергиванием глаз (нистагмом). Помутнение на хрусталике может быть локализовано в районе зрачка. На поверхности хрусталика помутнение может быть точечным, в виде диска или полностью закрывать оптическую зону.
Со временем можно обратить внимание, что ребенок не реагирует на возникающие перед глазами объекты, отсутствует реакция на знакомые лица. Если катаракта односторонняя, то для рассмотрения объектов ребенок приближает игрушки к одному здоровому глазу.
В детском возрасте зрительная система играет важную роль в развитии ребенка и познании окружающего мира. Своевременная диагностика и лечение катаракты помогут обеспечить правильное формирование зрительной системы малыша.Оперативное лечение может быть проведено в возрасте от трех месяцев.
Диагностика

Чтобы катаракта глаза была диагностирована на ранних сроках развития патологии, применяется высокоточное оборудование для комплексного обследования. В период развития заболевания на ранних стадиях симптомы катаракты можно спутать с возрастной дальнозоркостью, поэтому ошибочно не придают им особого значения.
Во время диагностики осуществляется:
- проверка остроты зрения;
- проверка внутриглазного давления;
- обследование глазного дна;
- обследование поля зрения.
Методы лечения
Так как помутнение хрусталика является необратимым процессом, оноэффективно устраняется только оперативным путем. Удаление катаракты осуществляется методом факоэмульсификации. Процедурапроводится амбулаторно под местной капельной анестезией и длится около 20 минут.

В ходе оперативного лечения выполняется микроразрез роговицы, через который вводится прибор для ультразвукового воздействия на ткани хрусталика. Под действием ультразвука хрусталик превращается в эмульсию и с помощью того же инструмента удаляется из капустного мешка глаза.
Затем, через тот же микроразрез, вводится интраокулярная линза, которая подбирается пациенту индивидуально и может дополнительно корректировать остроту зрения. Чтобы скорректировать зрение, потребуется установка ИОЛ с корректирующими характеристиками, которые подбираются пациенту в соответствии с имеющимися отклонениями остроты зрения. Для коррекции зрения вблизи и вдаль используются мультифокальные ИОЛ.
Наложение швов не требуется, поэтому заживление проходит естественным путем. Период реабилитации сокращен минимально. После операции пациент отправляется домой для восстановления. Полная реабилитация занимает около месяца. В этот период нужно выполнять рекомендации врача, не пропускать контрольные осмотры. В течение двух недель после операции нужно исключить посещение бассейнов, защищать глаза от солнечных лучей, не перенапрягать глаза длительным чтением или просмотром телевизора. После полного восстановления можно возвращаться к привычному образу жизни без ограничений.
Разрушаем мифы о катаракте
От катаракты нельзя избавиться народными способами без оперативного вмешательства. Процесс помутнения хрусталика необратим, поэтому никакие лекарственные средства не могут восстановить прозрачность хрусталика.
Операция длится от 15-30 минут и лежать в стационаре не требуется. Процесс удаления хрусталика и имплантация интраокулярной мягкой линзы выполняются через микронадрез, поэтому никаких швов накладывать не нужно.

Очки больше не понадобятся. Но это в случае выбора трифокальных интраокулярных линз, которые обеспечивают коррекцию зрения на разных расстояниях. Могут быть использованы торические линзы, которые корректируют зрение после удаления катаракты и исправляют астигматизм.
Откладывать лечение катаракты нельзя! Постепенно помутневший хрусталик увеличивается в размерах и начинает давить на глазное яблоко, что приводит к повышенному внутриглазному давлению. В результате может начать развиваться глаукома, что при стремительном прогрессировании приводит к полной безвозвратной потере зрения из-за атрофии волокон зрительного нерва.
Видео о катаракте




Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефонам в Москве 8 (800) 777-38-81 и 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись формой онлайн-записи
Катаракта
Катаракта – патологический процесс, в результате которого меняются оптические свойства хрусталика глаза. По мере развития катаракты хрусталик теряет эластичность, становится мутным, постепенно утрачивая способность пропускать и фокусировать световые лучи на сетчатку глаза. Чаще всего этот процесс связан с возрастным фактором: большинство пациентов с катарактой – пожилые люди.

Хрусталик глаза представляет собой естественную линзу, пропускающую и преломляющую свет, – в результате чего формируется перевернутое изображение, которое затем правильно интерпретируется в зрительном центре мозга. Хрусталик располагается между стекловидным телом и радужной оболочкой глаза. В норме он эластичен, имеет прозрачную однородную структуру и мгновенно «настраивается» при переводе взгляда из ближнего положения вдаль и наоборот. Эта способность глаза к автофокусировке (аккомодация) позволяет различать крупные и мелкие предметы одинаково хорошо на любом расстоянии. С возрастом хрусталик уплотняется и мутнеет, его реакция и предел эластичности снижаются. Это начало развития катаракты. Из-за уменьшения пропускной способности хрусталика на сетчатку глаза попадает меньше световых лучей, контуры предметов видятся размытыми, при переводе взора от ближних предметов к дальним зрение фокусируется с задержкой. Дальнейшее развитие катаракты зависит от многих факторов. Снижение зрения в той или иной степени всегда происходит с течением времени. При отсутствии динамического наблюдения и своевременного лечения катаракта может привести к полной слепоте.
Чаще всего диагностируется старческая катаракта. После 50 лет риск возрастного помутнения хрусталика значительно возрастает. Однако в более молодом возрасте также возможно развитие дегенеративных изменений в хрусталике, – например, вследствие травматического или лучевого поражения, как осложнение других заболеваний или в силу генетической предрасположенности.
Согласно статистическим данным Всемирной Организации Здравоохранения, в мире насчитывается порядка 17 миллионов людей, больных катарактой. Большинство из них – пожилые пациенты. В возрасте 70-80 лет помутнение хрусталика отмечается у 26% мужчин и у 46% женщин. После 80 лет катаракта в той или иной степени развивается практически у всех. По данным ВОЗ, 20 миллионов пациентов с катарактой не смогли избежать полной слепоты.
Причины возникновения катаракты
Главным фактором риска развития катаракты является возраст. К другим распространенным причинам помутнения хрусталика относятся:
- врождённая предрасположенность к дегенеративным изменениям хрусталика;
- травмы глаз (особенно проникающие ранения глазного яблока);
- тепловые и химические ожоги глаза (жидкостями и парами);
- фоновые офтальмологические заболевания (глаукома, сильная близорукость);
- заболевания эндокринной системы (особенно сахарный диабет), а также другие хронические системные нарушения (авитаминоз, дефицит микро- и макроэлементов в организме, иные отклонения обмена веществ);
- большие дозы облучения (лучевая терапия, УФ, СВЧ), в том числе пренебрежение необходимостью защиты глаз от попадания прямых солнечных лучей;
- большие дозы или продолжительный приём некоторых лекарственных средств;
- действие радиации;
- отравление организма высокотоксичными веществами, особенно нейротоксинами;
- социальный и экологический факторы, создающие постоянные неблагоприятные условия для жизни и здоровья;
- никотиновая и алкогольная зависимость.
Симптомы катаракты
«Kataraktes» с древнегреческого означает «водопад». Название заболевания подсказано особенностями зрительных нарушений. Контуры предметов становятся нечёткими, двоятся, волнообразно расплываются. Это действительно похоже на взгляд здорового человека сквозь воду или запотевшее стекло. В своём развитии катаракта проявляется также мнимыми пятнами и полосами в поле зрения, болезненным восприятием яркого света, иллюзией светящегося ореола вокруг объектов. Безусловно, такие изменения снижают качество жизни, поскольку затрудняют или исключают деятельность, связанную с концентрацией зрительного внимания на мелких предметах и деталях: чтение и письмо, шитьё, вязание, ремонт техники и пр.
Стадии возрастной катаракты
Катаракта классифицируется по выраженности объективных изменений хрусталика и тяжести субъективной симптоматики; в офтальмологии употребляется термин «созревание катаракты». Выделяют четыре стадии заболевания:
- Начальная катаракта. Хрусталик преимущественно замутнён вне активной оптической зоны. Как правило, зрительные искажения отмечаются на периферических участках («боковое зрение»), может наблюдаться лишь незначительное снижение остроты зрения.
- Незрелая катаракта. Помутнение хрусталика распространяется от краёв к центру оптической зоны. На этом этапе зрение существенно ухудшается, и пациенты чаще всего первично обращаются за медицинской помощью.
- Зрелая катаракта. Весь хрусталик вовлечен в патологический процесс, помутнение приобретает тотальный характер. Остаточное зрение позволяет различать только уровень освещённости предметов и их нечёткие контуры. Зрачок светлеет.
- Перезрелая катаракта. Прогрессирующее помутнение приводит к полной слепоте. Волокна хрусталика разлагаются, вещество приобретает жидкую консистенцию. Хрусталик неэластичный, зрачок молочного цвета.
Темпы развития катаракты
По наблюдениям офтальмологов, у двенадцати пациентов из ста полное помутнение хрусталика происходит в первые 4-6 лет от начала заболевания. Стремительно прогрессирующая катаракта требует у таких больных как можно более раннего хирургического вмешательства.
У пятнадцати больных из ста полное созревание катаракты занимает 10-15 лет и более.
В большинстве же случаев (70%) обширное помутнение хрусталика требует лечения через 6-10 лет с момента выявления.
Диагностика катаракты
Успех при лечении катаракты во многом зависит от стадии, на которой она выявлена. Прогноз более благоприятен при ранней диагностике начавшихся в хрусталике изменений. Однако на начальном этапе катаракта себя практически не проявляет – острота зрения существенно не меняется, – поэтому визит к офтальмологу откладывается, как правило, до тех пор, когда помутнение достигнет оптической области хрусталика и человек начнет испытывать ощутимый дискомфорт.
Начальную катаракту возможно обнаружить при осмотре глазного дна. Опытный офтальмолог выявит даже незначительное помутнение и назначит более детальное обследование. Специфическим исследованием для уточнения диагноза является биомикроскопия глаза. Направленный луч в виде световой щели позволяет однозначно выявить катаракту и оценить стадию её развития.
Этот метод исследования глазного яблока был изобретён в начале ХХ века физиком Гульдштрандтом (Швеция) и получил название «щелевая лампа». Во время такого обследования хрусталик освещается отражением светового луча, которое проецируется на щелевую диафрагму. Для достижения диагностического эффекта оптическая и осветительная системы аппарата должны быть сфокусированы в точке, подлежащей изучению. Аппарат позволяет в ходе диагностики манипулировать светом и оптикой в разных плоскостях. Это создаёт условия, при которых отчетливо различима контрастность освещённых и затемнённых тканей глаза. Картина, наблюдаемая в ходе исследования, называется «световой активностью» и позволяет оценить органическое и функциональное состояние структур глаза.
Щелевая лампа по сей день находит широкое применение в офтальмологии. Применяемый в нашем офтальмологическом центре специальный прибор «ИОЛ-мастер» (фирмы ZEISS) позволяет бесконтактным методом мгновенно оценить биометрические параметры глаза: длину переднезадней оси глаза, радиус кривизны роговицы, глубину её передней камеры и диаметр. Возможна не только диагностика естественного хрусталика глаза, но и исследование функций искусственной имплантированной линзы.
Лечение катаракты
Катаракта требует динамического наблюдения и своевременного лечения. Созревшая катаракта при последующем развитии даёт осложнения на всю переднюю камеру глаза. Из-за нарушенного оттока внутриглазной жидкости может развиться вторичная глаукома. Если вовремя не обратиться за помощью офтальмохирурга, зрение будет утрачено безвозвратно.
Медикаментозное лечение катаракты
Решить проблему мутнеющего хрусталика врачеватели пытались ещё в древности. Так, греки ошибочно полагали, что причиной зрительных нарушений служит скопившаяся мутная жидкость между хрусталиком и радужной оболочкой глаза. Египетские целители пытались вернуть зрение примочками с гвоздикой, мёдом, вином, молоком и мускатным орехом. По мере накопления знаний об этом недуге к лечению стали подходить более избирательно и научно обоснованно. Первыми каплями для замедления потери зрения стал раствор йодистого калия. Этот препарат благотворно действует на структуры глаза во многих ситуациях, применяется до сих пор, но существенного влияния на процесс помутнения хрусталика не оказывает.
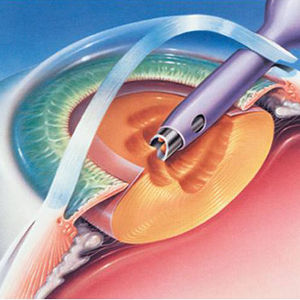
Хирургическое лечение катаракты
Современная медицина предлагает более успешные, безопасные и радикальные способы восстановления зрения. Наиболее эффективная хирургическая методика удаления катаракты сочетает факоэмульсификацию и имплантацию искусственного хрусталика (ИОЛ, интраокулярной линзы). На первом этапе офтальмохирург при помощи ультразвука удаляет замутнённый хрусталик. Сверхмалый разрез при этом позволяет провести последующую имплантацию безопасно, а капельная анестезия делает процедуру совершенно безболезненной. Такой способ местного обезболивания не нагружает сердечно-сосудистую систему пациента и приемлем для больных всех возрастных групп.
На сайте у вас после обследования указывалась возможность установки хрусталиков текнис симфони,. а текнис.синерджи не сертифицировано в России. Не появилась ли такая возможность установки текнис синерджи на сегодня? Если нет у вас такой возможности, окажите любезность указать где это возможно сегодня из стран- Финляндия,Турция? Спасибо.
Уважаемый Андрей,
в России пока возможности (официально) имплантировать Tecnis Synergy нет.
Можем предложить Symfony, а также мультифокальные и EDOF-ИОЛ других производителей.
Какая из линз будет удовлетворять вашим запросам и нет ли противопоказаний — можно будет сказать после очной консультации.
Обращайтесь — будем рады Вам помочь восстановить зрение с помощью современных ИОЛ.
Врач-офтальмолог Дмитрий Сагоненко
По поводу Финляндии или Турции что-то конкретное посоветовать затруднительно.
Катаракта — симптомы и лечение
Что такое катаракта? Причины возникновения, диагностику и методы лечения разберем в статье доктора Клюшниковой Елены Владимировны, офтальмолога со стажем в 27 лет.
Над статьей доктора Клюшниковой Елены Владимировны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Катаракта — это нарушение прозрачности биологической линзы внутри глаза (хрусталика). [1] [2] [3]
Помутнение хрусталика (особенно его центральной части) ведёт к снижению остроты зрения, выраженное помутнение — к потере зрения, а при отсутствии лечения — к слепоте.
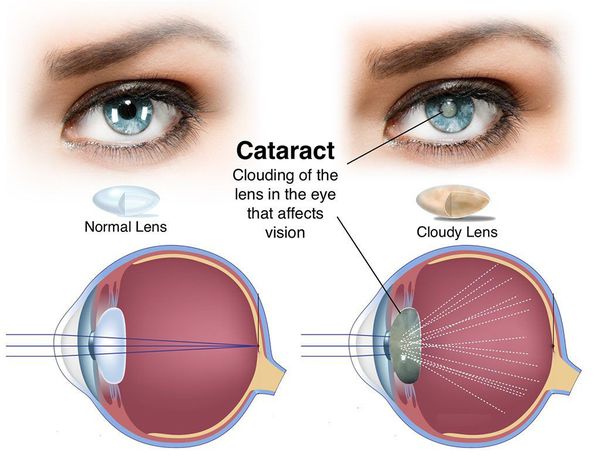
Почти половина населения нашей планеты старше 40 лет страдает от катаракты глаза. Миллионы людей ежегодно делают операцию по удалению катаракты и снова радуются краскам мира.
Чаще всего помутнение линзы глаза происходит по следующим причинам:
- возрастные изменения (до 90 % случаев);
- наследственность;
- травмы, воспалительные и дистрофические болезни глаза (например, увеит — воспаление сосудистой оболочки глаза);
- общесоматические заболевания: сахарный диабет, ревматоидные болезни, эндокринные нарушения (например, гипотиреоз), хронические болезни лёгких (например, бронхиальная астма) и другие;
- лучевые поражения: инфракрасное, рентгеновское, ионизирующее излучение;
- отравление нафталином, спорыньёй, динитрофенолом, таллием, медикаментами и другие общие отравления;
- авитаминоз витаминов А, В, С.
Возрастная катаракта встречается чаще всего. После 80 лет этим заболеванием страдает почти 100% населения. [5] [6] [7] С развитием технологий в медицине общая продолжительность жизни людей растёт, а значит практически каждый пожилой человек, так или иначе, сталкивается с помутнением хрусталика. Когда организм стареет, плотность биологической глазной линзы увеличивается и она мутнеет. Такая катаракта может возникнуть уже в возрасте 45 лет.
Сахарный диабет является второй частой причиной развития катаракты глаза. По данным исследований, помутнение хрусталика на фоне этого недуга составляет до 40 % случаев, причём в любом возрасте. Важно, что появление катаракты при сахарном диабете будет свидетельствовать о тяжести эндокринного заболевания.
Помимо указанных причин катаракты, существуют ещё и факторы риска. К ним относят: курение, злоупотребление алкоголем и приём кортикостероидных гормонов. [7]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы катаракты
Зрение при катаракте снижается постепенно, без болевых ощущений. Очертания окружающего мира становятся размытыми (как будто смотришь сквозь стену падающей воды или через запотевшее стекло), цвета — тусклыми. Очки в этом случае практически не помогают.
Как видит человек с катарактой:
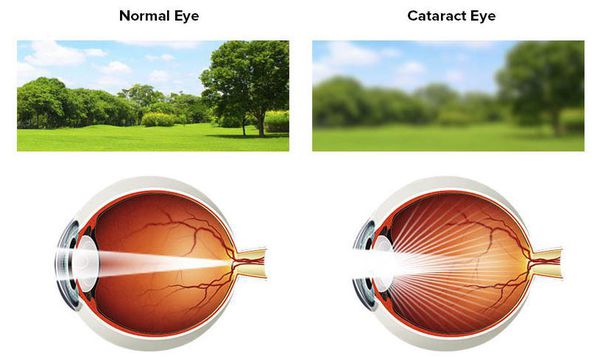
Усиление преломляющей способности глаза и сдвиг остроты зрения в сторону миопии (близорукости) также могут свидетельствовать о начале развития катаракты. [11] В начале заболевания зрение вблизи даже улучшается, что приводит к отказу от очков для близи. Однако с прогрессированием заболевания ситуация ухудшается. Кроме нечёткого изображения могут появляться ореолы вокруг предметов при ярком свете, а в вечернее и ночное время — светорассеяние, двоение изображения, изменение цветовосприятия, снижение контрастной чувствительности и т.д. Часто возникают трудности при чтении, написании текста, при занятиях шитьем и работе с мелкими деталями. [1] [2] [3] [6] Помимо этого пациенты отмечают повышенную чувствительность к свету, неспособность отличить оттенки близких по палитре цветов.
Степень выраженности симптомов катаракты зависит от локализации помутнений в хрусталике и от стадии болезни. Так при ядерной катаракте (когда мутнеет только центральная часть линзы глаза) чаще наблюдается ранняя миопия и улучшение зрения в сумерках. При корковой катаракте (когда пометнение начинается на периферии) острота зрения довольно долго остается высокой, до тех пор, пока поражение не достигнет центральной части хрусталика. На стадии зрелой катаракты предметное зрение полностью теряется, и на чёрном зрачке появляется белёсый оттенок.
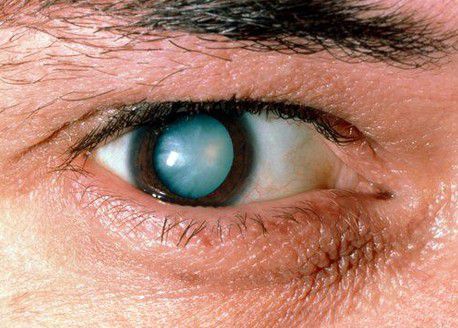
Развитие катаракты — это постепенный процесс, требующий определённого времени. Скорость развития болезни у каждого человека индивидуальна и зависит от множества факторов: возраста, сопутствующих глазных и общих заболеваний и т. д. У кого-то этот процесс занимает месяцы, а у кого-то растягивается на годы.
Патогенез катаракты
В хрусталике нет собственных сосудов, все необходимые питательные вещества он получает из водянистой влаги передней и задней камер глаза. Механизм развития катаракты в первую очередь связан как раз с нарушением белкового обмена между тканями хрусталика и влагой передней камеры глаза.
Изменение биохимического состава жидкости передней камеры ведет к сбою метаболизма белка в тканях глазной линзы. Недостаток необходимых элементов или проникновение вредных метаболитов (промежуточных продуктов обмена) приводит к тому, что белки хрусталика (которые составляют 35% его вещества) теряют свои природные свойства, происходит их денатурация и, как следствие, помутнение биологической линзы.
В 1984 году А. Спектором была выдвинута теория о том, что возникновение катаракты связано с перекисным окислением липидов хрусталика. Иначе этот процесс называют окислительным стрессом. В результате этих реакций образуются продукты окисления, в вещество линзы глаза начинают поступать ионы кальция и воды, что становится причиной формирования непрозрачных белковых агрегатов или комплексов. Прогрессирование катаракты сопровождается оводнением волокон хрусталика и появлением мутных областей, вплоть до полного помутнения вещества глазной линзы. [9] [10]
Катаракту также связывают с нарушениями углеводного обмена, тканевого дыхания в хрусталике и проницаемости его капсулы. Помутнения линзы иногда распределены неодинаково. Это может указывать на разную проницаемость передней и задней капсулы хрусталика или на различия в химическом составе и обмене веществ передних и задних кортикальных слоев. В патогенезе старческой катаракты такая картина обычно является следствием возрастных изменений. При этом помутнение начинается под задней капсулой глазной линзы, так как она самая тонкая, а потом переходит в ядро и охватывает весь хрусталик.
Классификация и стадии развития катаракты
По времени возникновения катаракты делятся на два типа:
- врождённые — встречаются довольно редко (один случай на 10000 новорождённых). Они связаны с внутриутробными инфекциями плода, употреблением беременной женщиной алкоголя или наркотиков, курением, наследственными болезнями;

- приобретённые — развиваются с возрастом в результате естественного процесса старения глаза и организма в целом. Из-за накопления сводобных радикалов и изменения структуры хрусталика, он теряет свою природную прозрачность.
Приобретённые катаракты, исходя из причин развития, делят на две группы:
- Старческие (сенильные).
- Осложнённые (чаще всего располагаются под задней капсулой):
- следствие нарушений в переднем отделе глаза (увеит, гетерохромия радужной оболочки и вторичная глаукома);
- следствие изменений в заднем отделе глаза (прогрессирующая близорукость высокой степени, отслойка сетчатки и её пигментная дегенерация);
- на фоне системных заболеваний (сахарный диабет, инфекции и т. д.);
- следствие травматических повреждений глаза.
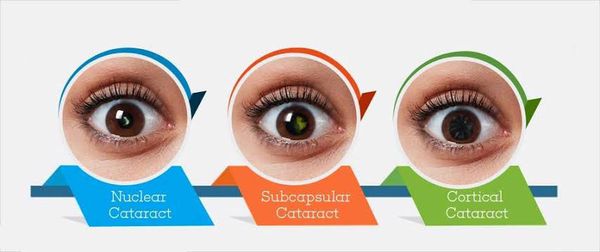
По локализации выделяют следующие типы катаракты:
- полярная — помутнение капсулы и прилежащих слоёв хрусталика;
- зонулярная (слоистая) — слои помутнения чередуются с прозрачными слоями биологической линзы;
- ядерная — располагается в центральной части хрусталика;
- кортикальная — затрагивает кору линзы глаза, при этом ядро остаётся прозрачным;
- тотальная — помутнение всех слоёв хрусталика.
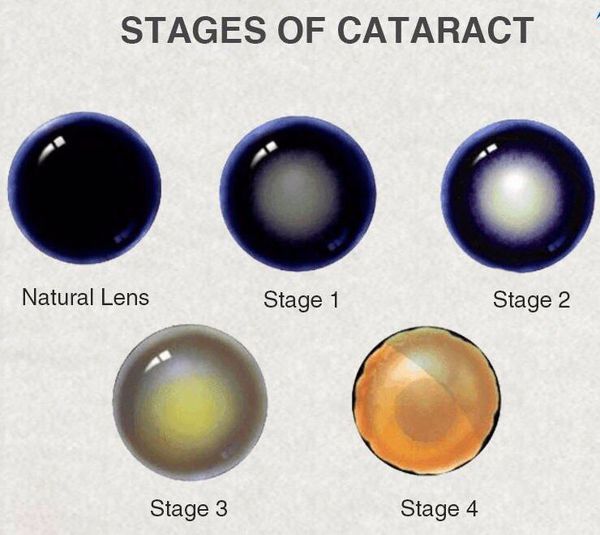
- Начальная катаракта — мутнеет только периферия хрусталика, острота зрения практически не меняется. При обследовании зрачка наблюдаются тёмные или серые полосы (помутнения) вне оптической зоны, а также лёгкое оводнение глазной линзы (появление водяных «щелей»).
- Незрелая катаракта — помутнения располагаются неравномерно, острота зрения становится ниже 0,1. Передние слои хрусталика остаются прозрачными, поэтому при осмотре наблюдается тень от радужной оболочки. Ввиду усиленного оводнения линза глаза набухает, в связи с чем зрачок приобретает перламутровоый оттенок.
- Зрелая катаракта — волокна хрусталика мутнеют, острота зрения снижается до уровня светоощущения. При обследовании глазное дно не обнаруживается, тень от радужной оболочки исчезает. Биологическая линза обезвоживается, а передняя камера снова углубляется. Зрачок становится серого цвета.
- Перезрелая (молочная) катаракта — волокна хрусталика разрушаются, его ядро опускается вниз, корковое вещество разжижается. Сам хрусталик снова отекает, а цвет зрачка становится однородным, молочно-белым. Лечение катаракты в таком случае затруднено.
Осложнения катаракты
При несвоевременном лечении заболевания может развиться набухающая катаракта. Если повреждённый хрусталик набухает, то передняя камера глаза становится меньше в объёме, а внутриглазное давление резко увеличивается. Постоянно повышенное внутриглазное давление приводит к атрофии головки зрительного нерва, и пациент необратимо теряет зрение от вторичной глаукомы. [13] Последующие оперативные вмешательства вернуть зрение уже не могут. Опасность вторичной глаукомы заключается в том, что повышение внутриглазного давления происходит совершенно безболезненно и незаметно для пациента, который и так плохо видит из-за катаракты. Наличие зрелой катаракты, мелкая передняя камера и высокое внутриглазное давление являются характерными признаками набухания катаракты и факторами риска потери зрения. В данном случае необходимо срочное оперативное лечение.
Перезрелая (морганиевая) катаракта. Если катаракту долго не удаляют и внутриглазное давление остается в норме, то катаракта перезревает, разжиженное корковое вещество постепенно рассасывается, а ядро глазной линзы опускается вниз. Зоннулярные хрусталиковые связки ослабевают и хрусталик может сместиться. При осмотре в проходящем свете или на щелевой лампе в просвете зрачка определяется верхний экватор хрусталика.
Оперативное лечение набухающей и перезрелой катаракты всегда очень затруднено, может сопровождаться различными осложнениями и требует высокой квалификации хирурга.
Длительно существующая катаракта также может вызвать вялотекущее воспаление радужки и сосудистой оболочки. Отсутствие прозрачной оптической среды затрудняет своевременную диагностику заболеваний сетчатки и зрительного нерва.
Нередко на фоне длительно существующей катаракты развивается одностороннее расходящееся косоглазие.
Диагностика катаракты
Диагноз «Катаракта» ставят на основании жалоб больного, анамнеза и клинической картины. Пациент жалуется на постепенное (нерезкое) ухудшение зрения в течение длительного времени. Возраст пациентов, обращающихся к окулисту с такими жалобами, как правило, старше 65 лет.
Для диагностики катаракты проводятся рефрактометрия (измерение преломляющей способности глаза) и кератометрия (измерение степени кривизны передней поверхности роговицы). Определяется острота зрения без коррекции и с коррекцией, внутриглазное давление, исследуется поле зрения, состояние сетчатки и зрительного нерва. При необходимости подсчитываются эндотелиальные клетки роговицы, проводится оптическая когерентная томография и другие высокоточные компьютеризированные исследования.
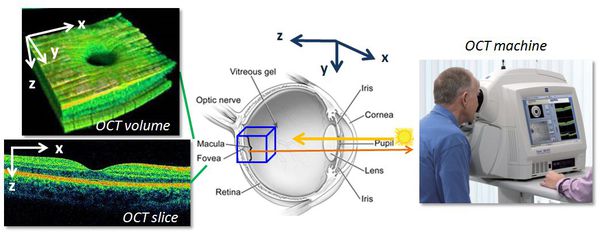
Небольшие помутнения в хрусталике выявляются с помощью фокального (бокового) освещения, исследования в проходящем свете и методом биомикроскопии переднего отрезка глаза.
При фокальном освещении видны помутнения в хрусталике серого или серовато-белого цвета. В проходящем свете при непрямой офтальмоскопии помутнения вырисовываются в виде черных полос, спиц или пятен на красном фоне глазного дна.
Однако основным методом для диагностики катаракты является биомикроскопия переднего отрезка глаза. Обследование проводится с помощью щелевой лампы, которую еще называют офтальмологическим микроскопом. [12]

Щелевая лампа позволяет детально рассмотреть роговицу, переднюю камеру, радужку и хрусталик. Этот метод дает возможность наиболее точно определить характер и величину помутнений хрусталика и их локализацию. Чтобы провести исследование нужно на некоторое время расширить зрачок. Этого можно добиться капельным введением в конъюнктивальный мешок следующих препаратов: «Мидриацил», «Цикломед», «Тропикамид» и др. По завершении диагностики согласно полученным результатам рассчитывается оптическая сила искусственного хрусталика.
Все исследования глаза — оперативные, в большинстве своем бесконтактные и совершенно безболезненные.
Лечение катаракты
На сегодняшний день единственно верным методом лечения катаракты является хирургический, так как ещё не изобретено средство, позволяющее без операции вернуть мутному хрусталику прозрачность. Раньше было популярным использовать для этих целей глазные капли, содержащие витамины, антиоксиданты и ферменты, сейчас эти средства считаются неэффективными. Таким образом, медикаментозная терапия для лечения катаракты не эффективна. Не показана для лечения катаракты и лазерная коррекция. Лазерная коррекция — это изменение лазером конфигурации роговицы с целью изменения преломляющих свойств. К хрусталику и катаракте эта процедура не имеет никакого отношения и в данном случае не показана.
Народные средства для лечения катаракты также не помогут — применять их не только бессмысленно, но и опасно, поскольку они могут повредить нежную структуру глаза.
Стандартом хирургического лечения является бесшовная ультразвуковая факоэмульсификация (удаление) катаракты через малый разрез (2,0-2,2 мм). Эта малотравматичная, хорошо отработанная операция длится 15-20 минут. Она проводится под местным обезболиванием, поэтому хорошо переносится людьми даже очень пожилого возраста.
Уменьшение разреза при удалении катаракты делает операцию быстрой, менее травматичной и обеспечивает высокое зрение и быстрое заживление в послеоперационном периоде. [16]
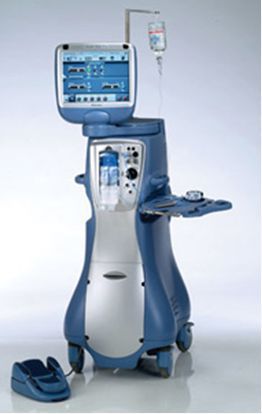
Операция выполняется под микроскопом. Пациент находится в лежачем положении, на спине. Рядом постоянно находится врач-анестезиолог, он контролирует общее состояние пациента и обеспечивает обезболивание.
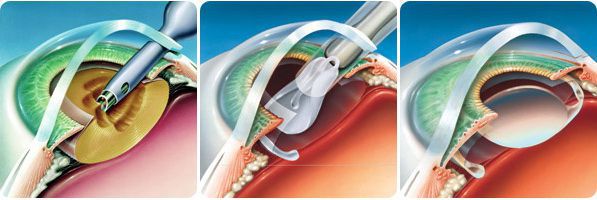
Операция проводится в шесть этапов:
- тоннельный разрез роговицы размером 2,0-2,2 мм;
- вскрытие передней капсулы хрусталика;
- отделение ядра хрусталика от мягких хрусталиковых масс;
- удаление ядра хрусталика с помощью ультразвука (факоэмульсификация);
- аспирация (отсасывание) остаточных хрусталиковых масс;
- имплантация (вживление) искусственного хрусталика.
Преимущества бесшовной операции:
- безопасность и безболезненность;
- быстрое послеоперационное восстановление;
- отсутствие ограничений зрительных нагрузок;
- восстановление высокой остроты зрения в короткие сроки;
- уменьшение послеоперационного астигматизма;
- отсутствие швов (их не нужно будет удалять через 6 месяцев после основной операции). [16][8]
Противопоказания к удалению катаракты
Противопоказаний к оперативному лечению катаракты немного — это острые воспалительные заболевания (например, ОРВИ), острые сердечно-сосудистые заболевания (острый инфаркт и инсульт), обострения хронических заболеваний, острые психические нарушения. Возраст не является противопоказанием, возрастной границы для операции не существует.
Выбор искусственного хрусталика
В результате факоэмульсификации катаракты на место естественного помутневшего хрусталика, а точнее в его капсульный мешок, помещается искусственная линза из специального полимерного материала. [14] [15] Он биологически совместим с тканями глаза и может служить бесконечно долго, не деградируя.
Существует множество видов интраокулярных линз:
- монофокальные асферические;
- торические;
- мультифокальные с разным фокусным расстоянием для ближней работы;
- мультифокальные торические.
Окончательный выбор конкретной модели делает хирург.
Монофокальная асферическая линза используется чаще всего. Она даёт пациенту возможность отлично видеть вдаль при различной степени освещённости, для зрения вблизи (чтения, работы за компьютером и т. д.) нужна незначительная докоррекция очками. Если человек готов носить очки для чтения, имплантация этой линзы является отличным выбором.
Асферический дизайн искусственного хрусталика усиливает четкость изображения (особенно в тёмное время суток). Жёлтая окраска линзы улучшает контрастность видимой картины, позволяет наблюдать цвета более натуральными и естественными, снижает неблагоприятное влияние рассеянного света и защищает сетчатку от вредного воздействия ультрафиолета и синего цвета.

Торическая интраокулярная линза практически аналогична монофокальной, единственная особенность — она позволяет исправить ещё и астигматизм, если это необходимо. Торическая линза обладает большей силой преломления в определенных областях, за счет этого у пациента с такой линзой уменьшается или полностью исчезает роговичный астигматизм и значительно повышается зрение вдаль без очков.
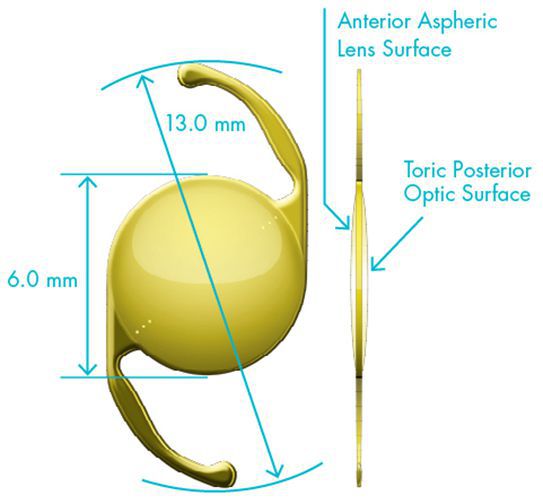
Для каждого конкретного пациента врач подбирает торическую линзу с помощью специальной компьютерной программы, где учитываются все анатомические особенности глаза, определяется тип интраокулярной линзы и планируемое её положение в глазу.
Мультифокальные линзы — последнее слово в микрохирургии катаракты и рефракционной хирургии. Имея не один, а несколько фокусов, линзы такого типа обеспечивают максимальную остроту зрения как вблизи, так и вдаль. В этом их главное преимущество.
Возможность выбрать линзы с различным фокусным расстоянием позволяет учесть профессиональные и индивидуальные потребности каждого человека и в большинстве случаев помогает полностью отказаться от очков при работе вблизи. Статистика показывает, что около 95% пациентов после имплантации мультифокальной интраокулярной линзы не пользуются очками.
С 2017 года для российских пациентов стала доступна трифокальная псевдоаккомодирующая интраокулярная линза AcrySof IQ PanOptix, выпущенная компанией Alcon.
Линза изготовлена из гидрофобного акрила — синтетического материала, который в течение длительного времени сохраняет цвет, прозрачность и форму. Благодаря эластичности конструкции провести имплантацию можно через минидоступ размером всего 1,8-2,0 мм. Три оптических фокуса линзы позволяют добиться высокой остроты зрения не только вдали и близи, но и на среднем расстоянии, что избавляет от необходимости носить очки.
AcrySof IQ PanOptix — асферичная линза. Благодаря ей пациент получает качественное изображение без искажений и повышенную контрастную чувствительность в любое время суток. Такой искусственный хрусталик защищает глаз от опасного ультрафиолета и в то же время доставляет до 88 % энергии света на сетчатку. Это обеспечивает широкий диапазон зрения при любой освещённости и диаметре зрачка.
С сентября 2018 года появилась возможность использовать еще один продукт компании Alcon — линзу PanOptix Toric. Она также восстанавливает зрение на всех расстояниях и помимо этого избавляет пациента от астигматизма.
Линза Ophtec Artisan имплантируется при осложнённых случаях катаракты. Она устанавливается не в капсульный мешок, а на переднюю или заднюю поверхность радужки. В этом случае может потребоваться шовная фиксация интраокулярной линзы к радужке или склере.

Для получения лучшего результата операции тип искуственного хрусталика нужно выбирать совместно с офтальмохирургом.
Таким образом, на сегодняшний день мы имеем в своём арсенале необходимые средства, чтобы пациенты с катарактой избавились от всех оптических проблем и могли вести активную, насыщенную жизнь без очков. [4] [17] [18] [19]
А что после операции?
Сразу после операции пациента на каталке с повязкой на оперированном глазу доставляют в палату. Стационарное наблюдение обычно длится меньше суток (хотя такая операция возможна и в амбулаторном порядке). В это время проводятся определённые лечебные мероприятия: закапывание комбинированных и противовоспалительных лекарственных средств, инъекции под слизистую оболочку глаза (при необходимости).
Желательно, чтобы в день выписки родные смогли помочь прооперированному пациенту добраться до дома.
Пациенту выдается выписная справка, которую нужно хранить и брать с собой при каждом посещении офтальмолога. Это важный документ, содержащий данные об остроте зрения до и после операции, её особенностях, типе установленного хрусталика. В справке прописаны врачебные рекомендации, например, какие капли использовать и как часто, а также дата и точное время, когда следует приехать в клинику для контрольного осмотра. Текущее наблюдение осуществляет офтальмолог по месту жительства. Он же может продлить больничный лист, если это потребуется.
В первый месяц после операции следует воздержаться от посещения бани, сауны, бассейна. Разрешается помыться под душем в домашних условиях. Во время мытья головы следить, чтобы в оперированный глаз не попадала вода и мыльная пена. После душа желательно закапать антибактериальные глазные капли.
В течение первого месяца рекомендуется воздержаться от физической работы и занятий спортом, связанных с подъёмом тяжести, сотрясением тела и резким наклоном головы. При хорошем общем самочувствии надо чаще бывать на воздухе, выполнять легкую работу по дому, можно смотреть телевизор и читать, но недолго. Избегать любых, даже самых незначительных травм глаза. Ни в коем случае не трогать оперированный глаз рукой, это может привести к инфицированию раны. Обязательно закапывать назначенные врачом глазные капли.
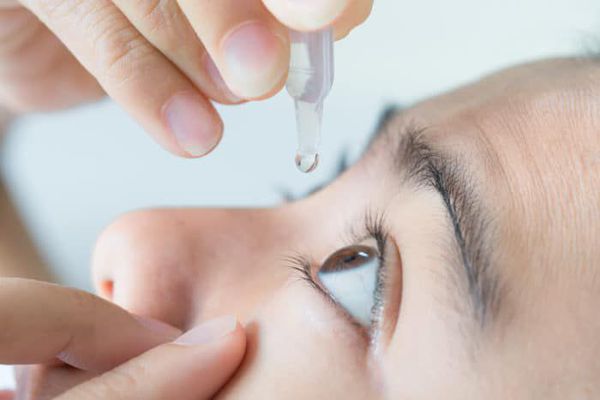
При выполнении этих рекомендаций риск осложнений минимальный и можно гарантировать отличный послеоперационный результат.
Прогноз. Профилактика
В случаях с приобретёнными возрастными катарактами прогноз лечения благоприятный, после операции зрение восстанавливается, часто до 100 %. Если пациент трудоспособного возраста, после операции он снова может работать. Чем раньше человек избавится от катаракты, тем скорее улучшится острота зрения и качество жизни в целом.
Зрение возвращается сразу же после операции. Окончательное восстановление функций происходит в течение первых нескольких дней после замены хрусталика и зависит от сопутствующих заболеваний глаза, возраста пациента, степени выраженности катаракты и т. д.
Иногда через несколько лет после операции (2-5 лет) может появиться вторичная катаракта — помутнение опорной структуры, на которой стоит искусственный хрусталик. Это состояние не является осложнением или следствием некачественно проведённой операции. Оно зависит от возраста пациента, его иммунологического статуса, сопутствующей патологии, дизайна и материала искусственного хрусталика и т. д. Даже если вторичная катаракта возникает, она не опасна и легко лечится лазером в течение нескольких минут. Чаще это случается с молодыми пациентами и детьми. В более зрелом возрасте риск развития вторичной катаракты уменьшается и составляет около 10 %. Чтобы снизить вероятность появления такого недуга, хирурги применяют специальные приёмы, совершенствуют хирургическую технику операции, используют самые современные модели искусственных хрусталиков.
Профилактика
Чтобы исключить врождённые катаракты стоит уделить внимание профилактике вирусных заболеваний у беременных, а также радиационных воздействий на организм.
Возникновение приобретённых катаракт можно предупредить своевременным и рациональным лечением заболеваний, которые могут способствовать её развитию. При работе на промышленных, сельскохозяйственных, химических предприятиях обязательно строго соблюдать технику безопасности.
Профилактика развития возрастной катаракты должна быть направлена на общее оздоровление организма и замедление процессов старения. Медикаментозная терапия для профилактики катаракты практически не используется, в связи с неэффективностью. Но по желанию можно назначить пациентам в каплях витаминные и антиоксидантные препараты. К основным немедикаментозным методам профилактики относятся:
Источник https://mgkl.ru/patient/stati/katarakta
Источник https://ophthalmocenter.ru/catatakta-glaza.html
Источник https://probolezny.ru/katarakta/