История болезни: дисциркуляторная энцефалопатия

Дисциркуляторная энцефалопатия – распространенное поражение головного мозга, вызванное недостаточным кровообращением в сосудах. Такие нарушения наблюдаются в основном у людей пожилого возраста. Однако все чаще этот диагноз ставится и пациентам до 40 лет. Хроническая болезнь со временем вызывает серьезные последствия, которые отображаются на физическом и психическом состоянии человека.

Суперфуды в косметике: сочные коктейли для здоровья кожи и волос
Дисциркуляторная энцефалопатия при гипертонической болезни
Из истории болезни по диагнозу дисциркуляторная энцефалопатия видно, что нарушения в работе мозга в основном являются следствием других заболеваний. Чаще всего речь идет о сбоях в работе сердечно-сосудистой системы. Например, часто диагностируется дисциркуляторная энцефалопатия при гипертонической болезни и атеросклерозе.
Артериальная гипертензия (стойкое повышение АД) приводит к обеднению мозгового кровотока, которое в свою очередь является главной причиной необратимых функциональных нарушений. Поэтому улучшение состояния больного с диагнозом дисциркуляторная энцефалопатия при гипертонической болезни будет эффективно лишь на фоне нормализации артериального давления.
Дисциркуляторная энцефалопатия: причина болезни, другие факторы
В основе развития патологических процессов могут лежать и другие заболевания. Наиболее часто дисциркуляторная энцефалопатия имеет следующие причины болезни:
- васкулиты,
- вегето-сосудистая дистония,
- черепно-мозговые травмы,
- сахарный диабет,
- различные заболевания крови,
- нарушения системной гемодинамики.
История болезни дисциркуляторная энцефалопатия: симптомы на разных стадиях
Как уже говорилось, болезнь является хронической и развивается постепенно. Так, история болезни по дисциркуляторной энцефалопатии может вестись годами и даже десятилетиями. А до проявления специфических симптомов часто проходит несколько лет.
Врачи выделяют три стадии развития заболевания, которые постепенно переходят одна в другую и характеризуются разными симптомами:
- Начальные изменения без ярко выраженных поражений и характерных недомоганий. Может наблюдаться неврастения, пониженная трудоспособность, быстрая утомляемость и бессонница.
- Усугубление начальных симптомов. Нарушение координации движений, возможны микроинсульты.
- Прогрессирующие неврологические синдромы, развитие эпилептиформных припадков. Первичные симптомы усугубляются ещё больше, чаще повторяются головные боли.
Начальная стадия может развиваться 7-12 лет, следующий этап проходит в два раза быстрее. При этом дисциркуляторная энцефалопатия при гипертонической болезни прогрессирует более стремительно, поэтому представляет наибольшую опасность.
Гипертоническая энцефалопатия
Гипертоническая энцефалопатия — это хроническое прогрессирующее поражение мозговых тканей, обусловленное нарушениями церебральной гемодинамики у пациентов с длительно протекающей, плохо контролируемой артериальной гипертензией. Клинически проявляется симптомами дисциркуляторной энцефалопатии. Диагностируется гипертоническая энцефалопатия при сопоставлении данных неврологического осмотра, заключения кардиолога и психиатра, результатов исследований мозговой гемодинамики и церебральной МРТ. Лечение проводится на фоне приёма антигипертензивных средств, включает сосудистые, ноотропные, нейропротекторные и симптоматические фармпрепараты.
МКБ-10
Общие сведения
Среди причин дисциркуляторной энцефалопатии артериальная гипертензия занимает второе место после атеросклероза. В МКБ-10 гипертоническая энцефалопатия (ГЭ) выделена как отдельный вид энцефалопатии, развивающийся у больных с гипертонической болезнью или длительно текущими симптоматическими гипертензиями. Термин введён в 1985 году отечественными нейрофизиологами И.В. Ганушкиной и Н.В. Лебедевой. В отличие от атеросклеротической энцефалопатии гипертоническая протекает с преимущественным поражением мозговых сосудов мелкого калибра. Однако разделение данных энцефалопатий весьма условно, поскольку гипертоническая энцефалопатия сопровождается быстрым развитием атеросклеротических изменений церебральных сосудов.

Причины
Основным этиологическим фактором ГЭ выступает высокий уровень артериального давления (АД). Артериальная гипертензия может иметь первичный характер (гипертоническая болезнь) и развиваться вторично вследствие поражения почек (хронического пиелонефрита, гломерулонефрита, гидронефроза), эндокринных расстройств (феохромоцитомы, гиперкортицизма, первичного гиперальдостеронизма), атеросклероза аорты. Повышенный риск развития ГЭ у гипертоников обуславливают следующие факторы:
- Неконтролируемые высокие цифры АД. Патологические изменения в сосудах наступают быстрее у пациентов, не получающих гипотензивную терапию или получающих её в недостаточном объёме. В ряде случаев не удаётся полностью скорректировать гипертонию при помощи медикаментозной терапии.
- Гипертонические кризы. Каждый резкий подъём АД негативно отражается на состоянии сосудистой стенки, приводит к её истончению, увеличению проницаемости. Подобные изменения обуславливают последующее геморрагическое пропитывание церебральных тканей в месте истончения.
- Перепады АД. Резкие колебания артериального давления обуславливают гипертрофию сосудистой стенки с сужением её просвета, увеличивают износ сосудистых тканей. Гипотония, в том числе обусловленная ятрогенной дилатацией сосудов, приводит к замедлению и недостаточности церебрального кровотока.
- Ночная гипертензия. Ночные подъёмы артериального давления зачастую имеют скрытый характер. Отсутствие своевременной коррекции давления приводит к продолжительному спастическому состоянию мозговых сосудов с развитием ишемических процессов в кровоснабжаемых ими тканях.
- Большое пульсовое давление. Исследования показали, что разница между систолическим и диастолическим давлением 40 мм рт. ст. усугубляет течение сердечно-сосудистой патологии. Постоянное увеличение пульсового давления обуславливает дополнительную нагрузку на сосудистую стенку и мышечный аппарат.
Патогенез
Компенсаторной реакцией на повышение АД является сужение мелких артериол, предупреждающее их разрыв и выравнивающее пульсовое давление. Постоянная гипертония, частые подъёмы давления обуславливают гипертрофию мышечного слоя стенок артериол. В результате происходит утолщение сосудистой стенки и сужение просвета. Указанные процессы наблюдаются в сосудах всех тканей, но более выражены в органах-мишенях: головном мозге, почках, сердце. Уменьшение просвета церебральных артериол вызывает падение мозговой перфузии, развитие хронической ишемии головного мозга. Вследствие постоянного дефицита кислорода и питательных веществ в церебральных структурах происходят дегенеративные процессы. Присоединение атеросклеротических изменений усугубляет недостаточность мозгового кровообращения и её клиническую симптоматику.
Морфологически отмечается раннее поражение белого мозгового вещества, демиелинизация нервных волокон, расширение периваскулярных пространств. Изменения носят диффузный характер, наблюдаются симметрично в обоих полушариях, первоначально локализуются вдоль боковых желудочков, распространяются перивентрикулярно. Наряду с диффузными дегенеративными процессами в белом церебральном веществе отмечаются отдельные локальные фокусы — лакунарные инфаркты.
Классификация
Гипертоническая энцефалопатия отличается постепенным прогрессированием дегенеративных изменений в церебральных тканях и усугублением симптоматики. Понимание, на каком этапе течения находится патологический процесс, необходимо для корректного подбора терапии и оценки прогноза заболевания. Поэтому специалисты в области практической неврологии выделяют 3 основные стадии ГЭ:
- I стадия — преобладают субъективные жалобы на утомляемость, невнимательность, головные боли, ухудшение памяти. Объективная симптоматика скудная, когнитивные отклонения выявляются лишь при тщательном проведении специального тестирования.
- II стадия — в клинической картине появляются чёткие неврологические синдромы: вестибулярный, пирамидный, атактический, дисмнестический, подкорковый. В большинстве случаев отмечается преобладание одного из указанных синдромов. Когнитивные нарушения умеренные. Профессиональная деятельность затруднительна, социальная адаптация снижена.
- III стадия — наблюдается сочетание и одновременное нарастание нескольких неврологических синдромов. Возможно присоединение паркинсонизма, эпилептических приступов, псевдобульбарного синдрома. Отмечаются грубые когнитивные расстройства вплоть до деменции. Работа по профессии невозможна. Бытовая адаптация нарушена.
Симптомы гипертонической энцефалопатии
Заболевание начинается с медленно прогрессирующей неспецифической симптоматики. Пациенты жалуются на затруднения концентрации внимания, снижение памяти, повышенную утомляемость, частые цефалгии, иногда — головокружения. По мере прогрессирования жалобы усложняются, формируется симптоматика отдельных неврологических синдромов. При вестибулярной атаксии больные указывают на шаткость при ходьбе, нарушение координации. При дисмнестическом синдроме доминирует расстройство памяти, при пирамидном — мышечная слабость, чаще по типу лёгкого гемипареза. Подкорковые нарушения приводят к возникновению тремора, гиперкинезов, вторичного паркинсонизма.
Наблюдается снижение скорости и продуктивности мышления, сужение круга интересов, сложности организации собственной деятельности (апраксия), нарушение мотивации. Дисфункция когнитивной сферы обуславливает отсутствие адекватной критики по отношению к своему состоянию. Наблюдается повышенная эмоциональная лабильность, иногда поведенческие и аффективные расстройства. Клиническая картина отличается «мерцанием» симптомов, периодическим транзиторным улучшение состояния.
Гипертоническая энцефалопатия III стадии характеризуется грубой органической и когнитивной симптоматикой. Отмечается апраксия, агнозия, амнезия, распад интеллектуальных способностей, изменение личности, полная потеря профессиональных навыков. Развивается сосудистая деменция, сопровождающаяся неадекватным поведением, психическими изменениями. Усугубляется неврологическая симптоматика, возможен псевдобульбарный паралич: дизартрия, расстройство глотания, насильственный плач. Вследствие лакунарного инфаркта возможно возникновение эпилептических пароксизмов, синкопальных состояний. Нарастание пирамидного, атактического, паркинсонического синдромов ограничивает возможность самообслуживания и самостоятельного передвижения.
Осложнения
Хронически протекающая гипертоническая энцефалопатия зачастую сопровождается отдельными острыми эпизодами, возникающими на фоне быстрого нарастания АД. Они обусловлены срывом сосудистой регуляции и гипотонической дилатацией интрацеребральных сосудов, следствием которой является пропотевание плазмы крови с образованием периваскулярного отёка. При отсутствии своевременного лечения острая гипертоническая энцефалопатия может осложниться лакунарным инфарктом, ишемическим или геморрагическим инсультом. Попёрхивание пищей вследствие дисфагии при псевдобульбарном синдроме опасно возникновением асфиксии, забросом пищевых частиц в дыхательные пути с развитием аспирационной пневмонии.
Диагностика
Гипертоническая энцефалопатия предполагается в каждом случаев возникновения характерной неврологической симптоматики на фоне хронической артериальной гипертензии. Диагностический поиск направлен на исключение иной церебральной патологии, оценку степени имеющихся сосудистых и церебральных изменений. Основными этапами диагностики являются:
- Осмотр невролога. В начальной стадии неврологический статус без особенностей, возможна анизорефлексия. Специальное когнитивное тестирование определяет лёгкие мнестические, праксические и гностические изменения.
- Консультация кардиолога. Необходима для подтверждения диагноза гипертонической болезни. По показаниям проводится ЭКГ, ЭхоКГ, суточный мониторинг АД
- Обследование психической сферы. Производится психиатром, нейропсихологом при подозрении на наличие психических отклонений. Психический статус оценивает путём беседы, наблюдения и тестирования.
- Лабораторные исследования. Важное значение имеет определение уровня холестерина, липидного спектра крови. В комплексном обследовании для оценки функции почек необходим общий анализ мочи, биохимия крови, проба Реберга.
- Исследование церебральной гемодинамики. Применяется дуплексное сканирование церебральных сосудов, транскраниальная УЗДГ, МРТ сосудов головного мозга. Обследования позволяют выявить сужение просвета артериол, оценить его степень, определить локализацию и распространённость наиболее выраженных изменений.
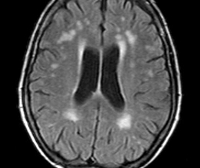
- Томография.МРТ головного мозга — наиболее информативный метод в диагностике морфологических изменений мозговых тканей. Позволяет выявить диффузные дегенеративные изменения, очаги перенесённых лакунарных инфарктов у пациентов с II — III стадией ГЭ, исключить прочую органическую патологию мозга.
При наличии пароксизмальной активности показано проведение электроэнцефалографии, консультация эпилептолога. Выявление почечной дисфункции по результатам лабораторных анализов является поводом для включения в перечень необходимых обследований УЗИ почек и консультации нефролога. Дифференцируется энцефалопатия гипертонического генеза от опухоли головного мозга, энцефалита, медленных инфекций ЦНС, болезни Паркинсона, демиелинизирующих заболеваний, болезни Крейтцфельдта-Якоба, Альцгеймера. На сосудистый характер поражения указывают данные цереброваскулярных исследований, обнаружение на МРТ следов лакунарных инфарктов.
Лечение гипертонической энцефалопатии
Успешность терапии ГЭ напрямую зависит от эффективности коррекции артериальной гипертонии. Неврологическое лечение осуществляется на фоне гипотензивной терапии, лечения заболевания, обуславливающего высокий уровень давления. Основными направлениями лечения выступают: улучшение церебральной перфузии, поддержание метаболизма мозговых тканей, восстановление функции ЦНС. Базовыми группами препаратов являются:
- Сосудорасширяющие средства. Позволяют купировать основное патогенетическое звено ГЭ — спазм артериол. Применяются фармпрепараты без побочного синдрома «обкрадывания»: блокаторы кальциевых каналов, антагонисты a2–адренорецепторов, ингибиторы фосфодиэстеразы.
- Препараты, улучшающие микроциркуляцию. Показан длительный приём антикоагулянтов: ацетилсалициловой кислоты, дипиридамола. Улучшению циркуляции крови способствует приём пентоксифиллина.
- Нейропротекторы. Необходимы для повышения устойчивости нервных клеток к хронической гипоксии и уменьшенному поступлению питательных веществ. Применяются антиоксиданты (этилметилгидроксипиридина сукцинат, липоевая кислота), аминокислотные препараты (гамма-аминомасляная кислота, глицин).
- Симптоматические средства. Назначаются в зависимости от текущих нарушений и симптомов, которыми сопровождается энцефалопатия. При когнитивном снижении показаны ноотропы, при гиперлипидемии — фармпрепараты группы статинов, при психических отклонениях — седативные, нормотимики, транквилизаторы, при эпилептических пароксизмах — антиконвульсанты.
Прогноз и профилактика
Эффективность лечебных мероприятий зависит от стадии ГЭ, причинного заболевания, возможности полноценной коррекции АД, наличия сопутствующей патологии (атеросклероза, эндокринных нарушений). Комплексное неврологическое лечение на фоне стабилизации артериального давления в I стадии обеспечивает длительную интеллектуальную сохранность и работоспособность пациентов. Если гипертоническая энцефалопатия находится в III стадии, терапия способна только облегчить неврологические проявления и несколько замедлить прогрессирование заболевания.
Основной профилактической мерой, способной предупредить развитие энцефалопатии у гипертоников, выступает поддержание оптимального уровня АД. Необходимо постоянное диспансерное наблюдение пациента кардиологом. Важным моментом антигипертензионной терапии является исключение резких колебаний и ночных подъёмов АД. Вторичная профилактика заключается в регулярном наблюдении у невролога, прохождении повторных курсов сосудистой и нейропротекторной терапии.
1. Гипертоническая энцефалопатия: возможности профилактики/ Ощепкова Е.В.// АтмосферА. Кардиология. – 2003 — №3.
3. Гипертоническая энцефалопатия как общетерапевтическая проблема/ Фонякин А.В., Гераскина Л.А.// АтмосферА. Нервные болезни. – 2009 — №3.
4. Артериальная гипертония и дисциркуляторная энцефалопатия: алгоритм лечения/ Строков И.А., Моргоева Ф.Э.// Русский медицинский журнал. – 2004. — №7.
Дисциркуляторная энцефалопатия ДЭП
Дисциркуляторная энцефалопатия — поражение головного мозга, возникающее в результате хронического медленно прогрессирующего нарушения мозгового кровообращения различной этиологии. Дисциркуляторная энцефалопатия проявляется сочетанием нарушений когнитивных функций с расстройствами двигательной и эмоциональной сфер. В зависимости от выраженности этих проявлений дисциркуляторная энцефалопатия делится на 3 стадии. В перечень обследований, проводимых при дисциркуляторной энцефалопатии, входят офтальмоскопия, ЭЭГ, РЭГ, Эхо-ЭГ, УЗГД и дуплексное сканирование церебральных сосудов, МРТ головного мозга. Лечится дисциркуляторная энцефалопатия индивидуально подобранной комбинацией гипотензивных, сосудистых, антиагрегантных, нейропротекторных и других препаратов.

Врач-хирург высшей квалификационной категории, доктор медицинских наук, профессор кафедры общей хирургии АГМУ.
МКБ-10
Общие сведения
Дисциркуляторная энцефалопатия (ДЭП) является широко распространенным в неврологии заболеванием. Согласно статистическим данным дисциркуляторной энцефалопатией страдают примерно 5-6% населения России. Вместе с острыми инсультами, мальформациями и аневризмами сосудов головного мозга ДЭП относится к сосудистой неврологической патологии, в структуре которой занимает первое место по частоте встречаемости.
Традиционно дисциркуляторная энцефалопатия считается заболеванием преимущественно пожилого возраста. Однако общая тенденция к «омолаживанию» сердечно-сосудистых заболеваний отмечается и в отношении ДЭП. Наряду со стенокардией, инфарктом миокарда, мозговым инсультом, дисциркуляторная энцефалопатия все чаще наблюдается у лиц в возрасте до 40 лет.

Причины ДЭП
В основе развития ДЭП лежит хроническая ишемия головного мозга, возникающая в результате различной сосудистой патологии. Примерно в 60% случаев дисциркуляторная энцефалопатия обусловлена атеросклерозом, а именно атеросклеротическими изменениями в стенках мозговых сосудов. Второе место среди причин ДЭП занимает хроническая артериальная гипертензия, которая наблюдается при гипертонической болезни, хроническом гломерулонефрите, поликистозе почек, феохромоцитоме, болезни Иценко-Кушинга и др. При гипертонии дисциркуляторная энцефалопатия развивается в результате спастического состояния сосудов головного мозга, приводящего в обеднению мозгового кровотока.
Среди причин, по которым появляется дисциркуляторная энцефалопатия, выделяют патологию позвоночных артерий, обеспечивающих до 30% мозгового кровообращения. Клиника синдрома позвоночной артерии включает и проявления дисциркуляторной энцефалопатии в вертебро-базилярном бассейне головного мозга. Причинами недостаточного кровотока по позвоночным артериям, ведущего к ДЭП, могут быть: остеохондроз позвоночника, нестабильность шейного отдела диспластического характера или после перенесенной позвоночной травмы, аномалия Кимерли, пороки развития позвоночной артерии.
Зачастую дисциркуляторная энцефалопатия возникает на фоне сахарного диабета, особенно в тех случаях, когда не удается удерживать показатели сахара крови на уровне верхней границы нормы. К появлению симптомов ДЭП в таких случаях приводит диабетическая макроангиопатия. Среди других причинных факторов дисциркуляторной энцефалопатии можно назвать черепно-мозговые травмы, системные васкулиты, наследственные ангиопатии, аритмии, стойкую или частую артериальную гипотонию.
Патогенез
Этиологические факторы ДЭП тем или иным способом приводят к ухудшению мозгового кровообращения, а значит к гипоксии и нарушению трофики клеток головного мозга. В результате происходит гибель мозговых клеток с образованием участков разрежения мозговой ткани (лейкоареоза) или множественных мелких очагов так называемых «немых инфарктов».

Наиболее уязвимыми при хроническом нарушении мозгового кровообращения оказываются белое вещество глубинных отделов головного мозга и подкорковые структуры. Это связано с их расположением на границе вертебро-базилярного и каротидного бассейнов. Хроническая ишемия глубинных отделов мозга приводит к нарушению связей между подкорковыми ганглиями и корой головного мозга, получившему название «феномен разобщения». По современным представлениям именно «феномен разобщения» является главным патогенетическим механизмом развития дисциркуляторной энцефалопатии и обуславливает ее основные клинические симптомы: когнитивные расстройства, нарушения эмоциональной сферы и двигательной функции. Характерно, что дисциркуляторная энцефалопатия в начале своего течения проявляется функциональными нарушениями, которые при корректном лечении могут носить обратимый характер, а затем постепенно формируется стойкий неврологический дефект, зачастую приводящий к инвалидизации больного.
Отмечено, что примерно в половине случаев дисциркуляторная энцефалопатия протекает в сочетании с нейродегенеративными процессами в головном мозге. Это объясняется общностью факторов, приводящих к развитию как сосудистых заболеваний головного мозга, так и дегенеративных изменений мозговой ткани.
Классификация
По этиологии дисциркуляторная энцефалопатия подразделяется на гипертоническую, атеросклеротическую, венозную и смешанную. По характеру течения выделяется медленно прогрессирующая (классическая), ремиттирующая и быстро прогрессирующая (галопирующая) дисциркуляторная энцефалопатия.
В зависимости от тяжести клинических проявлений дисциркуляторная энцефалопатия классифицируется на стадии. Дисциркуляторная энцефалопатия I стадии отличается субъективностью большинства проявлений, легкими когнитивными нарушениями и отсутствием изменений в неврологическом статусе. Дисциркуляторная энцефалопатия II стадии характеризуется явными когнитивными и двигательными расстройствами, усугублением нарушений эмоциональной сферы. Дисциркуляторная энцефалопатия III стадии — это по сути сосудистая деменция различной степени выраженности, сопровождающаяся разными двигательными и психическими нарушениями.
Начальные проявления
Характерным является малозаметное и постепенное начало дисциркуляторной энцефалопатии. В начальной стадии ДЭП на первый план могут выходить расстройства эмоциональной сферы. Примерно у 65% больных дисциркуляторной энцефалопатией это депрессия. Отличительной особенностью сосудистой депрессии является то, что пациенты не склонны жаловаться на пониженное настроение и подавленность. Чаще, подобно больным ипохондрическим неврозом, пациенты с ДЭП фиксированы на различных дискомфортных ощущениях соматического характера. Дисциркуляторная энцефалопатия в таких случаях протекает с жалобами на боли в спине, артралгии, головные боли, звон или шум в голове, болевые ощущения в различных органах и другие проявления, которые не совсем укладываются в клинику имеющейся у пациента соматической патологии. В отличие от депрессивного невроза, депрессия при дисциркуляторной энцефалопатии возникает на фоне незначительной психотравмирующей ситуации или вовсе без причины, плохо поддается медикаментозному лечению антидепрессантами и психотерапии.
Дисциркуляторная энцефалопатия начальной стадии может выражаться в повышенной эмоциональной лабильности: раздражительности, резких перепадах настроения, случаях неудержимого плача по несущественному поводу, приступах агрессивного отношения к окружающим. Подобными проявлениями, наряду с жалобами пациента на утомляемость, нарушения сна, головные боли, рассеянность, начальная дисциркуляторная энцефалопатия схожа с неврастенией. Однако для дисциркуляторной энцефалопатии типично сочетание этих симптомов с признаками нарушения конгнитивных функций.
В 90% случаев когнитивные нарушения проявляются на самых начальных этапах развития дисциркуляторной энцефалопатии. К ним относятся: нарушение способности концентрировать внимание, ухудшение памяти, затруднения при организации или планировании какой-либо деятельности, снижение темпа мышления, утомляемость после умственной нагрузки. Типичным для ДЭП является нарушение воспроизведения полученной информации при сохранности памяти о событиях жизни.
Двигательные нарушения, сопровождающие начальную стадию дисциркуляторной энцефалопатии, включают преимущественно жалобы на головокружение и некоторую неустойчивость при ходьбе. Могут отмечаться тошнота и рвота, но в отличие от истинной вестибулярной атаксии, они, как и головокружение, появляются только при ходьбе.
Симптомы ДЭП II-III стадии
Дисциркуляторная энцефалопатия II-III стадии характеризуется нарастанием когнитивных и двигательных нарушений. Отмечается значительное ухудшение памяти, недостаток внимательности, интеллектуальное снижение, выраженные затруднения при необходимости выполнять посильную ранее умственную работу. При этом сами пациенты с ДЭП не способны адекватно оценивать свое состояние, переоценивают свою работоспособность и интеллектуальные возможности. Со временем больные дисциркуляторной энцефалопатией теряют способность к обобщению и выработке программы действий, начинают плохо ориентироваться во времени и месте. В третьей стадии дисциркуляторной энцефалопатии отмечаются выраженные нарушения мышления и праксиса, расстройства личности и поведения. Развивается деменция. Пациенты теряют способность вести трудовую деятельность, а при более глубоких нарушениях утрачивают и навыки самообслуживания.
Из нарушений эмоциональной сферы дисциркуляторная энцефалопатия более поздних стадий чаще всего сопровождается апатией. Наблюдается потеря интереса к прежним увлечениям, отсутствие мотивации к какому-либо занятию. При дисциркуляторной энцефалопатии III стадии пациенты могут быть заняты какой-либо малопродуктивной деятельностью, а чаще вообще ничего не делают. Они безразличны к себе и происходящим вокруг них событиям.

Малозаметные в I стадии дисциркуляторной энцефалопатии двигательные нарушения, в последующем становятся очевидными для окружающих. Типичными для ДЭП являются замедленная ходьба мелкими шажками, сопровождающаяся шарканьем из-за того, что пациенту не удается оторвать стопу от пола. Такая шаркающая походка при дисциркуляторной энцефалопатии получила название «походка лыжника». Характерно, что при ходьбе пациенту с ДЭП трудно начать движение вперед и также трудно остановиться. Эти проявления, как и сама походка больного ДЭП, имеют значительное сходство с клиникой болезни Паркинсона, однако в отличие от нее не сопровождаются двигательными нарушениями в руках. В связи с этим подобные паркинсонизму клинические проявления дисциркуляторной энцефалопатии клиницисты называют «паркинсонизмом нижней части тела» или «сосудистым паркинсонизмом».
В III стадии ДЭП наблюдаются симптомы орального автоматизма, тяжелые нарушения речи, тремор, парезы, псевдобульбарный синдром, недержание мочи. Возможно появление эпилептических приступов. Часто дисциркуляторная энцефалопатия II-III стадии сопровождается падениями при ходьбе, особенно при остановке или повороте. Такие падения могут заканчиваться переломами конечностей, особенно при сочетании ДЭП с остеопорозом.
Диагностика
Неоспоримое значение имеет ранее выявление симптомов дисциркуляторной энцефалопатии, позволяющее своевременно начать сосудистую терапию имеющихся нарушений мозгового кровообращения. С этой целью периодический осмотр невролога рекомендован всем пациентам, находящимся в группе риска развития ДЭП: гипертоникам, диабетикам и лицам с атеросклеротическими изменениями. Причем к последней группе можно отнести всех пациентов пожилого возраста. Поскольку конгнитивные нарушения, которыми сопровождается дисциркуляторная энцефалопатия начальных стадий, могут оставаться незамеченными пациентом и его родными, для их выявления необходимо проведение специальных диагностических тестов. Например, пациенту предлагают повторить произнесенные врачом слова, нарисовать циферблат со стрелками, указывающими заданное время, а затем вспомнить слова, которые он повторял за врачом.
В рамках диагностики дисциркуляторной энцефалопатии проводится консультация офтальмолога с офтальмоскопией и определением полей зрения, ЭЭГ, Эхо-ЭГ и РЭГ. Важное значение в выявлении сосудистых нарушений при ДЭП имеет УЗДГ сосудов головы и шеи, дуплексное сканирование и МРА мозговых сосудов. Проведение МРТ головного мозга помогает дифференцировать дисциркуляторную энцефалопатию с церебральной патологией другого генеза: болезнью Альцгеймера, рассеянным энцефаломиелитом, болезнью Крейтцфельдта-Якоба. Наиболее достоверным признаком дисциркуляторной энцефалопатии является обнаружение очагов «немых» инфарктов, в то время как признаки мозговой атрофии и участки лейкоареоза могут наблюдаться и при нейродегенеративных заболеваниях.
Диагностический поиск этиологических факторов, обусловивших развитие дисциркуляторной энцефалопатии, включает консультацию кардиолога, измерение АД, коагулограмму, определение холестерина и липопротеидов крови, анализ на сахар крови. При необходимости пациентам с ДЭП назначается консультация эндокринолога, суточный мониторинг АД, консультация нефролога, для диагностики аритмии — ЭКГ и суточный мониторинг ЭКГ.
Лечение ДЭП
Наиболее эффективным в отношении дисциркуляторной энцефалопатии является комплексное этиопатогенетическое лечение. Оно должно быть направлено на компенсацию имеющегося причинного заболевания, улучшение микроциркуляции и церебрального кровообращения, а также на защиту нервных клеток от гипоксии и ишемии.
Этиотропная терапия дисциркуляторной энцефалопатии может включать индивидуальный подбор гипотензивных и сахароснижающих средств, антисклеротическую диету и пр. Если дисциркуляторная энцефалопатия протекает на фоне высоких показателей холестерина крови, не снижающихся при соблюдении диеты, то в лечение ДЭП включают снижающие холестерин препараты (ловастатин, гемфиброзил, пробукол).
Основу патогенетического лечения дисциркуляторной энцефалопатии составляют медикаменты, улучшающие церебральную гемодинамику и не приводящие к эффекту «обкрадывания». К ним относятся блокаторы кальциевых каналов (нифедипин, флунаризин, нимодипин), ингибиторы фосфодиэстеразы (пентоксифиллин, гинкго билоба), антагонисты a2–адренорецепторов (пирибедил, ницерголин). Поскольку дисциркуляторная энцефалопатия зачастую сопровождается повышенной агрегацией тромбоцитов, пациентам с ДЭП рекомендован практически пожизненный прием антиагрегантов: ацетилсалициловой кислоты или тиклопидина, а при наличии противопоказаний к ним (язва желудка, ЖК кровотечение и пр.) — дипиридамола.
Важную часть терапии дисциркуляторной энцефалопатии составляют препараты с нейропротекторным эффектом, повышающие способность нейронов функционировать в условиях хронической гипоксии. Из таких препаратов пациентам с дисциркуляторной энцефалопатией назначают производные пирролидона (пирацетам и др), производные ГАМК (N-никотиноил-гамма-аминобутировая кислота, гамма-аминомасляная кислота, аминофенилмасляная кислота), медикаменты животного происхождения (гемодиализат из крови молочных телят, церебральный гидролизат свиньи, кортексин), мембраностабилизирующие препараты (холина альфосцерат), кофакторы и витамины.
В случаях, когда дисциркуляторная энцефалопатия вызвана сужением просвета внутренней сонной артерии, достигающим 70%, и характеризуется быстрым прогрессированием, эпизодами ПНМК или малого инсульта, показано оперативное лечение ДЭП. При стенозе операция заключается в каротидной эндартерэктомии, при полной окклюзии — в формировании экстра-интракраниального анастомоза. Если дисциркуляторная энцефалопатия обусловлена аномалией позвоночной артерии, то проводится ее реконструкция.
Прогноз и профилактика
В большинстве случаев своевременное адекватное и регулярное лечение способно замедлить прогрессирование энцефалопатии I и даже II стадии. В отдельных случаях наблюдается быстрое прогрессирование, при котором каждая последующая стадия развивается через 2 года от предыдущей. Неблагоприятным прогностическим признаком является сочетание дисциркуляторной энцефалопатии с дегенеративными изменениями головного мозга, а также происходящие на фоне ДЭП гипертонические кризы, острые нарушения мозгового кровообращения (ТИА, ишемические или геморрагические инсульты), плохо контролируемая гипергликемия.
Лучшей профилактикой развития дисциркуляторной энцефалопатии является коррекция имеющихся нарушений липидного обмена, борьба с атеросклерозом, эффективная гипотензивная терапия, адекватный подбор сахароснижающего лечения для диабетиков.
Дисциркуляторная энцефалопатия
Дисциркуляторная энцефалопатия головного мозга (ДЭП) — это нарушение работы сосудов, из-за недостаточного питания возникает поражение мозга. Поражение является хроническим, оно ведет к постепенному нарушению функций мозга и диффузным изменениям в его структуре. В неврологии ДЭП является широко распространенной болезнью. По статистике, патология зарегистрирована у 6% всего населения России. Заболеванию преимущественно подвержены лица пожилого возраста, но сегодня все чаще регистрируются случаи ДЭП в возрасте до 40 лет. Риск развития есть у людей, которые больше занимаются умственным трудом и творчеством, чем физической активностью.

В результате болезни происходит ухудшение кровообращения в мозге, а значит, развивается гипоксия и нарушение трофики клеток. Энцефалопатия вначале проявляется функциональными нарушениями, которые обратимы, но со временем наступает стойкий неврологический дефицит, что приводит к инвалидизации больных.
Дисциркуляторная энцефалопатия — причины
Дисциркуляторная энцефалопатия головного мозга — это такое заболевание, причины которого кроются в основной патологии, т.е. сама по себе болезнь — лишь следствие серьезных нарушений работы организма. К возникновению ДЭП ведут следующие заболевания:
- сосудов головного мозга — поражение стенок артерии очаговыми отложениями;
- артериальная гипертензия — стойкое повышение артериального давления;
- заболевания крови и сосудов;
- гипертоническая болезнь; ;
- венозный застой в сосудах мозга;
- системные васкулиты; ;
- системные заболевания соединительной ткани;
- при сахарном диабете симптомы ДЭП могут появиться на фоне диабетической макроангиопатии; ;
- наследственные ангиопатии;
- гормональные нарушения;
- частая артериальная гипотония; ;
- курение, со временем у курильщиков возникает спазм сосудов, который уже не проходит;
- патологии позвоночных артерий, которые обеспечивают до 30% мозгового кровообращения. Причинами могут стать: остеохондроз, аномалия Кимерли, травмы.
Лучшие врачи по лечению дисциркуляторной энцефалопатии
Дисциркуляторная энцефалопатия — симптомы
Изначально признаки дисциркуляторной энцефалопатии незаметны. Функции погибших клеток берут на себя их соседи, что позволяет мозгу компенсировать потери. С течением времени объем нарушений возрастает, и появляются разнообразные симптомы.
- . Она возникает из-за того, что страдают капилляры и мозговые оболочки.
При дисциркуляторной энцефалопатии необходимо лечение. Чем раньше оно начнется, тем вероятнее будет успех терапии. В запущенных случаях пациент не может самостоятельно удовлетворять свои потребности. Поэтому крайне важна ранняя диагностика заболевания.
Диагностика дисциркуляторной энцефалопатии

Большое значение имеет раннее выявление и диагностика дисциркуляторной энцефалопатии. Это позволит своевременно начать сосудистую и метаболическую терапию, тем самым избежав серьезных повреждений мозга. С данной целью рекомендован периодический осмотр врачом — неврологом пациентов, которые находятся в группе риска: диабетиков, гипертоников, лиц пожилого возраста. Поскольку часто начальные когнитивные расстройства бывают не замечены, пациентам предлагается провести несколько тестов. К примеру, повторить произнесенные доктором слова, затем выполнить некоторое задание и снова повторить слова. Во время консультации врач расскажет, что это за болезнь — дисциркуляторная энцефалопатия, и как ее лечить.
Диагностика заболевания включает в себя целый комплекс обследований:
- , ЭЭГ, Эхо-ЭГ; ; . При собранном анамнезе это обследование считается самым информативным и точным. Процедура позволяет оценить состояние сосудов и систем кровообращения. Врач сможет прописать в заключении, есть ли МР-признаки дисциркуляторной энцефалопатии;
- магнитно-резонансная ангиография; сосудов головы и шеи;
- консультация офтальмолога, где обязательно должно быть проведено определение полей зрения.
Поскольку ДЭП не является самостоятельным заболеванием, то проводится поиск этиологических факторов. Он включает в себя:
- консультацию кардиолога;
- общий анализ крови;
- коагулограмму;
- анализ крови на сахар;
- измерение и контроль артериального давления;
- определение холестерина и липопротеидов крови.
При необходимости может потребоваться консультация нефролога, эндокринолога, проведение ЭКГ и его суточный мониторинг.
Стадии заболевания
ДЭП бывает различных типов:
- атеросклеротический — самый распространенный;
- гипертонический;
- венозный;
- дисциркуляторная энцефалопатия смешанного генеза — болезнь имеет признаки гипертонического и атеросклеротического типов.
В течении патологии различают три типа. Если лечение не было начато вовремя, то постепенно наступает прогрессирование болезни.
Что это такое — дисциркуляторная энцефалопатия 1 степени
Дисциркуляторная энцефалопатия 1 степени характеризуется постепенным нарастанием симптомов. В начальной стадии на первый план выходят эмоциональные признаки, чаще всего встречается депрессия. Появляются головные боли, бессонница, дискомфортные ощущения в спине. Могут возникать периоды головокружения, ухудшения слуха, зрения и речи. Такие состояния вызваны тем, что поражаются новые участки мозга, атаки обычно проходят за 24 часа. На данной стадии заболевания мозгу удается компенсировать нарушения. Если заболевание выявляется в этот период, то прогноз оптимистичный. При правильной терапии возможно не только замедлить ход болезни, но и остановить ее развитие. В случаях, когда лечение не проводится, болезнь переходит в следующую форму.
Дисциркуляторная атеросклеротическая энцефалопатия 2 степени
Симптомы дисциркуляторной энцефалопатии 2 степени уже отличаются от предыдущей стадии, они постепенно нарастают. Обычно признаки патологии усиливаются к вечеру либо после физических или моральных нагрузок.
- Дисциркуляторная энцефалопатия 2 степени имеет несколько характерных синдромов:
- Диссомнический — связан с проблемами сна.
- Цефалгический — проявляет себя шумом в ушах, головной болью, рвотой.
- Когнитивный — проблемы с мышлением, памятью, концентрацией, больные плохо ориентируются во времени и пространстве.
- Вестибулярно-координаторный — связан с положением тела в пространстве, это головокружение, шаткость при ходьбе и другие проблемы с координацией.
Иногда дисциркуляторная энцефалопатия 2 степени проявляет себя изменением голоса и непроизвольным подергиванием рта, могут быть кратковременные потери сознания.
При дисциркуляторной энцефалопатии 2 степени возможно наступление инвалидности второй и третьей степени. Но при успешном лечении есть шанс приостановить развитие патологии и возможность наладить нормальную жизнедеятельность. По утверждениям врачей, можно остановить заболевание на пять лет, но в некоторых случаях это удается сделать даже на десятилетия.
Дисциркуляторная энцефалопатия 3 степени
Прогноз при дисциркуляторной энцефалопатии 3 степени не слишком благоприятный. Все симптомы и признаки патологии нарастают. Человек становится более агрессивным, он чувствует себя угнетенным и теряет интерес к жизни. Пациент на этой стадии нуждается в помощи, он не может выполнять даже простые действия, чтобы обслужить себя.
Часто больные дисциркуляторной энцефалопатией 3 степени задают вопрос: «Сколько можно прожить с таким диагнозом?». Ответить однозначно невозможно, все зависит не только от тяжести заболевания, но и от желания пациента соблюдать все предписания врача и изменить свой образ жизни. В этом случае возможно частично восстановить потерянные функции и увеличить продолжительность жизни.
Дисциркуляторная энцефалопатия головного мозга — лечение

Врач, изучив историю болезни пациента при дисциркуляторной энцефалопатии, обычно принимает решение о комплексной терапии заболевания. Она должна восстанавливать работу сосудов, улучшать приток крови и нормализовать функционирование нервной системы.
Лекарственные средства включают в себя: ноотропы, антигипоксанты, препараты никотиновой кислоты, антиоксиданты, блокаторы кальциевых каналов. Рекомендуется два раза в год проводить курсы метаболической терапии.
При патологии назначается физиотерапевтическое лечение: гальванотерапия, электросон, лазерная терапия, массаж, УВЧ-терапия, различные лечебные ванны, рефлексотерапия.
Возможно применение методов народного лечения в комплексной терапии. По утверждениям ученых, одной из причин развития болезни является ожирение. Поэтому крайне важно соблюдать особый режим питания, который будет совмещен с умеренными физическими нагрузками. Предпочтительно соблюдение низкокалорийной и средиземноморской диеты.
Важно не игнорировать новые атаки болезни и получать своевременное лечение, тогда качество жизни существенно улучшится, а ее продолжительность — увеличится.
Дисциркуляторная энцефалопатия 2 степени
Дисциркуляторная энцефалопатия – заболевание головного мозга, характеризующееся психическими и неврологическими расстройствами. При этом болезнь неуклонно прогрессирует, и может затрагивать как отдельные части мозга, так и равномерно поражать его целиком.

Определение болезни
ДЭ – это скорее собирательное понятие в медицине, так как в МКД десятого пересмотра такого определения нет. Поэтому чаще всего из-за схожести с клиническими симптомами ее ассоциируют с ишемией головного мозга.
Методы диагностики дисциркуляторной энцефалопатии:
| Методы | Описание |
| Ангиография сосудов головы и шеи с контрастированием | Позволяет выявить пораженные участки сосудов |
| Электроэнцефалография | Дает представление о функциональной способности нейронов мозга |
| Магнитно-резонансная томография | Наиболее информативный метод диагностики микроинсультов в зонах ишемии |
| Осмотр глазного дна | Выявляются кровоизлияния в глазную сетчатку и острый отек зрительного нерва, говорящие о внутричерепной гипертензии |
| Ультразвуковая допплерография | Позволяет выявить тромбы и закупоренные участки в кровеносных сосудах |
Сложность определения болезни заключается в том, что у одного пациента могут играть роль сразу несколько факторов заболевания, такие как:
- Избыточная гипервазоконстрикция артерий мозга. Когда в ответ на поднятие системного артериального давления возникает не физиологическая реакция – спазм артерий, а гиперконстрикция, которая превосходит эту физиологическую реакцию по выраженности.
- Церебральная микроангиопатия. Которая играет роль при гипертонической болезни, но также может быть при сахарном диабете, и при ЦВБ – цереброваскулярной болезни.

Все эти факторы влияют на кровообращение в мозге, изменяют структуру ткани, что отражается на его функции. В связи с этим определяют три стадии заболевания, а также несколько его типов в зависимости от причин:
- Венозная ДЭ. Обусловлена застоем крови при оттоке из головного мозга, что вызывает отек сосудов мозга.
- Гипертоническая ДЭ. Характеризуется частыми гипертоническими кризами.

ДЭ смешанного типа – заболевание сложного генеза, сочетающее в себе несколько форм заболевания.
Начальная стадия заболевания
Симптомы дисциркуляторной энцефалопатии на начальной стадии малозаметны, так как функцию погибших клеток берут на себя рядом располагающиеся нейроны. При этом появляются незначительные признаки, которые не имеют яркой выраженности:
- головные боли с ощущением распирания;
- головокружения;
- снижение памяти;
- шумы в голове;
- раздражительность;
- эмоциональная неустойчивость.
На этой стадии течения болезни, при вовремя начатом лечении, возможна ремиссия на десятки лет, а в некоторых случаях и полное выздоровление.

Вторая стадия болезни
Когда наступает декомпенсация, и поражения становятся значительными, в дополнение начинают проявляться такие симптомы:
- неконтролируемость собственных движений;
- заторможенная артикуляция, человек как бы забывает, как надо разговаривать.
Развивается 2 стадия заболевания, которая к тому же может проявляться различными вариантами психопатологических синдромов:
- астенодепрессивным;
- астеноипохондрическим;
- паранойяльным;
- аффективным.

Особенно выраженным становится цефалгический синдром, при котором ощущаются сильнейшие головные боли, нередко – рвота и тошнота. У пациента может резко меняться настроение, что обусловлено потерей связи между нейронами в мозге. Речь становится заторможенной, и больной не всегда помнит, о чем говорит.
На этой стадии болезни уже предполагается инвалидность, хотя человек еще способен сам себя обслуживать и не теряет причинно-следственных связей.
Прогноз при второй стадии болезни
Многих интересует вопрос, сколько можно прожить с дисциркуляторной энцефалопатией 2 степени. Однозначного ответа нет, как нет и статистических данных по этому поводу. В нашей стране, как и за рубежом, отсутствует информация об эпидемиологической распространенности этого заболевания.

Больные со 2 степенью энцелопатии могут прожить долго — до 20 лет, причем сохраняя умственную активность до конца. Все зависит от образа жизни пациента, особенностей течения заболевания и эффективности лечения, цель которого – не допустить развития болезни до третьей степени. Ухудшают прогноз такие состояния, как дегенеративные изменения мозга, высокий уровень сахара крови, и часто повторяющиеся гипертонические кризы.
Группы инвалидности при дисциркуляторной энцефалопатии:
| Группа | Описание |
| Первая группа | При ДЭ 3 стадии с полностью отсутствующей способностью к самообслуживанию. С тяжелыми нарушениями опорно-двигательного аппарата, кровообращения и выраженным слабоумием. |
| Вторая группа | При 2-3 стадии ДЭ с имеющим место существенным снижением памяти и неврологическими/психическими расстройствами. |
| Третья группа | При 2 стадии ДЭ с умеренными неврологическими и психическими нарушениями. Пациент при этом способен к самообслуживанию. |
На последней стадии заболевания поражения мозга необратимы, человек теряет всякую связь с окружающим его миром. Диагноз, к сожалению неутешительный — сколько сможет прожить такой больной, зависит от ухода за ним медперсонала.
Лечение и профилактика
Профилактику ишемических заболеваний головного мозга необходимо начинать в самом раннем возрасте. Для этого необходимо:
- защитить себя от стрессов;
- контролировать собственный вес;
- не допускать процесса ожирения;
- скорректировать питание;
- отказаться от вредных привычек;
- заниматься активным спортом.

Лечение же проводится различными препаратами, направленными на улучшение мозгового кровообращения:
- вазоактивными;
- церебропротекторными;
- нейромодуляторными;
- антиоксидантными.
В дополнение к лекарственным препаратам назначаются различные физиопроцедуры, такие, как лечебный массаж, ЛФК, лазеротерапия. Лечатся такие больные под наблюдением врача невролога в стационаре.
При своевременной диагностике и адекватной объемной терапии можно остановить прогрессирование дисциркуляторной энцефалопатии, и прогноз будет благоприятным.
В комплекс терапии также входят специальные диеты и санаторно-курортное лечение. Хороший эффект дадут также народные рецепты с применением трав – успокаивающие ванны и настои. При недостаточной эффективности этих методов показано хирургическое вмешательство, применяемое для восстановления проходимости сосудов.
дисциркуляторная энцефалопатия головного мозга — лечение и симптомы

Дисциркуляторная энцефалопатия головного мозга является прогрессирующим поражением сосудов, которому свойственно постепенное снижение питания мозговых тканей.
Нарушение кровотока мозга наблюдается приблизительно у 6 % людей, причем большая часть таких патологий являются хроническими.
Рассмотрим процесс развития заболевания.
Виды и стадии заболевания
В зависимости от яркости проявления симптомов выделяют стадии данной болезни:
- I стадия – умеренно выраженная — наблюдается сочетание симптомов, которое именуется «церебрастенией». На этом этапе происходит значительное снижение памяти, касающееся настоящего.
- II стадия – выраженная — больные не могут выполнять профессиональные обязанности, происходит рост изменений личности, снижается критика больных к своему состоянию.
- III стадия – резко выраженная — одновременно преобладают несколько синдромов, значительно страдает эмоциональная сфера. Больные профессионально и социально не адаптированы, зачастую они теряют способность к самообслуживанию.
Это отклонение имеет несколько видов, имеющих определенные особенности.
Подробнее о первой стадии

Дисциркуляторная энцефалопатия — симптомы и лечение ДЭП 1 степени
Дисциркуляторная энцефалопатия 1 степени – это заболевание, связанное с плохой работой кровообращения мозга, которая в свою очередь может привести к н.
Подробнее о второй стадии

Дисциркуляторная энцефалопатия — симптомы и лечение ДЭП 2 степени
Дисциркуляторная энцефалопатия 2 степени представляет собой довольно распространенное в наше время неврологическое заболевание, которому могут быть по.
Дисциркуляторная энцефалопатия гипертонического типа – это итог постоянно повторяющихся гипертонических кризов.
Атеросклеротический вид энцефалопатии проявляется патологическими изменениями стенки сосуда, которые вызывают расстройства кровотока мозга и являются катализатором атеротромбозов.
Венозная энцефалопатия — отдельный вид этого нарушения, который имеет место при болезнях, связанных с нарушениями оттока венозной крови из мозга.
Энцефалопатия смешанная имеет признаки всех форм.

Стоит ли принимать препарат Тагиста — инструкция по применению, отзывы врачей и пациентов, показания и другая нужная информация в нашем материале.
Случилась неприятность и вас укусил клещ,- не беда. Узнайте, как лечить боррелиоз так, чтобы болезнь не закончилась печальными последствиями.
Какие причины дисциркуляторной энцефалопатии головного мозга
Главные причины, которые вызывают развитие данной болезни, – это атеросклероз и высокое давление.
Существуют также и иные причины болезни:
- высокий уровень холестерина;
- сахарный диабет;
- болезни сердца;
- артрит;
- курение;
- лишний вес;
- гиподинамия;
- алкоголизм;
- постоянный стресс;
- наследственная предрасположенность.
Общие симптомы и признаки
Каждый из этапов нарушения предполагает наличие конкретных признаков, но можно выделить и общие симптомы дисциркуляторной энцефалопатии головного мозга, которые имеют место на всех стадиях:

- головные боли;
- головокружения;
- нарушения внимания;
- нарушения познавательной деятельности;
- снижение работоспособности;
- невозможность нахождения в обществе;
- депрессии;
- нарушения походки;
- постепенная потеря самостоятельности.
При появлении этих симптомов следует сразу же обратиться к невропатологу для постановки диагноза и прохождения обследования.
Первая стадия заболевания проявляется такими признаками:
- гул в голове;
- головная боль;
- головокружения;
- нарушение сна;
- снижение памяти;
- неустойчивость при ходьбе.
На второй стадии имеют место:
- нарушение внимания;
- снижение памяти;
- отсутствие контроля над своими поступками;
- псевдобульбарный синдром;
- раздражительность;
- депрессия.
Третья стадия предполагает:
- ярко выраженное нарушение походки;
- недержание урины;
- паркинсонизм;
- невозможность самообслуживания;
- расторможенность;
- слабоумие.
Диагностические методики
Для диагностирования доктор должен опираться на результаты таких методов исследования:
- Реоэнцефалография — исследование состояния сосудов мозга, которое дает сведения об их тонусе и о степени наполнения кровью. Показатели получают посредством реографической приставки, а результаты появляются как кривые, которые затем расшифровывает доктор.
- Компьютерная томография — метод исследования, который помогает узнать об имеющихся атрофических процессах в головном мозге. На базе полученных данных можно определить степень поражения мозга.
- Оценка неврологических признаков заболевания — оценку осуществляет невропатолог при зрительном осмотре больного, проверке рефлексов, на базе жалоб или со слов родных. Среди главных неврологических проявлений данного нарушения выделяют: усиленные сухожильные рефлексы, нарушение четкости речи, вестибулярные отклонения, ригидность мышц.
- Ультразвуковая допплерография — позволяет выявить тромбы в сосудах мозга, охарактеризовать кровоток, его темп и степень его нарушения.
- Нейропсихологическое исследование — помогает выявить нарушение психических функций: анализа и синтеза. Чем более запущенную стадию энцефалопатии имеет пациент, тем более глубокими являются нарушения в психике.
- Исследование состояния крови — при дисциркуляторной энцефалопатии кровь зачастую обладает повышенной вязкостью, что вызывает образование тромбов и ухудшение кровообращения мозга. На основе этих исследований составляется картина заболевания, определяется его стадия и алгоритм лечения.
Методы лечения

Лечение дисциркуляторной энцефалопатии головного мозга должно основываться не только на результатах обследования, но и на анализе протекания болезни.
Дисциркуляторная энцефалопатия может появляться как быстро, с многоразовыми приступами, так и медленно, стабильно.
Способов лечения заболевания много, но чаще всего специалисты используют их в сочетании для достижения более высоких результатов.
Рассмотрим основные из них.
Нормализация давления
При гипертонической и при смешанной форме энцефалопатии нужно нейтрализовать одну из главных причин ее появления – высокое давление. Для нормализации давления используют такие медикаменты: клофелин, пентамин , октадин , фентоламин.
Гиполипидемическое лечение
Меры, нацеленные на нейтрализацию атеросклероза.
Именно атеросклеротическая энцефалопатия является наиболее распространенным видом болезни, поэтому устранение проблем с сосудами необходимо в большинстве случаев.
В качестве гиполипидемической терапии прописывают: сермион, пентоксифиллин, винпоцетин, пирацетам.
Нейропротекторное лечение
Способ лечения, базирующийся на влиянии препаратов на клетки мозга. При этом качество их работы улучшается даже при гипоксии из-за нарушенного мозгового кровообращения: актовегин, церебролизин, глиатилин.
Хирургическое вмешательство
Операция проводится на стенках сосудов, когда только медикаментозное лечение уже не может нейтрализовать имеющиеся болезни сосудов.
Стенозирование

Процедура, осуществляемая для восстановления просвета артерии. Больной атеросклерозом сосуд перекрыт бляшкой, которая блокирует ток крови, поэтому только стенозирование сонной артерии является выходом из положения.
Больным с этим нарушением нужно состоять на постоянном учете у невропатолога и соблюдать врачебные назначения. Самолечение чаще всего не приносит результатов, а лишь осложняет течение болезни и благоприятствует ее ускорению.
Прогноз
При быстром развитии заболевания прогноз менее оптимистичен, чем при медленном.
Чем старше больной, тем более яркими становятся симптомы энцефалопатии.
Часто при первой стадии получается достичь существенных улучшений в лечении болезни и надолго приостановить ее, а в некоторых случаях и абсолютно излечиться.
Вторая стадия менее позитивная в этом плане, но она дает возможность добиться ремиссии.
Самый пессимистичный прогноз при третьей стадии – больной полностью не восстановится, его общественные навыки и навыки самообслуживания почти исчезают, а лекарственная терапия нацелена, в основном, на устранение проявлений.
Чтобы не дать болезни развиться до самых тяжелых стадий, нужно принимать меры по ее лечению еще при выявлении.
Профилактика заболевания
Лишь приемом препаратов эффекта достичь можно, но ненадолго. Фиксируют результат и избавляются от последствий энцефалопатии за счет:
- лечебной физкультуры;
- развивающих занятий;
- постоянных тренировок мозга;
- ограничения продуктов, которые провоцируют подъем давления или появление тромбов;
- очищающих кровь продуктов – цитрусовых, брокколи, граната, киви, отрубей и т.п.;
- потребления большого количества воды.
Дисциркуляторная энцефалопатия мозга – это нешуточное заболевание, которое имеет крайне губительные последствия для здоровья человека. Но вовремя поставленный диагноз и правильное лечение во много раз увеличивают вероятность полного избавления.
Поэтому при появлении первых же симптомов нужно сразу обратиться к грамотному доктору.
Видео: Дисциркуляторная энцефалопатия
Образовательная лекция по дисцикуляторной энцефалопатии. Что нужно знать о данном заболевании?
Источник https://medaboutme.ru/articles/istoriya_bolezni_distsirkulyatornaya_entsefalopatiya/
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_neurology/hypertensive-encephalopathy
Источник https://gb12-barnaul.ru/blog/discirkuljatornaja-jencefalopatija-djep/