Артроз стоп
Артроз стопы – встречается не так часто, как артрозы других суставов опорно-двигательного аппарата. Тем не менее заболевание может сильно осложнить жизнь больного и даже привести к утрате трудоспособности. Заболевание чаще начинается по второй половине жизни. Специалисты рекомендуют при появлении болей в ступне как можно раньше обращаться к врачу. В Москве, в клинике «Парамита», успешно лечат таких пациентов, избавляя их от болей и нарушений движений.
Что это такое
Стопа – это конечная опорная часть ноги, основной функцией которой является поддержка тела в положении стоя и при движении. Она состоит из 26 мелких косточек, соединенных в мелкие суставы. В стопе выделяют 3 отдела:
- предплюсна – задняя часть, в которую входит 7 разных по форме и величине косточек – таранная, пяточная, кубовидная, ладьевидная, наружная, промежуточная и внутренняя клиновидные;
- плюсна — средняя часть, состоящая из 5 трубчатых косточек;
- фаланги – передняя часть – пальцы, состоит из 14 совсем мелких трубчатых косточек.
Отдельные косточки объединены в 23 сустава: 4 предплюсневых, 5 плюснефаланговых, 9 межфаланговых. Сверху (на тыльной поверхности) и снизу (на подошве) сочленения укреплены мышечно-сухожильной системой. От такого строения зависит гибкость и упругость ступни, ее сгибание и разгибание при ходьбе, равномерное распределение нагрузки и отсутствие травмирования околосуставных тканей.
Артроз суставов стопы объединяет группу дегенеративно-дистрофических поражений одного или нескольких мелких сочленений ступни и пальцев ноги.
Артроз мелких суставчиков ступней встречается гораздо реже, чем колена или голеностопа. Болеют чаще лица пожилого возраста, имеющие избыточную массу тела. Заболевание часто является вторичным, связанным какой-то другой патологией – сахарным диабетом, подагрой, хроническим артритом. Код болезни по МКБ 10 – М19 (другие артрозы).
Почему и как развивается артрит пальцев ног и стоп
Заболевание является следствием разных причин. Это:
- ушибы, подвывихи, разрыв и растяжение связок (стопа балерины);
- микротравмирование – ношение неудобной обуви на высоких каблуках и т.д.;
- эндокринная патология, способствующая ослаблению связочного аппарата и лишней массе тела (ожирение, сахарный диабет, гипотиреоз, возрастные гормональные сдвиги);
- хронические артриты;
- частое переохлаждение ступней;
- наследственные и врожденные аномалии – косолапость, плоскостопие, несовершенство связочного аппарата и др.;
Повышенный риск заболеваемости у спортсменов, балерин, грузчиков, женщин, которые постоянно носят обувь на высоком каблуке.
Под действием разных причин (чаще всего их бывает несколько) нарушается кровообращение в области сустава. Атрофируется (уменьшается в объеме) хрящ, снижаются его амортизационные свойства. Затем поверхность его растрескивается, от нее могут отделяться кусочки хряща (секвестры), раздражающие суставные ткани, поэтому в пораженных сочленениях периодически развивается воспаление (синовит), что способствует прогрессированию артроза. Когда хрящ полностью разрушен, страдает подхрящевой слой кости, от постоянного травмирования кость разрастается по краям суставовных поверхностей с образованием костных наростов – остеофитов. Изменяется внешний вид сустава – развивается деформирующий артроз. Травмируются окружающие мягкие ткани — связки, сухожилия, мышцы. Это приводит к появлению болей и трудностей при ходьбе.
Симптомы артроза нижних конечностей
Особенностью заболевания является медленное незаметное течение. Поэтому очень часто пациенты обращаются к врачу с уже далеко зашедшим патологическим процессом.
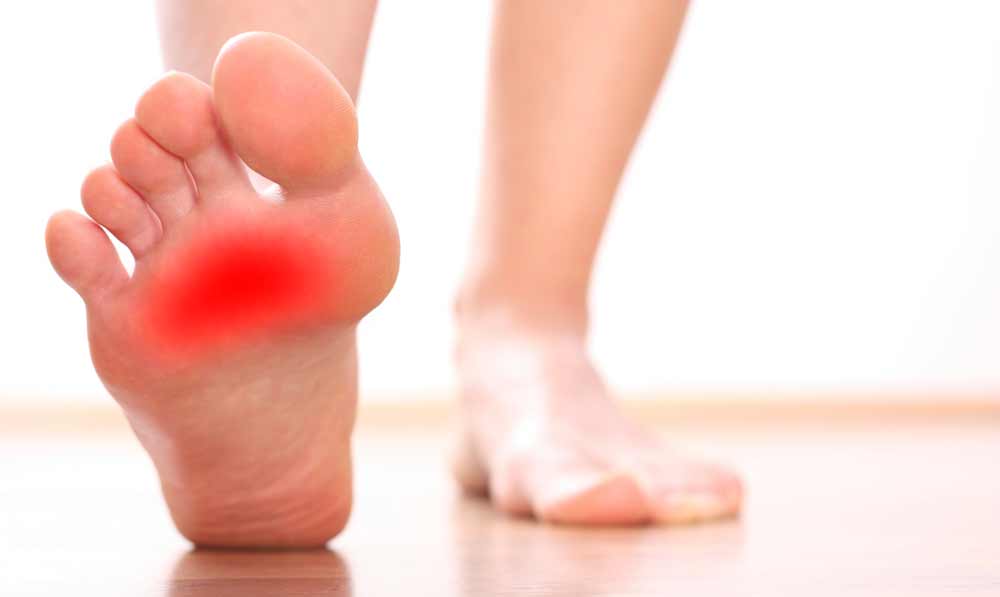
Боль — первый признак артроза ступней ног
Первые признаки
Все начинается с того, что ноги быстрее устают при ходьбе и начинают слегка побаливать. Но после небольшого отдыха болевые ощущения проходят и большинство пациентов воспринимает это как что-то само собой разумеющееся. Иногда при ходьбе можно услышать похрустывание. Пожилые люди относят все эти изменения за счет возраста.
Явные симптомы
Постепенно человек может проходить все меньшее расстояние без болевых ощущений, они не проходят сразу в покое, для этого требуется время. По утрам ощущается скованность в ногах, особенно, в ступнях, проходящая через некоторое время после начала двигательной активности. Боли в ногах появляются не только при ходьбе, но и в покое, иногда ночью. Периодически развивается синовит: боли усиливаются, двигаться становится больно. Но затем признаки воспаления проходят заболевание продолжает медленно прогрессировать.
Одним из симптомов болезни является усиливающаяся метеозависимость: появляются ноющие боли в стопах и голени во время сырой ненастной погоды. Ходить и длительно находиться в состоянии стоя трудно, в этот период человек уже старается пользоваться средствами опоры – тростью. Со временем из-за разрастания остеофитов меняется форма ноги– признак деформирующего артроза.
Когда уже нельзя откладывать визит к врачу
Любая локализация и форма артроза имеет серьезные осложнения, поэтому не стоит затягивать с лечением.
При далеко зашедшей стадии заболевания появляются следующие симптомы:
- нарастающий болевой синдром;
- шаткость, неровность походки, так как человек старается максимально разгрузить больную ногу;
- невозможность двигаться без опоры;
- регулярно появляющиеся признаки воспаления – покраснение, отек, резкая болезненность в ноге;
- изменение формы ступни;
- частое подворачивание ноги при ходьбе с растяжением связок, подвывихами и вывихами.
Появление таких симптомов требует срочного обращения в клинику. Помните: врач всегда сможет вам помочь!
Чем опасно заболевание
Артроз нижних конечностей опасен тем, что протекает незаметно, а когда у больного появляются ярко выраженные симптомы, выясняется, что это уже далеко зашедшая стадия. Но и в этом случае помочь больному можно.
Стадии развития артроза стоп
Выделяют три стадии артроза стопы ног
- Начальная – умеренная болезненность в ступнях при движении, иногда – легкое похрустывание. При инструментальном обследовании изменений не выявляется; небольшие нарушения можно увидеть только на МРТ.
- Развернутая – боли усиливаются, походка шаткая, трудно ходить без опоры. То появляются, то исчезают признаки синовита. На рентгеновском снимке видны разрастания остеофитов.
- Деформирующая – боли в покое, ступня изменяет свою форму, частые подвывихи и растяжения связок, нарушение подвижности ноги. На рентгене: суставной щели нет, суставные поверхности срослись, пальцы практически не сгибаются. Выраженное разрастание остеофитов и изменение формы.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Осложнения артроза стоп
Если заболевание не лечить или заниматься самолечением, то неизбежны осложнения:
- невозможность полноценного движения – походка шаткая, ноги подворачиваются;
- постоянные ноющие болевые ощущения в ногах, усиливающиеся при ходьбе и в состоянии стоя;
- изменение формы суставчика – невозможность носить стандартную обувь;
- трудности в выполнении привычных действий – домашней работы и ухода за собой; в итоге — инвалидность.
Обострения
Ярко выраженных обострений при артрозе не бывает, больной просто отмечает усиление болей и ухудшение состояния. Обычно это связано с физическими нагрузками, обострением суставного воспалительного процесса (синовита) или с переменой погоды. Как помочь себе при сильных болях? Специалисты рекомендуют следующий алгоритм действий:
- выпить таблетку лекарства, относящегося к группе нестероидных противовоспалительных средств (НПВС) – это не только уменьшит боль, но и снимет воспаление, состояние сразу улучшится; к НПВС относятся: Кеторол, Кетонал, Нимесулид; действие этих препаратов начнется через 30 минут;
- чтобы быстрее избавиться от боли, на стопу нужно нанести гель Кеторол, мазь Диклофенак и др.;
- лечь и придать стопе возвышенное положение;
- когда состояние нормализуется, нужно обратиться к врачу.
Виды артроза стопы
По характеру изменений и локализации описаны следующие виды артроза ноги:
Деформирующий
Эта форма артроза стопы носит также название остеоартроза и характеризуется прогрессивным течением, частыми обострениями синовитов в течение года, что способствует ускоренному образованию остеофитов с деформацией ступни. Она достаточно быстро теряет возможность нормально двигаться, что значительно усиливает нагрузку на окружающие ткани. Затем происходит сращение костей пораженного сочленения. Больному все труднее передвигаться, он старается минимально опираться на больную стопу, что делает его походку шаткой, нарушается координация движений. Боли могут носить постоянный ноющий характер, усиливающийся при движении. Из-за деформации стопы и пальцевых деформаций человек не может носить стандартную обувь.
Виды артроза стопы по локализации
Чаще всего встречаются следующие артрозы:
- Артроз большого пальца стопы (I плюснефалангового сустава) — встречается при повторяющихся травмах у танцовщиков, у женщин при постоянном ношении неудобной обуви на высоких каблуках, у больных подагрой. Имеют значение врожденные аномалии большого пальца. Суставчик теряет хрящевую ткань, постоянное травмирование суставообразующих костей вызывает деформацию пальца за счет утолщения головки плюсневой кости – она выпирает с внутренней стороны стопы, изменяя ее контуры. Но достаточно часто при значительных изменениях в суставе нога внешне не изменяет своей формы. Симптомы: ноющие боли в области большого пальца ноги, усиливающиеся при движении, со временем значительно осложняющие ходьбу. Чтобы снизить нагрузку на больной сустав, человек старается опираться на наружный край стопы, поэтому на ней появляются характерные сухие мозоли и натоптыши. При наличии далеко зашедшего заболевания возможно полная инвалидизация. Артроз пальцев стопы может развиваться и в других плюснефаланговых суставчикахах, но гораздо реже.
- Артороз таранно-ладьевидного сустава – развивается в основном после перенесенных травм (переломов, подвывихов и др.) у лиц с наследственной или врожденной предрасположенностью. Артроз этого сустава ноги развивается медленно, сначала беспокоит умеренная боль при ходьбе, затем она становится постоянной, сустав деформируется, кости срастаются и стопа становится неподвижной. Ходить становится все сложнее, особенно, в конечной третьей стадии, когда ступня становится полностью неподвижной.
- Артроз пяточно-кубовидного сустава – эта патология может быть следствием травм, наследственной предрасположенности, исходом хронического артрита. Первым симптомом болезни является глубокая боль в области задней части стопы, отдающая в голень и колено. Сначала болит только при движении, но затем и в покое. Трудно ходить и стоять. Частые обострения синовитов способствуют прогрессированию болезни.

Боли при артрозе большого пальца ноги на 2 стадии не позволяют носить закрытую обувь
Диагностика
Обследование с выявлением причин заболевания, степени разрушения сустава необходимо для назначения эффективной терапии. Ортопед-травматолог назначает пациенту комплекс диагностических процедур:
- анализы крови для выявления воспалительных, аутоиммунных и обменных поражений;
- рентгенографию стоп – выявляются нарушения со стороны костной ткани;
- КТ – если необходимо что-то уточнить;
- МРТ – изображение всех внутри- и внесуставных изменений мягких тканей;
- при необходимости ортопед направляет пациента на консультацию к другим специалистам – ревматологу, неврологу и др.
Лечение артроза нижних конечностей
После установки окончательного диагноза врач назначает лечение. Артрозы стопы лечат в основном консервативными методами. Если же они оказываются неэффективными, то прибегают к операции.
Консервативное лечение
В состав консервативного лечения артроза пальцев ног и стопы входят: медикаментозная и немедикаментозная (диета и образ жизни, ношение ортопедических устройств, курсы массажа и лечебной гимнастики) терапия.
Медикаментозная терапия
Лечение назначают во время обострений синовита, сопровождающихся усилением болей, а также в виде курсов реабилитационной терапии, способствующей восстановлению хрящевой ткани. Назначаются следующие препараты:
- Обезболивающие средства. Применяют в основном лекарства из группы нестероидных противовоспалительных средств (НПВС), так как они снимают не только боль, но также воспаление и отек. Самым эффективным обезболивающим средством этой группы является кеторолак (торговое название — Кеторол), но он противопоказан при эрозивно-язвенных процессах в желудочно-кишечном тракте. Заменить его можно нимесулидом (Найзом), препаратом той же группы, но почти не оказывающего отрицательного воздействия на ЖКТ, его не стоит принимать только при обострениях язвенных процессов. На замену подойдут Анальгин или Парацетамол – оба препарата обладают хорошим обезболивающим и умеренным противовоспалительным действием. Мази и гели с обезболивающими средствами наносят на ногу в месте поражения.
- При сильных болях в болевые точки вводят растворы анестетиков – Новокаина или Лидокаина.
- Миорелаксанты – лекарства, снимающие спазм расположенных рядом с пораженным суставом мышц. Сочетанное назначение миорелаксаантов и НПВС позволяет сократить дозировки и продолжительность курса лечения последних, что значительно сокращает риск побочных эффектов. К препаратам этой группы относятся тизанидин (Сирдалуд) и толперизон (Мидокалм).
- Хондропротекторы – препараты, способствующие восстановлению хрящевой ткани сустава. В состав препаратов этого ряда входят глюкозамин и хондроитин или оба вещества. Их назначают курсами в виде инъекций, препаратов для приема внутрь, а также в виде гелей, кремов и мазей для наружного применения. Препараты: Терафлекс, Дона, Структум, крем Хондроитин и др.
- Препараты для улучшения микроциркуляции крови и питания суставных и околосуставных тканей – пентоксифиллин (Трентал).
- Витамины, минералы и БАДы, необходимые для поддержания обмена веществ — Компливит хондро, Кальцемин, Сустанорм.
- Для улучшения движений в суставе и снижения травмирования тканей в суставную полость вводят гиалуроновую кислоту, заменяющую синовиальную жидкость.
Немедикаментозное лечение
При лечении артрозов пальцев ног и стопы немедикаментозное лечение имеет даже большее значение, чем медикаментозное. К нему относятся:
- Диета и образ жизни. Специальной диеты нет, но главным требованием является максимальное снижение калорийности пищи при сохранении в суточном рационе всех необходимых компонентов – белков, жиров, углеводов, витаминов и минералов. Это необходимо для поддержания правильного обмена веществ в суставе ноги. Очень важно поддерживать постоянную оптимальную массу тела, чтобы не перегружать сустав, поэтому из рациона нужно исключить или значительно ограничить сладости, сдобу, сладкие газированные напитки. Важна умеренная, но постоянная двигательная активность, сидячий образ жизни увеличивает риск прогрессирования артроза.
- Ортопедическое лечение артроза стопы для распределения нагрузки на все суставы и их структуры. С этой целью при болях и нестабильности стопы назначают ношение специальных приспособлений – фиксаторов, бандажей, ортезов. Это позволяет разгружать больной сустав, что способствует активизации восстановительных процессов.
- Лечебная физкультура (ЛФК, лечебная гимнастика) – при правильном подборе упражнений совместно с врачом и инструктором по ЛФК и регулярном их выполнении – это самый эффективный метод восстановительной терапии. Проводится в состоянии ремиссии, способствует улучшению кровообращения, питания тканей, восстановлению мышечно-суставного аппарата. Для домашних занятий подойдет такой общий комплекс упражнений для нижних конечностей (специальные комплексы для стопы должны подбираться индивидуально каждому больному). Об эффективных упражнениях читайте в нашей статье «Лечебная физкультура при артрозе».
- Массаж – так же, как ЛФК улучшает кровообращение, питание тканей, силу мышц и связок. Назначается курсами по 14 – 15 процедур.
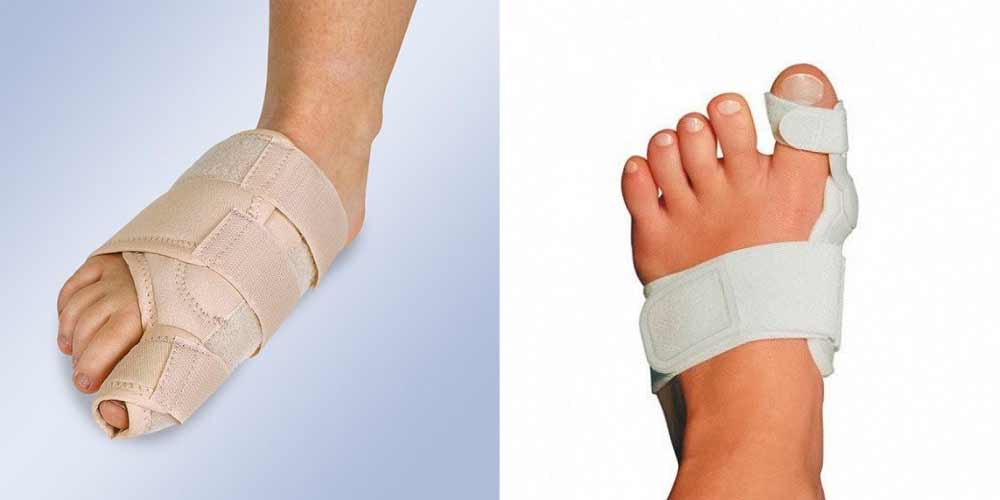
Ночной фиксатор для большого пальца ноги и корригирующее устройство для большого пальца
Народные средства
Их можно использовать, но только по назначению врача и не стоит думать, что это панацея. Подойдут следующие средства:
- настой лаврового листа для приема внутрь; взять 10 листьев, залить тремя стаканами кипятка, настаивать 2 – 3 часа, процедить и принимать по половине стакана 3 раза в день; курс лечения – 10 дней; снимает воспаление, отек и боль при синовитах;
- кефирно-меловые аппликации; взять стакан порошкового мела, развести его кефиром до консистенции густой сметаны, нанести толстым слоем на салфетку, обернуть ей стопу и держать в течение часа; курс лечение – 30 ежедневных аппликаций; снимает отек, стимулирует обмен веществ;
- ножные ванночки с хвойным отваром; стакан иголок ели или сосны залить тремя литрами воды, довести до кипения, варить на медленном огне 10 минут, настаивать, пока не остынет и использовать в теплом виде для ножных ванночек; процедуры проводить через день в течение месяца; снимает воспаление, стимулирует обменные процессы.
Подробнее про лечение артроза читайте в этой статье.
Хирургические операции
Оперативное лечение может быть эффективным, если подходить к нему с учетом показаний и противопоказаний. Операции обычно проводятся при отсутствии эффекта от консервативного лечения.
- остеотомия – удаление костных разрастаний, сдавливающих окружающие ткани; заодно проводится ревизия сустава и удаляются костно-хрящевые осколки (суставные мыши); операция эффективна на второй стадии заболевания, когда еще нет серьезных деформаций; в области I пальца стопы такая операция носит название хейлотомии;
- артродез – операция создания полной неподвижности сустава, во время которой суставные поверхности удаляются и прочно соединяются между собой специальным фиксатором; сустав не двигается, но боли проходят и человек может ходить; артродез показан в III стадии заболевания;
- эндопротезирование – полная или частичная замена сустава; проводится в основном при артрозе большого пальца стопы.
Подход к лечению заболевания в нашей клинике
Специалисты клиники «Парамита» обязательно предварительно обследуют пациентов, в том числе, с применением самых современных инструментальных методов, например, МРТ. При лечении артроза ног они делают акцент на методах консервативной немедикаментозной терапии. Но при необходимости назначают и лекарственные препараты, не используя высокие дозировки и длительные курсы. Широко применяются следующие методики:
- – современная передовая методика введения в патологические очаги обработанных особым способом тромбоцитов, взятых из венозной крови пациента; оказывает быстрый восстановительный эффект; – лечение с использованием лекарственных растений; – воздействие на особые акупунктурные точки (АТ) на теле, рефлекторно связанные со стопой: иглорефлексотерапия (ИРТ) – воздействие на АТ иглами;
- моксотерапия – прогревание АТ полынными сигаретами;
- аурикулотерапия – воздействие на АТ в области ушной раковины;
- фармакопунктура – введение в АТ лекарств и др.
Мы строго индивидуально подходим к каждому больному и всегда добиваемся улучшения. Выполняя все наши рекомендации, пациенты забывают о болях и дискомфорте в нижней конечности при ходьбе.
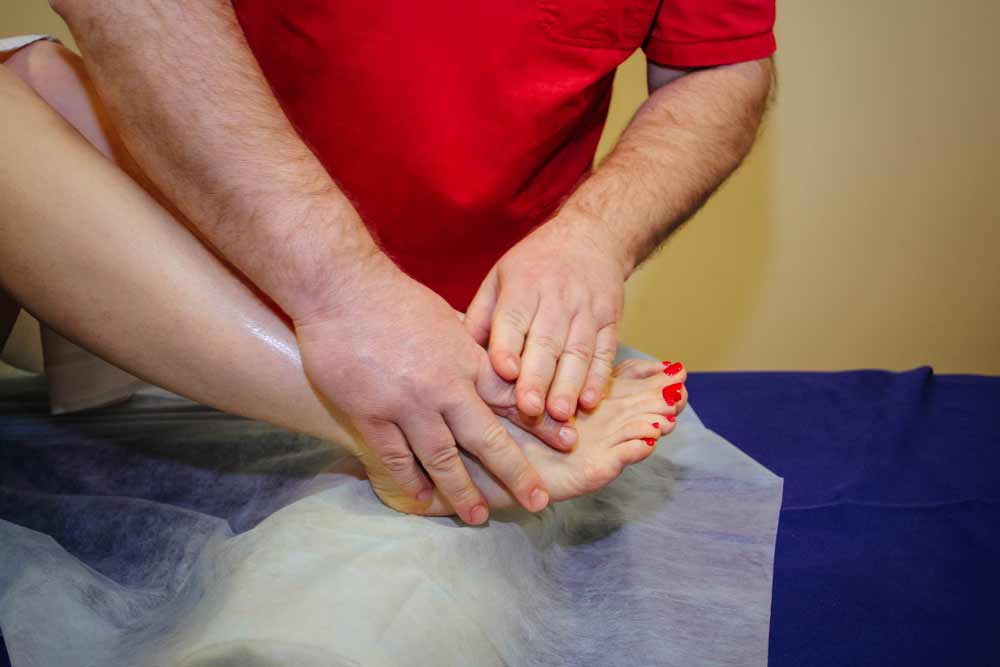
Точечный массаж при артрозе пальцев ног в нашей клинике
Общие клинические рекомендации
Артроз стоп – хроническое заболевание, но прогрессирование его вполне можно остановить, устранить боли и нарушение движений. Для этого каждый больной должен выполнять следующие рекомендации:
10 главных упражнений для тех, у кого нарушено кровообращение


Самые частые заболевания, связанные с нарушенным кровообращением — гипертония, варикозное расширение вен конечностей, сердечная недостаточность.
Нормальное кровообращение важно для сердца, всех органов и систем без исключения. «Составляющие» организма не могут правильно работать без поступления с кровью полезных веществ и без своевременного удаления лишнего — продуктов обменных процессов, углекислого газа. Застойные явления могут привести к стойким нарушениям функций.
Причиной нарушенного кровообращения выступает изменение тонуса кровеносных сосудов. Их сужение может возникнуть из-за курения, малоподвижного образа жизни, лишнего веса, заболеваний щитовидной и поджелудочной желез, почек, сердца, развития атеросклероза, тромбоза. Недостаточное кровообращение в ногах связано с сидячей работой или долгим пребыванием на ногах.
Признаки проблем с кровообращением
Симптомы хронической недостаточности кровообращения в головном мозге могут не появляться до ситуации, требующей обильного кровоснабжения: стресса, непривычной физической нагрузки, нахождения в непроветриваемой комнате. Они появляются внезапно: головная боль, онемение части лица, нарушение координации движений, шум в ушах.
Хронически могут появляться такие симптомы: частые головокружения, снижение памяти и работоспособности, ухудшение концентрации внимания, сонливость или бессонница.
К признакам нарушения кровотока в конечностях относят перемежающуюся хромоту (боль при ходьбе и ее отсутствие в покое), холодные руки и ноги при любой погоде, образование сосудистых звездочек, тяжесть, усталость, отеки, судороги в мышцах ног.
Как улучшить кровообращение в ногах
Если не следить за кровообращением в ногах, можно упустить начало развития необратимых нарушений. Плохой кровоток приводит к варикозной болезни — стойкому расширению вен. Для того, чтобы обеспечить нормальный ток крови и тонус сосудов, откажитесь от лифтов и отдайте предпочтение ходьбе по ступенькам. Полезно также ходить пешком, кататься на велосипеде/велотренажере.
А эти упражнения можно делать дома ежедневно:
- Встаньте на колени, локти — на полу перед собой. На выдохе выпрямите ноги так, чтобы тело образовало букву «Л» , задержитесь на 10 секунд, вернитесь в исходное положение.
- Лежа на спине имитируйте езду на велосипеде — руки за головой, ноги поднять перпендикулярно туловищу. 30 вращений, количество подходов может варьироваться в зависимости от натренированности мышц.
- В положении сидя прижмите пятки к полу, поднимите носки, затем — наоборот. Повторить 20-30 раз. Идеально подходит в вечернее время тем, кто страдает от судорог икроножных мышц.
- Лежа на спине поднимите одну ногу. Вращайте ей по часовой стрелке 20 раз. Повторите с другой ногой против часовой стрелки.
- Сидя развести прямые ноги в стороны настолько, насколько позволяет растяжка. Наклоняйтесь поочередно в обе стороны по 10 раз.
Как улучшить мозговое кровообращение
Хроническое нарушение мозгового кровообращения — прямой путь к инсульту. Оно чревато и другими неприятными последствиями: нарушениями памяти, ухудшением работоспособности, головокружениями и обмороками, онемением лица.
Вот 5 упражнений для улучшения мозгового кровообращения:
- Березка. Универсальная поза для улучшения кровотока во всем теле, в том числе — в голове. Начинать нужно с минуты, постепенно увеличивая время.
- Наклоны во все стороны и вращения головой. Движения должны быть плавными. Не усердствуйте, если потемнело в глазах или закружилась голова — снизьте амплитуду движений после 5-минутного перерыва.
- Встаньте спиной к стене, сделайте вдох и сильно прижмитесь к ней, напрягая мышцы шеи. Задержитесь на 5 секунд, расслабьтесь.
- Сидя надавите на лоб ладонью и напрягите мышцы шеи, не давая измениться положению головы. Зафиксируйте положение на задержке дыхания на 5-10 секунд, выдохните, расслабьтесь. Достаточно 4-7 повторов.
- Сидя за столом упритесь в него локтем. Ладонь прижмите к виску. Наклоняйте голову в сторону руки, сопротивляйтесь ладонью. Держите мышцы в напряжении 5-10 секунд, после повторить с другой стороной.
Когда нужно немедленно идти к врачу
Симптомы острого нарушения мозгового кровообращения — повод вызвать скорую:
- асимметрия лица, языка;
- онемение, слабость, паралич конечности;
- нарушения речи;
- двоение в глазах, потеря фокусировки зрения;
- рвота;
- сильное нарушение координации движений ( «пьяная» походка);
- спутанность сознания;
- нетипично сильная головная боль.
Медицинская помощь нужна и тогда, когда симптомы хронического нарушения кровообращения не проходят долгое время, а упражнения не помогают вернуть тонус сосудам. Если в течение нескольких дней сохраняется сильное головокружение, головная боль, сонливость, нарушение концентрации внимания, утомляемость, обратитесь к терапевту или неврологу.
Некоторые признаки нарушенного кровообращения в ногах также требуют врачебной помощи. Сосудистые звездочки, выпячивания вен, длительно сохраняющиеся синяки, непроходящие судороги икроножных мышц — повод посетить флеболога.

Рефлексотерапия — один из самых эффективных методов безмедикаментозного лечения. Её история насчитывает…
Почему у одних людей остеохондроз начинается ещё в раннем возрасте, а у других его нет и после 50?
Мануальная терапия — это выполняемый руками комплекс биомеханических приёмов, направленных на устранение…
Заболевания сосудов головного мозга

По статистике, более 75% населения предрасположено к сосудистым заболеваниям. Проблема заключается в том, что такие болезни долгое время протекают латентно, не вызывают четкой клинической картины. Поговорим о том, чем лечить сосуды головного мозга, какими методами и препаратами.
Какие есть заболевания сосудов головного мозга
Болезни ЦНС могут существенно повлиять на работоспособность, привести к инвалидности, а в 10-20% случаев — к смерти.
- Ишемия. Развиваясь долгое время, может стать причиной ишемического инсульта. Ряд пациентов до конца не восстанавливаются, не исключен летальный исход.
- Аневризмы. Диагностируются в 3 раза реже, чем хроническая ишемия, но по степени опасности не уступают инсульту.
- Геморрагический инсульт с кровоизлиянием.
- Гематомы вследствие травматического повреждения.
- Аномалии соединительной ткани.
- Дисциркуляторная энцефалопатия (микроинсульты).
Существуют и менее распространенные заболевания, которые невозможно распознать самостоятельно. Практически каждый взрослый человек входит в группу риска либо по причине наследственного фактора, либо из-за особенностей образа жизни и приобретенных заболеваний.
Причины заболевания сосудов головного мозга
В подавляющем большинстве случаев причиной болезни становится отложение бляшек на стенках сосудов. Необходимо понимать, что отложение холестерина начинается с раннего возраста и происходит всю жизнь. Тем не менее вопрос исследования крови на наличие холестерина многие пациенты обходят стороной. Другая распространенная причина — АГ. Наблюдается поражение сосудов и при сахарном диабете.

- Токсическое поражение ЦНС, включая дородовый период.
- Сгущение крови.
- Постоянный выброс адреналина и других гормонов стресса.
- Высокое количество ЛПНП.
- Истончение стенок из-за высокого давления в сосудах.
- Разрушение клеток из-за воздействия этанола.
- Низкая физическая активность, отсутствие нагрузки на сосуды.
- Табакокурение.
- Лишний вес.
Сосуды могут страдать в силу совершенно разных причин. На какие-то факторы можно повлиять (например, отказаться от вредных привычек), другие факторы немодифицируемые (такие как наследственность).
Признаки
Как уже отмечалось, по симптомам установить сосудистые нарушения сложно. Такие критические состоянии как инсульт или разрыв аневризмы вызывают более явную симптоматику с головной болью и потерей сознания. Но все же попытаться распознать патологию стоит хотя бы для того, чтобы иметь возможность вовремя обратиться за медицинской помощью.
Симптомы хронического ухудшения кровоснабжения мозга:
- Усталость, наступающая через короткий период.
- Частое подташнивание.
- Агрессивность.
- Внезапная потеря веса.
- Снижение концентрации.
- Депрессивные состояния.
- Нарушения сна.
- Нарушение внимания, рассеянность, забывчивость.
- Звон в ушах.
- Нарушение дикции.
- Слабость в руках.
- Боль в шейном отделе.
- Судорожный синдром.
- Головокружения.
- Головные боли.
На фоне длительного ухудшения кровоснабжения развивается ишемический инсульт. Опасность этого состояния в том, что до 80% пациентов не могут вернуться к тому образу жизни, который вели до инфаркта мозга. Из-за нарушений кровоснабжения некоторые важные функции могут быть утрачены, человек становится зависимым от окружающих, не может работать, полноценно обслуживать себя.
- Постепенное нарастание симптомов.
- Нарушение сердечного ритма.
- Перекашивание лица.
- Нечеткая речь, как при сильном опьянении.
- Нарушение четкости зрения.
- Нарушение тонуса мышц, из-за чего больной не может поднять руки синхронно.
- Часто — отсутствие головных болей.
- Резкое начало.
- Реакция на свет.
- Тошнота.
- Сильная головная боль.
- Болезненность глаз.
- Повышение кровяного давления.

Мозг — это не тот орган, который нужно лечить самостоятельно. При возникновении проблем запишитесь к терапевту или профильному специалисту.
Кто лечит сосуды головного мозга, какой врач
При обнаружении тревожащих симптомов запишитесь на прием к неврологу. Врач назначит лечение после комплексной диагностики, которая может включать следующие процедуры:
- Лабораторные анализы.
- Компьютерная томография.
- ЭКГ и ЭХО-КГ (для обнаружения взаимосвязи между ССЗ и заболеваниями сосудов мозга).
- КТ-ангиография — исследование сосудов с введением контрастного вещества.
- МРТ.
- Ультразвуковая диагностика мозговых, шейных сосудов.
Как лечить сосуды головного мозга, в каждом конкретном случае врачи определяют индивидуально с учетом диагноза, тяжести случая, сопутствующих заболеваний у пациента.
Какие препараты лечат сосуды головного мозга
При сосудистых нарушениях недопустимо самолечение. Нельзя самостоятельно подбирать не только лекарства, но и биологически активные добавки: неверная терапия может нанести вред.
Какие препараты может назначить невролог:
- Нейропротекторы. Улучшают работу мозга, защищают от повреждающего воздействия, способны предотвратить гибель клеток.
- Антикоагулянты. Применяются для разжижения крови и борьбы с тромбами.
- Глюкокортикоиды. Используются для улучшения показателей гемодинамики, улучшают венозный отток, нормализуют гормональный фон.
- Антиагрегаты. Препятствуют тромбообразованию.
- Антиоксиданты. Ингибируют окислители.
Чаще всего назначают комбинированную терапию с контролем показателей крови дважды в месяц. Больные на антикоагулянтной терапии должны сообщать лечащему врачу о любых эпизодах кровотечений. При двигательных нарушениях назначают упражнения, при провалах в памяти — препараты для ускорения обменных процессов, при депрессии — психотерапию.

- Гинкго билоба. Утверждается, что экстракт эффективен при повышении артериального давления, избавляет от шума в ушах, помогает быстрее восстановиться после инсульта, помогает при когнитивных нарушениях, но доказательств эффективности не представлено. Следует учитывать, что добавка повышает риск кровотечения, поэтому запрещена при геморрагическом инсульте. Может вызвать проблемы с ЖКТ, учащение сердцебиения, тошноту. При одновременном применении антитромбоцитарных препаратов и БАДа последний влияет на применяемые дозировки.
- Аралия. При передозировке вызывает кровоточивость, обморок, нарушение дыхания.
- Женьшень. Не применяется при кровоточивости, лихорадке, депривации сна, противопоказан пациентам с СД.
Таким образом, препараты с недоказанной эффективностью вообще не рекомендуется применять при любых заболеваниях, в особенности, когда дело касается ЦНС. Лучше сразу же начать лечение с помощью лекарств с доказанным действием, чем исправлять ущерб, нанесенный фитопрепаратами.
Профилактика и хирургия
Далеко не каждое состояние можно спрогнозировать, но для снижения рисков сосудистых заболеваний следует ограничить потребление соли, вредных жиров, необходимо постепенно снижать вес, принимать витамины по назначению, больше двигаться.
При блокировке сосуда более чем на 70% встает вопрос о применении хирургических эндоваскулярных методик. Пациентам может быть назначена ангиопластика и стентирование, во время которой просвет сосуда расширяется, а пораженные стенки поддерживаются специальной конструкцией — стентом. Если методика при конкретном врачебном случае неэффективна, прибегают к реконструкции сосудистого русла при помощи шунтирования.
При подозрении на болезни сосудов запишитесь на консультацию и обследование в Чеховский сосудистый центр в Московской области. Мы внимательно подходим к каждой проблеме, подбираем эффективные стратегии лечения и по показаниям назначаем операцию. Вы можете обратиться к нам круглосуточно в любой день недели.
Источник https://clinica-paramita.ru/info/artroz-stop/
Источник https://mz-clinic.ru/articles/10-glavnyh-uprazhnenij-dlja-teh-u-kogo-narusheno-krovoobrashenie.html
Источник https://chekhovsc.ru/blog/lechenie-sosudov-golovnogo-mozga

