Трофическая язва при диабете
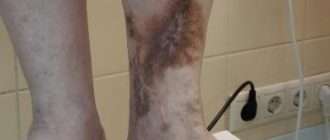
Трофическая язва при диабете — малоприятное осложнение болезни. И хотя частота образования язв у диабетиков не более 3%, лечение представляет трудности, потому что они сопровождаются другим осложнением — диабетической стопой. Прогноз зачастую неблагоприятен: половина случаев ампутации конечностей при трофической язве приходится на больных с нарушением углеводного обмена.

Суперфуды в косметике: сочные коктейли для здоровья кожи и волос
Почему возникает язва? Ее симптомы
Причина появления язвы — изменение трофики (питания) кожи и тканей, отсюда возникло и название заболевания. Предрасполагают к появлению поражений на коже осложнения диабета — нейропатия и ангиопатия. Они возникают спустя длительное время от начала заболевания — обычно проходит не менее года. Если лечение сахарного диабета не ведется, риск появления нейропатии и ангиопатии многократно возрастает в сравнении с теми случаями, когда проводится терапия для снижения уровня сахара в крови.
Как развивается язва у больного?
Непосредственной причиной могут быть трещины, микротравмы, потертости и мозоли на ногах. Именно на их основе и развиваются язвы.
Но обычно заболеванию предшествует стадия, когда трофическое поражение кожи еще визуально не обозначено, но неприятные ощущения в ногах уже имеются. Эти симптомы сахарного диабета относятся скорее к признакам ангио- и нейропатии:
- снижение чувствительности нервных окончаний,
- отеки конечностей,
- боль в голенях и стопах,
- покраснение кожи или появление темных пятен на ней.
Следующий этап — начальные проявления на коже, когда существующие царапины, раны и трещины плохо заживают и продолжают увеличиваться вглубь и вширь.
На стадии развернутых проявлений ранее возникшие кожные дефекты усугубляются. В ране появляется налет с неприятным запахом. От присоединившейся инфекции выделения, первоначально бывшие кровянистыми, становятся гнойными. Над дефектом образуется струп («крышка»). В связи со сниженной чувствительностью нервных волокон больной даже с обширными язвами может не испытывать боли.
В отсутствие лечения заболевание прогрессирует, вызывая появление болезненных ощущений. Рана становится большой, распространяясь на расположенные вокруг мышцы, кости, нервные волокна. На этом этапе появляются симптомы общего недомогания, характерные для интоксикации: температура, лихорадка, слабость. В отсутствие лечения прогноз неблагоприятный. Развитие язвы приводит к гангрене — некрозу окружающих тканей.
Трофическая язва при диабете может перейти в стадию очищения и заживления, если назначена адекватная терапия на этапе, когда рана еще не нагноилась. Тогда дефекты кожи и тканей начинают заживать по краям, очищаясь от налета. В ране появляется зажившее дно розового цвета.
Лечение трофической язвы у диабетиков
Главное в лечении трофической язвы любой стадии у больных диабетом — контроль уровня сахара крови, что позволяет предотвращать дальнейшее развитие поражений кожи и мышц. Местная терапия зависит от этапа заболевания. На начальном этапе она заключается в улучшении трофики тканей и обработке ран антисептиками. На стадии очищения лечение язв при диабете подразумевает очистку дефекта от налета и антисептическую обработку. Если этих мер недостаточно, то подключают системные антибиотики, предварительно сделав посев из раны на чувствительность микрофлоры к препаратам. Когда дефекты начинают заживать, применяются препараты для регенерации кожных покровов.
Диабетическая стопа — симптомы и лечение
Что такое диабетическая стопа? Причины возникновения, диагностику и методы лечения разберем в статье доктора Есипенко И. А., сосудистого хирурга со стажем в 38 лет.
Над статьей доктора Есипенко И. А. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Диабетическая стопа (синдром диабетической стопы, СДС) — это тяжёлое осложнение сахарного диабета в виде инфекции, язв или разрушения глубоких тканей, которое возникает в связи с нарушением макроструктуры стопы и микроциркуляции крови, по причине разрушения нервных окончаний и нервных волокон. [10]

Главная причина ДС — это сахарный диабет (СД). И хотя синдром диабетической стопы не развивается с первого дня увеличения уровня глюкозы в крови более 7,0-8,0 ммоль/л, каждый пациент с диагнозом «сахарный диабет» должен помнить о таком грозном возможном осложнении.
Хронические раны на ногах у людей с сахарным диабетом встречаются в 4-15 % случаев. В некоторых случаях они становятся первым признаком развившегося диабета [10] .
Основные «пусковые механизмы» развития язв при СДС:
1. Ношение неудобной обуви. К изменению нагрузки на суставы стопы, сдавливанию или потёртости кожи, локальной микроишемии, инфильтрату, или некрозу могу привести любые дефекты обуви:
- несоответствующий размер обуви (меньше или больше, чем нужно);
- стоптанные и/или высокие каблуки;
- рубец на стельке;
- дефект подошвы;
- мокрая обувь;
- несоответствие обуви времени года.
2. Увеличенный вес тела. Учитывая площадь стоп, при увеличении веса тела (даже на 1 кг) увеличивается и нагрузка на каждый сустав стопы. Самая уязвимая область — подошвенная поверхность.
3. Разрастание эпидермиса (поверхности) кожи. Этот процесс происходит из-за нарушенных обменных процессов в коже на фоне СД (под утолщённым эпидермисом-«мозолью» в слоях кожи нарушается микроциркуляция, что приводит к микроишемии и некрозу).
4. Микротравмы:
- укусы животных;
- уколы шипами растений;
- порезы при педикюре и т. п.
5. Стенозы (сужение) и окклюзии (закупорка) магистральных артерий. В результате отсутствия кровоснабжения в стопах и голенях к микроишемии присоединяется макроишемия и развитие гангрены конечности.

6. Условно патогенная или патогенная микрофлора. Активизация флоры (микробов и других микроорганизмов) на поверхности кожи в условиях СД приводит к воспалению кожного покрова, а в условия ишемии или микротравмы значительно ускоряется развитие гангрены.

Часто наблюдается сочетание нескольких причин возникновения язв при СДС.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы диабетической стопы
Отправной точкой развития СДС считается не дата установления диагноза «Сахарный диабет», а время, когда были выявлены первые симптомы СД (однократные подъёмы глюкозы крови, сухость во рту и другие).
Симптомы СДС:
- онемение, зябкость, жжение, отёки в стопах и другие неприятные ощущения;
- выпадение волос на на стопах и голенях, потливость стоп;
- изменение окраски кожи (гиперемия, гиперпигментация, цианоз);

- утолщение, расслаивание, изменение формы и цвета ногтевых пластинок;
- кровоизлияния под ногтевой пластинкой в виде «синяков» под ногтями;

- деформация стоп;
- снижение чувствительности стоп — вибрационного, температурного, болевого и тактильного восприятия;
- боль в области стопы и язвы, возникающая как в покое или ночью, так и при ходьбе на определённые расстояния;
- истончение кожи, шелушение;

- понижение или увеличение температуры стоп и голеней;
- длительная эпителизация (заживление) микротравм — до двух месяцев, при этом остаются коричневые рубцы;

- трофические язвы, длительно не заживающие на стопах.

Чаще всего трофическим изменениям подвержены дистальные отделы конечности: пальцы и подошвенная поверхность стопы в проекции головок плюсневых костей. Зона образования трофической язвы зависит от причины её возникновения.
Патогенез диабетической стопы
Механизм развития СДС представляет собой следующую последовательность нарушений:
- Снижается выработка гормона инсулина.
- Увеличивается уровеь глюкозы в крови — развивается гипергликемия.
- Блокируется кровоток в мелких сосудах, через сосудистую стенку перестаёт поступать кислород и другие микроэлементы.
- Разрушаются нервные волокна и рецепторы.
- Наступает микро- и макроишемия тканей стопы.
- Образуются трофические язвы.
Таким образом, при СДС происходит повреждение всех тканей ноги.

В результате дефицита инсулина в организме диабетика количество глюкозы в крови увеличивается. Это в свою очередь негативно сказывается на состоянии как мелких, так и крупных сосудов:
- на стенках сосудов скапливаются иммунологические вещества;
- мембраны становятся отёчными;
- просвет сосудов сужается.
В результате этих изменений кровообращение нарушается и образуются небольшие тромбы. Эти изменения в организме препятствуют поступлению достаточного количества микроэлементов и кислорода в клетки и тем самым приводят к нарушениям обменного процесса. Кислородное голодание тканей замедляет процесс деления клеток и провоцирует их распад.
Увеличение уровня глюкозы в крови также становятся причиной поражения нервных волокон — снижается чувствительность.

Все деструктивные процессы, происходящие в тканях стопы приводят к тому, что любое повреждение кожи становится лёгким процессом, а заживление — длительным. Усугубить состояние стопы могут присоединившиеся инфекции, которые способны привести к образованию гангрены — некрозу тканей. [9]
Классификация и стадии развития диабетической стопы
Классификация I Международного симпозиума по диабетической стопе
В 1991 году в Нидерландах на I Международном симпозиуме была принята классификация СДС, которая является наиболее распространённой. [1] Она предполагает разделение заболевания на три типа в зависимости от преобладающего патологического процесса:
- нейропатическая инфицированная стопа:
- длительное течение сахарного диабета;
- позднее возникновение осложнений;
- отсутствие болевого синдрома;
- цвет и температура кожи не изменены;
- уменьшение всех видов периферической чувствительности;
- наличие периферического пульса.


Классификация Вагнера
По степени выраженности поражений тканей стопы выделяют следующие стадии СДС: [6] [7]
- Стадия 0 — изменение костной структуры стопы — артропатия;
- Стадия 1 — изъязвление (язвы) кожи;
- Стадия 2 — изъязвление всех мягких тканей, дном язвы являются кости и сухожилия;
- Стадия 3 — абсцедирование и остеомиелит (воспаление костной ткани);
- Стадия 4 — образование гангрены дистальных отделов стопы (пальцев);
- Стадия 5 — образование гангрены стопы и отделов голени.

Классификация Техасского университета
Данная классификация была разработана в 1996-1998 годах. [8] В её основе лежит оценка язвы по глубине, наличию инфицирования и ишемии — риска ампутации конечности.
Трофические язвы ног и нижних конечностей
Трофические язвы ног – это медленно заживающий дефект кожи, возникающий вследствие нарушения кровообращения и питания тканей в области возникшего поражения.
- Причины возникновения
- Диагностика
- Лечение, препараты и мази
Термин «трофический» в переводе с греческого языка означает питание. А значит, данное заболевание связано с нарушением питания тканей.
Трофические язвы часто развиваются на фоне другого хронического заболевания, например, это может быть сахарный диабет, варикозная болезнь и другие.
Такие дефекты нередко инфицируются патогенными микроорганизмами, что еще больше усугубляет процесс заживления. Чаще трофические язвы локализуются на нижних конечностях, но могут встречаться и в других местах.
Есть еще одна разновидность нарушений целостности кожи — пролежневая язва, которая представляет собой повреждение кожи и подлежащей ткани, возникшее в результате длительного механического давления 1 .
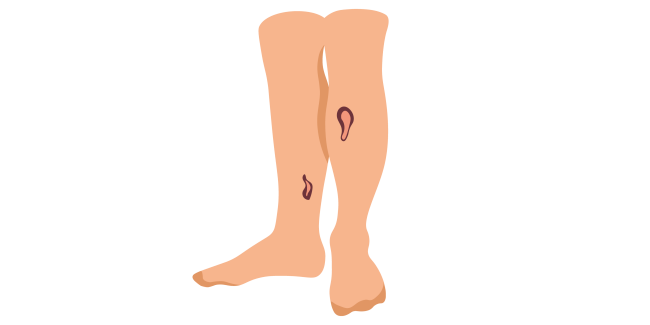
Согласно международной классификации болезней МКБ-10 врач может установить такой диагноз, используя код:
- L98.4.2 – язва кожи трофическая
- I83.2 – варикозное расширение вен нижних конечностей с язвой и воспалением
По данным эпидемиологических исследований – около 1-2% взрослого населения страдает от трофических язв 2 .
Пролежни
Пролежни образуются в результате длительного давления на участок ткани. Как лечат такие повреждения?

Классификация трофических язв
Трофические язвы могут быть 1,2,3 :
- поверхностные (когда поражение ткани распространяется неглубоко)
- глубокие (поражение, имеющее сильное распространение)
- локальные (как правило, имеющее отдельный небольшой участок поражения)
- циркулярные (множественные, охватывающие большую площадь конечности)
В зависимости от хронического заболевания, провоцирующего образование трофических язв, их можно разделить на:
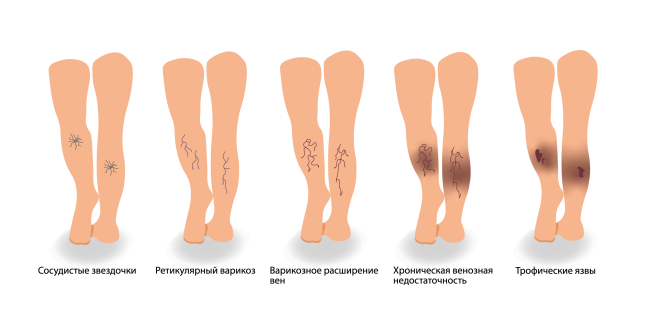
1. Венозные язвы (сосудистое поражение вен): варикозная, посттромбофлебическая болезнь, синдром Клиппеля-Треноне (врожденные дисплазии глубоких вен)
2. Артериальные язвы (сосудистое поражение артерий):
- плохое артериальное кровоснабжение (заболевание периферических сосудов, атеросклероз)
- диабетические микроангиопатии
- синдром Паркса— Вебера—Рубашова (врожденные артериовенозные свищи и аневризмы), а также посттравматические артериовенозные свищи и аневризмы
3. Язвы, возникающие из-за хронической недостаточности кровообращения в конечностях (сосудистая ишемия): атеросклероз, диабетические ангиопатии, синдром Марторелла (гипертензионно-ишемические язвы)
4. Диабетические язвы у больных сахарным диабетом (высокий уровень сахара в крови приводит к поражению мелких сосудов и нервов)
5. Язвы, связанные с неврологическими заболеваниями:
- синдром Гийена-Барре
- сирингомиелия (полости в спинном мозге)
- паралич нижних конечностей
- диабетическая нейропатия
- алкогольная полинейропатия
- травмы, заболевания головного мозга и периферических нервов
6. Посттравматические язвы, возникающие из-за травм, приводящих к возникновению глубоких ран кожи и прилежащих тканей
7. Язвы, вызванные общим снижением иммунитета организма: нарушения и заболевания крови, инфекционные заболевания (флегмона, рожистое воспаление), при нарушении рациона питания
Симптомы трофической язвы
Важно помнить, что симптомы возникновения язвы могут отличаться в зависимости от причины их возникновения. Как правило, они имеют такие общие закономерности:
Появление синеватого пятна на фоне утолщения кожного покрова.
«Разрастание» участка поражения, увеличение площади пораженного участка.
Болезненность при прикосновении и надавливании на поврежденный участок.
Пораженный участок кожи может несколько дней или даже недель не менять внешний вид, что свидетельствует о медленном заживлении раны.
Наличие симптомов дискомфорта со стороны пораженного участка: покалывание, боль, жжение, отек, ощущение пульсации или ноющей боли, кожный зуд, ощущение «тяжелых» ног 10 .
Причины возникновения трофических язв на ногах, щиколотках, стопе и пальца
Так как причины возникновения язв могут быть очень разнообразными, следует рассмотреть наиболее распространенные из них.
Диабетические язвы
Сахарный диабет – хроническое эндокринное заболевание, которое связано с нарушением обмена сахара в организме. Такие длительные нарушения приводят к изменениям в различных тканях нашего организма. При сахарном диабете язвы часто возникают на нижних конечностях.
У людей с сахарным диабетом поражаются мелкие сосуды и нервы, возникает нарушение походки, из-за чего появляется лишнее давление на стопу. Это повышает травматизацию мягких тканей, и возникает изъязвление.
Далее длительное воспаление на поврежденном участке приводит к изменению чувствительности. При сахарном диабете у человека нарушается питание тканей, что приводит к замедлению процесса регенерации кожи, а присоединение инфекции осложняет течение раны. В этом случае происходит расширение площади поражения с вовлечением соседних участков кожи и тканей.
Также возможно ишемическое повреждение (местное нарушение кровотока), которое ухудшает заживление ран, снижая поступление кислорода и всех компонентов, необходимых для заживления.
Венозные язвы
Хронические венозные язвы возникают ввиду последствий постоянного повышенного венозного давления на кожную микроциркуляцию.
Пожилой возраст, ожирение, большая площадь язвы и несоблюдение пациентом компрессионной терапии отрицательно влияют на заживление язвы.
Нейрогенные язвы
К нейрогенным язвам нижних конечностей относятся все язвы, причины которых связаны с нарушением работы нерва (нейропатией).
Нейропатические язвы на подошвах стоп или кончиках пальцев обычно развиваются в местах, подверженных повторяющимся высоким нагрузкам во время повседневной деятельности. В точках аномальной нагрузки и трения может произойти образование мозолей. Впоследствии мозоль трескается и ломается, что приводит к изъязвлению. Таким образом, риск возникновения язвы повышается, когда на конечностях присутствуют мозоли.
О лечении трофических язв на ногах смотрите в коротком видео с врачом-хирургом Федором Яновичем Красковским
Диагностика трофических язв
При возникновении язвы следует обратиться к врачу-флебологу, который проведет комплексное обследование, как правило, включающее следующие исследования:
- общий анализ крови
- уровень сахара в крови
- протромбиновое время (время, за которое формируется кровяной сгусток)
- частичное тромбопластиновое время – тест, позволяющий выявить нарушения в процессе свертываемости крови
- почечный и печеночный анализы
- профиль липидов (для оценки риска сосудистых заболеваний)
- уровень гликированного гемоглобина (позволяет проанализировать уровень сахара в крови за определенный период времени)
- уровень преальбумина (для оценки состояния питания больного) 5
Ежегодно необходимо проводить оценку уровня чувствительности диабетической стопы 5 .
Кроме того, важна оценка артериального кровоснабжения.
Лечение трофических язв
Успех лечения трофических язв зависит от правильного определения причины возникновения заболевания, а также от местных и системных факторов, которые могут препятствовать процессу заживления.
Лечение раны начинается с ее очищения от гноя и омертвевших тканей 7 . После завершения очищения раны необходимо проведение местной антимикробной терапии для устранения бактерий в трофической язве 8 . Для этих целей используют антисептические растворы, мази, кремы и гели, которые наносятся непосредственно на пораженный участок кожи. Возможно использование различных раневых повязок, например гидрогелевых с ионами серебра.
Использование системных антибиотиков требуется только в острой инфекционной фазе, при наличии целлюлита или отсутствии заживления правильно обработанной раны. Их назначение определяет лечащий врач 8 .
При лечении тяжелых диабетических язв стопы эффективна гипербарическая оксигенация – насыщение организма пациента кислородом под высоким давлением 9 .
Применяемые местно факторы роста помогают ускорить заживление, стимулируют образование новой соединительной ткани и усиливают восстановление верхнего слоя кожи 5 .
Также для восстановления поврежденного участка необходимо обеспечить снятие нагрузки с язвы – постельный режим, костыли, гипсовую повязку, специальную обувь 10 .
При глубоких и обширных поражениях с большим количеством омертвевших тканей показаны хирургические варианты лечения – удаление краев язвы, некротических (омертвевших) тканей.
Местные препараты для лечения трофических язв
Для лечения трофических язв могут использоваться антисептические растворы, мази и прочие средства для местного применения, а именно:
Раствор повидон-йода, который оказывает бактерицидное действие на грамположительные и грамотрицательные бактерии, эффективен в отношении грибов, вирусов, простейших
- с антисептическим, противогрибковым, противомикробным действием широкого спектра — повидон-йод в форме мази
- с антибактериальным и бактерицидным действием широкого спектра
- с бактериостатическим (подавление способности микроорганизмов к размножению)
- с противовоспалительным, противомикробным действием
- протеолитические ферменты с ранозаживляющим, раноочищающим, антибактериальным действием
Кремы с противовоспалительным действием
Аэрозоли с противомикробным действием
Местное лечение кожных ран направлено на подавление инфекции и ускорение заживления. Локальные (местные) средства обладают антимикробными свойствами, поддерживают процессы ранозаживления, а также удобны в применении.
Применение повидона-йода (Бетадин®) для лечения трофических язв
Антисептическое средство повидон-йод (Бетадин ® ) часто используется для обработки раневой поверхности. Йод постепенно высвобождается из комплекса с повидоном (носитель йода в лекарстве) при контакте с кожей, что способствует гибели микроорганизмов. Средства, содержащие йод, оказывают влияние на заживление кожных ран за счет своего антимикробного действия и ускорения образования новой соединительной ткани 12,13 .
Бетадин ® имеет различные лекарственные формы. При лечении трофических язв используются:
Источник https://medaboutme.ru/articles/troficheskaya_yazva_pri_diabete/
Источник https://probolezny.ru/diabeticheskaya-stopa/
Источник https://betadin.ru/encyclopedia/troficheskie-yazvy-nog/