Лечение спаек
Для ответа на этот вопрос ещё раз вспомним, что такое спайки и как они образуются.
Спайками называют разрастание соединительной ткани, которое происходит в качестве защитной реакции на какое-либо раздражение или повреждение любых органов и тканей тела человека, и, в первую очередь, наружных и внутренних оболочек, покрывающих их.
Повреждение тканей вызывает их гипоксию и запуск воспалительной реакции. Результатом воспаления является выпот фибринового налета на листках брюшины, плевры и других оболочках. Фибриновый выпот приводит к склеиванию оболочек и разрастанию между ними соединительнотканных тяжей.
Причины возникновения спаек
- любое хирургическое вмешательство;
- воспаление, особенно хроническое;
- внутреннее кровотечение и образование гематом;
- травма, в том числе в результате воздействия инородных тел;
- опухолевый процесс;
- последствия перитонеального диализа;
- эндометриоз;
- некоторые другие состояния.
Иногда причину возникновения спаек у пациента не удаётся определить.
Самой частой причиной появления спаечного процесса считают оперативное вмешательство.
Спаечный процесс может возникать после проведения любых видов операций и выражаться в срастании между собой каких-либо органов или тканей.
Методы лечения спаек
Лечение спаечного процесса зависит от места локализации спаек, степени его выраженности, тяжести нарушения функции вовлечённых органов, а также от экстренности ситуации.
В случае отсутствия симптомов пациент может, вообще, не знать, что у него есть спаечный процесс и не обращаться за медицинской помощью.
Плановое лечение проводится, если пациент обращается к врачу с жалобами, не носящими экстренный характер.

Жалобы пациента могут иметь неспецифический характер и быть характерными для многих заболеваний.
После проведения обследования и подтверждения, что симптомы вызваны именно спаечными процессом, врач может предложить консервативные методы лечения.
Консервативное лечение
Консервативные методы терапии направлены на снятие воспаления, размягчение соединительно-тканных тяжей и борются с симптомами заболевания.
Консервативное лечение может включать в себя медикаментозное и немедикаментозное лечение: физиотерапию, специальный медицинский массаж, лечебную физкультуру.
Для лечения используют медикаменты:
- фибринолитические препараты;
- ферментные препараты;
- антигистаминные препараты, для уменьшения выраженности воспалительных реакций;
- противовоспалительные препараты;
- обезболивающие препараты;
- препараты, улучшающие микроциркуляцию и реологию крови.
Данная терапия позволяет уменьшить симптомы, но мало влияет на спайки, которые в послеоперационном периоде уже сформировались в плотные прочные тяжи, когда любое медикаментозное лечение неэффективно.
Лечебный массаж и лечебная физкультура могут использоваться в комплексной программе лечения спаек. Врач может подобрать комплекс специальных упражнений с учётом особенностей Вашего хирургического вмешательства, способствующих растяжению спаек и увеличению подвижности органов, вовлечённых в спаечный процесс. Однако спайки от такого лечения не исчезнут.
Физиотерапия (магнитотерапия, ультразвук и электрофорез с ферментными препаратами, лазеротерапия) успешно используется в реабилитационном лечении после хирургических операций. Физические факторы оказывают противовоспалительный, противоотёчный, обезболивающий эффект, выраженное репарационное и регенерационное действие, стимулируют клеточный иммунитет. Чем раньше начато такое реабилитационное лечение после хирургического вмешательства, тем выше будет его эффективность. Тем не менее, если спаечный процесс сформировался, то ни один физический фактор уже не может его ликвидировать.
Самым эффективным лечением спаек является их профилактика во время операции. Нанесение противоспаечного барьера в месте проведения хирургического вмешательства способствует предотвращению слипания повреждённых поверхностей и последующего их сращения.
Хирургическое лечение
В том случае, если спаечный процесс значимо нарушает функцию вовлечённых органов, то в некоторых случаях прибегают к плановому хирургическому лечению в виде рассечения спаек и освобождению органа от соединительно-тканных тяжей.
Например, лапароскопическое рассечение трубно-перитонеальных спаек — лапароскопический адгезиолизис — является одним из методов лечения бесплодия. Лапароскопическое вмешательство менее травматично, сопровождается меньшим числом послеоперационных осложнений, уменьшает риск повторного спайкообразования, позволяет быстрей реабилитировать пациентов.
Также хирург выполняет рассечение видимых спаек, если проводит вмешательство по какому-либо другому поводу.
Однако применение лапароскопии при спайках кишечника возможно у ограниченного числа больных. Метод, несмотря на малую инвазивность, имеет ограничения в применении из-за риска повреждения кишки на фоне спаечного процесса в брюшной полости. Противопоказанием к ее выполнению являются: наличие более 3-х операций в анамнезе, наличие симптомов кишечной непроходимости с расширением кишки, некроза кишки или перитонита.
Следует помнить, что любое хирургическое вмешательство, даже с целью рассечения/разрушения спаек, является травмирующим фактором и приводит к образованию новых.
Поэтому в конце операции рекомендуется применять противоспаечный гель для предотвращения повторного возникновения спаек. Гиалуроно-содержащий гель Антиадгезин обладает высокой противоспаечной эффективностью. После введения в брюшную полость гель обволакивает повреждённые поверхности, разделяя и предотвращая их слипание, после чего практически полностью растворяется через 7 дней, к этому моменту риск появления спаек многократно снижается.
В случае развития симптомов острой кишечной непроходимости требуется экстренное хирургическое лечение.
Подозрение на острую кишечную непроходимость возникает при развитии следующих симптомов: у больного на фоне длительной задержки стула появляется интенсивная боль в животе, тошнота, рвота, повышение температуры, симптомы общей интоксикации. Развитие такого состояния крайне опасно для жизни и требует срочной медицинской помощи.
Необходимо понимать, что острая кишечная непроходимость может быть следствием не только спаечного процесса, но и других патологических состояний: опухоль, инородное тело, желчные камни и др.
При развитии кишечной непроходимости в хирургическом стационаре врач в зависимости от причины непроходимости может начать консервативное лечение:
- промывание желудка;
- высокие сифонные клизмы;
- спазмолитики или препараты, стимулирующие моторику;
- инфузионная терапия;
- антибактериальная терапия.
В случае неэффективности консервативной терапии, а также, если непроходимость кишечника вызвана опухолью или перекрутом петель кишечника с нарушением их кровоснабжения, то необходимо экстренное хирургическое вмешательство с широким вскрытием брюшной полости.
Во время операции хирург проводит полную ревизию кишечника и других внутренних органов, определяет причину непроходимости и, по возможности, устраняет её. В некоторых случаях, например, выраженный опухолевый процесс, невозможно полностью ликвидировать причину кишечной непроходимости, тогда хирург выводит стому (отверстие кишки) на переднюю брюшную стенку.
Спаечный процесс — это патология, которая потенциально опасна для пациента. Сращение внутренних органов приводит к нарушению их работы, что сопровождается дискомфортом, развитием болевого синдрома, а в ряде случаев может приводить к серьезным осложнениям.
Поэтому крайне важно предусмотреть риски и обсудить со своим хирургом вопрос профилактики спаек до любого планового оперативного лечения. Нанесение противоспаечного геля на область хирургического вмешательства позволяет снизить риск слипчивого процесса и развития спаек. Гиалуроновая кислота, содержащаяся в противоспаечном геле Антиадгезин, способствует увлажнению и регенерации повреждённых тканей. Гель Антиадгезин после выполнения своей функции подвергается биодеградации за счёт естественных ферментов организма и макрофагов.
Профилактика и лечение спаечной болезни в послеоперационный период

Послеоперационная спаечная болезнь характеризуется образованием тяжей из соединительной ткани в брюшной полости и области малого таза.
Причины послеоперационных осложнений, риски развития спаечной болезни
Нередко после хирургических вмешательств возникают послеоперационные осложнения спаечной болезни. Ей, как правило, предшествуют:
- ишемия или гипоксия тканей в операционном периоде;
- кровоизлияния;
- грубые манипуляции с органами;
- чрезмерная сухость тканей, возникшая вследствие хирургического вмешательства;
- рассечение спаек, которые образовались до операции;
- инородные тела.
Под инородными телами следует понимать не скальпель или зажим, забытые хирургом в брюшной полости пациента, а микрочастицы талька с перчаток оперативной бригады, ворсинки тампонов и т.п.

Суперфуды в косметике: сочные коктейли для здоровья кожи и волос
Послеоперационное лечение спаечной болезни
Современное послеоперационное лечение спаечной болезни включает два метода:
- оперативный, предполагающий хирургическое вмешательство для удаления соединительнотканных тяжей в брюшной полости и малом тазе;
- консервативный, использующий лекарственные препараты, физиотерапевтические процедуры.
Профилактика спаечной болезни в послеоперационный период
Все известные профилактические меры, направленные против образования соединительнотканных тяжей в брюшной полости и области малого таза после оперативных вмешательств, условно делят на три группы:
- профилактика в ходе операции, которая заключается в щадящем, малотравматичном подходе к хирургическим манипуляциям и предупреждение перитонитов;
- введение специальных препаратов в финале и сразу после оперативного вмешательства, например, реополиглюкина, фибринолизина, гкокортикоидов и т.п.;
- своевременное восстановление функции ЖКТ и физическая активность в послеоперационном периоде.
Эффективная профилактика спаечной болезни в послеоперационный период включает мероприятия для восстановления эвакуаторно-моторной функции кишечника.
Спайки в кишечнике
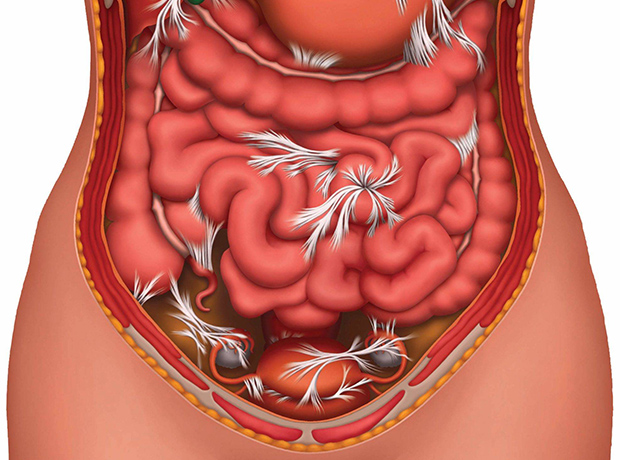
Спайки кишечника — это тяжи соединительной ткани, которые, прорастая, связывают петли кишечника между собой и/или с другими органами брюшной полости и таза. Спайки серьезно нарушают функцию кишечника, могут приводить к завороту, уменьшению просвета кишки и, как следствие, к кишечной непроходимости.
В норме, при восстановлении любой поврежденной ткани образуются фибриновые нити, но впоследствии включается механизм рассасывания. Спайки в кишечнике образуются, когда рассасывания не происходит, или оно неполноценное. Нити уплотняются, прорастают дальше в органы и ткани, ограничивают подвижность кишечной трубки.
Классификация
Кишечные спайки классифицируются по степени прочности и некоторым морфологическим характеристикам.
Шкала оценки выраженности спаечного процесса выглядит следующим образом:
- 0 баллов — спаек нет;
- 1 балл — единичное сращение, пленчатая структура, без сужения просвета кишки (разделяются тупым способом);
- 2 балла — две спайки рыхлой структуры без кровеносных сосудов. Кишечная трубка умеренно деформирована, просвет не сужен (разделяются тупым способом, в редких случаях острым);
- 3 балла — более двух спаек. Плотные, могут прорастать кровеносными сосудами. Кишка деформирована, сужение просвета до 50% (разделяются только острым способом);
- 4 балла — конгломерат спаек. Они плотные, пронизаны кровеносными сосудами. Деформация кишечной трубки обширная, просвет сужен более чем на 50% (разделяются только острым способом, трудно избежать травматизации срощенного органа).
Основные причины, вызывающие кишечные спайки
Самая частая причина – это оперативное вмешательство с рассечением брюшины (при лапароскопическом методе осложнения в виде спаечных процессов гораздо ниже, чем при открытой операции).
Образованию спаек также способствуют:
воспалительные процессы в органах брюшной полости и малого таза
инфицирование после разрыва воспаленного органа и истечения его содержимого в брюшную полость
радиационное облучение при лечении онкологии
Провоцировать постоперационные спаечные процессы могут ожоги (при использовании лазерного оборудования); механическое раздражение от талька с хирургических перчаток или ворсин марлевых тампонов; недостаточное кровоснабжение, пересушивание и перегрев внутренних тканей; длительный малоподвижный режим после операции.
Сахарный диабет, нарушение свертываемости крови, инфекционные заболевания, частые оперативные вмешательства также повышают риск образования спаек.
Диагностика
Спаечные процессы могут протекать бессимптомно. Насторожить врача должно обращение с жалобами на проблемы со стулом (запор или понос), вздутие живота, отрыжку, быструю насыщаемость, боли в области кишечника, болезненную дефекацию, бесплодие у женщин, операции на брюшной полости в анамнезе, пупочную грыжу.
Лабораторных тестов на определение спаечных процессов нет.
Для установления диагноза проводятся клинические исследования:
- рентгенография с контрастным веществом;
- ультразвуковое исследование;
- компьютерная томография;
- колоноскопия;
- лапароскопия.
Способы лечения
Основной вектор действий при лечении спаек в кишечнике – это возвращение нормального расположения и функциональности кишечных петель путем разъединения спаек и удаление сильно пострадавших участков. Проводится хирургически – открытым или лапароскопическим методами.
Рыхлые спайки разъединяются тупым способом, а более плотные и васкуляризированные при помощи инструментов с последующим наложением швов. При необратимом повреждении участка кишечника спайками этот конгломерат удаляется полностью, а стенка сшивается с максимальным сохранением анатомической формы. Могут также иссекаться и участки затронутых поврежденных органов.
Незаменимым в лечении кишечных спаек является применение назоинтестинального зонда. Основная задача применения этого метода – расправление, ликвидация непроходимости, восстановление нормального кровообращения в стенке кишечника. Применение зонда ускоряет процесс заживления, стимулирует возвращение моторики и прочих функциональных способностей пострадавшему кишечнику. Вводится зонд во время операции совместно хирургом и анестезиологом через носоглотку, пищевод, в полость желудка, 12-перстную кишку и непосредственно в кишечник. Он причиняет некоторый дискомфорт пациенту, но ускоряет выздоровление. Обычно ставится на 3-5 дней. Максимум 7. Решение о снятии принимает лечащий врач на основании наблюдения и результатов клинических исследований.
Источник https://bezspaek.ru/o-probleme/lechenie-spaek/
Источник https://medaboutme.ru/articles/profilaktika_i_lechenie_spaechnoy_bolezni_v_posleoperatsionnyy_period/
Источник https://yusupovs.com/articles/khirurgiya/spayki-v-kishechnike/