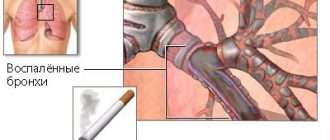
Причины и симптомы развития трахеита у детей, методы диагностики и лечения
В зависимости от причины трахеита лечение острого заболевания у детей проводится либо амбулаторно, либо в специализированных отделениях – детском, инфекционном, реанимационном. Хроническую форму болезни лечат преимущественно амбулаторно детский врач и ЛОР-врач.

Совет врачаХорошо себя зарекоменндовало растирание грудки, спинки и пяточек теплой скипидарной мазью пере сном. За 20 минут до предполагаемого сна мазь нужно согреть на водяной бане до теплого, чуть горячеватого состояния, натереть ребенка (не втирать, а просто намазать поглаживающими движениями руки), сверху накрыть фланелевой или иной мягкой тканью, затем теплым платком, на ножки надеть носочки. После пробуждения кашель смягчится, состояние улучшится. Проводить такое физиолечение можно при нормальном температуре тела.Виктория ДружикинаНевролог, Терапевт
На период острой стадии рекомендуется лечебно-охранительный режим, отказ от прогулок в прохладную погоду, исключение пассивного курения ребенка.
При вирусном трахеите назначают противовирусные препараты прямого действия – «Виферон», «Эргоферон»,«Тамифлю» (при гриппе).

Эффективность противовирусной терапии напрямую зависит от срока ее начала – для наилучшего результата должно пройти не более 48 часов от первых симптомов заболевания.
Дополнительно можно использовать препараты непрямого противовирусного действия – «Ингавирин», «Арбидол». Они усиливают иммунную защиту ребенка и способствуют скорейшему выведению возбудителя из организма.
При подозрении на бактериальную природу заболевания в ход идут антибиотики. При легком и среднетяжелом течении болезни их назначают в виде суспензий или таблеток, тяжелое течение – это показание для внутримышечного или внутривенного введения препарата. Выбор антибиотика зависит от предполагаемой патогенной микрофлоры, поэтому самолечение может быть неэффективным или вредным.
Аллергический трахеит поддается лечению антигистаминными препаратами «Зодак», «Зиртек», «Супрастин»). В тяжелых случаях подключают глюкокортикоидные препараты в виде таблеток или инъекций на 3-10 дней с постепенным снижением дозы. Обязательным условием для полного излечения является разобщение ребенка с аллергеном.
Для местного лечения используют ингаляции крупнодисперсного аэрозоля противовоспалительных, антисептических и заживляющих средств.
Наиболее подходящим для этих целей являются паровые и ультразвуковые ингаляторы. При их отсутствии ингаляции можно проводить над парящей кастрюлей с горячим раствором, укрывшись одеялом. Небулайзер показан при распространении воспалительного процесса на бронхи с развитием трахеобронхита.
В качестве растворов для ингаляций показаны хлоргексидин, раствор йодной настойки (если нет аллергии), отвар листьев эвкалипта, экалиптовое, анисовое масла. Ингаляции проводят по 3-10 минут 2-3 раза в сутки.
Масла для небулайзеров не используют из-за опасности образования липкой пленки на поверхности бронхов.
Изнуряющий сухой кашель при трахеите устраняют противокашлевые средства центрального действия – Либексин, Кодеин. Они снижают активность кашлевого центра, поэтому их нельзя использовать при появлении мокроты. В этих случаях показаны средства, разжижающие мокроту и облегчающие ее выведение – сироп алтея, термопсис, ингаляции с раствором соды.
Для лечения хронического трахеита дополнительно назначают физиотерапию:
- УВЧ на область гортани;
- УВЧ-индуктотермию на область гортани, трахеи и верхней половины грудной клетки;
- электрофорез на область гортани и трахеи с кальция хлоридом при большом количестве мокроты, с калия йодидом – при сухом кашле.
Причины возникновения трахеита в детском возрасте
Возникновению воспалительного процесса в трахее способствуют различные причины. Их действие может быть изолированным или одновременным. Если одновременно (комбинировано) воздействует несколько причин, это способствует тому, что у крохи начинают возникать различные клинические проявления, неблагоприятно отражающиеся на его самочувствии.
Возникновению воспалительного процесса в трахее способствует наличие:
- бактерий. Наличие бактериальной инфекции является основной причиной, которая способствует возникновению различных патологий в дыхательных путях. Встречаемость их в педиатрии высока. При наличии бактериального трахеита у ребёнка он считается заразным. Путь передачи его – воздушно-капельный, т. е. от одного малыша к другому;
- вирусной инфекции. Причины возникновения трахеита являются реже бактериальные. Возникновению трахеита могут способствовать наличие вирусов, вызывающих: грипп, парагрипп, риновирусы, аденовирусы, Коксаки и Эпштейн – Барр вирусная инфекция и т. д. Бактериальный трахеит протекает тяжелее вирусного. При правильно подобранном лечении вся неблагоприятная симптоматика чаще всего исчезает к пятому-седьмом дню;
- аллергической патологии. Их проявления начинаются уже у малышей, не достигших годовалого возраста. Наличие аллергенов способствует возникновению клинической симптоматики трахеита. Характерным для него является волнообразное течение: обострение сменяет стойкую ремиссию. Когда аллерген попадает в организм малыша, это способствует ухудшению общего состояния и началу болезни;
- при вдыхании очень холодного воздуха. Наличие примесей и отходов промышленности, которые содержатся в атмосфере, всё это неблагоприятно и раздражающе влияет на слизистую гортани у ребёнка. Малыши двух-трёх лет чаще подвержены этой патологии. Причина этого – плохая работа местной иммунной системы;
- при переохлаждении. Причиной развития заболевания является наличие местного или общего переохлаждения. Трахеит у детей у детей часто возникает из-за того, что дети купаются в холодной воде, не надевают шапки и шарфы, когда холодно;
- при длительном нахождении в прокуренной комнате. Во время курения происходит выделение в воздух очень мелких компонентов токсического вещества, которые отрицательным образом влияют на клетки слизистой дыхательных путей. Если малыш, даже недлительно, находится в прокуренном помещении, этого достаточно, чтобы возник трахеит у ребёнка. Курение при наличии крохи в помещении строго запрещено;
- при вдыхании сухого воздуха. Чтобы ребёнок нормально дышал, необходимо придерживаться физиологических параметров микроклимата в помещении. При сухом воздухе в помещении происходит повреждение и «царапанье» нежных слизистых оболочек дыхательных путей. Возникновению трахеита способствует пересушенный воздух из-за сильного раздражения органов дыхания;
- при ослабленном иммунитете. Возникновению различных инфекционных патологий чаще подвержены дети с ослабленным иммунитетом.
Дети, которые страдают иммунодефицитным состоянием, также являются чувствительными к данному заболеванию. При наличии простудных и инфекционных заболеваний более пяти-шести раз в год — это явный признак для консультации у иммунолога.
Симптомы
Чаще всего воспаление трахеи протекает в острой форме. Хроническая для них редкость.
Острая форма возникает после короткого периода недомогания, появления насморка, болезненности при глотании. Вероятно поднятие температуры тела. Клинические проявления в большей степени зависят от возбудителя заболевания. Так при гриппе признаки трахеита выходят на первый план. Беспокоит саднящий сухой кашель, сильная интоксикация, высокая температура, ломота в теле.
При парагриппе не обходится без симптомов ларингита:
- осиплость голоса,
- дисфония,
- лающий кашель.
Бактериальные трахеиты имеют тенденцию затягиваться, могут быть следствием невылеченного ОРВИ.
- Изначально кашель при трахеите сухой, непродуктивной. Мокроты либо мало, либо она плохо отделяется. Вирусная мокрота всегда светлая, прозрачная. Бактериальная мокрота гнойная, желтая или желто-зеленая. При гриппе в ней могут появляться прожилки крови.
- Ребенок может кашлять приступами, особенно если вдохнут холодного воздуха, засмеется, заплачет, испугается. Учащается кашель ночью, когда он лежит. По утрам скопившаяся мокрота придает ему влажный характер.
- Старшие дети могут пожаловаться на першение в горле, чувство саднения за грудиной.
- Температура у детей может держаться на субфебрильном уровне (не более 38 °С), так и повышаться до высоких цифр. Острее и ярче на инфекцию реагируют дети раннего возраста.
Лечение трахеита у ребенка
В ходе осмотра и обследования врач определит причину болезни и назначит лекарственные средства для лечения. Если причина трахеита — бактериальная инфекция, и это подтверждают анализы, доктором будет прописана антибиотикотерапия (фторхинолоны, цефалоспорины, макролиды или пенициллины, спреи с антибиотиками).
При трахеите вирусной этиологии целесообразен прием невысоких доз противовирусных препаратов (интерферон, «Кагоцел», «Виферон», «Арбидол» или др.), а также средств для укрепления иммунитета (иммуномодуляторов, поливитаминных препаратов, аскорбиновой кислоты и др.). Если болезнь возникла в ходе лечения другого заболевания, врач будет учитывать раннюю медикаментозную терапию, чтобы не возникло привыкания к медпрепарату, прописанному до возникновения трахеита. Это необходимо для достижения должного эффекта.

Выздоровление наступает обычно в срок от 10 до 14 дней при своевременном и адекватном лечении. При длительном кашле понадобится повторная консультация семейного врача или отоларинголога, дополнительные обследования (рентген грудной клетки, риноскопия, ларингоскопия, трахеобронхоскопия и др.).
Лечение трахеита включает:
- Медпрепараты, которые помогают купировать изнуряющий сухой кашель;
- Муколитики и отхаркивающие препараты для разжижения мокроты («Амбробене», «Лазолван», АЦЦ и др.);
- УВЧ, электрофорез, индуктометрию и другие процедуры;
- Горячие ванночки для ног (с горчицей – детям от 5 лет);
- Постановку горчичников на область между лопатками, избегая области проекции сердца;
- Растирание грудной клетки жиром (барсучьим, гусиным, бальзамом «Доктор МОМ» или «звездочка»), исключая область сердца;
- Обильное питьё (морсы, чай с малиной, молоком, калиной, лимоном, отвары листьев липы, шалфея, подорожника, настои шиповника и т. д.). Если у ребенка нет аппетита, не стоит его закармливать, стоит лишь позаботиться об адекватном питьевом режиме, чтобы организм мог выводить токсины с мочой и потом.
Доктора подчеркивают, что тепловые процедуры и растирания можно проводить при нормальной температуре тела.
При трахеите врач может назначить ингаляции с небулайзером или ингаляции над кастрюлей с паром. Благодаря этим процедурам, глотка и трахея прогреваются, а интенсивность кашля снижается, дыхание облегчается. Ускорению процесса выздоровления могут помочь ингаляции с добавлением чайной ложки «Хлорфиллипта», сока лука или чеснока либо масла аниса на литр горячей воды. При отсутствии аллергии ребенку можно принимать отвары ромашки, мяты, шалфея или эвкалипта.
При температуре выше 38,5°С врач назначит жаропонижающее средство (свечи «Вибуркол», сиропы «Парацетамол», «Нурофен» или др.)

При терапии важно поддерживать в жилище влажность выше 50%, ежедневно проводить влажную уборку, исключить контакт с освежителями воздуха, дымом и другими раздражающими дыхательные пути факторами, ограничить голосовую нагрузку у ребенка.
Трахеит у ребенка
Трахеит у ребенка — респираторное заболевание, характеризующееся инфекционно-воспалительным поражением трахеи различной этиологии. Трахеит у ребенка протекает с приступами сухого кашля, саднением за грудиной, повышением температуры. Диагностика трахеита у ребенка базируется на данных клинической картины, аускультации, ларингоскопии, трахеобронхоскопии. Терапия трахеита у ребенка включает назначение этиотропных противовирусных или антибактериальных препаратов, отхаркивающих средств; физиотерапию (ингаляции, УВЧ, электрофорез, индуктотермию), горчичники, растирания грудной клетки.

Общие сведения
Трахеит у ребенка – диффузный воспалительный процесс в слизистой оболочке дыхательной трубки — трахеи. В педиатрии и детской отоларингологии трахеит как самостоятельное заболевание встречается редко; обычно он служит одной из форм ОРВИ у детей и нередко сочетается с ринитом, фарингитом, ларингитом, бронхитом. Чаще всего в детском возрасте инфекция респираторного тракта протекает в форме ларинготрахеита или трахеобронхита. Заболеваемости трехеитом наиболее подвержены часто болеющие дети раннего и дошкольного возраста.

Причины
Острый трахеит у ребенка, как правило, имеет вирусную этиологию: в большинстве случаев его возбудителями выступают вирусы гриппа, парагриппа, риновирусы, аденовирусы, респираторно-синцитиальный вирус и др. Бактериальный трахеит у ребенка обычно развивается вслед за перенесенной вирусной инфекцией или травмой трахеи, вызванной инородным телом, недавней интубацией и другими причинами. Среди бактериальных агентов у детей установлена этиологическая роль пневмококка, стафилококка, стрептококка, гемофильной инфекции, моракселлы и пр. Нередко встречается микоплазменное или хламидийное поражение дыхательных путей, а также микст-инфекция – вирусно-бактериальные, вирусно-микоплазменные и другие ассоциации. Грибковые трахеиты (трахеомикозы), обусловленные аспергиллезом, актиномикозом, кандидозом, в педиатрии встречаются редко.
Трахеит у ребенка может развиваться при инфекционных заболеваниях, протекающих с поражением верхних дыхательных путей (кори, скарлатине, коклюше, дифтерии и др.), т. е. носить вторичный характер. Аллергический трахеит развивается при повышенной сенсибилизации организма ребенка к пищевым, лекарственным, грибковым аллергенам, домашней пыли.
Прогрессированию трахеита у ребенка способствует вдыхание сухого, запыленного или холодного воздуха, переохлаждение, пассивное и активное курение, нарушение носового дыхания (при искривлении носовой перегородки, аденоидах, гипертрофическом рините и пр.), хронической инфекции (тонзиллите у детей, гайморите, множественном кариесе).
Затяжное или хроническое течение трахеита обычно отмечается у детей с гипотрофией, рахитом, диатезом, гиповитаминозами, снижением иммунитета.
Классификация
По характеру клинического течения различают острый и хронический трахеит. По происхождению трахеит у ребенка может быть первичным (самостоятельное заболевание) и вторичным (проявление основной инфекции). В зависимости от сочетания с поражением других отделов респираторного тракта, трахеит у ребенка может протекать в форме ринофаринготрахеита, ларинготрахеита, трахеобронхита.
По патоморфологическим изменениям в трахее, развивающихся при хроническом воспалении, различают гипертрофическую форму (с расширением сосудов и набуханием слизистой оболочки) и атрофическую форму трахеита (с истончением слизистой). С учетом причины возникновения выделяют инфекционный (вирусный, бактериальный, грибковый, смешанный) и аллергический трахеит у детей.
Симптомы трахеита у ребенка
Чаще всего трахеит у ребенка начинается как обычная вирусная инфекция: с насморка, першения и болей в горле, рефлекторного кашля, общей слабости, головной боли, подъема температуры. Патогномоничным признаком трахеита у ребенка служит приступообразный, сухой и болезненный кашель, особенно выраженный в ночные часы или вскоре после пробуждения. Провоцировать приступообразный кашель может глубокий вдох, плач ребенка, перепад температуры воздуха (например, при выходе из помещения на улицу).
Приступы кашля длятся от нескольких минут до нескольких часов, нередко сопровождаются рвотой. Во время и после кашлевого приступа отмечается жжение, тупая, саднящая боль за грудиной и между лопатками. Боясь спровоцировать очередной приступ кашля, дети ограничивают глубину вдоха, отчего их дыхание становится учащенным и поверхностным. Во время кашлевого приступа наблюдаются типичные межреберные ретракции – движения мышц межреберий.
На стадии сухого катарального трахеита мокрота откашливается с трудом и обычно имеет вид вязких слизистых комочков. Через несколько дней секрет становится слизисто-гнойным и отделяется свободнее, вследствие чего кашель перестает причинять ребенку болезненные ощущения.
Симптомы подсвязочного трахеита очень напоминают клинику ларингита у детей. Эта форма заболевания сопровождается навязчивым «лающим» кашлем, болью в горле, осиплостью голоса и при переходе воспаления на гортань может осложняться стенозирующим ларинготрахеитом (ложным крупом).
При хроническом трахеите ребенка беспокоит постоянное покашливание днем и навязчивые кашлевые приступы в ночное время, нарушение голоса по типу дисфонии, субфебрилитет, общая слабость.
Особенно опасно течение трахеита у грудных детей, поскольку в силу неразвитости кашлевого рефлекса ребенок не может продуктивно откашлять мокроту. В этом случае трахеит у ребенка может осложниться трахеобронхитом, бронхопневмонией, бронхиолитом, а также дыхательной недостаточностью вплоть до асфиксии.
Диагностика
Диагностика трахеита у ребенка основывается на клинических, аускультативных, эндоскопических и лабораторных признаках. Кроме педиатра, ребенок с подозрением на трахеит должен быть проконсультирован детским отоларингологом, детским пульмонологом и аллергологом-иммунологом.
Обычно при трахеите у ребенка выслушиваются сухие свистящие хрипы, жесткое дыхание. С помощью эндоскопии у детей (ларингоскопии, трахеобронхоскопии) при остром трахеите выявляется отечная, ярко-красного цвета слизистая оболочка трахеи, нередко — точечные кровоизлияния; незначительное количество вязкого секрета. Сбор мокроты для бакпосева на микрофлору у детей затруднен, поэтому с диагностической и лечебной целью проводится трахеальная аспирация с последующим вирусологическим, бактериологическим или ПЦР-исследованием секрета.
Рентгенография грудной клетки ребенку проводится для исключения осложнений в виде бронхита и пневмонии. Сопутствующие трахеиту у ребенка заболевания носоглотки выявляются с помощью риноскопии, фарингоскопии, рентгенографии придаточных пазух носа, посева материала из зева, постановки аллергопроб.
Лечение трахеита у ребенка
Важными режимными моментами терапии трахеита являются поддержание достаточной влажности воздуха, проведение ежедневной влажной уборки, исключение контакта ребенка с раздражающими факторами (дымом, ароматизаторами и пр.), ограничение голосовой нагрузки.
Этиотропная терапия трахеита у детей при необходимости проводится противовирусными (интерферон, альфа интерферон), антигистаминными средствами (мебгидролин, цетиризин, дезлоратадин и др.). При подтверждении бактериальной природы трахеита у ребенка назначаются системные противомикробные препараты (фторхинолоны, цефалоспорины, пенициллины, макролиды), а также антибиотики местного действия в виде спрея.
Для купирования изнуряющего сухого кашля используются противокашлевые препараты; для лучшего отхождения мокроты – муколитические и отхаркивающие средства. Для доставки лекарственных средств непосредственно в дыхательные пути проводится небулайзерная терапия, ультразвуковые ингаляции.
В комплексной терапии трахеита у ребенка не утратили своего значения горчичные ножные ванны, согревающие компрессы, растирания грудной клетки, постановка горчичников. Из методов физиотерапии, применяемых при трахеите у детей, наиболее эффективны УВЧ, индуктотермия, электрофорез, массаж при заболеваниях дыхательной системы.
В стадии реконвалесценции для повышения защитных сил организма необходима организация оптимального режима дня, сбалансированное питание, умеренная физическая активность, прием иммуномодуляторов и витаминов.
Прогноз и профилактика
При острой форме трахеита у ребенка прогноз, как правило, благоприятен: при правильной и своевременной терапии излечение наступает в сроки от 10 до 14 дней. При длительно сохраняющемся кашле необходима повторная консультация педиатра или ЛОР-врача и, возможно, дополнительное обследование.
Для предупреждения трахеита у ребенка первостепенное значение имеет снижение инфекционной заболеваемости в детской популяции. К неспецифическим мерам профилактики относятся закаливание, исключение переохлаждений, пассивного и активного курения, санация очагов хронической инфекции в полости рта и носоглотке. Профилактика вторичного трахеита у детей требует проведения вакцинации против основных детских инфекций, протекающих с поражением респираторного тракта.
Трахеит — симптомы и лечение
Что такое трахеит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Климчук Алены Анатольевны, педиатра со стажем в 5 лет.
Над статьей доктора Климчук Алены Анатольевны работали литературный редактор Елизавета Цыганок , научный редактор Елена Лобова и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Трахеит (Tracheitis) — это острая инфекция дыхательных путей, которая вызывает воспаление слизистой оболочки трахеи. Сопровождается мучительными приступами кашля, после которого остаётся саднящая боль. Как правило, это самый яркий симптом, отличающий трахеит от любой другой болезни.
Трахеит редко протекает изолированно. Чаще всего присутствуют и другие симптомы ОРВИ, например насморк, заложенность носа, першение и боль в горле [2] . Правильно установленный диагноз и вовремя начатое лечение способствуют гладкому течению болезни и снижают риск осложнений.
Распространённость трахеита
Чаще всего трахеитом заболевают осенью и весной. Наибольший процент заболевших отмечается среди детей в возрасте до 3–5 лет, потому что трахея у них ещё узкая, с большим количеством кровеносных сосудов [8] . У взрослых трахеит появляется из-за вирусной инфекции, аллергии и воздействия внешних факторов, в том числе табачного дыма или химических частиц.
Причины трахеита
Причиной трахеита могут стать вирусы, бактерии и грибки.
Трахеит вирусной природы встречается чаще всего. Среди основных возбудителей выделяют:
- вирус гриппа;
- парагрипп (50–70 % из возбудителей ОРВИ);
- аденовирусы;
- RS-инфекцию; .
Инфекция передаётся от больного человека воздушно-капельным путём: при чихании и кашле вирус с частицами слюны попадает на слизистую. После перенесённой вирусной инфекции стойкий иммунитет не формируется [10] .
Бактериальные возбудители:
- стрептококк;
- стафилококк (самый частый — золотистый стафилококк [13] );
- гемофильная палочка.
Бактериальный трахеит передаётся так же, как и вирусная инфекция. Источником является только больной человек.
Грибковую инфекцию вызывают:
- грибки рода Candida;
- аспергиллы;
- криптококки;
- ризопус;
- мукоровые грибы [14] .
Факторы риска
У взрослых провоцирующими факторами развития первичного трахеита является курение (в том числе и пассивное, при котором человек вдыхает табачный дым), злоупотребление алкоголем и работа, при которой в лёгкие попадает пыль, дым или химически агрессивные частицы.
Развитию вторичного трахеита способствует снижение иммунитета на фоне других заболеваний, например СПИДа, лучевой и химиотерапии. Хронические заболевания, например отит, гайморит, тонзиллит, ревматизм, сахарный диабет, цирроз печени, ангина или туберкулёз, не только ослабляют иммунитет, но и снижают защитную реакцию при вирусной или бактериальной нагрузке.
Аллергический трахеит развивается из-за воздействия аллергенов, например химических веществ, аэрозолей, пыли, пыльцы растений, шерсти животных и т. д.
Также выделяют другие причины трахеита, такие как травмирование трахеи (например, после вентиляции лёгких), сильный постоянный кашель, не связанный с трахеитом, и вдыхание слишком горячего или холодного воздуха.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы трахеита
Трахеит начинается с приступов мучительного сухого кашля, после которого либо отделяется мало мокроты, либо она совсем не отходит. Кашель появляется при смене положения тела, смехе или плаче, вдыхании холодного воздуха, резком вдохе и во время приёма пищи [10] . Через пару дней от начала болезни мокрота становится более обильной и легче отходит. Кашель длится от нескольких секунд до нескольких минут, после него может остаться жжение и боль за грудиной и/или в горле.
В первые дни трахеита температура тела повышается до 37–38 °C. Если её показатели выше, это говорит о развитии осложнений или присоединении вторичной инфекции (например, при течении вирусной инфекции может присоединиться бактериальная).
Также могут появиться симптомы интоксикации, такие как снижение аппетита, общая слабость и недомогание. Чаще всего они встречаются у пожилых людей.
Трахеит может сопровождаться и другими проявлениями ОРВИ, например першением или болью в горле, насморком, симптомами трахеобронхита или ларинготрахеита ( резким кашлем, втяжением надгрудинной ямки при вдохе и посинением носогубного треугольника ).
В некоторых случаях появляется осиплость голоса, которая сохраняется в течение пары дней или дольше.
Также при трахеите могут увеличиться лимфоузлы, но это не характерный признак болезни: они увеличиваются и при других заболеваниях.
Патогенез трахеита
Трахея — это продолжение гортани, которое начинается на уровне шестого шейного позвонка. Она разделяется на два главных бронха на уровне пятого грудного позвонка.
У новорождённых трахея воронкообразной формы с узким просветом и мягкими хрящами, которые легко сдавливаются. Она короче и шире, чем у взрослых, с богатой клеточными элементами слизистой. Всё это способствует более быстрому проникновению инфекции [6] . Таким образом, дети чаще болеют ОРВИ, иногда с развитием ларинготрахеита или трахеобронхита, которые могут быть осложнены сдавливанием гортани [5] [6] [7] .
Слизистая оболочка трахеи состоит из реснитчатых и бокаловидных клеток. Они вместе с железами подслизистой оболочки формируют мукоцилиарный аппарат, который очищает и защищает дыхательные пути. Помогают им в этом базальные клетки, которые могут дифференцироваться в реснитчатые или бокаловидные клетки, тем самым участвуя в регенерации слизистой и выполняя роль местной иммунной защиты.
Вирус, повреждая реснички, снижает барьерную функцию слизистой оболочки, способствуя развитию воспалительной реакции [6] [7] . Ввиду разрушения слизистой обнажаются подлежащие слои. На этом этапе в них легко проникают бактерии и начинают там размножаться. Поэтому трахеит, как правило, приобретает смешанный, бактериально-вирусный характер.
Травмы шеи и другие механические повреждения трахеи (например, введение трубки) также повреждают слизистую, облегчая задачу болезнетворным бактериям.
В первую очередь воспалительным изменениям подвергается слизистая оболочка носоглотки и гортани. Воспаление проявляется в виде отёка и переполнения кровеносных сосудов, из-за чего на слизистой появляются точечные красные пятна (петехии). Далее воспаление вызывает спазм и скопление слизи.
Однако мукоцилиарный аппарат повреждается не только в результате инфекции: его поражение также бывает врождённым. Это связано с дефектом строения ресничек.
У пациентов с трахеостомой на фоне травмирования трахеи может развиться эрозивный трахеит с острым воспалением слизистой.
Трахеостома нарушает выведение ринобронхиального секрета, выполняющего роль фильтра. Это приводит к застою слизи, которая является благоприятной средой для присоединения вторичной бактериальной инфекции. Среди наиболее часто встречающихся возбудителей можно отметить синегойную палочку ( P.aeruginosa), золотистый стафилококк (S.aureus), акинетобактерия Баумана ( A.baumanii) и клебсиелла пневмонии (K.pneumoniae) [11] .
Классификация и стадии развития трахеита
По этиологии выделяют:
- вирусный трахеит;
- бактериальный трахеит;
- аллергический трахеит [3] .
Клинические проявления у них очень похожи, но при аллергическом трахеите температура тела обычно не повышается.
По течению трахеит бывает:
- Острым — чаще развивается на фоне вирусной инфекции, но бактерии и аллергены тоже могут вызвать острый трахеит.
- Хроническим — у детей обычно не возникает. Хроническим может быть аллергический трахеит, который развивается у взрослых из-за курения или работы на вредном производстве. Е сли причиной хронического трахеита стал туберкулёз или саркоидоз , то его течение, помимо кашля, сопровождается болью в груди, кровохарканьем, вялостью и лихорадкой.
- Эрозивным — развивается у пациентов с трахеостомой.
Хронический трахеит бывает двух типов:
- гипертрофическим — с посинением и утолщением слизистой оболочки, обильной мокротой и повышенным образованием слизи;
- атрофическим — со скудной мокротой, истончением и кровоточивостью слизистой (она становится сухой, а её цвет меняется на бледно-розовый с серым оттенком).
Для хронического трахеита характерно длительное течение с периодами обострения (несколько эпизодов в год) и ремиссии. Он может рецидивировать годы и даже десятилетия, особенно если пациент не лечится. Симптомы хронического трахеита совпадают с течением острого, но они более сглаженные.
Осложнения трахеита
Среди основных осложнений трахеита выделяют:
Ложный круп
Это опасное состояние, при котором сужается гортань. Проявляется «лающим» кашлем, изменением звучания голоса, осиплостью и затруднённым вдохом. Развитие ложного крупа у детей связано с анатомическими особенностями , поэтому в 2–3 года болезнь возникает чаще, а с возрастом встречается реже. В процессе болезни отекает пространство между голосовыми связками и под ними.
В отличие от истинного захватывает не только область голосовых связок, но и слизистую гортани, располагающуюся ниже, вплоть до трахеи и бронхов.
При выявлении ложного крупа проводится ингаляция глюкокортикостероидом (Будесонидом) через небулайзер. Госпитализация показана при неэффективности амбулаторного лечения или для проведения системной терапии, например с внутривенным введением препаратов [3] [4] .
Бронхит
При разветвлении трахеи на правый и левый бронхи слизистая оболочка остаётся такой же, поэтому воспалительный процесс может распространиться на бронхи с развитием бронхита. От трахеита он отличается сухим свистящим хрипом в бронхах и более продуктивным кашлем. Возможно развитие спазма бронхов (бронхообструкции), для которого характерно снижение уровня кислорода в крови, увеличение частоты дыхания, посинение кожи лица и вспомогательное подключение мышц к дыханию, например надключичных ямок и мягких ямок шеи при вдохе или раздувание крыльев носа.
При присоединении бронхита к трахеиту может возникнуть новая волна лихорадки или ухудшение общего состояния.
Госпитализация требуется при тяжёлом течении заболевания и неэффективности амбулаторного лечения.
Чтобы исключить пневмонию, нужно сделать рентгенографию лёгких и по необходимости проконсультироваться с пульмонологом.
Пневмония
При развитии пневмонии в альвеолах появляется жидкость. Пневмония как осложнение трахеита также чаще встречается у детей. В этом случае поражение лёгких может быть небольшим (2–4 мм) и, как правило, оно одностороннее.
При пневмонии температура обычно повышается до 38–39 °С, начавшийся сухой кашель становится влажным с отхождением мокроты, но иногда может полностью отсутствовать. При тяжёлой степени болезни могут появиться признаки дыхательной недостаточности, которые повторяют симптомы бронхообструкции.
Больные пневмонией также чувствуют вялость, утомляемость, мышечную слабость, сонливость и головную боль.
Диагностика трахеита
Для постановки диагноза «трахеит» терапевт руководствуется данными объективного осмотра и тщательно собранного анамнеза. Он простукивает и слушает лёгкие для выявления жёсткого дыхания (хрипы, как правило, отсутствуют).
Для исключения сопутствующих патологий иногда проводят консультацию с узкими специалистами, например отоларингологом или пульмонологом [10] . При развитии аллергического трахеита необходима консультация аллерголога и аллергические пробы.
Лабораторная диагностика
Общий анализ крови проводится, чтобы исключить бактериальную инфекцию. На неё могут указывать повышенный уровень лейкоцитов, нейтрофилов, С-реактивного белка и увеличенная скорость оседания эритроцитов. При аллергическом трахеите могут быть повышены эозинофилы.
Бактериологическое исследование мазка из зева и носа выявляет природу возбудителя трахеита. Это помогает подобрать нужный препарат для лечения.
При наличии гнойной мокроты проводится бактериологическое исследование для определения микрофлоры и чувствительности к антибактериальным препаратам.
Инструментальная диагностика
Для исключения пневмонии проводится рентгенологическое обследование — обзорный снимок органов грудной полости в двух проекциях.
Иногда проводится ларинготрахеоскопия — это эндоскопическое исследование гортани и трахеи, оценивающее воспалительный процесс слизистой оболочки.
При затруднении постановки диагноза метод позволяет провести биопсию. Если трахеит протекает тяжело и сочетается с ларингитом, то прямая ларингоскопия противопоказана, поскольку она может привести к спазму гортани и потребовать экстренной интубации [17] .
Детям диагноз обычно ставят по клиническим признакам без применения инструментальной диагностики.
Дифференциальная диагностика
Проводится при появлении кашля, чтобы отличить трахеит от бронхита и пневмонии. Врач подтверждает диагноз после прослушивания лёгких.
Дифференциальная диагностика также выполняется при злокачественных новообразованиях в лёгких, туберкулёзе, коклюше, дифтерии, стенозе гортани и инородных предметах в дыхательных путях.
Чтобы подобрать наиболее эффективное лечение и избежать развития хронического трахеита, доктор может направить пациента на консультацию к пульмонологу, эндокринологу, аллергологу и фтизиатру.
Также необходимо провести исследования (например, анализ крови на гормоны), чтобы исключить поражение щитовидной железы, которое так же, как и хронический трахеит, сопровождается осиплостью голоса.
Лечение трахеита
Противовирусных препаратов с доказанной эффективностью нет. Иногда врачи назначают Умифеновир, Интерферон или их аналоги, но у них пока нет достаточной доказательной базы. Поэтому лечение вирусного трахеита направлено не на борьбу с вирусом, а на устранение симптомов.
При бактериальном трахеите на фоне чувствительности к антибиотикам врач назначает антибактериальные препараты. Курс их достаточно короткий и не нарушает микрофлору кишечника, поэтому восстанавливать её с помощью пробиотиков не нужно.
В основе лечения лежит правильный уход за больным трахеитом:
- поддержание в помещении оптимальной температура воздуха ( желательно 20–22 °C, но можно и 18–24 °C) и уровня влажности (40–60 %) [1] ;
- соблюдение питьевого режима — в среднем каждый день мужчинам рекомендуется выпивать 3,7 л воды, женщинам — 2,7 л, детям 2–3 лет — 1,3 л, 4–8 лет — 1,7 л, 9–13 лет — 2,1–2,4 л, 14–18 лет — 2,7–3,3 л [12] .
Симптоматическое лечение:
- Жаропонижающие препараты (Ибупрофен, Парацетамол) применяются только при повышении температуры выше 39 °C. Согласно клиническим рекомендациям лечения ОРВИ, сбивать температуру рекомендуется только пациентам с судорогами из-за скачков температуры или эпилепсией в анамнезе.
- При сухом навязчивом кашле допускается использование противокашлевого препарата Бутамират, который снижает возбудимость кашлевого центра в головном мозге. Обладает противовоспалительным и отхаркивающим действием. Также могут назначить Ренгалин[16] .
- Муколитические и отхаркивающие препараты назначают при сухом кашле или трудно отделяемой мокроте. К муколитикам с доказанной эффективностью относят Амброксол и Бромгексин, но их не рекомендуется назначать детям младше двух лет: вместо них доктор может рекомендовать Ацетилцистеин или АЦЦ[9][18] .
- При насморке показано промывание физиологическим раствором с последующим высмаркиванием. Для снятия отёка и облегчения носового дыхания используют сосудосуживающие препараты. Их можно принимать не более семи дней.
Физиопроцедуры проводятся по показаниям:
- УВЧ терапия на проекцию трахеи;
- ЭВТ-терапия (детям до пяти ле);
- ИКВ-терапия, например индуктотермия (детям с пяти лет), и т. д.
Физиопроцедуры не имеют доказательной базы, но на практике показывают хорошую эффективность. Как правило, назначаются детям на период восстановления, когда болезнь уже в неактивной стадии. Также их используют для профилактики рецидива других вирусных инфекций, особенно у часто болеющих детей с ослабленным иммунитетом.
В случае присоединения бактерий при эрозивном трахеите необходима антибактериальная терапия. Препаратами выбора для взрослых и детей от 6 месяцев являются цефалоспорины 3-го поколения (инъекции Цефотаксима, Цефтриаксона, Цефоперазона и таблетки Цефдиторена, Цефиксима, Цефтибутена) либо фторхинолоны (не противопоказаны детям) [11] . Для более подробной консультации следует обратиться к хирургу.
В случае жизнеугрожающего отёка слизистой трахеи (ложного крупа), когда пациент не может самостоятельно дышать, в рамках экстренной помощи в трахею вводят эндотрахеальную трубку.
Основа лечения аллергического трахеита — ограничение контакта с провоцирующим аллергеном и приём антигистаминных препаратов, преимущественно 2-го поколения. При затруднённом отхождении мокроты применяются те же муколитические или отхаркивающие препараты, что и при вирусном/бактериальном трахеите.
В некоторых случаях врач-аллерголог назначает АСИТ — аллерген-специфическую иммунотерапию. Она постепенно снижает чувствительность организма к аллергенам и позволяет заметно уменьшить проявления аллергического трахеита или избавляет от симптомов полностью. Однако она противопоказана пациентам с тяжёлой и плохо контролируемой астмой и серьёзными сердечно-сосудистыми заболеваниями, а также тем, кто принимает бета-адреноблокаторы. С особой осторожностью её следует назначать пожилым людям с сопутствующими заболеваниями. При беременности её проводить также не рекомендуется [15] .
Прогноз. Профилактика
Исход заболевания благоприятный, средняя продолжительность течения — 10–14 дней, как и у ОРВИ. Чаще всего организм сам справляется с вирусной инфекцией, поэтому вероятность возникновения осложнений минимальна.
Источник https://mcpanacea.ru/info/interesnoe/prichiny-i-simptomy-razvitiya-traheita-u-detej-metody-diagnostiki-i-lecheniya
Источник https://www.krasotaimedicina.ru/diseases/children/tracheitis
Источник https://probolezny.ru/traheit/