«Безболезненное увеличение лимфоузла — частый симптом»: что нужно знать о лимфомах
Почему возникают лимфомы и у кого они чаще всего встречаются? По каким симптомам их можно заподозрить и какие диагностические обследования необходимо провести? В чем особенности лимфомы Ходжкина и неходжкинских лимфом? Как сегодня лечат лимфомы и почему прогноз больше зависит не от стадии, а от диагноза?
На эти и многие другие вопросы отвечает онколог, гематолог и эксперт онлайн-справочной «Просто спросить» Михаил Фоминых в книге «Пять литров красного. Что необходимо знать о крови, ее болезнях и лечении». С разрешения издательства «Альпина Паблишер» публикуем главу о заболеваниях лимфатической системы.
Заболевания лимфатической системы. Кто такой Томас Ходжкин?
Лимфомами называют опухоли из клеток иммунной системы. Это не одна болезнь, а большая группа, включающая более 40 разных заболеваний. Лимфома — наиболее часто встречающееся заболевание кроветворной и лимфоидной тканей.
Лимфомы отличаются друг от друга клиническими проявлениями, течением, ответом на терапию, тем, как опухолевые клетки выглядят под микроскопом, молекулярными признаками. Самое главное, что разные лимфомы лечатся совершенно по-разному.
Клетки иммунной системы постоянно циркулируют по организму, поэтому возникающие из этих клеток лимфомы обычно уже на момент установления диагноза распространены — «метастазировали» по телу.
Однако не столь важно, где именно находится опухоль. Важна ее суть: из каких клеток лимфоидной ткани она возникла и какие онкогенные события в ней произошли.
Исторически лимфомы подразделялись на два главных типа — лимфома Ходжкина и неходжкинские лимфомы.
Лимфома Ходжкина (лимфогранулематоз, болезнь Ходжкина) — один из распространенных вариантов лимфом. Она носит имя английского врача Томаса Ходжкина (1798‒1866), о котором чуть подробнее я расскажу дальше, первым в 1832 году описавшего эту болезнь.
Позже, в конце XIX и начале ХХ века, два исследователя — Дороти Рид Менденхолл (1874‒1964) и Карл Штернберг (1872‒1935) — обнаружили специфические клетки, характерные для лимфогранулематоза и являющиеся диагностическим маркером.
Ранее эти клетки были обнаружены ординатором госпитальной хирургической клиники Московского университета Сергеем Елеазаровичем Березовским (1864–?), поэтому в России они называются клетками Березовского–Рид–Штернберга.
Название неходжкинские лимфомы может показаться странным, однако оно возникло исторически и означает только то, что данный тип лимфомы не является болезнью Ходжкина.
Позволю себе на сей счет бородатый анекдот:
— Ну-с, с лимфомой Ходжкина все ясно. Как назовем остальные? Как фамилия его ассистента?
— Оттовордемгентшенфельд.
— Ну что ж, пусть будут неходжкинские.
Лимфома Ходжкина
Этот вид лимфомы возникает при мутации ДНК в В-лимфоцитах. Нарушение в ДНК приводит к неконтролируемому делению и росту этих клеток, за счет чего они теряют способность бороться с инфекцией. Избыток В-лимфоцитов накапливается в лимфатических узлах, которые увеличиваются в размерах. Наиболее частый симптом заболевания — безболезненное увеличение лимфатического узла, чаще всего на шее, в подмышечной области, редко — в паху.
Лимфома Ходжкина встречается реже, чем неходжкинские лимфомы, приблизительно 2‒3 случая на 100 тысяч населения в год. Ею болеют и взрослые, и дети, но чаще всего молодые люди в возрасте между 20 и 30 годами. Заболевание несколько реже встречается у женщин.
Что именно приводит к мутации В-лимфоцитов, достоверно неизвестно. Однако существует несколько факторов риска, среди которых:
- аутоиммунные заболевания (например, болезнь Крона, системная красная волчанка, ВИЧ-инфекция);
Чаще всего пациенты с подозрением на лимфому замечают у себя увеличенный лимфатический узел (лимфаденопатию), и именно с этого начинается постановка диагноза.
В отличие от инфекции, которая провоцирует резкое и болезненное увеличение лимфоузлов, при лимфоме лимфатические узлы увеличиваются постепенно, обычно в течение нескольких месяцев, прежде чем на них обращают внимание. Чаще увеличенные узлы локализуются на шее или в подмышках. Хотя это увеличение не сопровождается никакими неприятными ощущениями, иногда болезненность возникает после употребления алкоголя.
Также среди общих симптомов весь тот же стандартный «гематологический набор»: слабость, температура, потеря веса, ночная потливость, кожный зуд.
Все эти симптомы не специфичны именно для лимфомы Ходжкина. Но, если они появились и не проходят в течение некоторого времени, это серьезный повод обратиться к врачу. Чем раньше будет установлен правильный диагноз, тем выше шанс на полное излечение.
Правильно установленный диагноз с уточнением гистологического варианта и стадии заболевания — залог успешного лечения.
При подозрении на лимфому Ходжкина в первую очередь необходимо выполнить общеклинический анализ крови, в результатах которого важно обратить внимание на лейкоцитарную формулу, уровень гемоглобина и тромбоцитов и, что немаловажно для этого заболевания, СОЭ.
Снижение гемоглобина и ускорение СОЭ говорят о косвенном поражении костного мозга и учитываются при определении прогноза.
Другие тесты проводятся по показаниям.
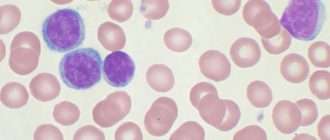
Для подтверждения диагноза лимфомы Ходжкина обязательно обнаружение клеток Березовского‒Рид‒Штернберга. Для этого проводят биопсию увеличенного лимфоузла — такое исследование является обязательным для диагностики этого заболевания. Подробно про такую процедуру написано в главе 9. Полученную при биопсии ткань готовят специальным образом и делают тонкие срезы, которые затем изучают под микроскопом. Очень часто требуется дополнительное исследование — иммуногистохимия.
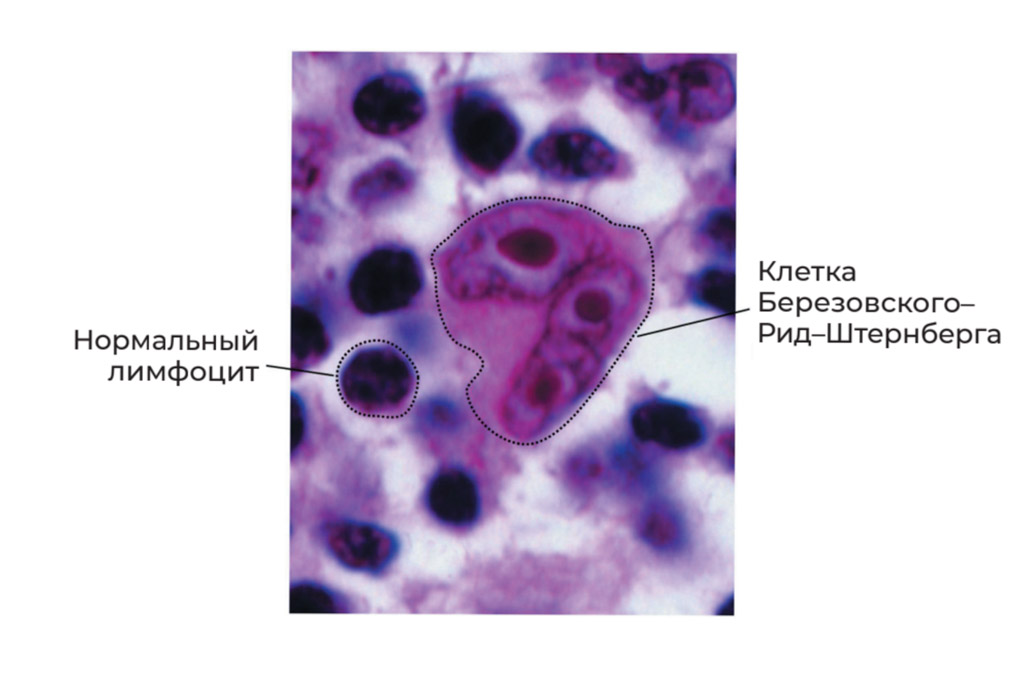
Клетки Березовского-Рид-Штенберга в лимфатическом узле
Иммуногистохимия — диагностический метод, использующий моноклональные антитела (о них мы поговорим в следующей части). Окрашивание среза ткани моноклональными антителами позволяет определить тип опухоли и подобрать необходимое лечение. После окрашивания срез помещают под микроскоп, и, зная, какие опухоли окрашиваются теми или иными антителами, можно определить происхождение опухоли. Сегодня такой анализ является обязательным для подтверждения первичного диагноза, особенно если лечение требует использования дорогих лекарств.
Другие методы исследований используются для определения распространенности заболевания и стадирования.
На начальных этапах обследования делают рентгенографию грудной клетки и УЗИ всех доступных лимфатических узлов, в том числе внутри живота. Этот простой метод позволяет выявить увеличенные лимфоузлы.
Как правило, УЗИ делается в рамках скрининга — это более дешевое исследование, и аппараты УЗИ есть практически в каждой поликлинике. Если же заболевание выявлено, необходимо определиться с лечением и следить за его прогрессом (отслеживать эффективность терапии), то назначаются более современные методы исследования, такие как КТ и ПЭТ-КТ. Врачи сразу получают необходимую информацию об увеличенных лимфоузлах во всех областях, а также о возможных изменениях формы и размеров всех внутренних органов.
Для исключения поражения костного мозга необходимо проведение трепанобиопсии (подробно мы говорили об этом методе исследования в главе 8).
В некоторых случаях используют эндоскопические методы исследования: бронхоскопию и гастроскопию, а также другие хирургические методы диагностики, например лапароскопию или торакоскопию, при сложном доступе или расположении опухолевых узлов в грудной клетке или брюшной полости.
Я не буду подробно останавливаться на разнообразии гистологических вариантов лимфом, а перейду к более важной теме — стадированию.
Четыре стадии лимфомы
«Стадия» — термин, который используется для того, чтобы описать распространенность болезни в организме. Развитие лимфомы обычно протекает в четыре стадии: на первой и второй отмечается локальное поражение лимфатических узлов, в то время как третья и четвертая считаются распространенными.
Эта система стадирования получила название Ann Arbor, по имени американского университетского города, где и была разработана в 1971 году. С тех пор она немного видоизменилась, но основные принципы остались прежними.
Во многих случаях определение стадии предоставляет важную информацию, позволяющую сделать прогноз и выбирать вариант лечения. В то же время сам по себе морфологический вариант лимфомы может оказаться важнее, чем стадия.
При лимфомах прогноз гораздо больше зависит от диагноза, чем от стадии. Например, при четвертой (самой «плохой») стадии индолентной вялотекущей лимфомы прогноз будет значительно более оптимистичным, чем при первой стадии лимфомы Беркитта.
- I стадия: опухоль обнаруживается только в одной группе лимфоузлов, например в шейной. Если поражен только один нелимфоидный орган, например желудок, то это считается первой стадией и обозначается буквой E. Стадия обозначается как I E.
- III стадия: вовлечены группы лимфоузлов по обе стороны от диафрагмы. Если в процесс вовлечена селезенка, то к обозначению стадии добавляется буква S.
- IVстадия: поражены не только лимфатические узлы, но и нелимфоидные органы — кости, костный мозг, кожа, печень.
Очень часто к обозначению стадии римской цифрой (I, II, III, IV) добавляются буквы А, В или E.
- Символами А или В обозначают отсутствие или наличие симптомов интоксикации, к которым относятся лихорадка, ночной пот и потеря веса. Если у пациента есть эти симптомы, пишут В, если нет — то А. Буквами а и b обозначают лабораторные признаки болезни: повышение ЛДГ* и СОЭ (а — признаков нет, b — признаки есть).
* ЛДГ (лактатдегидрогеназа) — фермент, локализующийся внутри клеток, при повреждениях которых активно высвобождается в кровеносное русло. Уровень ЛДГ в крови, в частности, служит показателем активности опухоли.
Неходжкинские лимфомы диагностируются и стадируются так же, как и лимфома Ходжкина, и прежде, чем перейти к описанию лечения, разберемся, какие бывают типы этой большой группы заболеваний.
Неходжкинские лимфомы
Они подразделяются на две главные категории: В-клеточные лимфомы, которые развиваются из В-лимфоцитов, и Т-клеточные лимфомы, которые развиваются из Т-лимфоцитов. Как вы помните, В- и Т-лимфоциты — два основных типа клеток иммунной системы.
Неходжкинские лимфомы называются или классифицируются в зависимости от клинических проявлений, от того, как клетки лимфомы выглядят под микроскопом, и от того, какие молекулы имеются в опухолевых клетках.
И вот, по последним пересмотренным данным ВОЗ, благодаря новым методам диагностики различных форм лимфом насчитывается уже более 50, не считая подтипов и форм.
Вы только послушайте эти названия!
- Лимфома Беркитта — почти Беккет.
По течению лимфомы можно разделить на две большие группы — агрессивные и вялотекущие. Подобная классификация имеет принципиальное значение.
- Вялотекущие(индолентные) лимфомы пока неизлечимы: они вводятся в ремиссию, но со временем, как правило, рецидивируют. Хорошая же новость в том, что развиваются они очень медленно, иногда десятилетиями. Во многих случаях лечение индолентной лимфомы не начинается сразу после установления диагноза: оно проводится, только когда болезнь начинает прогрессировать и создавать проблемы.
Агрессивные лимфомы. Клетки агрессивных лимфом делятся очень быстро. Лимфоузлы и органы, в которых растут агрессивные лимфомы, быстро увеличиваются в размерах, симптомы болезни появляются относительно рано.
Некоторые агрессивные лимфомы характеризуются особенно быстрым ростом — счет идет на дни и недели. К ним относятся лимфома Беркитта, Т- и В-лимфобластные лимфомы. Они встречаются преимущественно у детей и молодых людей. У пожилых людей агрессивные лимфомы растут медленнее. Пик заболеваемости приходится на 50 лет. Мужчины заболевают чаще женщин.
Термин «агрессивная лимфома» носит пугающий характер. Однако именно благодаря тому, что клетки этих лимфом быстро делятся, они высокочувствительны к химиотерапии. Многие варианты агрессивных лимфом излечиваются, то есть вводятся в ремиссию и больше не рецидивируют.
Вялотекущие лимфомы характеризуются длительным спокойным течением, но существенно менее чувствительны к химиотерапии. Большинство вялотекущих лимфом неизлечимо. Заболевают в основном пожилые люди, чаще мужчины.
Лимфоузлы и органы увеличиваются очень медленно, симптомы болезни появляются не скоро, иногда через несколько лет от начала болезни. Поэтому многие специалисты сравнивают вялотекущие лимфомы с такими болезнями, как диабет или гипертония. Это сравнение уместно, поскольку и тут цель лечения состоит в контроле над болезнью, а не в полном излечении.
Вот пример, как может протекать развитие заболевания у пациента с такой лимфомой. Ко мне как-то пришел джентльмен, достигший мудрого возраста, глубоко за 60. У него в анализах повышенное количество лейкоцитов — и, в принципе, никаких проблем больше. Ни тромбоцитопении, ни анемии, ни радикально увеличенных лимфатических узлов или других проблем, которые может вызывать опухоль. Но диагноз «злокачественная лимфома» поставлен, поэтому я отправляю пациента на контроль: необходимо появляться каждые три месяца, сдавать анализы и проходить осмотр.
Так и встречались мы с ним — раз в три месяца — в течение четырех лет. У него постепенно снижался гемоглобин, так как клетки костного мозга замещались опухолевыми. Но на качество жизни это особо не влияло: организм адаптировался, и пациент чувствовал себя вполне здоровым. Принять решение о лечении его заставил тот факт, что лимфатические узлы стали давить на слюнные железы. А если нет слюны, сложно прожевать пищу, еда становится невкусной. Не сказать, что это большая беда, но налицо постоянный дискомфорт, и пациент решился на химиотерапию, чтобы от него избавиться.
Проблема была устранена, и мы продолжили встречаться в штатном режиме.
Из-за большого количества типов лимфом статистика их выявления гораздо выше, чем у лимфомы Ходжкина, и составляет 19‒20 случаев на 100 тысяч населения в год. Наиболее распространенные из них:
- диффузная В-крупноклеточная лимфома — 5,6случая на 100 тысяч населения в год,
Неходжкинские лимфомы чаще выявляются в пожилом возрасте, и чем человек старше, тем выше риск развития заболевания.
Лечение лимфом
Такое многообразие форм подразумевает множество вариантов терапии каждого типа в отдельности.
В лечении лимфом применяются практически все доступные на сегодняшний день лечебные подходы: от выжидательного наблюдения (тоже, между прочим, методика!) до химиотерапии, трансплантации костного мозга и хирургического удаления опухолей.
Большинство типов лимфом хорошо поддаются лечению и нечасто рецидивируют. Важно провести полноценное обследование и вовремя начать лечение, а после его завершения периодически проходить осмотр.
За последние 30 лет отбор наиболее оптимальных режимов лечения осуществляется с использованием методов доказательной медицины на основании клинических исследований. Существенный прорыв в эффективности был достигнут не через наращивание интенсивности дозовых режимов, а в результате подключения к ХТ биологических агентов — моноклональных антител, прежде всего анти-CD20 — ритуксимаба, и других таргетных препаратов.
Однако лечение каждого отдельного больного с лимфомой — это всегда целая история поиска наиболее эффективной индивидуальной комбинации различных препаратов, а не назначение одной «волшебной» таблетки.
Читая книгу, вы можете подумать, что есть болезнь — есть лечение, а значит, есть точный прогноз развития событий. К сожалению, это далеко не всегда так.
Классический пример развития событий: приходит больной с лимфомой, мы проводим скрининг и назначаем ему химиотерапию. Провели четыре курса, сделали КТ и поняли — не работает! У пациента выявлена резистентность к терапии, а пока ее не проведешь, узнать это, к сожалению, невозможно. Поменяли препараты, провели еще четыре курса — и достигаем полного ответа. Вроде бы отлично! Но в рамках исследования костного мозга выясняется, что там еще остались опухолевые клетки. Продолжаем проводить поддерживающую терапию иммунными препаратами и окончательно вводим болезнь в ремиссию. Можно праздновать!
В качестве примера победы над лимфомой приведу американского актера Майкла Холла, исполнившего главную роль в сериале «Декстер» и вышедшего на вручение премии «Золотой глобус» в 2010 году сразу после завершения лечения и подтверждения ремиссии.
Как и в случае с острыми лейкозами, выбор тактики лечения лимфомы зависит от многих факторов и определяется в каждом случае индивидуально.
Лечение лимфомы
Лимфома — это онкологическое заболевание, при котором поражаются лимфоциты (клетки иммунной системы). В некоторых случаях ее могут называть раком лимфатической системы, но это неверный термин, поскольку к раку относят опухоли, происходящие из эпителиальных тканей, а для злокачественных новообразований лимфатической системы применяется термин лимфома. Существует множество видов лимфом, их лечение зависит от типа заболевания, стадии, ответа на предшествующую терапию, если она была, возраста пациента и общего состояния его здоровья. То есть подход может варьироваться от простого наблюдения до высокодозной химиотерапии и трансплантации гемопоэтических стволовых клеток . [1]
Отзыв Елены о лечении лимфомы в клинике «Евроонко»
Посмотрите отзыв одной из пациенток о лечении лимфомы:

Виды лимфом
Все лимфомы делятся на две большие группы — ходжкинские и неходжкинские. Ходжкинские лимфомы характеризуются наличием в опухолевой ткани особых клеток Березовского-Штернберга. Неходжкинские лимфомы представляют собой очень разнородную группу опухолей, которые также делятся на две большие подгруппы — Т-клеточные и В-клеточные. [2,3]
По характеру течения неходжкинские лимфомы делятся на следующие виды:
- Доброкачественные лимфомы, или индолентные. Они очень медленно прогрессируют, но очень плохо поддаются радикальному излечению.
- Агрессивные лимфомы. В этом случае заболевание неминуемо прогрессирует и при отсутствии лечения приводит к гибели больного. При таких лимфомах обязательно назначается химиотерапия.
- Сверхагрессивные формы. При таких опухолях в отсутствии лечения заболевание очень быстро прогрессирует и злокачественные клетки практически молниеносно распространяются по всему организму. Гибель может наступить в течение нескольких месяцев или даже недель после развития заболевания. Чтобы победить болезнь, необходимы радикальные меры, например, высокодозная химиотерапия с трансплантацией стволовых клеток. [4]
Симптомы лимфомы
Признаки лимфомы могут быть самыми разнообразными, но всех их можно объединить в три большие группы:
- Лимфоаденопатия, или увеличение лимфатических узлов. Довольно часть встречаются ситуации, когда первыми симптомами лимфомы является безболезненное увеличение лимфатических узлов. При этом пациент обращается к врачу и диагноз устанавливается довольно быстро. Однако бывают случаи, когда лимфоаденопатия затрагивает внутренние лимфатические узлы, которые не доступны пальпации или осмотру. Их можно обнаружить только с помощью УЗИ, КТ или МРТ и тогда этот признак может и не быть обнаружен.
- В-симптомы — это триада симптомов, которая является наиболее специфическим признаком лимфомы. Сюда относят ночную потливость (потливость может быть выражена очень сильно, вплоть до того, что больной просыпается на мокрой от пота подушке), необъяснимую потерю веса и повышение температуры, не связанное с инфекционным заболеванием.
- Симптомы, которые развиваются, когда лимфома выходит за пределы лимфатической системы и распространяется на внутренние органы. При вовлечении ЦНС, это могут быть головные боли, рвота, изменение зрения. Если вовлечены в процесс легкие — кашель, одышка. Таким образом, симптоматика будет зависеть от того, какие органы или системы поражены. [1,5]
Методы диагностики лимфомы
Скрининговых тестов для диагностики лимфом не существует. Обычно диагноз устанавливают по результатам обследования, которое врач назначает пациенту, после того как тот явился с жалобами на симптомы «вирусной инфекции».
Обнаружить очаги можно с помощью КТ, МРТ, ультразвукового исследования, позитронно-эмиссионной томографии (ПЭТ). [1]
Лечение лимфомы Ходжкина в Москве и Краснодаре
При лимфоме Ходжкина на ранних стадиях лечение проводится по схеме АБВД. Это комбинация химиотерапевтических препаратов:
- адриамицина (доксорубицина),
- блеомицина,
- винбластина
- дакарбазина.
Все они вводятся с помощью капельницы. Каждый курс занимает 4 недели. Пациенту может потребоваться 4–6 курсов, то есть лечение лимфомы будет продолжаться 4–6 месяцев.
Химиотерапия по схеме АБВД приводит к иммунодефициту и подверженности инфекциям, усталости, слабости, множественным синякам, реакции со стороны кожи (покраснение, потемнение и др.), потере волос, бесплодию, чувствительности к свету и др. Кроме химиотерапии, пациентам при лимфоме Ходжкина обязательно нужна лучевая терапия. [5]
Прогноз на ранних стадиях хороший, многим людям удаётся выйти в длительную ремиссию, то есть, по сути, выздороветь. Более точный прогноз сможет дать только врач, который учтёт возраст пациента, уровень гемоглобина, лимфоцитов, альбумина и др.
На III–IV стадиях (их называют поздними) нужна другая схема химиотерапии. Она называется BEACOPP. Это блеомицин, этопозид, доксорубицин, циклофосфамид, винкристин, прокарбазин и преднизолон. Часть из этих препаратов принимается в виде капсул и таблеток, часть вводится с помощью капельницы.
Побочные эффекты от BEACOPP довольно обычные для химиотерапии: снижение иммунитета, усталость, слабость, одышка, потеря волос, множественные синяки, носовое кровотечение, бесплодие и др. Один курс длится 3 недели, пациенту может понадобиться до 8 курсов, что в общей сложности займёт полгода. Лучевая терапия в этом случае нужна не всегда — она проводится, только если не достигнут полный эффект от химиотерапии и есть остаточные образования. Прогноз при лимфоме Ходжкина III–IV стадии зависит от тех же факторов, что и на ранних стадиях. [14]

К сожалению, из-за токсичности используемых препаратов, последствия лечения (злокачественные новообразования, болезни сердца и др.) могут проявиться и через годы.
По статистике, болезнь может вернуться у 10–15 процентов пациентов, имевших изначально лимфому Ходжкина на ранних стадиях, и у 20–40 процентах — на поздних стадиях. Также 10–15 процентов больных будут устойчивы к химиотерапии первой линии (той, которая назначается первой). Во всех этих случаях вполне эффективна химиотерапия второй линии. Она может быть разной:
- GEM-P (гемцитабин, цисплатин, метилпреднизолон);
- GDP (гемцитабин, дексаметазон, цисплатин);
- GVD (гемцитабин, винорелбин, пегилированный липосомальный доксорубицин);
- IGEV (ифосфамид, месна, гемцитабин, винорелбин, преднизолон);
- mini-BEAM (кармустин, этопозид, цитарабин, мелфалан);
- ESHAP (этопозид, стероид, цитарабин, цисплатин);
- ICE (ифосфамид, карбоплатин, этопозид);
- DHAP (дексаметазон, цитарабин, цисплатин). [14]
К сожалению, до сих пор не проводилось достаточно исследований, которые бы ответили на вопрос: какая из этих схем лечения наиболее эффективна. Обычно достаточно двух курсов такой химиотерапии, но некоторым пациентам требуется более длительное лечение.
Если лимфома локализована, то есть зона поражения ограничена, то проводится также лучевая терапия.
После такого курса лечения пациент проходит высокодозную химиотерапию и аутологичную трансплантацию гемопоэтических стволовых клеток (забранных заранее собственных клеток костного мозга, из которых образуются все клетки крови). После этого у 40–60 процентов наступает ремиссия. Шансы выше у тех, у кого был хороший ответ на терапию второй линии.
Если после трансплантации собственных клеток случается рецидив, то есть два варианта:
А) паллиативная помощь, то есть улучшающая качество жизни, но не ведущая к выздоровлению;
Б) высокодозная химиотерапия и трансплантация гемопоэтических стволовых клеток от донора. [5,7]
Беременность и лимфома Ходжкина
Безусловно, во время лечения от лимфомы Ходжкина женщина должна предохраняться, чтобы не забеременеть. Однако если заболевание диагностировали, когда она уже ждала ребёнка, то решение о дальнейшем лечении принимается на основе тяжести её состояния. Если лимфому нашли во время первого триместра, то лечение лучше отложить хотя бы до второго или третьего, так как химиотерапия достаточно токсична, а в первом триместре она особенно плохо может повлиять на развитие плода и вызвать разнообразные пороки. В дальнейшем, на 32–36-й неделях можно стимулировать роды, чтобы быстрее начать лечение.
Если же болезнь прямо сейчас угрожают здоровью и жизни матери, то в любом триместре применяется комбинированная химиотерапия АБВД (доксорубицин, блеомицин, винбластин и дакарбазин). В крайнем случае используется лучевая терапия, но только выше диафрагмы. Чем грозит ребёнку такое лечение во втором и третьем триместрах? Низким весом, задержкой внутриутробного развития, преждевременными родами, мертворождением, умственной отсталостью и плохой обучаемостью. Вместе с химиотерапией могут использоваться стероиды, чтобы снизить токсичность препаратов и ускорить развитие лёгких ребёнка, благодаря чему преждевременные роды будут не такими опасными.
Если лимфома Ходжкина рецидивировала во время беременности, а не была обнаружена впервые, то лучше сделать аборт, а затем провести высокодозную химиотерапию и трансплантацию гемопоэтических стволовых клеток. [8]

Неходжкинская лимфома
Неходжкинские лимфомы можно разделить на три группы: индолентные, агрессивные и высокоагрессивные.
Индолентные лимфомы
Индолентные лимфомы прогрессируют медленно, при этом излечиться от них полностью практически невозможно: они постоянно рецидивируют. К индолентным лимфомам Всемирная организация здравоохранения относит такие заболевания:
- лимфоцитарная лимфома;
- лимфоплазмоцитарная лимфома (макроглобулинемия Вальденстрема);
- плазмоклеточная миелома (плазмоцитома);
- волосатоклеточный лейкоз;
- фолликулярная лимфома (I и II стадий);
- B-клеточная лимфома маргинальной зоны;
- лимфома из клеток мантии (такая лимфома может быть и агрессивной);
- T-клеточный лейкоз из крупных гранулярных лимфоцитов;
- грибовидный микоз;
- T-клеточный пролимфоцитарный лейкоз;
- NK-клеточный лейкоз из крупных гранулярных лимфоцитов. [9]
Если врач сделал биопсию (взял образец ткани) лимфоузла и обнаружил, что лимфома индолентная, то лимфоузел просто удаляется, а пациент периодически приходит к гематологу, рассказывает о своих симптомах, если они есть, проходит осмотр и сдаёт анализы. Такая тактика называется «наблюдай и жди».
Довольно часто без лечения человек долгое время (месяцы или даже годы) может не ощущать себя больным. Поэтому терапию откладывают до тех пор, пока не появятся симптомы, ухудшающие качество жизни.
Начинать химиотерапию сразу не имеет особого смысла, так как это не увеличит продолжительность жизни, но одна линия терапии уже будет использована, а в распоряжении врачей их ограниченное количество. Поэтому, например, если индолентную лимфому диагностировали во время беременности, обычно лечение можно отложить до родов.
Когда человек с индолентной лимфомой выходит в ремиссию, ему могут назначить препарат ритуксимаб в качестве поддерживающей терапии — так рецидив, вероятно, случится позже. [10]
Агрессивные и высокоагрессивные лимфомы
Агрессивные лимфомы — это:
- фолликулярная лимфома (III стадия);
- диффузная крупноклеточная B-клеточная лимфома;
- лимфома из клеток зоны мантии;
- периферическая T-клеточная лимфома;
- анапластическая крупноклеточная лимфома.
- лимфома Бёркитта;
- B-лимфобластный лейкоз/лимфома и предшественников B-клеток;
- T-клеточный лейкоз/лимфома;
- T-лимфобластный лейкоз/лимфома из предшественников T-клеток.
Если лимфома агрессивная или высокоагрессивная, химиотерапию лучше начать сразу же, даже если пациентка — беременная женщина. Схема лечения таких лимфом примерно одинаковая: сначала проводится несколько курсов химиотерапии, нередко с ритуксимабом и достигается ремиссия. Ритуксимаб («Мабтера») — это препарат, который появился в конце 1990-х и сильно улучшил выживаемость при лимфомах. Он относится к группе веществ под названием «моноклональные антитела». Они состоят из иммунных клеток, которые распознают раковые клетки, прикрепляются к ним и блокируют их рост или убивают.
Лучевая терапия при агрессивных лимфомах может применяться, если зона поражения ограничена. Тогда комбинированное лечение даёт лучший результат, чем одна лишь химиотерапия.
Сказать, сколько человек избежит рецидива, невозможно, даже если говорить об одном виде лимфомы. Прогноз может дать только врач, рассчитав всё с учётом особенностей конкретного пациента.
Если ремиссии в итоге не получается добиться или если случается рецидив, то в ход идёт химиотерапия второй линии — теми препаратами, которые ещё не использовались, затем высокодозная химиотерапия и аутологичная трансплантация гемопоэтических стволовых клеток, то есть восстановление убитого препаратами костного мозга за счёт заранее сохранённых собственных клеток. Как таковая аутологичная трансплантация не выполняет лечебную функцию. Она нужна только для того, чтобы у человека восстановилось кроветворение и он выжил после такой терапии. Если и после этого болезнь возвращается, то проводится высокодозная химиотерапия и вслед за ней аллогенная трансплантация гемопоэтических стволовых клеток — от донора. Донором может стать родной брат или родная сестра, если с ними есть тканевая совместимость, или подходящий человек из базы потенциальных доноров. Такая трансплантация играет ещё и лечебную роль. Гемопоэтические стволовые клетки формируют костный мозг человека, который обеспечивает работу иммунной системы. Другими словами, после такой трансплантации иммунитет у пациента уже не свой, а от донора. И новые лимфоциты уничтожают остаточные клетки опухоли. Но при этом клетки, возникшие из донорских гемопоэтических стволовых клеток могут атаковать и другие органы пациента — эта реакция «трансплантат против хозяина» смертельно опасна. Врач должен распознать её максимально быстро и начать лечение гормонами или циклоспорином, то есть иммуносупрессивную терапию — подавляющую иммунитет. Трансплантация донорских гемопоэтических стволовых клеток — крайняя мера, так как смертность от такого лечения составляет 30 процентов.
Если рецидив приходит и после такой трансплантации или если её почему-то нельзя провести (например, из-за тяжёлого физического состояния человека или пожилого возраста — старше 65 лет), то пациент получает поддерживающее лечение — таблетированную химиотерапию. Это стандартные цитостатики (препараты, блокирующие деление опухолевых клеток) в маленькой дозе. Также очень важно, чтобы человек получал паллиативную помощь: лимфома в такой ситуации может ухудшить качество жизни, поэтому врачи борются с симптомами. Например, с болью, тошнотой, потерей аппетита, одышкой и др.

Активное лечение лимфомы может прекратиться и раньше — даже после терапии первой линии. Так бывает, если из-за лечения у человека случился инсульт, инфаркт или другое осложнение. Некоторым пациентам со временем становится всё тяжелее и тяжелее переносить химиотерапию, человек восстанавливается дольше, чем необходимо, и лимфома без лечения в срок растёт. Тогда человеку назначается поддерживающая химиотерапия, которая не избавит от заболевания, но позволит несколько сдерживать рост опухолевых клеток.
Ещё до лечения нужно обсудить с врачом возможное бесплодие, так как химиопрепараты, могут лишить женщину возможности забеременеть, а мужчину стать биологическим отцом своему ребёнку. Поэтому женщинам обычно рекомендуется заморозить свои яйцеклетки, а мужчинам — сперму. Однако в России у женщин с этим возникнут проблемы, так как у репродуктологов обычно нет опыта ведения пациенток с лимфомой, и они не берутся проводить гормональную стимуляцию суперовуляции, что необходимо перед забором большого количества яйцеклеток.
Если после лечения лимфомы вы вышли в ремиссию, доктор захочет вас видеть раз в несколько месяцев, затем всё реже и реже, так как со временем вероятность рецидива уменьшается. [4,11]
Диффузная крупноклеточная B-клеточная лимфома
Этот агрессивный тип лимфомы — самый распространённый среди неходжкинских. Если заболевание обнаружили на ранней стадии, для большинства пациентов лучше пройти сокращённый курс химиотерапии R-CHOP (ритуксимаб, циклофосфамид, доксорубицин, винкристин и преднизон). Также необходима лучевая терапия, однако если она потенциально может ухудшить качество жизни в дальнейшем, то лучше обойтись без неё. Если крупноклеточная лимфома затронула яичко, эпидуральное пространство (снаружи твёрдой оболочки спинного мозга) или околоносовые пазухи, то риск поражения центральной нервной системы вырастает. Поэтому в таких случаях нужно провести интратекальную химиотерапию, то есть ввести препарат в спинномозговую жидкость. Также, если лимфома коснулась яичка, необходимо удалить его и провести облучение этой и соседней области.
В случае рецидива или если лимфома устойчива к терапии первой линии, то рекомендуется использовать схему лечения GDP (гемцитабин, дексаметазон, цисплатин). Альтернативой ей может стать ICE (ифосфамид, карбоплатин, этопозид) или DHAP (дексаметазон, высокая доза цитарабина, цисплатин). Во всех этих случаях нужно также добавить ритуксимаб, если его не применяли в первый раз. После этого сначала проводится высокодозная химиотерапия, а затем аутологичная трансплантация гемопоэтических стволовых клеток (ТКМ). Если болезнь вернулась и после этого, то единственный вариант — аллогенная трансплантация гемопоэтических стволовых клеток, то есть от донора.
Если по каким-то причин проводить ТКМ нельзя или человек не отвечает на терапию второй линии, то ему остаётся лишь борьба с симптомами. [12]
Периферическая T-клеточная лимфома
С этой группой преимущественно агрессивных лимфом борются по стандартной схеме: сначала проводится комбинированная химиотерапия — чаще всего по схеме CHOP (циклофосфамид, доксорубицин, винкристин и преднизон). Если пациент моложе 60 лет, то к этим препаратам добавляют ещё этопозид. Иногда проводится и лучевая терапия. Если в дальнейшем возникает рецидив и человек отвечает на химиотерапию второй линии, то, возможно, ему стоит провести трансплантацию гемопоэтических стволовых клеток. Однако в случае периферической T-клеточной лимфомы такой подход реже приносит хороший результат. Если лечение лимфомы не помогает, врач скорее всего назначит поддерживающую терапию, также в дальнейшем потребуется паллиативная помощь. [4]
Лечение фолликулярной лимфомы
Если заболевание обнаружили на I–II стадии, то такая лимфома относится к индолентным и при необходимости проводится лечение лучевой терапией. Но вероятность возвращения болезни крайне высока.
Если фолликулярную лимфому впервые диагностировали на III–IV стадии, то рекомендуется лечиться ритуксимабом в комбинации с химиотерапией. Например, по схеме R-CVP (ритуксимаб, циклофосфамид, винкристин и преднизон), R-CHOP (ритуксимаб, циклофосфамид, доксорубицин, винкристин и преднизон) или BR (бендамустин и ритуксимаб). В некоторых случаях врач может назначить длительный приём ритуксимаба уже после проведения комплексного лечения.
Но если, несмотря на чувствительность к химиотерапии, случился быстрый рецидив, то человеку, который в состоянии выдержать высокодозную химиотерапию, проводят аутологичную трансплантацию гемопоэтических стволовых клеток. Если она не помогает, прибегают к трансплантации донорских клеток.
Прогноз при фолликулярной лимфоме определяют по специальному индексу FLIPI (Follicular Lymphoma International Prognostic Index). Учитывают такие факторы риска, как возраст пациента старше 60 лет, повышенный уровень ЛДГ, поздняя стадия заболевания (III–IV), снижение уровня гемоглобина менее 120 г/л, более 5 областей нодального поражения. За каждый фактор риска прибавляется 1 балл. Прогноз выживаемости зависит от суммы балов. [6]

Лимфома Бёркитта
После удаления лимфоузла с опухолевыми клетками человек с лимфомой Бёркитта должен пройти 4–6 курсов химиотерапии, чтобы предотвратить прогрессирование заболевания и ранний рецидив (до года). Обычно используются схемы лечения CODOX-M (циклофосфамид, винкристин, доксорубицин, высокая доза метотрексата) в комплексе с IVAC (ифосфамид, цитарабин, этопозид и метотрексат, вводимый в спинномозговую жидкость). Введение препарата в спинномозговую жидкость (интратекальная химиотерапия) очень важно, потому что лимфома Бёркитта чревата осложнениями в центральной нервной системе.
Также иногда применяется протокол CALGB 9251. Это высокотоксичная комбинированная химиотерапия, из-за которой человек надолго оказывается в больнице. Если организм не выдерживает такого агрессивного лечения лимфомы Беркитта, то применяется схема EPOCH (этопозид, преднизон, винкристин, циклофосфамид, доксорубицин) с ритуксимабом.
Во время лечения лимфомы Бёркитта нередко развивается синдром распада (лизиса) опухоли. Это опасное состояние, при котором из-за уничтожения опухолевых клеток в кровь в большом объёме попадают различные вещества, вызывающие метаболические нарушения и приводящие к почечной недостаточности. Чтобы этот синдром не возник, нужен постоянный контроль грамотного специалиста, активное вливание жидкости через вену, а также постоянная корректировка электролитического дисбаланса.
Если лимфома Бёркитта возвращается или оказывается устойчивой к лечению, то вариантов терапии, кроме клинических испытаний, нет — человеку оказывается паллиативная помощь для улучшения качества его жизни. [13]
Лечение лимфоплазмоцитарной лимфомы
Лимфоплазмацитарная лимфома представляет собой необычную разновидность B-клеточной неходжкинской лимфомы. Она получила свое название за то, что под микроскопом ее клетки имеют сходство как с лимфоцитами, так и с плазматическими клетками. Чаще всего она встречается у людей старше 60 лет, растет медленно, но иногда наблюдается быстрый агрессивный рост.
У многих пациентов врачи придерживаются тактики активного наблюдения. При появлении признаков быстрого роста назначают химиопрепараты в сочетании с преднизоном и дексаметазоном, таргетные препараты, иммунотерапию. В редких случаях при экстранодальных поражениях прибегают к лучевой терапии. [4]
Лимфобластная лимфома
Основным методом лечения лимфобластных лимфом является химиотерапия. Некоторым пациентам показана лучевая терапия, трансплантация стволовых клеток. При поражении центральной нервной системы химиопрепараты вводят интратекально (под оболочки мозга). [4]
Сопроводительная терапия лимфомы
Безусловно, при лечении лимфомы огромную роль играют те виды терапии, которые направлены непосредственно на борьбу с опухолевыми клетками. Однако очень важно вовремя распознавать осложнения лечения, которые могут привести к тяжёлым последствиям, и применять сопроводительную терапию. Для этого онкогематолог должен, по сути, обладать навыками реаниматолога.
Пациенты с лимфомами, когда болезнь даёт о себе знать, находятся в состоянии иммунодефицита. Химиотерапия окончательно ослабляет способность человека бороться с микробами. В результате может развиться инфекция, которую необходимо лечить грамотно подобранными антибиотиками. Однако они в любом случае уничтожат не только вредные бактерии, но и немалую часть нормальной микрофлоры человека. На это «пустое место» заселяются другие бактерии, грибы, вирусы и простейшие. С ними также нужно уметь справляться: с помощью сильных антибиотиков, противовирусных препаратов и т. д. К сожалению, по-настоящему эффективных противовирусных препаратов очень мало. Это ацикловир, валацикловир, ганцикловир — средства, борющиеся с вирусами герпес-группы (цитомегаловирусом, вирусом Эпштейн — Барра и т. д.). Что касается других вирусов, то в отношении них мы беззащитны (если не брать в расчёт вирусный гепатит и ВИЧ).
Для борьбы с инфекциями могут понадобиться переливания компонентов крови. Назвать этот метод безопасным нельзя, поэтому лечащий врач должен уметь выявить осложнения на раннем этапе.
Некоторые химиотерапевтические препараты способны снижать уровень калия, натрия или кальция в крови. Это чревато осложнениями — такими, как, например, аритмия при гипокалиемии. Поэтому необходимо отслеживать такие побочные эффекты и вовремя их корректировать.
Также есть немало не угрожающих жизни, но крайне неприятных побочных эффектов химиотерапии и лучевой терапии, с которыми врач должен уметь бороться: тошнота, боль, сухость слизистых и многое другое. [1,4,5]
Если у вас диагностировали или заподозрили лимфому, в клиниках «Евроонко» вы получите грамотную медицинскую помощь. У нас работает слаженная команда врачей, в составе которой есть опытные онкогематологи. Мы используем только те современные методы лечения, которые рекомендованы международными врачебными сообществами. Мы применяем препараты, купленные непосредственно у фармкомпаний. Мы отвечаем за качество лечения. Мы оказываем медицинские услуги на уровне ведущих европейских онкологических клиник, при этом цены на лечение лимфомы Ходжкина и других видов лимфом в «Евроонко» существенно ниже, чем за границей.
Лимфома
Лимфома – это поражение иммунной системы и внутренних органов, в которых скапливаются измененные клетки, нарушающие работу тканей.
Опухоль развивается в лимфатической системе, которая помогает нам бороться с инфекциями и другими заболеваниями. Циркулирующая в ней лимфа омывает все клетки организма и доставляет в них необходимые вещества, забирая отходы. В расположенных по всей ее сети лимфатических узлах опасные вещества обезвреживаются и выводятся из организма.
Лимфосистема дополняет кровеносную и помогает жидкостям перемещаться по телу. В отличие от крови, скорость движения которой задает «насос» – сердце, лимфа медленно циркулирует самостоятельно.
Как развивается лимфома?
Онкология начинается с появления в организме всего лишь одной измененной клетки иммунной системы. Всего выделяют 2 основных их типа:
- В-лимфоциты: вырабатывают антитела – белки, защищающие организм от бактерий и вирусов. Именно в них образуется большинство лимфом.
- Т-лимфоциты, одна часть которых уничтожает микробы и неправильные клетки, а вторая – помогает повысить или замедлить активность иммунитета.
Почти все ненормальные клетки выявляются и уничтожаются нашим иммунитетом, но некоторым из них удается выжить. Они постепенно размножаются, распространяются по всему телу, создают опухоли, скапливаются во внутренних органах и нарушают их работу.
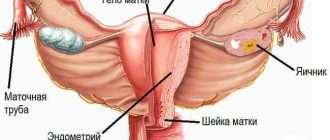
Заболевание может возникать в любой области, где находится лимфатическая ткань, основными участками которой являются:
- Лимфатические узлы – небольшие органы размером с горошину, представляющие из себя скопления клеток иммунной системы, в том числе лимфоцитов. В организме человека их более 500.
- Селезенка, расположенная под нижними ребрами на левой стороне тела. Она производит лимфоциты, хранит здоровые клетки крови и отфильтровывает поврежденные, а также разрушает микробов и чужеродные вещества.
- Костный мозг – губчатая ткань внутри определенных костей. Здесь образуются новые клетки крови, в том числе часть лимфоцитов.
- Тимус, или вилочковая железа – небольшой орган, расположенный за верхней частью грудины перед сердцем. В нем происходит созревание и развитие некоторых лимфоцитов.
- Миндалины, или гланды – скопления лимфатической ткани в задней части глотки. Эти органы помогают вырабатывать антитела – белки, не позволяющие размножаться вдыхаемым или проглатываемым микроорганизмам.
- Пищеварительный тракт: желудок, кишечник и многие другие органы также содержат лимфатическую ткань.
Лимфома – это рак?
Раком официальная медицина России и некоторых других стран называет злокачественные опухоли – опасные для жизни новообразования, которые развиваются в эпителиальных клетках, содержащихся в коже или слизистых оболочках, и выстилающих внутреннюю поверхность органов.
Лимфома – это не рак, а онкологическое заболевание. Она образуется из лимфоцитов, а ее клетки также умеют бесконтрольно делиться, накапливаться в тканях, нарушая их работу, и создавать дополнительные очаги заболевания в различных частях тела.
Типы лимфом
Врачи выделяют 2 их основных класса:
Лимфома Ходжкина, или лимфогранулематоз: чаще всего начинается в лимфатических узлах верхней части тела – на груди, шее или в подмышках. Как правило, она распространяется в различные лимфоузлы по лимфатическим сосудам, но в редких случаях на поздних стадиях проникает в кровоток и распространяется на другие части тела, такие как печень, легкие или костный мозг. Данный диагноз ставится при выявлении в организме особых клеток – Березовского-Рид-Штернберга, которые представляют из себя измененные В-лимфоциты.
К неходжкинским лимфомам относят все остальные типы заболевания – их насчитывается около 30. У каждого из них есть свои, особые признаки: расположение первичной опухоли, строение и скорость развития.
Причины развития лимфом
Врачам и ученым точно не известно, почему именно в организме человека начинает развиваться заболевание. Они знают лишь о факторах, которые повышают вероятность образования каждого из типов онкологии.
Для лимфом Ходжкина они выглядят следующим образом:
- Вирус Эпштейна – Барр, вызывающий инфекционный мононуклеоз – поражение лимфоидной ткани, включая аденоиды, печень, селезенку и лимфатические узлы. У части пациентов части вируса обнаруживаются в клетках Березовского-Рид-Штернберга, но у большинства больных его признаков нет.
- Возраст: диагноз может быть поставлен в любом возрасте, но чаще всего он встречается у 20-летних и людей старше 55.
- Пол: среди мужчин заболевание более распространено, чем среди женщин.
- Наследственность и семейный анамнез: риск повышен для братьев и сестер, а также для однояйцевых близнецов Однояйцевые близнецы развиваются из одной яйцеклетки, оплодотворенной одним сперматозоидом. Они бывают только одного пола, имеют одинаковые гены и крайне похожи внешне. обладателей лимфомы Ходжкина. Причина этого точно не известна – возможно, все дело в том, что члены одной семьи в детстве переносят одни инфекции, либо имеют общие унаследованные генные изменения, увеличивающие вероятность развития данного типа онкологии.
- Ослабленная иммунная система. Шансы получить данный диагноз возрастают у людей с ВИЧ инфекцией и нарушениями работы иммунитета, развивающимися в том числе из-за приема подавляющих его препаратов, что нередко требуется после пересадки органов.
Список таких факторов для неходжкинских лимфом выглядит иначе:
- К ним относят воздействие радиации, включая ее дозы, полученные в ходе лучевой терапии, проводимой для лечения других типов онкологии.
- Различные вещества, включая гербициды и инсектициды, убивающие сорняки и насекомых, а также химиотерапевтические препараты.
- Возраст: как правило, чем старше человек, тем выше его риски – в большинстве случаев заболевание встречается в возрасте 60+, но некоторые его виды возникают и у молодых людей.
- Сбои в работе иммунной системы – влияют на шансы возникновения всех видом лимфом.
- Некоторые вирусы могут влиять на ДНК лимфоцитов, в которой зашифрована вся информация о нашем теле, и преобразовывать их в онкологические клетки.
- Инфекции, постоянно стимулирующие иммунитет, и вынуждающие нашу естественную защиту работать в усиленном режиме, также повышают риск получения тяжелого диагноза.
- Наличие близких кровных родственников – родителей, детей, братьев или сестер с данным диагнозом также увеличивает вероятность развития заболевания.
- Некоторые исследования показали, что грудные имплантаты, особенно с шероховатой поверхностью, могут спровоцировать возникновение анапластической крупноклеточной лимфомы. Она развивается на коже, в лимфоузлах или рубцовых тканях, образовавшихся в месте разреза.
Симптомы и признаки лимфомы
Как правило, на ранних этапах данный тип онкологии никак себя не проявляет, а ее обладатель хорошо себя чувствует и не подозревает о болезни – почти все ее симптомы появляются позже, на запущенных стадиях.
Один из наиболее частых признаков – появление припухлости на шее, в подмышках, паху или над ключицей, которая представляет из себя увеличенный лимфатический узел. Обычно такое новообразование не болит, но со временем нередко увеличивается, а рядом с ним или в других областях тела появляются новые шишки.
Лимфомы, которые начинают развиваться или разрастаются в брюшной полости, способны вызвать отек или боль в животе, тошноту и рвоту. Такие ощущения возникают из-за укрупнения лимфоузлов или внутренних органов, таких как селезенка или печень, либо скопления большого количества жидкости.
Изменившаяся в размерах селезенка может давить на желудок, вызывая потерю аппетита и чувство сытости после небольшого количества пищи.
Увеличившиеся тимус Тимус, или вилочковая железа – небольшой орган, расположенный за верхней частью грудины перед сердцем. В нем происходит созревание и развитие некоторых лимфоцитов. или лимфоузлы грудной клетки могут оказывать давление на трахею, по которой воздух проходит в легкие. Это приводит к появлению кашля, затруднению дыхания, болевым ощущениям или тяжести в груди.
Поражения головного мозга способны вызывать головную боль, слабость, изменение личности, проблемы с мышлением и судороги.
Другие типы заболевания могут распространяться на окружающие головной и спинной мозг ткани, из-за чего у пациента двоится в глазах, немеет лицо и ухудшается речь.
Лимфомы кожи часто проявляются в виде зудящих красных бугорков или шишек.
Кроме того, симптомами могут быть:
Диагностика лимфомы
Большинство пациентов обращаются к врачу из-за наличия определенных признаков заболевания или плохого самочувствия.
Специалисты начинают обследование с осмотра и опроса – о семейных диагнозах, возможных факторах риска и других проблемах со здоровьем. Затем изучают лимфатические узлы и другие части тела, в которых содержится лимфатическая ткань, включая селезенку и печень. После чего назначают целый ряд исследований:
- Анализы крови: позволяют измерять уровни различных клеток в крови, обнаруживать повреждения костного мозга, оценивать работу почек и печени, а также выявлять инфекции и другие нарушения.
- Биопсия – забор частички подозрительной ткани и передача ее для исследования в лабораторию. В зависимости от течения заболевания, докторам может понадобиться биопсия лимфатических узлов, костного мозга, спинномозговой Спинномозговая жидкость омывает и защищает головной и спинной мозг. , а также плевральной – содержащейся в грудной клетке, или перитонеальной – находящейся в животе жидкости.
- Компьютерная томография, КТ– позволяет выявлять очаги заболевания в брюшной полости, тазу, груди, голове и шее.
- Магнитно—резонансная томография, МРТ – создает подробное изображение мягких тканей. Метод обычно используется для исследования спинного или головного мозга.
- Рентгенограмма – помогает обнаруживать увеличенные лимфатические узлы в области грудной клетки или в костях.
- Ультразвук, УЗИ– используется для изучения увеличенных лимфоузлов или различных органов, таких как печень, селезенка или почки.
- Позитронно—эмиссионная томография, ПЭТ – позволяет выявлять лимфомы в увеличенных лимфоузлах, даже в тех, которые выглядят нормальными на КТ. Кроме того, с ее помощью можно определить, поддается ли заболевание лечению.
В онкологическом центре «Лапино-2» проводится полная диагностика лимфомы – быстро, без очередей и потерь драгоценного времени, на самом современном оборудовании.
Наши специалисты ведут пациента «от» и «до» – от обследования до проведения любого лечения.
Стадии лимфомы
Сразу после обнаружения заболевания врачи определяют его стадию – выясняют, как далеко оно успело распространиться и какие ткани повредило. Данная информация крайне важна для специалистов, поскольку она позволяет не только понимать прогнозы пациента, но и подбирать для него самое подходящее лечение.
Стадии лимфомы Ходжкина:
I: измененные клетки обнаружены только в одной группе лимфатических узлов или одном лимфоидном органе, таком как миндалины.
II: они присутствуют в 2 или более группах лимфоузлов, расположенных по одну сторону от диафрагмы Диафрагма – это мышца, которая отделяет грудную полость от брюшной. , либо распространились из одного поврежденного лимфоузла на соседний орган.
III: клетки лимфомы есть в лимфоузлах по обе стороны диафрагмы; либо не только в лимфатических узлах над диафрагмой, но и в селезенке.
IV: заболевание распространилось по крайней мере в один орган, не входящий в лимфатическую систему, такой как печень, костный мозг или легкие.
Стадии неходжкинских лимфом:
I: измененные клетки обнаруживаются только в 1 группе лимфатических узлов или одном лимфоидном органе, например, миндалинах; либо в 1 области одного органа за пределами лимфатической системы.
II: они присутствуют в 2 или более группах лимфоузлов по 1 сторону от диафрагмы; либо в лимфатических узлах и 1 области расположенного рядом одного органа, или в еще одной группе лимфоузлов на той же стороне диафрагмы.
III: клетки лимфомы есть в лимфоузлах по обе стороны от диафрагмы; либо они присутствуют и в лимфатических узлах над диафрагмой, и в селезенке.
IV: заболевание распространилось по крайней мере в один орган, не входящий в лимфатическую систему, такой как печень, костный мозг или легкие.

Лечение лимфомы
Лечение лимфомы – задача непростая. Для ее решения требуется не один доктор, а целая команда профессионалов своего дела – химиотерапевта, радиолога, хирурга, онколога, гематолога и других.
В онкологическом центре «Лапино-2» есть все необходимые специалисты – врачи мирового уровня, которые проводят полную диагностику заболевания и любую необходимую терапию.
У нас вам не придется пересдавать анализы, переделывать исследования и задаваться вопросом «что делать дальше?». Мы полностью ведем пациента и даем ему четкий план действий, следуя которому он получает лучший результат из возможных.
Для борьбы с данным типом онкологии применяется несколько методов:
Основным из них является химиотерапия – препараты, которые уничтожают измененные клетки. Они принимаются в виде таблеток или вводятся в вену, попадают в кровоток и распространяются по всему телу. Лечение проводится циклами, каждый из которых длится несколько недель, после чего следует период отдыха, за время которого организм восстанавливается.
Трансплантация костного мозга или стволовых клеток, из которых образуются клетки крови. Процедура позволяет назначать более высокие дозы химиотерапии, иногда вместе с лучевой терапией, благодаря чему лимфома уничтожается эффективнее. Пересадка возможна не только донорского, но и своего собственного, собранного за несколько недель до вмешательства материала.
Лучевая терапия – уничтожение измененных клеток с помощью радиации. Данный метод подходит для большинства пациентов, и особенно хорошо работает, если заболевание успело поразить небольшое количество тканей. Его применяют как самостоятельно, так и в сочетании с химиотерапией.
Иммунотерапия – препараты, которые помогают собственной иммунной системе человека лучше распознавать и разрушать неправильные клетки. Существует несколько их типов, применяемых при лимфомах. К ним относят:
- моноклональные антитела – белки, разработанные для атаки определенного вещества на поверхности лимфоцитов;
- ингибиторы иммунных контрольных точек – лекарства, не позволяющие измененным клеткам маскироваться под здоровые;
- Т-клеточная терапия: изъятие из крови пациента и изменение в лаборатории иммунных клеток, их размножение и возвращение в организм, где они отыскивают и уничтожают очаги заболевания.
Хирургия: часто используется для получения образцов подозрительных тканей и определения их типа, но редко – для терапии как таковой. В редких случаях операции назначаются при поражениях селезенки или других органов, которые не входят в лимфатическую систему – например, щитовидная железа или желудок.

Прогнозы и продолжительность жизни при лимфоме
Перспективы каждого человека индивидуальны – они зависят от множества различных факторов, таких как тип заболевания, его стадия, ответ на лечение, возраст и общее состояние здоровья.
Наличие некоторых из них говорит о менее благоприятных прогнозах:
- повышенная температура, ночная потливость и снижение веса;
- высокая СОЭ – скорость оседания эритроцитов Эритроциты – это клетки крови, которые доставляют кислород к тканям и органам. – от 50 у людей с вышеперечисленными симптомами, и более 30 у всех остальных;
- возраст старше 45 лет;
- мужской пол;
- высокий уровень лейкоцитов Лейкоциты – это клетки крови, основной задачей которых является борьба с инфекциями. – более 15 тысяч;
- уровень гемоглобина Гемоглобин – это белок клеток крови, переносящий по телу железо. Он удерживает кислород, необходимый для работы всех тканей. ниже 10,5;
- низкий уровень альбумина Альбумин – это белок крови, который переносит различные химические соединения и участвует в обмене веществ. в крови – менее 4.
Для составления примерных прогнозов врачи используют специальный термин – «пятилетняя выживаемость». Это статистический показатель, который ничего не говорит о шансах конкретного человека. Он показывает только количество людей с определенным типом заболевания на конкретной стадии, остающихся в живых спустя 5 или более лет с момента постановки диагноза.
У пациентов с лимфомой Ходжкина эта цифра выглядит следующим образом:
- На локализованном этапе, пока онкология присутствует только в одной группе лимфатических узлов, в одном лимфоидным органе или ткани за пределами лимфатической системы – она составляет примерно 91%.
- На региональном, при повреждении расположенных рядом с лимфоузлами структур, двух или более групп лимфатических узло, находящихся по одну сторону от диафрагмы – около 94%.
- При распространении заболевания на другие части тела, такие как легкие, печень или костный мозг, либо на лимфоузлы ниже и выше диафрагмы – 81%.
Для пациентов с различными видами неходжкинских лимфом – диффузной В-крупноклеточной Диффузная В-крупноклеточная лимфома – это целая группа опухолей лимфатической системы, которая развивается из В-клеток вилочковой железы, или тимуса. и фолликулярной Фолликулярная лимфома – самая распространенная из медленно растущих типов заболевания, она составляет 20-30% от всех впервые диагностированных неходжкинских лимфом. она составляет 73% и 96%, 73% и 90%, 57% и 85% соответственно.
Источник https://media.nenaprasno.ru/articles/kolonki/bezboleznennoe-uvelichenie-limfouzla-chastyy-simptom-chto-nuzhno-znat-o-limfomakh/
Источник https://www.euroonco.ru/onkogematologiya/limfoma
Источник https://lapino2.ru/napravleniya/onkogematologiya/limfoma/