Хронический миелолейкоз: 200 лет борьбы со случайной мутацией

В июле этого года Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) впервые за историю отечественной фармацевтики присвоило орфанный статус российскому экспериментальному лекарству. Им стал препарат для лечения хронического миелоидного лейкоза. MedAboutMe разбирался, что это за болезнь и есть ли шансы избавиться от нее полностью, например, с помощью нового средства, созданного нашими учеными.

Суперфуды в косметике: сочные коктейли для здоровья кожи и волос
ХМЛ: история открытия

История открытия хронического миелолейкоза (ХМЛ) и его лечения тесно связана с историей науки и медицины. А началось знакомство медиков с ХМЛ в 1811 году, когда Петер Каллен описал пациента с острым воспалением селезенки и «молочной кровью». В 1845 году, когда еще микроскопы уже были, а методов окрашивания клеток еще не придумали, шотландский патологоанатом Джон Беннетт описал в своих статьях ткани увеличенной селезенки и печени, полученные от двух пациентов, умерших «от заражения крови». В частности, Беннетт представил изображения лейкоцитемии — необычных клеток крови. А буквально через 1,5 месяца аналогичную картину обнародовал другой патологоанатом — немец Рудольф Вирхов. И он первым предположил, что дело не в сепсисе, а в неизвестной ранее болезни. Еще через 2 года Вирхов обнаружил аналогичный случай и впервые озвучил название предполагаемой болезни — «селезеночная лейкемия». Так что ХМЛ — это первое заболевание, названное «лейкемией».
Надо отметить, медицинское сообщество негативно восприняло доклады Вирхова. Один из его коллег даже заявил: «У нас уже достаточно болезней, нам не нужны новые!» Но история шла своим чередом. В 1846 году было опубликовано подробное описание болезни, сделанное не патологоанатом, а врачом, лечившим еще живого человека. А с 1880 года, с появлением методов окрашивания клеток для микроскопического исследования ученые получили возможность не только в подробностях рассмотреть клетки ХМЛ, но и выявить разные формы «лейкемии».
В 1950-х годах американские исследователи П. Ноуэлл и Д. Хангерфорд обнаружили, что у всех пациентов с ХМЛ одна из хромосом укорочена. Более того, полученные ими данные говорили о клоновом характере болезни, то есть она развивалась из единственной клетки, получавшей благодаря мутации дополнительные преимущества в росте. Это в итоге и вело к увеличению клона больных клеток. По имени города, в котором было сделано данное открытие, укороченная хромосома стала называться «филадельфийской» (Ph+). Но позднее оказалось, что дело не просто в укороченной хромосоме.
Что же такое хронический миелоидный лейкоз?
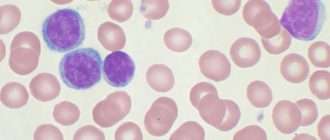
Сегодня известно, что хронический миелолейкоз развивается в результате транслокации — обмена участками между 9-й и 22-й хромосомами. То есть, 9-я хромосома теряет кусочек, а 22-я — его себе прицепляет. Главная проблема в том, что при переносе этот участок ДНК встраивается в область, где находится онкоген ABL. У людей этот ген кодирует белок, необходимый для кроветворения, причем отдельный его домен играет роль фермента тирозинкиназы и запускает процессы пролиферации клеток (их активного размножения). Еще один домен предназначен, чтобы останавливать работу тирозинкиназы. При перемещении участка с 9-й хромосомы образуется новый ген BCR-ABL — это маркер хронического миелолейкоза. Белок, который должен блокировать функцию тирозинкиназы, больше не работает. Пролиферация запускается «на полную катушку» и, кроме того, отменяется апоптоз (запрограммированная смерть старых и поврежденных клеток).
Стволовые клетки, где выявлена транслокация с 9 на 22 хромосому, получили название Ph-позитивных. У пациентов с ХМЛ есть и Ph-позитивные клетки, и Ph-негативные. И первые в силу своей бесконтрольной активности вытесняют вторых.
Как проявляется ХМЛ?

Для описания хронического миелолейкоза используют не перечень симптомов — он слишком обширен, а перечень синдромов, то есть симптомокоплексов. Соответственно, выделяют:
- Синдром опухолевой интоксикации.
У пациента наблюдается анемия, он ощущает слабость, потливость, боли в суставах и костях, постоянный зуд. Человек теряет вес, у него ухудшается аппетит, держится субфебрильная температура.
- Синдром опухолевой пролиферации (то есть бесконтрольное размножение клеток и трансформация их в клетки опухоли).
Увеличивающаяся селезенка приводит к появлению болей в левом боку. Часто также увеличивается печень.
- Анемический синдром.
Слабость, постоянная одышка, тахикардия, пониженное артериальное давление, непереносимость физических нагрузок, бледность слизистых оболочек и кожи. На этом фоне могут активизироваться уже имеющиеся сердечно-сосудистые болезни.
- Геморрагический синдром.
Развивается на фоне дефицита тромбоцитов (тромбоцитопении) и проявляется в виде кровотечений даже при легких травмах, высыпаний в виде петехий (мелкие точечные кровоподтеки) и синяков.
- Тромботические проявления.
Значительно повышается риск развития тромбоэмболий органов и тканей, тромбозов.
Три фазы болезни
В течение ХМЛ выделяют три основные фазы:
- Хроническая фаза — ее диагностируют у 80% пациентов, это начальная фаза заболевания.
- Фаза акселерации — на этой стадии выявляется 8-10% пациентов, патологический процесс в разгаре.
- Бластный криз — к врачам на этой стадии впервые попадают только 1-2%. Болезнь в этой фазе максимально агрессивна.
Срок жизни пациентов, у которых болезнь была выявлена в фазе акселерации и на стадии бластного криза, недолог — 6-12 месяцев.
Кто болеет ХМЛ?

Это редкое заболевание. Оно встречается с частотой 1,4-1,6 случаев на 100 тысяч взрослых людей. В основном хроническим миелолейкозом болеют именно взрослые: на это заболевание среди них приходится 20% от всех лейкозов и только 2% — у детей. Чаще болезнь впервые проявляется у пациентов в возрасте 40-50 лет.
Мужчины болеют чуть чаще женщин, соотношение составляет 1,4:1.
В нашей стране проживает 8 тысяч людей с диагнозом «хронический миелолейкоз». Заболеваемость составляет 0,08 случая на 100 тысяч россиян.
Лечение ХМЛ: от мышьяка до современной химиотерапии
ХМЛ и мышьяк
С 1865 года новую болезнь стали пробовать лечить. Особой любовью врачей середины-конца XIX века пользовался мышьяк. Его применяли в виде «фаулерова раствора», который представлял собой 1%-ный водно-спиртовой раствор арсенита калия. Дабы не перепутать препарат с водой, его ароматизировали лавандой. Это средство было изобретено еще в XIII веке Томасом Фаулером, и им лечили практически все, что не лечилось другими способами: астму, сифилис, экзему, эпилепсию, ревматизм. Неудивительно, что было решено опробовать мышьяковую панацею и против свежеоткрытой лейкемии.
И в общем эффект определенный был достигнут. Селезенка становилась меньше, больные чувствовали себя лучше. Правда, недолго — жизнь человека с ХМЛ после постановки диагноза даже на фоне лечения не превышала 2-3 лет.
Лучевая терапия ХМЛ
В 1895 году наука обрела мощное средство диагностики и терапии — рентген. За это открытие К. Рентген получил Нобелевскую премию по физике, но врачи быстро сообразили, как можно использовать рентгеновское излучение для лечения больных. Американец Н. Сенн в 1903 году впервые применил лучевую терапию для терапии ХМЛ. Обработанная рентгеновскими лучами селезенка действительно стала меньше, количество лейкоцитов снизилось — казалось, решение найдено. Но, увы, со временем выяснилось, что эффект лучевой терапии длится около полугода, и с каждым следующим разом становится все слабее и короче.
И все же, за неимением других средств, терапия рентгеновскими лучами оставалась единственным методом для лечения пациентов с ХМЛ практически до середины XX века. Болезнь удавалось вывести на стадию ремиссии, которая длилась около полугода, а в среднем такой больной жил 3-3,5 года. Прожить 5 лет удавалось лишь 15% пациентов.
Химиотерапия ХМЛ

Эпоху химиотерапии ХМЛ открыл англичанин Д. Голтон. Он впервые использовал для борьбы с болезнью миелосан, синтезированный в 1953 году его соотечественниками. Этот препарат имеет множество имен: американцы называют его бусульфан, французы — мизульбан, англичане — милеран, ну а миелосан — принятое в России название.
Новое лекарство казалось чудом. Оно хорошо переносилось и демонстрировало высокую эффективность, даже в случаях лечения людей, которым не помогала лучевая терапия. Препарат позволял держать под контролем уровень лейкоцитов и не давал разрастись селезенке. Пациенты с ХМЛ перестали становиться инвалидами уже в первый год болезни — вместо стационаров они смогли жить дома и вести полноценную жизнь. И ее продолжительность тоже выросла и составляла 3,5-4,5 года. До 5 лет доживали уже 30-40% пациентов. Причиной тому было отсутствие тяжелых побочных эффектов, свойственных рентгенотерапии: анемия, кахексия (истощение), инфекции.
Миелосан продлил жизнь, пациенты стали жить дольше и, значит, больше больных стало доживать до фазы бластного криза и терминальной стадии недуга. Смерть таких пациентов была нелегкой. Скачки температуры, чередующиеся с приступами озноба, кахексия, стремительное увеличение селезенки и печени, слабость и, главное, сильнейшие боли. Даже возник спор: не следует ли считать миелосан причиной развития бластного криза? Ведь при рентгенотерапии такого количества случаев не наблюдалось. Но в 1959 году было проведено исследование, в ходе которого было доказано, что через 3 года с его начала в живых оставалось 62% больных, лечившихся миелосаном, и только треть группы, которую лечили рентгеновскими лучами. В целом, продолжительность жизни при приеме миелосана была на год больше, чем при лучевой терапии. Это исследование стало последней точкой в принятии решения о практически полном отказе от рентгенотерапии, как основного метода лечения ХМЛ.
Ученые продолжали поиски лекарства. Была доказана эффективность применения гидроксимочевины, которая блокировала фермент рибонуклеотидазу, участвующую в синтезе ДНК. И это вещество продлило жизнь пациентов с ХМЛ еще на 10 месяцев.
А в 1957 году медицина получила в свое распоряжение интерфероны — и в лечении ХМЛ начался новый этап. С их помощью буквально за пару месяцев удавалось вывести пациента в ремиссию, причем у некоторых больных снижалось количество Ph-позитивных клеток.
Путем сочетания интерферонов с другими препаратами удалось добиться того, что от 27% до 53% пациентов имели все шансы прожить уже 10 лет с момента постановки диагноза, а в группах, где болезнь выявили на очень ранних стадиях — на 10 лет жизни могли рассчитывать от 70% до 89% больных.
Главное, что не устраивало врачей и ученых в интерферонах — это все еще был не метод лечения ХМЛ. Избавиться полностью от Ph-позитивных клеток даже с их помощью не удавалось.
Пересадка стволовых клеток
В конце прошлого века стал набирать популярность метод трансплантации геомпоэтических стволовых клеток. Речь шла уже о 10- и даже 20-летней выживаемости — и это были вполне реальные цифры для трети пациентов, пролеченных этим методом. Но, во-первых, и этот метод не излечивал пациента полностью. А во-вторых, только у 20-25% людей с хроническим миелолейкозом есть шанс найти совместимого родственного донора. Если речь идет о неродственном доноре — вероятность его отыскать значительно ниже. То есть, изначально далеко не все пациенты могут быть пролечены данным методом.
Ингибиторы тирозинкиназы
Наконец, ученым удалось нащупать слабое место у болезни. Настоящей победой над ХМЛ стал иматиниб (Гливек) — это вещество встраивается в «карман» белка ABL-тирозинкиназы и блокирует его работу. Эффективность нового лекарства была так высока, что FDA стремительно зарегистрировало его и дало добро на применение. Результаты лечения иматинибом были значительно лучше, чем любым другим методом.
Но нет в мире совершенства. Оказалось, что со временем многие пациенты развивают устойчивость к этому лекарству, а повышение дозы — слишком токсично для организма.
В ходе интенсивных фармацевтических поисков были созданы ингибиторы тирозинкиназ II поколения — нилотиниб (Тасигна) и дазатиниб (Спрайсел). Сегодня они назначаются, если есть риск того, что терапия иматинибом может перестать действовать. Часто такие препараты комбинируют с интерферонами и другими лекарствами, усиливающими эффект. И на сегодняшний день — это лучшее работающее лекарство, что есть у медицины для больных ХМЛ. Благодаря им, 80% пациентов живут не менее 10 лет, причем в трети случаев они умирают не от ХМЛ, а от других заболеваний.
В России пациенты в рамках программы «7 нозологий» бесплатно получают иматиниб (стоимость лечения за год составляется от 200 тысяч до 1 миллиона рублей). А вот тем из них, у кого организм развил устойчивость к иматинибу, приходится несладко. Ингибиторы тирозинкиназы II поколения в нашей стране не оплачиваются в рамках программы государственных гарантий. То есть лечение должно проводиться за счет бюджета региона, где проживает человек. А это означает бесконечное затягивание выделения денег и, как следствие, слишком позднее получение лекарства.
В начале статьи мы упоминали достижение российских исследователей из компании «Фьюжн Фарма», которая входит в кластер биомедтехнологий Фонда «Сколково». Ученые разработали селективный ингибитор тирозинкиназы III поколения. Предполагается, что созданная ими молекула под названием PF-114 должна будет еще более эффективно подавлять активность белка, который кодируется геном BCR-ABL. На данный момент исследователи приступили к 1-й фазе клинических испытаний. И то, что FDA присвоила препарату орфанный статус, говорит о значимости и важности этих испытаний не только для России, но и для мирового медицинского сообщества. Возможно, именно наши ученые сделают еще один шаг к полному излечению хронического миелолейкоза.
Хронический лимфоцитарный лейкоз

Хронический лимфоцитарный лейкоз – это постоянная выработка костным мозгом и накопление в тканях измененных лимфоцитов – клеток иммунной системы, которые не способны бороться с инфекциями и защищать организм от различных заболеваний.
Как развивается лимфолейкоз?
С самого рождения в теле человека, в том числе в костном мозге, образуются не только обычные клетки, но и отличающиеся от них мутировавшие – измененные. Они становятся такими из-за воздействия различных химических веществ, наследственных особенностей или случайных сбоев. Наш иммунитет выявляет и уничтожает большинство из них, но некоторым все же удается выжить. Они становятся лейкемическими и приобретают опасные свойства:
- перестают созревать и производить нормальные клетки крови;
- быстро размножаются;
- игнорируют апоптоз – механизм «запрограммированной» смерти, из-за чего существуют гораздо дольше, чем длится их правильный жизненный цикл.
Такие способности позволяют им накапливаться в костном мозге, вытеснять нормальные клетки, попадать в кровеносную систему, с ее помощью распространяться в различные области организма и препятствовать нормальной работе тканей.
При хроническом лейкозе такие клетки созревают не полностью – они становятся похожими на нормальные лейкоциты, необходимые нашему телу для борьбы с инфекциями, но не могут выполнять их функции.
Что такое костный мозг, кровь и лимфоидная ткань?
Различные типы лейкемии начинаются в определенных типах клеток крови. Для того, чтобы понять принцип развития заболевания и его влияния на организм, нужно разобраться с работой основных тканей тела.
Костный мозг
Эта мягкая внутренняя часть некоторых костей – черепа, лопаток, ребер, таза и позвоночника состоит из:
- Жировых клеток.
- Небольшого количества стволовых клеток, из которых образуются различные клетки крови.
- Зрелых кроветворных клеток.
- Поддерживающих тканей, которые помогают клеткам расти.
Внутри костного мозга стволовые клетки делятся, созревают и образуют новые клетки крови, которые становятся лейкоцитами, эритроцитами, лимфоцитами или тромбоцитами.

Типы клеток крови
Красные кровяные тельца, или эритроциты, переносят кислород из легких в другие ткани и возвращают углекислый газ обратно в дыхательные пути. Их нехватка – анемия, может вызвать слабость, усталость и одышку – нехватку воздуха.
Тромбоциты необходимы для закупорки вызванных порезами или ушибами отверстий в кровеносных сосудах. Если в теле человека их слишком мало, у него развиваются кровотечения и появляются кровоподтеки.
Белые кровяные тельца, или лейкоциты, помогают организму бороться с инфекциями. При понижении их уровня работа иммунной системы нарушается, а вероятность заражения – увеличивается.
Типы лейкоцитов
Лимфоциты – это полностью зрелые противостоящие инфекциям клетки, которые развиваются из лимфобластов – особого типа стволовых клеток костного мозга. Именно из них в основном состоит лимфоидная ткань иммунной системы, находящаяся в лимфатических узлах Лимфатические узлы – это небольшие органы иммунной системы, задерживающие и обезвреживающие опасные для организма вещества. , вилочковой железе Вилочковая железа, или тимус – небольшой орган, расположенных за верхней частью грудины, перед сердцем. В нем происходит созревание и развитие некоторых лимфоцитов. , селезенке Селезенка производит лимфоциты, уничтожает микроорганизмы и другие вредные вещества, а также хранит нормальные клетки крови. , миндалинах Миндалины – расположенные в задней части глотки скопления лимфатической ткани, которые участвуют в выработке антител – белков, не позволяющих вдыхаемым и проглатываемым микроорганизмам размножаться. , а также дыхательной и пищеварительной системах.
- В-лимфоциты: защищают организм от микробов. Именно они чаще всего становятся лейкозными. Созревают и превращаются в плазматические клетки, вырабатывающие антитела – белки, которые прикрепляются к микробам – бактериям, вирусам и грибкам, благодаря чему их распознают и уничтожают гранулоциты.
- Т-лимфоциты: распознают зараженные вирусами клетки, разрушают их и регулируют активность иммунной системы.
Гранулоциты: борются с инфекциями. Развиваются из особых клеток костного мозга – миелобластов, содержат в себе ферменты – белки и другие вещества, способные уничтожать бактерии.
Моноциты. Развиваются из присутствующих в костном мозге монобластов. На протяжении примерно суток они циркулируют в кровотоке, после чего проникают в различные ткани и превращаются в макрофаги, способные переваривать некоторые виды микробов. Кроме того, они помогают лимфоцитам распознавать опасные микроорганизмы и вырабатывать антитела для борьбы с ними.
Все эти клетки содержатся в теле человека в определенном количестве. Нарушение правильного баланса и замещение их на измененные клетки приводит к тяжелым последствиям – сбоям в работе всех систем, включая дыхательную, иммунную, кровеносную и пищеварительную, и отказу важнейших органов.
Типы лимфоцитарного лейкоза
Самый распространенный вид хронического лимфолейкоза развивается в В-лимфоцитах.
Пролимфоцитарный лейкоз: формируется в пролимфоцитах – незрелых В- или Т-лимфоцитах, и быстро распространяется. Большинство его случаев поддается лечению, но у обладателей подобного диагноза нередко случаются рецидивы – возвращение заболевания.
Лейкоз из больших гранулярных лимфоцитов. Его клетки довольно крупные и имеют признаки Т-, либо других типов лимфоцитов. Почти все такие лейкозы медленно развиваются и лечатся препаратами, подавляющими иммунную систему. Некоторые их формы довольно агрессивны – они быстро распространяются и плохо реагируют на терапию.
Волосатоклеточный лейкоз: формируется в измененных В-лимфоцитах. Его клетки необычно выглядят под микроскопом – на их поверхности есть тонкие выступы, похожие на волоски. Данное заболевание обычно хорошо поддается лечению.

Причины развития хронического лимфолейкоза
Точная причина большинства всех его случаев не известна, но принцип образования неправильных лимфоцитов понятен.
Нормальные человеческие клетки растут и работают по «программе», заложенной в содержащихся в них хромосомах, образующих молекулу ДНК. Она несет в себе переданные от родителей гены, которые влияют не только на наш внешний вид:
- онкогены: способствуют росту и делению клеток;
- супрессоры опухолей: замедляют их деление и вызывают гибель по окончанию жизненного цикла.
Каждый раз, когда клетка готовится к делению на 2 новых, она делает новую копию ДНК. Этот процесс не идеален – в его ходе могут возникать ошибки, приводящие к «включению» онкогенов и «выключению» супрессоров опухолей.
Нормальные В-лимфоциты являются частью нашей иммунной системы. Они «запрограммированы» на рост и деление с антигеном – чужеродным веществом, которое обычно не встречается в организме человека. К ним относятся, например, микробы – вирусы, бактерии и грибки. Хронический лимфолейкоз начинается в результате бесконтрольного деления В-лимфоцитов после их взаимодействия с антигеном. Причина этого медицинскому сообществу не понятна, но известны факторы, увеличивающие вероятность подобного события.
- Возраст: примерно 9 из 10 обладателей данного диагноза старше 50 лет.
- Некоторые исследования показали, что часть случаев связана с длительным воздействием радиоактивного газа радона и некоторых пестицидов – химических препаратов, которые используются для борьбы с сорняками и вредителями.
- Пол: у мужчин заболевание встречается несколько чаще, чем у женщин.
- Семейный анамнез: более чем в 2 раза повышены риски людей, у близких кровных родственников которых – родителей, братьев, сестер или детей, уже выявлено заболевание.
- Раса, этническая принадлежность. У проживающих в различных регионах и странах азиатов хронический лимфоцитарный лейкоз возникает реже, чем у европеоидов. Такая статистика подтверждает мнение ученых о том, что основную роль в его развитии играет генетика, а не окружающая среда.
Симптомы и признаки хронического лимфолейкоза
У многих пациентов на момент постановки диагноза никаких проблем со здоровьем нет. Заболевание часто обнаруживают по данным анализов крови при обращении к врачу из-за различных не связанных с ним нарушений.
Симптомы лимфолейкоза часто сложно распознать и легко принять за признаки различных расстройств. К ним относят:
- Слабость.
- Постоянную усталость.
- Увеличение размеров лимфатических узлов, похожих на плотные шишки под кожей.
- Потерю веса без усилий со стороны пациента.
- Повышенную температуру.
- Ночную потливость.
- Боль или чувство переполнения в области живота, сытость даже после небольшого приема пищи из-за увеличения селезенки или печени.
Многие симптомы заболевания возникают из-за замещения лейкозными клетками нормальных кроветворных клеток костного мозга. В результате этого процесса в организме пациентов присутствует слишком мало эритроцитов, правильно работающих лимфоцитов и тромбоцитов:
- Анемия – нехватка переносящих кислород эритроцитов. Приводит к слабости, усталости и одышке – ощущению нехватки воздуха.
- Лейкопения – дефицит нормальных лейкоцитов увеличивает риск развития инфекций.
- Нейтропения: низкий уровень нейтрофилов – особого типа гранулоцитов, необходимых для борьбы с бактериями.
- Лимфоцитоз – избыток измененных лимфоцитов, не способных бороться с инфекциями.
- Тромбоцитопения – нехватка тромбоцитов, приводящая к появлению большого количества кровоподтеков, частым или сильным носовым кровотечениям и кровоточивости десен.
У людей с хроническим лимфолейкозом из-за неправильной работы иммунитета развиваются инфекции – обычные простуда или герпес, пневмония – воспаление легких, или другие тяжелые заболевания.
Кроме того, в некоторых случаях лейкозные клетки вырабатывают неправильные антитела – белки, атакующие нормальные клетки крови. Эта особенность также приводит к снижению количества нормальных тромбоцитов, эритроцитов и лейкоцитов.

Диагностика хронического лимфолейкоза
Обследование начинается с опроса о беспокоящих симптомах, дате их появления, возможных факторах риска, общем самочувствии и состоянии здоровья, а также о известных тяжелых заболеваниях у кровных родственников. Затем проводится осмотр лимфатических узлов, брюшной полости и других областей тела, которые могли пострадать от лейкоза. После чего назначается целый ряд процедур.
- Анализы крови. Необходимы для подсчета различных типов клеток крови и химических веществ, а также качества работы внутренних органов, таких как печень и почки. У пациентов с хроническим лимфолейкозом очень много лимфоцитов – их содержание в количестве более чем 10 тысяч на кубический миллиметр крови фактически подтверждает диагноз.
- Анализ костного мозга. Как правило, для выявления заболевания достаточно данных показателей крови. Данное исследование проводится перед началом лечения для оценки его распространения и в процессе терапии для определения ее эффективности. Как правило, образцы берутся из задней части бедренной кости в ходе:
- аспирации – вытягивания густого жидкого костного мозга иглой в шприц;
- и обычно проводимой после нее биопсии – удаления небольшого кусочка кости и костного мозга с помощью специального инструмента.
Любые из вышеперечисленных исследований и диагностику лимфолейкоза можно пройти в онкологическом центре «Лапино-2».
Мы проводим полное обследование и берем все необходимые анализы, результаты которых получаем из собственной лаборатории.
Наши специалисты не только выявляют заболевания, но и проводят любое их лечение – без очередей и потерь времени.
Пациентам, проходящим терапию в других медицинских учреждениях, мы предлагаем услугу второго мнения – консультацию врача любой специальности. Независимые эксперты «Лапино-2» помогут вам убедиться в правильности уже поставленного диагноза или найти в нем ошибки и неточности.Стадии хронического лимфолейкоза
Для большинства видов онкологических заболеваний стадирование – это оценка количества поврежденных новообразованиями тканей. С помощью этой информации врачи определяют примерные прогнозы человека, и исходя из них подбирают самое подходящее лечение.
Хронический лимфоцитарный лейкоз же опухолей обычно не образует, но нередко к моменту выявления успевает распространить измененные клетки в другие ткани и органы. Перспективы его обладателей зависят от результатов лабораторных анализов и визуализирующих исследований.Лимфолейкоз стадируется по 2 международным системам, но в Российской Федерации применяется только одна из них – Binet. Она классифицирует заболевание по:
- количеству пораженных групп лимфоидной ткани, к которой относятся лимфоузлы шеи, паха и подмышек, селезенка и печень;
- наличию или отсутствию анемии – нехватки переносящих кислород эритроцитов, или
- тромбоцитопении – необходимых для правильной свертываемости крови тромбоцитов.
Стадия А: увеличено менее чем 3 участков лимфоидной ткани без анемии и тромбоцитопении.
Стадия В: укрупнено более чем 3 области лимфоидной ткани.
Стадия С: увеличено любое количество областей лимфоидной ткани, присутствуют анемия и/или тромбоцитопения.Лечение хронического лимфолейкоза
Многие пациенты с данным диагнозом живут очень долго, а доказательств пользы раннего начала лечения, тяжело переносимого организмом, на сегодняшний день не существует. Именно по этой причине врачи назначают его только после появления беспокоящих симптомов и прогрессирования, то есть ускорения развития заболевания.
В качестве начальной терапии специалисты применяют множество различных лекарств и их комбинаций. Они включают в себя:
- Моноклональные антитела – искусственные, то есть созданные в лаборатории белки иммунной системы, которые прикрепляются к определенной мишени – белкам, находящимся на поверхности измененных клеток.
- Химиотерапию – препараты, которые принимаются внутрь либо вводятся в вену или мышцу и уничтожают лейкозные клетки. Они попадают в кровоток и распространяются по всему телу, воздействуя на любые его области. Такое лечение проводится циклами, включающими в себя периоды отдыха, необходимые организму для восстановления.
- Таргетную терапию – препараты, которые работают только против определенных изменений, присутствующих в неправильных клетках. Они блокируют белки, которые помогают им быстро расти и существовать гораздо дольше, чем длится обычный жизненный цикл.
Если единственной серьезной проблемой является разрастание областей лимфоидной ткани, врачи назначают местное лечение:
- Лучевую терапию – разрушение лейкозных клеток с помощью радиации.
- Хирургию– удаление вызывающей тяжелые симптомы увеличенной селезенки.
В некоторых случаях избыток неправильных клеток приводит к лейкостазу – нарушению кровообращения. Их количество может уменьшить химиотерапия, но это происходит не раньше, чем через несколько дней после введения первой дозы препаратов. Перед ее проведением выполняется лейкаферез – изъятие излишков измененных клеток. Эта процедура сразу же улучшает показатели крови, но эффект от нее длится не долго.
Пациентам, у которых врачи обнаружили очень высокий риск развития заболевания, перед началом лечения может быть рекомендована трансплантация стволовых клеток, из которых образуются нормальные клетки крови.

Прогнозы и выживаемость при хроническом лимфолейкозе
Перспективы каждого пациента индивидуальны и зависят от огромного количества показателей.
Благоприятные прогностические факторы, связанные с длительной продолжительностью жизни:
- Не диффузное, то есть очаговое поражение костного мозга.
- Повреждение только одной части тринадцатой хромосомы.
- Низкая доля лейкозных клеток, содержащих менее 20% белка ZAP-70 или менее 30% CD38.
- Наличие клеток с измененным геном IGHV.
Неблагоприятные прогностические факторы, уменьшающие возможную продолжительность жизни:
- Пожилой возраст.
- Диффузное поражение костного мозга, то есть замещение большого его количества лейкозными клетками.
- Повреждение частей 17 или 11 хромосом.
- Трисомия – 3 двенадцатых хромосомы вместо двух в неправильных клетках.
- Лейкозные клетки без изменения гена IGHV.
- Высокий уровень в крови бета-2-микроглобулина – белка, присутствующего на поверхности почти всех клеток организма. Его количество в крови повышается при воспалениях, лимфоме, лейкозе и других заболеваниях.
- Отсутствие в измененных клетках гена TP53.
- Время, необходимое для удвоения количества лимфоцитов в организме – менее 1 года.
- Высокая доля лейкозных клеток, содержащих более 20% белка ZAP-70 или более 30% CD38.
- Избыток пролимфоцитов, из которых развиваются лимфоциты.
Продолжительность жизни пациентов с хроническим лимфолейкозом в последние годы значительно увеличилась. На сегодняшний день пятилетняя выживаемость, или вероятность прожить 5 или более лет с момента постановки диагноза, составляет 83%.
Зейналова Первин Айдыновна Гематолог, онколог, доктор медицинских наук, профессор, врач высшей категории. Заведующая отделением онкогематологии
Хронический лейкоз

Хроническим лейкозом называют злокачественное заболевание, при котором клетки крови под влиянием злокачественной мутации перестают выполнять свою функцию, из-за чего ухудшается общее состояние пациента, развиваются различные осложнения. Патология поражает клетки как миелоидного, так и лимфоидного ряда, причём развивается медленно, начальная стадия продолжается в течение нескольких лет. На финальной стадии злокачественные клетки дают многочисленные метастазы во внутренние органы, усугубляя недомогание. Наиболее часто болезнь выявляют у людей зрелого и пожилого возраста, причём мужчины страдают чаще, чем женщины. Дети составляют всего 1-2% от общего числа заболевших.
Виды заболевания
Наиболее распространён принцип классификации хронических лейкозов по клеточному субстрату опухолей, где они делятся на:
- миелоцитарные, развивающиеся на клетках миелоидного ряда;
- лимфоцитарные, развивающиеся на клетках лимфоидного ряда;
- моноцитарные, развивающиеся на моноцитах — наиболее крупной разновидности лейкоцитов.
Патологии моноцитарного типа встречаются относительно редко — примерно в 5% случаев.
Симптомы
На начальной стадии болезни признаки хронического лейкоза практически отсутствуют. В дальнейшем пациент может отмечать общее ухудшение самочувствия, необъяснимый упадок сил и быструю утомляемость, у него уменьшается масса тела, а по ночам обильно выделяется пот. Специфические проявления патологии зависят от вида опухоли.
Симптомы хронического лейкоза лимфоцитарного типа — это:
- увеличение лимфатических узлов;
- отёки;
- одышка, кашель;
- небольшое увеличение селезёнки и печени;
- появление лейкемических инфильтратов в тканях внутренних органов, что приводит к развитию воспалений, изъязвлению и некротизации тканей;
- инфильтраты, шелушение, покраснение кожи;
- частые инфекции, которые легко переходят в хроническую форму.
При миелоцитарном хроническом лейкозе симптомы у взрослых пациентов более выражены уже на первых этапах заболевания:
- быстрая утомляемость и слабость, усиливающаяся с течением времени;
- обильное потоотделение при незначительных усилиях;
- боли в левом подреберье;
- боли в пояснице, напоминающие радикулит;
- повышенная температура тела;
- образование инфильтратов во внутренних органах.
В этих случаях увеличения печени и селезёнки не происходит.
Причины и факторы риска
Онкогематологам до сих пор неизвестно, по какой причине хронический лейкоз развивается у пациентов, однако замечено, что определённые факторы существенно увеличивают риск возникновения болезни. В первую очередь, это:
- наследственная предрасположенность;
- некоторые вирусные инфекции — папилломавирус, ретровирус, болезнь Эпштейна-Барра и др.;
- генетические отклонения — наличие «филадельфийской хромосомы», фрагмента длинного плеча;
- радиоактивное излучение — в том числе лучевая терапия по поводу другого онкозаболевания;
- длительный контакт с определёнными группами веществ, содержащимися в лакокрасочной продукции, топливе и смазочных материалах;
- приём некоторых лекарственных препаратов;
- курение табака.
Стадии
Онкологи различают две основные стадии хронического лейкоза:
- моноклоновую, или доброкачественную форму, при которой признаки болезни практически отсутствуют;
- поликлоновую, при которой течение заболевания приобретает злокачественный характер.
По характеру течения и степени поражения организма выделяют:
- начальную стадию, когда злокачественный процесс развивается в клетках костного мозга, практически не выходя за его границы;
- развёрнутую, когда поражённые лейкоциты проникают в кровь и вызывают появление характерных симптомов;
- терминальную, которую часто называют бластным кризом, при которой число бластных клеток в крови лавинообразно увеличивается, они проникают с током крови во все органы, приводя к множественным поражениям и патологическим изменениям тканей.
Диагностика
Чтобы диагностировать хроническую лейкемию, необходимы лабораторные анализы крови и костного мозга. Для уточнения степени поражения организма пациенту назначают инструментальные исследования внутренних органов.
- Анализ крови общий — для выявления уровня лейкоцитов.
- Анализ крови биохимический — для выяснения точного состава крови.
- Стернальная пункция костного мозга — для уточнения состояния клеточного ряда.
- Трепанобиопсия и биопсия лимфоузлов — для определения стадии болезни.
- УЗИ — чтобы установить степень поражения лимфоузлов и органов.
- Рентген грудной клетки — для изучения состояния внутренних органов.
- МСКТ брюшной полости — чтобы уточнить стадию болезни и степень поражения органов.
Лечение
В зависимости от типа заболевания онкогематологи индивидуально формируют схему лечения хронического лейкоза с учётом возраста и состояния пациента, наличия хронических болезней и других факторов. Для этого обычно используют следующие методы.
- Химиотерапия является основной лечебной методикой. Применение специальных препаратов позволяет избавиться от 99% злокачественных клеток, что существенно облегчает состояние пациента. В дальнейшем курсы химиопрепаратов необходимы для избавления от оставшихся бластных клеток и поддержания ремиссии. Общая продолжительность составляет не менее двух-трёх лет.
- Лучевая терапия. Этот метод используется как вспомогательный для уничтожения остатков злокачественных клеток.
- Трансплантация костного мозга. К этому методу прибегают в случаях, когда не удаётся добиться стойкой ремиссии при помощи препаратов. Лучшими донорами, как правило, становятся братья и сёстры пациента, но возможна и пересадка от неродственного донора.
- Лейкаферез. Извлечение из крови пациента повреждённых лейкоцитов выполняется при их чрезмерном количестве, вызывающем загущение крови и создающем угрозу для нормального кровообращения.
На всех этапах лечения для защиты от инфекций осуществляется антибиотикотерапия, а для улучшения общих показателей — переливание донорской крови и её препаратов, в качестве которых обычно выступает эритроцитная масса.
Прогнозы
После постановки диагноза при отсутствии лечения больной в среднем живёт 2-3 года. Современные методы позволяют довести выживаемость пациентов с хроническим лейкозом до 80-85%. Наиболее высоки шансы на выздоровление у детей. Среди пациентов старше 65 лет доля излеченных составляет 15-20%, однако это средние показатели. В крупных медицинских центрах с современным оборудованием цифры существенно более высоки.
Профилактика
В настоящее время не существует профилактических мер, позволяющих со стопроцентной гарантией избежать онкозаболевания крови. Поскольку вероятность успешного излечения на терминальной стадии болезни невысока, пациентам, для которых действуют факторы риска, необходимо регулярно проходить обследование, направленное на раннюю диагностику хронического лейкоза.
Реабилитация
Восстановление больных хроническим лейкозом после лечения — это сложный, длительный и тяжёлый процесс, который включает следующие направления:
- медицинское — нормализация функций органов и систем;
- физическое — укрепление мышц, адаптация к нагрузкам, восстановление иммунитета;
- социально-психологическое — устранение последствий стрессов и депрессий, решение личностных и семейных проблем.
Кроме того, больной должен скрупулёзно выполнять все клинические рекомендации при хроническом лейкозе, так как небрежность и неаккуратность могут привести к ухудшению состояния и даже к летальному исходу.
Диагностика и лечение хронического лейкоза в Москве
Клиника Института ядерной медицины проводит диагностические исследования для выявления хронического лейкоза, а также предлагает последующее лечение этого заболевания. К услугам пациентов — современная медицинская техника, позволяющая использовать передовые лечебные технологии, и высокая квалификация онкогематологов. На счету у каждого из наших врачей — сотни выздоровевших пациентов, возвращённых к нормальной счастливой жизни. Не отказывайтесь от своего шанса на здоровье, обращайтесь в клинику.
Вопросы и ответы
Сколько времени длится лечение хронического лейкоза?
Длительность курса лечения зависит от множества факторов — от стадии болезни, возраста пациента, его индивидуальных особенностей и скорости восстановления организма. В среднем, лечение занимает 2-3 года, из которых не менее полугода приходится провести в стационаре. Затем в течение 5 лет необходимо регулярно посещать онколога и проходить обследования, чтобы исключить рецидив.
Как нужно питаться при хроническом лейкозе?
Специальный режим питания — одно из обязательных условий выздоровления. Рацион должен включать повышенное количество легкоусвояемых белков, овощей и фруктов. Долю углеводов рекомендуется существенно уменьшить, а от жиров отказаться практически полностью.
Есть ли шансы у больного в терминальной стадии хронического лейкоза?
Возможность излечения существует у каждого пациента, невзирая на его возраст и тяжесть болезни. Для выздоровления крайне важен позитивный психологический настрой, вера в свои силы, поддержка семьи и друзей, желание продолжать жизнь.
Источник https://medaboutme.ru/articles/khronicheskiy_mieloleykoz_200_let_borby_so_sluchaynoy_mutatsiey/
Источник https://lapino2.ru/napravleniya/onkogematologiya/khronicheskiy-limfoleykoz/
Источник https://inuclear.ru/zabolevanija/khronicheskiy-leykoz/