Болезнь Шляттера ( Остеохондропатия бугристости большеберцовой кости )
Болезнь Шляттера — это асептическое разрушение бугристости и ядра большеберцовой кости, возникающее на фоне их хронического травмирования в период интенсивного роста скелета. Проявляется болями в нижней части коленного сустава, возникающими при его сгибании (приседания, ходьба, бег), и припухлостью в области бугристости большеберцовой кости. Диагностируется на основании оценки данных анамнеза, осмотра, рентгенологического исследования и КТ коленного сустава, локальной денситометрии и лабораторных исследований. Лечится в большинстве случаев консервативными методами: щадящим двигательным режимом, противовоспалительными препаратами, анальгетиками, физиотерапевтическими средствами, ЛФК, массажем.
МКБ-10

Общие сведения
Болезнь Шляттера была описана в 1906 году Осгудом-Шляттером, имя которого она и носит. Другое название заболевания, которое также применяется в клинической ортопедии и травматологии, отражает суть происходящих при болезни Шляттера процессов и звучит как «остеохондропатия бугристости большеберцовой кости». Из этого названия видно, что болезнь Шляттера, как болезнь Кальве, болезнь Тиманна и болезнь Келера, относится к группе остеохондропатий — заболеваний невоспалительного генеза, сопровождающихся некрозом костной ткани.
Болезнь Шляттера наблюдается в период наиболее интенсивного роста костей у детей от 10 до 18 лет, значительно чаще у мальчиков. Заболевание может протекать с поражением лишь одной конечности, но достаточно часто встречается болезнь Шляттера с патологическим процессом в обеих ногах.

Причины
Триггерными факторами в развитии болезни Шляттера могут быть прямые травмы (повреждения связок коленного сустава, переломы голени и надколенника, вывихи) и постоянная микротравматизация колена при занятиях спортом. Медицинская статистика указывает на то, что болезнь Шляттера появляется почти у 20% подростков, активно занимающихся спортом, и лишь у 5% детей, не занимающихся сортом.
К видам спорта с повышенным риском развития болезни Шляттера относятся баскетбол, хоккей, волейбол, футбол, спортивная гимнастика, балет, фигурное катание. Именно занятиями спортом объясняют более частое появление болезни Шляттера у мальчиков. Происходящее последнее время более активное участие в спортивных секциях девочек привело к сокращению разрыва между полами в отношении развития у них болезни Шляттера.
Патогенез
В результате перегрузок, частых микротравм колена и чрезмерного натяжения собственной связки надколенника, происходящего при сокращениях мощной четырехглавой мышцы бедра, возникает расстройство кровоснабжения в области бугристости большеберцовой кости. Могут отмечаться мелкие кровоизлияния, разрыв волокон связки надколенника, асептическое воспаление в области сумок, некротические изменения бугристости большеберцовой кости.
Симптомы болезни Шляттера
Патология характеризуется постепенным малосимптомным началом. Пациенты, как правило, не связывают возникновение заболевания с травмой колена. Начинается болезнь Шляттера обычно с появления неинтенсивных болей в колене при его сгибании, приседаниях, подъеме или спуске по лестнице. После повышенных физических нагрузок на коленный сустав (интенсивных тренировок, участия в соревнованиях, прыжках и приседаниях на занятиях физкультурой) происходит манифестация симптомов заболевания.
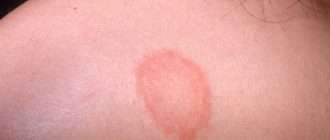
Возникают значительные боли в нижней части колена, усиливающиеся при его сгибании во время бега и ходьбы и стихающие при полном покое. Могут появляться острые приступы боли режущего характера, локализующейся в передней области коленного сустава — в районе прикрепления сухожилия надколенника к бугристости большеберцовой кости. В этой же области отмечается припухлость коленного сустава. Болезнь Шляттера не сопровождается изменениями общего состояния пациента или местными воспалительными симптомами в виде повышения температуры и покраснения кожи в месте отечности.
При осмотре колена отмечается его отечность, сглаживающая контуры бугристости большеберцовой кости. Пальпация в области бугристости выявляет локальную болезненность и отечность, имеющую плотноэлатичную консистенцию. Сквозь припухлость пальпируется твердый выступ. Активные движения в коленном суставе вызывают болевые ощущения различной интенсивности. Болезнь Шляттера имеет хроническое течение, иногда отмечается волнообразное течение с наличием выраженных периодов обострения. Заболевание длится от 1 до 2 лет и зачастую приводит к выздоровлению пациента после окончания роста костей (примерно в возрасте 17-19 лет).
Диагностика
Установить болезнь Шляттера позволяет совокупность клинических признаков и типичная локализация патологических изменений. Учитывают также возраст и пол пациента. Однако решающим в постановке диагноза является рентгенологическое обследование, которое для большей информативности следует проводить в динамике. Рентгенография коленного сустава производится в прямой и боковой проекции.
В некоторых случаях дополнительно проводится УЗИ коленного сустава, МРТ и КТ сустава. Применяют также денситометрию, позволяющее получить данные о структуре костной ткани. Лабораторная диагностика назначается для исключения инфекционного характера поражения коленного сустава (специфического и неспецифического артрита). Она включает клинический анализ крови, анализ крови на С-реактивный белок и ревматоидный фактор, ПЦР-исследования.
В начальном периоде болезнь Шляттера характеризуется рентгенологической картиной уплощения мягкого покрова бугристости большеберцовой кости и поднятием нижней границы просветления, соответствующего жировой ткани, расположенной в передней части коленного сустава. Последнее обусловлено увеличением объема поднадколленниковой сумки в результате ее асептического воспаления. Изменений в ядрах (или ядре) окостенения бугристости большеберцовой кости в начале болезни Шляттера отсутствуют.

Рентгенография коленного сустава. Остеохондропатия Осгуда-Шляттера, последствия. Костный фрагмент в области прикрепления собственной связки надколенника к большеберцовой кости.
С течением времени рентгенологически отмечается смещение ядер окостенения вперед и вверх на величину от 2 до 5 мм. Может наблюдаться нечеткость трабекулярной структуры ядер и неровность их контуров. Возможно постепенное рассасывание смещенных ядер. Но чаще происходит их слияние с основной частью ядра окостенения с образованием костного конгломерата, основанием которого является бугристость большеберцовой кости, а верхушкой — шиповидный выступ, хорошо визуализирующийся на боковой рентгенограмме и прощупывающийся при пальпации в области бугристости.
Дифференциальный диагноз болезни Шляттера необходимо проводить с переломом большеберцовой кости, сифилисом, туберкулезом, остеомиелитом, опухолевыми процессами.
Лечение болезни Шляттера
Пациенты обычно проходят амбулаторное консервативное лечение у хирурга или травматолога-ортопеда. В первую очередь необходимо исключить физические нагрузки и обеспечить максимально возможный покой пораженного коленного сустава. В тяжелых случаях возможно наложение фиксирующей повязки на сустав. В основе медикаментозного лечения болезни Шляттера лежат противовоспалительные и обезболивающие препараты. Широко применяют также физиотерапевтические методы: грязелечение, магнитотерапию, УВЧ, ударно-волновую терапию, парафинолечение, массаж нижней конечности. Для восстановления разрушенных участков большеберцовой кости проводят электрофорез с кальцием.
Занятия лечебной физкультурой включают комплекс упражнений, направленных на растягивание подколенных сухожилий и четырехглавой мышцы бедра. Их результатом является снижение натяжения связки надколенника, крепящейся к большеберцовой кости. Для стабилизации коленного сустава в лечебный комплекс включают также упражнения, усиливающие мышцы бедра. После курса лечения болезни Шляттера необходимо ограничение нагрузок на коленный сустав. Пациенту следует избегать прыжков, бега, стояния на коленях, приседаний. Занятия травматичными видами спорта лучше сменить на более щадящие, например, плаванье в бассейне.
При выраженной деструкции костной ткани в области головки большеберцовой кости возможно хирургическое лечение болезни Шляттера. Операция заключается в удалении некротических очагов и подшивании костного трансплантата, фиксирующего бугристость большеберцовой кости.
Прогноз и профилактика
У большинства перенесших болезнь Шляттера сохраняется шишковидное выпячивание бугристости большеберцовой кости, не причиняющее болей и не нарушающее функции сустава. Однако могут наблюдаться и осложнения: смешение надколенника вверх, деформации и остеоартроз коленного сустава, ведущие к постоянно возникающему при опоре на согнутое колено болевому синдрому. Иногда после болезни Шляттера пациенты жалуются на ломоту или ноющие боли в области коленного сустава, возникающие при перемене погоду. Профилактика включает обеспечение адекватного режима нагрузок на сустав.
Болезнь Осгуда — Шляттера — симптомы и лечение
Что такое болезнь Осгуда — Шляттера? Причины возникновения, диагностику и методы лечения разберем в статье доктора Коршуновой Светланы Михайловны, детского ортопеда со стажем в 5 лет.
Над статьей доктора Коршуновой Светланы Михайловны работали литературный редактор Елизавета Цыганок , научный редактор Матвей Шильцин и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Болезнь Осгуда — Шляттера (Osgood — Schlatter disease) — это воспаление тканей в верхней части большой берцовой кости, которое развивается у детей и подростков [1] [3] [6] .
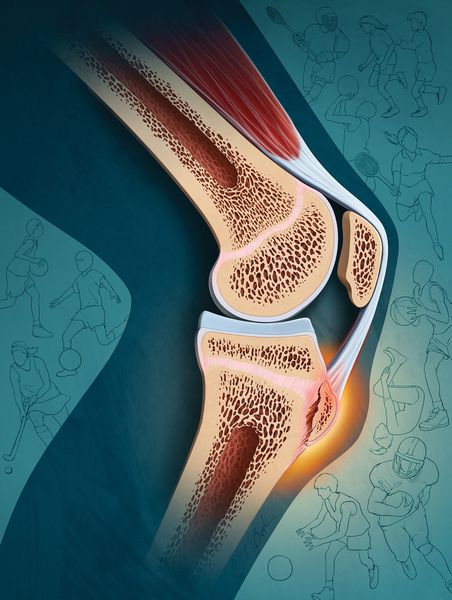
Болезнь Осгуда — Шляттера поражает сухожилие надколенника в том месте, где оно крепится к бугристости большеберцовой кости. Довольно часто встречается у подростков, особенно у юных спортсменов [3] [14] . Основной симптом — боль под коленом, которая длится от нескольких недель до месяцев [16] .
Распространённость болезни Осгуда — Шляттера
Обычно развивается у детей в период активного развития костной ткани, т. е. при всплеске роста: у мальчиков в 10–15 лет, у девочек в 8–12 лет [2] [12] . Болезнь встречается у 20 % молодых спортсменов и у 5 % подростков, которые не занимаются спортом. При этом мальчики болеют чаще.
В 25 % случаев оба колена вовлечены в патологический процесс, хотя болезнь обычно асимметричная [10] .
Причины развития болезни Осгуда — Шляттера
Среди основных причин болезни выделяют:
- интенсивные занятия спортом, связанные с частым сгибанием колена — баскетболом, волейболом, спринтерским бегом, гимнастикой, футболом [1][2][3][6][8][9][12] ;
- частые сгибания в коленном суставе — ходьба, бег, приседания, салочки, прыжки на скакалках, лазание по деревьям и турникетам;
- врождённые аномалии надколенника и его связки — высокое прикрепление связки надколенника или её прикрепление к широкой области большеберцовой кости, высокое стояние надколенника [10][12][17] ;
- болезнь Шинца в анамнезе;
- наследственная предрасположенность к высокому стоянию надколенника и гипермобильному синдрому (повышенной подвижности суставов).
Повреждение связок коленного сустава, вывих, перелом голени и надколенника или хронические микротравмы колена не могут вызвать болезнь Шляттера, так как она развивается из-за частых нагрузок.
Основные факторы риска:
- возраст 9–14 лет;
- мужской пол;
- чрезмерные физические нагрузки;
- резкий скачок роста [10][12][13] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы болезни Осгуда — Шляттера
Среди основных симптомов выделяют:
- тупую боль чуть ниже колена, особенно при прыжках и подъёме по лестнице;
- болезненность в области большеберцовой кости при ходьбе, беге и прыжках;
- хромоту при ходьбе;
- боль при стоянии на коленях;
- жар в коленном суставе;
- болезненность при прощупывании бугристости большеберцовой кости;
- отёк под надколенником и в области большеберцовой кости [2][10][11] .
Сначала боль слабая и появляется только при интенсивных нагрузках, но со временем она нарастает и иногда беспокоит пациента даже в спокойном состоянии. Впоследствии к боли присоединяется отёк, который мешает вести привычный образ жизни. Обычно пациенты обращаются к врачу, когда боль становится интенсивной (5 баллов по 10-бальной шкале боли).
Как правило, болезнь не ограничивает движения в колене, но при сгибании возникает боль в месте прикрепления связки надколенника. Если мышца бедра напряжена и укорочена, коленный сустав может сгибаться не полностью, при этом в передней поверхности бедра возникают болезненные ощущения.
Симптомы усиливаются при занятиях спортом, включающих прыжки, и/или при давлении на колени [2] .
Боль возрастает при ходьбе, сгибании и разгибании ног или подъёме по лестнице, но может стихать в покое [10] . При этом болезнь проходит сама после 16 лет, когда закрываются ростковые зоны [12] .
Патогенез болезни Осгуда — Шляттера
Бугристость большеберцовой кости представляет собой перевернутый треугольник, к которой крепится связка надколенника — продолжение сухожилия прямой мышцы бедра (части четырёхглавой мышцы) [8] [9] .
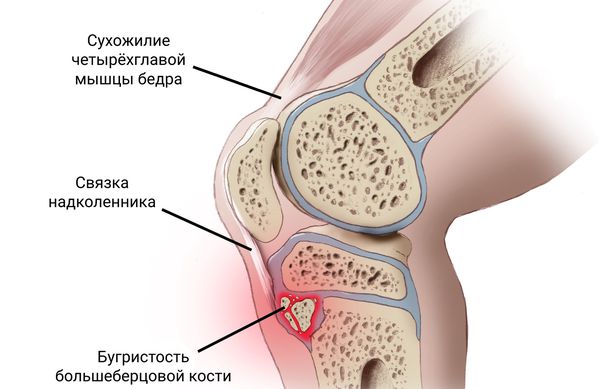
Нормальное развитие бугристости большеберцовой кости происходит в следующей последовательности:
- до 11 лет большеберцовый бугорок полностью хрящевой;
- с 11 до 14 лет формируются ядра окостенения (апофизарные формы);
- с 14 до 18 лет апофиз срастается с верхним концом кости (эпифизом);
- после 18 лет эпифиз кости и апофиз бугорка срастаются с остальной верхней частью большеберцовой кости [13] .
Когда сгибается коленный сустав, прямая мышца бедра напрягается и укорачивается, а связка надколенника тянет ткань, окружающую кость (надкостницу), в месте своего прикрепления — бугристости большеберцовой кости, после чего у подростка появляется отёк и тупая боль под коленным суставом, которая усиливается при активности.
Из-за постоянных микротравм обрывается много капилляров, но кровоснабжение в большеберцовой кости не нарушается. Это приводит к кровоизлиянию, и у пациентов появляются синяки диаметром 1–3 см. Если не прекратить тренировки, начинается отрыв надкостницы вместе с костным фрагментом (апофизом). На месте отрыва формируется костная мозоль и бугристость становится заметной [10] [12] .
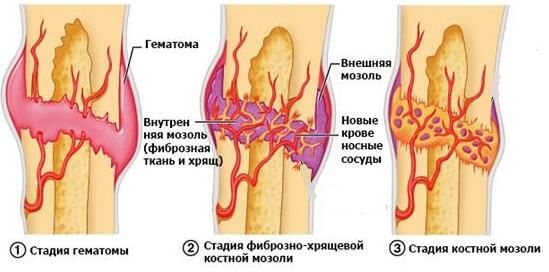
Классификация и стадии развития болезни Осгуда — Шляттера
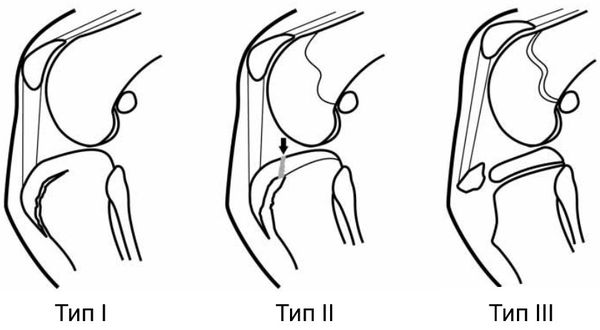
При болезни Осгуда — Шляттера выделяют 3 типа отрывного перелома:
- Тип I — фрагмент смещён незначительно. Пациента беспокоит умеренная боль (3–4 балла по 10-бальной шкале боли) во время спортивных занятий. Операция не требуется, достаточно консервативного лечения: не сгибать колено и принимать обезболивающие препараты (НПВС) при болях, уменьшить физические нагрузки, скорректировать питание и увеличить потребление витамина D.
- Тип II — небольшой отрыв в области бугристости большеберцовой кости. Пациент жалуется на умеренную боль (5–6 баллов) во время спортивных занятий и подвижных игр, боль сохраняется и после нагрузки. Если НПВС не приносят облегчения, может потребоваться операция.
- Тип III — отрыв апофиза большеберцовой кости. В этом случае консервативное лечение не помогает, поэтому требуется операция [16] . Пациента беспокоит умеренная боль (5–6 баллов) при небольшой нагрузке, например 15-минутной прогулке или подвижных играх. Пациент может опираться на ногу, но боль не проходит даже после приёма обезболивающих. Травмы или обширной гематомы в месте прикрепления связки надколенника нет.
Для болезни характерны 3 стадии тяжести:
- острая стадия — края собственной связки надколенника становятся нечёткими из-за отёка мягких тканей, через 3–4 месяца бугристость меняет форму, а её омертвевшие участки начинают рассасываться;
- подострая стадия — отёк мягких тканей рассасывается, но изменения бугристости остаются;
- хроническая стадия — фрагмент кости может срастись с нормальной частью бугристости [13] .
Осложнения болезни Осгуда — Шляттера
При частых сгибаниях коленного сустава в месте бугристисти большеберцовой кости может появиться твёрдый на ощупь бугорок. Кроме выпячивания пациента ничего не беспокоит.
![Бугорок под коленом [18]](https://probolezny.ru/media/bolezny/bolezn-shlyattera/bugorok-pod-kolenom-18_s.jpeg)
Болезнь Шляттера приводит к перестройке бугристости, нестабильности коленного сустава и напряжению мягких тканей ног, из-за чего у людей возникает боль под коленным суставом уже во взрослом возрасте.
Если вовремя не начать лечение острой стадии, часть кости может оторваться. Отрывной перелом сопровождается резкой болью в коленном суставе, отёком и гематомой [10] [13] [15] .
Диагностика болезни Осгуда — Шляттера
Диагностика в первую очередь основывается на клинической картине, внешнем осмотре и рентгене в двух проекциях, после чего врач назначает дополнительные методы диагностики.
Сбор анамнеза и осмотр
Врач может заподозрить болезнь Шляттера, если пациент жалуется на боль в коленном суставе при ходьбе и занятиях спортом. При этом доктор уточняет:
- возраст пациента;
- когда появилась боль;
- принимает ли пациент обезболивающие;
- как часто и каким спортом занимается;
- были ли травмы за последний год.
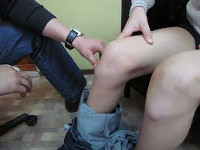
При осмотре врач обращает внимание на отёк и болезненность в области бугристости большеберцовой кости. У пациента также появляется боль в коленном суставе, когда он разгибает колено с сопротивлением и напряжением четырёхглавой мышцы или приседает с полностью согнутым коленом.
Поднятие прямой ноги обычно безболезненно. Если боль появляется в сухожилии надколенника, а не в костном выступе, это признак тендинопатии надколенника (колене прыгуна).
Тест Эли проводят лёжа на животе. В этом положении при сгибании колена также сгибается тазобедренный сустав. У здорового человека такое движение не вызывает неудобств, но у пациента с болезнью Шляттера появляется болезненность в мышцах передней поверхности бедра.
При осмотре врач также обращает внимание на укорочение подколенных сухожилий и напряжение четырёхглавой мышцы бедра, оценивает диапазон движения бедра, чтобы убедиться, что боль в колене не связана с другой патологией (например, с соскальзыванием эпифиза головки бедренной кости, болезни Легга — Кальве — Пертеса) [10] .
Инструментальная диагностика
Основным методом инструментальной диагностики является рентген коленных суставов в двух проекциях, который позволяет увидеть структурные изменения бугристости [4] .
Фрагментацию с отрывом костного фрагмента лучше всего видно на боковой рентгенограмме [10] .
![Отрыв фрагмента кости [17]](https://probolezny.ru/media/bolezny/bolezn-shlyattera/otryv-fragmenta-kosti-17_s.jpeg)
К дополнительным методам диагностики относятся:
- УЗИ коленного сустава — даёт полную информацию о состоянии связки надколенника, поражении бугристости и окружающих мягких тканей. УЗИ также подходит для периодического наблюдения за течением болезни [3] . Иногда ультразвуковое исследование делают до рентгена, но УЗИ менее информативно.
- МСКТ (мультиспиральная компьютерная томография) — послойный рентген костных структур. Описывает состояние бугристости. На снимках врач смотрит костное состояние надколенника и верхнего отдела большеберцовой кости. Есть возможность сделать 3D-снимок кости [16] . МСКТ проводят при подозрении на фрагментацию бугристости или отрыв части кости.
- МРТ (магнитно-резонансная томография) — единственный метод диагностики состояния мягкотканных структур коленного сустава: мышц, сухожилий и связок. Врач оценивает состояние бугристости, отёк связки надколенника, повреждение менисков, отсутствие или наличие свободной жидкости в полости коленного сустава. МРТ назначают при отёке коленного сустава и боли в спокойном состоянии [16] . Этот способ позволяет исключить внутренние повреждения коленного сустава (повреждение крестообразных связок, менисков, коллатеральных связок коленного сустава, изменения тела Гоффа).
Дифференциальная диагнстика
Болезнь Шляттера дифференцируют:
- с опухолями костей — боль появляется ночью и редко возникает в области бугристости большеберцовой кости, она также не связана с нагрузками;
- тендинитом надколенника — характеризуется ноющей болью в области надколенника, обычно беспокоит вечером;
- остеомиелитом большеберцовой кости — повышается температура, ночью появляется боль, не связанная с нагрузкой;
- болезнью Пертеса — болит вся нога, но рентгенограмма не показывает никаких отклонений, на рентгене таза видны изменения головок бедренных костей;
- повреждением синовиальной складки — коленный сустав отекает и не сгибается полностью, появляется ноющая боль, которая не зависит от нагрузки;
- инфекционным апофизитом — повышается температура, коленный сустав краснеет и болит весь день даже без нагрузок [11][12][16] .
Лечение болезни Осгуда — Шляттера
Болезнь Осгуда — Шляттера проходит сама по мере созревания скелета [4] [11] . Чтобы облегчить боль, назначают консервативное лечение, которое помогает примерно 90 % пациентов [2] . В других случаях проводят операцию.
Консервативное лечение
- исключить физические нагрузки;
- делать специальные упражнения на растяжение мышц передней поверхности бедра;
- использовать противовоспалительные средства (НПВС) или накладывать лёд на 5–7 минут при отёке и сильной боли (пакет со льдом нужно обернуть в полотенце и приложить к болезненному участку) [2][4][6][12] ;
- пройти ударно-волновую терапию при стойкой боли и отсутствии на рентгене фрагментации кости [7] ;
- не садиться на корточки и не стоять на коленях, пока не пройдут симптомы болезни;
- продолжать занятия спортом при условии, что боль терпима и проходит в течение суток после тренировки [12] .
Если все вышеперечисленные методы борьбы с болью не помогают, назначают операцию [2] [4] [5] [10] .
Хирургическое лечение
Хирургические процедуры включают открытую и артроскопическую технику [4] .
Преимущества артроскопии над открытой операцией:
- минимальный риск повреждения сухожилия надколенника;
- более быстрое восстановление;
- отсутствие рубца на бугристости, который будет болеть при давлении на колено;
- нет шрамов [12] .
При артроскопии врач прокалывает кожу на разогнутом коленном суставе и убирает костные фрагменты от мягких тканей.
В период реабилитации пациенту рекомендуют пройти физиопроцедуры и заняться лечебной физкультурой, после чего он сможет вернуться к полноценному тренировочному режиму [5] .
Открытую операцию проводят при других повреждениях коленного сустава или в случае гнойных осложнений после артроскопии.
Прогноз. Профилактика
Болезнь проходит самостоятельно, когда заканчивается период активного роста, т. е. в 14–18 лет [10] [12] . В целом прогноз при синдроме Осгуда — Шляттера благоприятный, за исключением некоторого дискомфорта при стоянии на коленях на твёрдой поверхности, хотя у многих он есть и без болезни Шляттера [2] [10] [14] .
Примерно у 10 % пациентов симптомы сохраняются во взрослом возрасте. Такое случается, когда человек не обращается за медицинской помощью или плохо соблюдает рекомендуемое лечение [12] .
Профилактика болезни Осгуда — Шляттера
Чтобы предотвратить развитие патологии, нужно растягивать четырёхглавую мышцу бедра, так как растяжка помогает уменьшить сокращение мышц. Во время занятия может появиться болезненность по передней поверхности бедра, но со временем она проходит.
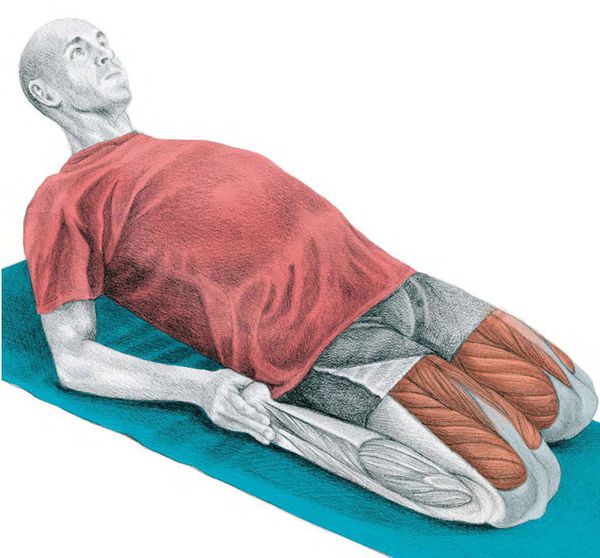
Растяжение с помощью валика также используют на первых этапах лечения, чтобы мягко расслабить четырёхглавую мышцу бедра.
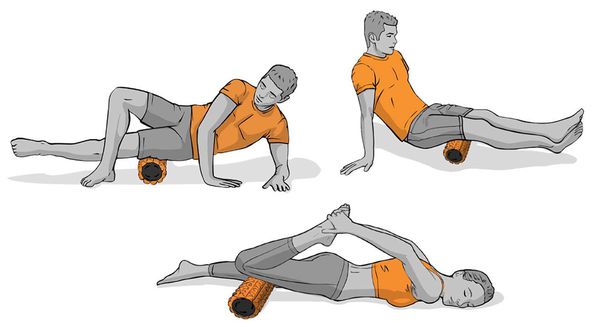
Подъём прямых ног помогает укрепить квадрицепсы, не сгибая колени. Колено нужно держать прямо, ноги поднимать и опускать медленно, повторять подъём нужно в течение 3–5 секунд [16] .
Болезнь Осгуда-Шлаттера

Болезнь Осгуда-Шлаттера – это специфическое заболевание опорно-двигательного аппарата, а именно коленных суставов, характеризующееся дистрофическим повреждением большеберцовой кости в области ее бугристости. Подобное асептическое разрушение костной ткани формируется на фоне ее постоянного или острого травмирования и обычно поражает лишь молодых людей на этапе интенсивного развития скелета.
Клинически болезнь проявляется припухлостью коленного сустава, образованием под ним своеобразного нароста (шишки) и болезненностью в его нижней части, возникающей при обычных физических нагрузках (бег, приседания и пр.) или даже без таковых.
Впервые данная патология была описана в 1878 году французским хирургом О. М. Ланнелонгом под названием «Апофизит большеберцовой кости», а в 1903 году, благодаря работам американского ортопеда Р. Б. Осгуда и аналогичным трудам швейцарского хирурга К. Шлаттера (Шляттера), появилась ее более подробная нозография. Википедия определят это болезненное состояние термином «Остеохондропатия бугристости большеберцовой кости», а международная классификация присвоила ему код по МКБ-10 – M92.5 «Юношеский остеохондроз большой и малой берцовых костей». Несмотря на это в медицинской практике это заболевание до сих пор чаще всего фигурирует как «Болезнь Осгуда-Шлаттера» или просто «Болезнь Шляттера».
Патогенез
Механизм возникновения и дальнейшего развития синдрома Осгуда-Шляттера напрямую связан с возрастом пациента и его физической активностью. Согласно статистическим данным в подавляющем большинстве случаев врачи диагностируют болезнь Шляттера у детей и подростков в возрастной категории от 10-ти до 18-ти лет, при этом занимающиеся спортом молодые люди страдают от нее в 5 раз чаще, чем их сверстники, ведущие пассивный образ жизни. Той же причиной более интенсивных физических нагрузок объясняется тот факт, что данная остеохондропатия в основном поражает мальчиков.
Как известно в формировании коленного сустава человека участвуют две крупные кости – бедренная (выше колена) и большеберцовая (ниже колена). В верхней части последней из них имеется особый участок (бугристость), к которому посредством сухожилия крепится четырехглавая бедренная мышца. Именно эта часть кости в детском и юношеском возрасте отвечает за ее рост и потому особо подвержена различным травмам и повреждениям.
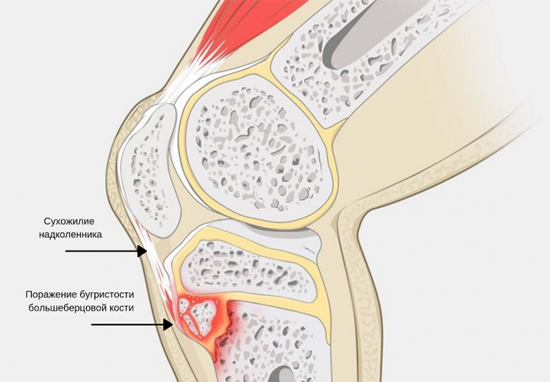
Поражение сустава при болезни Осгуда-Шлаттера
Во время активных физических нагрузок на коленный сустав в некоторых случаях приходится большая нагрузка и происходит перенапряжение четырехглавой мышцы, что приводит к растяжению или надрыву сухожилия и возникновению дефицита кровоснабжения в этой области. Вследствие такого травматического влияния и снижения питания района бугристости большеберцовой кости в ней развиваются постепенные некротические изменения, вплоть до отмирания отдельных частей ее ядра.
Кроме того любая травма коленного сустава или постоянное ударное воздействие на его костно-мышечную структуру (например, прыжки) может стать причиной трещин и микропереломов бугристости большеберцовой кости, которые растущий организм пытается быстро компенсировать нарастанием новой соединительной ткани. В результате этого у человека и появляется типичный для остеохондропатии Осгуда-Шляттера костный нарост (шишка), образующийся чуть ниже колена. В подобный патологический процесс обычно вовлечена одна нога, однако возможно и двустороннее поражение нижних конечностей.
Классификация
В ортопедической среде данную патологию принято классифицировать по степени ее тяжести и выраженности наблюдаемой внешней и внутренней симптоматики. Относительно этого выделяют три степени болезни Шляттера, а именно:
- начальная – визуальные проявления в форме шишкообразного нароста под коленом отсутствуют или минимальные, болевые ощущения в районе коленного сустава эпизодические, слабовыраженные и возникают в основном в момент физической нагрузки на ногу;
- нарастание симптоматики – появляется отечность мягких тканей вокруг пораженного колена, непосредственно под ним зрительно различимой становится шишка, болевой синдром проявляется в период нагрузок на ногу и в течение некоторого периода времени после них;
- хроническая – под коленом отчетливо видно шишкообразное образование, которое чаще всего окружено отеком, дискомфорт и боль в суставе носит устойчивый характер и отмечается даже в состоянии покоя.
Причины
Выделяют две основные связанные с физической активностью первопричины развития болезни Осгуда-Шлаттера у подростков и детей:
- непосредственные травмы тканей коленного сустава (подвывихи и вывихи, растяжения, ушибы, переломы);
- систематические микротравмы (внешние и внутренние) коленного сустава, которые возникают вследствие интенсивных занятий спортом или прочих видов деятельности, сопряженных с чрезмерными физическими нагрузками на нижние конечности.
Факторами наибольшего риска возникновения болезни Шляттера у подростков и детей считают:
- футбол, баскетбол, гандбол, хоккей, волейбол, большой теннис;
- легкую и тяжелую атлетику, акробатику, гимнастику;
- дзюдо, кикбоксинг, самбо;
- лыжный спорт, спортивный туризм, фигурное катание, велоспорт;
- балет, спортивные и бальные танцы.
Симптомы болезни Осгуд-Шлаттера
Выраженность негативных проявлений данной патологии у различных пациентов может отличаться в зависимости от характера полученных травм, степени физической активности и персональных особенностей организма.
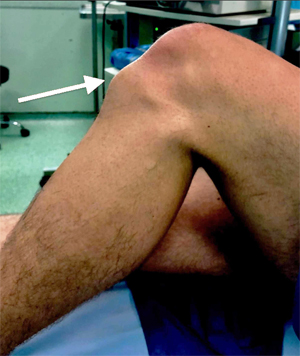
Фото шишки при болезни Осгуда-Шлаттера
В начале развития заболевания больной начинает испытывать невнятные болевые ощущения в области колена, которые обычно появляются после или в процессе физических нагрузок на пораженную конечность. Как правило, подобная боль еще не ассоциируется с внутренним патологическим процессом и потому в этом периоде обращений к врачу достаточно мало.
С течением времени болевые симптомы начинают нарастать, локализуются в одном месте и могут проявляться не только при физической активности, но и в состоянии покоя. Вместе с тем вокруг пострадавшего колена появляются обусловленные отеками припухлости, а чуть ниже него возникает шишкообразный нарост. В этом периоде болезни пациенту (в особенности спортсмену) все сложнее становится выполнять обычные для него упражнения, а иногда и естественные движения ногой. Наибольшая интенсивность болевого синдрома отмечается в положении тела – стоя на коленях.
Помимо этого, у больного могут возникать и другие симптомы негативного характера:
- напряженность ножных мышц (в основном бедренных);
- ограниченность подвижности коленного сустава;
- вспышки резкой «стреляющей» боли в области колена, зарождающиеся при его перенапряжении;
- утренние выраженные отеки в верхней или нижней части колена, образующиеся на следующий после физической активности день.
При самостоятельной пальпации пострадавшего колена ощущаются точки болезненности, а также сглаженность контуров большеберцовой кости. Фактура коленного сустава осязается как плотно-эластическая, а под отечными мягкими тканями прощупывается твердое шишкообразное образование. Общее самочувствие пациента, несмотря на сопровождающие его болевые ощущения и патологические процессы в колене, существенно не изменяется. Кожные покровы над пораженным суставом не краснеют, температурные показатели остаются в норме.
В большинстве клинических случаев данное заболевание протекает в размеренной хронической форме, однако иногда может наблюдаться его волнообразное течение с периодами внезапного обострения и относительного спокойствия. Без вмешательства врача и при продолжении физических нагрузок негативная симптоматика способна сохраняться на протяжении многих месяцев и усугубляться на фоне дальнейшего механического повреждения коленного сустава. Тем не менее, проявления болезни постепенно исчезают самостоятельно в течение 1-2-х лет, а ко времени окончания срока роста костной ткани (приблизительно к 17-19 годам) обычно самоустраняются. Перед тем как лечить Осгуд-Шляттера следует всесторонне и в индивидуальном порядке оценить необходимость проведения подобной терапии, так как в некоторых случаях она может быть нецелесообразной.
Анализы и диагностика
В целом заподозрить развитие болезни Шляттера врачу позволяет комплексность наличествующих у пациента клинических проявлений и типичная для данного заболевания локализация патологического процесса. Немаловажную роль в правильной диагностике также играет половая принадлежность и возраст пациента, поскольку взрослые люди, как правило, не подвергаются такого вида повреждениям. Даже благодаря простому визуальному осмотру и обычному сбору анамнеза в отношении предшествующих травм или перегрузок коленного сустава опытный ортопед-травматолог способен поставить верный диагноз, однако нелишним будет его подтверждение с помощью некоторых аппаратных методов диагностики.
Решающим фактором в вынесении однозначного диагноза болезнь Осгуда-Шлаттера у детей и подростков была и остается рентгенография, которую с целью повышения информативности течения патологии лучше всего проводить в динамике. Для исключения прочих ортопедических заболеваний подобное обследование пораженного коленного сустава необходимо осуществлять в двух проекциях, а именно в боковой и прямой.
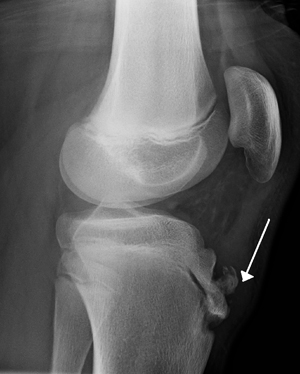
Рентгенография коленного сустава при болезни Осгуда-Шлаттера
В начальной фазе развития заболевания на рентгенологических снимках отмечается уплощение бугристости большеберцовой кости в ее мягкой части и подъем нижнего края просветления, отвечающего расположенной в передней доле коленного сустава жировой ткани. Последнее несоответствие норме вызвано увеличением размера поднадколенниковой сумки, происходящее вследствие ее асептического воспаления. Какие-либо видимые изменения в самом ядре окостенения на этом этапе болезни Шляттера чаще всего отсутствуют.
При прогрессировании патологии рентгенологическая картина меняется в худшую сторону. На снимках наблюдается сдвиг ядра окостенения на 2-5 мм вверх и вперед по отношению к стандартному расположению бугристости или его фрагментация. В некоторых случаях может отмечаться неровность естественных контуров и нечеткость структуры ядра окостенения, а также признаки постепенного рассасывания его частей, однако чаще всего происходит его срастание с основным телом кости с формированием костного конгломерата в форме шиповидного выступа. Такая характерная для болезни Шлаттера «шишка» на поздних этапах заболевания особенно хорошо видна на боковой рентгенограмме и явно прощупывается при пальпации в районе бугристости.
В некоторых нетипичных случаях может понадобиться назначение МРТ, КТ и/или УЗИ проблемного колена и прилегающих тканей, позволяющие уточнить предполагаемый диагноз. Также возможно применение такой методики как денситометрия, которая предоставит исчерпывающие данные о структурном состоянии исследуемых костей. Другие методы лабораторной диагностики, включая ПЦР-исследования и анализы крови на ревматоидный фактор и С-реактивный белок, проводятся в целях исключения возможной инфекционной природы проблем с коленным суставом (в основном неспецифического и специфического артрита).
Дифференциальную диагностику синдрома Осгуда-Шлаттера в обязательном порядке следует проводить с любыми переломами в области коленного сустава, туберкулезом кости, тендинитом надколенника, остеомиелитом, инфрапателлярным бурситом, болезнью Синдинга-Ларсена-Иогансона и опухолевыми новообразованиями.
Лечение болезни Шляттера
В ходе естественного взросления организма и прекращения роста костей патологический процесс в коленном суставе самостоятельно сходит на нет и потому целесообразность лечения болезни Осгуда-Шлаттера у подростков и детей должно рассматриваться врачом в индивидуальном порядке, в особенности касательно медикаментозной терапии и хирургического вмешательства. В подавляющем большинстве случаев данный вид остеохондропатии поддается консервативному лечению в амбулаторных условиях с применением стандартных физиотерапевтических процедур и привлечением минимального количества лекарственных препаратов.
В первую очередь лечение болезни Шляттера коленного сустава у подростков и детей требует от самих пациентов и их родителей выполнения следующих обязательных условий:
- в полном объеме отказаться от предшествующих возникновению заболевания физических нагрузок на нижние конечности (спорт, танцы и пр.);
- обеспечить поврежденной ноге (или двум) щадящий режим, ограничивающий подвижность пораженного коленного сустава (меньше двигаться без острой на то необходимости);
- соблюдать все прочие предписания лечащего врача (ношение фиксирующего наколенника, применение компрессов, выдерживание диеты и пр.).
При легком течении заболевания лечение Осгуд-Шляттера может ограничиться лишь местными противовоспалительными и обезболивающими лечебными средствами (кремы, мази и пр.), а также физиотерапевтическими процедурами. В случае сильного болевого синдрома его купируют с помощью препаратов из группы НПВС. Более серьезные повреждения коленного сустава могут потребовать хирургического вмешательства (применяется крайне редко).
Источник https://www.krasotaimedicina.ru/diseases/traumatology/osgood-schlatter
Источник https://probolezny.ru/bolezn-shlyattera/
Источник https://medside.ru/bolezn-osguda-shlattera