Атопический дерматит у детей
Одним из самых известных и плохо поддающихся лечению заболеваний кожи у новорожденных, грудных детей, малышей дошкольного возраста и подростков является атопический дерматит (АД). Он представляет собой хроническое состояние, при котором на различных участках тела формируются очаги воспаления с сыпными элементами и покраснениями. Ребенка при таком типе патологии беспокоит зуд, жжение, ощущение жара в области высыпаний, раздражение.
Диагностикой, оценкой симптомов, лечением и профилактикой атопического дерматита у детей занимаются дерматологи при непосредственном участии аллергологов, инфекционистов и врачей других специальностей.
Атопический дерматит – патология, которая характеризуется хроническим иммунным воспалением кожного покрова. Согласно статистике, примерно каждый 4-й ребенок в мире страдает от различных форм АД. В России примерно 15% детей имеют типичные симптомы заболевания, которые со взрослением малыша демонстрируют тенденцию к затиханию. По данным исследований, около трети больных, отмечающих клинические признаки в детстве, во взрослом возрасте чувствуют себя удовлетворительно, если лечение было начато вовремя.
До 85% всех высыпаний на коже у детей грудного возраста приходится на атопический дерматит, при этом девочки страдают от патологии в 1,5 раза чаще, чем мальчики. Болезнь носит выраженный аллергический характер. Доказана связь атопического дерматита с другими проявлениями иммунной дисфункции, к которым относится бронхиальная астма, разные формы аллергического ринита, конъюнктивита, пищевая аллергия.
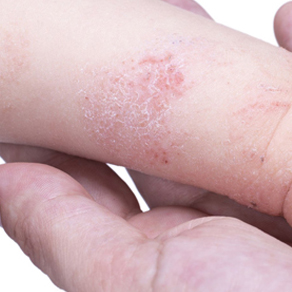

Классификация атопического дерматита у детей
Единой общепринятой классификации атопического дерматита у детей пока не существует, тем не менее, специалисты объединяют различные виды заболевания по схожести клинических проявлений, причинам возникновения, возрастным особенностям ребенка и другим параметрам в отдельные группы.
В зависимости от возраста ребенка различают следующие формы АД у детей:
- младенческая (до 2 лет);
- детская (до 12 лет);
- подростковая (после 12 лет).
Возрастные формы АД могут переходить друг в друга по мере взросления ребенка, самостоятельно заканчиваться и снова прогрессировать под воздействием неблагоприятных факторов.
Различают четыре этапа развития заболевания:
- начальный: обычно развивается на первом году жизни ребенка, симптомы характерны для младенческой формы патологии;
- стадия выраженных изменений: симптомы яркие, соответствуют возрасту ребенка и форме заболевания; нередко чередуются проявления острой (мокнущие элементы) и хронической (сухость кожи) фазы заболевания;
- фаза ремиссии: симптомы постепенно затухают вплоть до полного исчезновения;
- фаза клинического выздоровления: отсутствие любых проявлений патологии в течение 3–7 лет или дольше.
Исходя из вероятных причин развития атопического дерматита различают следующие типы заболевания у детей:
- с повышенной чувствительностью к продуктам питания (пищевая сенсибилизация);
- с чувствительностью к грибкам (грибковая сенсибилизация);
- с клещевой или бытовой сенсибилизацией;
- с чувствительностью к пыльце.
Тяжесть течения патологии бывает легкой, средней и тяжелой. По стадиям атопический дерматит у детей может быть в фазе ремиссии, полного и неполного обострения и выздоровления.
Несмотря на наличие большого количества медикаментов, достичь полной ремиссии бывает трудно. Это связано с хронически протекающим воспалительным процессом внутри кожи, который имеет генетическую предрасположенность, однако вовремя начатое лечение помогает избежать других дисфункций иммунной системы.
Симптомы атопического дерматита у детей
Клиническая картина при атопическом дерматите обусловлена образованием большого количества очагов воспаления в разных участках кожного покрова. В связи с этим основным проявлением болезни является зуд, который мешает спать, ухудшает общее самочувствие, ведет к постоянной раздражительности ребенка.
В месте локального воспаления образуются высыпания. Они могут иметь разный внешний вид в зависимости от стадии заболевания:
- В острой фазе элементы ярко-красные. Из-за прилива дополнительной крови в зону воспаления образуется локальный отек. Могут присутствовать чешуйки, бляшки. При пальпации кожные элементы влажные.
- В фазе неполной ремиссии высыпания телесного цвета, сухие, могут шелушиться. Появление новых элементов часто вызвано трением кожи об одежду.
Локализация кожных высыпаний отличается в зависимости от возраста ребенка. У младенцев они чаще возникают в области головы (ее волосистой части), шеи и груди. Излюбленным местом новых высыпаний являются разгибательные поверхности суставов.
Дополнительными симптомами атопического дерматита у детей являются:
- сухость и шелушение кожи;
- формирование болезненных трещин, особенно на разгибательной поверхности рук и ног;
- усиление неприятных ощущений ночью;
- гиперпигментация кожи;
- появление сухих бляшек и шелушащихся пятен в местах наиболее активных высыпаний.
Как правило, симптоматика АД проявляется ярче в холодное время года и значительно снижается при наступлении теплого сезона.
В подростковом возрасте «география» высыпаний перемещается на спину, область живота, паха.
Постоянный зуд нарушает сон, ребенок становится капризным и лабильным. В подростковом возрасте отечные высыпания, изменяющие эстетику кожи, становятся причиной психологических комплексов. Кожные элементы в местах трения могут инфицироваться с образованием локальных гнойников. Это сопровождается повышением температуры тела, общей слабостью ребенка, ухудшением общего самочувствия.
Признаки атопического дерматита у детей во многом зависят от формы и стадии заболевания, а также причины его возникновения и возраста ребенка.
Младенческая форма
Воспалительнный процесс протекает наиболее остро. Развивается отек и покраснение кожи. Обильные высыпания в виде папул («прыщиков») и мелких пузырьков, при вскрытии которых формируются обильно мокнущая поверхность. По мере подсыхания выделений на пораженных участках формируются корочки.
Очаги обычно расположены на лице (лоб, щеки, подбородок), под волосами на голове, на руках и ногах, реже в области ягодиц. Нередко заболевание сопровождается формированием себорейного дерматита на волосистой части головы, а также «молочного струпа» — специфических желтоватых корочек на щеках.
Из-за постоянного зуда малыши становятся беспокойными, расчесывают пораженные участки, что иногда приводит к формированию гнойничков.
Детская форма
Для этого типа заболевания характерна избыточная сухость кожи и формирование чешуек на фоне выраженного покраснения. Кожа шелушится и трескается, ребенок жалуется на сильный зуд, особенно по ночам. Очаги поражения расположены в локтевых сгибах и коленных ямках, на ладонях, в складках кожи (пах, ягодицы), на шее. Часто отмечается потемнение век и их шелушение.
Подростковая форма
Специфические очаги в виде шелушащихся бляшек расположены вокруг глаз и рта, на шее, локтях и запястьях, а также на тыльной поверхности кистей и стоп. Симптомы усиливаются с наступлением холодов и в разгаре отопительного сезона.
Причины атопического дерматита у детей
Атопический дерматит – сложное мультифакторное заболевание. В патогенезе болезни ключевую роль играют одновременно несколько процессов:
- Иммунное воспаление на фоне активации Th2-популяции клеток. В норме они пребывают в «боевом» режиме эпизодически – только при воздействии провоцирующих факторов. При атопическом дерматите эти клетки практически постоянно сохраняют повышенную активность, что и ведет к возникновению хронического воспаления кожи.
- Генетическая поломка, сопровождающаяся нарушением процессов кератинизации кожи. Это означает, что из-за врожденных генных дефектов ухудшается синтез белков, которые ответственны за создание механического барьера кожи. В таких условиях дерма становится более восприимчива к проникновению бактерий, вирусов и негативному влиянию физических факторов.
- Гиперактивность «тучных» клеток. Тканевые базофилы являются «контейнерами» для гистамина и других противовоспалительных веществ. При их высвобождении, которое наблюдается в частности и при атопическом дерматите, ребенок ощущает выраженный зуд.
Доказано, что атопический дерматит является генетически детерминированным заболеванием. Если один из родителей страдает подобной патологией, шанс ее проявления у ребенка достигает 30-40%. При наличии заболевания и у матери, и у отца, риск у малыша повышается до 70-75%.
К числу основных причин возникновения атопического дерматита у грудных детей врачи причисляют:
- наследственную склонность к аллергическим патологиям, когда у одного, обоих родителей или других близких родственников имеются соответствующие диагнозы;
- нарушение режима питания, что нередко наблюдается в ситуациях, когда кормящие мамы употребляют в пищу аллергенные продукты (цитрусы, шоколад, экзотические фрукты, малышу вводят прикорм раньше положенного времени или дают попробовать ингредиенты, неподходящие ребенку по возрасту;
- гипоксическое поражение головного мозга во время внутриутробного развития, из-за чего недостаток кислорода может вызывать аномалии развития различных систем детского организма;
- врожденные патологии желудочно-кишечного тракта.
В дошкольном возрасте и у подростков вероятными причинами атопического дерматита могут послужить:
- часто рецидивирующие респираторные заболевания, что приводит к повышенной чувствительности организма;
- перекармливание детей, особенно жирными блюдами, сладостями, выпечкой, что нередко наблюдается, когда воспитанием и уходом занимаются представители старшего поколения;
- гормональные нарушения и заболевания эндокринной системы;
- патологии пищеварительного тракта (гастрит, дуоденит, панкреатит и т.д.);
- заражение паразитарными инфекциями;
- различные аллергены: пыльца цветов и растений, в том числе и домашних, продукты жизнедеятельности животных и птиц, кровососущие насекомые, домашняя пыль, химические вещества, косметика, бытовая химия и многое другое.
В числе возможных предрасполагающих к развитию АД факторов врачи также указывают пассивное курение, когда ребенок вынужден вдыхать табачный дым из-за вредных привычек родителей или других родственников. При этом вовсе необязательно курить рядом с малышом, продукты горения превосходно впитываются в волосы и одежду.
Кроме того, косвенно послужить причиной возникновения симптомов атопического дерматита, особенно у детей подросткового возраста, могут:
- тяжелые переживания, эмоциональные встряски, волнение и стрессы;
- активное курение;
- гормональные изменения в организме в пубертатном периоде;
- слишком большие физические и умственные нагрузки, приводящие к истощению и сенсибилизации организма.
Также специалисты указывают на взаимосвязь АД и неблагоприятной экологической обстановки, в которой проживает ребенок, например, рядом с крупными промышленными предприятиями, нефтеперерабатывающими комплексами, заводами по производству химических удобрений и т.д.
У детей подросткового возраста иногда причиной атопического дерматита становится психосоматика, и в таких случаях к лечению всегда подключаются психологи или детские психиатры.
В современном обществе атопический дерматит является все более распространенной проблемой. Поэтому родителям важно вовремя выявить наличие подозрительных симптомов у ребенка, чтобы начать комплексное лечение.
Диагностика атопического дерматита у детей
Специфических диагностических методов, которые бы однозначно указали на наличие именно АД, нет. Постановка диагноза базируется на комплексной оценке состояния ребенка, поэтому важнейшую роль в диагностике играет грамотный осмотр и сбор полноценного анамнеза.
Сначала врач внимательно осматривает кожу ребенка, фиксирует локализацию сыпи, выявляет особенности и признаки, которые могут свидетельствовать об АД. Затем подробно расспрашивает родителей и самого маленького пациента, чтобы выяснить:
- особенности протекания беременности и родов;
- условия проживания ребенка;
- рацион питания;
- время и схема введения прикорма;
- перенесенные заболевания;
- наличие аллергии;
- семейный анамнез.
Осматривая ребенка, врач делает выводы о состоянии кожи: сухости, влажности пораженных участков, объеме и форме высыпаний, наличии шелушения, себореи, гнойных процессов и т.д.
В дальнейшем для более детального анализа здоровья пациента проводятся:
- различные аллергологические тесты, направленные на выявление веществ, к которым имеется повышенная чувствительность;
- общеклинический и биохимический анализы крови для оценки уровня эозинофилов, маркеров воспалительного процесса и т.д.;
- серологические пробы (ИФА, ПЦР);
- провокационные тесты.
Важную роль при постановке диагноза играет сочетанность атопического дерматита с другими болезнями аллергической природы. Проблемы кожи часто присутствуют у детей, страдающих бронхиальной астмой.
Атопический дерматит у детей
Атопический дерматит у детей – это воспалительное заболевание кожи хронического рецидивирующего течения, возникающее в раннем детском возрасте вследствие повышенной чувствительности к пищевым и контактным аллергенам. Атопический дерматит у детей проявляется высыпаниями на коже, сопровождающимися зудом, мокнутием, образованием эрозий, корок, участков шелушения и лихенизации. Диагноз атопического дерматита у детей основан на данных анамнеза, кожных проб, исследования уровня общего и специфических IgE. При атопическом дерматите у детей показаны диета, местная и системная медикаментозная терапия, физиолечение, психологическая помощь, санаторно-курортное лечение.
МКБ-10
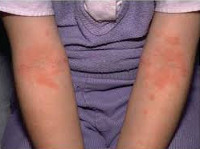
Общие сведения
Атопический дерматит является самым ранним и наиболее частым проявлением реакции гиперчувствительности организма на действие аллергенов окружающей среды: на его долю приходится 80-85% случаев аллергии у детей раннего возраста. Как правило, атопический дерматит у ребенка проявляется уже в течение первого года жизни; может протекать с периодическими обострениями и временным стиханием кожных проявлений до пубертатного периода и даже сохраняться в зрелом возрасте.
Распространенность атопического дерматита в детской популяции неуклонно растет и составляет 10-15% в возрастной группе до 5 лет; 15-20% — среди детей школьного возраста. Атопический дерматит существенно снижает качество жизни детей, вызывая психологический дискомфорт и нарушая их социальную адаптацию. Атопический дерматит у детей является риск-фактором «атопического марша» — дальнейшего последовательного развития других аллергических заболеваний: аллергического ринита, поллиноза, аллергического конъюнктивита, бронхиальной астмы. При ослаблении организма атопический дерматит у детей может осложняться присоединением вторичной бактериальной и грибковой инфекций.
Проблема атопического дерматита у детей, в виду своей актуальности, нуждается в пристальном внимании со стороны педиатрии, детской дерматологии, аллергологии-иммунологии, детской гастроэнтерологии, диетологии.

Причины
Возникновение атопического дерматита у детей обусловлено комплексным взаимодействием различных факторов окружающей среды и генетической предрасположенности к аллергическим реакциям. Атопическое поражение кожи обычно возникает у детей с наследственной склонностью к развитию аллергических реакций. Доказано, что риск развития атопического дерматита у детей составляет 75-80% при наличии гиперчувствительности у обоих родителей и 40-50% — при атопии у одного из родителей.
К более частому развитию атопического дерматита у детей приводит гипоксия плода, перенесенная во внутриутробном периоде или во время родов. В первые месяцы жизни ребенка симптомы атопического дерматита могут быть вызваны пищевой аллергией вследствие раннего перевода на искусственные смеси, неправильного введения прикорма, перекармливания, имеющихся нарушений процесса пищеварения и частых инфекционно-вирусных заболеваний. Атопический дерматит чаще возникает у детей с гастритом, энтероколитом, дисбактериозом, гельминтозами.
Нередко к развитию атопического дерматита у детей приводит чрезмерное потребление высокоаллергенных продуктов матерью в период беременности и лактации. Пищевая сенсибилизация, связанная с физиологической незрелостью пищеварительной системы и особенностями иммунного ответа новорожденного, оказывает значительное влияние на формирование и последующее развитие всех аллергических заболеваний у ребенка.
Причинно-значимыми аллергенами могут выступать пыльца, продукты жизнедеятельности домашних клещей, пылевой фактор, бытовая химия, лекарственные средства и др. Спровоцировать обострение атопического дерматита у детей могут психоэмоциональное перенапряжение, перевозбуждение, ухудшение экологической ситуации, пассивное курение, сезонные изменения погоды, снижение иммунной защиты.
Классификация
В развитии атопического дерматита у детей различают несколько стадий: начальную, стадию выраженных изменений, стадию ремиссии и стадию клинического выздоровления. В зависимости от возраста манифестации и клинико-морфологических особенностей кожных проявлений выделяют три формы атопического дерматита у детей:
- младенческую (с периода новорожденности до 3 лет)
- детскую – (с 3 до 12 лет)
- подростковую (с 12 до 18 лет)
Эти формы могут переходить в одна в другую или заканчиваться ремиссией с уменьшением симптомов. Различают легкое, средней степени и тяжелое течение атопического дерматита у детей. Клинико-этиологические варианты атопического дерматита по причинно-значимому аллергену включают кожную сенсибилизацию с преобладанием пищевой, клещевой, грибковой, пыльцевой и другой аллергии. По степени распространенности процесса атопический дерматит у детей может быть:
- ограниченным (очаги локализуются в одной из областей тела, площадь поражения не >5% поверхности тела)
- распространенным/диссеминированным (поражение — от 5 до 15% поверхности тела в двух и более областях)
- диффузным (с поражением практически всей кожной поверхности).
Симптомы
Клиническая картина атопического дерматита у детей достаточно многообразна, зависит от возраста ребенка, остроты и распространенности процесса, тяжести течения патологии.
Младенческая форма атопического дерматита характеризуется острым воспалительным процессом – отеком, гиперемией кожи, появлением на ней эритематозных пятен и узелковых высыпаний (серозных папул и микровезикул), сопровождающихся резко выраженной экссудацией, при вскрытии – мокнутием, образованием эрозий («серозных колодцев»), корочек, шелушением.
Типичная локализация очагов – симметрично в области лица (на поверхности щек, лба, подбородка); волосистой части головы; на разгибательных поверхностях конечностей; реже в локтевых сгибах, подколенных ямках и в области ягодиц. Для начальных проявлений атопического дерматита у детей характерны: гнейс — себорейные чешуйки с усиленным салоотделением в зоне родничка, у бровей и за ушами; молочный струп — эритема щек с желтовато-коричневыми корочками. Кожные изменения сопровождаются интенсивным зудом и жжением, расчесами (экскориацией), возможно гнойничковое поражение кожи (пиодермия).
Для детской формы атопического дерматита свойственны эритематосквамозное и лихеноидное кожное поражение. У детей наблюдается гиперемия и выраженная сухость кожи с большим количеством отрубевидных чешуек; усиление кожного рисунка, гиперкератоз, обильно шелушение, болезненные трещины, упорный зуд с усилением в ночное время. Кожные изменения располагаются преимущественно на сгибательных поверхностях конечностей (локтевых сгибах, подколенных ямках), ладонно-подошвенной поверхности, паховых и ягодичных складках, тыльной поверхности шеи. Характерно «атопическое лицо» с гиперпигментацией и шелушением век, линией Денье-Моргана (складкой кожи под нижним веком), вычесываем бровей.
Проявления атопического дерматита у детей подросткового возраста характеризуются резко выраженной лихенизацией, наличием сухих шелушащихся папул и бляшек, локализующихся преимущественно на коже лица (вокруг глаз и рта), шеи, верхней части туловища, локтевых сгибах, вокруг запястий, на тыльной стороне кистей и ступней, пальцах рук и ног. Для этой формы атопического дерматита у детей характерно обострение симптомов в холодное время года.
Диагностика
Диагностика атопического дерматита у ребенка проводится детским дерматологом и детским аллергологом-иммунологом. Во время осмотра специалисты оценивают общее состояние ребенка; состояние кожных покровов (степень влажности, сухости, тургор, дермографизм); морфологию, характер и локализацию высыпаний; площадь поражения кожи, выраженность проявлений. Диагноз атопического дерматита подтверждается при наличии у детей 3-х и более обязательных и дополнительных диагностических критериев.
Вне обострения атопического дерматита у детей применяют постановку кожных проб с аллергенами методом скарификации или прик-теста для выявления IgE-опосредованных аллергических реакций. Определение содержания общего и специфических IgE в сыворотке крови методами ИФА, РИСТ, РАСТ предпочтительно при обострении, тяжелом течении и постоянных рецидивах атопического дерматита у детей.
Атопический дерматит у детей необходимо дифференцировать с себорейным дерматитом, чесоткой, микробной экземой, ихтиозом, псориазом, розовым лишаем, иммунодефицитными заболеваниями.
Лечение атопического дерматита у детей
Лечение направленно на уменьшение выраженности аллергического воспаления кожи, исключение провоцирующих факторов, десенсибилизацию организма, предотвращение и снижение частоты обострений и инфекционных осложнений. Комплексное лечение включает диету, гипоаллергенный режим, системную и местную фармакотерапию, физиотерапию, реабилитацию и психологическую помощь.
- Диета. Помогает облегчить течение атопического дерматита и улучшить общее состояние, особенно у детей грудного и раннего возраста. Рацион питания подбирается индивидуально, исходя из анамнеза и аллергологического статуса ребенка, каждый новый продукт вводится под строгим контролем педиатра. При элиминационной диете из рациона убирают все возможные пищевые аллергены; при гипоаллергенной диете исключают крепкие бульоны, жареные, острые, копченые блюда, шоколад, мед, цитрусовые, консервы и др.
- Медикаментозное лечение. Включает прием антигистаминных, противовоспалительных, мембраностабилизирующих, иммунотропных, седативных препаратов, витаминов и применение местных наружных средств. Антигистаминные препараты 1-го поколения (клемастин, хлоропирамин, хифенадин, диметинден) применяют только короткими курсами при обострении атопического дерматита у детей, не отягощенного бронхиальной астмой или аллергическим ринитом. Антигистаминные препараты 2-го поколения (лоратадин, дезлоратадин, эбастин, цетиризин) показаны при лечении атопического дерматита у детей в сочетании с респираторными формами аллергии. Для купирования тяжелых обострений атопического дерматита у детей используют короткие курсы системных глюкокортикоидов, иммуносупрессивную терапию.
- Местное лечение. Помогает устранить зуд и воспаление кожи, восстановить ее водно-липидный слой и барьерную функцию. При обострениях атопического дерматита у детей среднетяжелой и тяжелой степени применяют аппликации местных глюкокортикоидов, при инфекционном осложнении — в комбинации с антибиотиками и противогрибковыми средствами.
В лечении атопического дерматита у детей используют фототерапию (УФA и УФB облучение, ПУВА-терапию), рефлексотерапию, гипербарическую оксигенацию, курорто- и климатотерапию. Детям с атопическим дерматитом нередко требуется помощь детского психолога.
Прогноз и профилактика
Наиболее выраженные в раннем возрасте проявления атопического дерматита могут уменьшаться или полностью исчезать по мере роста и развития детей. У большинства пациентов симптомы атопического дерматита сохраняются и рецидивируют в течение всей жизни.
Неблагоприятными прогностическими факторами являются: ранний дебют заболевания в возрасте до 2-3 мес., отягощенная наследственность, тяжелое течение, сочетание атопического дерматита у детей с другой аллергической патологией и персистирующей инфекцией.
Цель первичной профилактики атопического дерматита – предотвращение сенсибилизации детей из групп риска путем максимального ограничения высоких антигенных нагрузок на организм беременной и кормящей матери и ее ребенка. Исключительно грудное вскармливание в первые 3 месяца жизни ребенка, обогащение рациона матери и ребенка лактобактериями снижает риск раннего развития атопического дерматита у предрасположенных к нему детей.
Вторичная профилактика заключается в предупреждении обострений атопического дерматита у детей за счет соблюдения диеты, исключения контакта с провоцирующими факторами, коррекции хронической патологии, десенсибилизирущей терапии, санаторно-курортного лечения.
При атопическом дерматите важен правильный ежедневный уход за кожей детей, включающий очищение (непродолжительные прохладные ванны, теплый душ), смягчение и увлажнение специальными средствами лечебной дерматологической косметики; выбор одежды и белья из натуральных материалов.
2. Атопический дерматит у детей: современные клинические рекомендации по диагностике и терапии/ Намазова-Баранова Л.С. и соавт.// Вопросы современной педиатрии. — 2016.
3. Лечение атопического дерматита у подростков и взрослых: проблемы и пути их решения/ Камашева Г.Р., Надеева Р.А., Амиров Н.Б.// Вестник современной клинической медицины. — 2016.
Атопический дерматит у детей
Атопический дерматит — это заболевание, при котором кожа сильно зудит, становится раздраженной, красной, сухой, имеет неровности.
Атопический дерматит — распространенное кожное заболевание, входящее в группу болезней кожи, объединенных более широким термином «экзема».
Существуют и другие типы экземы: нумулярная, дисгидротическая и т. д. Тем не менее, термины «экзема» и «атопический дерматит» часто используют как синонимы.
Как правило, атопический дерматит дебютирует в младенческом возрасте (в 3–6 месяцев) и встречается у 15–20 % детей. Чаще всего его течение максимально тяжелое в первые 1–3 года жизни, по мере взросления ребенка тяжесть болезни снижается. Обычно атопический дерматит исчезает к школьному возрасту или периоду полового созревания. Однако у некоторых людей заболевание может сохраняться всю жизнь, изредка обостряясь, или проявляясь постоянно.
Каковы причины болезни?
Следует различать причину и триггеры атопического дерматита.
Причина до конца не известна современной науке, основной версией является набор генетических, иммунных и кожных изменений, в частности, дефицит кожного белка филаггрина, который отвечает за удержание влаги в коже.
Триггеры атопического дерматита весьма разнообразны, атопическая кожа чрезмерно чувствительна к раздражению, поэтому обострение могут вызвать повышенное потоотделение, жара, грубая одежда, моющие средства, сухость воздуха и т. д. Дети с атопическим дерматитом могут параллельно иметь аллергию на продукты питания, домашних или других животных, пылевых клещей, пыльцу деревьев и травы — эти аллергены также могут являться триггерами обострений.
В целом атопический дерматит имеет волнообразное течение, периоды обострений (чаще всего возникающие по неочевидным причинам или без причин) сменяются периодами ремиссии — отсюда появляется большой соблазн связывать обострения с факторами, не имеющими прямого отношения к болезни, и наоборот — приписывать лечебные свойства совершенно посторонним факторам (например, диете, которую родители начали по ошибке или от отчаяния).
Нельзя не упомянуть устоявшуюся вредную отечественную традицию называть атопический дерматит аллергическим (обычно связывая его с аллергией на белок коровьего молока) и лечить его диетами (строгая «гипоаллергенная» диета кормящей матери, и/или гидролизная/аминокислотная смесь ребенку). Действительно, если у ребенка есть непереносимость белков коровьего молока, она может усугублять или вызывать атопический дерматит, но не наоборот. Далеко не каждый ребенок с атопическим дерматитом имеет непереносимость белков коровьего молока или каких-либо других аллергенов. А значит, назначая диету, или дорогую и неприятную на вкус смесь, врач добавляет семье проблем, не помогая им. В большинстве случаев атопического дерматита выявление аллергий и исключение аллергенов не приносит никакой пользы.
Проявления атопического дерматита
Кожные симптомы и локализация поражений различаются у детей разного возраста. Общие симптомы — появление на коже красных, сухих, зудящих пятен, которые возникают в результате воспаления. Обязательно присутствует зуд — от легкого до невыносимого, нарушающего сон и аппетит. При частом расчесывании на коже могут образовываться царапины (расчесы), мокнутия (отделение серозного экссудата через мельчайшие дефекты эпидермиса), корки или эрозии из-за вторичной инфекции. Иногда, если атопические поражения кожи, поражения от хронического зуда и вторичной инфекции длятся многие недели, могут развиваться очаги атрофии кожи (шрамы, гипопигментация/гиперпигментация, истончение или утолщение кожи).
У младенцев атопический дерматит обычно поражает лицо, кожу волосистой части головы, руки и ноги. У детей старшего возраста, как правило, поражаются только локтевые сгибы, подколенные ямки и запястья. У некоторых детей с тяжелой формой болезни может поражаться все тело. Экзема вызывает сильный зуд, способный в свою очередь приводить к ряду вторичных проблем: нарушениям сна, потере веса, депрессии (у ребенка или у взрослого, который за ним ухаживает) и т. д.
Симптомы обычно ухудшаются в осенне-зимний период (этот факт принято связывать с включением центрального отопления и более суровыми внешними климатическими условиями) и улучшаются в весенне-летний период, а также на морских курортах (это принято связывать с обилием ультрафиолета и более мягкими климатическими влияниями на пораженную кожу). Обычно наиболее тяжелое течение болезни отмечается у детей в возрасте 6–18 месяцев (зимой обострения чаще и тяжелее, летом — реже и легче), затем год от года обострения все реже, протекают легче. К школе большинство детей выздоравливают или имеют проявления, не снижающие качество жизни.
Диагностика
Специального анализа или обследования для подтверждения диагноза атопический дерматит не существует, диагноз ставится клинически. Врач осмотрит сыпь, спросит о симптомах ребенка, семейном атопическом и аллергическом анамнезе. Наличие экземы у членов семьи (в детском возрасте или до сих пор) будет важным ключом к разгадке.
Врач исключит другие состояния, которые могут вызвать воспаление и зуд кожи. В случае затруднений с диагнозом или тяжелого течения болезни педиатр направит ребенка к детскому дерматологу или детскому аллергологу.
Врач может попросить исключить из рациона ребенка некоторые продукты (например, яйца, молоко, сою или орехи) на 2–3 недели, после чего снова ввести их в рацион и наблюдать за симптомами. Если диета приводит к облегчению сыпи, а провокация к ее явному обострению, это подтвердит диагноз и необходимость диеты.
Поскольку точных лабораторных методов подтверждения диагноза атопического дерматита нет, существуют критерии для стандартизации постановки клинического диагноза (самые известные — критерии Ханифина и Райки).
Критерии делятся на «большие» и «малые». Для постановки диагноза атопический дерматит необходимым и достаточным является обнаружение у пациента трех больших и трех малых критериев.
К большим относятся:
- зуд;
- дерматит, поражающий сгибательные поверхности у взрослых, или лицо и разгибательные поверхности у младенцев;
- хроническое или рецидивирующее течение дерматита;
- наличие в личном или семейном анамнезе кожной или респираторной аллергии.
К малым относятся:
- специфические черты лица: бледность лица, эритема, гипопигментированные пятна, темные круги под глазами, хейлит, подглазничные складки, рецидивирующий конъюнктивит, передние складки шеи;
- типичные триггеры: эмоциональные факторы, факторы окружающей среды, еда, раздражители кожи;
- типичные осложнения: восприимчивость к кожным инфекциям, нарушение клеточного иммунитета, предрасположенность к кератоконусу и передней субкапсулярной катаракте, немедленная реактивность кожи;
- другие признаки: ранний возраст дебюта, сухость кожи, ихтиоз, гиперлинейность ладоней, пилиарный кератоз, дерматит кистей и стоп, экзема сосков, белый дермографизм, белый питириаз, перифолликулярная акцентуация.
Пояснение каждого из этих симптомов выходит за рамки этой статьи; критерии приведены здесь для понимания того, чем руководствуется врач, выставляя диагноз атопического дерматита.
Также существуют различные шкалы оценки тяжести атопического дерматита, применяемые врачами и учеными, самой известной из них является шкала SCORAD. В этой шкале врачу необходимо отметить количество, распространенность и выраженность симптомов атопического дерматита, выразить их в баллах, суммировать баллы и на основе этой суммы выставить степень тяжести болезни.
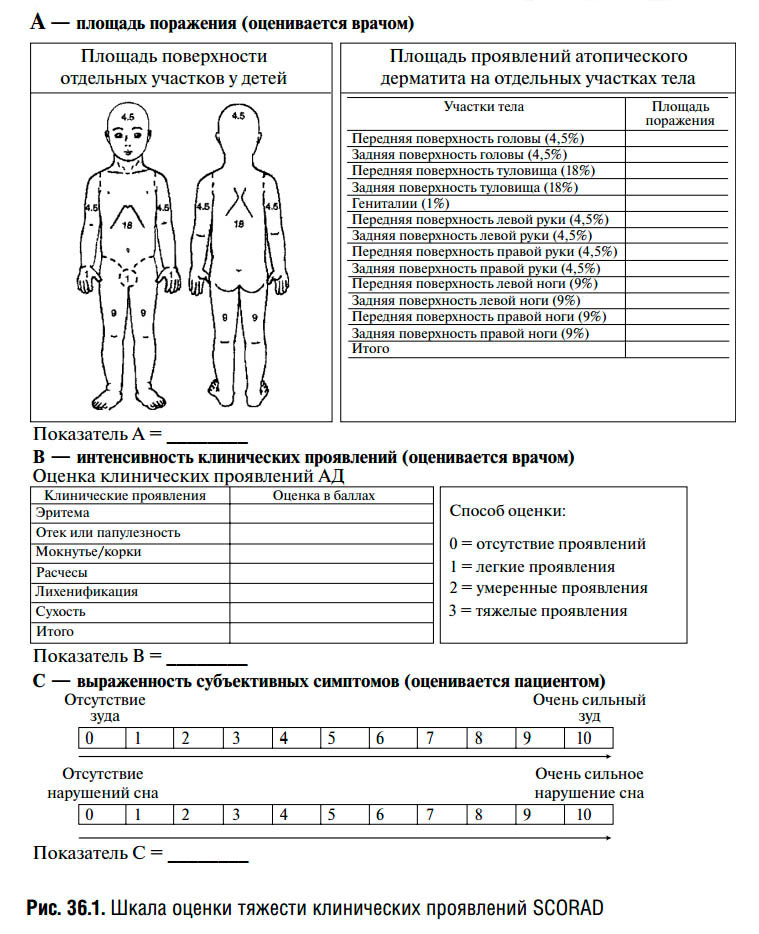
Лечение атопического дерматита у детей
Не существует полноценного лечения атопического дерматита, то есть нет таких методов терапии, которые привели бы к полному выздоровлению (изменили долгосрочный прогноз болезни). Все существующие методы терапии изменяют лишь краткосрочный прогноз — на ближайшие месяцы.
Тем не менее, лечение необходимо:
- для улучшения качества жизни ребенка и семьи;
для профилактики вторичных местных осложнений (инфекций, атрофии кожи и др.); - для профилактики психологических проблем (нарушений сна, депрессии и др.).
Лечение делится на изменение быта (устранение триггеров) и лекарственные вмешательства (устранение симптомов).
Изменение быта. Что родители могут сделать сами?
Не позволяйте коже вашего ребенка становиться чрезмерно сухой, не допускайте тяжелого зуда, избегайте факторов, вызывающих обострения. Попробуйте следовать этим простым советам:
- Детям с атопическим дерматитом следует принимать ванну короткое время или предпочитать душ с теплой (не горячей) водой. Используйте мягкое мыло без запаха или очищающие средства без содержания мыла. Не вытирайте, а промакивайте кожу полотенцем после мытья. Сразу после купания наносите увлажняющий крем на всю кожу. Подросткам предпочтительно пользоваться косметикой без запаха и увлажняющими средствами для лица без масла.
- Посоветуйтесь со своим врачом, если у ребенка нет противопоказаний, добавляйте в ванну при купании отвар овса, он способен снижать зуд.
- Следует отдавать предпочтение мягкой детской одежде из «дышащих» тканей, например хлопка. Шерсть или полиэстер могут быть слишком жесткими или раздражающими для атопической кожи.
- Ногти ребенка следует регулярно и коротко подстригать, чтобы предотвратить расцарапывание кожи. Если ребенок царапает себя ночью, постарайтесь укладывать его на сон в удобных легких варежках или с зашитыми рукавами пижамы.
- Следует избегать перегрева детей, так как пот может приводить к обострениям. Это особенно актуально для российских родителей, привыкших к жаркой температуре в квартире и перекутыванию детей на прогулках.
- Детям следует предлагать пить много воды.
- Постарайтесь избавиться от частых аллергенов в вашем доме и вне его, таких как пыльца, плесень и табачный дым.
- Стресс может усугублять атопический дерматит. Помогите своему ребенку найти способы справляться со стрессом (например, физические упражнения, глубокое дыхание или разговоры с психологом).
Лекарственные и немедикаментозные вмешательства. Что может предложить врач?
1. Местные (кожные) лекарства.
Основой лечения атопического дерматита являются эмоленты, они же лубриканты, они же увлажняющие местные препараты (кремы, мази, лосьоны). Поскольку сухость и зуд являются частью порочного круга прогрессирования сыпи при атопическом дерматите, на их устранение направлена первая линия терапии этого заболевания.
Эмоленты подбираются индивидуально, желательно покупать их в небольших объемах или пробниках, подбирать оптимальный вариант для кожи вашего ребенка (по качеству увлажнения, отсутствию неприятного пощипывания при нанесении, отсутствию усиления сыпи на сами эмоленты и по общей тактильной приятности для нанесения родителями). Эмолент применяется минимум 1 раз в день на все тело (оптимальное время нанесения — первые 5 минут после купания) и 2–4 раза на самые пораженные участки кожи. При серьезных обострениях с мокнутием, расчесами и корками даже самый «не щиплющий» эмолент может выраженно щипать (как спирт, который вызывает жжение на поврежденной коже, но дает лишь приятный холодок на здоровой). Если вы заметили, что ребенок беспокоится при нанесении эмолента, не мажьте самые пораженные участки в период яркого обострения, наносите его вокруг расчесанных участков. На расчесанные участки используйте местный стероид или ингибитор кальциневрина (см. ниже). Как только противовоспалительный крем уберет обострение, вы сможете снова наносить эмолент сплошным слоем на все пораженные участки, не доставляя ребенку дискомфорт.
Второй линией терапии являются топические (местные) стероиды или, в простонародье, «гормональные кремы». Они используются только для того, чтобы сбить обострение.
Педиатру часто приходится сталкиваться с двумя крайностями: чрезмерным страхом родителей перед топическими стероидами и злоупотреблением топическими стероидами. Избегайте их, они могут сильно навредить вашему ребенку.
Стероиды являются высокоэффективными препаратами, позволяющими подавлять обострение атопического дерматита, и приводить к ремиссии или значительному облегчению тяжести симптомов. Однако они должны использоваться по строгим правилам:
- на лицо лучше использовать слабые стероиды, менее длительными курсами (кожа лица очень склонна к осложнениям на стероиды, таким как вторичная атрофия кожи и периоральный дерматит;
- на тело допустимо использовать более сильные стероиды, более длительными курсами (до 10 дней в месяц без контроля врача, под контролем — дольше);
- стероид наносится один раз в день, тонким слоем — для того, чтобы закрыть площадь, которая помещается под двумя вашими ладонями, следует использовать длину полоски, выдавленной из тюбика стероида, равную длине вашей крайней фаланги указательного пальца (врач, прописывая стероид, часто будет рекомендовать объем крема не более 1–2 рисовых зернышек);
- стероид может наноситься разными схемами (реактивная или проактивная терапия), подробности расскажет врач, постарайтесь строго следовать его инструкциям;
- полный отказ от применения стероидов может привести к чрезмерно тяжелому течению дерматита и высокой частоте осложнений; злоупотребление стероидами (чрезмерно частое и обильное их нанесение) может привести к вторичным стойким поражениям на коже (стойкие косметические дефекты) или даже системным побочным эффектам.
Третьей линией терапии являются ингибиторы кальциневрина (крем с пимекролимусом или такролимусом). Они похожи по действию на стероиды, но стероидами не являются. Ингибиторы кальциневрина лишены части недостатков стероидов (почти не вызывают периоральный дерматит, например), но имеют свои — вызывают жжение кожи, фотосенсибилизацию, значительно слабее стероидов и др. Ваш врач расскажет о них подробнее, если потребуется такое назначение.
Все виды местной терапии хорошо обобщены в короткой и простой памятке для родителей. Вы можете распечатать ее для вашего врача и попросить заполнить пустые строчки препаратами и схемами, наиболее подходящими по его мнению.
2. Системные противозудные препараты.
Антигистаминные препараты — это лекарства от аллергии. Их также можно использовать для уменьшения зуда. Наиболее полезны, когда их дают перед сном (антигистаминные препараты могут вызвать сонливость у ребенка).
3. Ванны с отбеливателем.
Атопический дерматит усугубляется избыточным ростом бактериальной флоры на коже ребенка. Регулярные ванны с разбавленным отбеливателем уменьшают количество бактерий на коже, могут облегчить тяжелое течение атопического дерматита (не используются при легкой и средней тяжести течения болезни) и снизить риск бактериальных инфекций. Их рекомендуется проводить 1–2 раза в неделю, при сильном обострении можно делать это чаще. Подробнее о ваннах с отбеливателем можно прочитать здесь.
4. Влажные обертывания.
После применения местных стероидных препаратов ребенку можно накладывать влажные повязки. Это делает лекарство более эффективным, помогая ему глубже проникать в кожу. Влажные обертывания могут быть эффективными и сами по себе. Обсудите их применение с вашим врачом и почитайте о них подробнее в нашей статье.
Регулярные посещения врача — очень важны. Врач будет следить за динамикой изменений кожи вашего ребенка, побочными эффектами от приема стероидных препаратов и инфекций. Он может изменять схему лечения от приема к приему, балансируя между вредом от болезни и побочными действиями от лекарств. Чем агрессивнее будет протекать атопический дерматит у вашего ребенка, тем более серьезные препараты врач будет назначать, и наоборот, во многих легких случаях он может порекомендовать только эмоленты и антигистамины при зуде.
Фотографируйте максимальные проявления сыпи у вашего ребенка в ожидании приема врача, так как ко дню приема сыпь может сильно измениться; фотографии помогут врачу лучше сориентироваться относительно вида и тяжести сыпи и подобрать оптимальную терапию.
Основные сведения о терапии атопического дерматита вы можете получить, послушав эту лекцию (с 31 минуты). Много дополнительных материалов по атопическому дерматиту можно найти в этом посте и комментариях к нему.
Источник https://www.smdoctor.ru/disease/atopicheskiy-dermatit/
Источник https://www.krasotaimedicina.ru/diseases/children/atopic-dermatitis
Источник https://klinikarassvet.ru/patients/zabolevanija/atopicheskiy-dermatit-u-detey/