Амбулаторное лечение пневмонии в Юсуповской больнице
Пневмония (воспаление лёгких) – опасное заболевание, вызываемое вирусами, грибками и бактериями. Некоторые формы заболевания поддаются лечению только в условиях стационара. Другие можно лечить дома, соблюдая все рекомендации врача и регулярно проходя обследование в медицинском учреждении. В Юсуповской больнице каждый пациент получает квалифицированную медицинскую помощь, которая включает:
- Диагностику с помощью новейших методов инструментального и лабораторного исследования;
- Участие в лечебном процессе докторов и кандидатов медицинских наук, врачей высшей квалификационной категории;
- Терапию антибактериальными препаратами последней генерации;
- Патогенетическое и симптоматическое лечение современными фармакологическими средствами;
- Соблюдение европейских стандартов лечения воспалительных заболеваний лёгких.
Если пациент проходит лечение пневмонии дома, ему обеспечивают постоянное наблюдение пульмонолога и возможность в любой момент получить консультацию онлайн. Специалисты клиники реабилитации проводят эффективные физиотерапевтические процедуры, занятия лечебной физкультурой, делают массаж.

Причины заболевания
Причиной пневмонии является возбудитель инфекции и сниженный иммунитет. К основным возбудителям легочной инфекции относят:
- Стафилококки;
- Стрептококки;
- Легионеллы;
- Микоплазму;
- Гемофильную палочку;
- Хламидии.
Самый распространённый возбудитель воспаления – стрептококк. На фоне развития сопутствующих заболеваний и ослабленной иммунной системы он способен проникать в легкие и провоцировать там развитие воспалительного процесса.
В зависимости от возбудителя, вызвавшего воспаление лёгких, различают следующие виды пневмонии:
- бактериальные;
- вирусные;
- смешанные (бактериально-вирусные);
- грибковые;
- пневмонии, вызванные простейшими.
- Пульмонологи различают следующие формы пневмонии по степени тяжести: легкая, средняя, тяжелая, крайне тяжелая. В зависимости от локализации патологического процесса выделяют следующие виды пневмонии:
- очаговая (в пределах ацинуса и дольки);
- сегментарная, полисегментарная (в пределах одного или нескольких сегментов);
- долевая (в пределах одной доли);
- тотальная, субтотальная (может охватывать всё лёгкое).
Воспалительный процесс в лёгких бывает односторонним или двухсторонним.
Причины и факторы риска пневмонии
Наиболее частыми возбудителями пневмонии являются пневмококки. Воспаление легких могут вызвать следующие микроорганизмы:
- β-гемолитический стрептококк группы;
- стафилококк;
- гемофильная палочка;
- клебсиелла;
- энтеробактерии.
В последние годы отмечается рост пневмоний, вызванных микоплазмой, легионеллой и хламидиями. Относительно новым заболеванием, при котором развивается интерстициальная пневмония, является Ку-лихорадка. Источником микроорганизмов является домашний мелкий и крупный рогатый скот. На фоне иммунодефицитного состояния возникает воспаление легких, вызванной пневмоцистой.
Повсеместно распространены грибы и актиномицеты. Они развиваются в почве, попадают в воздух, а через него – на слизистые оболочки дыхательных путей и вызывают пневмонию. Роль вирусов в природе пневмонии неоднозначна. Первичные вирусные пневмонии возникают обычно в первые 3 дня заболевания, а вирусно-бактериальные – не раньше 3-5 дня. Большинство вирусных пневмоний вызывает вирус гриппа. Воспаление лёгких также развивается под воздействием аденовируса, корона-вируса, респираторно-синцитиального вируса.
Ведущая роль в происхождении госпитальных пневмоний принадлежит условно-патогенным микроорганизмам и микробам-оппортунистам. Воспаление легких развивается на фоне снижения иммунологической резистентности организма, возникшего после облучения или инвазивных процедур, при приеме иммуносупрессоров.
Микроорганизмы, выявленные в окружающей среде больниц, условно разделяют на представителей микрофлоры самих больных (стрептококки, стафилококки) и возбудителей, появившихся во внешней среде не от человека (легионеллы).
Аспирационные пневмонии возникают при вдыхании колонизирующих слизистую оболочку анаэробов, фузобактерий, бактероидов, стафилококков, пептострептококка и грамотрицательных палочек. Широко распространены госпитальные пневмонии на фоне иммунодепрессантной терапии, причиной которых являются цитомегаловирус, вирусы простого герпеса, а также энтеровирусы Коксаки и ECHO.
Половина пневмоний развивается под воздействием смешанной микрофлоры. В этом случае сложно идентифицировать возбудителя воспаления лёгких. У 40% пациентов, страдающих пневмонией, выявляют ассоциации пневмококка или других грамположительных кокков с вирусными агентами. Легионеллезную инфекцию выявляют чаще в сочетании с аденовирусной и гриппозной инфекцией, вызванной вирусом гриппа В, пневмококком, гемофильной палочкой, микоплазмой и хламидиями.
К основным факторам риска внебольничной пневмонии относится:
- алкоголизм;
- курение;
- хронические обструктивные заболевания лёгких;
- внутривенное введение наркотиков;
- пребывание под кондиционерами и увлажнителями воздуха.
Риск развития госпитальной пневмонии повышается после операций, травмы головы, инсульта. Воспаление легких чаще развивается у пациентов, получающих высокие дозы глюкокортикоидов, антибиотики, цитостатики.
Стадии пневмонии
Типичным примером бактериальной легочной инфекции является крупозная пневмония, вызванная пневмококком. Воспалительный процесс в легких при крупозной пневмонии проходит ряд фаз. В начальной фазе пневмонии (стадии прилива) образуется серозный или серозно-геморрагический экссудат с малым содержанием фибрина. Он возникает вследствие расширения капилляров и повышения проницаемости их стенок с выходом плазмы в межуточную ткань и в полость альвеол. Развивается альвеолярный отек, ткань пораженного отдела легкого отечная, упругая, с поверхности стекает серозно-геморрагическая жидкость.
После этого наступает стадия опеченения легочной ткани. Она связана с миграцией клеток из крови в легочную ткань и в полость альвеол с последующим захватыванием и перевариванием возбудителя и выпадением фибрина. Фибрин растягивает альвеолы, лёгкое выглядит увеличенным. В зависимости от преобладания в альвеолярной жидкости эритроцитов или лейкоцитов различают красное и серое опеченение.
Нарушается функция гладких мышц респираторного отдела, не происходит очищение бронхов. В воспалительный процесс вовлекается плевра. В плевральной полости скапливается серозный экссудат с включениями фибрина.
Пневмония в стадии разрешения характеризуется рассасыванием экссудата, со временем исчезает воспалительный отек. В экссудате отмечаются признаки обратного развития воспалительной реакции. Изменения в межуточной ткани определённое время после нормализации клинического состояния пациента сохраняются. Если лизис фибрина нарушается, появляются плотные очаги в пределах легочных долек.
Иной характер носят пневмонии, причиной которых являются стафилококки и стрептококки. Эти микроорганизмы вырабатывают токсины, вызывающие некроз легочной ткани. Развиваются нагноительные процессы. В острой стадии наблюдается выраженный отек легочной ткани, происходит обширное отслаивание бронхиального эпителия с инфильтрацией и образованием участков некроза в стенках бронхов. Тромбируются капилляры, появляются участки абсцедирования.
Первая стадия воспаления легких длится от нескольких часов до трёх суток. У пациента резко повышается температура тела, появляется сухой кашель, наблюдается одышка, он жалуется на боли при вдохе и кашле. Длительность второй фазы – от одних до трех суток. Боли становятся сильнее, температура тела стабильно повышенная, появляется «ржавая» мокрота. Дыхание при пневмонии учащено.
Третья стадия пневмонии длится от 4 до 8 суток. Кашель становится продуктивным, больной отхаркивает гнойную или слизистую мокроту. Боли притупляются, одышка уменьшается. Температура тела снижается. Во время четвертой стадии заболевания происходит рассасывание экссудата, восстановление воздушности легких и наступает выздоровление.
При пневмонии половина грудной клетки отстает при дыхании. Уже в первый день заболевания врачи обнаруживают притупление перкуторного звука с тимпаническим оттенком. К концу первого дня или на второй день выслушивается начальная крепитация. В последующие дни притупление становится более отчетливым, во время аускультации слышно бронхиальное дыхание, усиливаются бронхофония и голосовое дрожание, исчезает крепитация. В стадии разрешения пневмонии бронхиальное дыхание сменяется везикулярным, вновь появляется крепитация.
Можно лечить пневмонию дома
Тактика лечения воспаления легких напрямую зависит от возбудителя заболевания, клинического течения заболевания, возраста пациента, наличия сопутствующей патологии. Назначить эффективную терапию может только опытный врач, основываясь на результатах проведенных исследований.
Лечение предполагает прием антибиотиков. Если результатов анализов приходиться ждать около недели, то больному назначают антибиотики широкого спектра действия. Если же возбудитель воспаления лёгких установлен, врач прописывает пациенту препарат, к которому наиболее чувствителен инфекционный агент. В некоторых случаях лечение воспаления легких проходит в домашних условиях, но при четком соблюдении всех рекомендаций врача и регулярном обследовании.
Ни в коем случае нельзя принимать антибиотики и другие препараты самостоятельно. Это чревато осложнениями и переходом пневмонии в хроническую форму. Многие больные считают, что могут без помощи врача найти в аптеке препарат для лечения воспаления легких, и приступают к домашнему курсу терапии. При этом состояние больного, как правило, ухудшается, а у возбудителя пневмонии вырабатывается резистентность к препарату. В дальнейшем лечить заболевание становится крайне сложно.
При подозрении на пневмонию в обязательном порядке требуется квалифицированная медицинская помощь. Некоторые люди, заболев, не торопятся обращаться к врачу. Вместо этого они самостоятельно назначают себе курс лечения, идут в аптеку, покупают массу препаратов. Иногда такая терапия оказывается эффективной и больной выздоравливает. х неадекватная терапия приводит к осложнениям пневмонии.
Лечение в больнице или амбулаторно
Воспаление легких может классифицироваться по степени тяжести, типу возбудителя, локализации воспалительного очага, бывает также вне- и внутрибольничной.
Зачастую дискомфорт вызывает не только само заболевание, но и необходимость лечения в стационарных условиях. При неизбежности госпитализации и больной, и его близкие хотят знать, сколько держат в больнице с воспалением легких. Большинство людей пугает перспектива оказаться на больничной койке, и даже при очень плохом самочувствии они стараются убедить лечащего врача в том, что им будет лучше лечиться в домашних условиях. Несмотря на то, что большая часть случаев пневмонии лечится амбулаторно, если врач назначает терапию в стационаре, значит у него на это имеются достаточно веские основания.

Увы, врачам нередко приходится сталкиваться с недоверием пациента и его близких, которым кажется, что сроки лечения затянулись. В таких случаях в разных источниках они пытаются найти ответ на вопрос: сколько лечат воспаление легких в больнице? Им необходимо понять, что одна и та же инфекция у разных людей может требовать разных терапевтических подходов и лечение может длиться так же по-разному.
Кому показано лечение в больнице
Прежде чем разбираться, сколько лежат с пневмонией в отделении стационара, нужно знать, что работа врачей основана на определенных стандартах, соответствующих международным нормам. Исходя из них амбулаторное лечение показано больным, имеющим легкую и средне-тяжелую форму воспаления легких. Курс терапии в домашних условиях длится, как правило, 1-3 недели.
Длительность лечения зависит от нескольких факторов:
- природы возбудителя инфекции;
- степени тяжести заболевания;
- ответа организма больного на антибактериальную терапию;
- общего состояния пациента.
- Тяжелая форма воспаления легких требует обязательного лечения в условиях стационара. Для определения потребности в госпитализации используется шкала CURB65 и данные клинической оценки.
- Учитываются следующие факторы:
- преклонный возраст больного (более 65 лет);
- пониженное систолическое или диастолическое давление (ниже критических показателей);
- уровень мочевины в крови, превышающий 7ммоль/л;
- признаки нарушения сознания.
Каждый из факторов оценивается в один балл. Ноль баллов означает возможность лечения больного амбулаторно. От одного до трех баллов – ему необходима госпитализация.
В условиях стационара должны лечиться люди, имеющие тяжелые сопутствующие заболевания, сильное обезвоживание, острую дыхательную недостаточность, гнойную мокроту, высокую температуру и признаки сильной интоксикации, а также двусторонний воспалительный процесс.
Как лечат заболевание в больнице
В основе лечения пневмонии лежит антибактериальная терапия. В клинике терапии Юсуповской больницы используются препараты нового поколения, обладающие высокой эффективностью и минимальным количеством побочных действий.
Первые три-четыре дня после начала лечения считают наиболее опасным периодом. Интоксикация и лихорадка вынуждают больного соблюдать постельный режим. Для того чтобы предотвратить застой в легких и формирование пролежней, ему необходимо периодически вставать хотя бы на несколько минут. После того, как температура нормализуется, больному разрешают непродолжительные прогулки.
Длительность нахождения больного в условиях стационара при пневмонии зависит от того, насколько эффективна медикаментозная терапия и вспомогательные меры.
Пациенту рекомендуется употребление большого количества жидкости, особенно негазированной минеральной воды, травяных чаев, морсов, соков.
При лечении пневмонии дома пульмонологи советуют выполнять следующие рекомендации:
- Соблюдение определённой диеты. Следует воздержаться от приема жирной пищи, поскольку организм затрачивает слишком много энергии для ее переваривания. Нужно больше употреблять в пищу овощей и фруктов, богатых витаминами и микроэлементами, что позволит организму быстрее справиться с бактериями и вирусами;
- Пить в день не менее двух литров жидкости. Это может быть как простая вода, так и фруктовые соки, морсы, отвары трав, молоко. Достаточное потребление жидкости способствует нейтрализации в крови токсических веществ, а также увеличивает отделение мокроты;
- Придерживаться постельного режима и исключить неадекватные физические нагрузки.
- Методы лечения пневмонии с годами изменились, но тактика ведения пациента дома осталась неизменной. Прежде всего больному необходимо соблюдать постельный режим и регулярно наблюдаться у доктора. Динамический контроль состояния здоровья проводят при помощи рентгенографии органов грудной клетки и лабораторных анализов.
- Больному ни в коем случае нельзя самостоятельно прекращать прием антибиотиков даже при заметном улучшении самочувствия. При преждевременном снижении дозы препарата в крови микроорганизмы могут начать повторно размножаться, приводя к хронической инфекции. Пневмония дома лечится, но при условии выполнения всех рекомендаций врача.
Если заболевание диагностировано несвоевременно или антибактериальная терапия оказывается неэффективной, пациента госпитализируют в клинику терапии.
Физиотерапия при пневмонии
Физиотерапевтические процедуры – это способ лечения, который заключается в использовании физических факторов внешней среды. Эффективность физиотерапевтических процедур доказана в лечении большинства заболеваний. Физиотерапия способствует снятию отеков, помогает остановить воспалительный процесс, укрепляет и повышает иммунитет, восстанавливает дыхательную функцию при пневмонии.
Виды физиопроцедур при пневмонии
Виды физиопроцедур, которые применяются при лечении пневмонии:
- электрофорез. С помощью процедуры вводится лекарственный препарат через кожный покров. Действие тока оказывает раздражающее действие, вызывает улучшение кровообращения, усиливает обменные процессы. При пневмонии лекарственный препарат вводится с помощью электрофореза в нужном месте грудной клетки, что облегчает лечение заболевания. Для проведения электрофореза используют: новокаин, гепарин, лидазу, эуфиллин и другие препараты;
- УВЧ. Процесс прогревания тканей с помощью электромагнитного поля ультравысокой частоты. Процесс может проходить с непрерывным или импульсным воздействием тока. Хорошо помогает во время острой пневмонии после стабилизации состояния и снижения температуры тела. Снижается отек тканей, уменьшается секреция мокроты, УВЧ негативно влияет на размножение микроорганизмов;
- ингаляции. Пары с содержанием лекарственных средств, ультразвуковое воздействие позволяет проникать в самые дальние отделы дыхательной системы больного. Ингаляция улучшает отхождение мокроты, снимает спазм бронхов;
- магнитотерапия. Различные методы воздействия на ткани организма с помощью низко- или высокочастотных магнитных полей;
- лечение волновым воздействием. Назначается сантиметроволновая, дециметроволновая, ультравысокочастотная волновая терапия. Такая терапия проводится в комплексном лечении пневмонии и других воспалительных процессов;
- ИК облучение. Назначается при сильных застойных явлениях. Инфракрасное облучение помогает улучшить кровообращение, стимулирует фагоцитоз;
- лечебный массаж грудной клетки. Массаж назначается в комплексе с терапевтическим лечением и процедурами. Лечебный массаж помогает восстановить эластичность тканей органа, улучшает кровообращение, снимает спазмы;
- индуктотермия. Воздействие на пораженную область тела высокочастотным магнитным излучением. Улучшает лимфообращение, обмен веществ, снимает спазмы бронхов.
- дыхательная и лечебная гимнастика. С помощью гимнастики врачи добиваются повышения иммунитета, борются со слабостью, кашлем, улучшают функцию дыхания.
Рассасывающая терапия при пневмонии
Во время пневмонии происходит поражение легочной ткани, развивается кашель с мокротой, поднимается высокая температура. Помимо антибактериальных препаратов, витаминов, средств, повышающих иммунитет, врач назначает физиопроцедуры, рассасывающую терапию.
В качестве рассасывающей терапии проводятся УВЧ (ультравысокая частота электромагнитного тока), электрофорез, лечебная физкультура, массаж грудной клетки и дыхательная гимнастика. Рассасывающая терапия помогает освобождению бронхов от мокроты, улучшает функцию дыхания, усиливает обменные процессы и кровообращение в легких и останавливает воспалительный процесс.
Физиопроцедуры при воспалении легких: показания и противопоказания
Физиотерапия при воспалении легких имеет показания и противопоказания. Не проводятся физиопроцедуры при следующих состояниях:
- высокая температура тела;
- острая фаза заболевания;
- кома или бессознательное состояние;
- онкологическое заболевание;
- истощение организма;
- наличие кардиостимулятора;
- декомпенсированное заболевание сердца;
- эпилепсия и другие психические расстройства в острой фазе;
- сахарный диабет (назначается с осторожностью).
- Показаниями для применения физиопроцедур служат большое количество заболеваний:
- бронхит, пневмония, бронхиальная астма, ОРВИ, грипп;
- неврозы, депрессия, усталость, слабость;
- дыхательная недостаточность;
- ЛОР-заболевания;
- урологические заболевания;
- заболевания ЖКТ;
- гинекологические заболевания;
- гормональные и эндокринные патологии;
- заболевания опорно-двигательной системы.
Сроки полного излечения
О полном выздоровлении пациента можно говорить при отсутствии у него кашля, нормализации температуры тела, спокойном и свободном дыхании, а также отсутствии признаков воспаления на рентген-снимке. Сколько лежат в больнице с пневмонией до достижения вышеперечисленных результатов? Как правило, достаточно трех недель, однако наблюдение врача понадобится еще полгода после выздоровления.
Лечение затяжной пневмонии, связанной с тяжелыми хроническими заболеваниями, врожденными патологиями, вторичным иммунодефицитом, длится вдвое дольше вышеуказанного срока.
Больничный лист при легкой форме воспаления легких выдается на 17-20 дней, при пневмонии средней тяжести – на 20-24 дня, при тяжелой форме заболевания – на 40-48 дней.
Пневмония является довольно опасным заболеванием, а при отсутствии адекватной терапии грозит развитием тяжелых осложнений, в том числе непоправимых.
При первых тревожных симптомах не следует рассчитывать на свои силы и заниматься самолечением, только помощь профессионала может предупредить печальные последствия.
Высококвалифицированные специалисты клиники терапии Юсуповской больницы гарантируют эффективность лечения воспаления легких. Благодаря индивидуальному подходу, применению ультрасовременных лечебных методик и новейших лекарственных препаратов нашим врачам удается достичь высоких результатов в борьбе с любыми заболеваниями дыхательных путей, в том числе пневмонией. В отделении стационара имеется все необходимое для комфортного пребывания пациентов: уютные палаты, полноценное диетическое питание и круглосуточная поддержка медицинского персонала.
Записаться на консультацию врача и уточнить нюансы госпитализации можно на нашем сайте, а также связавшись с врачом-координатором по телефону Юсуповской больницы.
Как лечить пневмонию у детей?
Воспаление лёгких у ребёнка – острый процесс инфекционного типа, поражающий ткани органа дыхания, и имеет вирусную, грибковую, смешанную или бактериальную форму, часто возникает как осложнение респираторных болезней. Своевременное лечение пневмонии у детей на ранней стадии помогает избежать нежелательных последствий. Для эффективной терапии важно верно определить возбудитель заболевания и подобрать действенный метод лечения.

Лечение в домашних условиях или стационар
В домашних условиях терапия ребёнка, больного пневмонией, осуществляется только после проведения диагностики и назначения медикаментозных средств лечащим врачом.
Она разрешена в следующих случаях:
- пневмония протекает в лёгкой форме;
- ребёнок старше 3 лет;
- родители могут обеспечить соблюдение всех санитарных условий;
- отсутствуют такие осложнения, как интоксикация и дыхательная недостаточность.
Внебольничная пневмония возникает в случае отсутствия правильно подобранной терапии инфекции острой формы на дому.

При лечении в домашних условиях родители должны строго придерживаться всех рекомендаций врачей, следить за соблюдением ребёнком постельного режима, давать обильное питье, ежедневно проветривать помещение. Доктор посещает больного ежедневно для проверки состояния здоровья и, при необходимости, корректировке дозировки препаратов.
Показания для лечения больного ребёнка в стационаре:
- Тяжёлое течение заболевания. Если развитие болезни сопровождается нарушением процесса кровоснабжения, дыхательной недостаточностью, резким падением артериального давления или развитием плеврита. Особую опасность для здоровья малыша несёт прикорневая пневмония, поскольку она тяжело поддаётся диагностике.
- Крупозная пневмония. Основное отличие от очаговой формы – одновременно поражает несколько лёгочных долей и увеличивает шанс возникновения осложнений.
- Возраст. У детей младше 3 лет может привести к остановке дыхания.
- Наличие болезней хронического типа, слабый иммунитет и врождённые пороки развития увеличивают риск возникновения осложнений.
Восстановительный период после лечения может занять от месяца до года – он напрямую зависит от тяжести перенесённой болезни.
Основная схема лечения пневмонии у детей
Метод лечения напрямую зависит от возраста больного:
- Дети до полугода. Чаще всего возбудителем болезни являются хламидии, кишечная палочка или золотистый стафилококк. Назначается применение антибактериальных препаратов широкого спектра действия на начальной стадии лечения до получения результатов анализов, подтверждающих тип возбудителя.
- Возраст до 6 лет. Нередко развивается острая пневмония. Основные возбудители – пневмококки, в редких случаях микоплазма. Используются антибиотики пенициллинового ряда, цефалоспорины 1–2 поколения и макролиды.
- Дети с 6 до 15 лет. Возбудителями болезни являются хламидии, пневмококки и микоплазма. Для лечения используется пенициллин с клавулановой кислотой и цефалоспорины 1 поколения.
Стандарты внебольничного лечения подразумевают применение в терапии Амоксициллина – это лекарство борется с большинством возбудителей бактериальной пневмонии. Для лучшего терапевтического эффекта, допустимо сочетание этого средства с Азитромицином и Кларитромицином.
Основной протокол лечения внутрибольничной пневмонии основывается на применении цефалоспоринов в сочетании с ингибитор-устойчивыми пенициллинами.
Перед началом применения любого медикамента важно убедиться в отсутствии у ребёнка аллергической реакции на компоненты лекарства.
Курс лечения антибактериальными лекарствами составляет не менее 10 дней. После стабилизации показателя температуры и устранения хрипов для укрепления полученного эффекта важно принимать антибиотики ещё на протяжении 2–3 дней. Преждевременный отказ от приёма медикаментов увеличивает риск развития рецидивов по причине развития устойчивости к компонентам лекарств вредоносных микроорганизмов.
После устранения клинических симптомов пациенту следует сделать рентгенографию и аускультативное прослушивание лёгких. Для терапии дополнительных симптомов заболевания применяется электрофорез и физиотерапия.
При сегментарной локализации развивается вялотекущая форма пневмонии. Назначение антибиотиков осуществляется по результатам анализов. Также следует осуществлять ингаляции с бронхолитиками. Продолжительность лечения составляет более 6 недель.
Медикаментозная терапия
Чтобы вылечить пневмонию у ребёнка, лекарства подбираются с учётом вида детской пневмонии и негативных симптомов, сопровождающих течение заболевания.
Этиотропные средства
Действие лекарственных средств, используемых в этиотропной терапии, направлено на устранение возбудителя болезни. К этим средствам относятся:
- Антибиотики широкого спектра действия пенициллинового ряда. Используются в лечении бактериальной пневмонии, эффективны при лёгкой и средней форме болезни. К ним относятся Амоксиклав, Аугментин.
- Цефалоспорины 2 поколения. Используются при выявлении аллергической реакции на пенициллин. К лекарствам этой группы относятся Цефазолин, Цефоруксим.
- Макролиды. Включаются в состав комбинированной терапии, назначаются при атипичной пневмонии, которая подразделяется на хламидийную и микоплазменную формы. Примеры действенных лекарств этой группы: Рокситромицин, Джозамицин, Азитромицин, Кларитромицин, Сумамед.
- Аминогликозиты 1–3 поколения. Применяются в случае отсутствия чувствительности пневмококкового возбудителя к ампициллинам. К ним относится Сульфат гентамицина.
- Микотические препараты. Применяются в лечении грибковой пневмонии. К ним относятся Флуконазол, Кетоконазол, Дифлюкан.
- Цефалоспорины 3 и 4 поколения. Назначаются при тяжёлом течении заболевания и в случае, если пневмония сопровождается развитием других болезней. Цефеиксим, Цефтриаксон, Цефотаксим.
Симптоматические препараты
Помимо антибиотиков применяются другие группы препаратов, действие которых направлено на устранение сопутствующей негативной симптоматики. К ним относятся:
- Жаропонижающие. Чтобы снизить температуру у ребёнка назначается Парацетамол, Нурофен, Панадол, Калпол. Вышеперечисленные медикаменты можно начинать использовать при температуре от 38 градусов.
- Обезболивающие. Для устранения болевых ощущений чаще всего используется Ибупрофен и Новокаин.
- Бронхолитики. Применяются для увеличения просвета дыхательных путей и снятия спазма. К действенным средствам относятся Беродуал, Сальбутамол, Теофиллин, Эуфиллин.
- Антигистаминные. Помогают устранить отёк лёгких при осложнённой пневмонии или аллергическом типе болезни. Лекарства этой группы – Кетотифен, Цетрин, Кларитин.
- Пробиотики. Используются для предотвращения развития дисбактериоза после окончания курса приёма антибиотиков или одновременно с ними. Основные лекарства этой группы – Йогурт, Хилак Форте, Бифиформ.
- Иммуномодуляторы. Для нормализации работы иммунной системы используется Иммунал.
- Муколитические. Эффективно устраняют кашель, способствуют разжижению мокроты, ускоряют процесс её отхождения. Детям показано использование Амброксола, АЦЦ, Лазолвана, Флюдитека, Бромгексина.
Лечение народными средствами
В качестве дополнения к общей терапии детской пневмонии используются следующие народные средства:

| Наименование | Способ приготовления и правила приёма |
| Редька и мёд | Корнеплод поместить в ёмкость хвостиком вниз, вырезать сверху углубление, поместить в него 1–2 ч. л. мёда, дать настояться 30 минут. Принимать полученный сок по 1 ч. л. 3 раза в сутки |
| Крапива | Залить 1 ст. л. измельчённого растения 300 мл кипячёной воды, настоять 1 час. Давать ребёнку по 100 мл 3 раза в день |
| Травяной сбор | Соединить по 1 ч. л. сосновых почек, мать-и-мачехи, измельчённых овсяных семян, ромашки, календулы, листьев чёрной смородины и плодов боярышника. Залить полученный состав 1 л кипятка, настоять 1 час. Давать ребёнку по 100 мл 5 раз в сутки |
| Гусиный жир | Смешать 2 ст. л. жира с 1 ст. л. мёда, убрать смесь в холодильник до застывания. Средством растирать ежедневно спину и грудь ребёнка |
| Молочная смесь | Добавить в 300 мл молока 2 измельчённых зубчика чеснока, подогреть напиток, но не доводить его до кипения, добавить 1 ст. л. мёда. Смесь давать ребёнку по 100 мл 3 раза в сутки |
| Алоэ | Срезать с растения несколько листьев и положить в холодильник на 4–6 часов. Утром измельчить их при помощи мясорубки, добавить 1 ч. л. соли. Оставить на 30 минут для выделения сока. Отжать и употреблять по 1 ст. л. утром и вечером за 1 час до приёма пищи |
| Барсучий жир | Принимать 3 раза в день перед едой по 1 ч. л. Можно добавлять в 150 мл молока |
| Лук с мёдом | Натереть луковицу на тёрке и выжать сок, смешать с мёдом в соотношении 1:1. Пить по 1 ч. л. за 20 минут до приёма пищи по 3 раза в сутки |
 Детскую пневмонию не лечат при помощи горчичников, банок и различных прогревающих процедур.
Детскую пневмонию не лечат при помощи горчичников, банок и различных прогревающих процедур.
Комаровский о пневмонии у детей
Детский врач-педиатр Евгений Комаровский особое внимание уделяет терапии больных детей в домашних условиях. Он отмечает основные симптомы, свидетельствующие о развитии пневмонии:
- Первые 2–3 дня повышается температура от 37 до 38,5 градусов, наблюдается ухудшение аппетита и чрезмерная потливость. В дальнейшем появляется одышка, сухой кашель, хрипы при вдохах и нарушение сна. С первыми симптомами возникает чувство тошноты и рвота.
- При обострении пневмонии нарушается работа пищеварительного тракта, появляются боль в грудной клетке, ребёнок начинает терять вес.
Доктор отмечает, что в ряде случаев течение болезни может протекать без кашля и повышения температуры.
Лечение детей в раннем возрасте должно осуществляться с обязательным использованием антибиотических лекарственных препаратов – они помогают устранить негативную симптоматику и устранить причину болезни. Дозировку и продолжительность лечения должен рассчитать лечащий врач.
В большинстве случаев пневмония у детей развивается вследствие самолечения, неправильного ухода за малышом и отказа от своевременной помощи квалифицированных специалистов. Доктор считает, что предотвратить развитие пневмонии можно при помощи следующих профилактических мер:
- приём поливитаминных комплексов, подобранных с учётом индивидуальных особенностей организма больного ребёнка;
- исключение контактов с больными людьми;
- сбалансированная диета и обильное питье;
- соблюдение правил личной гигиены.
Воспаление лёгких у детей возникает в результате незрелости дыхательных путей и не сформированной иммунной системы. Эффективность лечения пневмонии напрямую зависит от правильно подобранной схемы лечения и регулярного контроля состояния больного. Бесконтрольная терапия увеличивает риск развития таких осложнений, как плеврит, сепсис, абсцесс лёгкого или токсический шок.
Восстановление легких после пневмонии
Воспаление легких относится к заболеваниям, которые опасны не только своими проявлениями, но и последствиями. В результате пневмонии могут происходить необратимые изменения в тканях легких, что становится причиной нарушения их основной функции — газообмена. Чтобы избежать серьезных осложнений, важно вовремя установить диагноз, полностью вылечить воспаление и обеспечить правильное восстановление функции дыхания.
Что происходит с организмом после излечения от пневмонии?
Пневмонии — группа заболеваний, которые проявляются воспалительными процессами в легочной ткани. Воспаление приводит к накоплению патологической жидкости в альвеолах — мешочках, которые обеспечивают нормальный процесс обмена газов (рис. 1). Это становится причиной существенного нарушения основных функций легких: орган не может обеспечить нормальное дыхание.
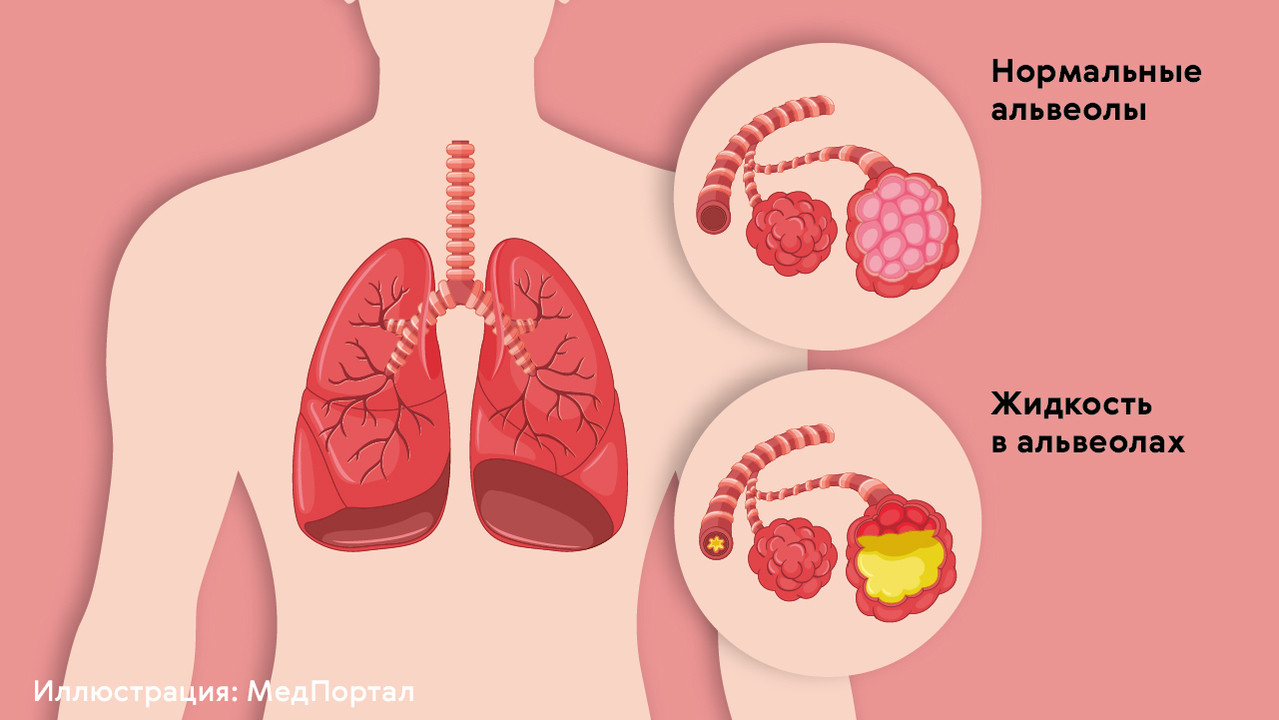
Рисунок 1. Накопление жидкости в альвеолах при пневмонии. Источник: МедПортал
В зависимости от причины, объема поражения легких, возраста пациента и других обстоятельств течение болезни существенно отличается. Пневмония может протекать в скрытой или облегченной форме, а может приводить к тяжелому состоянию с развитием острой дыхательной недостаточности.
Воспаление легких иногда представляет опасность даже после устранения острых проявлений заболевания.
Важно! От последствий пневмонии не может быть застрахован ни один пациент, даже если заболевание было практически бессимптомным.
Среди возможных осложнений у людей с перенесенной пневмонией чаще всего встречается фиброз легких (рис. 2) — замещение нормальной легочной ткани на соединительную (фиброзную).
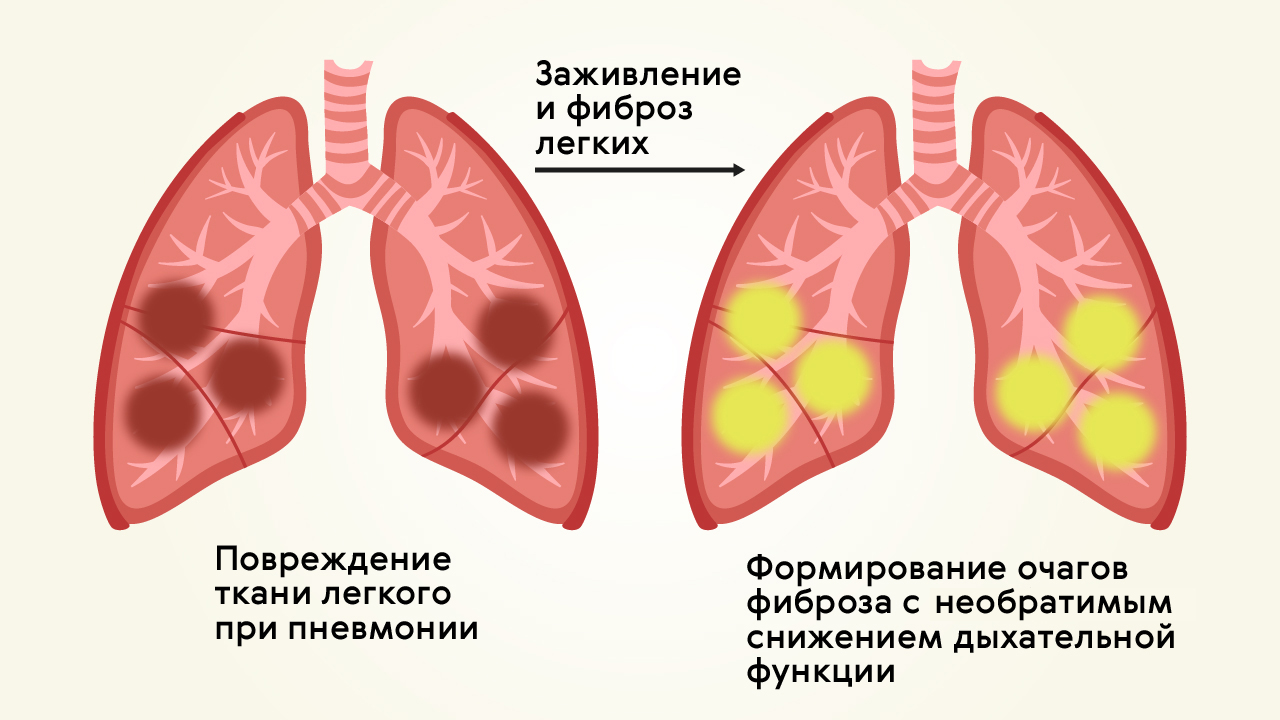
Рисунок 2. Формирование фиброза в легких на месте очагов воспаления. Источник
Соединительнотканные структуры не могут обеспечить функции дыхания, поэтому фиброз «выключает» часть легких из работы. Соответственно, даже после излечения от воспаления легкие не смогут выполнять свои функции — именно этим и опасна пневмония.
Фиброзированные участки легкого похожи на рубцы. Они не способны растягиваться во время дыхания, не участвуют в газообмене и не могут снова стать нормальной легочной тканью (рис. 3).
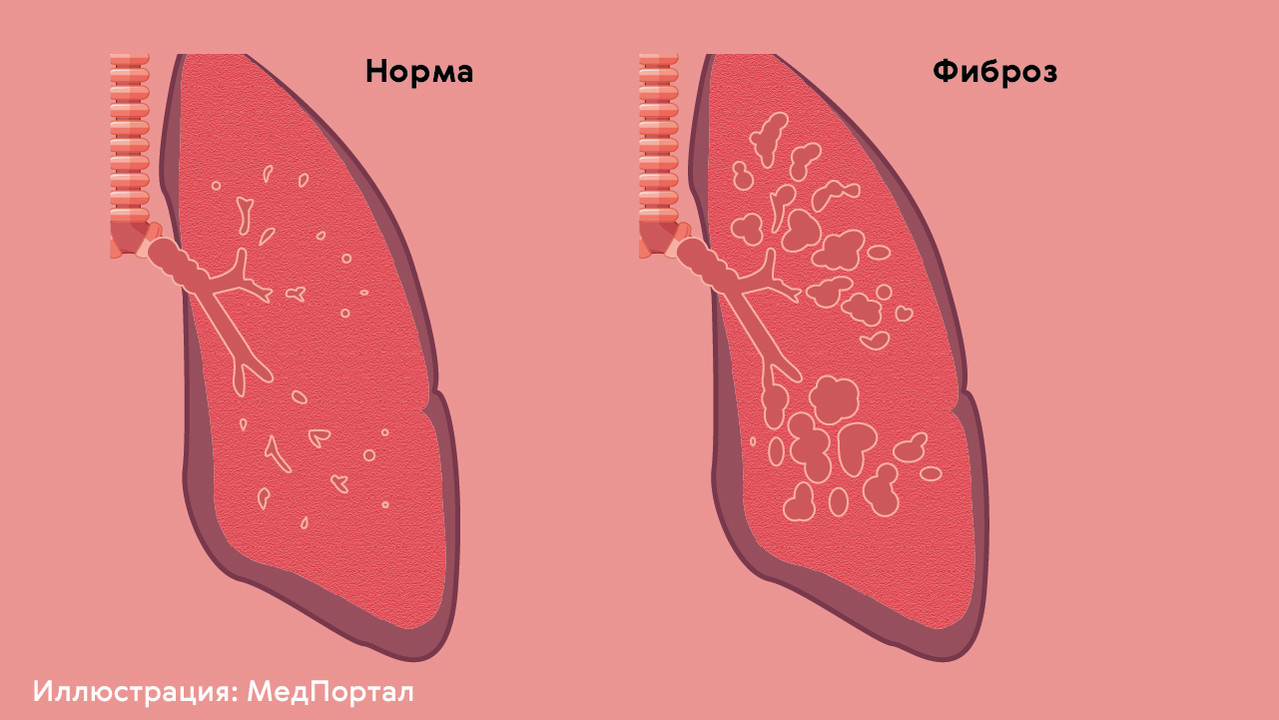
Рисунок 3. Нормальная и фиброзированная ткань легких. Источник: МедПортал
Симптомы фиброза легких зависят от объема повреждений. Обычно у таких пациентов появляется одышка, затруднения при дыхании, хроническое кислородное «голодание» клеток и тканей организма.
Несколько незначительных участков фиброза могут быть абсолютно незаметными для пациента, но более серьезные поражения приводят к постоянной одышке, нарушению функций легких и формированию хронической дыхательной недостаточности.
Вирусные пневмонии приводят к повреждению легких чаще, чем бактериальные, поскольку именно вирусы, как правило, становятся причиной масштабного повреждения легочной ткани. При вирусном воспалении после анализа результатов компьютерной томографии (КТ) врачи часто говорят о симптоме «матового стекла» (рис. 4), когда в легких образуются участки с характерными структурными изменениями, в которых может начать разрастаться фиброзная ткань.
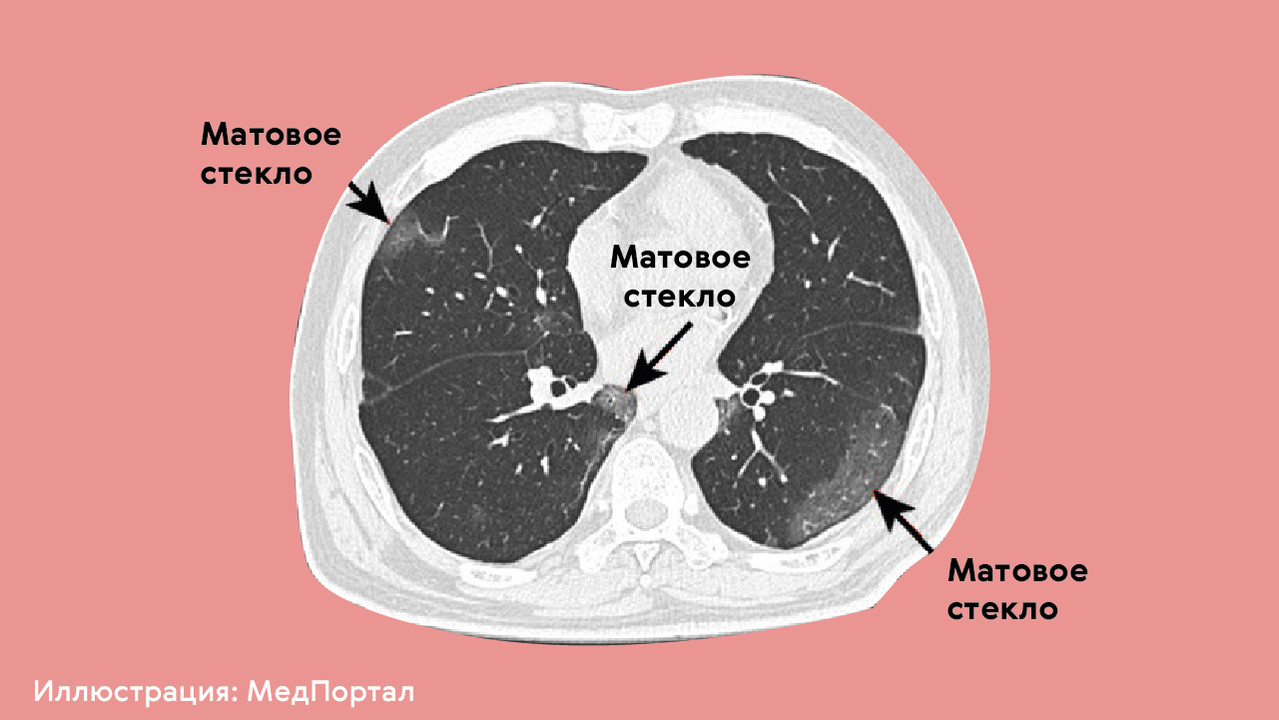
Рисунок 4. КТ-признак поражения легких при пневмонии — симптом «матового стекла», результат интерстициального отека легочной ткани. Источник: МедПортал по bmj.com
Кроме фиброза в качестве негативных последствий пневмонии у пациентов могут возникать:
- Плеврит. Воспалительный процесс может перейти на плевру — оболочку, которая окружает легкие.
- Дыхательная недостаточность. Неспособность легких обеспечить свою главную функцию — передачу достаточного количества кислорода в кровь для дальнейшей передачи его клеткам.
- Гипоксия. Следствие дыхательной недостаточности — постоянная нехватка кислорода, которая приводит к нарушению работы различных органов.
Остановить формирование соединительной ткани на месте здоровых участков легких, а также не допустить других осложнений поможет реабилитация.
Реабилитационный комплекс нужен, чтобы защитить организм от возможных последствий заболевания и как можно скорее восстановить его функции.
Цели реабилитации
Реабилитация — это не просто период после активной терапии, а обязательный этап лечения воспаления легких любого характера. Только грамотное восстановление функции легких под контролем терапевта, пульмонолога, физиотерапевта и врачей смежных специальностей поможет справиться с последствиями пневмонии.
Специальный комплекс реабилитационных мероприятий нужен для каждого пациента с воспалением легких. Особенно важно позаботиться о грамотном восстановлении в случае, если заболевание протекало в среднетяжелой или тяжелой форме.
Реабилитационный период начинается сразу после устранения возбудителей пневмонии и симптомов активного воспаления.
Основные цели реабилитации:
- восстановить работу органов дыхания;
- дополнительно защитить сердечно-сосудистую, иммунную, нервную, эндокринную системы организма от последствий болезни;
- улучшить общее самочувствие;
- восстановить и поддержать работоспособность;
- вернуть пациента к нормальному образу жизни.
Правильная реабилитация после пневмонии также обеспечивает коррекцию послевирусной астении — общего ослабления организма, утомляемости и сильной усталости, которая сопровождает пациентов даже после устранения воспалительного процесса.
Программу реабилитации разрабатывают для каждого пациента индивидуально. Все зависит от особенностей его физического и психического состояния, симптомов, сопутствующих явлений. Также специалисты следят, чтобы процедуры из курса реабилитации были совместимы между собой.
Важно! Доказано, что раннее начало реабилитационной программы существенно повышает эффективность лечебных мероприятий и закрепляет их терапевтическое действие. Чем раньше после устранения воспалительного очага в легких пациент начнет процедуры по восстановлению, тем меньше у него рисков получить осложнения болезни.
Реабилитация после пневмонии:
- способствует локализации патологического процесса — уменьшению очага изменений в легочной ткани;
- усиливает дренажную функцию бронхиального дерева — облегчает процесс отхождения мокроты;
- устраняет бронхиальную обструкцию — патологическое сужение бронхов;
- избавляет от кашля, одышки, затруднения дыхания и других остаточных явлений пневмонии;
- предотвращает прогрессирование образования фиброзной ткани;
- возвращает легким способность насыщать кровь кислородом и выводить избыток углекислого газа;
- нормализует работу межреберных мышц;
- улучшает обмен веществ;
- восполняет дефициты витаминов, минералов, микроэлементов;
- предотвращает повторное заражение или развитие других болезней легких;
- укрепляет иммунитет.
В комплексной программе реабилитации после пневмонии могут принимать участие также психотерапевты, врачи ЛФК, диетологи. Подбор участников мультидисциплинарной команды происходит индивидуально.
Реабилитация может происходить в условиях отделения физиотерапии, реабилитационного центра или санатория.
Стадии восстановления легочной ткани
Точные механизмы восстановления легочной ткани до сих пор остаются неизвестными. Также открытым остается вопрос, сколько длится реабилитация после воспаления легких.
Выделяют три основные стадии нормализации работы легких после пневмонии:
При этом у некоторых пациентов может не быть четкой стадийности восстановления легких после воспаления.
В процессах выздоровления важную роль играют специфические клетки иммунной системы, ферменты и другие биологически активные вещества. Они способны не только активировать развитие новых клеток легочной ткани, но также устранить фиброзную ткань, которая образовалась на месте очагов пневмонии.
Клинически стадии восстановления после пневмонии у большинства пациентов выглядят таким образом:
- Остаточные явления. Кашель и одышка могут достаточно долго сопровождать человека, который переболел воспалением легких. Врач может выслушивать незначительные хрипы, даже если на рентгене или КТ уже нет признаков пневмонии. В среднем остаточные симптомы после заболевания могут сохраняться около 1–1,5 месяцев.
- Сохранение симптома «матового стекла». При повторном проведении КТ признаки нарушения легочной структуры могут сохраняться около 6 месяцев.
- Постепенная нормализация работы дыхательной системы. Восстановление функций легких занимает в среднем от трех месяцев до года. Правильная реабилитация ускоряет этот процесс, в то время как несоблюдение врачебных рекомендаций, курение и другие негативные воздействия — удлиняют.
Важно! Согласно данным многочисленных исследований, курение крайне негативно влияет на процессы восстановления легочной ткани. В большинстве случаев фиброз у курильщиков остается даже спустя длительное время после заболевания.
Как восстановиться после воспаления легких?
У пациентов часто возникает ошибочное мнение о том, что легкие после болезни в любом случае восстановятся самостоятельно, а реабилитация — это только вопрос времени.
Важно понять, что для правильного и быстрого восстановления функции дыхания организму нужна дополнительная помощь. Поэтому каждому пациенту после устранения острых признаков воспаления необходимо обратиться к врачу для разработки индивидуального комплекса реабилитационных мероприятий.
Они должны быть направлены на восстановление основных функций дыхательной системы и на устранение возможных нарушений других структур организма.
Реабилитация должна восстановить:
- жизненную емкость легких — максимальный объем воздуха, который может находиться в легочной ткани;
- процессы удаления мокроты из бронхов;
- уровень сатурации — содержания кислорода в крови;
- мышечную силу;
- способность переносить физические нагрузки;
- поступление основных питательных веществ с едой;
- нормальное психоэмоциональное состояние, жизненный тонус.
В курсе реабилитации применяют медикаментозные, народные средства, методы физиотерапии и санаторно-курортное лечение.
Восстановительная терапия
Лечение самой пневмонии зависит от вида заболевания и симптомов, которые проявляются у пациента. По такому же принципу назначают препараты и в восстановительном периоде. Перед врачами стоит задача поддержать дыхательную систему, улучшить работу легких и помочь организму справиться с последствиями воспаления.
В реабилитационном периоде врач может назначить:
- Противокашлевые препараты. Если пациента мучают приступы сухого кашля, симптоматическое лечение предусматривает применение препаратов, которые купируют развитие кашлевого рефлекса.
- Отхаркивающие препараты. Скопление патологического секрета в бронхах приводит к частому влажному (продуктивному) кашлю. Муколитики помогают облегчить отхождение мокроты и способствуют выведению патогенов из организма.
- Противовоспалительные средства. В некоторых случаях врачи могут рекомендовать прием препаратов, которые снимают воспаление, даже после выздоровления.
- Иммуномодуляторы. Лекарственные вещества, которые влияют на иммунитет, назначаются строго по показаниям — в случаях нарушения работы защитных механизмов организма.
- Биологически активные добавки. Витаминные комплексы, минералы и другие БАДы нужны для быстрого восстановления и поддержания иммунной защиты.
При необходимости врач может назначить дополнительные препараты. Например, рассасывающие ферменты будут воздействовать на очаги фиброза, «растворяя» патологические рубцы.
Каждая из сопутствующих болезней может затруднять реабилитацию после пневмонии с одной стороны и обостряться после воспаления легких — с другой. Поэтому следует обеспечить терапию всех сопутствующих заболеваний — аллергии, патологий сердечно-сосудистой системы, свертывающей системы крови, почек, печени.
Физиотерапия
Применение физиотерапии — это хорошее дополнение к другим методам реабилитации после пневмонии. Чаще всего в реабилитационном комплексе назначают:
- Механическую физиотерапию. Ручной и аппаратный массаж, мануальная терапия, иглоукалывание и другие варианты механического воздействия возможны только после завершения периода активного воспаления. В реабилитационном периоде они улучшают кровообращение и лимфоток, ускоряют обмен веществ и помогают разрабатывать ткани легких.
- Электролечение. Электрофорез помогает доставить препараты непосредственно в зону действия и повышает их активность. Например, введение гиалуронидазы с электрода способствует ускорению рассасывания рубцов в легких.
- УВЧ-терапию. Лечение с помощью электромагнитного поля высокой частоты оказывает противовоспалительный эффект, способствует ограничению очага воспаления, а также ускоряет процессы заживления тканей.
- Ультразвуковую терапию. Воздействие специальным устройством, которое генерирует УЗ-волны, проводят в направлении трех зон: на уровне грудного отдела позвоночника вдоль позвонков, на уровне 6–8 межреберий по направлению от позвоночника к подмышечной линии, спереди на грудной клетке от ключицы до плечевого сустава. Влияние ультразвука оказывает противовоспалительный и антимикробный эффект. Для усиления действия процедуры применяют препараты гиалуронидазы — проводят ультрафонофорез.
Физические методы реабилитации оказывают комплексное действие на организм:
- улучшают кровообращение в легких;
- способствуют активации иммунных защитных механизмов;
- предупреждают негативное влияние последствий пневмонии на другие органы и системы организма;
- ускоряют процессы адаптации — приспособления организма к постпневмоническим изменениям;
- предупреждают развитие аутоиммунных заболеваний.
Комплекс физиотерапии врачи подбирают индивидуально, и пациенту важно соблюдать схему лечения. Комбинацию методов следует составлять осторожно: одновременное воздействие нескольких способов физиолечения на одну зону может быть опасным.
Ингаляции
Аэрозольтерапия предполагает введение препаратов при активном вдыхании воздуха с высокой концентрацией лекарственного вещества. После пневмонии врачи могут назначить ингаляции с минеральной водой, физраствором, отхаркивающими, противомикробными и антисептическими средствами, а также ферментами, которые способствуют рассасыванию фиброза.
Если у пациента есть риск развития бронхоспазма, ему могут рекомендовать ингаляционный прием специфических препаратов — бронходилататоров.
Для аэрозольтерапии есть специальные устройства, которые применяют в отделениях физиотерапии. Также разработаны компактные аналоги — небулайзеры, которые можно приобрести для личного пользования дома.
Кислородотерапия
В некоторых случаях в качестве дополнения к лечению врачи могут назначить введение концентрированного кислорода с помощью специальной маски или трубки через нос. Главное показание для кислородотерапии — это резкое снижение уровня насыщения крови кислородом. Для этого вида лечения применяют стационарные или портативные кислородные концентраторы.
Восстановление с помощью диеты
После перенесенного воспаления легких организм значительно ослаблен: отсутствие аппетита, ускоренный метаболизм на фоне повышения температуры и нарушение усвоения питательных веществ приводят к энергетическому голоданию. Исправить эту ситуацию можно с помощью специальной лечебной диеты.
Питание должно быть высококалорийным, но при этом легким, чтобы полезные элементы легко усваивались организмом.
Необходимо исключить острые, соленые, жирные и жареные блюда. Они способствуют развитию воспаления, которое после пневмонии важно полностью устранить. Следует избегать продуктов, которые вызывают повышенное газообразование — бобовых, свежего хлеба, капусты. Избыточное употребление сладостей также может приводить к развитию хронических воспалительных процессов. Прием алкогольных напитков категорически запрещен.
Рацион питания должен состоять из белковых блюд, приготовленных на пару, в духовке или в вареном виде, цельнозерновых гарниров, свежих и печеных овощей, нежирных молочных продуктов (рис. 5).

Рисунок 5. Примерное меню в периоде восстановления после пневмонии. Источник: МедПортал
Рекомендуемая калорийность рациона разрабатывается индивидуально и может достигать 3500 ккал/сутки в случае выраженной потери веса во время болезни. Такая диета способствует быстрой адаптации организма и компенсации состояния после воспаления легких, а также усиливает действие других процедур из курса реабилитации.
Дыхательная гимнастика для легких после пневмонии
После пневмонии важно обеспечить регулярную физическую нагрузку. Лечебная физкультура (ЛФК) в виде дыхательной гимнастики — это правильный путь восстановления режима активности, возможность постепенно и бережно восстановить тонус и силу мышц.
Врачи подбирают тренировки индивидуально: в зависимости от состояния здоровья, физических способностей пациента и реакции его организма на нагрузки (рис. 6).
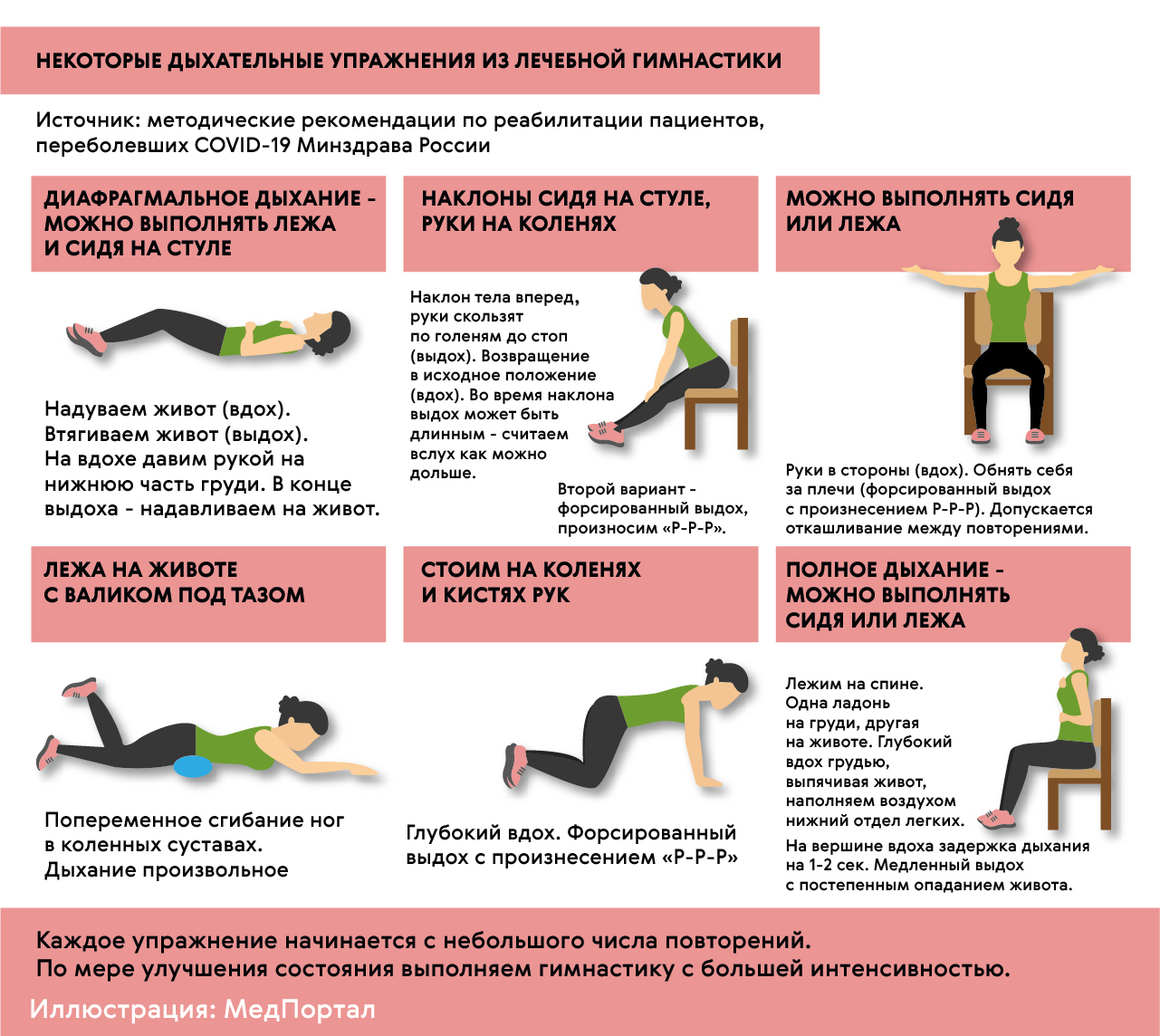
Рисунок 6. Некоторые дыхательные упражнения из ЛФК. Источник
Во время тренировок не должно быть выраженной одышки, резкого ухудшения самочувствия, а частота сердечных сокращений не должна увеличиваться более, чем на 10 ударов в минуту.
Основные задачи дыхательной гимнастики:
- «включить» пораженные ткани легких в процесс дыхания;
- ускорить газообмен;
- усилить кровообращение и лимфоток в пораженных участках легочной ткани;
- постепенно увеличивать жизненный объем легких и восстанавливать их нарушенные функции;
- укрепить дыхательную мускулатуру;
- восстановить физическую форму;
- улучшить общее состояние организма;
- усилить сопротивляемость иммунной системы новым инфекциям.
Важно! Часто пациенты после выздоровления возвращаются домой и практикуют самостоятельную реабилитацию — надувание шариков или другие варианты активных дыхательных движений. Однако интенсивная нагрузка может только усугубить состояние легких. Все упражнения после пневмонии основаны на медленном и спокойном увеличении нагрузки.
Лечение пневмонии народными средствами
В реабилитации после воспаления легких часто применяют рецепты народной медицины. Однако важно с осторожностью применять методики альтернативной терапии: они могут навредить точно так же, как и традиционное лечение.
Большинство народных средств основано на применении лекарственных трав. Способы применения травяных сборов могут включать в себя питье отваров и настоев, ингаляции, компрессы и даже добавление экстрактов растений в лечебные ванны.
Травяные лекарства обладают отхаркивающим действием (солодка, алтей, чабрец, плющ), и они входят в состав таблеток и сиропов от кашля. Необходимо предупредить врача о приеме других средств, иначе может произойти передозировка препаратов.
Широко применяются ингаляции с луком и чесноком, поскольку эти растения богаты фитонцидами — природными антимикробными веществами. Часто в реабилитации после воспаления легких применяют мед — его состав богат витаминами разных групп, что важно при восстановлении (рис. 7).
Важно! Любое воздействие на организм после пневмонии должно быть продуманным, даже если речь идет о рецептах народной медицины.

Рисунок 7. Основные народные средства для восстановления после пневмонии. Источник
Психологическая помощь
Еще один важный этап реабилитации — это психологическая поддержка. Страх перед заболеванием, изоляция от близких, нарушения дыхания, слабость, неспособность быстро вернуться к привычному темпу жизни — все это в комплексе может приводить к тяжелым психологическим нарушениям после пневмонии.
Профилактика заражения пневмонией
После перенесенной пневмонии особенно важно предупредить развитие повторного эпизода заболевания. Для этого необходимо устранить все возможные факторы риска воспаления легких:
- вести здоровый образ жизни;
- обеспечить полноценное питание;
- поддерживать вес тела в пределах нормы;
- следить за режимом работы и отдыха;
- ежедневно уделять 7–8 часов полноценному сну;
- добавить в распорядок дня регулярную физическую нагрузку;
- избавиться от вредных привычек (в первую очередь — от курения);
- практиковать методы закаливания;
- работать с реакцией на стресс;
- своевременно лечить респираторные инфекции.
Особый контроль необходим людям с хроническими болезнями дыхательной системы — бронхиальной астмой, хронической обструктивной болезнью легких (ХОБЛ).
Врач может рекомендовать сезонную вакцинацию от гриппа, непривитым следует пройти вакцинацию против пневмококка.
Также необходимо соблюдать все меры профилактики простудных заболеваний, чтобы предупредить инфицирование органов дыхательной системы (рис. 8).
Рисунок 8. Профилактика ОРВИ. Источник
Заключение
Пневмония вызывает не просто временное нарушение дыхательной функции, а стойкое изменение структуры легких. Это требует дополнительной помощи в периоде реабилитации, иначе самостоятельное восстановление легочной ткани может не произойти.
Любое воспаление легких, независимо от области повреждения, влияет на работу иммунной системы, обмен веществ, нервную регуляцию — это тоже требует проведения соответствующих лечебных мероприятий.
Поэтому каждому пациенту, который перенес воспаление легких, нужна индивидуальная программа реабилитации. Это поможет сохранить эффект от лечения и предотвратить опасные последствия болезни.
Источник https://yusupovs.com/articles/terapia/mozhno-li-lechit-pnevmoniyu-doma-1/
Источник https://clinic-a-plus.ru/articles/pulmonologiya/12926-lechenie-pnevmonii-u-detey-samye-effektivnye-sredstva.html
Источник https://medportal.ru/enc/pulmonology/pnevmonijavospalenielegkih/legkie-posle-pnevmonii/